Симптомы и лечение ювенильного кровотечения
Диагноз маточных кровотечений у девушек
Дифференциальная диагностика ювенильных маточных кровотечений. Маточные кровотечения в пубертатном возрасте могут быть следствием заболеваний крови, характеризующихся нарушением гемостаза. Среди них одно из первых мест занимает идиопатическая аутоиммунная тромбопеническая пурпура (болезнь Верльгофа). Образующиеся в организме аутоантитела против тромбоцитов разрушают важнейшие факторы гемокоагуляции и вызывают кровотечения. Эта патология имеет врожденный характер, протекает с ремиссиями и ухудшениями. Девушки с болезнью Верльгофа уже с раннего детства страдают носовыми кровотечениями, кровоточивостью при порезах и ушибах, после экстракции зубов. Первая же менструация переходит в кровотечение, что указывает на возможность данного заболевания. На коже больных, как правило, видны множественные кровоподтеки, петехии. Установлению диагноза болезни Верльгофа помогают характерный анамнез и внешний вид больных. Уточняется диагноз на основании исследований крови. Девушек, страдающих болезнью Верльгофа, лечат совместно с гематологами; основным лечебным препаратом являются глюкокортикоиды. Необходимо помнить, что в первые недели глюкокортикоидной терапии, когда дозы препаратов достаточно высоки, функция яичников подавляется и возможно наступление аменореи. Попытки вызвать менструацию препаратами половых гормонов нецелесообразны. При ремиссии основного заболевания менструальные циклы восстанавливаются без дополнительных лечебных вмешательств.
Другие геморрагические диатезы (недостаточность X, VIII факторов свертывания крови) встречаются редко, имеют семейный характер и обычно диагностируются еще в раннем детстве.
Маточные кровотечения в пубертатном периоде могут быть у девушек при синдроме поликистозных яичников.
К редкой патологии, о которой необходимо помнить при выяснении причин кровотечений у девушек, относятся миомы матки, гормонально-активные (феминизирующие) опухоли, рак шейки и тела матки; у девушек более старшего возраста не следует забывать о возможности прервавшейся беременности.
В диагностических целях, для уточнения причин маточных кровотечений производят подробный анализ крови с определением факторов свертывания (тромбоциты, протромбин, фибриноген) и интегральным показателем гемостаза — временем свертывания и кровотечения. Применяют эхоскопию органов малого таза, вагиноскопию с использованием специальных влагалищных зеркал для девушек и девочек.
Симптомы дисфункционального маточного кровотечения
Проявляются дисфункциональные маточные кровотечения увеличением объема теряемой крови во время менструации, увеличением продолжительности менструации или метроррагией (ациклическим кровотечением).
Для данного патологического явления характерно чередование аменореи (отсутствия менструации от 5 недель до 2 месяцев и более) с кровотечениями различной интенсивности и длительности, которые сопровождаются головокружениями, бледностью, слабостью, быстрой утомляемостью, головными болями и снижением артериального давления.
Сами ДМК ведут к развитию анемии, а гиперэстрогения (избыток эстрогенов) при дисфункциональных маточных кровотечениях может привести к развитию миомы матки, эндометриоза, фиброзно-кистозной мастопатии и даже к раку молочных желез.
Причины дисфункциональных маточных кровотечений
Дисфункциональные маточные кровотечения являются основным признаком синдрома яичниковой дисфункции. Развиваются они из-за нарушения гормональной регуляции функций яичников гипоталамо-гипофизарной системой.
К сбоям в менструальной функции и фолликулогенезе ведет нарушение секреции гонадотропных гормонов гипофиза. Именно они стимулируют созревание фолликулов и способствую овуляции. В результате такого нарушения фолликул в яичнике не вызревает вовсе либо вызревает, но овуляция не происходит, следовательно, не образуется желтое тело. В любом из этих случаев матка испытывает влияние избытка эстрогенов, другими словами, организм находится в состоянии гиперэстрогении. Это обусловлено тем, что при отсутствии желтого тела не вырабатывается и прогестерон. В результате таких явлений нарушается маточный цикл: разрастается эндометрий, после чего происходит его отторжение. Данный процесс сопровождается обильными и продолжительными маточными кровотечениями. При дисфункциональных маточных кровотечениях нарушаются факторы гемостаза (комплекс реакций организма, предупреждающих и останавливающих кровотечение), что влияет на интенсивность и продолжительность кровотечения.
Маточные кровотечения в ювенильном периоде, по сравнению с другими гинекологическими патологиями, встречаются чаще всего – примерно в 20% случаев.
Основным фактором дисфункциональных маточных кровотечений у девушек в этом возрасте является несформированность циклической функции отделов «гипоталамус – гипофиз – яичники – матка». А причинами нарушений становления гормональной регуляции могут быть неблагополучные бытовые условия, переутомление, физические и психологические травмы, гиповитаминозы, дисфункция щитовидной железы и/или коры надпочечников. Не последнее значение в этиологии маточных кровотечений этого периода имеют детские инфекции, такие как краснуха, корь, коклюш, ветрянка, эпидемический паротит, а также хронический тонзиллит, осложнение течения беременности у матери, тяжелые роды и др.
В детородном возрасте к дисфункции яичников и маточным кровотечениям могут приводить воспалительные процессы половой системы, стрессы, эндокринологические болезни, хирургическое прерывание беременности и т.д.
Дисфункциональные маточные кровотечения климактерического периода возникают на фоне нарушений регуляции менструального цикла, обусловленных угасанием гормональной функции.
Лечение
Основой прекращения кровотечения является симптоматическая гемостатическая терапия. Начинают лечение с так называемого симптоматического гемостаза. Применяют средства, которые усиливают сокращение мышц матки: это эрготамин, окситоцин и метилэргометрин. Из народных средств назначают капли экстракта пастушьей сумки.
В качестве симптоматической терапии назначают эпсилон-аминокапроновую кислоту, препараты кальция в виде глюконата и хлорида, инъекционное введение Дицинона (Этамзилата), показан прием Викасола, аскорбиновой и фолиевой кислоты.
В том случае, если по данным УЗИ матки существуют данные за выраженную гиперплазию эндометрия, а также при неэффективности симптоматической терапии показано применение гормонального гемостаза.
Применение гормонального гемостаза показано также в случае длительного течения заболевания и при наличии выраженных симптомов анемии. В данном случае прибегают к ведению гестагенных препаратов, например:
- Дюфастона;
- Норколута;
- Утрожестана.
Лечение проводят курсом, который соответствует нормальному месячному циклу и продолжается 21 день с постепенным снижением дозы.
Также показаны КОК или комбинированные оральные контрацептивы. Они помогают нормализовать цикл. К таким средствам относят Ригевидон, Нон-овлон и другие препараты. Также продолжительность курса составляет 21 день.
В том случае, если у подростков существует выраженные симптомы анемии, со значительным падением уровня гемоглобина до 70 г/л и меньше, при наличии симптомов профузного маточного кровотечения, может применяться хирургический гемостаз или выскабливание полости матки. Эта операция проводится с согласия родителей девочки и только при наличии специального инструмента, с применением которого можно сохранить девственность.
После того как с кровотечением удалось справиться, начинается второй этап лечения, целью которого является восстановление менструальной функции и профилактика рецидивов кровотечения. Речь идёт об амбулаторном лечении, которое продолжается, в среднем, три менструальных цикла.
Гинеколог должен сформировать овуляторный цикл, получить нормальное двухфазное течение и правильную смену эстрогеновой фазы цикла на прогестероновую. Это лечение обязательно должно быть комплексным, девушке должен быть создан психический и физический покой, нормализован правильный режим труда и отдыха, должно быть полноценное питание и полноценный же сон.
Из витаминов показаны витамины группы B, фолиевая кислота, жирорастворимые витамины Е и К. Назначается также лекарство из группы вегетотропных: Беллатаминал, Беллоид.
Продолжается прием комбинированных эстроген-гестагенных препаратов, преимущества однофазные и низкодозированные: чаще всего речь идет о назначении Логеста, Марвелона и ему подобных препаратов по схеме, подобранной гинекологом.
Эти препараты по определенной схеме заменяют на «чистые гестагены» во вторую фазу цикла. Это Дюфастон, Оргаметрил, Утрожестан. Если лечение происходит у девушки старше 16 лет, то ей может быть назначен стимулятор овуляции кломифен или гонадотропины.
Также важно назначать физиотерапевтические методы, например, электростимуляцию шейки матки, гальванизацию молочных желез. Очень хороший эффект возникает при возможном санаторно-курортном лечении ювенильных кровотечений, Это способствует резкому снижению вероятности рецидивов, общему укреплению организма и созданию благоприятного фона для последующей здоровой беременности
Очень хороший эффект возникает при возможном санаторно-курортном лечении ювенильных кровотечений, Это способствует резкому снижению вероятности рецидивов, общему укреплению организма и созданию благоприятного фона для последующей здоровой беременности.
В заключение нужно сказать, что чем быстрее будет начата специфическая терапия, направленная на остановку кровотечения и на восстановление менструальной функции, тем больше шансов на отсутствие рецидива кровотечения.
Но ни в коем случае нельзя заниматься самолечением, в тайне от взрослых, экспериментируя на собственном организме с различными гормональными препаратами. Назначать гормоны может только гинеколог.
Помните, что в данном случае может быть обратный эффект, выраженный или усилением кровотечения или созданием неотложной ситуации с высоким риском летального исхода. Поэтому не стесняйтесь рассказать о своих проблемах родителям или непосредственно врачу гинекологу в женской консультации. Это поможет избежать возможных серьезных осложнений.
АМК классифицируют на хронические и острые FIGO, 2009.
Хроничеспое кровотечение – это маточное кровотечение, аномальное по объему, регулярности и (или) частоте, наблюдающееся в течение 6 мес и более, не требующее незамедлительного врачебного вмешательства.
Oстpoe кровотечение – эпизод обильного кровотечения, требующий срочного вмешательства с целью предотвращения дальнейшей кровопотери. Острое АМК может возникнуть впервые или на фоне уже существующего хронического АМК. Маточные кровотечения – одна из основных причин возникновения железодефицитных анемий.
Дифференциальный диагноз осуществляется со следующей патологией:
- Заболевания крови
- Полип шейки матки
- Заболевания печени
- Воспалительные заболевания
- Пузырный занос
- Эрозия шейки матки
- Эндометриоз внешний
- Рак матки
- Прервавшаяся беременность
- Опухоли яичников
ДИАГНОСТИКА
Обследование пациентки с маточным кровотечением начинают со сбора анамнеза, клинического и гинекологического исследований. Женщины с любыми нарушениями менструального цикла должны быть обследованы с целью выявления или исключения патологии эндометрия. В настоящее время применяются следующие методы диагностики:
Лабораторная диагностика включает:
- исключение возможной беременности (определение уровня β-ХГЧ) в сыворотке крови);
- обследование на наличие анемии (клинический анализ крови, включая тромбоциты);
- исключение нарушений свертывающей системы крови;
- при положительных результатах скрининга – коагулограмма;
- при подозрении на патологию гемостаза – консультация гематолога и специальное обследование (при болезни Виллебранда – определение фактора VIII, кофактора ристоцетина, антигена фактора Виллебранда);
- гормональное обследование проводится при нерегулярном ритме менструаций и риске гипотиреоза (определение уровня ТТГ, прогестерона);
- исследование на хламидийную инфекцию (при высоком инфекционном риске);
- исключение патологии шейки матки (ПАП-тест).
Диагностика с использованием методов визуализации:
- УЗИ органов малого таза (трансвагинальное и абдоминальное);
- допплерометрия дает дополнительную информацию о характере патологии эндометрия и миометрия;
- гистерография проводится в неясных случаях, при недостаточной информативности трансвагинального УЗИ и необходимости уточнения очаговой внутриматочной патологии, локализации и размеров поражений;
МРТ целесообразно проводить:
- при наличии множественной миомы матки для уточнения топографии узлов перед планируемой миомэктомией;
- перед эмболизацией маточных артерий;
- перед аблацией эндометрия;
- при подозрении на аденомиоз;
- в случаях плохой визуализации полости матки для оценки состояния эндометрия.
Диагностическая гистероскопия и биопсия эндометрия – золотой стандарт диагностики внутриматочной патологии, проводится для исключения предраковых поражений и рака эндометрия.
Гистологическое исследование – является решающим методом диагностики гиперпластических процессов и рака эндометрия.
Ювенильные маточные кровотечения у подростков причины
Естественно, в первую очередь пациентки, равно как и их родители, интересуются причинами развития патологии. Ювенильные маточные кровотечения чаще всего обусловлены не синхронным функционированием яичников и гипоталамо-гипофизарной системы. Именно эта часть головного мозга является своего рода «центром управления». Здесь вырабатываются нейрогормоны, которые контролируют работу всех желез внутренней секреции, включая и органы репродуктивной системы. На фоне десинхронизации нарушаются процессы фолликулогенеза, что ведет к изменению нормальной менструальной функции.
При нарушении взаимосвязи между головным мозгом и яичниками нередко развивается гиперэстагения (резкое повышение уровня эстрогенов в крови). Это, в свою очередь, приводит к гиперплазии эндометрия матки. Нередко на фоне подобных сбоев наблюдается образование кист в органах репродуктивной системы.

Поскольку функциональные маточные кровотечения в ювенильном возрасте связаны с нестабильностью гормонального фона, то можно выделить и несколько факторов риска. Например, постоянные стрессы, нервное перенапряжение, эмоциональное истощение влияет на выделение гормонов, а потому вполне может спровоцировать появление кровотечений.
Согласно статистическим данным, многие девочки-подростки сталкиваются с подобной проблемой после перенесенных инфекционных заболеваний, включая простуды, краснуху, ветряную оспу, грипп, паротит и т. д. К факторам риска относят и хронические воспалительные недуги, которые постепенно истощают резервы организма, например, тонзиллиты.
Патология может быть спровоцирована интенсивными физическими нагрузками, постоянными тренировками (особенно это касается девочек, профессионально занимающихся спортом). Имеет значение и правильное питание, ведь рацион должен содержать все минералы и витамины. Нередко кровотечение начинается после сильного переохлаждения организма.
К причинам появления кровотечений относят и нарушения свертываемости крови, но подобное состояние связано не только с маткой — потеря крови возможна практически в любом органе, причем ее очень трудно остановить.
Доказано, что имеет место некая генетическая предрасположенность. Замечено, что если у матери была проблемная беременность, гестозы, аномалии репродуктивной системы или те же ювенильные маточные кровотечения в подростковом возрасте, то шансы на развитии недуга у ее дочерей намного выше.
Диагностика заболевания
При диагностике патологического состояния учитываются возраст и физическое состояние пациентки.
Всем женщинам необходимо осуществлять ежемесячное измерение базальной температуры (с целью определения овуляции) и постоянный контроль над менструальным циклом с ведением дневника, в который заносят хронологию периодичности и интенсивность кровотечений.
Для точного установления диагноза лечащий врач проводит полное гинекологическое обследование, назначает общий анализ крови, ультразвуковое исследование, биопсию эндометрия, гистероскопию (осмотр стенок полости матки с помощью гистероскопа) и соногистерограмму (исследование матки ультразвуком после введения в нее солевого раствора).
Медикаментозное лечение препараты для остановки маточного кровотечения
Лечение подобной патологии во многом зависит от степени ее тяжести, а также причины развития. Если ювенильные маточные кровотечения в той или иной мере связаны с физическими или эмоциональными нагрузками, их нужно устранить — иногда даже этого достаточно для того, чтобы эпизоды заболевания не повторялись.
К сожалению, в большинстве случаев состояние пациенток более тяжелое, а кровотечение требует госпитализации. Первой задачей в данном случае является остановка потери крови. Для начала девушкам назначают в частности, «Викасол», «Дицинон», а также и аскорутин. Также необходим прием окситоцина, который вызывает сокращения матки и способствует прекращению кровотечения. Внутривенно вводится раствор глюкозы.
Если вышеописанная схема терапии не оказывает необходимого эффекта, пациентке назначают гормональные эстроген-гестаненные препараты, в часности, «Марвелое», «Ригевидон», «Мерсилон». Такие лекарства в большинстве случаев помогают остановить кровопотерю в течение суток, после чего их дозу постепенно снижают. Тем не менее курс приема таблеток длится 21 день
Такая терапия помогает не только устранить кровотечение, но и постепенно нормализовать нормальный менструальный цикл, что важно, особенно если патология связана с серьезным гормональным дисбалансом
Помимо этого, пациентке назначают прием витаминных комплексов, железосодержащих средств, сосудоукрепляющих препаратов — это помогает устранить анемию и восстановить баланс минералов и полезных веществ в организме. При выраженной анемии необходим не только прием железа, но также фолиевой кислоты, витаминов С и В12. Массивные кровопотери являются показанием к переливанию эритроцитной массы и замороженной плазмы. Необходима и физиотерапия. Комплексное лечение также должно включать в себя посильные физические нагрузки, здоровое питание, правильный режим работы и отдыха.
Если кровотечения возникают на фоне стрессовых ситуаций или связаны с психическим фактором, то обязательным является консультация у психотерапевта. Иногда требуется прием седативных средств и прочих лекарств.
Методы терапии
Лечение маточного кровотечения, являющегося аномалией, должно проводиться опытными специалистами. Желательно делать это в стенах стационара. Однако остановить неинтенсивное маточное кровотечение в домашних условиях больные могут и сами с использованием народных средств.
Домашние рецепты
Отличный гемостатический эффект имеют настои и отвары трав. Их возможно использовать как для монотерапии, так и в комплексе с медикаментозным лечением. Эффективным кровоостанавливающим средством являются:
- крапива;
- тысячелистник;
- пастушья сумка;
- кровохлебка.
Для приготовления настоя тысячелистника дома следует залить 2 ч. л. высушенной травы стаканом кипяченой воды, выдержать в течение часа, затем отфильтровать. Готовое средство употреблять 4 раза перед каждым приемом пищи по ¼ стакана.
Настойка крапивы двудомной изготавливается следующим образом. Ложка сырья заливается 200 мл горячей воды, варится на небольшом огне 10 минут, потом процеживается. Средство нужно употреблять по 1 ст. л. 4 раза в день до приема пищи. Лекарство может быть применено как эффективное профилактическое средство. В этом случае 30–40 капель настоя нужно разбавить в ¼ стакана воды, принимать за 30 минут до еды.
Кожуру 6 апельсинов поместить в кастрюлю с полулитром воды и варить на небольшом огне. Содержимое должно выпариться до 500 мл. Отвар употреблять по 4 ч. л. 3 раза в течение дня.
Лекарственные препараты
Прежде, чем начать лечение недуга с помощью медикаментов, необходимо точно определить причину его появления. Терапия ювенильных кровотечений проводится последовательно, за несколько приемов. Прежде всего, останавливают кровотечение. Если оно умеренное и состояние больной удовлетворительное, используют метод симптоматического гемостаза. Продолжительные и обширные ювенильные кровотечения, сопровождаемые вторичной анемией, нуждаются в применении гормонов. Если кровотечение не удается остановить симптоматической терапией, то используют гормональный гемостаз. Необходимое средство выбирается индивидуально, в зависимости от конкретных обстоятельств. Традиционно назначаются гестагены или комплекс эстрогенов с гестагенами. Действенными медикаментами являются «Дюфастон», «Норколут», «Утрожестан», из составных – «Нон-Овлон», «Микрогинон».
Терапия дисфункционального маточного кровотечения проводится при помощи гормональных контрацептивов — «Фемодена», «Марвелона», — а также гестагенов или эстрогенов — «Эстрадиола», «Синестрола». Лечение тоже происходит пошагово. Первый акт терапии проводится посредством:
- Симптоматического гемостаза с использованием препаратов, активирующих матку, а также гемостатических лекарств.
- Гормонального гемостаза. Метод показан юным представительницам слабого пола, которые не имеют проблем с эндометрием.
На втором этапе восстанавливается естественный менструальный цикл и проводятся меры для исключения рецидивов:
- Терапия фолиевой кислотой, витаминами групп Е, В, С.
- Применяется гомеопатия препаратами «Ременс», «Мастодинон» и другими.
- Осуществляется гормональная терапия посредством выбора лекарств в зависимости от возраста больной и характера дисфункции.
Хирургические методы
Основной и наиболее эффективный способ устранить кровотечение у женщин репродуктивного и климактерического характера – выскабливание полости матки. Удаляется часть эндометрия с использованием специального приспособления. Применяются также методы криодеструкции – обработки тканей жидким азотом — и лазерной абляции – прижигания соответствующим прибором.
Ювенильные кровотечения симптомы
Основным симптомом ювенильных кровотечений становятся выделения крови из половых органов, возникающие после задержки месячных на срок от 2 недель до 2 месяцев. У многих девочек такое явление повторяется. Кровотечение обычно отличается обильностью и сопровождается слабостью, головокружениями и другими признаками анемии. В некоторых случаях при таком нарушении наблюдается кровотечение умеренной интенсивности, а вот признаки потери крови отсутствуют, такие ювенильные кровотечения могут продолжаться до двух недель и больше.

Диагностика ювенильного кровотечения
Для диагностики ювенильного кровотечения основное значение имеет выраженная клиническая картина. Для подтверждения отсутствия овуляции используются методы функциональной диагностики. Дифференцировать данное нарушение нужно с болезнями крови, при которых может отмечаться усиленная кровоточивость, гормональными опухолями яичников и матки, самопроизвольным выкидышем, раком шейки матки и другими патологиями.
Для точной постановки диагноза «ювенильное кровотечения» могут использоваться ультразвуковые исследования яичников и матки, с помощью которых можно определить изменения структуры и размеров этих органов.
Симптомы
Ювенильные кровотечения относятся к ановуляторным. Этот термин обозначает, что кровь выделяется при однофазном менструальном цикле, когда нет смены эстрогеновой фазы на прогестероновую, и нет овуляции, как разделителя этих двух фаз.
Этот ановуляторный цикл в данном случае отражает незрелость гормональной регуляции у девочек. В более позднем периоде, например, в конце пубертатного и после него у девушек может возникнуть овуляторное кровотечение, которое будет носить характер полименореи. Здесь уже будет идти речь или о недостаточной продукции лютеинизирующего гормона, либо о неполноценности желтого тела.
Протекают эти кровотечения на фоне атрезии фолликулов. Чаще всего возникают эти кровотечения на первый или второй год после первой менструации, но иногда они могут начаться вместе с менархе, чем сильно пугают девочку и родителей.
Отличительными признаками ювенильных кровотечений является:
- безболезненность;
- сравнительно легкое и быстрое возникновения анемии и симптомов, связанных с ней (бледность, слабость, обмороки);
- прогрессирующие нарушения, связанные со свертывающей системой крови. Это такие феномены, как падение протромбинового индекса, снижение общего количества тромбоцитов, а также замедление свертывания.
Очень многое также зависит от социальных отношений и от уровня доверия в семье. Известно, что в пубертатном и постпубертатном периоде у девушек часто существуют напряженные отношения с родителями. И девочки, которые в умственном отношении созревают гораздо раньше, чем в физическом, просто не ставят своих родителей перед фактом возникновения кровотечений, а также всячески скрывают их.
Поэтому нередко развитие симптомов анемии в течение нескольких месяцев может быть косвенным поводом, чтобы обратиться вместе с дочкой к гинекологу. Как отличить месячные от кровотечения у подростка — девушки? Симптомами ювенильных кровотечений будет являться:
- длительные и кровянистые выделения, которые продолжаются более недели и превышают длительность нормальной менструации;
- кровотечение или обильное кровянистое мазание, которое возникает чаще, чем 21 день (то есть чаще, чем месячные);
- объем кровопотери при ювенильных ановуляторных кровотечениях обычно составляет не менее чем 100 мл в сутки или половина обычного стакана.
Это достаточно большой уровень геморрагии, и при интенсивном и длительном ювенильном кровотечении развивается выражено вторичная постгеморрагическая анемия, особенно на фоне инфантильного и астеничного телосложения или при наличии хронических авитоминозов и недостаточности питания.

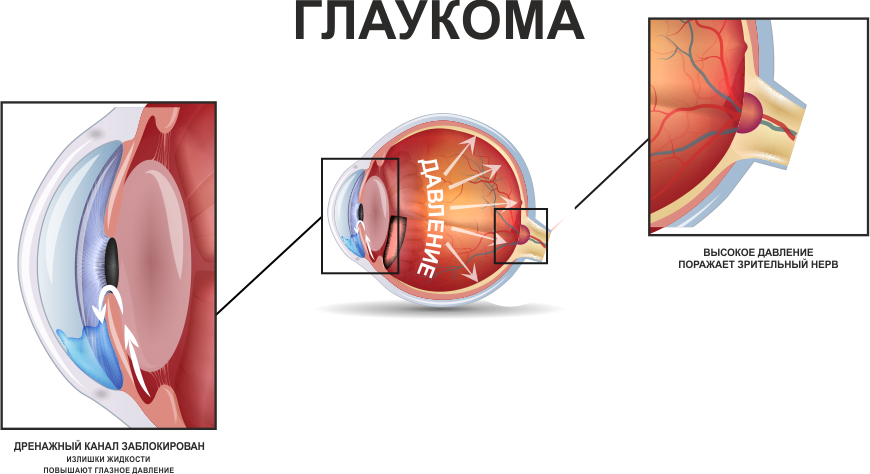
 Нередко подобная симптоматика является признаком развивающейся глаукомы у человека.
Нередко подобная симптоматика является признаком развивающейся глаукомы у человека.
 Мушки перед глазами – один из признаков надвигающейся мигрени.
Мушки перед глазами – один из признаков надвигающейся мигрени.
 Если церебральная жидкость начинает давить на ткани мозга, то у человека развивается соответствующий симптом.
Если церебральная жидкость начинает давить на ткани мозга, то у человека развивается соответствующий симптом.
 Зрительный орган при такой патологии может интенсивно слезиться.
Зрительный орган при такой патологии может интенсивно слезиться.
 В такой ситуации обязательно необходимо пройти обследование и необходимый курс лечения, если боль вызвана переутомлением и большой нагрузкой на глаза и нервную систему.
В такой ситуации обязательно необходимо пройти обследование и необходимый курс лечения, если боль вызвана переутомлением и большой нагрузкой на глаза и нервную систему.
 Устранить неприятные симптомы можно благодаря спазмолитикам, например, таким как Спазмалгон.
Устранить неприятные симптомы можно благодаря спазмолитикам, например, таким как Спазмалгон.
 При постоянных мучащих болях рекомендовано посетить санаторно-курортный комплекс, где справиться с недугом поможет физиотерапия.
При постоянных мучащих болях рекомендовано посетить санаторно-курортный комплекс, где справиться с недугом поможет физиотерапия.
 Хирургическое вмешательство необходимо в случае кровоизлияния, а также при глаукоме, для нормализации ВГД.
Хирургическое вмешательство необходимо в случае кровоизлияния, а также при глаукоме, для нормализации ВГД.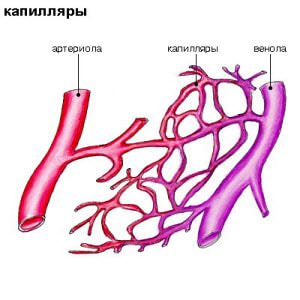 Капилляры могут долгое время находиться в расширенном состоянии и не лопаться, но потом, под действием каких-либо причин, происходит их разрыв, что можно определить даже визуально. Предпосылки могут быть разные: это перегрузка нижних конечностей, травмы, гормональный сбой. Основной причиной того, что лопнул сосуд, считается слабость его стенок, из-за которой он не выдерживает даже незначительной нагрузки.
Капилляры могут долгое время находиться в расширенном состоянии и не лопаться, но потом, под действием каких-либо причин, происходит их разрыв, что можно определить даже визуально. Предпосылки могут быть разные: это перегрузка нижних конечностей, травмы, гормональный сбой. Основной причиной того, что лопнул сосуд, считается слабость его стенок, из-за которой он не выдерживает даже незначительной нагрузки.




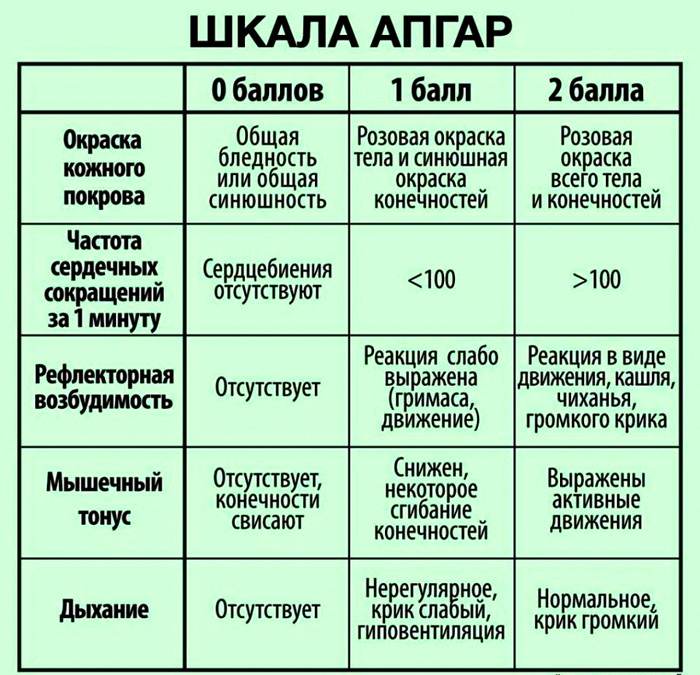 Параметры состояния ребенка, оцениваемые по шкале Апгар:
Параметры состояния ребенка, оцениваемые по шкале Апгар:
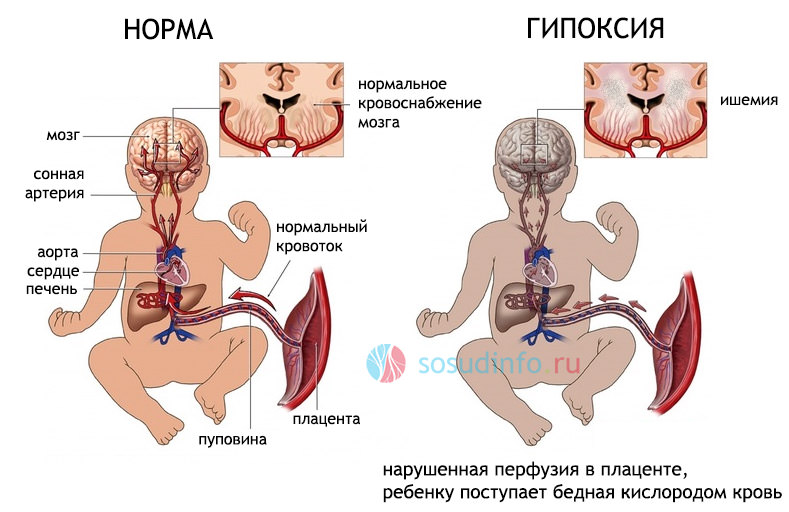


 У большинства пациентов происходит увеличение лимфатических узлов
У большинства пациентов происходит увеличение лимфатических узлов
 Общий анализ крови лучше сдавать как минимум один раз в год
Общий анализ крови лучше сдавать как минимум один раз в год Набор инструментов для венесекции
Набор инструментов для венесекции Игла Дюфо для забора и переливания крови
Игла Дюфо для забора и переливания крови
 Полноценный сон
Полноценный сон








 Полезные свойства мяты
Полезные свойства мяты







 Высокое значение билирубина можно зафиксировать не только при лабораторных исследованиях, но и при других факторах в состоянии ребенка
Высокое значение билирубина можно зафиксировать не только при лабораторных исследованиях, но и при других факторах в состоянии ребенка Во время беременности наблюдается затруднение оттока желчи.
Во время беременности наблюдается затруднение оттока желчи.
 Дополнительно может понадобиться полное обследование пациента
Дополнительно может понадобиться полное обследование пациента Чтобы уточнить диагноз врач оценивает другие параметры анализа
Чтобы уточнить диагноз врач оценивает другие параметры анализа