Физиотенз
Особенности гипертонии
Заболеваниям сердца и сосудов подвержены многие люди. Однако у женщин данные отклонения развиваются позже, чем у мужчин. Но протекают они значительно сложнее и характеризуются повышенными показателями артериального давления, более выраженными болезненными симптомами. Гипертония часто развивается вместе с другими патологиями: ожирением, сахарным диабетом, отклонениями в работе печени и почек, сбоем обмена липидов.
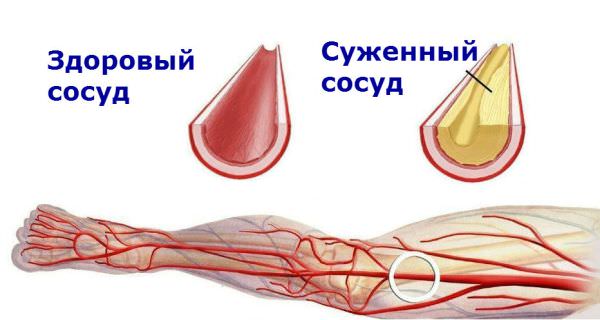
Вместе с повышением массы тела происходит нарушение работы СНС, что является основной причиной повышенного давления и образования гипертонии. Выделяемые симптоматической нервной системой гормоны способствуют сужению просвета сосудов, в результате сердцу для доставки кислорода к тканям и органам приходится проталкивать кровь с усилием, под высоким давлением, таким образом развивается гипертония, которую приходится лечить медикаментозным способом. Одним из лекарственных препаратов, позволяющих обуздать повышенное давление, является средство «Физиотенз».
Противопоказания
Прием Физиотенза не рекомендован при таких состояниях:
- установленная непереносимость любого из компонентов;
- нарушения ритма – слабость синусового узла, замедленный ритм (брадикардия, блокада проведения импульсов в атриовентрикулярном узле);
- выраженная недостаточность кровообращения;
- необходимость применения антидепрессантов (амитриптилин и аналогичные ему);
- возраст больного от 70 лет и до 18;
- недостаточная почечная фильтрация;
- хронический гемодиализ;
- кормление грудью.
Назначается с осторожностью и при условии врачебного наблюдения этот медикамент при установленных диагнозах:
- тяжелые заболевания печени;
- поражение коронарных сосудов;
- нестабильная стенокардия, предынфарктное состояние.
При беременности применение допускается при условии, что необходимость назначения матери превышает риск для плода.
Лекарственное взаимодействие
Сочетанию медикаментов не всегда придают должное значение. Однако при приеме двух и более препаратов может наблюдаться ослабление или усиление взаимного действия. В первом случае лекарство не даст ожидаемого результата, во второй ситуации существует риск получить передозировку и даже отравление.
Так, при совместном использовании антигипертензивных средств (тиазидных диуретиков, блокаторов кальциевых медленных каналов) с медикаментом «Физиотенз» (отзывы предупреждают об этом) может развиться гипотензивный аддитивный эффект. Одновременный прием трициклических антидепрессантов понижает действенность центральных противопертензивных препаратов, поэтому их не следует употреблять вместе с лекарством «Физиотенз».
Кроме этого, средство позволяет улучшить когнитивные ослабленные функции у больных, принимающих препарат «Лоразепам». Применение вместе с бензодиазепинами может вызвать усиление седативного эффекта. При назначении с препаратами «Дигоксин», «Глибенкламид», «Гидрохлоротиазид» фармакокинетическое взаимодействие отсутствует.
Фармакодинамика и фармакокинетика
После внутреннего приема средство на 90 процентов всасывается из желудочно-кишечной системы. Максимальная концентрация активного вещества в плазме крови наблюдается через час. Прием пищи на фармакокинетику моксонидина влияния не оказывает.
Основным метаболитом действующего вещества является дегидрированный моксонидин, а также производные гуанидина. Полураспад моксонидина происходит в течение 2,5 часов, а через сутки элемент на 90% выводится почками и через кишечник.
У больных с артериальной гипертензией, по сравнению со здоровыми людьми, изменений в фармакокинетике моксонидина не отмечалось. Незначительно кинетические показатели могут изменяться у пожилых пациентов, что связано со снижением интенсивности метаболизма моксодинина, а также его более высокой биодоступностью. В связи с отсутствием фармакокинетических исследований не рекомендуется применение лекарства пациентам до совершеннолетия.
Форма выпуска, состав и упаковка
Таблетки, покрытые пленочной оболочкой бледно-розового цвета, круглые, двояковыпуклые, с гравировкой «0,2» с одной стороны; на изломе — белого цвета.
| 1 таб. | |
| моксонидин | 200 мкг |
Вспомогательные вещества: лактозы моногидрат — 95.8 мг, повидон — 0.7 мг, кросповидон — 3 мг, магния стеарат — 0.3 мг.
Состав оболочки: гипромеллоза — 1.3 мг, этилцеллюлоза — 1.2 мг, макрогол — 0.25 мг, тальк — 0.9975 мг, краситель железа оксид красный (Е172) — 0.0025 мг, титана диоксид (Е171) — 1.25 мг.
14 шт. — блистеры (1) — пачки картонные.14 шт. — блистеры (2) — пачки картонные.14 шт. — блистеры (7) — пачки картонные.
Таблетки, покрытые пленочной оболочкой розового цвета, круглые, двояковыпуклые, с гравировкой «0,3» с одной стороны; на изломе — белого цвета.
| 1 таб. | |
| моксонидин | 300 мкг |
Вспомогательные вещества: лактозы моногидрат — 95.7 мг, повидон — 0.7 мг, кросповидон — 3 мг, магния стеарат — 0.3 мг.
Состав оболочки: гипромеллоза — 1.3 мг, этилцеллюлоза — 1.2 мг, макрогол — 0.25 мг, тальк — 0.975 мг, краситель железа оксид красный (Е172) — 0.025 мг, титана диоксид (Е171) — 1.25 мг.
14 шт. — блистеры (1) — пачки картонные.14 шт. — блистеры (2) — пачки картонные.14 шт. — блистеры (7) — пачки картонные.
Таблетки, покрытые пленочной оболочкой коричневато-розового цвета, круглые, двояковыпуклые, с гравировкой «0,4» с одной стороны; на изломе — белого цвета.
| 1 таб. | |
| моксонидин | 400 мкг |
Вспомогательные вещества: лактозы моногидрат — 95.6 мг, повидон — 0.7 мг, кросповидон — 3 мг, магния стеарат — 0.3 мг.
Состав оболочки: гипромеллоза — 1.3 мг, этилцеллюлоза — 1.2 мг, макрогол — 0.25 мг, тальк — 0.875 мг, краситель железа оксид красный (Е172) — 0.125 мг, титана диоксид (Е171) — 1.25 мг.
14 шт. — блистеры (1) — пачки картонные.14 шт. — блистеры (2) — пачки картонные.14 шт. — блистеры (7) — пачки картонные.
Условия и сроки хранения
Как рекомендуют производители, Физиотенз необходимо хранить в темном месте с хорошей проветриваемостью и при умеренной температуре воздуха.
Лекарство должно находится в недоступным для маленьких детей месте.
Срок хранения медикамента составляет два года.
После истечение срока годности Физиотенз нельзя принимать!
В российской аптеке «Физиотенз» можно приобрести примерно за 240-500 рублей.
В украинской аптеке такой препарат будет предложен за 80-170 гривен.
К наиболее популярным аналогам данного препарата относятся следующие медикаменты:
Не следует менять препаратысамостоятельно, потому что это может привести к необратимым последствиям.
Алексей: «Артериальная гипертензия не давала покоя. Много лекарств перепробовал, но ничего практически не помогало. Новый врач посоветовал принимать «Физиотенз». Эффект проявился сразу же и теперь повышенное давление меня не пугает».
Арсений: «Очень помог этот препарат. Пару дней было головокружение, но потом оно прошло. Рекомендую».
В конце этой статьи можно ознакомиться с другими отзывами, а также оставить собственный.
Ограничения приема препарата
Принимать препарат необходимо с учетом возможных ограничений и прямых противопоказаний. Например, за один раз людям с почечной недостаточностью запрещено принимать более 0,2 мг Физиотенза, то есть не более одной таблетки с самой минимальной дозой. Максимальная доза для таких больных – 0,4 мг в сутки. Пьют препарат внутрь, запивая стаканом воды, но при необходимости быстрого эффекта его кладут под язык.
Чтобы побочные действия препарата не проявлялись так явно, его включат в состав комплексной терапии. При этом врачи отмечают, что при слабой активности гипотензивных средств не стоит отказываться от Физиотенза. Гораздо лучше будет пересмотреть совместимость компонентов комплексного лечения и поменять один из препаратов.

Физиотенз (моксонидин) становится спасительным средством для пациентов при гипертоническом кризе. По принципу своего действия и результативности он с успехом заменяет Каптоприл и даже Клофелин. Поскольку из желудка усваивается примерно 90 процентов препарата, можно говорить о его отличной метаболической активности.
Максимальная концентрация средства в крови достигается через час и, несмотря на скорую эвакуацию средства из организма, оно способно нормализовать показатели давления на довольно длительный срок. Проблем с выведением препарата обычно не возникает, но при незначительном нарушении клубочковой фильтрации концентрация моксонидина в крови повышается в два раза, в период выведения будет увеличиваться ровно вполовину.
При существенной почечной недостаточности концентрация действующего вещества в крови будет достигать увеличения в три раза от нормы, а период выведения увеличится также втрое. Пациенты на диализе и вовсе выводят моксонидин малыми дозами. Поэтому врачи учитывают состояние органов мочевыделительной системы перед тем, как назначить больному Физиотенз.
Условия отпуска и цена
Средняя стоимость Физиотенз (таблетки 0,2 мг №14) в Москве составляет 305 рублей. В аптечной сети таблетки Физиотенз отпускаются по рецепту врача. Во избежание осложнений или негативных последствий для здоровья не рекомендуется их самостоятельный прием без предварительного назначения медицинского специалиста.
Срок годности препарата Физиотенз составляет 2 года для таблеток с дозировкой 200 мг, 3 года для таблеток с дозировкой 300 и 400 мг. Препарат следует хранить в оригинальной заводской упаковке, темном, сухом, недоступном для детей месте при температуре воздуха не выше +25 С.
( Пока оценок нет )
Фармакокинетика
Физиотенз принимается внутрь вне зависимости от приема пищи. Он очень хорошо абсорбируется в верхнем отделе желудочно-кишечного тракта. Биодоступность препарата составляет 88%. Через час после приема достигается максимум содержания в плазме крови. Незначительное количество препарата связывается с белками крови (7%). Остальная часть циркулирует в кровяном русле, в том числе проникая через гематоэнцефалический барьер в стволовую часть головного мозга.
Часть моксонидина превращается в метаболит – дегидрированный моксонидин и производные гуанидина, которые также обладают терапевтической гипотензивной активностью.
Период полувыведения сравнительно короток – 2,5 для моксонидина и 5 часов для метаболитов. Препарат не накапливается в организме, поэтому для достижения устойчивого эффекта его нужно принимать ежедневно.
Основная масса препарата выводится в неизменном виде почками. На скорость выведения может повлиять наличие хронической почечной недостаточности. Если она носит умеренный характер (клиренс креатинина 30 – 60 ммоль/литр), скорость выведения уменьшается в 1,5 – 2 раза и наблюдается кумуляция моксонидина в тканях. При тяжелой и терминальной почечной недостаточности физиотенз назначают лишь в исключительных случаях. Препарат частично выводится из организма при гемодиализе.
У пожилых пациентов естественное выведение моксонидина и его метаболитов может быть замедлено, однако при нормальном функционировании почек это не влечет особых последствий.
Форма выпуска и состав таблеток от давления Физиотенз
Помимо активного вещества в таблетке содержатся вспомогательные компоненты: моногидрат лактозы, повидон, кросповидон, гипромеллоза, этилцеллюлоза, красный краситель на основе окиси железа, краситель на основе двуокиси титана и магния стеарат. Таблетки выпускаются в трех «весовых категориях» — с содержанием активного компонента 0,2, 0,3 и 0,4 мг. Лекарственная форма 0,2 мг имеет бледно-розовый оттенок, 0,4 мг – розовый, а 0,5 мг – красный. Независимо от массы таблетки расфасовываются в алюминиевые или пластиковые блистеры по 14 штук. В картонную коробку упаковывают 1, 2 или 7 блистеров.
Таблетка от повышенного давления физиотенз имеет двояковыпуклую форму с гравировкой на боковой стороне с обозначением содержания активного вещества в миллиграммах. При разломе хорошо различимы два слоя содержимого.
Инструкция по применению препарата
Инструкция по применению рекомендует принимать таблетки независимо от приема пищи, лекарство одинаково эффективно снижает давление, если выпить его до приема пищи или сразу после него (см. отзывы). Рекомендованная дозировка следующая:
- Начальная – 200 мкг в сутки.
- Максимальная разовая – 400 мкг.
- Максимальная суточная – 600 мкг, разделенная на два приема.
Дозировка препарата может быть откорректирована в зависимости от реакции пациента на таблетки и терапевтического эффекта. Отзывы рекомендуют именно это лекарство для снижения давления пациентам с почечной недостаточностью. Начальная дозировка в этом случае неизменна, если нежелательных побочных эффектов не наблюдается, ее можно увеличить.
Инструкция по применению не указывает, как воздействует лекарство на организм пациентов младше 18 лет, поэтому им лучше подобрать другой аналог, который снижает и стабилизирует артериальное давление.
Физиотенз. Инструкция по применению. При каком давлении
Основным действующим веществом в лекарстве является моксонидин, объясняющий эффективность и безопасность препарата.
Кроме моксонидина, в составе таблеток содержатся: гипромеллоза, повидон, стеарат магния, этилцеллюлоза, диоксид титана, моногидрат лактозы, кросповидон, макрогол 6000, тальк. Подробный состав производитель предлагает для ознакомления, чтобы исключить наличие аллергии на любой из ингредиентов.
В зависимости от концентрации активного вещества, препарат выпускается в разной цветовой гамме. К примеру, бледно-розовые пилюли в составе имеют моксонидин в кол-ве 0,2 мг, светло-красные – 0,3 мг, а если лекарство содержит 0,4 мг компонента, капсулы будут красными.
Благодаря такому подходу к дифференциации дозировки пациенты не путаются с приемом нужной дозы лекарства, исключают передозировку. Купить таблетки можно в пачках по 14, 28 и 96 штук. В коробочке идет определенное число блистеров по 14 таблеток. Тем, кто планирует начать принимать физиотенз инструкция по применению при каком давлении обозначит, в какое время, как долго и пр.
Препарат избирательно действует на имидазолиновые рецепторы, которые находятся в продолговатом мозгу. Рецепторы в ответе за рефлексы и тонические функции симпатических отделов нервной системы. На фоне действия моксонидина снижается сопротивляемость периферических сосудов, а вместе с этим и давление. В отличие от других препаратов, имеющих схожесть с альфа-адренорецепторами, таблетки физиотенза не вызывают сонливости, сильного пересыхания слизистой в горле. Кроме стабилизации АД, таблетки от давления на 21% повышают чувствительность к инсулину у полных, склонных к ожирению и инсулинрезистентности граждан.
Через определенное время от приема лекарство растворяется в верхних органах ЖКТ, затем хорошо всасывается слизистой, проникая в кровоток. Препарат не влияет никоим образом на скорость усваивания пищи. За дальнейшие 24 часа 90% моноксидина выведется почками, до 1% выведется с калом.
Физиотенз действует следующим образом:
- способствует выводу из тела воды и соли;
- снижает до 40% активность гормональных веществ – норадреналина, адреналина и ренина – они виновники спазмирования сосудов и повышения АД;
- увеличивает чувствительность к инсулину, в итоге организм избавлен от отечности, а сосуды расслабляются.
Физиотенз – препара т третьего поколения, считается эффективным представителем своей группы в государствах СНГ и за рубежом. Большинство пациентов с проблемным давлением выбрали для себя именно это лекарство и продолжают активно его принимать для улучшения качества жизни. Среди основных его преимуществ отмечают следующие:
- использование таблеток разрешается, как натощак, так и после пищи. Можно не переживать, что заболит желудок или пища помешает веществу раствориться вовремя;
- несмотря на то, что моксонидин не долго выходит из организма, его действие длится ещё около суток от приема пилюли;
- препарат можно сочетать с прочими лекарствами от гипертензии, с таблетками от сердца, диабета;
- помимо снижения АД, физиотенз усиливает чувствительность к инсулину. Он считается уникальным лекарством от гипертонии, возможность коего снижать инсулинрезистентность уже доказана. Это нужно людям с лишним весом, с диабетом, с нарушением обмена веществ;
- люди с избыточной массой на фоне употребления физиотенза вскоре заметно похудели – обычно удается сбросить до 4 кг за 6 месяцев;
- если принимать лекарство длительно, анализы крови относительно содержания холестерина улучшаются, то же касается анализа на процент глюкозы и триглицеридов.

- в начале – 200 мкг в 24 часа;
- разово – максимум 400 мкг;
- максимально в сутки – 600 мкг в 2 приема.
Назначая физиотенз, кардиолог может корректировать дозировку с учетом реакции организма больного и эффекта от таблеток. Согласно отзывам, препарат назначают принимать даже больным с почечной недостаточностью, и он прекрасно переносится. Действие на пациентов до 18 лет не исследовано, им лучше отобрать другие лекарственные средства.
Использование во время беременности
Различные препараты отрицательно воздействуют на плод или эмбрион, приводя в некоторых случаях к порокам развития ребенка. Также составляющие лекарств, принимаемых с материнским молоком, способны попадать в младенческий организм и действовать на него
Поэтому во время беременности и лактации необходимо с повышенной осторожностью принимать медикаменты
Не исключение — и препарат «Физиотенз». Его прием допустим только после консультации со специалистом, тщательно взвесив возможную пользу для матери и вред для ребенка. Поскольку активный компонент попадает в грудное молоко, во время вскармливания младенца необходимо отказаться от его применения или прекратить кормление ребенка.
Экспериментальные исследования, проведенные на животных, прямого или косвенного влияния препарата на беременность, эмбриональное (зародышевое) или постнатальное развитие не выявили.
Противопоказания и побочные эффекты
Физиотенз, как и все препараты гипотензивного действия, имеет достаточно много побочных эффектов. Это не означает, что лекарство плохо переносится и следует искать аналог. Большая часть побочных эффектов исчезает после адаптации организма к активному компоненту препарата. На начальной стадии лечения этим препаратом возможны такие симптомы:
- Сонливость;
- Выраженное и резкое снижение артериального давления;
- Головокружение и головные боли;
- Астения;
- Обморочные состояния;
- Пересыхание слизистой ротовой полости;
- Ортостатическая гипотензия;
- Брадикардия;
- Кожная сыпь по типу крапивницы;
- Тошнота и приступы рвоты;
- Кишечные расстройства – диарея;
- Зуд и ангионевротический отек;
- Повышенная возбудимость;
- Звон в ушах;
- Боли в области шеи, спины, поясницы;
- Отеки верхних и нижних конечностей.
Существуют также определенные противопоказания к использованию этого медикаментозного средства – перед началом терапии следует внимательно изучить их, посоветоваться с врачом и в случае сомнений подобрать аналоги. Аналог может потребоваться в таких случаях:
- При синдроме слабости синусового узла.
- Выраженная брадикардия – частота сердечных сокращений не превышает 50 в минуту.
- AV-блокада 2 или 3 степени тяжести.
- Сердечная недостаточность в острой или хронической форме.
- Непереносимость галактозы, дефицит лактазы или же мальабсорбция глюкозы и галактозы, обусловленные генетически.
- Некоторые физиологические состояния пациента, возрастной фактор.
- Индивидуальная непереносимость основного или вспомогательных компонентов лекарственного препарата.
Во избежание нежелательных реакций и отравлений не рекомендуется принимать препарат одновременно с алкоголем или другими медикаментозными средствами, оказывающими седативный эффект.
Нельзя комбинировать Физиотенз с трициклическими антидепрессантами, транквилизаторами, средствами, содержащими бензодиазепин.
Нельзя одновременно принимать эти таблетки и их аналоги с гипертензивным действием и сходим активным веществом – это приведет к передозировке и интоксикации.
Если Физиотенз не подошел или нет возможности регулярно приобретать его и встал вопрос о подборке другого препарата гипотензивного действия, предлагаются следующие аналоги:
Не рекомендуется самостоятельно сменять препарат без одобрения врача и его рекомендаций по определению дозировки и схемы приема.
Цена на препарат определяется количеством таблеток в упаковке, дозировкой активного компонента и регионом реализации. Один блистер (14 штук) таблеток дозировкой 0,2 мг стоит от 265 рублей, аналогичное количество таблеток дозировкой 0,4 мг обойдется в 420 рублей.
Дешевле и выгоднее приобретать сразу большую упаковку, если действие препарата проверено и нежелательных побочных реакций не наблюдается – при артериальной гипертензии частая смена лекарственных препаратов не рекомендуется.
В аптеках этот препарат отпускается только по рецепту врача, так как является сильнодействующим седативным и гипотензивным средством. При условии соблюдения правил хранения лекарства срок годности составляет 2 года.
Наиболее распространенными жалобами пациентов являются головные боли и сухость во рту, но подобные побочные явления дают практически все аналоги, искать что-то лучше едва ли имеет смысл. Следует набраться терпения и подождать 10-14 дней – за этот период неприятные симптомы обычно или полностью проходят, или проявляются существенно реже и слабее. Если этого не произошло, можно попробовать подобрать аналоги.
Еще один важный момент, который нужно знать при регулярном использовании этого лекарственного средства: нельзя резко прекращать его прием, так же, как и нарушать схему приема таблеток. Физиотенз опытные пациенты советуют класть под язык и рассасывать после еды для профилактики скачкой артериального давления.
При сильном повышении давления или гипертоническом кризе можно одну таблетку выпить вместе с водой, а другую положить под язык для получения быстрого и сильного эффекта. Но принципиальной разницы в способе употребления лекарства – под язык или просто выпить – нет.
Если требуется остановить лечение этим препаратом, дозировка постепенно снижается на протяжении двух недель. Официально подтвержденных данных о том, что после прекращения приема Физиотенза АД снова поднимется, нет. Видео в этой статье подробно расскажет о том, как борется Физиотенз с высоким давлением.
https://youtube.com/watch?v=LyASV6NjMio
Инструкция по применению при каком давлении
Физиотенз в таблетках принимают внутрь, независимо от приема пищи при давлении выше 140 мм рт. ст. только по назначению врача. В большинстве случаев начальная доза препарата Физиотенз составляет 200 мкг в сутки. Максимальная разовая доза составляет 400 мкг.
Максимальная суточная доза, которую следует разделить на 2 приема, составляет 600 мкг. Необходима индивидуальная коррекция суточной дозы в зависимости от переносимости пациентом проводимой терапии. Коррекция дозы для пациентов с печеночной недостаточностью не требуется.
Начальная доза для пациентов с умеренной или тяжелой почечной недостаточностью, а также находящихся на гемодиализе — 200 мкг в сутки. В случае необходимости и при хорошей переносимости суточная доза может быть увеличена до максимальной 400 мкг.
Аналоги
Действующее вещество моксонидин входит в состав нескольких наименований препаратов, но наибольшее распространение получил именно Физиотенз, выпускаемый в Америке и Германии. Ввиду необходимости более дешевых аналогов, крупные фармацевтические компании мира стали выпускать аналоги Физиотенза:
- Моксонитекс (Германия).
- Тензотран (Израиль).
- Моксогамма (Германия).
- Моксонидин (Россия).
- Цинт (Испания).
Аналоги Физиотенза (моксонидина) стоят намного дешевле, поэтому активно применяются отечественными пациентами и врачами. Средняя цена Физиотенза 0,2 мг производства Германии – 500 руб, 0,4 мг – 740 руб.

Физиотенз
Перейти в Каталог медицинских терминов
Вернуться в Каталог лекарств
А
Б
В
Г
Д
Е
Ж
З
И
К
Л
М
Н
О
П
Р
С
Т
У
Ф
Х
Ц
Ч
Ш
Щ
Э
Я
Найдено в 186-и вопросах:
-
кардиолог
16 февраля 2019 г. / alexsa / рахья -
… *118. пульс от 60 до 82, вчера давление было 192*117 пульс 72, слабость, голова болит, по совету врача со скорой дала физиотенз и фуросемид упало до 168*98 пульс 65, причина давления не известна толи сосуды в шеи толи сердце?, был на приёме терапевта воп ( … открыть
-
кардиолог
1 января 2019 г. / николай / москва -
Добрый день. Моей маме 88 лет. Поднимается давление 180/90 200/100 врач скорой посоветовал принимать физиотенз 0.2 утром и вечером. утреннее давление 150/80 170/90. Мама постоянно принимает карвиделол 12.5 и эналоприл 10мг. Может увеличить дозу физиотена … открыть
-
кардиолог
31 марта 2018 г. / Елена / город -
Выписали две недели тому назад бипрол 10мл + лизаноприл 20мл + физиотенз 0,2мл манинил 3,5мл индопомид 5мл приём утром вечер лизонаприл 20мл физиотенз 0,4мл аториз 10мл и в 13:00 леркамен 10мл после приёма этих … открыть
-
кардиолог
25 марта 2018 г. / Нелли / Ессентуки -
… в бедре при ходьбе. Терапевт назначила Престанс 10/10. +физиотенз. Престанс давление не понижает совсем. Я его перестала пить, прекратились боли в сердце и в ногах. Пью физиотенз по 0,2 утром и вечером. Давление 140/70. Можно ли ограничиться … открыть
-
03-Скорая Помощь
4 августа 2016 г. / Ольга Сергеевна… -
… коньюктивит и глаза заливает гной, перепробовала все — наряду с вышеуказанными препаратами, не помогают ни амлодипин ни физиотенз. Раньше принимала атенолол, но с некоторых пор он перестал снижать мне давление, только урежает пульс, перешла на адельфан, … открыть
-
03-Скорая Помощь
3 августа 2016 г. / вера -
Извините,что сюда пишу,но мне срочно. Утром проходить флюорографию и только сейчас меня осенило,что я кормлю грудью! Можно ли делать или отказаться ? Терапевт сказала… открыть
-
4 августа 2016 г. / Ольга Сергеевна…
-
… коньюктивит и глаза заливает гной, перепробовала все — наряду с вышеуказанными препаратами, не помогают ни амлодипин ни физиотенз. Раньше принимала атенолол, но с некоторых пор он перестал снижать мне давление, только урежает пульс, перешла на адельфан, …
-
терапевт
15 июня 2016 г. / Андрей / Москва -
… больницу с давлением 220/140 пролежал две недели давление снижалось очень медленно . Выписан при 140/90. Прописали эналаприл, физиотенз и гипотиазид. Что в больнице , что сейчас постоянно болит голова,часто покалывает в руках и ногах, иногда в левой части … открыть
-
кардиолог
3 мая 2016 г. / татьяна / московская обл -
… МРТ поставили диагноз ишемия сосудов головного мозга. Сейчас от давления принимаю нолипрел 5 утром. метопролол 25. вечером физиотенз 0,2. Давление держится. даже бывает низким., но сонливость, слабость. Прочитала побочки нолипрела ( инсульт инфаркт ) … открыть
-
4 мая 2016 г. / татьяна
-
Александр Арсеньевич, а ваше мнение о препарате Нолипрел? Сегодня была у доктора, заменили на ночь физиотенз на престариум 5. Сейчас так много разных препаратов.но хотелось бы чтобы побочек поменьше.К тому же сейчас Нолипрел Российского производства. …
-
кардиолог
8 июня 2012 г. / Светлана… / Брянская область -
Уважаемы доктор!У мужа гипертония.Месяца три тому назад начал принимать Конкор 5 мг-один раз в сутки..и ,если вдруг всё таки был подъём давления-принимал дополнительно… открыть
-
3 мая 2016 г. / татьяна
-
… . В прошлом году в мае перенесла сосудистый криз. Сейчас принимаю от давления Нолипрел 5.метапролол 0,25, на ночь физиотенз 0,2. Сильная слабость, сонливость, хожу как «зомби». Давление правда держит в норме даже слегка бывает пониженным. Прочитала о …
-
кардиолог
5 апреля 2016 г. / Флора / Алма-Ата -
… . На данный момент назначены следующие препараты, 2 раза в день, утром и вечером:
1 — Лозап 50
2 — Конкор Кор 2,5
3 — Физиотенз 0,2Кроме того, я принимаю по утрам Эутирокс, 44,25 мг
Я лечусь по поводу гипертонии уже 6-й год, однако картина … открыть
-
терапевт
16 марта 2016 г. / Анна / Санкт-Петербург -
… препаратов. Постоянно тяжесть в глазах, «полосы» перед глазами, нечёткое зрение. Пробовали разные гипотензивные препараты — Лозап, физиотенз, дилтиазем, кордафлекс (но от него была сильная тахикардия больше 150) и другие. Когда впервые поднялось АД выше … открыть
-
кардиолог
12 марта 2016 г. / Надежда / Спб -
… утром конкор 5мг,диувер 5 мг,амлодипин 5мг,на ночь физиотенз 0,2мг.С давлением проблем не было.Четырнадцать дней назад у … эналаприлом по 20мг два раза в день и на ночь оставили физиотенз 0,2-0,4мг.Добавили 2,5мг конкора вечером.Через день сделали повторно … открыть
Особые указания
При необходимости отмены одновременно принимаемых бета-адреноблокаторов и препарата Физиотенз сначала отменяют бета-адреноблокаторы и лишь через несколько дней — Физиотенз.
Во время лечения препаратом Физиотенз необходим регулярный контроль АД, ЧСС и ЭКГ.
Прекращать прием препарата Физиотенз следует постепенно.
Влияние на способность к вождению автотранспорта и управлению механизмами
Данные о неблагоприятном влиянии моксонидина на способность к вождению автотранспорта и управлению машинами и механизмами отсутствуют. Имеются сообщения о сонливости и головокружении в период лечения моксонидином, что следует учитывать пациентам, занимающимся потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Фармакокинетика
Всасывание
После приема внутрь моксонидин быстро и почти полностью абсорбируется в верхних отделах ЖКТ. Абсолютная биодоступность составляет приблизительно 88%. Время достижения Cmax — около 1 ч. Прием пищи не оказывает влияние на фармакокинетику препарата.
Распределение
Связывание с белками плазмы крови составляет 7.2%.
Vd — 1.4-3 л/кг. Проникает через ГЭБ.
Метаболизм
Основной метаболит моксонидина — дегидрированный моксонидин и производные гуанидина. Фармакодинамическая активность дегидрированного моксонидина — около 10% по сравнению с моксонидином.
Выведение
Т1/2 моксонидина и метаболита составляет 2.5 и 5 ч соответственно. В течение 24 ч более 90% моксонидина выводится почками (около 78% в неизмененном виде и 13 % в виде дегидриромоксонидина, другие метаболиты в моче не превышают 8% от принятой дозы). Менее 1% дозы выводится через кишечник.
Фармакокинетика в особых клинических случаях
По сравнению со здоровыми добровольцами у пациентов с артериальной гипертензией не отмечается изменений фармакокинетики моксонидина.
Отмечены клинически незначимые изменения фармакокинетических показателей моксонидина у пожилых пациентов, вероятно обусловленные снижением интенсивности его метаболизма и/или несколько более высокой биодоступностью.
Моксонидин не рекомендуется для применения у пациентов в возрасте до 18 лет, в связи с чем в этой группе фармакокинетические исследования не проводились.
Выведение моксонидина в значительной степени коррелирует с КК. У пациентов с умеренной почечной недостаточностью (КК 30-60 мл/мин) равновесные концентрации в плазме крови и конечный T1/2 приблизительно в 2 и 1.5 раза выше, чем у лиц с нормальной функцией почек (КК более 90 мл/мин). У больных с тяжелой почечной недостаточностью (КК менее 30 мл/мин), равновесные концентрации в плазме крови и конечный T1/2 в 3 раза выше, чем у больных с нормальной функцией почек. Назначение многократных доз моксонидина приводит к предсказуемой кумуляции в организме больных с умеренной и тяжелой почечной недостаточностью. У пациентов с терминальной почечной недостаточностью (КК менее 10 мл/мин), находящихся на гемодиализе, равновесные концентрации в плазме крови и конечный T1/2 соответственно в 6 и 4 раза выше, чем у больных с нормальной функцией почек. Во всех группах максимальная концентрация моксонидина в плазме крови выше в 1.5-2 раза. У пациентов с нарушениями функции почек дозировка должна подбираться индивидуально. Моксонидин в незначительной степени выводится при проведении гемодиализа.








 Признаки ишемии могут выявляться на электрокардиограмме, снятой во время и после нагрузочных тестов.
Признаки ишемии могут выявляться на электрокардиограмме, снятой во время и после нагрузочных тестов.





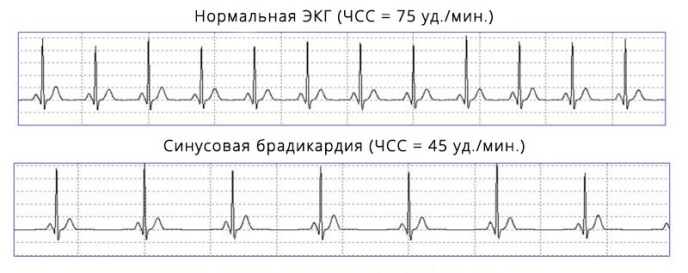
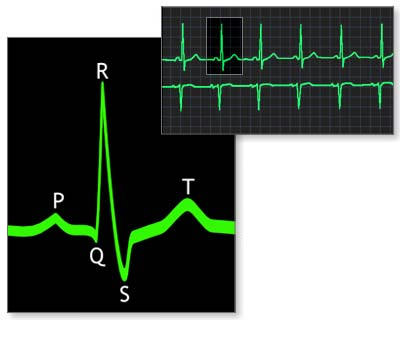 При появлении этих симптомов у ребенка, необходимо сделать ЭКГ. При синусовой брадикардии на кардиограмме хорошо видно, что синусовый ритм замедлен. На это указывает уменьшенная высота зубцов Р, при этом их амплитуда немного расширена. Зубцы Т, наоборот, более высокие, с широкой амплитудой. Расширен и интервал QRS желудочкового комплекса. Указывающий на время проведения импульса интервал P—Q также увеличен.
При появлении этих симптомов у ребенка, необходимо сделать ЭКГ. При синусовой брадикардии на кардиограмме хорошо видно, что синусовый ритм замедлен. На это указывает уменьшенная высота зубцов Р, при этом их амплитуда немного расширена. Зубцы Т, наоборот, более высокие, с широкой амплитудой. Расширен и интервал QRS желудочкового комплекса. Указывающий на время проведения импульса интервал P—Q также увеличен.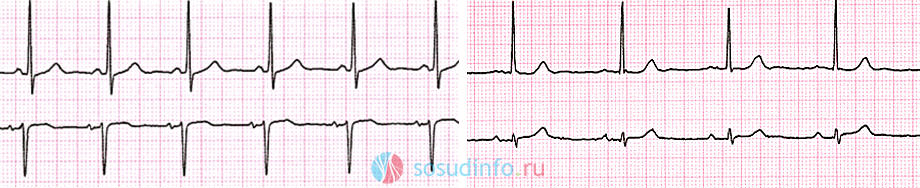






 Если болят почки, подбирают травы с болеутоляющими свойствами (Иван-чай, Подорожник, Пустырник). В некоторых случаях применяют лекарственные растения со спазмолитическим (дурман, живокость, мята) и иммуномодулирующим (родиола, листья черной смородины, чабрец) воздействием.
Если болят почки, подбирают травы с болеутоляющими свойствами (Иван-чай, Подорожник, Пустырник). В некоторых случаях применяют лекарственные растения со спазмолитическим (дурман, живокость, мята) и иммуномодулирующим (родиола, листья черной смородины, чабрец) воздействием. Практически удается даже полностью вылечить воспалительные процессы в почках при помощи сбора трав Почечный. Хорошие результаты дает лечение травой буквицей. Травы для лечения почек наиболее эффективное средство лечения.
Практически удается даже полностью вылечить воспалительные процессы в почках при помощи сбора трав Почечный. Хорошие результаты дает лечение травой буквицей. Травы для лечения почек наиболее эффективное средство лечения.




 Аспирин входит во многие стандартные схемы лечения сердечно-сосудистых заболеваний. Например, применение Аспирина в дозе 325 мг 2 раза в сутки показано при нестабильной стенокардии после отмены Гепарина с целью недопущения развития синдрома отмены.
Аспирин входит во многие стандартные схемы лечения сердечно-сосудистых заболеваний. Например, применение Аспирина в дозе 325 мг 2 раза в сутки показано при нестабильной стенокардии после отмены Гепарина с целью недопущения развития синдрома отмены.








 Боль в суставах ног
Боль в суставах ног
 Атеросклероз ног
Атеросклероз ног