Гипоаллергенная диета
Рекомендации и особенности питания при аллергии
Если у вас диагностировали аллергию, имеет смысл перестроить свою диету. Чтобы аллергия не мешала вам жить, придется сесть на гипоаллергенную диету и отказаться от некоторых продуктов. Существует распространенный миф, что гипоаллергенная строгая диета при серьезной аллергии содержит только невкусные непитательные продукты, поэтому пройти ее достаточно трудно. Ниже мы покажем, что высокоаллергенные продукты можно заменить гипоаллергенными продукты без существенной потери вкусового разнообразия:
| Высокоаллергенный продукт | Что вызывает | Какими гипоаллергенными продуктами можно заменить |
|---|---|---|
| Куриные яйца | Кожные высыпания | Отварное мясо (желательно курица, говядина и нежирная свинина). Отдайте предпочтение вареному мясу, минимизируйте употребление жареного мяса, откажитесь от копченого мяса. |
| Коровье молоко | Диарея, кожные высыпания | Кисломолочные продукты — кефир, ряженка, простокваша |
| Цитрусовые | Кожные высыпания | Яблоки, груши, виноград |
| Шоколад | Головные боли | Отдайте предпочтение натуральным сладостям (финики, курага и другие). Также помните, что шоколад часто содержится в составе тортов, конфет и пирожных, поэтому желательно отказаться и от этих продуктов. |
| Орехи и морепродукты | Кожные высыпание | Можно заменить на соевые продукты. Также можно включить в рацион жирные сорта рыбы (желательно рыбу варить, а не жарить). |
| Пшеница | Провоцирует появление кожных покраснений | Изделия из ржаной муки. |
- Копченые и маринованные продукты.
- Квашеная капуста.
- Алкогольные и газированные сладкие напитки.
- Изделия с большим количеством различных консервирующих и ароматизирующих веществ.
- Жевательная резинка.
- Различные соленые закуски — чипсы, сухарики, орешки и так далее.
Также помните несколько советов от сторонников здорового образа жизни:
Должна быть исключена из рациона аллергическая пища.
Рецепты блюд не должны содержать различные жаренные, копченные и соленые продуктов. Если вам захотелось мяса, отварите его либо сделайте котлеты на пару. Было показано, что при жарке, копчении и засаливании образуются различные вещества, которые могут спровоцировать аллергию, тогда как при варке такие вещества не выделяются.
Питание при аллергии у взрослых должно быть сбалансировано. Не ешьте много еды
Желательно кушать еду средними порциями 3-4 раза в день.
Питание при аллергии на коже ни в коем случае не должно включать в себя цитрусовые продукты.
Откажитесь от употребления алкоголя.
Также важно не пересаливать свои блюда.
Приготовление пищи не должно отнимать много времени.

Также помните, что такой гипоаллергенный диетический курс длится около 1-2 недель. В большинстве случаев к концу 2 недели количество аллергических реакций заметно снижается, а обменные процессы в организмы стабилизируется, что приводит к выздоровлению. После прохождения курса гипоаллергенной диеты можно снова начать питаться как раньше, однако врачи не советуют это делать, поскольку это может спровоцировать появление новой аллергии. Впрочем, врачи также соглашаются, что после прохождения гипоаллергенной диеты можно немного расслабиться и включить в свой рацион продукты со средней аллергенной активностью, хотя от высокоаллергенных продуктов желательно отказаться полностью.
Диета, исключающая аллергены
Планируя, чем же накормить ребенка, каждый родитель, столкнувшийся с этим недугом, должен не просто выкидывать аллергены из пищи, но и заменять их на энергетически схожие. Ниже представлена примерная диета гипоаллергенная для детей. Меню на неделю может быть следующим:
Понедельник
Завтрак: овсянка, сваренная на воде с небольшим количеством сахара или вовсе без него. Заправленная сливочным маслом и фруктами или ягодами, не дающими аллергию. Чай без ароматических добавок и трав.
Обед: суп на овощном бульоне с кусочком нежирной говядины. Яблочный или ягодный кисель.
Ужин: рис с куриной котлетой, изготовленной на пару. В случае аллергии на курицу мясо можно заменить на индюшачье. Зеленое яблоко, кефир.
Вторник
Завтрак: чай без добавок с небольшим количеством сахара или всем без него, хлеб с маслом и сыром, небольшая порция йогурта.
Обед: такой же, как и в понедельник, компот из сухофруктов.
Ужин: груша, гуляш из говядины, картофельное (либо овощное) пюре.
Среда
Завтрак: макароны, заправленные сливочным маслом, яблоко, чай.
Обед: такой же, как в предыдущие дни.
Ужин: овощное рагу, груша, компот из сухофруктов.
Четверг
Завтрак: сухое печенье с маслом, салат из не аллергенных фруктов с натуральным йогуртом, чай.
Обед: овощной суп, паровая котлета из нежирной говядины, фрукты, компот из зеленых яблок.
Ужин: гречневая каша с луком, заправленная нежирной сметаной, компот.
Пятница
Завтрак: нежирный творог со сметаной и небольшим количеством сахара, чай.
Обед: овощной суп, отварное мясо (курица, говядина, индейка на выбор), груша, кисель.
Ужин: гречневая каша с тушеными овощами, кефир.
Суббота
Завтрак: бутерброд с маслом и отварным мясом, яблоко, чай.
Обед: такой же, как в предыдущий день.
Ужин: пшеничная каша с салатом из капусты и зелени, компот.
Воскресенье
Завтрак: творожная запеканка, чай.
Обед: суп с куриными (говяжьими) тефтелями, яблоко, компот.
Ужин: рисовая каша с паровой котлетой, натуральный йогурт.
Теперь вы знаете, как должна выглядеть гипоаллергенная диета для детей. Рецепты для нее подойдут самые простые. Предлагаем несколько вариантов:
- Котлетки в духовке. Готовятся из гречневой каши, перетертой с фаршем.
- Картофельное пюре. Клубни варятся на пару. Затем перекладываем их в чашку, заливаем овощным бульоном, добавляем чуть-чуть льняного масла.
- Рисовая запеканка. Делается с тертым яблоком (зеленым) или фруктозой.
Гипоаллергенная диета для ребенка 1 года жизни значительно отличается от приведенной выше, так как дети этого возраста еще недостаточно хорошо умеют жевать и могут подавиться. Для них будет разумным всю пищу дозировать маленькими кусочками или представлять в виде пюре или муссов. К примеру, яблочный мусс, который по достоинству оценят все без исключения детки, готовится следующим образом: два крупных яблока очищаются от кожуры, натираются, засыпаются столовой ложкой сахара и убираются в холод. В это время оставшуюся кожуру и огрызок заливают водой и варят минут 10. Замоченный желатин (грамма 3) растворить в полученном и остуженном отваре, взбить в густую пену. Добавить натертое яблоко, еще раз все взбить, разложить по формам и убрать в холод. Мусс готов!

Таким образом, гипоаллергенная диета для ребенка – это не панацея от аллергии, но значительная помощь организму в борьбе с вредоносными факторами.
Рекомендованное меню для аллергиков
Понедельник:
Завтрак. Салат из творога с добавлением зелени, огурца и обезжиренного йогурта;Обед. Суп на говяжьем бульоне, оладьи из картофеля, зеленый чай или вода без газа;Ужин. Запеканка из зеленых яблок, отвар из сухофруктов.
Вторник:
Завтрак. Каша из овсяной крупы с фруктами вишни или яблока, несладкий чай;Обед. Гороховый суп, картофельное пюре с растительным маслом и зеленью, вода без газа;Ужин. Макароны, соус “Болоньеза”, напиток из цикория.
Среда:
Завтрак. Салат из белокачанной капусты с зеленью и оливковым маслом, отварной хек;Обед. Творожная запеканка, компот из сухофруктов;Ужин. Фаршированные рисом овощи, вода без газа.
Четверг:
Завтрак. Каша из гречневой крупы, обезжиренный йогурт;Обед. Молочный суп с макаронами, лепешки из ржаной муки, зеленый чай;Ужин. Творожная запеканка, отвар из изюма.
Пятница:
Завтрак. Каша из пшеничной крупы, обезжиренный кефир;Обед. Овощной суп, тушенные овощи (кабачки, зеленый перец), зеленый чай;Ужин. Вареники с фруктами (белая черешня, белая смородина), води без газа.
Суббота:
Завтрак. Творожно-вермишельная запеканка, обезжиренный йогурт;Обед. Суп на курином бульоне, тыквенные оладьи, отвар из сухофруктов;Ужин. Тушенные овощи, очищенная вода.
Воскресенье:
Завтрак. Запеченные яблоки, обезжиренный кефир;Обед. Суп на говяжьем бульоне, капустные стразы, зеленый чай;Ужин. Оладьи из тыквы, вода без газа.
Как питаться, если присутствует аллергия на коже
В большинстве случаев реакция организма на внешние раздражители проявляется только в виде высыпаний на коже. Гипоаллергенная диета помогает предотвратить развитие заболевания и улучшить общее состояние организма.
Основы диеты при кожных заболеваниях
Гиппоаллергенная диета предполагает исключение из рациона наиболее опасных и провоцирующих продуктов. В большинстве случаев провокаторами выступают молочные продукты, орехи, фрукты, ягоды, шоколад, морепродукты и яйца.
Конечно, у каждого человека своя реакция на определенный продукт, поэтому запрещенный список нужно постоянно корректировать. Непереносимость может меняться с возрастом.
Зачастую у людей проявляются:
- псориазы;
- экземы;
- дерматозы;
- нейродермиты;
- кропивница и т.п.
Аллергия также имеет национальные признаки. Японцы плохо переносят блюда из гречки, европейцы нередко страдают аллергией на сельдерей, а американцы плохо переносят арахис и коровье молоко.
Главными недугами людей с кожными высыпаниями являются ароматизаторы, газированные напитки, полуготовые блюда, копчености и консерванты.
Реакция на различные продукты
Диета при аллергии отличается в зависимости от типа заболевания. Например, при поллинозе наблюдаются высыпания в случае употребления практически всех видов фруктов, хлебобулочных изделий, орехов и меда.
Повышенная чувствительность к кошачьей и собачьей шерсти может усугубиться употреблением мясных продуктов. Особенно это относится к свинине и говядине.
К сильноаллергенным продуктам, реакция на которые наблюдается практически при всех видах аллергии, относятся цитрусовые и шоколад. А вот среди молочных продуктов наибольший вред представляет именно чистое молоко.
https://youtube.com/watch?v=CAysBgjJ2D0
Образ питания при аллергии
Определить список блюд, которые необходимо исключить из собственного рациона, можно по наблюдениям за реакцией организма, а также с помощью обследования у иммунолога. Отказаться от определенных продуктов придется насовсем. Конечно, многие подумают, что же тогда кушать. Но на практике оказывается, что количество аллергенных продуктов не так уж и велико.
При этом многая еда из запрещенного списка не является полезной, поэтому отказ от них не только позволит избавиться от симптоматики аллергии, но и улучшить состояние организма в целом.
Список продуктов, которые можно употреблять при аллергии на коже
В первую очередь, показаны большинство видов круп: пшенная, овсяная, рисовая, перловая и гречневая. Речь идет именно о полноценных кашах, а, не так называемых, быстро завариваемых. Они обычно содержат большое количество сахара и консервантов. Все каши богаты клетчаткой и являются гипоаллергенными.
При аллергии важно употреблять первые блюда. Это могут быть супы на овощном и мясном бульоне, но только из разрешенных продуктов
Мясные блюда также можно включать в рацион. Лучше выбирать постные сорта крольчатины, баранины, говядины или индейки. В обработке пищи следует отказаться от жарки и отдать предпочтение запеканию, варению и готовке на пару.
Кисломолочные продукты являются источником кальция. Их необходимо употреблять исключительно в чистом виде. От йогуртов с наполнителями при гипоаллергенной диете нужно отказаться.
Из ягод и сухофруктов, которые хорошо переносятся организмом, можно варить компоты, но без добавления сахара. Показаны также следующие свежие овощи: петрушка, морковь, капуста и огурцы. Капусту, кабачки, тыкву и картофель лучше употреблять в отварном виде.
Если нет непереносимости лактозы, то можно использовать в готовке блюд сливочное масло. Также показано кукурузное, подсолнечное и оливковое растительные масла. Хлебобулочные изделия можно употреблять только из цельнозернового сырья.
Конечно, даже в этом списке могут найтись продукты, вызывающие аллергические реакции у определенных людей. После составления правильно рациона необходимо продолжать отслеживать кожные высыпания и в случае их появления немедленно обратиться к иммунологу для проведения тестов на выявления аллергенов.
Исключительно правильным питанием нельзя полностью избавиться от проявлений аллергии. Необходимо также отказаться от курения и употребления алкоголя, избегать стрессовых ситуаций, поддерживать благоприятный уровень влажности в доме, минимизировать контакты с бытовой химией. В комплексе, лечение и соблюдение этих правил позволит избавиться от неприятного заболевания и улучшить качество жизни.
Продукты, провоцирующие аллергию
Наиболее распространены аллергенные продукты, которые должны быть исключены из меню, если соблюдается гипоаллергенная диета для детей. Список продуктов, запрещенных к употреблению:
- Коровье молоко – на первом месте по аллергенности продуктов.
- Рыба, креветки, раки, устрицы, омары и т. д. – установлено, что на эти продукты аллергия не проходит и сохраняется во взрослом возрасте.
- Куриные яйца – имеются случаи, когда вместе с куриным белком организм не переносит и саму курицу, а также сваренный из нее бульон.
- Хлебобулочные изделия из ржаной и пшеничной муки.
- Цитрусовые (апельсины, мандарины).
- Орехи, одни из особо аллергоопасных продуктов. Наиболее аллергенны из них: арахис, грецкий орех, миндаль и каштан.
- Мед, из-за большого содержания в нем сахарозы, глюкозы и фруктозы – 75-80%.
- Грибы, как тяжелая пища, крайне не рекомендованы для детского питания.
- Красные ягоды (малина, клубника, земляника).
- Экзотические фрукты (хурма, дыня, ананас, гранат).
- Красные овощи (свекла, морковь, томаты).
- Сельдерей, несмотря на то, что это растение является кладезем полезных веществ (калий, фосфор, растительный белок) и витаминов (А, В, В2, В6, В9, РР, Е, К), оно также является сильным аллергеном.
- Картофель, как часть гипоаллергенной диеты для детей, меню которой составляется мамой, не всегда может входить в эту самую диету по причине большого содержания в нем крахмала.
От каких продуктов желательно отказаться
Диетология давно изучает аллергический потенциал тех или иных продуктов. Таблица поможет вам понять, что можно есть при аллергии:
| Категории продуктов | Какие продукты нужно кушать | От каких продуктов желательно отказаться | Продукты, которые нельзя есть при аллергии |
|---|---|---|---|
| Мясо и мясные изделия | Курятина, мясо кролика, нежирные сорта говядины и свинины | Вареная колбаса, сосиски, сардельки | Копченая колбаса, копченое мясо |
| Молоко и молочные продукты | Кисломолочные продукты без добавок — кефир, ряженка, йогурт, творог, а также кисломолочный сыр | Твердый сыр | Молоко, сливки, творожные сырки с различными добавками |
| Крупы, изделия из круп, бобовые и макароны | Гречка, рис, овсянка, макароны без ароматизаторов, рожь и ржаной хлеб, хлеб с отрубями, соя | Макароны с ароматизаторами, сдобные хлебобулочные изделия, горох | Пшеница и пшеничный хлеб, арахис |
| Пищевые жиры | Подсолнечное, кукурузное, соевое и оливковые масла, а также сливочное масло | Маргарин | Майонез |
| Сахар и кондитерские изделия | При аллергии можно есть сахар (но не более 50 г в сутки), а также несдобное печенье, зефир, пастила | Варенья из яблок и груш | Торты, шоколад и шоколадные конфеты, мед, цитрусовые джемы, сахарозаменители |
| Овощи | Картофель, капуста, лук, свекла, тыква, огурцы, кабачки | Морковь | Томаты |
| Фрукты | Яблоки, груши | Абрикосы, персики, дыня, вишня, черешня | Бананы, цитрусовые, клубника, малина, виноград |
| Соки и напитки | Яблочные и грушевые соки, чай, минеральная вода без газа | Абрикосовые, персиковые и сливовые соки. | Цитрусовые соки, томатные сок, кофе, алкогольные напитки, какао, газированные сладкие напитки |
- Имеет значение не только сами продукты, но и способ их приготовления. Врачи советуют готовить продукты методом варки, а от жарки желательно отказаться. Например, во время обжаривания картошки образуются вещества, которые могут спровоцировать аллергию, тогда как при варке такие вещества не образуются. Также врачи советуют употреблять поменьше консервированных продуктов.
- Можно ли употреблять яйца? У некоторых людей бывает полная непереносимость яиц — им нужно яйца исключить из рациона полностью; всем остальным желательно снизить потребление яиц до 3 штук в неделю.
- Не употребляйте много пищи. Многочисленные исследования показывают, что некоторые вещества в небольших дозах могут хорошо переноситься организмом, тогда как при большой концентрации они могут оказаться аллергенами.
- Кушать желательно 3-4 раза в день. Отдать свое предпочтение нужно простым блюдам с небольшим количеством приправ. Желательно отказаться от продуктов, содержащих большое количество искусственных добавок.
- Не кладите в свои блюда большое количество различных приправ. Также желательно не пересаливать свои блюда.
- Желательно отказаться от употребления табака и алкоголя.
- Чтобы остановить аллергические реакции на коже, регулярно делайте дома влажную уборку. Отдайте предпочтение гипоаллергенным порошкам и моющим средствам.
Гипоаллергенная диета для кормящих матерей
Вопрос по поводу гипоаллергенной диеты для кормящих матерей в настоящее время не является таким однозначным, каким был еще 10 лет назад. Раньше считалось, что женщина в период лактации априори должна соблюдать довольно строгую гипоаллергенную диету для кормящих, чтобы не спровоцировать развитие аллергии у малыша с неокрепшей иммунной системой. Такая диета исключала множество продуктов, в том числе 90% овощей и фруктов. В настоящее время подавляющее большинство специалистов сходятся в том, что если женщина не является аллергиком со стажем, и симптомы аллергии ее не беспокоят, никакой особой диеты «на всякий случай» придерживаться не нужно. От жесткого ограничения рациона больше вреда, чем пользы, так как ни организм матери, ни организм ребенка недополучают значительной части крайне необходимых питательных веществ.
Если же есть повод для беспокойства, например, склонность к аллергии у женщины, тогда рецепты гипоаллергенной диеты должен составить врач с учетом ее состояния, возраста и состояния малыша.
Диета при серьезной аллергии пример
Справиться с этим серьезным недугом поможет хорошая диета при пищевой аллергии. Рассмотрим пример такой диеты.
Понедельник:
- Завтрак. Залейте овсяную кашу кефиром, дайте блюду настояться минут 10-15, добавьте несколько небольших кусочков фруктов, можно добавить небольшой кусочек сливочного масла. Запить блюдо можно зеленым или черным чаем (в чай можно положить сахар).
- Обед. Приготовьте овощной либо рыбный суп. На второе съешьте немного говядины или свинины, а также вареную картошку. Запейте это все яблочным киселем.
- Ужин. Съешьте паровую котлету с рисом. Также можно выпить стакан кефира или скушать яблоко.
Вторник:
- Завтрак. Съешьте парочку бутербродов с небольшим количеством масла (отдайте предпочтение ржаному хлебу). Запейте чаем.
- Обед. Сделайте мясной суп с вермишелью. На второе скушайте небольшой кусочек мяса с капустным салатом. Запейте все компотом из груш или яблок.
- Ужин. Сделайте нежирный мясной гуляш и картофельное пюре. Также можно скушать 100-200 гр фиников.
Среда:
- Завтрак. Сделайте салат с капустой и огурцом, съешьте его с небольшим кусочком ржаного хлеба. Запейте все чаем.
- Обед. Сделайте суп с фрикадельками. На второе съешьте картофельное пюре, говяжий язык и огурец. Запейте все компотом.
- Ужин. Съешьте макароны с маслом, скушайте овсяное печенье, запейте кефиром.
Четверг:
- Завтрак. Сделайте фруктовый салат из яблока, груши и кефира.
- Обед. Приготовьте овощной либо рыбный суп. На второе съешьте немного нежирной свинины с картошкой. Запейте все чаем.
- Ужин. Съешьте гречневую кашу с паровыми котлетами. Запейте все компотом.
Пятница:
- Завтрак. Залейте овсяную кашу кефиром, дайте блюду настояться минут 10-15, добавьте несколько небольших кусочков фруктов, можно добавить небольшой кусочек сливочного масла. Запить блюдо можно зеленым или черным чаем (в чай можно положить сахар).
- Обед. Сделайте суп с фрикадельками. На второе съешьте картофельное пюре и огурец. Запейте все компотом.
- Ужин. Сделайте творожную запеканку. Запейте ее чаем.
Суббота:
- Завтрак. Съешьте парочку бутербродов с небольшим количеством масла (отдайте предпочтение ржаному хлебу). Запейте чаем.
- Обед. Съешьте немного говяжьего супа. На второе съешьте рис с паровыми котлетами. Запейте все компотом.
- Ужин. Сделайте нежирный мясной гуляш и картофельное пюре. Также можно скушать 100-200 гр фиников.
Воскресенье:
- Завтрак. Сделайте салат с капустой и огурцом, съешьте его с небольшим кусочком ржаного хлеба. Запейте все чаем.
- Обед. Сделайте мясной суп с вермишелью. На второе скушайте небольшой кусочек мяса картофельным пюре и капустным салатом. Запейте все компотом из груш или яблок.
- Ужин. Съешьте паровую котлету с рисом. Также можно выпить стакан кефира или скушать яблоко.
https://youtube.com/watch?v=YQZKDc06-P0
Полезные продукты
Яблоки
Этот фрукт является одним из лучших источников кверцетина – флавоноида, эффективно защищающего от аллергических реакций. Это вещество предотвращает высвобождение больших порций гистамина.
Батат (сладкий картофель)
Этот один из древнейших овощей не только питательный, но и входит в список безопасных продуктов для людей с аллергиями, поскольку, как правило, не вызывает реакций и подходит в качестве первой пищи даже малышам. Сладкий картофель содержит большие запасы витамина С, а также уникальных белков, обладающих антиоксидантными свойствами.
 Гречиха
Гречиха
Это растение практически никогда не вызывает аллергических реакций. Ее зерно может послужить отличной альтернативой для людей с непереносимостью пшеницы и других злаков. К тому же гречневая каша – вкусный и питательный завтрак, а также пища, полезная для тех, кто следит за своей фигурой.
Шиповник
Плоды этого растения из семейства Розовых обладают противоаллергическими свойствами. Шиповник – превосходный источник проантоцианидов (химические вещества, которые ингибируют производство гистамина в организме, что в результате предотвращает аллергии)
Также в плодах содержатся большие запасы витаминов С и Е, что также немаловажно для лиц, склонных к пищевым реакциям
Льняные семена
При условии, что у человека нет аллергии на растения рода Linaceae или Linum, льняные семена чрезвычайно полезны. Кстати, ботаническое название растения Linum usitatissimum переводится как «самый полезный». Эти маленькие семена являются исключительными источниками селена, микроэлемента, предотвращающего рак и облегчающего проявления аллергии. Также в льняных семенах найдены богатые запасы Омега-3 жирных кислот, которые известны, как вещества, предотвращающие аллергию.
Зеленый чай
Как правило, об этом продукте чаще всего вспоминают, когда говорят о диетах для снижения веса. Меж тем, научные исследования доказывают, что зеленый чай также полезен в качестве средства против аллергии. Катехины, содержащиеся в растении и отвечающие за снижение веса, также способны ингибировать процесс превращения гистидина в гистамин (вещество, которое вызывает аллергию). Чтобы вытянуть из чая максимальную порцию катехинов, необходимо залить листья кипятком и настоять в течение 5 минут.
Чеснок
С древних времен чеснок считался целебным овощем против многих болезней. И как ни странно, аллергические реакции он также предотвращает. Кроме способности ингибировать выработку веществ, вызывающих аллергии, чеснок также богат витамином С и селеном, которые важны для поддержания здорового состояния аллергиков.
Розмарин
Эта пряная трава содержит розмариновую кислоту, которая является мощным веществом для борьбы с реакциями на пищу. Достаточно добавить немного специи к мясу или рыбе, чтобы обеспечить необходимую порцию защитного вещества.
Зелень одуванчика
Листья одуванчика входят в топ-список источников бета-каротина, а также богаты аскорбиновой кислотой и токоферолом. Исследования показали, что эта зелень предотвращает аллергии и ослабляет их проявление. Применять в пищу листья одуванчиков можно в качестве компонента салатов или в форме травяного чая.
Куркума
Куркуму на протяжении веков активно используют как лечебное средство в китайской медицине и аюрведе. Современные ученые соглашаются: в корне растения содержатся компоненты, предотвращающие аллергии. Куркума входит в состав индийского карри. Добавляйте эту ароматную приправу к рыбе, мясу, рису, овощным блюдам и дарам моря, чтобы защитить себя от внезапных пищевых реакций.
 Грибы
Грибы
Исследования показывают, что грибы могут облегчить аллергические реакции. Причина? Высокая концентрация селена. Только в 1 порции грибов в среднем содержится почти треть от дневной нормы минерала. Этот антиоксидант входит в состав многих аптечных средств против аллергии.
Горчица
Горчица – не только любимая для многих приправа. Она – источник бета-каротина, витаминов С и Е, которые необходимы людям, страдающим аллергиями.
Семена подсолнечника
Мало того что подсолнуховые семечки среди всех семян и орехов в наименьшей степени склонны вызывать аллергические реакции, также они содержат питательные компоненты, которые подавляют аллергию, вызванную другими веществами.
Анчоусы
При условии отсутствия аллергии на рыбу, анчоусы – отличный способ для избавления от нежелательных реакций на пищу. В тушках этих мелких рыбешек содержатся огромные порции Омега-3 жирных кислот, обладающих противовоспалительными способностями, а также селена. Экспериментально была доказана эффективность анчоусов в качестве антиаллергенного вещества. К тому же, эта рыба по сравнению с другими меньше всего склонна к накоплению ртути.
Правильное питание при аллергии у взрослых
- Чтобы установить точный диагноз и определить уровень иммуноглобулина E, следует пройти кожный тест или сдать анализ крови. Какой анализ выбрать для диагностики, решает только медицинский специалист.
- Согласуйте лечебное питание при аллергии с аллергологом, который осведомлен с вашей историей болезни. В ходе личной консультации, врач составит список продуктов “разрешенных” и “запрещенных” к употреблению.
- Если вы решили ввести в свой рацион новый пищевой продукт, не проводите такой эксперимент вне дома. Лучше это делать в присутствии близких людей, которые в случае негативной реакции смогут оказать вам помощь и вызвать неотложку.
- Пища должна готовиться только из свежих, натуральных продуктов.
- Рыбу и мясо приобретайте цельным куском.
- Полностью исключите из своего рациона полуфабрикаты, магазинные кетчупы, соусы, майонез, консервацию.
- Прежде, чем приступить к составлению меню, внимательно изучайте ингредиент продуктов.
Виды гипоаллергенных диет
В зависимости от вида аллергии, существует ряд специальных диет. Самые популярные диеты при аллергии: безмолочная, безглютеновая, безцитрусовая, диета при аллергии на пыльцу разных видов, а также общая гипоаллергенная диета.
Безмолочная диета
Огромное количество людей страдают непереносимостью лактозы. Молочный сахар (или лактоза) содержится в кисломолочных продуктах и часто становится причиной аллергии. Более того, с возрастом у каждого второго человека развивается непереносимость лактозы. Симптомами аллергии является вздутие кишечника, метеоризм, диарея.
Запрещенные молочные продукты
- Цельное молоко;
- Сметана;
- Йогурт;
- Плавленные сырки;
- Мороженое;
- Сгущенное молоко.
Разрешенные молочные продукты
- Безлактозное (диабетическое) молоко;
- Голландский сыр;
- Мягкий творожный сыр;
- Сливочное масло;
- Творог средней жирности.

Перед покупкой продуктов обязательно читайте этикетку с составом
Безглютеновая диета
Аллергия на глютен (целиакия) сравнительно недавно стала известна медицине. На протяжении долгих лет, употребляя привычные продукты, люди не могли понять причину систематических кишечных расстройств. И только после иммуноферментного анализа крови выявили антитела к глютену. Основными признаками аллергии на глютен являются боли в желудке и кишечнике, вздутие, диарея. Диета при целиакии исключает продукты, в которых содержится глютен.
Запрещенные продукты
- Пшеница;
- Рожь;
- Ячмень;
- Манная каша;
- Перловая каша;
- Крахмал;
- Пиво;
- Кукурузные хлопья.

Вам придется избегать продуктов с содержанием белка глютена
Вам придется избегать почти всей выпечки, сухих завтраков, картофеля, сладостей, в которые часто добавляют крахмал. Все остальные продукты разрешены.
Безцитрусовая диета
Аллергия на цитрусовые — одна из самых распространенных в мире. Сами по себе цитрусовые очень аллергенны и способны вызвать реакцию даже у лиц, которые раньше не были подвержены аллергическим реакциям. Основные симптомы аллергии на цитрусовые — высыпания на коже, зуд, покраснения, отеки, слезотечение.
Запрещенные продукты
- Лимонная кислота в любом виде;
- Апельсины;
- Мандарины;
- Лимоны;
- Грейпфруты.

Черная смородина — достойная замена цитрусовым
Диета при аллергии на пыльцу
В период цветения деревьев и трав, у многих людей обостряется аллергия на пыльцу. Самые сильные аллергены: полынь, амброзия, тополь, рожь, береза, ольха, клён. Симптомы аллергии на пыльцу — сильный зуд, слезотечение, отек слизистых, покраснение кожных покровов. Диета при такой аллергии исключает продукты, которые усиливают выработку антител в организме.
Запрещенные продукты
- Мёд;
- Клубника;
- Черешня;
- Цитрусовые;
- Шоколад;
- Орехи;
- Варенье;
- Копчености;
- Соления;
- Алкоголь.
В период обострения разрешается рыба и мясо, не слишком наваристые бульоны, овощи, бобовые.

Ограничите свое пребывание в местах произрастания цветущих растений
Общая гипоаллергенная диета
Людям, склонным к аллергическим реакциям, время от времени полезно переходить на гипоаллергенную диету с целью выявления конкретного аллергена либо ради снижения чувствительности иммунной системы.
Запрещенные продукты
- Копчености;
- Яйца;
- Черная и красная икра;
- Морепродукты;
- Различные маринады;
- Консервы;
- Грибы;
- Специи;
- Овощи и фрукты красного цвета;
- Все цитрусовые;
- Сладкая газировка;
- Шоколад;
- Кофе;
- Мёд.
Разрешенные продукты
- Творог;
- Кефир;
- Нежирные сорта мяса и птицы;
- Белая рыба;
- Субпродукты (печень, почки);
- Овсяная и рисовая каша;
- Овощи;
- Зелёные яблоки;
- Сухофрукты;
- Растительное масло;
- Некрепкий чай.
Быть аллергиком сложно, но, придерживаясь специальной диеты, можно намного улучшить качество жизни. Прислушивайтесь к своему организму, меняйте пищевые привычки и следуйте рекомендациям врача-аллерголога, и тогда аллергия никогда не сможет испортить ваше самочувствие!

 Нажмите на фото для увеличения
Нажмите на фото для увеличения
 Сделать замер показателя можно и на сонной артерии.
Сделать замер показателя можно и на сонной артерии.
 Для решения проблемы может быть достаточно выполнения упражнений.
Для решения проблемы может быть достаточно выполнения упражнений. Отвар тысячелистника поможет повысить необходимый показатель.
Отвар тысячелистника поможет повысить необходимый показатель. Употребляя бананы, человек улучшает работу своего сердца.
Употребляя бананы, человек улучшает работу своего сердца.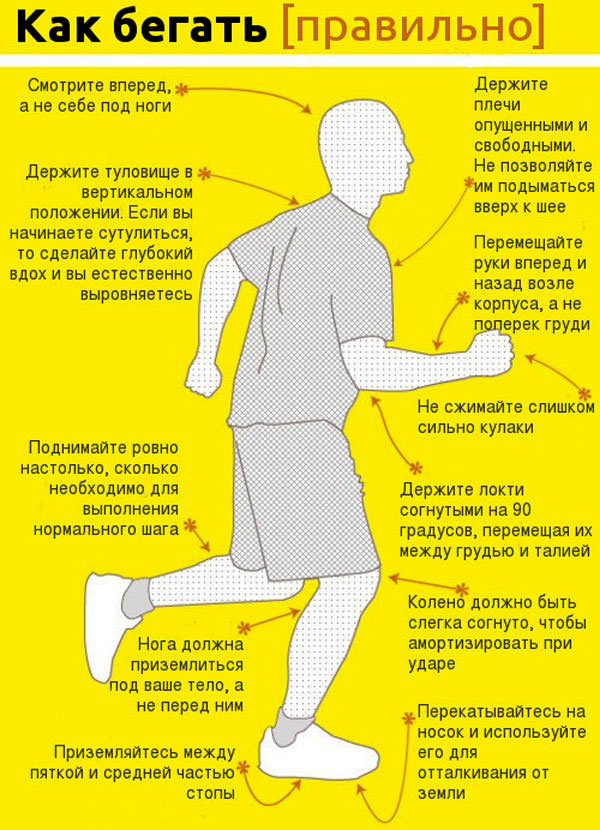 Как правильно бегать
Как правильно бегать
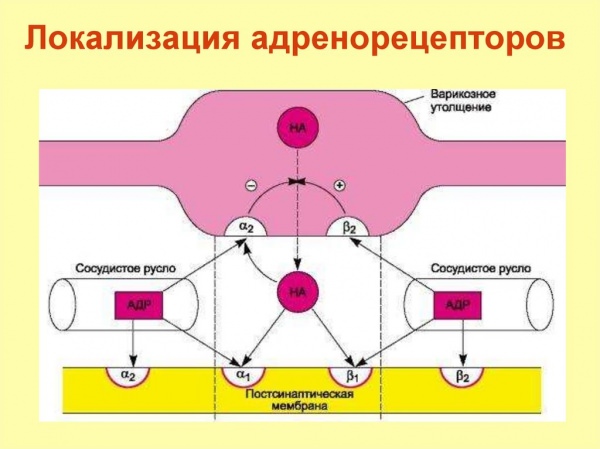
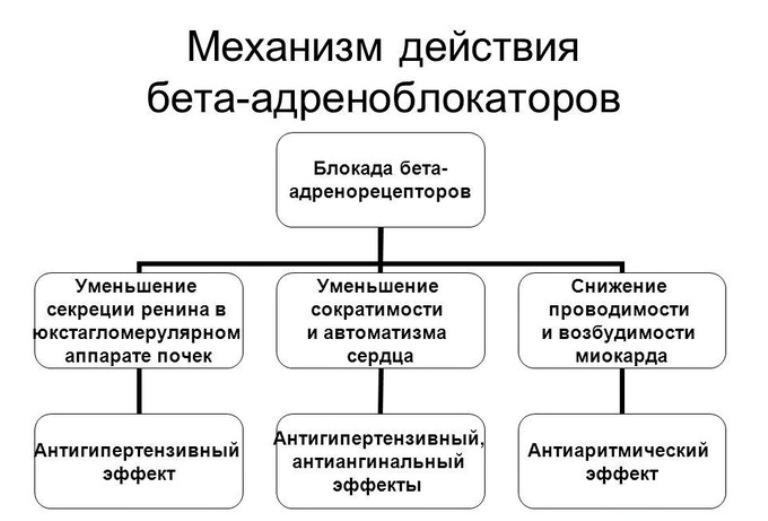
 Схема действия бета-адреноблокаторов
Схема действия бета-адреноблокаторов


 Сегодня некоторые альфа-блокаторы сняты с производства, остались современные препараты последнего поколения, имеющие минимальное количество побочных эффектов. Доксазозин – основное действующее вещество, используемое в таблетках от гипертонии, применяемых 1 раз в сутки:
Сегодня некоторые альфа-блокаторы сняты с производства, остались современные препараты последнего поколения, имеющие минимальное количество побочных эффектов. Доксазозин – основное действующее вещество, используемое в таблетках от гипертонии, применяемых 1 раз в сутки:


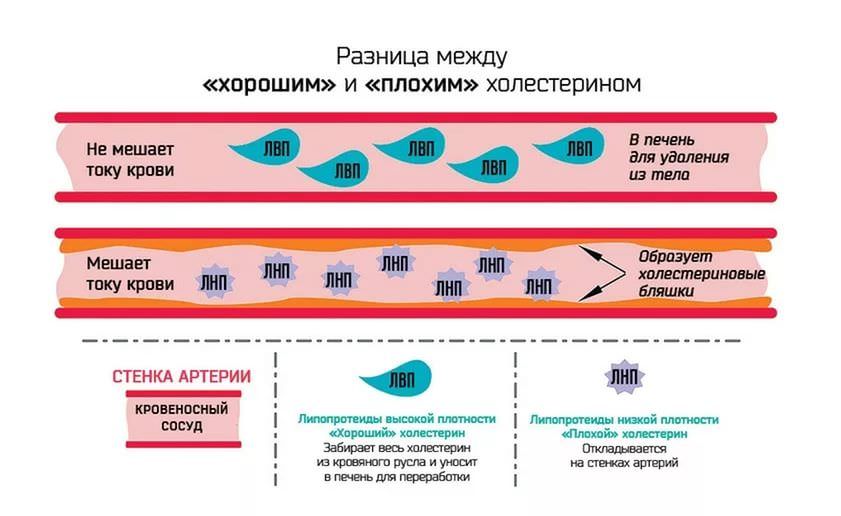
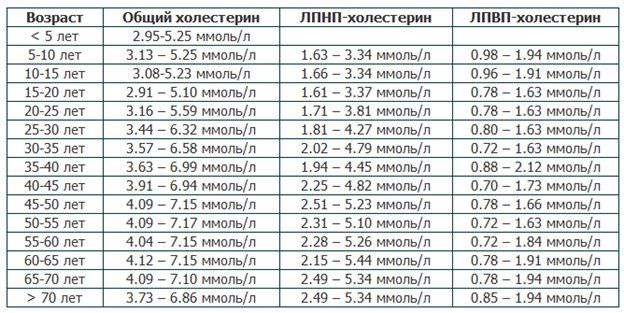
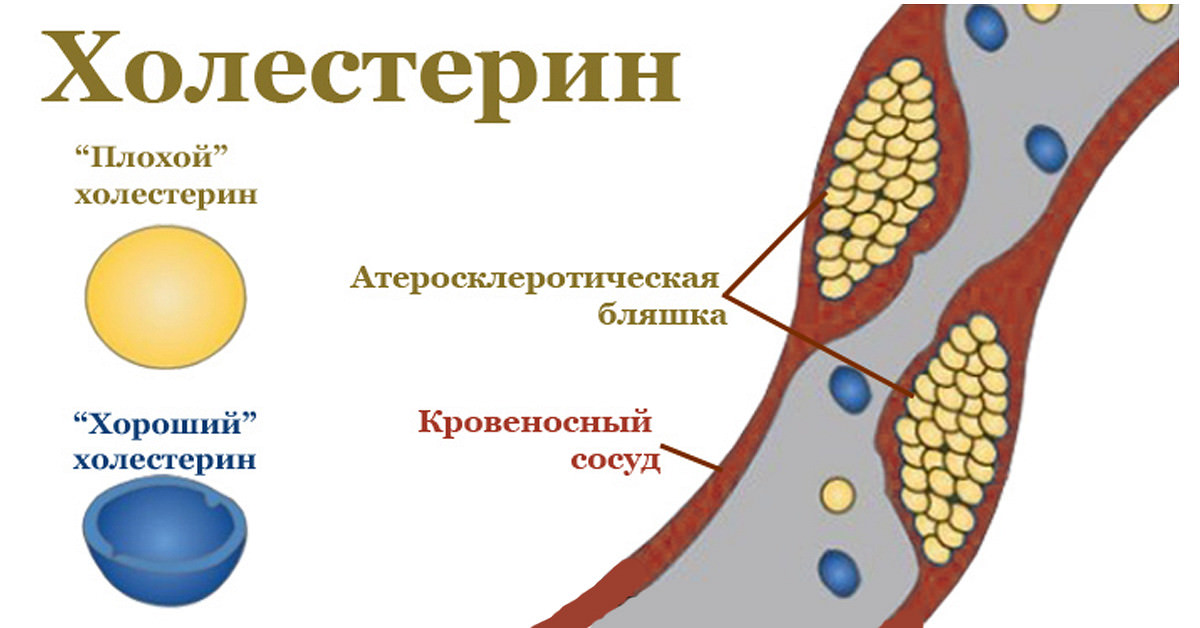 Липопротеиды низкой плотности становятся причиной формирования холестериновых бляшек в сосудах
Липопротеиды низкой плотности становятся причиной формирования холестериновых бляшек в сосудах



 Медики утверждают, то гнойничковая форма болезни, может возникать на все препараты из тетрациклинового ряда.
Медики утверждают, то гнойничковая форма болезни, может возникать на все препараты из тетрациклинового ряда. Раствор фурацилина
Раствор фурацилина Схема установки медицинского катетера
Схема установки медицинского катетера Шприц Жане
Шприц Жане




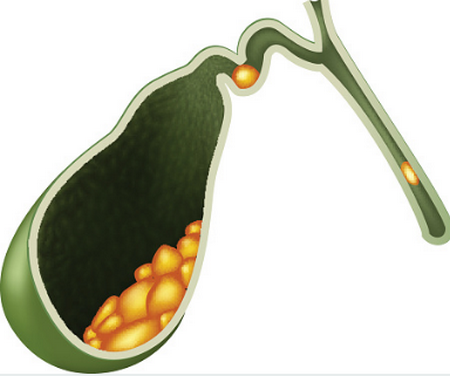
 Часто случается так, что дно пузыря закрывают кишечные петли. Чтобы улучшить обзор, потребуется сделать глубокий вдох с последующей задержкой дыхания. Далее пациент переворачивается на левый бок, чтобы открыть орган под другим углом обзора.
Часто случается так, что дно пузыря закрывают кишечные петли. Чтобы улучшить обзор, потребуется сделать глубокий вдох с последующей задержкой дыхания. Далее пациент переворачивается на левый бок, чтобы открыть орган под другим углом обзора. Классическая поза пациента при болях в области желчного пузыря
Классическая поза пациента при болях в области желчного пузыря Комплекс мероприятий по подготовке пациента к ультразвуковому исследованию желчного пузыря совершенно идентичен программе подготовки к УЗИ всех прочих внутренних органов, локализованных в брюшной полости.
Комплекс мероприятий по подготовке пациента к ультразвуковому исследованию желчного пузыря совершенно идентичен программе подготовки к УЗИ всех прочих внутренних органов, локализованных в брюшной полости. Другой принципиальный вопрос касается привычек питания, для конкретного пациента. Если он злостно нарушает правила здорового питания, то это рано или поздно отрицательно скажется на функциональной способности желчного пузыря.
Другой принципиальный вопрос касается привычек питания, для конкретного пациента. Если он злостно нарушает правила здорового питания, то это рано или поздно отрицательно скажется на функциональной способности желчного пузыря. Целью подготовительного этапа в данном случае следует считать снижение процесса образования газов. Это позволит не только печени, но и другим органам не быть заслоненными раздутыми петлями кишечника. За трое суток до определения состояния печени по УЗИ у взрослых и детей потребуется отказаться от употребления продуктов, которые могут способствовать образованию газов. В том случае, если имеется склонность к образованию запоров, желательно озаботиться постановкой клизмы. По назначению лечащего врача можно будет воспользоваться слабительным.
Целью подготовительного этапа в данном случае следует считать снижение процесса образования газов. Это позволит не только печени, но и другим органам не быть заслоненными раздутыми петлями кишечника. За трое суток до определения состояния печени по УЗИ у взрослых и детей потребуется отказаться от употребления продуктов, которые могут способствовать образованию газов. В том случае, если имеется склонность к образованию запоров, желательно озаботиться постановкой клизмы. По назначению лечащего врача можно будет воспользоваться слабительным. Такими капиллярами набирается кровь для определения СОЭ
Такими капиллярами набирается кровь для определения СОЭ
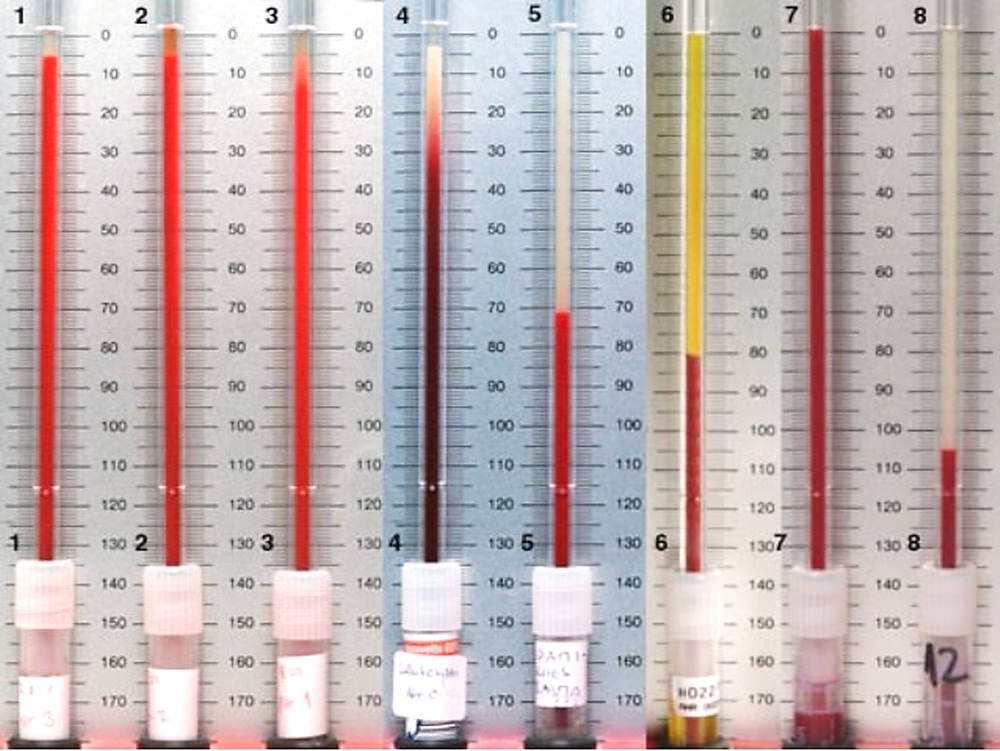
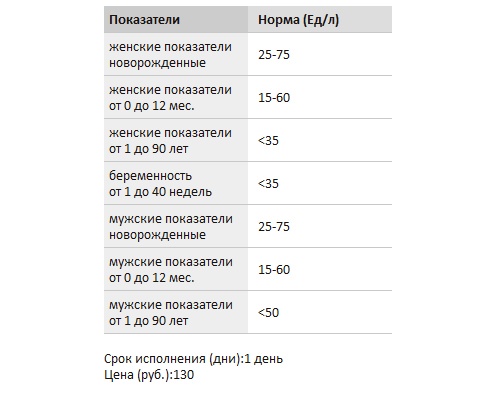
 Увеличение скорости оседания происходит за счет склеивания эритроцитов при повышении содержания в плазме определенных белков (фибрин, иммуноглобулины). Это происходит при таких патологических состояниях:
Увеличение скорости оседания происходит за счет склеивания эритроцитов при повышении содержания в плазме определенных белков (фибрин, иммуноглобулины). Это происходит при таких патологических состояниях: Нарушения в костном мозге как причина повышенного уровня СОЭ у женщин
Нарушения в костном мозге как причина повышенного уровня СОЭ у женщин Длительный прием лекарственных препаратов как причина пониженного уровня СОЭ
Длительный прием лекарственных препаратов как причина пониженного уровня СОЭ