Диагностика митрального стеноза
Протезирование митрального клапана
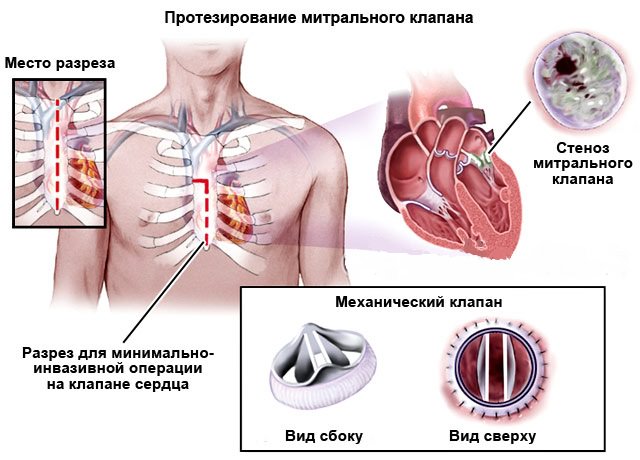
При протезировании митрального клапана доступ к клапану осуществляется несколькими путями:
- Через боковую стенку левого предсердия – разрез проходит ниже и параллельно межпредсердной борозде (борозде Ватерстоуна);
- Через крышу левого предсердия;
- Через межпредсердную перегородку – такой доступ предпочтителен при наличии выраженного спаечного процесса в полости перикарда.
В случае выбора метода лечения в пользу протезирования митрального клапана одной из основных целей является максимальное сохранение геометрии левого желудочка. Поэтому нередко протезирование митрального клапана выполняют с частичным или полным сохранением задней створки, частичным или полным сохранением передней створки, или обеих створок.
Если створоки митрального клапана сохранить невозможно (выраженный кальциноз) створки иссекают, но сохраняют подклапанный хордо-паппиллярный аппарат. После иссечения створок митрального клапана и тщательной декальцинации фиброзного кольца последнее прошивается П-образными швами. С целью предотвращения прорезывания фиброзного кольца швы укрепляют тефлоновыми прокладками.
Причиной отказа от биологического протезирования митрального клапана может быть не только молодой возраст пациента, но и следующие условия:
- небольшой размер полости левого желудочка (КДО
- выраженный спаечный процесс в полости перикарда – при биологическом протезировании повышается риск повреждения и перфорации миокарда задней стенки левого желудочка.
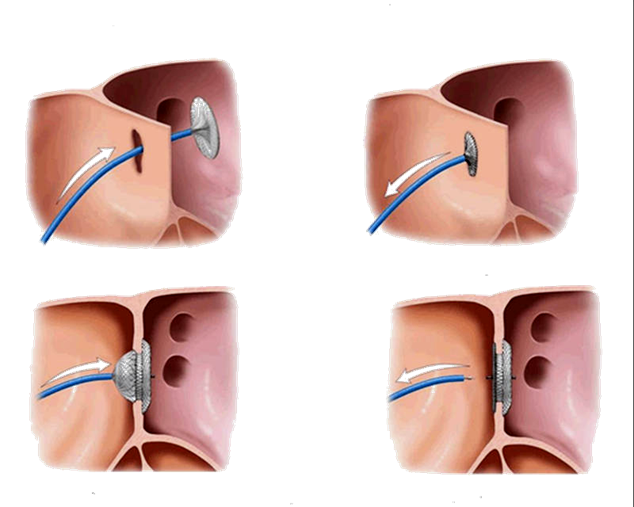
Выбранный протез имплантируют в митральную позицию путем прошивания его оплетки
При протезировании биологическим протезом важной задачей является предотвращения перекрывания выносящего тракта левого желудочка рогами протеза. После фиксации протеза оценивают подвижность запирательных элементов механического протеза или коаптацию створок биологического клапана
МИТРАЛЬНЫЙ КЛАПАН — СТЕНОЗ И НЕДОСТАТОЧНОСТЬ
Диагностика и лечение недостаточности митрального клапана
КАРДИОЛОГИЯ — профилактика и лечение БОЛЕЗНЕЙ СЕРДЦА — HEART.su
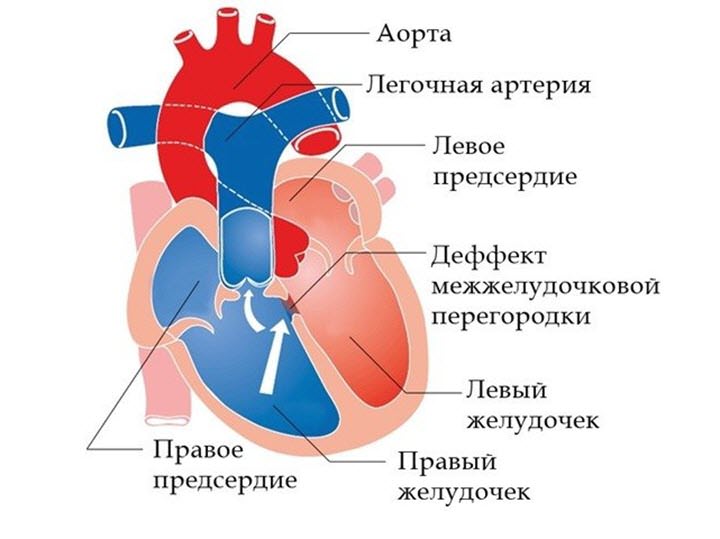
Этот порок встречается редко. Он почти всегда сочетается с другими врожденными пороками сердца. Проявления порока зависят от того, с каким другим пороком он сочетается.
Митральный клапан находится между левым предсердием и левым желудочком. В норме он открывается в диастолу, пропуская артериальную кровь из левого предсердия в левый желудочек, и закрывается в систолу под действием давления крови при сокращении левого желудочка, препятствуя обратному движению крови из левого желудочка в левое предсердие.
При врожденном его пороке может быть стеноз (сужение) отверстия между левым предсердием и левым желудочком, препятствующее свободному движению крови или недостаточность, когда клапан не закрывает полностью предсердно-желудочковое отверстие и кровь из желудочка попадает в предсердие.
Стеноз митрального клапана
При стенозе митрального клапана сужение входа в левый желудочек приводит к повышению давления в левом предсердии, так как для того, что бы протолкнуть кровь в левый желудочек через суженное отверстие мышце левого предсердия приходится приложить большее усилие. В малом круге кровообращения повышается давление.
С течением времени происходят изменения в легких. Больные жалуются на одышку при физических нагрузках, быструю утомляемость, слабость, часто бывают сердцебиения. При длительном течении порока на фоне бледной кожи появляется так называемый «митральный румянец» — голубовато-розовый оттенок губ и щек, и голубоватая окраска ногтей, носа, ушных раковин.
Методы диагностики недостаточности митрального клапана
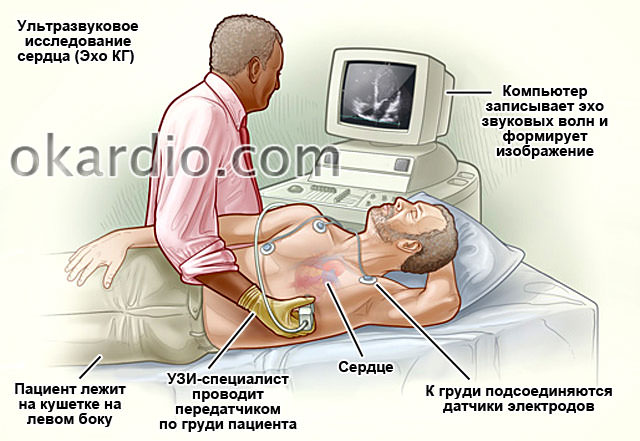
При аускультации выслушивается диастолический шум, характерное изменение тонов сердца «ритм перепела». На электрокардиограмме имеются признаки увеличения левого предсердия. Рентгенограмма обнаруживает изменения в легких. Эхокардиографически выявляются изменения створок митрального клапана, уменьшение размеров митрального отверстия.
Хирургическая коррекция порока
Производится коррекция не только стеноза митрального клапана, но и сопутствующих ему пороков. При стенозе митрального клапана производят рассечение его сросшихся створок или протезирование клапана.
При недостаточности митрального клапана возникает обратный ток крови в левое предсердие, возникает сначала гипертрофия левого предсердия, затем в скором времени расширение предсердия. Происходит повышение давления в сосудах легких. Сначала развивается недостаточность функции левого желудочка, затем присоединяется и правожелудочковая недостаточность.
У детей митральная недостаточность протекает обычно тяжело. Ребенок отстает в физическом развитии. При нарастании застоя возникает одышка в покое, затем сердечная астма. Набухают вены на шее, ногтевые пластинки окрашиваются в голубой цвет, появляются отеки на ногах. При выслушивании обнаруживают систолический шум на верхушке сердца, на электрокардиограмме увеличение левого желудочка, на рентгенограмме увеличение размеров сердца. Эхокардиографически определяют изменения створок митрального клапана, обратный ток крови из левого желудочка в левое предсердие, увеличение размеров левого предсердия и левого желудочка. Операцию предпочтительнее выполнять в более старшем возрасте. Производят пластику или протезирование митрального клапана.
+7 495 545 17 44 — где и у кого оперировать сердце
Виды заболевания
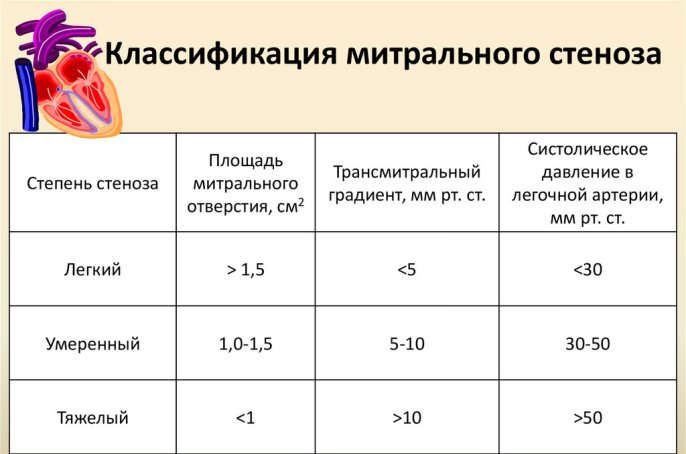
Данное заболевание можно классифицировать по нескольким признакам, один из которых – это степень тяжести:
- легкая степень (общая площадь отверстия, через которое проходит кровь, составляет более полутора квадратных сантиметров; стоит отметить, что в нормальном состоянии данный показатель должен составлять около 4-5 кв. сантиметров);
- умеренная;
- тяжелая (площадь – менее одного сантиметра квадратного).
Также можно выделить несколько стадий протекания заболевания:
- первая стадия носит название компенсированной, то есть особых симптоматических проявлений не наблюдается;
- на второй стадии уже начинают проявляться результаты недостаточного снабжения кровью, но явных признаков все еще нет;
- третья стадия характеризуется заметными проявлениями недостаточного кровоснабжения;
- четвертая стадия – симптомы выражены очень ярко, начинаются процессы застоя крови и в малом, и в большом круге кровообращения;
- на пятой стадии митральное отверстие сужено максимально.
Также можно говорить о митральном стенозе с точки зрения анатомической формы суженного клапана:
Классификация
Механизм развития патологии митрального клапана. Английский с русскими субтитрами.
Предложено множество классификаций приобретённых пороков.
- По этиологии: ревматический, атеросклеротический, в исходе бактериального эндокардита, сифилитический и т. д.
- по степени выраженности порока, определяющей степень нарушений внутрисердечной гемодинамики: порок без существенного влияния на внутрисердечную гемодинамику, умеренной и резкой степени выраженности
- по состоянию общей гемодинамики: компенсированные, субкомпенсированные и декомпенсированные пороки
По локализации поражения сердца
- Моноклапанные пороки (поражён один клапан)
- Митральный порок
- Аортальный порок
- Трикуспидальный порок
- Комбинированные пороки (поражены два клапана и более)
- Двухклапанные пороки
- Митрально-аортальный порок
- Аортально-митральный порок
- Митрально-трикуспидальный порок
- Аортально-трикуспидальный порок
- Трёхклапанные пороки
- Аортально-митрально-трикуспидальный порок
- Митрально-аортально-трикуспидальный порок
- Двухклапанные пороки
По функциональной форме
- Простые пороки
- Стеноз
- Недостаточность
- Комбинированные пороки — наличие стеноза и недостаточности на нескольких клапанах.
- Сочетанный — наличие стеноза и недостаточности на одном клапане.
Типы пороков
| Поражённый клапан | Стеноз | Недостаточность |
| Аортальный | Стеноз аортального клапана | Недостаточность аортального клапана |
| Митральный | Стеноз митрального клапана | Недостаточность митрального клапана |
| Трикуспидальный | Стеноз трикуспидального клапана | Недостаточность трикуспидального клапана |
| Клапан лёгочного ствола | Стеноз клапана лёгочного ствола | Недостаточность клапана лёгочного ствола |
3Как работает сердце
Работа сердца
Когда все компоненты в сборе и на своих местах, пора пустить в работу наши клапанные аппараты. В результате сокращения сердца кровь из приносящих сосудов поступает в правое и левое предсердия. Так как в этот момент — диастолу — двухстворчатый и трехстворчатый клапаны открыты, кровь беспрепятственно поступает и в желудочки. Обратному поступлению крови из предсердий препятствует сокращение предсердий.
Строение клапанных аппаратов таково, что при движении крови градиент сопротивления со стороны створок в норме настолько мал, что это никак не сказывается на потоке движущейся крови. В момент диастолы кровь поступает и в коронарные артерии, способствуя тем самым обогащению миокарда кислородом. Когда желудочки наполнились кровью, сосочковые мышцы сокращаются, а хорды натягиваются.
Словно тонкие паруса, створки в этот момент плотно смыкаются и удерживаются хордами в закрытом состоянии, в норме не прогибаясь в полость предсердий. В момент сокращения желудочков полулунные клапаны открываются, и кровь из желудочков изгоняется в крупные сосуды — аорту и легочную артерию. Выбросившаяся кровь обратным ходом начинает заполнять кармашки, что приводит к их закрытию. Так синхронно и слаженно работает клапанный аппарат сердца, благодаря чему происходит обогащение кислородом крови тканей и органов нашего тела.
Симптомы
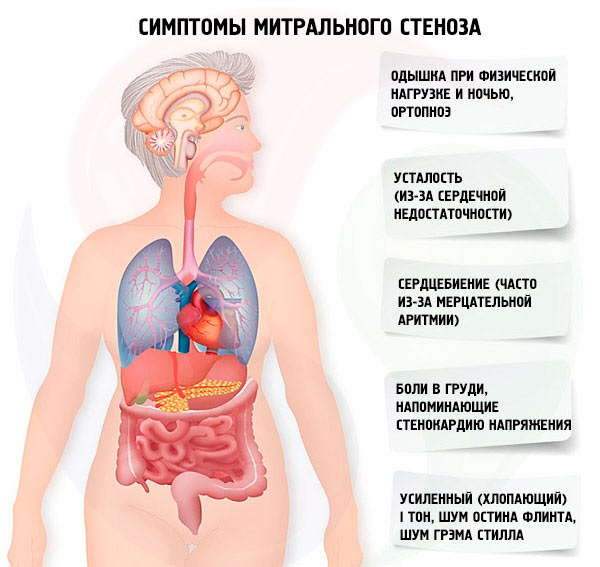
Обычно симптомы митрального стеноза становятся ощутимыми, когда площадь отверстия клапана сокращается до 2 см2. Пациент ощущает следующее:
- тахикардия (учащенный пульс);
- сильная одышка;
- кашель с кровью;
- аритмия;
- приступы астмы ночью, а иногда – отек легкого.
В некоторых случаях расширение левого предсердия приводит к тому, что зажимаются некоторые нервы. Это может стать причиной проблем с речевым аппаратом. Иногда митральный стеноз сопровождается ощущением тяжести в животе, водянкой, набуханием вен на шеи.
На поздних стадиях болезни у больного наблюдаются следующие симптомы:
- посинение губ, кончиков пальцев и носа;
- щеки становятся багрово-синюшного цвета.
Также постепенно изменяется режим циркуляции крови. Застой в малом круге кровообращения (т.е. от сердца к легким) приводит к тому, что организм получает меньше кислорода. Итак, гемодинамика при митральном стенозе имеет следующие стадии:
- Нагрузка полностью компенсируется левым предсердием. Больной не ощущает патологических проявлений.
- Замедляется кровоток в малом круге. Начало проблем в большом круге кровообращения.
- Происходит застой кровообращения по всему организму, наблюдается мерцательная аритмия.
- Организм испытывает острую сердечную недостаточность.
Иными словами, во время болезни постепенно увеличивается скорость кровотока и артериальное давление. Сначала напор увеличивается только при сильных физических и интеллектуальных нагрузках. Но постепенно симптомы болезни ощущаются все чаще и чаще.
Есть пять стадий заболевания, которые определяют прогрессирование гемодинамических расстройств и то, как могут проявляться симптомы митрального стеноза:
- На первой стадии происходит полная компенсация стеноза митрального характера левым предсердием. В этот период нет субъективных жалоб, но прямые признаки стеноза выявляются аускультативно.
- На второй стадии происходит нарушение малого круга обращения крови. Симптомы субъективного характера проявляются при нагрузке физического плана.
- На третьей стадии застой в малом круге обращения крови выражен явно, а симптомы нарушения большого круга только начинают проявляться.
- Четвертая стадия характеризуется выраженными признаками в обоих кругах кровообращения. У пациентов появляется мерцательная аритмия.
- Пятая, дистрофическая, стадия, соответствует сердечной недостаточности на третьей стадии.
Как видно из этой классификации, клинические признаки, которыми характеризуется митральный стеноз, возникает тогда, когда площадь атриовентрикулярного отверстия составляет менее двух квадратных сантиметров. При этом наблюдается проявление следующих признаков:
- одышка, проявляющаяся сначала при физических усилиях, а потом в состоянии покоя;
- тахикардия;
- экстрасистолия и мерцательная аритмия;
- кашель с кровью в мокроте.
Если заболевание начинает носить выраженный характер, начинает развиваться сердечная астма в виде ночных приступов, и отек легких, который свидетельствует о том, что случай очень тяжелый.
Если дополнительно имеются такие заболевания, как субэндокардиальная ишемия или коронарный атеросклероз, могут начаться приступы стенокардии. Больные часто подвержены бронхопневмонии, бронхиту и крупозной пневмонии. В случае сочетания митральной недостаточности со стенозом может присоединиться бактериальный эндокардит.
Стоит обратить внимание на внешние проявления заболевания. У больных наблюдается цианоз ногтей, носа и губ, синюшная окраска губ
Может развиться сердечный горб, что обусловлено дилатацией и гипертрофией правого желудочка. Прогрессируя, правожелудочковая недостаточность проявляется в таких симптомах, как гептомегалия, тяжесть в животе, набухание шейных вен, периферические отеки, водянкой полостей.
Важно знать, что заболевание может привести к тромбоэмболии легочной артерии, которая может стать причиной летального исхода при стенозе
Лечение митрального стеноза
В ситуации, когда полностью отсутствуют клинические проявления митрального стеноза, медикаментозные мероприятия направлены на предотвращение инфекционных осложнений, а при необходимости — на выполнение курсовой бициллинопрофилактики при ревматическом генезе порока.
Среди немедикаментозных способов коррекции гемодинамических нарушений рекомендовано некоторое ограничение физической активности и коррекция пищевого поведения с полным исключением употребления поваренной соли и жидкости. Если митральный стеноз находится в начальной стадии развития и сопровождается приступами фибрилляции предсердий, рекомендовано длительное применение Дигоксина с целью снижения количества сердечных сокращений.
В случаях эпизодического кровохарканья и тромбоэмболизации просвета легочных артерий целесообразным считается проведение активной антикоагулянтной терапии с применением Гепарина и последующим переходом на непрямые антикоагулянты.
Эффективным методом купирования фибрилляции предсердий считается дефибрилляция электроимпульсного типа, однако данная манипуляция требует предварительной антикоагулятивной подготовки пациента в течение 1 месяца. Выраженный митральный стеноз в сочетании с нарушением ритма сердечной деятельности не подлежит электроимпульсной терапии. В таком случае прибегают к трансторакальной деполяризации только после оперативного лечения порока.
Наибольшей эффективностью в отношении коррекции гемодинамических нарушений при стенозе митрального отверстия обладает хирургическая коррекция порока. К основным оперативным пособиям в этом случае относится: митральная вальвулотомия и протезирование клапана. Перед определением способа оперативного лечения, больного необходимо тщательно обследовать, с целью определения морфологического типа порока и глубины гемодинамических нарушений. Кроме того, при выборе того или иного оперативного вмешательства необходимо учитывать возраст больного и технические возможности лечебного учреждения.
В ситуации, когда имеет место «чистый митральный стеноз», не сопровождающийся кальцинозом клапанного аппарата, предпочтительным хирургическим методом является вальвулотомия. Если после произведенной операции у больного сохраняются симптомы заболевания, то следует заподозрить рестеноз митрального клапана или поражение структуры других клапанов сердца.
Если вальвулотомия не сопровождается стойким положительным результатом и у больного сохраняются гемодинамические нарушения, характерные для митрального стеноза, целесообразно выполнить протезирование клапана с применением механического или биологического имплантата. Уровень летальности пациентов в послеоперационном периоде не превышает 10% и напрямую зависит от наличия или отсутствия выраженной правожелудочковой недостаточности. Установка биопротеза предусматривает дальнейшее кальцинирование его створок, в связи с чем, через несколько лет пациенту следует выполнить замену имплантата.
Лечение
ЛЕЧЕНИЕ
• Лекарственная терапия •• Профилактика инфекционного эндокардита (см. Эндокардит инфекционный) •• Диуретики под контролем ЭхоКГ (возможность уменьшения трансмитрального градиента и снижения сердечного выброса) •• b — Адреноблокаторы, в т.ч. у пациентов с синусовым ритмом, за счёт снижения ЧСС уменьшают давление в левом предсердии на фоне нагрузки •• Непрямые антикоагуянты (поддерживают МНО на уровне 2,0–3,0) при фибрилляции предсердий, тромбоэмболиях в анамнезе и резком увеличении левого предсердия •• В остром периоде тромбоэмболий назначают гепарин (активированное ЧТВ поддерживают в 1,5–2 раза выше нормы), предварительно проведя КТ или МРТ головы для исключения внутричерепных геморрагий и ЭхоКГ для выявления тромбоза левого предсердия и вегетаций на митральном клапане •• При повторных тромбоэмболиях дозу непрямых антикоагулянтов увеличивают до поддержания МНО на уровне 3,0–4,5 и добавляют антиагреганты (например, ацетилсалициловая кислота в дозе 80–160 мг/сут).
• Хирургическое лечение •• Показания ••• Выраженный и критический стенозы, независимо от наличия клинических симптомов ••• Умеренный стеноз при III–IV функциональном классе недостаточности кровообращении или повторных эмболиях •• Противопоказания ••• Тяжёлая сопутствующая патология, угрожающая жизни больного ••• Терминальная стадия недостаточности кровообращения ••• Отрицательный результат пробы с аминофиллином и кислородом ••• Активность ревматического процесса не считают противопоказанием к оперативному лечению •• Методы хирургического лечения ••• Чрескожную баллонную вальвулопластику проводят при отсутствии или I степени кальциноза митрального клапана, сохранности клапанного аппарата, изолированном стенозе или сложном митральном пороке с преобладанием стеноза и регургитации не более I степени, отсутствии тромбоза левого предсердия и сопутствующей ИБС ••• Закрытую митральную комиссуротомию выполняют редко в связи с большей инвазивностью и большим количеством осложнений при аналогичных показаниях ••• Из — за высокой частоты рецидивов порока и необходимости в реоперациях открытую митральную комиссуротомию в условиях искусственного кровообращения проводят фактически только вместе с тромбэктомией из левого предсердия перед планируемой беременностью ••• Протезирование митрального клапана в условиях искусственного кровообращения с использованием биологических протезов выполняют детям или перед планируемой беременностью ••• В остальных случаях (и во всех случаях инфекционного эндокардита) поражённый клапан заменяют механическим протезом ••• Во время беременности рекомендуют операцию на сроках 14–26 нед, либо в 37–39 нед одновременно с кесаревым сечением.
Специфические послеоперационные осложнения • Тромбоэмболии • Вторичный инфекционный эндокардит протезов • Атриовентрикулярная блокада • Дистрофические изменения биологических протезов, рестеноз и необходимость в репротезировании • Специфические осложнения баллонной вальвулопластики: тромбоэмболии — 1–4%, тяжёлая митральная недостаточность, требующая протезирования митрального клапана, — 1–3%, преходящая АВ — блокада — 1%, тампонада сердца — 1%, ДМПП — 20% (отношение лёгочного минутного объёма кровотока к системному обычно ниже 1,0, в большинстве случаев в течение 3–6 мес размер дефекта уменьшается).
Прогноз • Выживаемость в течение 1 года при естественном течении заболевания — 78%, 2 — летняя выживаемость — 67%, 5 — летняя — 50%, 9 — летняя — 35% • Летальность при закрытой митральной комиссуротомии — 0,5–1% • В течение 10 последующих лет у 20% больных наступает рестеноз • 5 — летняя выживаемость после баллонной вальвулопластики — 95%, летальность — около 1% • Летальность при операциях с искусственным кровообращением — 2–8% • 5 — летняя выживаемость после протезирования клапана — 85%, 9 — летняя — 78% • 8 — летняя выживаемость после сложных реконструктивных операций на митральном клапане — 87%, количество осложнений — 6%, реопераций — 7%.
Синонимы • Стеноз митрального клапана • Стеноз левого предсердно — желудочкового отверстия • Сужение левого предсердно — желудочкового отверстия • Сужение левого венозного устья
Сокращения • МС — митральный стеноз • МО — митральное отверстие
МКБ-10 • I05.0 Митральный стеноз
Причины для обращения к врачу
Митральный порок умеренной выраженности долгие годы протекает бессимптомно. Затем появляются жалобы:
- одышка при нагрузке, на фоне лихорадки или при эмоциональном возбуждении;
- ночные приступы удушья, вынуждающие больного садиться в постели;
- кашель с прожилками крови, тяжесть в груди;
- головокружение, обморочные состояния;
- быстрая утомляемость.
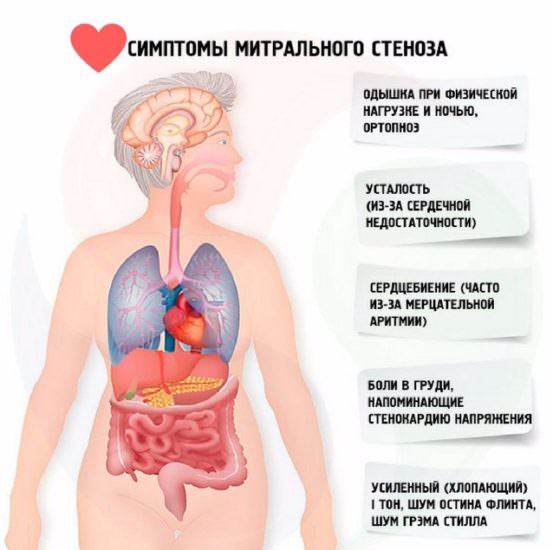
Жалобы при клапанной недостаточности:
- постепенно усиливающаяся слабость, одышка;
- ночное затруднение дыхания;
- иногда появление крови при кашле.
При появлении подобных симптомов необходимо обратиться к кардиологу. Срочная медицинская помощь требуется при развитии инфаркта, инсульта, фибрилляции предсердий, острой недостаточности кровообращения.
Анатомия и расположение
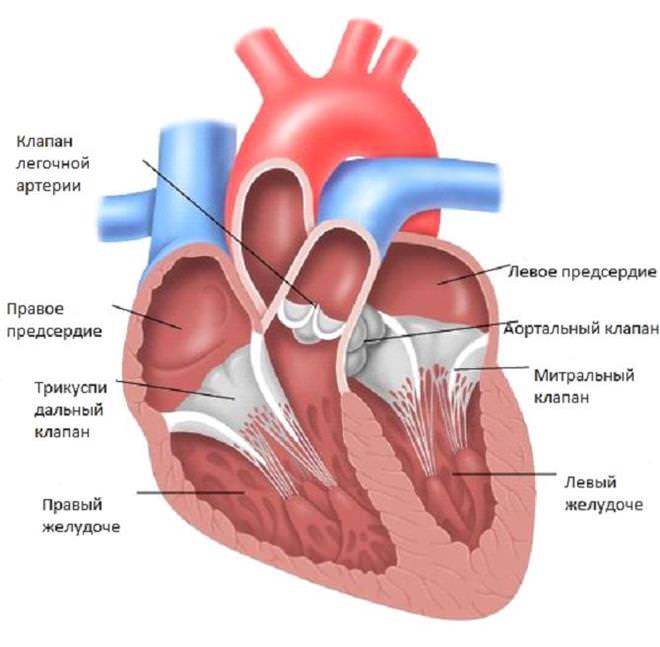 Митральный клапан состоит из двух половинок, отсюда и его второе название – двухстворчатый. В некоторых случаях может быть такое, что число створок увеличивается в пределах 3–6. Анатомия митрального клапана в норме отличается тем, что его большая часть состоит из соединительной ткани.
Митральный клапан состоит из двух половинок, отсюда и его второе название – двухстворчатый. В некоторых случаях может быть такое, что число створок увеличивается в пределах 3–6. Анатомия митрального клапана в норме отличается тем, что его большая часть состоит из соединительной ткани.
Снорт по форме напоминает овал, половинки которого открываются вниз и влево. Высота клапана колеблется в диапазоне 23–37 мм, а ширина – от 17 до 33 мм. Что касается общей площади клапана, она изменяется в сторону увеличения с возрастом человека. Например, у новорожденного этот показатель составляет 1,20–1, 50 см2, а у взрослого человека – 4–6 см2.
МК расположен на границе между левым предсердием и желудочком. Его окружность крепится к левому антриовентрикулярному отверстию. От свободной части створок снорта отходят хорды, плавно переходящие в сосковые мышцы.
Врожденные и приобретенные пороки
Большинство митральных пороков относится к приобретенным заболеваниям. Внутриутробные аномалии развития этого клапана составляют 0,4% среди всех врожденных пороков сердца. Обычно они комбинируются с другими анатомическими нарушениями и в общей картине не играют существенной роли. Причины такой патологии могут быть обусловлены генетическими аномалиями, внутриутробными инфекциями, но нередко их этиология остается неизвестной.
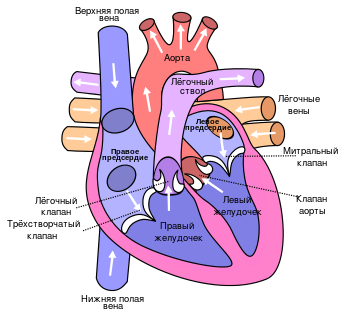 Сердце в норме
Сердце в норме
Приобретенные пороки митрального клапана развиваются у молодых людей, но часто диагностируются лишь у пожилых. Так как основная причина заболевания – ревматизм, то в последнее время митральные пороки встречаются все реже, поскольку заболеваемость ревматизмом снижается. Митральный порок сердца составляет около 1/10 части всех случаев сердечных заболеваний.
Рекомендуем прочитать об атеросклерозе аорты и клапанов. Вы узнаете об атеросклерозе как причине аортального стеноза, симптомах и последствиях патологии, других причинах сужения устья аорты, диагностике и лечении.
А здесь подробнее о причинах возникновения тянущей боли в области сердца.

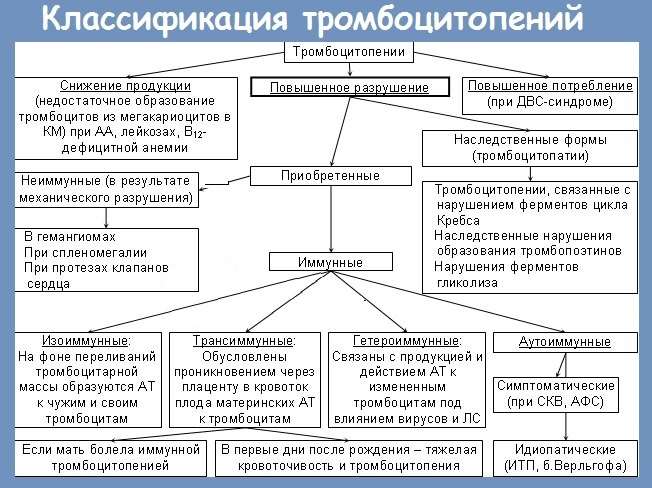
 В общем же, лечение тромбоцитопении проводиться с использованием разных медикаментозных препаратов, с учетом причин появления нарушения. В последующем лечение производится с помощью соответствующих лекарств. К примеру, в случае когда уменьшение количества тромбоцитов вызвано иммунными нарушениями, пациентам назначаются стероидные медицинские препараты. Во время тяжелого прохождения заболевания может быть необходимо удаление селезенки, поскольку данный орган отвечает за разрушение тромбоцитов, попадающих в нее во время кровообращения.
В общем же, лечение тромбоцитопении проводиться с использованием разных медикаментозных препаратов, с учетом причин появления нарушения. В последующем лечение производится с помощью соответствующих лекарств. К примеру, в случае когда уменьшение количества тромбоцитов вызвано иммунными нарушениями, пациентам назначаются стероидные медицинские препараты. Во время тяжелого прохождения заболевания может быть необходимо удаление селезенки, поскольку данный орган отвечает за разрушение тромбоцитов, попадающих в нее во время кровообращения.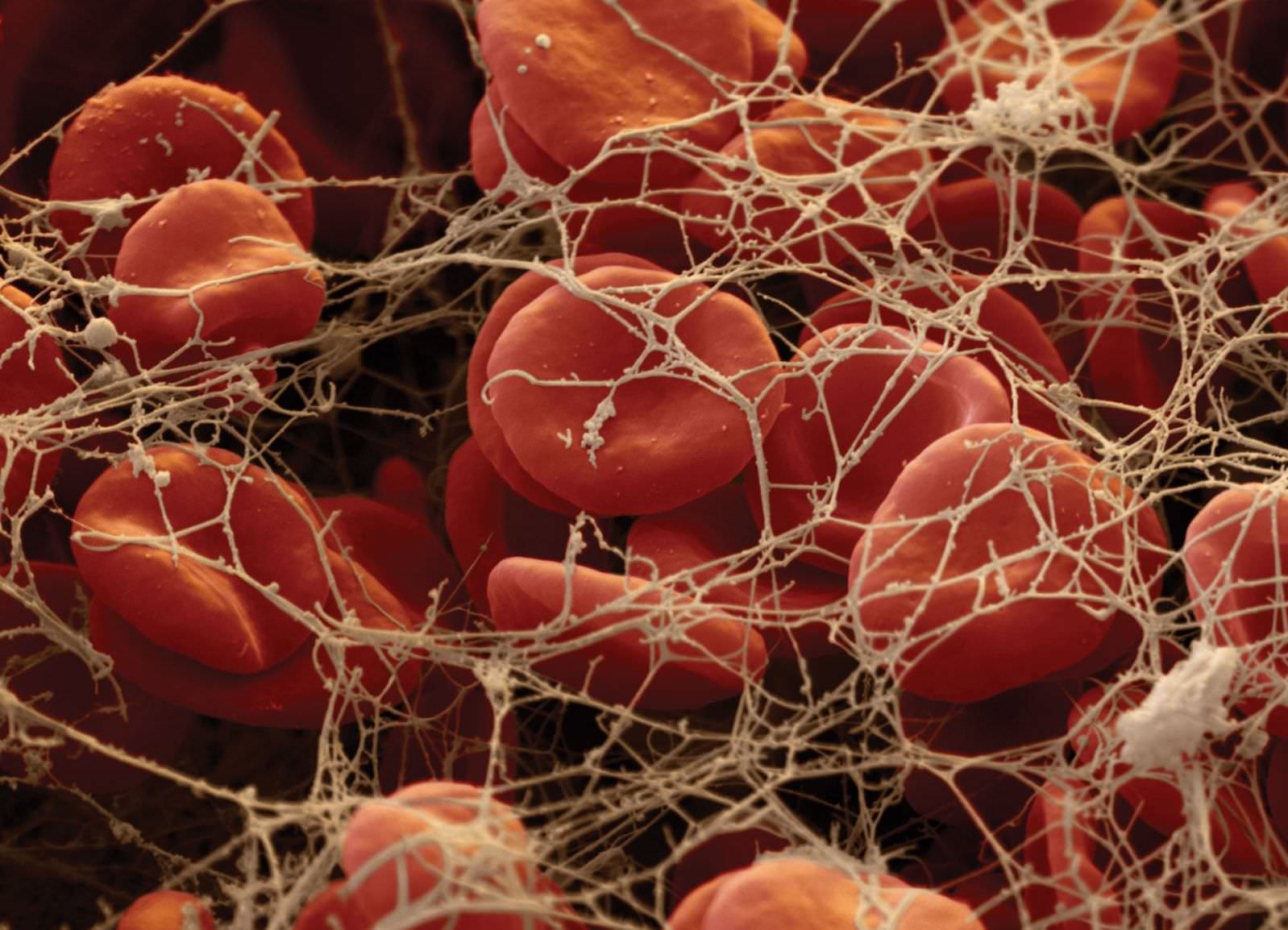
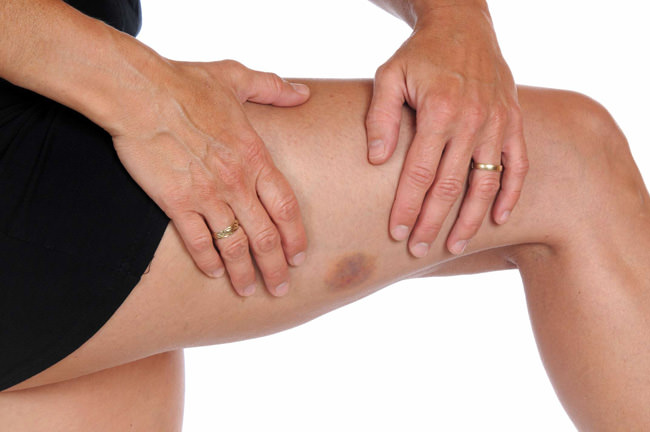 Проявление тромбоцитопении
Проявление тромбоцитопении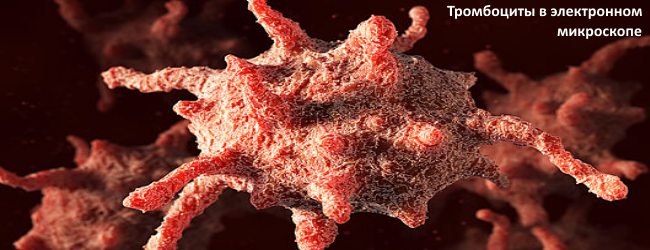
 Как вспомогательное средство используют препараты, разжижающие кровь (Аспирин, Аспаркам, Аспирин-Кардио, Кардиомагнил). Нужно помнить, что разжижение крови неестественным способом при помощи синтетических веществ может иметь массу побочных реакций, особенно в детском возрасте.
Как вспомогательное средство используют препараты, разжижающие кровь (Аспирин, Аспаркам, Аспирин-Кардио, Кардиомагнил). Нужно помнить, что разжижение крови неестественным способом при помощи синтетических веществ может иметь массу побочных реакций, особенно в детском возрасте.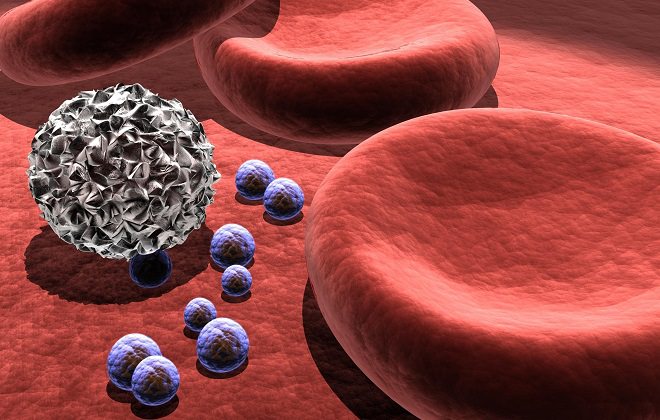
 При рождении ребенок получает свой уникальный состав крови, который во многом схож с материнским набором. Определить тромбоцитарный уровень позволит обычный анализ крови, который берут из пуповинной крови или из пальца. Стоит понимать, что с постепенным развитие систем и функций организма может меняться количественный и качественный состав крови. Это объясняется работой и формированием надпочечников, гормоны которых помогают регулировать процесс синтеза мегакариоцитами тромбоцитов. Поэтому на протяжении от рождения и до половозрелости нормой могут считаться абсолютно разные показатели.
При рождении ребенок получает свой уникальный состав крови, который во многом схож с материнским набором. Определить тромбоцитарный уровень позволит обычный анализ крови, который берут из пуповинной крови или из пальца. Стоит понимать, что с постепенным развитие систем и функций организма может меняться количественный и качественный состав крови. Это объясняется работой и формированием надпочечников, гормоны которых помогают регулировать процесс синтеза мегакариоцитами тромбоцитов. Поэтому на протяжении от рождения и до половозрелости нормой могут считаться абсолютно разные показатели.

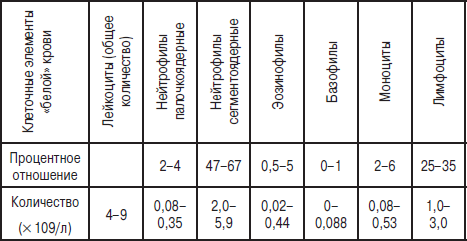
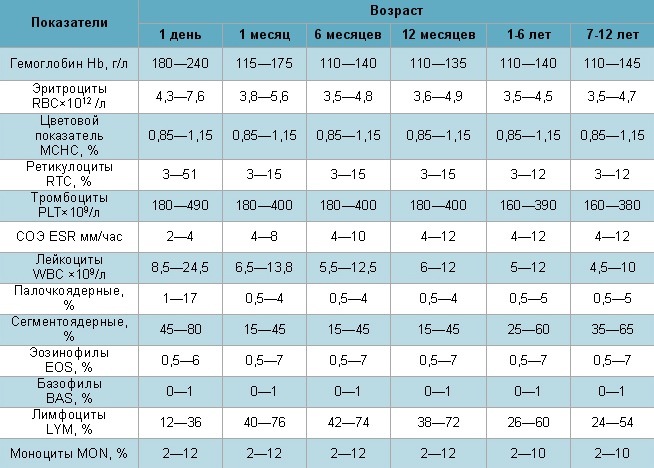
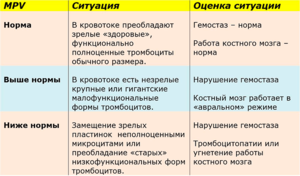
 В первую очередь следует учесть, что интерпретацией результатов занимается только врач, а самодиагностика в любом случае недопустима. Нередко сами доктора не смотрят на этот показатель, а некоторые лаборатории его сознательно игнорируют, но он очень важен для оценки состояния больного, а особенно, если имеются подозрения на заболевания крови.
В первую очередь следует учесть, что интерпретацией результатов занимается только врач, а самодиагностика в любом случае недопустима. Нередко сами доктора не смотрят на этот показатель, а некоторые лаборатории его сознательно игнорируют, но он очень важен для оценки состояния больного, а особенно, если имеются подозрения на заболевания крови.
 Неотложные состояния Подробнее » Что такое уретральный свищ
Неотложные состояния Подробнее » Что такое уретральный свищ
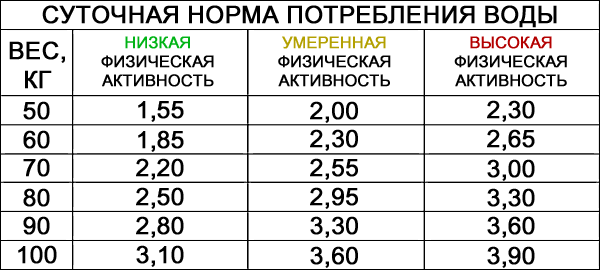







 Поведенческая психотерапия пойдет на пользу больному
Поведенческая психотерапия пойдет на пользу больному
 Магнитно-резонансная томография сердца
Магнитно-резонансная томография сердца

 Специалисты рекомендуют диетический стол № 14
Специалисты рекомендуют диетический стол № 14

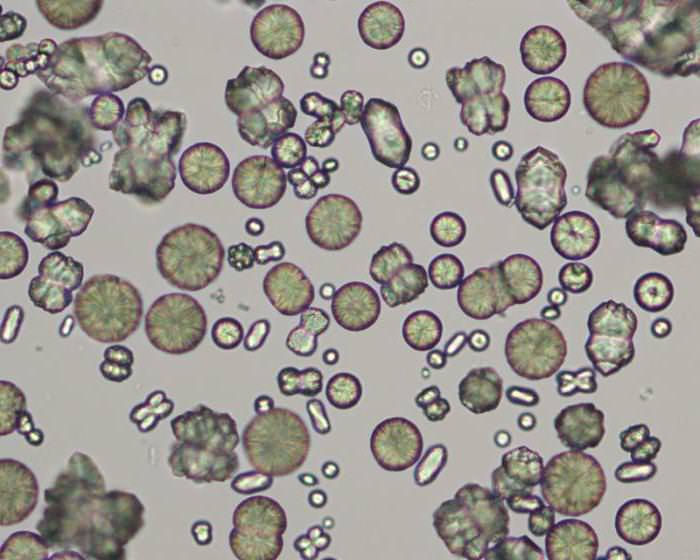
 Фосфатурия может быть следствием патологий — нарушение обмена веществ
Фосфатурия может быть следствием патологий — нарушение обмена веществ


 Взять в одинаковом количестве (по 50 г) таких лекарственных растений, как трава чистотела, омела, лаванда, рута, шиповник .
Взять в одинаковом количестве (по 50 г) таких лекарственных растений, как трава чистотела, омела, лаванда, рута, шиповник .



 Болезни мочевого пузыря Подробнее » Как развивается острая задержка мочи код по МКБ 10 R33?
Болезни мочевого пузыря Подробнее » Как развивается острая задержка мочи код по МКБ 10 R33? Болезни мочевого пузыря Подробнее » Полиурия — что это такое и как лечить
Болезни мочевого пузыря Подробнее » Полиурия — что это такое и как лечить
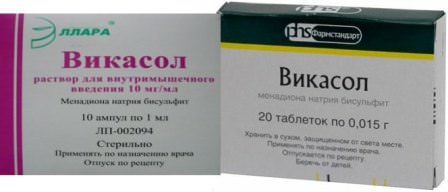 Инъекции и таблетки Викасол
Инъекции и таблетки Викасол Отвар крапивы
Отвар крапивы

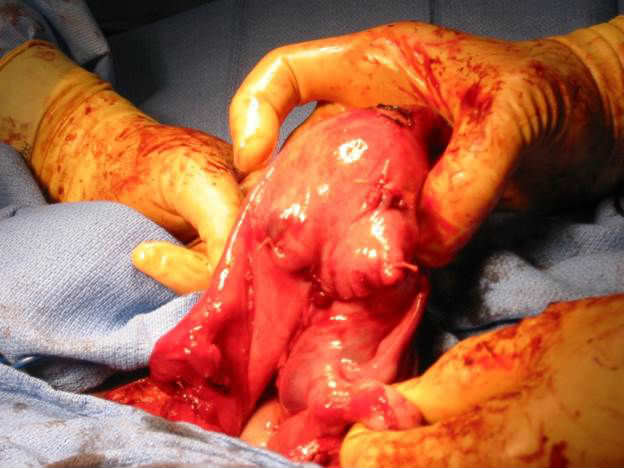 Фибромиома матки – одна из самых частых причин маточных кровотечений у женщин репродуктивного возраста
Фибромиома матки – одна из самых частых причин маточных кровотечений у женщин репродуктивного возраста