Узелковый периартериит
Причины и механизм развития
 Считается, что определенную роль в развитии узелкового полиартериита играют вирусные инфекции, в частности, ЦМВ
Считается, что определенную роль в развитии узелкового полиартериита играют вирусные инфекции, в частности, ЦМВ
Причины узелкового полиартериита изучены недостаточно. Предполагается, что в его развитии играют роль такие факторы:
- вирусные гепатиты В и С, ВИЧ-инфекция, инфицирование парвовирусом В19 и цитомегаловирусом;
- побочное действие некоторых лекарственных средств – антибиотиков и сульфаниламидов, препаратов йода и висмута, профилактических сывороток.
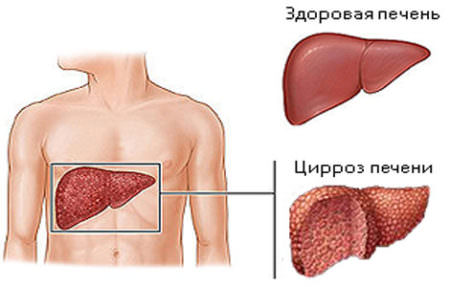
Инфекция вирусным гепатитом обычно осложняется развитием узелкового полиартериита в первые полгода. При этом чаще поражается желудочно-кишечный тракт, яички, почки, возникает злокачественная гипертония. До применения вакцинации около 30% случаев узелкового полиартериита были вызваны гепатитом, сейчас эта цифра составляет 8%.
Другие возможные инфекционные агенты, способные спровоцировать заболевание: вирусы ветряной оспы, Т-клеточного лейкоза, клебсиеллы, стрептококки, псевдомонады, иерсинии, токсоплазмы, риккетсии, трихинеллы, возбудители саркоспоридиоза, туберкулеза. Возможные провоцирующие заболевания – ревматоидный артрит и синдром Шегрена.
Как именно повреждается стенка сосудов при этом заболевании, неясно. При микроскопическом исследовании в ней не находят изменений. Поражаются артерии мышечного типа, возможно развитие инфарктов различных органов, кровоизлияний в них, рубцовых процессов.
Повреждение стенки сосуда ведет к усилению свертываемости крови в этом участке. Повышается склеиваемость тромбоцитов, эритроцитов, появляются тромбозы. Из-за депонирования факторов свертывания в таких тромбах возникает ДВС-синдром, сопровождающийся кровоточивостью и тяжелыми нарушениями микроциркуляции.
При острой стадии болезни полиморфно-ядерные лейкоциты проникают во все слои стенки артерий, в подострой их количество значительно увеличивается. При хронической форме узелкового полиартериита возникает некроз сосудов и их расширение диаметром до 1 мм. Гломерулонефрит нехарактерен, но при тяжелой длительной гипертонии формируется гломерулосклероз.
Диагностика заболевания
Для постановки диагноза учитывается наличие любых 3 больших критериев (почечный, абдоминальный, бронхиальный синдром, полинейропатия, коронарный васкулит) и 2 вспомогательных (высокая температура, потеря веса, мышечная боль).
Данные исследований обнаруживают такие изменения:
- Анализ крови – анемия, повышены нейтрофилы, эозинофилы, тромбоциты, гамма-глобулины, фибрин, С-реактивный белок.
- Анализ мочи – эритроциты, белок, зернистые цилиндры.
- Биопсия кожи голени или живота – воспаление и некроз сосудов.
- Осмотр глазного дна – артерии с аневризмами.
- УЗИ почек – сужение сосудов, разрушение почечной ткани.
- Рентген грудной клетки – усилен и деформирован легочной рисунок.
- ЭКГ – признаки ишемии миокарда, аритмия.
Течение и прогноз
Начало полиартериита может быть как острым, так и постепенным, но в дальнейшем болезнь почти всегда протекает с высокой активностью патологического процесса и тяжелым состоянием больных. Несмотря на принципиальную возможность спонтанного улучшения и даже — очень редко — неполных ремиссий, прогноз при нелеченых формах весьма неблагоприятный. Средняя продолжительность жизни в подобных случаях, по данным разных авторов, колеблется от 5 мес до 2 лет.
Пятилетняя выживаемость этих больных составляет менее 20%. Большая часть летальных исходов регистрируется в течение первых 3 мес болезни. Основные причины смерти — почечная и сердечная недостаточность, некрозы и перфорации кишечника, разрывы аневризм сосудов мозга, сердца и почек. В соответствии с этим у больных с преимущественным поражением почек, сердца и ЦНС прогноз наиболее серьезен.
Применение современных методов терапии кортикостероидами и иммунодепрессантами позволило добиться принципиальных успехов в лечении и привело к возможности выздоровления от этой болезни.
Преимущественно кожные формы болезни имеют хороший прогноз, несмотря на склонность к хроническому течению. Существуют также другие локализованные формы некротического полиартериита, которые поражают какой-либо один орган — аппендикс, желчный пузырь, толстую кишку, молочную железу — с соответствующей клинической картиной (аппендицит и т. д.). Системные признаки болезни при этом отсутствуют. При адекватном хирургическом лечении (аппендэктомия, холецистэктомия и т. д.) прогноз хороший. Соотношение рассмотренных локальных форм и классического (системного) полиартериита пока не выяснено.
Диагностика и лечение
Проводится физикальный осмотр больного, лабораторное (биохимические и клинические анализы крови, мочи, на маркеры вируса гепатита В) и инструментальное обследование с помощью цветного дуплексного картирования сосудов, ангиографии и биопсии.
При постановке диагноза критериями узелкового полиартериита считаются:
- Резкая потеря веса, свыше 4 кг после начала болезни, без связи с режимом питания
- «Мраморное» или сетчатое ливедо – изменение кожных покровов в виде пятнистых разводов
- Болезненность мышц и слабость в нижних конечностях
- В анализе крови повышение уровня креатинина и мочевины
- Диастолическое давление более 90 мм рт.ст.
- Подтверждение наличия вируса гепатита В с помощью маркеров крови
- Изменения артерий при инструментальном осмотре — окклюзия, аневризма
- Полученные при биопсии результаты, свидетельствующие о нейтрофилах в стенке артерий мелкого и среднего калибра
Диагноз ставится если у пациента находят как минимум 3 из перечисленных симптомов.
Узелковый полиартериит подлежит как медикаментозному, так и немедикаментозному методу лечения. В терапии лекарственными препаратами применяют глюкокортикоиды, а также цитостатические средства.
Если заболевание связано с гепатитом B, назначают противовирусные препараты. Физиотерапия включает плазмаферез. Хирургический метод лечения необходим при возникновении осложнений ишемического характера — перитонита, перфорации, инфарктов, гангрены.
И хотя узелковый полеартериит может протекать по типу внезапного улучшения и ремиссий, течение нелеченой формы полиартериита неблагоприятное. Согласно статистике, пациенты без лечения живут от 5 месяцев до 2 лет. Однако больные, которые проходят терапию, имеют все шансы на выздоровление. Современные кортикостероиды и иммунодепрессанты позволяют добиться больших успехов.
Больные узелковым полиартериитом должны соблюдать диету, в которой преобладают белки, а жиры и углеводы ограничены в количестве. Также необходимо увеличить потребление витамина Д и препаратов кальция. При вовлечении в процесс почек, количество белка животного происхождения и соли уменьшают.
Специфических мер профилактики нет. Однако предупредить развитие патологии может защита от инфекций, контролируемая иммунизация и прием лекарственных средств. Своевременно обнаруженное заболевание и начатое лечение сохраняет жизнь и ее качество больному.
Автор статьи: врач-невролог Магдотева Лидия Рашидовна
История открытия
Подробное описание воспаления сосудов с участками некрозов было представлено в 1866 г Куссмаулем и Майером. Они наблюдали молодого ученика портного с поражением артерий неинфекционного происхождения. Патологоанатом Рокитанский, на основании данных вскрытия мужчины, страдавшего кровавым поносом и лихорадкой, опубликовал научную работу с уточнением изменений при периартериите – расслаивающие микроаневризмы из-за разрывов стенок сосудов.
После этого выдвигались такие гипотезы о причинах болезни:
- заражение сифилисом;
- механический разрыв при высоком давлении или врожденной слабости сосудистой стенки;
- интоксикация алкоголем;
- вирусная или бактериальная инфекция.
Но ни одно из этих предположений не получило достоверных доказательств. Только после открытия природы аутоиммунных болезней (в 1950 году) стало возможным объяснение механизмов развития периартериита.
Этиология и патогенез
Этиология П. у. точно не установлена. Наиболее распространенной и общепризнанной является аллергическая теория, объясняющая происхождение болезни гиперергической реакцией сосудов на различные антигенные воздействия. Особенно часто возникновение П. у. связывают с воздействием различных лекарственных средств (сульфаниламидов, пенициллина, тиоурацила, аминазина, препаратов йода, ртути) и введением чужеродных сывороток. Начиная с 1970 г. обсуждается вопрос о возможности вирусной этиологии П. у. При этом решающее значение придается образованию иммунных комплексов, состоящих из поверхностного антигена сывороточного гепатита (HBsAg), антител к нему и комплемента, и отложению их в стенках сосудов. Гоуком (D. J. Gocke) с соавт., Гербером (Gerber) с соавт, описаны случаи П. у. после перенесенного HBsAg-положительного гепатита; при этом наблюдалось персистирование антигена, а иногда обнаруживались иммунные комплексы, содержащие HBsAg, в стенке пораженных артерий или мышцах. По данным Гоука, в 30—40% случаев типичного П. у. наблюдается персистирование HBsAg.
Патогенез П. у. связывают с иммунопатологическими процессами. Паронетто и Штраусс (F. Paronetto, L. Strauss, 1962), применяя флюоресцентную методику, установили наличие Y-глобулина в артериолах больного узелковым периартериитом. Роже и Мартен (J. Roge, E. Martin, 1965) путем введения животным сыворотки крови от больных в острой фазе П. у. получили у них изменения сосудов, характерные для этого заболевания; подобные изменения отсутствовали при введении животным сыворотки крови реконвалесцентов.
Лечение
 Основу лечения составляют глюкокортикоиды и цитостатики
Основу лечения составляют глюкокортикоиды и цитостатики
В питании рекомендуется щадящая диета, богатая солями кальция, витамином D и другими, для профилактики поражений желудка и остеопороза.
Основа терапии узелкового полиартериита – глюкокортикоидные гормоны, цитостатики (циклофосфамид, реже метотрексат или азатиоприн) и плазмаферез.
Глюкокортикоиды в первый месяц назначают в большой дозе, постепенно ее снижая. Поддерживающее лечение необходимо в течение 1-5 лет. Их обязательно сочетают с циклофосфамидом в большой дозе в течение 2 недель с переходом на поддерживающую в течение не менее года после наступления ремиссии заболевания. Заменить достаточно токсичный циклофосфамид можно азатиоприном или метотрексатом.
При быстром нарастании почечной недостаточности, повышении уровня креатинина в крови более 500 мкмоль/л показаны сеансы плазмафереза – искусственного очищения крови от продуктов обмена веществ.
При одновременном наличии вирусного гепатита проводится его лечение ламивудином и интерферонами, при этом циклофосфамид не используется.
Сообщается о случаях положительного ответа на лечение биологическими препаратами – инфликсимабом, этанерцептом и ритуксимабом.
Хирургическая помощь может потребоваться в случае абдоминального синдрома – ишемии и некроза кишечника, аппендицита, холецистита. При поражении артерий мозга с образованием аневризм возможно эндоваскулярное вмешательство с установкой в просвет сосуда микроспирали.
При тяжелой почечной недостаточности возможна трансплантация почек, причем ее результаты не хуже, чем при такой же операции по поводу других заболеваний.
Пациенту следует объяснить, что узелковый полиартериит – тяжелое прогрессирующее заболевание с вовлечением многих внутренних органов. Поэтому после первоначального улучшения под действием лечения нельзя прерывать терапию. Применение иммунодепрессантов и глюкокортикоидов может сопровождаться побочными эффектами, и нужно заранее объяснить пути их профилактики.
Симптомы
Обычно проявления узелкового периартериита развиваются быстро. У больного повышается температура до 38 градусов и выше, появляются боли в мышцах голеней, в крупных суставах. Пациент за несколько месяцев худеет на 20 и более кг. На коже у 20% больных появляются узелки, образованные расширенными артериями. В редких случаях развивается ишемия конечностей, которая может привести к гангрене.
Через 2-3 месяца после начала болезни появляются симптомы поражения внутренних органов, на которых и строится диагностика:
- У 70% больных страдают почки: повышается артериальное давление, быстро прогрессирует почечная недостаточность. В моче обнаруживаются кровь и белок. В редких случаях почечная артерия может разорваться с формированием в околопочечной ткани кровоизлияния.
- У 60% больных поражаются нервы. Проявление патологии асимметричное, чувствительность сохраняется, а движения в кистях и стопах резко ограничиваются. Эти симптомы сопровождаются сильной болью и распространенностью поражения.
- Воспаление сосудов в брюшной полости вызывает при узелковом полиартериите абдоминальный синдром. Характерны сильные боли в животе. Возникает панкреатит, язвы в кишечнике, возможен некроз желчного пузыря и перитонит.
Реже вовлекаются сосуды сердца с развитием инфаркта миокарда, легких, яичек, головного мозга.
Проявления и лечение узелкового периартериита
Заболевание, при котором происходит воспаление и повреждение сегментов артерий среднего калибра, что нарушает кровоснабжение некоторых органов, называется узелковым периартериитом. Болезнь весьма опасная и без адекватного и своевременного лечения может окончиться летальным исходом. Узелковый периартериит, как правило, наблюдается у людей 40-50 лет, но может возникать и у детей.
Симптомы заболевания
Начало болезни может быть размытым и бессимптомным, но по истечению нескольких месяцев человек умирает. В некоторых случаях периартериит протекает в хронической форме, приводя к потере работоспособности и, как следствие, к инвалидности. Болезнь может поражать любой орган. От кого, какой именно орган затронут, рассматривают симптомы периартериита. Симптомы узелкового периартериита могут быть сходны с другими заболеваниями, при которых развивается васкулит (воспаление артерий).
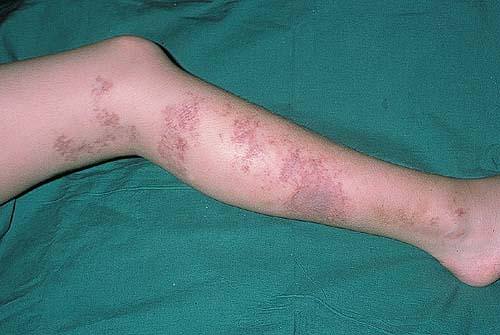
Симптомы в зависимости от локализации поврежденных кровеносных сосудов можно классифицировать следующим образом:
- В большинстве случае узелковый периартериит сопровождается поражением почек, в результате которого повышается артериальное давление, уменьшается мочеиспускание, появляются отеки.
- Поражение кровеносных сосудов ЖКТ часто сочетается с прободением кишечной стенки и как результат диагностируется перитонит с сильными болями, кровавым поносом, резким повышением температуры тела.
- Повреждение кровеносных сосудов, отвечающих за снабжение сердца, приводит к инфаркту.
- Воспаление сосудов мозга чревато сильными головными болями, судорогами, галлюцинациями.
- Поражение поверхностных кровеносных сосудов характеризуется припухлыми извилистыми тяжами, проступающими под кожей. В некоторых случаях могут образовываться язвы.
Все симптомы узелкового периартериита:
- слабость;
- головная боль;
- судороги;
- повышение температуры;
- боль в грудине;
- повышение артериального давления;
- жидкий кровавый стул;
- похудание;
- боль в суставах и мышцах;
- покалывание и онемение;
- слабость конечностей вплоть до паралича ног;
- просвечивающиеся над поверхностью кожи сосудистые тяжи;
- язвы над сосудами.
Причины возникновения
Медицина с достоверной точностью не установила причины развития узелкового периартериита. Предполагают, что на возникновение заболевания могут влиять некоторые лекарственные препараты, прививки, вирусные инфекции гепатита В и С, ОРВИ, прочие инфекционные факторы. Однако, это только предположения, окончательные выводы еще не сделаны. Например, у детей в большинстве случаев наблюдается проявления УП после ОРВИ, отита, тонзиллита. Другие исследования показали связь между периартериитом и парвовирусом, цитомегаловирусом, Т-лимфотропным вирусом первого типа.
Большое значение в исследованиях причин уделяют инфекционным гепатитам В и С. Дело в том, что каждый второй заболевший узелковым периартериитом был инфицирован гепатитом В. Кроме того, рассматривают наследственный фактор, как причину развития болезни. Были случаи унаследования узелкового периартериита или у близких родственников наблюдаются различные аллергические, сосудистые и ревматические заболевания:
- эндартериит;
- гипертоническая болезнь;
- ишемическая болезнь сердца;
- ревматизм;
- ревматоидный артрит;
- бронхиальная астма;
- атопический дерматит.
Диагностика
Узелковый периартериит невозможно диагностировать только лишь по результатам исследования крови. Поставить диагноз можно только при наличии совокупности признаков и данных анализов крови, если исключены другие патологии. Подтвердить диагноз можно при помощи биопсии пораженного сосуда, иногда биопсии почки или печени. В ряде случаев определить состояние кровеносных сосудов помогает артериография (рентгенография с контрастным веществом).
Лечение
 Если заболевание не лечить, 33% всех заболевших проживают еще год, большей части больных отпускается еще 5 лет жизни. Летальный исход можно предотвратить при интенсивном лечении. Лечение должно быть комплексное и включать в себя медикаментозную терапию, диету, режим. Медикаментозная терапия состоит из приема глюкокортикоидов (метилпреднизолон, преднизолон) и цитостатиков (азатиоприн, циклофосфамид). Лечение длительное и непрерывное.
Если заболевание не лечить, 33% всех заболевших проживают еще год, большей части больных отпускается еще 5 лет жизни. Летальный исход можно предотвратить при интенсивном лечении. Лечение должно быть комплексное и включать в себя медикаментозную терапию, диету, режим. Медикаментозная терапия состоит из приема глюкокортикоидов (метилпреднизолон, преднизолон) и цитостатиков (азатиоприн, циклофосфамид). Лечение длительное и непрерывное.
Как вовремя распознать заболевание и обратиться в больницу? Есть несколько признаков, на которые надо особо обратить внимание:
- высокая температура, боли в животе, покалывание и онемение в стопах и кистях, похудание, слабость;
- повышение давления, отеки, снижение мочеиспускания;
- одышка, боли в грудной клетке;
- частые головные боли;
- воспаление суставов, боли в суставах и мышцах;
- проявление на коже сосудов и язв.
Лечение
До 50-х гг. проводилась лишь симптоматическая терапия П. у. В 1949 г. появилось первое сообщение об успешном применении в лечении заболевания глюкокортико-стероидных гормонов. Однако дальнейшие наблюдения показали, что применение глюкокортикостероидных гормонов для лечения больных П. у., протекающим с почечным синдромом, может привести к прогрессированию артериальной гипертензии и развитию сердечной и почечной недостаточности. В связи с этим при П. у. с поражением почек глюкокортикостероидные гормоны в средних дозах (преднизолон 30—-40 мг в сутки) целесообразно применять лишь в ранней фазе заболевания, до формирования стойких органных изменений и при отсутствии артериальной гипертензии.
Принимая во внимание иммунный механизм заболевания, применяют сочетанную терапию глюкокортикостероидными гормонами и цитостатиками. Положительный эффект при таком лечении, по литературным данным, достигается в 84% случаев
Показанием к назначению цитостатиков при П. у. являются резистентность или ухудшение состояния больного при лечении преднизолоном, варианты болезни с поражением почек. При выборе лечения могут быть использованы препараты из группы антиметаболитов (азатиоприн) или алкилирующих средств (циклофосфан, хлорбутин), в тяжелых случаях возможно сочетание двух цитостатиков. Чаще применяют азатиоприн в дозе 150—200 мг в сутки в течение 1—2 мес. и преднизолон (15—20 мг в сутки) с переходом в последующем на поддерживающую терапию в амбулаторных условиях (преднизолон 10—15 мг, азатиоприн 50—100 мг в сутки). При хорошей переносимости и отсутствии побочных реакций поддерживающую терапию следует проводить длительно, в течение нескольких лет, повышая дозу препаратов до терапевтической в периоды рецидивов заболевания.
При астматическом варианте П. у. без поражения почек в острую фазу заболевания назначают более высокие дозы преднизолона (до 40— 50 мг в сутки), затем дозу снижают до поддерживающей (5—10 мг в сутки) и применяют в течение нескольких лет.
При П. у. без явных признаков поражения внутренних органов преднизолон (15 — 20 мг) следует назначать только в острую фазу заболевания на короткий срок (1 — 2 мес.).
Хорошие результаты дает лечение бутадионом (0,45 г в сутки) или 5% р-ром пирабутола (по 1,0 мл внутримышечно в течение 1—2 мес.). При противопоказаниях к лечению цитостатиками бутадион может быть использован и при висцеральных формах П. у. в сочетании с небольшими дозами глюкокортикостероид-ных гормонов. При поражении периферических сосудов с развитием гангрены назначают антикоагуляи-ты (гепарин — 20 000 ЕД внутримышечно), спазмолитики. 4-Аминохинолиновые препараты применяются лишь при хрон, течении болезни в сочетании с другими препаратами. Лечение заключается, помимо основной терапии, в назначении аденила^ проведении массажа и ЛФК см Полиневрит. Лечение П. у. прово-* дится непрерывно и длительно.
Симптомы патологии
Узелковый периартериит имеет несколько характерных симптомов:
| Симптом | Описание |
|---|---|
| Повышение температуры | Температурная кривая при каждой инфекции имеет уникальный вид, но при этой болезни не похожа ни на одну (атипичная), на антибиотики не реагирует |
| Резкое похудение | За месяц человек может потерять до 30 кг, это сопровождается слабостью, нежеланием двигаться |
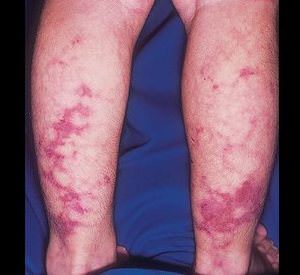
| Изменения кожи | «Мраморность» кожи, сеть расширенных подкожных сосудов на бедрах и ногах, болезненные узелки и изъязвления на коже и в подкожной клетчатке на бедрах, голенях и предплечьях |
| Мышечно-суставной синдром | Боли, слабость и атрофия в мышцах, полиартриты крупных суставов, одновременно в нескольких |
| Кардиоваскулярный синдром | Воспаление сосудов сердца, из-за которого развиваются: стенокардия, нарушения ритма, инфаркт миокарда, недостаточность или неполное смыкание митрального клапана, обязательно высокая артериальная гипертензия или «» |
| Поражение почек | Сосудистая нефропатия: появляется белок, кровь и цилиндры в моче, быстрое сморщивание почки, почечная недостаточность, инфаркт почки, стеноз почечной артерии |
| Поражение легких | Интерстициальная пневмония – боль в груди, одышка, кашель, кровохарканье, инфаркт легкого |
| Поражение пищеварительного тракта | Боли в разных отделах живота, напряжение мышц передней брюшной стенки, тошнота, понос и рвота, желудочные кровотечения, участки некроза в поджелудочной железе, язвы в кишечнике, которые могут перфорировать (прорваться), желтуха при поражении печени |
| Поражение нервной системы | Асимметричные поражения одного или нескольких нервов со жгучими болями и слабостью конечности, инсульты, воспаление мозговых оболочек, судорожные припадки |
| Поражение глаз | Аневризмы или утолщения сосудов глазного дна, ретинопатия или повреждение сетчатки, что приводит к снижению остроты зрения |
| Поражение артерий конечностей | Ишемия или снижение кровотока в пальцах стопы – вплоть до гангрены. Аневризмы (расширения) сосудов конечностей могут разрываться |
| Поражение эндокринной системы | Аутоиммунное воспаление яичек у мужчин, нарушение функции надпочечников и щитовидной железы |
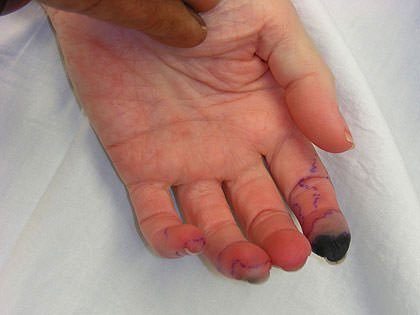 Гангрена пальца вследствие поражения кровеносных сосудов. Нажмите на фото, чтобы его увидеть
Гангрена пальца вследствие поражения кровеносных сосудов. Нажмите на фото, чтобы его увидеть
Из-за многообразия симптомов узелкового периартериита пациенты лечатся у разных врачей. Отдельного специалиста по этой болезни нет. Чаще всего начинается лечение у терапевта и ревматолога, но практически всегда требуются консультации и постоянное участие в лечении других специалистов.
ЛЕЧЕНИЕ
Комплекс лечебных мероприятий включает:
- подавление воспаления, развившегося в результате отложения иммунных комплексов, и регуляцию (модулирование) иммунного ответа;
- нормализацию гемостаза в связи с развитием гиперкоагуляции;
- удаления из организма иммунных комплексов с целью предупреждения их отложения в сосудистую стенку;
- воздействие на отдельные резко выраженные синдромы.
При лечении учитывают степень активности патологического процесса а также преимущественное поражение тех или иных органов или систем.
К основным группам лекарственны препаратов, используемым при лечении узелкового полиартериита, относятся глюкокортикостероиды и цитостатики (циклофосфамид, азатиоприн), экстракорпоральные методы очищения крови (плазмаферез).
Глюкокортикоиды в сочетании с цитостатиками применяют для подавления иммунного воспаления и модулирования иммунного ответа.
Нормализацию нарушений гемостаза осуществляют с помощью гепарина натрия, а в дальнейшем — посредством антиагрегантов (дипиридамол или клопидогрел).
При наличии маркёров репликации вируса гепатита В показано назначение препаратов интерферона (рекомбинантный генно-инженерный интерферон) и ламивудина.
в сочетании с глюкокортикостероидами и плазмаферезом.
С целью улучшения процессов микроциркуляции периодически назначают сосудорасширяющие средства: внутрь — препараты никотиновой кислоты, парентерально — ксантинола никотинат.
При полиневритическом синдроме применяют физиотерапевтические методы лечения (продольный электрофорез с прокаином на нижние конечности) и витамины группы В в обычных дозах. Используют массаж и гидротерапию.
Комбинацию гипотензивных препаратов в достаточно высоких дозах с включением салуретиков применяют для нормализации артериального давления.
Хирургическое лечение показано при развитии почечной недостаточности (трансплантация почки) и тромбозе брыжеечных артерий. Следует заметить, что результаты трансплантации почек у больных узелковым полиартериитом не хуже, чем у пациентов, перенесших трансплантацию почек по поводу других заболеваний.
Наибольшую опасность представляют перфорация кишечника и развитие злокачественной артериальной гипертензии. Однако адекватное лечение значительно улучшает прогноз.
Литература
1. Внутренние болезни в 2-х томах: учебник / Под ред. Н.А. Мухина, В.С. Моисеева, А.И. Мартынова — 2010. — 1264 c.
2. Внутренние болезни: учебник. — 6-е изд., перераб. и доп. / В. И. Маколкин, С. И. Овчаренко, В. А. Сулимов. — 2012. — 768 с.
Администрация сайта med39.ru не дает оценку рекомендациям и отзывам о лечении, препаратах и специалистах. Помните, что дискуссия ведется не только врачами, но и обычными читателями,
поэтому некоторые советы могут быть опасны для вашего здоровья. Перед любым лечением или приемом лекарственных средств рекомендуем обратиться к специалистам!

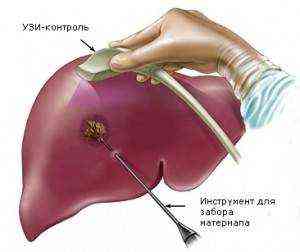
 Инструментарий для проведения пункционной биопсии печени
Инструментарий для проведения пункционной биопсии печени
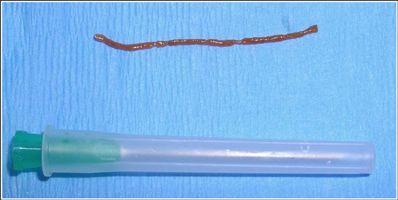 Пункционная биопсия печени занимает всего лишь несколько секунд и проводится под местной анестезией. На сегодняшний день имеется две методики ее проведения – «слепой метод» (при помощи УЗИ выбирают область для осуществления пункции) и когда при помощи УЗИ или КТ отслеживают наведение пункционной иглы.
Пункционная биопсия печени занимает всего лишь несколько секунд и проводится под местной анестезией. На сегодняшний день имеется две методики ее проведения – «слепой метод» (при помощи УЗИ выбирают область для осуществления пункции) и когда при помощи УЗИ или КТ отслеживают наведение пункционной иглы.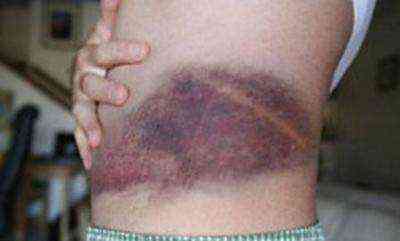

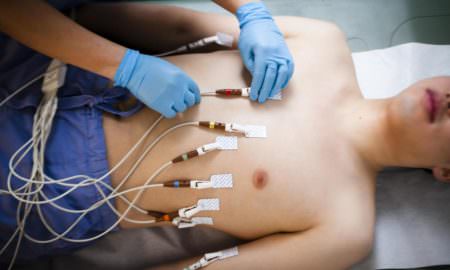 Стандартная схема выполнения ЭКГ
Стандартная схема выполнения ЭКГ ЭКГ женщинам
ЭКГ женщинам Первым прибором, способным зарегистрировать качественную ЭКГ, стал струнный гальванометр, сконструированный В. Эйнтховеном. Его основой являлась очень тонкая нить, которая находилась в магнитном поле под определенным напряжением. Он создал новое направление в физиологии кровообращения — электрофизиологию сердца.
Первым прибором, способным зарегистрировать качественную ЭКГ, стал струнный гальванометр, сконструированный В. Эйнтховеном. Его основой являлась очень тонкая нить, которая находилась в магнитном поле под определенным напряжением. Он создал новое направление в физиологии кровообращения — электрофизиологию сердца.
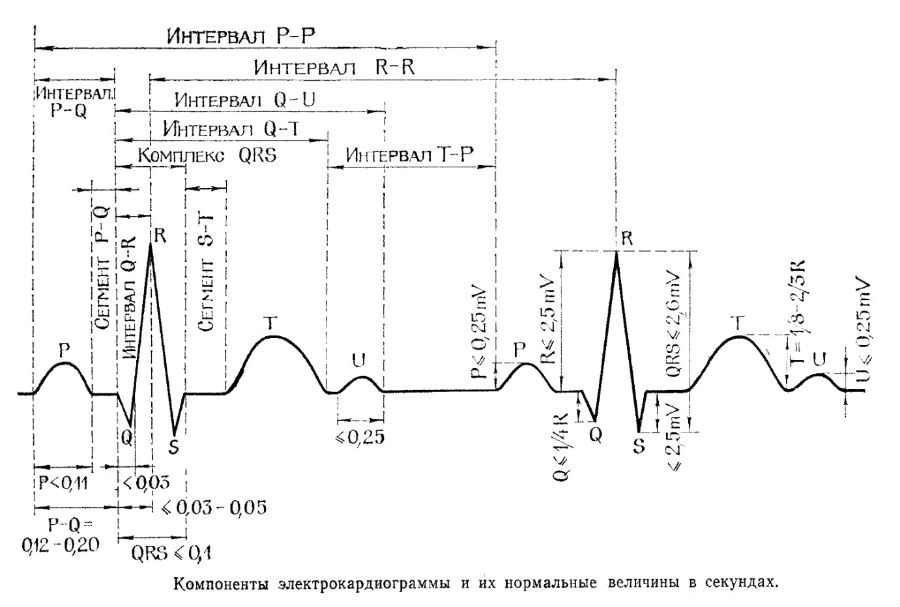
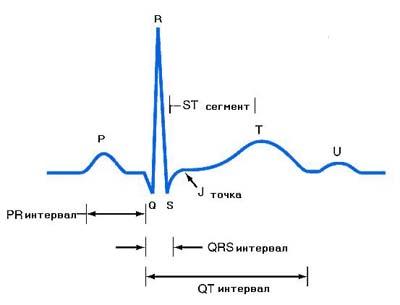 Зубцы и интервалы
Зубцы и интервалы ЭКГ (норма)
ЭКГ (норма)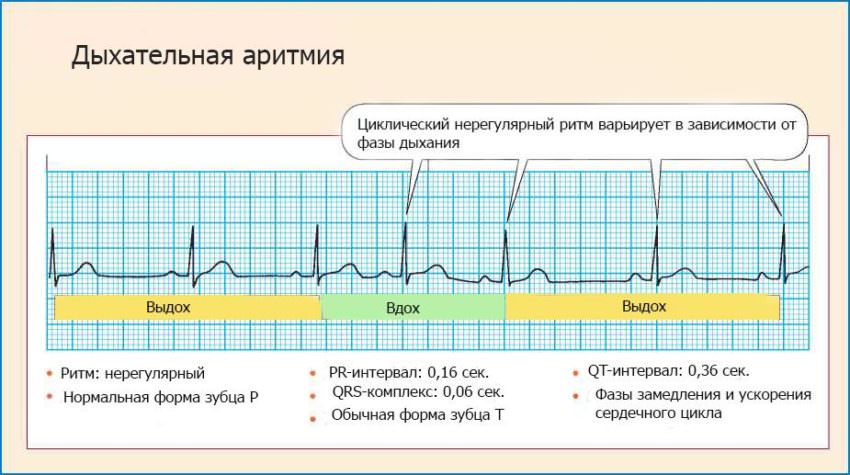 Дыхательная аритмия у беременных
Дыхательная аритмия у беременных
 Диагностирование методом ЭКГ может проводиться несколькими способами
Диагностирование методом ЭКГ может проводиться несколькими способами
 Метод Арриги не менее эффективен по сравнению с ЭКГ по Небу
Метод Арриги не менее эффективен по сравнению с ЭКГ по Небу
 Одним из достоверных признаков аортоартериита Такаясу является ослабление или отсутствие пульса на пораженных сосудах.
Одним из достоверных признаков аортоартериита Такаясу является ослабление или отсутствие пульса на пораженных сосудах. Диагностика неспецифического аортоартериита неразрывно связана с использованием лучевых методов исследований. К наиболее значимым из них относятся:
Диагностика неспецифического аортоартериита неразрывно связана с использованием лучевых методов исследований. К наиболее значимым из них относятся: Главным препаратом медикаментозной терапии является Преднизолон. Это глюкокортикостероид, который позволяет добиться стойкой ремиссии. Если же данное средство не дает ощутимого клинического эффекта, добавляются цитостатики – Метотрексат, Азатиоприн, Циклофосфамид. Дозировка препаратов подбирается индивидуально, в зависимости от течения патологического процесса и состояния организма пациента.
Главным препаратом медикаментозной терапии является Преднизолон. Это глюкокортикостероид, который позволяет добиться стойкой ремиссии. Если же данное средство не дает ощутимого клинического эффекта, добавляются цитостатики – Метотрексат, Азатиоприн, Циклофосфамид. Дозировка препаратов подбирается индивидуально, в зависимости от течения патологического процесса и состояния организма пациента. Наиболее частыми причинами смерти при болезни Такаясу являются ишемические инсульты и инфаркты миокарда. На третьем месте – разрывы аневризмы аорты. При поражении коронарной артерии смертность в течение года составляет более 50% (по данным 2010 года –56%).
Наиболее частыми причинами смерти при болезни Такаясу являются ишемические инсульты и инфаркты миокарда. На третьем месте – разрывы аневризмы аорты. При поражении коронарной артерии смертность в течение года составляет более 50% (по данным 2010 года –56%).
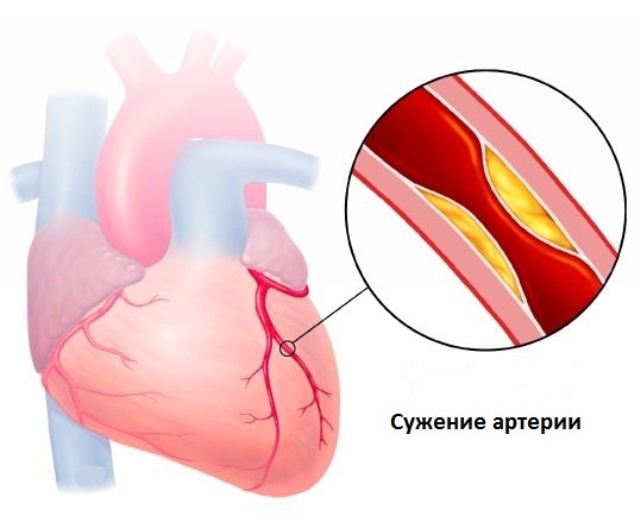 Сужение артерии при болезни Такаясу
Сужение артерии при болезни Такаясу В области сердечной мышцы может быть десятки разных болезней, это: недостаточность, сужение просветов, разрывы кровеносных сосудов, растяжения желудочков или предсердий, гнойные образования в перикарде и многое другое. Для решения каждой проблемы у хирургии есть несколько видов операций. Их различают по срочности, результативности и методу воздействия на сердце.
В области сердечной мышцы может быть десятки разных болезней, это: недостаточность, сужение просветов, разрывы кровеносных сосудов, растяжения желудочков или предсердий, гнойные образования в перикарде и многое другое. Для решения каждой проблемы у хирургии есть несколько видов операций. Их различают по срочности, результативности и методу воздействия на сердце. В зависимости от состояния больного, различают:
В зависимости от состояния больного, различают: В критических случаях, когда другие операции на сердце уже не помогут, проводят трансплантацию. Продлить жизнь таким способом получается на несколько лет.
В критических случаях, когда другие операции на сердце уже не помогут, проводят трансплантацию. Продлить жизнь таким способом получается на несколько лет. Пластику проводят открыто или закрыто, во время операции по диаметру клапана накладывают специальные кольца или швы вручную, которые восстанавливают нормальный просвет и сужение прохода. Манипуляции длятся в среднем 3 часа, при открытых видах подключают АИК. После процедуры больной остается под наблюдением докторов минимум неделю. Результатом служит нормальное кровообращение и функционирование клапанов сердца. В тяжелых случаях родные створки заменяют на искусственные или биологические имплантаты.
Пластику проводят открыто или закрыто, во время операции по диаметру клапана накладывают специальные кольца или швы вручную, которые восстанавливают нормальный просвет и сужение прохода. Манипуляции длятся в среднем 3 часа, при открытых видах подключают АИК. После процедуры больной остается под наблюдением докторов минимум неделю. Результатом служит нормальное кровообращение и функционирование клапанов сердца. В тяжелых случаях родные створки заменяют на искусственные или биологические имплантаты. Все эти методы направлены на то, чтобы восстановить нормальный кровоток. В результате – с кровью к миокарду поступает достаточно кислорода, снижается риск инфаркта, устраняется стенокардия.
Все эти методы направлены на то, чтобы восстановить нормальный кровоток. В результате – с кровью к миокарду поступает достаточно кислорода, снижается риск инфаркта, устраняется стенокардия. Паренхима — это совокупность клеточных элементов органа, осуществляющих его специфическую функцию
Паренхима — это совокупность клеточных элементов органа, осуществляющих его специфическую функцию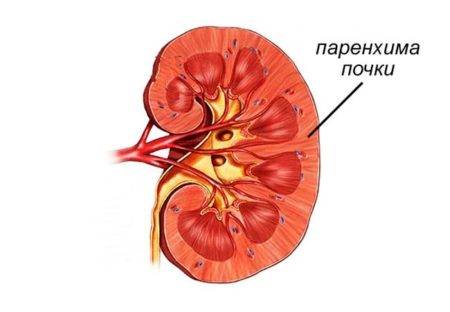 Паренхима почки
Паренхима почки Стебель паренхимы под микроскопом с Рассеянными венами
Стебель паренхимы под микроскопом с Рассеянными венами МРТ – современные диагностические методики, значительно расширившие возможности врачей при выявлении различных заболеваний
МРТ – современные диагностические методики, значительно расширившие возможности врачей при выявлении различных заболеваний Неотложные состояния Подробнее » Что такое уретральный свищ
Неотложные состояния Подробнее » Что такое уретральный свищ


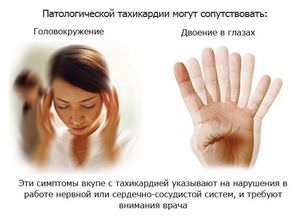
 Более 95 ударов в минуту — ваше сердце бьется в ускоренном ритме.
Более 95 ударов в минуту — ваше сердце бьется в ускоренном ритме. Раздражительность у человека – одно из проявлений нарушения со стороны сердечно-сосудистой системы.
Раздражительность у человека – одно из проявлений нарушения со стороны сердечно-сосудистой системы. Когда в коре надпочечника образовывается опухоль, то она может влиять на частоту данной величины.
Когда в коре надпочечника образовывается опухоль, то она может влиять на частоту данной величины.






 Недостаток железа в организме ведет к возникновению множества проблем, поэтому обязательно необходима коррекция его уровня. При отсутствии терапии дефицит железа быстро нарастает, гемоглобин прогрессивно падает. Все это сопровождается выраженными клиническими проявлениями. Есть нормативы лечения, которых придерживаются во всем мире.
Недостаток железа в организме ведет к возникновению множества проблем, поэтому обязательно необходима коррекция его уровня. При отсутствии терапии дефицит железа быстро нарастает, гемоглобин прогрессивно падает. Все это сопровождается выраженными клиническими проявлениями. Есть нормативы лечения, которых придерживаются во всем мире. Эффективно исследовать артерии мозга можно с помощью ультразвукового обследования и неврологических методик. Сложным этапом в диагностике является постановка точного диагноза, так как симптомы сосудистого генеза относятся ко многим патологиям. Поэтому врач проводит сбор анамнеза, назначает различные исследования крови, мочи, проводит наблюдение за динамикой пациента.
Эффективно исследовать артерии мозга можно с помощью ультразвукового обследования и неврологических методик. Сложным этапом в диагностике является постановка точного диагноза, так как симптомы сосудистого генеза относятся ко многим патологиям. Поэтому врач проводит сбор анамнеза, назначает различные исследования крови, мочи, проводит наблюдение за динамикой пациента. Важен курс восстановления – реабилитации. Для этого необходимо соблюдать определенную диету, пройти курс физиотерапии, лечебной гимнастики.
Важен курс восстановления – реабилитации. Для этого необходимо соблюдать определенную диету, пройти курс физиотерапии, лечебной гимнастики.


 Физиологически, нейроглии необходимы для защиты клеток мозга при патологическом влиянии. К примеру, защита активизируется при травмах, инфекциях. Сильное воздействие негативными факторами вызывает отмирание нейроглий, и появляются некротические очаги – очаг глиоза.
Физиологически, нейроглии необходимы для защиты клеток мозга при патологическом влиянии. К примеру, защита активизируется при травмах, инфекциях. Сильное воздействие негативными факторами вызывает отмирание нейроглий, и появляются некротические очаги – очаг глиоза. Лечение вторичной онкологии в легком можно производить и народными методами. Самым распространенным народным средством является чистотел. Необходимо столовую ложку высушенной травы залить кипятком и настаивать в термосе около полутора часа. Затем настой процедить и принимать его дважды в день по две столовые ложки до еды.
Лечение вторичной онкологии в легком можно производить и народными методами. Самым распространенным народным средством является чистотел. Необходимо столовую ложку высушенной травы залить кипятком и настаивать в термосе около полутора часа. Затем настой процедить и принимать его дважды в день по две столовые ложки до еды.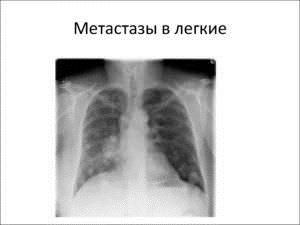 Орган, который чаще всего поражается вторичной онкологией – это легкие. Метастазы в легких занимают второе место среди вторичных онкологических заболеваний после печени. В 35% случаев первичный рак дает метастазы именно в легочные структуры.
Орган, который чаще всего поражается вторичной онкологией – это легкие. Метастазы в легких занимают второе место среди вторичных онкологических заболеваний после печени. В 35% случаев первичный рак дает метастазы именно в легочные структуры.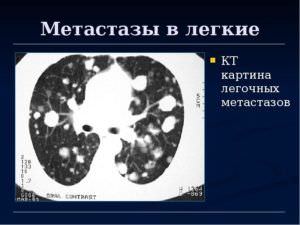 Метастазы в легком можно определить при помощи рентгенографии. Вторичные очаги онкологии на рентгеновских снимках представляются в узловой, смешанной и диффузной форме.
Метастазы в легком можно определить при помощи рентгенографии. Вторичные очаги онкологии на рентгеновских снимках представляются в узловой, смешанной и диффузной форме.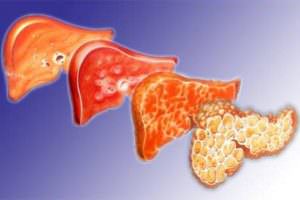 Первая стадия цирроза характеризуется началом болезни. Клетки печенки еще в состоянии выполнять свои функции. Также они могут замещать работу уже тех клеток, которые отмерли. Эта стадия, при которой симптомы болезни практически не проявляются, характеризуется продолжительностью жизни до семи лет. Если соблюдать все показания врача, то продлить жизнь можно до двадцати лет. На этой стадии больной жалуется на редкое недомогание, тошноту, тяжесть в области печенки. Нужно беречь себя от любых инфекционных болезней, не допускать работы с ядохимикатами, подъемом тяжести. Эта стадия не предоставляет возможности оформить инвалидность, так как больной трудоспособен и может выполнять практически любую работу.
Первая стадия цирроза характеризуется началом болезни. Клетки печенки еще в состоянии выполнять свои функции. Также они могут замещать работу уже тех клеток, которые отмерли. Эта стадия, при которой симптомы болезни практически не проявляются, характеризуется продолжительностью жизни до семи лет. Если соблюдать все показания врача, то продлить жизнь можно до двадцати лет. На этой стадии больной жалуется на редкое недомогание, тошноту, тяжесть в области печенки. Нужно беречь себя от любых инфекционных болезней, не допускать работы с ядохимикатами, подъемом тяжести. Эта стадия не предоставляет возможности оформить инвалидность, так как больной трудоспособен и может выполнять практически любую работу.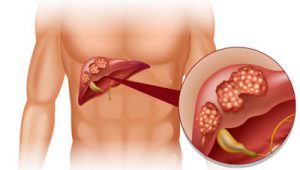 Последняя, третья стадия цирроза вызывает тяжелое состояние здоровья человека. Люди с таким диагнозом доживают максимум до трех лет. Болезнь имеет прогрессирующую форму, тошнота и рвота присутствуют постоянно, сильные спазмы в области печени не дают возможности работать. Весь орган болен и не выполняет своих основных функций. Самым опасным осложнением на этой стадии болезни являются кровотечения в пищеводе и кишечнике. Практически сорок процентов смертей больных на этой стадии умирают от этих осложнений. Водянка печени также характерна для последней болезни третьей степени.
Последняя, третья стадия цирроза вызывает тяжелое состояние здоровья человека. Люди с таким диагнозом доживают максимум до трех лет. Болезнь имеет прогрессирующую форму, тошнота и рвота присутствуют постоянно, сильные спазмы в области печени не дают возможности работать. Весь орган болен и не выполняет своих основных функций. Самым опасным осложнением на этой стадии болезни являются кровотечения в пищеводе и кишечнике. Практически сорок процентов смертей больных на этой стадии умирают от этих осложнений. Водянка печени также характерна для последней болезни третьей степени. Симптомы приближения комы:
Симптомы приближения комы: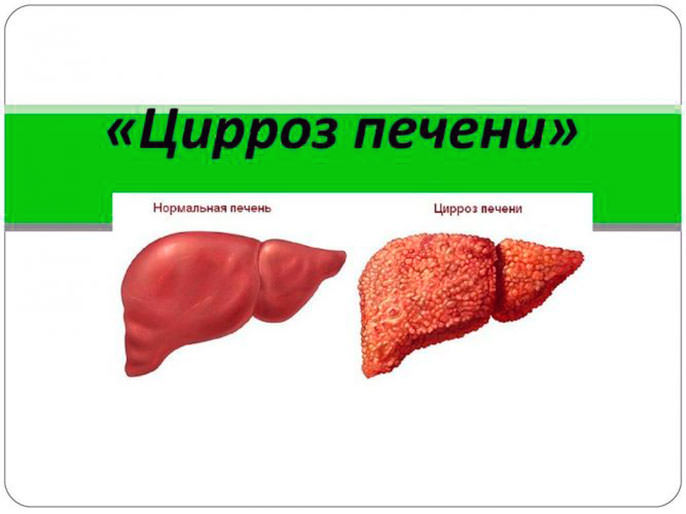
 Алкоголизм
Алкоголизм Повышение температуры тела
Повышение температуры тела