Клинический анализ мочи у ребенка расшифровка показателей, норма и отклонения
Расшифровка данных
Моча грудных детей до года, находящихся на грудном вскармливании, имеет белый цвет. Норма цвета мочи старших детей – светло-желтый оттенок.
Если цвет биоматериала отличается от нормы, то врачи назначают дополнительные диагностические обследования.
Следующий критерий оценки мочи ребенка – прозрачность. Биоматериал здорового малыша не должен содержать в себе никаких включений, определяемых визуально.
Нормы плотности мочи детей зависят от возраста ребенка. Измененный показатель может сообщить о неправильном рационе малыша или о наличии определенных заболеваний в его организме.
Показатель плотности урины у детей до года самый низкий – от 1,001 до 1,005 пунктов.
Нормы кислотно-щелочной среды для детей до года от 4,5 до 7,5 пункта, для более взрослых ребят – от 5 до 7 пунктов. Защелачивание организма ребенка (>7) – не норма.
Расшифровка этого показателя может быть затруднена, если ребенок принимает определенные лекарства или придерживается какой-либо лечебной диеты.
Видео:
Норма содержания уробилиногена, помеченного в расшифровке общего анализа мочи как URO – не более 6 мг/л. Показатель URO измеряется как в утреннем, так и в суточном биоматериале.
Если URO ребенка превышает норму в несколько раз, то врачи назначают дополнительные обследования.
Нормы содержания белка в урине малыша – его полное отсутствие. Однако допускается некоторое повышение белка (до 0,036 г/л).
В норме этот показатель увеличивается до обозначенных размеров после физической активности чада и снижается в моменты его покоя.
В моче здорового малыша не должно быть глюкозы и солей. Они повышаются от чрезмерного употребления в пищу продуктов, перенасыщенных этими элементами.
Расшифровка анализа, в процессе которого обнаруживается глюкоза или соли, может указывать на наличие у детей сахарного диабета или различных проблем с пищеварением.
Лейкоциты в урине в норме должны полностью отсутствовать. Однако допускается незначительное включение этих элементов.
У здоровых детей, имеющих незначительные отклонения в процессах организма, лейкоциты в поле зрения повышаются крайне редко.
Видео:
Если в моче вашего чада обнаружили лейкоциты, то не паникуйте. Лейкоциты могут выявиться только от того, что гениталии ребенка перед сбором урины не были обработаны должным образом.
Кроме того, лейкоциты, обнаруженные в биоматериале, могут быть чужеродными для организма чада. Чтобы расшифровка анализа не была искажена, используйте для сбора мочи только стерильную посуду.
Повышенные лейкоциты, обнаруженные в урине, – реакция ребенка на сильные раздражители (ожоги, шоковые состояния).
Также лейкоциты могут свидетельствовать о внутренних кровотечениях и различных опухолевых процессах. Таким образом, повышенные лейкоциты – повод для проведения дополнительных проверок.
Наличие цилиндров в биоматериале, выявленных в ходе лабораторного исследования общего анализа мочи, может указывать на различные воспалительные процессы в организме ребенка.
Расшифровка анализа, содержащая данные о содержании в урине эпителия, слизи, грибков и бактерий – повод обратиться к врачу за дополнительными диагностиками. Нормы этих показателей у здоровых малышей равны нулю.
Подготовка и порядок сдачи общего анализа мочи для новорожденного и грудничка
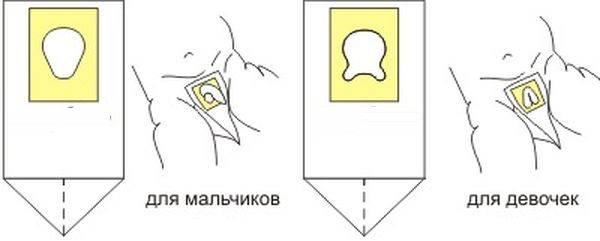
Чтобы показатели были максимально точными, необходимо правильно собрать исследуемый материал, учитывая некоторые правила:
Анализ сдается в утреннее время, причем необходима только свежая утренняя моча, хранение после сбора ночью или вечером не допускается.
Перед тем, как кроха сходит в туалет, необходимо провести туалет половых органов, подмыв ребеночка с мылом
Это очень важное условие, так как несоблюдение правил гигиены приведет к наличию примесей.
Нельзя собирать мочу, если накануне малыш принимал лекарственные препараты (особенно содержащие красители).
Недопустимо выкручивание мокрой пеленки или подгузника.
Не используйте горшок, моча собирается в специальный детский контейнер, который можно приобрести в аптечном пункте. . Как собирать мочу правильно?
Как собирать мочу правильно?
- У мальчиков сделать забор материала несколько проще. Освободите малыша от подгузника и одежды, уложите на пеленочку. Когда кроха начнет акт мочеиспускания, просто подставьте чистый специальный контейнер и соберите материал. Для общего анализа требуется приблизительно 40-50 мл мочи.
- С девочками ситуация немного затруднена. В аптечных пунктах продаются специальные мочесборники с липкими краями, при помощи которых контейнер фиксируется в области промежности. После мочеиспускания содержимое переливается в специальную баночку для анализов.
- Вместо мочесборника допускается применение одноразового пакетика, который предварительно разрезают и крепят к промежности.
Не забывайте, что правильно собранный материал – неотъемлемая часть постановки точного диагноза, поэтому обязательно придерживайтесь всех правил.
Общий анализ мочи у новорожденного и грудничка: норма, расшифровка
Прежде чем делать выводы о состоянии мочевыделительной системы, нужно знать некоторые нормальные показатели ОАМ у новорожденного и грудничка:
Наименование показателя | Норма у детей в первый год жизни |
Цвет | Светло-желтый, соломенный |
Прозрачность | Прозрачная |
Удельный вес | 1000-1005 |
Кислотность (pH) | 4,4-7,3 (слабокислая реакция) |
Глюкоза | Не обнаруживается |
Кетоны | Не обнаруживаются |
Нитраты | Не обнаруживаются |
Соли | Не обнаруживаются |
Бактерии | Не обнаруживаются |
Эпителий | Нет, или единичные клетки(1-2 в поле зрения) |
Слизь | Не обнаруживается, или в небольших количествах |
Лейкоциты | Нет, или единицы (не более 1-3 в поле зрения) |
Эритроциты | Не обнаруживаются |
Белок | Нет, или минимальное количество (до 0,002 г/л) |
Билирубин | В норме отсутствует |
Уробилиноген | Незначительное количество |
Все эти показатели говорят о правильном функционировании выделительной системы. Стоит упомянуть, что при неправильном сборе мочи (несоблюдение правил гигиены, несвоевременная доставка в лаборатории) показатели могут значительно изменяться, что затрудняет постановку диагноза.
О чем говорят отклонения от нормы?
Если моча для клинического исследования была взята правильно, но отклонения от нормы все равно есть, это может свидетельствовать о наличии различных патологий:
- Изменения цвета мочи свидетельствуют о заболеваниях почек. Моча может приобретать беловато-мутный оттенок, красно-коричневый. Иногда изменения цвета происходят вследствие приема некоторых лекарств и продуктов.
- Низкий удельный вес наблюдается при несахарном диабете, высокий – при обезвоживании, повышении температуры.
- Изменения pH наблюдаются после употребления большого количества фруктов, а также при некоторых инфекционных процессах в органах выделения.
- Наличие глюкозы в моче говорит о сахарном диабете.
- Белок находят при заболеваниях почек, а также при стойкой гипертермии.
- При наличии клеток эпителия, цилиндров в моче возможными являются воспаления мочевыводящих путей (цистит, уретрит).
- Эритроциты в моче свидетельствуют о наличии патологий почек (наличие камней, приступ почечной колики), а также циститах.
- Лейкоциты повышаются при пиелонефритах и прочих воспалительных процессах.
- Наличие слизи в моче свидетельствует о воспалительных процессах или несоблюдении правил сбора мочи.
Если вы заметили изменения цвета мочи ребеночка, появление резких запахов, помутнение или кровь, обязательно обратитесь к доктору. Патологии почек могут привести к серьезным последствиям.
Наталья Король, педиатр, специально для Mirmam.pro
Для чего нужно сдавать ОАМ
Это несложное и безболезненно исследование играет важную роль в выявлении врожденных патологий и дефектов развития мочеполовой системы у ребенка в возрасте до года. Ведь малыш пока не может высказать свои жалобы самостоятельно.
В общем же случае причинами для сдачи анализа могут быть:
- плановый осмотр. Проводится трижды до года (в возрасте 1 месяца, 3-х и 1 года). Далее – дважды в год с интервалом 6 месяцев;
- оформление медицинской справки в детский сад, школу, спортивную секцию, при выезде за границу, перед проведением вакцинации;
- наличие симптомов, свидетельствующих о патологиях мочеполовой системы – жалоб ребенка на боли в почках или дискомфорт при мочеиспускании;
- контроль динамики протекания и терапии имеющихся заболеваний;
- частые вирусные инфекции, затяжные патологии, создающие условия для снижения иммунитета и развития осложнений;
- болезни, вызванные бактериальными и инфекциями (стрептококковая ангина, скарлатина). Для предупреждения развития осложнений мочу нужно сдать через неделю после выздоровления.
Общий анализ потребуется, если имело место лечение антибиотиками. При этом врач дает рекомендации, касающиеся того, совмещать ли по времени исследование с терапией, либо произвести его после отмены препарата.
Подготовка к исследованию
При подготовке ребенка к анализу мочи необходимо соблюдать ряд несложных правил. Прежде всего рекомендуется соблюдать привычный для малыша питьевой режим. Не следует накануне анализа употреблять в пищу продукты, содержащие красители: свеклу, морковь, ревень. Если анализ планируется собирать у грудничка, то не стоит вводить новый продукт в прикорм, чтобы не получить неверный результат. Если ребенок получает ежедневно какие-либо медикаменты, то следует предупредить лечащего врача, и он сделает в бланке направления специальную отметку. Это делается потому, что некоторые лекарственные препараты могут повлиять на качественный и количественный состав мочи. Непосредственно перед сбором мочи следует промыть кожу промежности ребенка теплой водой с нейтральным моющим средством и промокнуть чистым полотенцем или пеленкой. Не следует подмывать ребенка горячей водой: это может повлиять на результат диагностики.
Способы сбора мочи на анализ у детей
После гигиенических мероприятий можно переходить непосредственно к самому сбору материала. Если ребенок уже может самостоятельно контролировать мочеиспускание, то особых проблем не возникает. Достаточно попросить ребенка помочиться, среднюю порцию собрать в стерильный контейнер и плотно закрыть его крышкой. Контейнеры для биопроб продаются в аптечной сети, они очень просты в использовании, благодаря им снижается вероятность получить плохой результат. Если необходимо собрать материал на анализ мочи грудничку, то можно воспользоваться специальным детским мочеприемником. Такой мочеприемник представляет собой полиэтиленовый пакет с клейкой поверхностью, которую необходимо приклеить к промежности малыша и дождаться мочеиспускания. Клейкая поверхность выполнена из гипоаллергенного материала и не вызывает раздражения нежной кожи ребенка. Не допускается использования нестерильных контейнеров, баночек, пеленок и подгузников. Анализ, собранный таким образом, будет недостоверным. После сбора мочи в мочеприемник ее необходимо перелить в специальный стерильный контейнер и закрыть крышкой.
Количество мочи, необходимое для диагностики, обычно колеблется в районе 20-80 мл. Если речь идет об анализе мочи грудничка, то собирать несколько порций не нужно — мочи для анализа будет достаточно с одного мочеиспускания. Собранную мочу для анализа можно хранить на полке холодильника не более 90 минут с момента сбора, при условии, что она находится в стерильном контейнере. Желательно собирать мочу для анализа непосредственно перед сдачей и быстро доставить биоматериал в лабораторию.
Как правильно собирать мочу
Во избежание искажения результатов нужно правильно собирать биоматериал. Вечером из рациона исключаются сладости, кислые, жирные, острые блюда, продукты с красителями, мочегонные средства. Недопустимы любые перегрузки, перегревания, переохлаждения организма накануне сбора мочи.
Точные результаты получаются при исследовании собранной утренней мочи, имеющей максимальную концентрацию (оптимально, если после предыдущего мочеиспускания прошло не менее 5-6 часов).
 Собирать мочу необходимо в стерильный контейнер
Собирать мочу необходимо в стерильный контейнер
Максимальный интервал с момента сбора до сдачи урины – полтора часа. Увеличение показателя приводит к изменению характеристик биологической жидкости, размножению патогенных микробов, недостоверности результатов. Мочу нельзя замораживать, перегревать ввиду повышенного риска выпадения солей, которые ошибочно причислятся к патологиям.
Оптимальная разновидность емкости для сбора – стерильный аптечный контейнер. Альтернативный вариант – чистая сухая емкость с крышкой. Не следует брать материал из ночного горшка.
Первая (с отшелушившимся эпителием) и последняя часть порции мочи спускается в унитаз или горшок, собирается средняя порция.
Расшифровка норм
Цвет. Его насыщенность зависит от концентрации растворенных в моче веществ. Моча ребенка намного светлее по сравнению с мочой взрослого человека. У новорожденных в период грудного вскармливания моча имеет белый цвет или слегка желтоватый. При переходе на смешанное питание ее окраска становится более яркой и приближается к соломенно-желтому цвету. Употребление продуктов с насыщенными пигментами изменяет цвет мочи от ярко-желтого до красноватого или коричневого. Этому способствуют цитрусовые, морковь, свекла и другие продукты питания.
Прозрачность. Моча ребенка прозрачная в течение 2 часов после выпускания. Затем в ней формируется муть, количество которой увеличивается и постепенно занимает весь объем. Моча становится мутной по двум причинам: при появлении лейкоцитов (гноя) и при наличии солей. Лейкоцитарная муть говорит о наличии воспалительных заболеваний, а появление солей является нормой.
Плотность. У детей этот показатель зависит от возраста. Для новорожденных нормой считается плотность 1001-1005. Если кормящая мама употребляет много мясной и жирной пищи, то плотность мочи у ребенка увеличивается, а овощные и фруктовые диеты наоборот снижают это значение. К 6 месяцам удельный вес мочи ребенка достигает диапазона в 1005-1015, постепенно увеличиваясь до 1020 к трем годам.
Плотность мочи увеличивается благодаря мясному рациону и после сильного потоотделения. Обильное питье и растительная пища снижают этот показатель. Такие колебания относят к физиологическим, так как они не говорят о наличии патологий в организме.
Реакция. Нормой считается слабокислая реакция (5-7) или нейтральная (7). При сборе анализа после приема пищи рН будет ближе к щелочной (больше 7), на это влияют овощи, фрукты, ржаной хлеб, а также обильное потоотделение. Кислая реакция появляется при употреблении пшеничного хлеба, жирной и белковой пищи, а также голодании и сильных физических нагрузках.
Белок. В основном его определяют у новорожденных малышей и до возраста в несколько недель. Его значение в этот период должно составлять не более 0.036 г/л. Первые шаги и длительное стояние ребенка на ножках приводят к образованию белка в моче, что ведет к ортостатической протеинурии. Появление белка наблюдается после сильных физических нагрузок и проходит после сна.
Глюкоза. Обычно ее обнаруживают после употребления углеводной пищи (овощей, мучных изделий, картофеля и проч.). Для новорожденных также характерно выделение мочи с большим количеством глюкозы, это происходит в период грудного вскармливания при любом нарушении пищеварения (поносе, метеоризме, отрыжке, рвоте). Появление глюкозы не говорит о наличии патологии.
Лейкоциты. Осадок мочи может содержать лейкоцитов не более 3 в поле зрения. Их количество будет выше, если сбор мочи производился без тщательного подмывания половых органов. При других физиологических причинах они не выявляются.
Эритроциты. Их появление в моче происходит значительно чаще. В норме их количество не превышает 2-3 в поле зрения, но физические нагрузки, тренировки и длительное стояние способны увеличить этот показатель до 75.
Цилиндры. Они бывают гиалиновые, восковидные, эпителиальные, лейкоцитарные, эритроцитарные и зернистые. Сразу после рождения дети имеют в моче гиалиновые цилиндры, затем они исчезают. Гиалиновые и зернистые цилиндры появляются при расстройствах пищеварения, несбалансированной диете и нарушениях водного баланса. Расстройства пищеварения, спровоцированные прикормом у грудных детей, также приведут к появлению цилиндров в моче. Часто это бывает обусловлено и сильными физическими нагрузками или разницей температур. Такие варианты появления цилиндров считаются функциональными и приходят в норму после удаления причины. Другие случаи являются серьезным поводом обратиться к врачу.
Эпителий. В норме не должен превышать 1-2 в поле зрения. При нарушении правил личной гигиены и сборе анализа без тщательного туалета мочеполовых органов количество эпителия в моче будет выше.
Слизь и бактерии. Их обнаружение в моче ребенка свидетельствует о наличии заболевания.
Соли. Кристаллы солей часто присутствуют в моче детей до года и постарше, но это не говорит о возможной патологии, так как их выведение происходит при физической активности и зависит от питания.
Повышение уровня глюкозурия
- сахарный диабет;
- острый панкреатит;
- гипертиреоидизм;
- почечный диабет;
- стероидный диабет (прием анаболиков у диабетиков);
- отравление морфином, стрихнином, фосфором;
- демпинг-синдром;
- синдром Кушинга;
- феохромоцитома;
- большая травма;
- ожоги;
- тубулоинтерстициальные поражения почек;
- прием большого количества углеводов.
1.7. Билирубин в мочеБилирубин – основной конечный метаболит порфиринов, выделяемый из организма. В крови свободный (неконъюгированный) билирубин в плазме транспортируется альбумином, в этом виде он не фильтруется в почечных клубочках. В печени билирубин соединяется с глюкуроновой кислотой (образуется конъюгированная, растворимая в воде форма билирубина) и в этом виде он выделяется с желчью в желудочно-кишечный тракт. При повышении в крови концентрации конъюгированного билирубина, он начинает выделяться почками и обнаруживаться в моче. Моча здоровых людей содержит минимальные, неопределяемые количества билирубина. Билирубинурия наблюдается главным образом при поражении паренхимы печени или механическом затруднении оттока желчи. При гемолитической желтухе реакция мочи на билирубин бывает отрицательна.
Референсные значения: отрицательно.
Обнаружение билирубина в моче:
- механическая желтуха;
- вирусный гепатит;
- цирроз печени;
- метастазы новообразований в печень.
1.8. Уробилиноген в мочеУробилиноген и стеркобилиноген образуются в кишечнике из выделившегося с желчью билирубина. Уробилиноген реабсорбируется в толстой кишке и через систему воротной вены снова поступает в печень, а затем вновь вместе с желчью выводится. Небольшая часть этой фракции поступает в периферический кровоток и выводится с мочой. В норме в моче здорового человека уробилиноген определяется в следовых количествах – выделение его с мочой за сутки не превышает 10 мкмоль (6 мг). При стоянии мочи уробилиноген переходит в уробилин.
Референсные значения: отрицательно.
Повышенное выделение уробилиногена с мочой:
- повышение катаболизма гемоглобина: гемолитическая анемия, внутрисосудистый гемолиз (переливание несовместимой крови, инфекции, сепсис), пернициозная анемия, полицитемия, рассасывание массивных гематом;
- увеличение образования уробилиногена в желудочно-кишечном тракте: энтероколит, илеит, обструкция кишечника, увеличение образования и реабсорбции уробилиногена при инфекции билиарной системы (холангиты);
- повышение уробилиногена при нарушении функции печени: вирусный гепатит (исключая тяжелые формы; хронический гепатит и цирроз печени;
- токсическое поражение: – алкогольное, органическими соединениями, токсинами при инфекциях, сепсисе;
- вторичная печеночная недостаточность: после инфаркта миокарда, сердечная и циркуляторная недостаточность, опухоли печени;
- повышение уробилиногена при шунтировании печени: цирроз печени с портальной гипертензией, тромбоз, обструкция почечной вены.
1.9. Кетоновые тела в моче (кетонурия)Кетоновые тела (ацетон, ацетоуксусная и бета-оксимасляная кислоты) образуются в результате усиленного катаболизма жирных кислот
Определение кетоновых тел важно в распознавании метаболической декомпенсации при сахарном диабете. Инсулинзависимый ювенильный диабет часто впервые диагностируется по появлению кетоновых тел в моче
При неадекватной терапии инсулином кетоацидоз прогрессирует. Возникающие при этом гипергликемия и гиперосмолярность приводят к дегидратации, нарушению баланса электролитов, кетоацидозу. Эти изменения вызывают нарушения функции ЦНС и ведут к гипергликемической коме.
Референсные значения: отрицательно.
Наличие биологических компонентов в урине
Нормальный ОАМ должен содержать в себе определенные вещества и компоненты.
К ним относится:
- белок;
- сахар;
- билирубин;
- лейкоциты;
- эпителий;
- эритроциты и так далее.
При обнаружении дополнительных элементов врач подозревает о развитии определенного заболевания:
Белок в моче. Он не должен быть в урине (минимальный процент этого компонента составляет 0,033 грамма на литр). Если младенец сдал мочу и у него обнаружили белок, это допустимо, поскольку организм новорожденного способен избавляться от этого вещества. Если белок по мочевым результатам обнаружен, это явление называется протеинурия. Появляется при болезнях мочевых органов, лихорадке и некоторых других состояниях. У детей, которые только начинают ходить или стоять, также возможно незначительно увеличение белка. Сахар. Можно ли сдавать урину на определение уровня сахара? Можно, ведь только этот показатель (а также кровь) помогут определить его количеств в организме. В норме сахара в урине быть не должно (допустимо не более 0,8 ммоль/литр). У новорожденных этот компонент может присутствовать в урине. Повышение сахара возникает при течении панкреатита, диабета, феохромоцитомы, в результате приема в пищу большого количества сладостей, а также если протекает гипохромурия в активной фазе. Билирубин. При сдаче мочи для анализа этот компонент должен полностью отсутствовать. Его наличие в урине говорит о течении патологий печени, анемии, некоторых видов инфекционных болезней, а также во время течения колита тяжелой степени. Лейкоциты. Суточный анализ мочи должен содержать в себе не более 6 лейкоцитов, наблюдаемых в поле зрения. Их увеличение гласит о течении инфекции в половых органах или же в мочевом тракте. Если после сдачи анализа ребенка выяснилось, что моча имеет высокий процент лейкоцитов, это требует срочного похода к врачу. Эритроциты. В отличие от лейкоцитов, эти клетки могут содержаться в моче до 3 штук, наблюдаемых в поле зрения. У новорожденного это число можно повысить до 7 штук
Сдавая анализ мочи на стерильность, важно быть предельно внимательным, поскольку неправильный сбор урины вызывает изменение показателей. Особенно тщательно стоит собирать мочу у ребенка до года
Чаще всего увеличенные эритроциты гласят о частых стрессах, болезнях почек, гематурии и некоторых патологиях внутренних органов. Цилиндры. Если на небольшое количество мочи приходится несколько цилиндров, значит, у ребенка произошло нарушение функционирования почек. В норме, если прочесть таблицу результатов, этот компонент должен полностью отсутствовать. Бактерии. Что показывает урина, если в ней обнаружили бактерии? В данном случае у ребенка происходит течение воспаления в организме, которое вызвано инфекцией. Причины тому – переохлаждение, некоторые виды болезней и так далее. Чаще всего бактерии находятся в моче в результате воспаления почек или других органов мочевой системы. Именно поэтому доктор после расшифровки результата сразу начинает расспрашивать ребенка о возможных жалобах, связанных с этим органом.
Данные показатели при сдаче урины также обязательно оцениваются лаборантом, ведь они показывают о течении опасных для здоровья болезней, лечить которые необходимо в короткие сроки.
Показания для сдачи общего анализа мочи у ребенка до года
Многие мамы могут поинтересоваться: зачем врач сказал сдать малышу мочу? Данное клиническое исследование деткам до года проводят в таких случаях:
- С целью планового обследования состояния органов выделительной системы. Проводится в возрасте 1 месяц, далее в полгода и в год.
- Перед проведением каждой профилактической прививки для исключения наличия противопоказаний.
- При подозрении любых патологий почек или прочих органов и систем.
- Перед поступлением малютки в стационар.
- После перенесенных заболеваний с целью наблюдения за процессом выздоровления.
Кроме того, ОАМ проводится всем малышам, которые переболели любым стрептококковым инфекционным заболеванием. В таких случаях исследование мочи проводится спустя 10-14 дней после выздоровления для оценивания работы почек.
Как сдается моча для проведения ОАМ
Как правильно сдать мочу у детей? Чтобы оценить результат анализов, урину необходимо правильно сдать.
Для этого родителям следует соблюдать определенные правила:
- для анализа показана только утренняя моча, которая была собрана не менее чем за 6 часов до предыдущего опорожнения пузыря;
- перед сбором урины следует помыть половые органы ребенка без каких-либо моющих средств (делается это теплой, но не горячей водой);
- сбор урины разрешается проводить только в стерильную емкость, которая плотно закрывается (для этого подойдет небольшая баночка, однако, если ее нет, можно приобрести в аптеке специальный контейнер, стоит который в пределах 10 рублей);
- объем мочи в среднем должен равняться 100-150 мл, поскольку для проведения анализа требуется урины всего одна пробирка.
Собранная моча должна быть доставлена в больницу за 2 часа. До этого времени ее следует хранить в холодном помещении.
При этом с вечера малышу не следует принимать в пищу яркие овощи и фрукты, есть много сладкого и пить напитки с красителями, поскольку все это может вызвать изменение состава мочи. Если моча будет сдана после ночного опорожнения пузыря ребенком, лучше попросить перенести анализ, поскольку он покажет неправильные показатели – для этого она должна быть яркой и высококонцентрированной, чтобы врач смог понять, если ли в ней недопустимые вещества, или же они полностью отсутствуют.
Если у ребенка были выявлены какие-либо отклонения от нормы (интерпретация и прочие отклонения), не нужно паниковать – рекомендуется еще раз сдать анализ, и если он снова покажет нарушения состава урины, уже необходимо предпринимать конкретные действия, направленные на улучшение анализов.
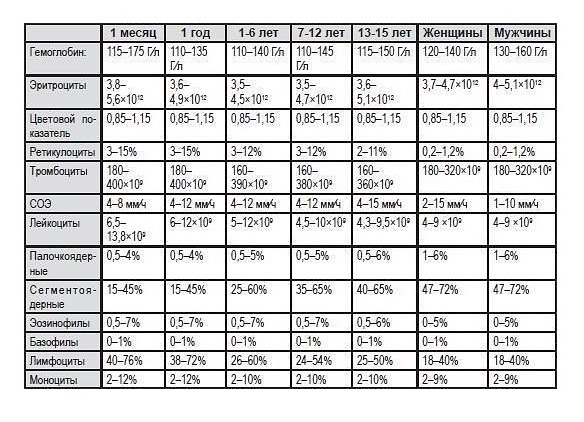
Таблица нормальных показателей
Каждый взрослый человек хотя бы раз в год сдает анализы. Может, кому-то еще и не по себе при виде проколотого пальца, но в целом процесс сдачи любых анализов, будь то кровь, моча или кал, всем знаком и понятен. Все меняется, когда в доме появляется маленький ребенок.
Если крохе назначено сдать кровь, то подготовиться следует морально и, скорее, маме, а вот направление на анализ мочи может застать молодых родителей врасплох.
Сколько нужно мочи для анализа? Как ее собрать? Зачем вообще его назначают и как расшифровать результаты анализа мочи? Попробуем разобраться.
Зачем нужен анализ мочи?
Лабораторные анализы призваны помочь врачу оценить состояние здоровья человека, будь то взрослый или малыш. Дело в том, что любые изменения в организме приводят к изменению биологических жидкостей, а значит, исследования крови и мочи – это быстрый и эффективный способ обнаружить отклонения.
Бывает так, что младенец абсолютно здоров, но врач все равно назначает сдачу анализов. Даже если вам кажется, что это все ненужные и назначенные для галочки процедуры, то вы заблуждаетесь.
Во-первых, маленький человечек не может сказать, если его что-то беспокоит.
Во-вторых, многие заболевания протекают скрыто, без симптомов, а результаты анализа мочи помогут выявить отклонения на ранней стадии.
По мере взросления все дети регулярно проходят медосмотры и сдают анализы. Такие мероприятия позволяют заботиться о здоровье каждого человека с самого детства, дают уверенность, что все идет как надо.
Дело врача
Никто не запрещает родителям использовать справочную литературу и учиться самостоятельно разбираться в основных показателях
Но очень важно помнить, что статья из интернета не может дать исчерпывающую информацию, поэтому делать какие-то выводы должен врач
Существует ряд обстоятельств, способных повлиять на те или иные показатели, например, не вовремя доставленный в лабораторию анализ мочи.
Расшифровка у детей требует особого внимания и компетенции, поэтому только специалист может делать какие-либо заключения на основании целого комплекса факторов.
Как собрать анализ мочи
Общий анализ мочи
Сколько мочи нужно для анализа?
Для общего анализа мочи сдают 100-200 мл утренней порции мочи, которую собирают в стерильную стеклянную посуду либо специальный контейнер для мочи и хорошо укупоривают.
Для общего анализа мочи используется утренняя моча, которая в течение ночи собирается в мочевом пузыре. Перед сбором мочи необходимо совершить тщательный туалет наружных половых органов, обработав теплой водой с мылом наружные половые органы и промежность. Несоблюдение этого правила может повлечь за собой выявление повышенного количества эритроцитов и лейкоцитов в моче.
Посуда для сбора образцов должна быть стерильной, без следов чистящих и дезинфицирующих средств. В наши дни для этих целей в основном используются одноразовые контейнеры.
Собрать всю утреннюю, первую после пробуждения, мочу. Чтобы в образец не попали бактерии с наружных половых органов, нужно сначала выпустить небольшое количество мочи в унитаз, а затем, не останавливая мочеиспускание, подставить емкость и собрать 100–150 мл. Емкость не должна касаться кожи.
Моча, собранная для общего анализа, может храниться не более 2-х часов до начала проведения анализа при температуре не выше 5-15оС. Моча, которая хранилась при комнатной температуре, для проведения анализа непригодна. Время от сбора мочи до доставки ее в лабораторию не должно превышать 1,5-2 часов.
Анализ мочи у грудничка
Для сбора мочи у новорожденных детей используются стерильные пакеты-мочеприемники, которые можно купить в аптеке. В остальном же правила для детей такие же, как и для взрослых.
Как собрать мочу у новорожденного?
Моча собирается с утра, перед сбором материала малыша необходимо тщательно подмыть и вытереть чистым сухим полотенцем. Если мочеприемника нет, можно воспользоваться новым полиэтиленовым пакетом, частично разрезав его по бокам и завязав на манер набедренной повязки, так чтобы пакет оказался в районе промежности. Собранную мочу переливают в стерильный контейнер. Нельзя выжимать мочу из пеленки или подгузника!
Анализ мочи по Нечипоренко
Собрать утреннюю, первую после пробуждения, мочу следующим образом: обработать теплой водой с мылом наружные половые органы и промежность, после чего небольшая начальная порция мочи сливается в унитаз, затем основная (средняя) часть мочи собирается в контейнер; в конце мочеиспускания моча снова сливается в унитаз. Время от сбора мочи до доставки ее в лабораторию не должно превышать 1-2 часов. Моча собирается в стерильную посуду.
Анализ на бактериологический посев мочи
Анализ мочи на посев собирается в стерильную посуду точно так же, как для пробы по Нечипоренко. Двухстаканная проба мочи – для женщин. Трехстаканная проба мочи – для мужчин.
Утром после пробуждения обработать теплой водой с мылом наружные половые органы и промежность, после чего собрать мочу следующим образом: небольшая начальная порция мочи собирается в банку №1, вторая (основная по объему) часть собирается в банку №2; у мужчин в конце мочеиспускания последняя порция собирается в банку №3. Время от сбора мочи до доставки ее в лабораторию не должно превышать 1-2 часов.
Анализ мочи по Зимницкому
Приготовить 8 контейнеров (баночек) с крышкой, на каждой написать фамилию, число сдачи анализа в лабораторию и порядковый номер от 1 до 8. Мочу собирать в течение суток: с 6:00 до 9:00 – в первую баночку, после 9:00 до 12:00 – во вторую и т.д. Если позыва на мочеиспускание в данный интервал времени нет, соответствующую баночку оставляют пустой. Потребление жидкости во время пробы ограничить – не более 800-1000 мл в сутки.
Собирается суточная моча, также как для анализа на суточный белок. Не забудьте точно измерить объем суточной мочи! Утром, когда закончен сбор суточной мочи, необходимо сдать кровь из вены на креатинин. Для точности исследования объем суточной мочи должен быть не менее 1000 мл, для чего в день пробы надо выпить не менее 1,5 литров жидкости.

Комментарии
(0 Комментариев)