Почему при геморрое назначают Гепарин
Могут ли быть последствия и осложнения
Для того, чтобы избежать нежелательных побочных эффектов и осложнений, необходимо соблюдать основное правило – использовать правильную дозировку. После каждой процедуры внимательно прислушиваться к своему организму. На каждого человека все лекарства влияют по-разному.
Осложнения, которые чаще всего возникают:
- аллергия, крапивница, некроз, насморк;
- температура;
- тошнота, рвота, расстройство желудка;
- головные боли;
- кровотечение;
- остеопороз;
- бронхиальные спазмы;
- гематомы;
- выпадение волос и др.
Во время курса лечения, не стоит садиться за руль автомобиля, так как препараты для лечения могут вызвать головокружение.
Недостаточное поступление жидкости в организм, почечные нарушения, сахарный диабет, болезни, сопровождающиеся обезвоживанием и многие другие факторы, нередко ведут к такому патологическому состоянию у человека, как повышенная свертываемость крови. Лечение при этом проводится с помощью антикоагулянтов, ярким представителем которых является препарат Гепарин. В статье рассмотрим для чего уколы Гепарина в живот и каковы особенности такой терапии.
Гепарин показания к применению
Основное действие гепарина в уколах – препятствие свертываемости крови. Попадая в плазму крови, он всасывается в неё и активирует снижающий свертываемость фермент антитромбин III. После введения гепарин уменьшает выработку тромбоцитов в крови. Данный препарат применяется и для профилактики, и для непосредственной терапии заболеваний тромбоэмболического характера, таких как:
- мерцательная аритмия;
- высокий анализ на Д-димер (при беременности);
- ишемическая болезнь сердца;
- инфаркт миокарда;
- тромбоз глубоких вен;
- антикоагуляция (профилактика образования тромбов);
- нарушения микроциркуляции крови;
- тромбообразования при операциях на сердце;
- для разжижения крови в аппаратах искусственного кровообращения;
- послеоперационные осложнения на кровеносных сосудах.
Также гепарин может назначаться в комплексе с препаратами, растворяющими сгустки крови, такими как Стрептодеказа, Фибринолизин и др.

Топ-3 частых вопроса о гепарине
Уколы делаются строго по назначенной врачом инструкции. В зависимости от заболевания, подбирается индивидуальная доза, а также метод использования препарата «Гепарин». Ниже мы приведем ответы на самые популярные вопросы об уколах гепарина в живот.
Почему практикуется самостоятельное введение гепарина?
Данный препарат стоит ~ 650 руб. за 5 ампул емкостью 5 мл (с активностью в 5 000 МЕ в 1 мл). Это немалые деньги, учитывая, что лекарство не назначается на 1-2 дня, а на более длительный срок. Услуги медперсонала могут составлять ~ 70-150 руб. за укол. Также гепарин отличается тем, что его нужно вводить в определенное время суток для разжижения крови, это могут быть ранние или поздние часы, в которые неудобно вызывать на дом медсестру. Поэтому зачастую инъекции даже неопытные пациенты учатся делать самостоятельно.
Обязательно ли введение препарата в область живота?
В живот назначаются инъекции по той причине, что их легче ставить пациенту самостоятельно. Подкожное введение в переднелатеральную стенку практически безболезненно. Для инъекций лучше всего использовать инсулиновые шприцы. Они отличаются максимально тонкой иглой, которая не вызывает болевых ощущений при введении, более того, игла практически не чувствуется. В исключительных случаях инъекции ставятся в верхнюю часть плеча или бедра.
Как решиться на укол?
Первая инъекция – самая волнительная. Возможно, стоит довериться профессионалу, чтобы он показал, как правильно ввести гепарин. Если присутствует панический страх боли, пусть инъекцию сделает кто-то из близких.
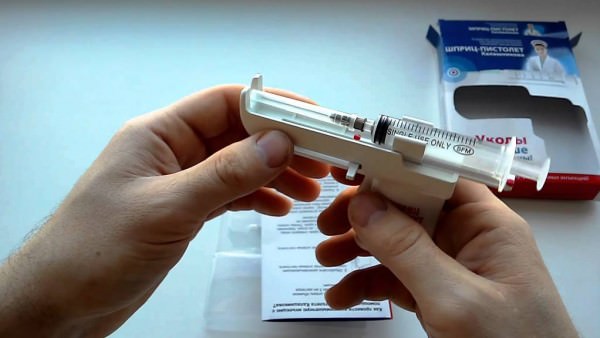
Также для тех, кто вынужден регулярно ставить себе инъекции, можно приобрести устройство под названием «шприц-пистолет Калашникова». Аппарат с забавным названием практически полностью автоматизирует процесс постановки укола, быстро и безболезненно водит иглу, остается лишь дожать на поршень, чтобы впрыснуть лекарство, в нашем случае гепарин. Устройство многоразовое, облегчает проведение ежедневных инъекций.
Особенности дозировки
Инъекции «Гепарина» назначаются струйные или прерывистые. Предварительно обязателен анализ на свертывание крови, определение тромбинового и тромбопластинового времени, подсчет тромбоцитов.
Колоть «Гепарин» нужно только по показаниям врача в разведенном виде с разбавлением в растворе хлорида натрия 0,9%.
Схема введения препарата взрослым при острых тромбозах:
- внутривенно 10000 – 15000 МЕ первоначально;
- каждые 4 – 6 часов по 5000 – 10000 МЕ.
Постоянно контролируется свертываемость, тромбиновое и активированное частичное тромбопластиновое время. При правильном подборе дозировки период свертывания замедляется больше, чем в 2,5 – 3 раза, а тромбопластиновое – в 2 раза.
Схема применения медикамента для профилактических целей:
- уколы «Гепарина» в живот подкожно по 5000 МЕ с интервалом в 6 – 8 часов;
- на первой фазе тромбогеморрагического синдрома вводится по 2500 – 5000 МЕ в сутки с регулярным контролем показателей свертываемости.
Важно снизить дозировку за 1 – 2 дня до отмены препарата. Уколы в живот уступают по сравнению с эффективностью непрерывных внутривенных вливаний (поскольку нужно поддерживать стабильное подавление коагуляции), и не провоцируют кровотечения
О том, как колоть препарат в каждом конкретном случае, знает лечащий врач
Уколы в живот уступают по сравнению с эффективностью непрерывных внутривенных вливаний (поскольку нужно поддерживать стабильное подавление коагуляции), и не провоцируют кровотечения. О том, как колоть препарат в каждом конкретном случае, знает лечащий врач.
При обеспечении искусственного кровообращения во время хирургических вмешательств требуется дозировка 140 – 400 МЕ/кг или рассчитывается по 1500 – 2000 МЕ на каждые 500 мл крови. Вначале процедуры гемодиализа вводится 10000 МЕ, потом еще дополнительно 30000 – 50000 МЕ. Женщинам и пожилым людям дозировки корректируются. Детям до 3 лет нежелательно использовать антикоагулянты, а до 6 лет — суточная дозировка составляет 600 МЕ/кг, в возрасте от 6 до 15 лет – 500 МЕ/кг при постоянном контроле свертываемости крови.
Некоторые люди имеют повышенную склонность к образованию тромбов, что происходит на фоне нарушения кровотока:
- Ишемическая болезнь сердца, атеросклероз на стенках коронарных артерий создают основу для агрегации тромбоцитов и начала процесса тромбообразования.
- Миграция тромба и уменьшение притока крови к сердцу вызывают боль в груди и сердечный приступ.
- Замедление кровотока в голени и венах малого таза также может привести к тромбозу глубоких вен. Тромбы могут достигать легкого, вызывая легочную эмболию.
- Постельный режим на протяжении длительного периода на фоне хронических заболеваний и после операций повышает риск тромбоза. Вероятность увеличивается на фоне беременности, ожирения и некоторых заболеваний крови.
Какие препараты можно использовать для разжижения крови
Расстройства свертывания крови в сторону его увеличения считаются центральным звеном патогенеза (механизма развития) самых тяжелых заболеваний современного общества – инфаркта и инсульта. На фоне гиперкоагуляции крови происходит образование тромбов в крупных артериальных и венозных сосудах и сердце, что становится причиной облитерации, перекрытия их просвета и миграции в сосуды легких, становясь причиной тромбоэмболии легочной артерии. Знание основ коагуляционного гемостаза, и какие препараты могут положительно на него повлиять, убережет от неприятных осложнений.
Аспирин и его аналоги
Аспирин был одним из первых средств, которые использовались для разжижения крови у пациентов с сердечной патологией. Со временем были замечены его побочные эффекты, что заставило специалистов отказаться от него как базового средства для разжижения крови при длительном приеме. Он продолжает использоваться при необходимости экстренного разжижения крови при инфаркте миокарда, являясь главным помощником в таких случаях.
На смену аспирина пришли другие препараты ацетилсалициловой кислоты. Они специально адаптированы для длительного приема, содержат оптимальную дозу действующего вещества, имеют минимальные побочные эффекты в отношении организма человека. Самое главное в них – это щадящее отношение к слизистой оболочке желудка и двенадцатиперстной кишки, что было основной проблемой при приеме аспирина.
К самым известным аналогам аспирина относятся:
Контроль свертывания крови на фоне приема этих средств не требуется. Периодически можно проверять протромбиновый индекс и уровень тромбоцитов, на которые преимущественно действуют эти препараты.
Клопидогрель и его аналоги
Еще одним антикоагулянтом с антитромбоцитарным действием является клопидогрель. Его, как и аспирин, правильнее называть дезагрегантом в связи с этой особенностью. От аспирина отличается более высокой кроворазжижающей способностью и меньшим количеством побочных эффектов. Его смело можно назначать в случаях противопоказаний для аспирина или его неэффективности. Единственным недостатком терапии клопидогрелем является его высокая стоимость. Фирменные препараты-аналоги клопидогреля отличаются высокой степенью очистки действующего вещества и еще более дорогостоящие. Самые яркие представители:
Дозировать препараты аспирина и клопидогреля должен врач. Контроль эффективности осуществляется путем исследования уровня тромбоцитов и протромбинового индекса.
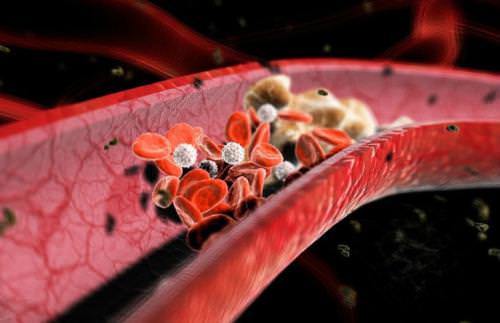 Правильный прием антикоагулянтов – единственный достоверный метод профилактики образования тромбов в сосудах
Правильный прием антикоагулянтов – единственный достоверный метод профилактики образования тромбов в сосудах
Гепарин и его аналоги
Советуем почитать статью:
Фармацевтическими компаниями созданы низкофракционированные формы гепарина, которые практически лишены всех недостатков чистого вещества. Они влияют преимущественно на центральный десятый фактор свертывания крови. Уколы могут вводиться лишь один раз в сутки и применяться, как с лечебной, так и профилактической целью. К таким препаратам относятся:
Контроль эффективности и дозировки гепаринсодержащего препарата проводится путем оценки протромбинового индекса (ПТИ), активированного частичного тромбопастинового времени (АЧТВ). При использовании гепарина дополнительно исследуют тромбоциты и коагулограмму.
Средства из группы непрямых антикоагулянтов
Существует группа кроворазжижающих средств, которые не оказывают прямого угнетающего действия на свертывающую систему крови. Из-за этого их называю непрямыми антикоагулянтами. Препараты такого типа конкурентно блокируют захват витамина К печеночными клетками. Этот витамин является незаменимым участником синтеза факторов свертывания печенью. Как результат – снижение их количества и поддержание крови в жидком состоянии. Для получения антикоагулянтного эффекта должно пройти несколько дней после начала лечения такими препаратами. Поэтому его назначают в качестве профилактического средства для разжижения крови при длительном и постоянном приеме, когда нужен хороший антикоагулянтный эффект (постинфарктный и постинсультный период, протезирование сосудов и сердечных клапанов, заболевания венозной системы и тромбоэмболия легочной артерии).
Основными представителями препаратов данного класса являются:
Контроль дозы и эффективности применения проводится при помощи оценки специально разработанного лабораторного показателя МНО (международного нормализованного отношения).
Видео о препаратах, которые разжижают кровь:
Правильный и контролированный прием кроворазжижающих средств является единственным залогом их эффективности и отсутствия побочных реакций.
Показания к использованию
Пациентам с нарушенный функцией свертываемости крови рекомендовано пройти курс уколов «Гепарина». Препарат обладает широким фармакологическим действием, поэтому в медицине он применяется не только в качестве антикоагулянта.
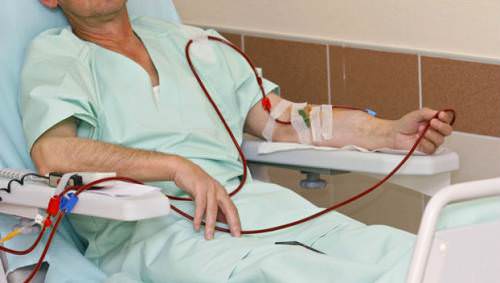
С целью профилактики свертывания крови лекарственное средство используют во время процедуры гемодиализа
Введение раствора показано при наличии следующих состояний:
- прогрессирующая форма стенокардии;
- ИБС в острой фазе;
- предупреждение и лечение тромбозов различного происхождения;
- после операций, связанных с патологией сердца и сосудов;
- патология клапанного аппарата;
- воспаление сердечных клапанов;
- закупорка почечной вены тромбом;
- воспалительные заболевания почек;
- бронхиальная астма;
- системные воспалительные состояния;
- очищение венозных катетеров.
Хорошие результаты дает использование раствора с профилактической целью, в случае образования сгустка в просвете периферических артерий и после перенесенной операции в области сердца.
Правила проведения инъекций
Раствор «Гепарина» вводят внутривенно или подкожно для лечебных и профилактических целей. Доза и длительность терапии препаратом зависят от размера и месторасположения сгустка крови, а также от риска образования тромбов.
Во время лечения тромбоза инъекциями «Гепарина» нужно отслеживать параметры свертываемости крови, для чего проверяют несколько показателей. В зависимости от их значения лечение корректируется, назначается минимальная дозировка, чтобы снизить риск кровотечений.
При введении лекарственного средства более пяти дней нужно регулярно отслеживать уровень тромбоцитов в крови, чтобы избежать тромбоцитопении. Ее наступление является сигналом для назначения альтернативной терапии.
При длительных инъекциях «Гепарина» важно количество калия в крови, поскольку активное вещество медикамента повышает уровень микроэлемента и провоцирует гиперкалиемию. Риски данного состояния возрастают на фоне сахарного диабета, болезней почек и приема некоторых препаратов
Инъекции «Гепарина» вводятся с особой осторожностью пожилым пациентам при снижении функции печени и почек, гиперкалиемии и метаболическом ацидозе (повышении кислотности крови), а также при гиперчувствительности к низкомолекулярным фракциям лекарства
Введение «Гепарина» противопоказано в нескольких случаях:
- Низкое число тромбоцитов в крови на фоне заболеваний или предыдущего лечения «Гепарином».
- Активное кровотечение или нарушение свертываемости крови (гемофилия).
- Пептическая язва, цирроз печени.
- Тяжелая форма гипертонии.
- Бактериальная инфекция сердечных клапанов и оболочки сердца (бактериальный эндокардит).
- Недавно перенесенное кровотечение в головном мозге или геморрагический инсульт, травмы или операции на головном, спинном мозге или глазах.
- Перед процедурами эпидуральной анестезии или люмбальной пункции.
- Тяжелые патологии печени.
Список противопоказаний для применения препарата включает время менструации, апластические анемии, диабетическую ретинопатию, хронические и острые лейкозы. Нельзя применять лекарство в терапии недоношенных детей. При аллергии на «Гепарин» запрещено проводить инъекции, а при появлении реакций нужно прекратить использование средства.
Уколы «Гепарина» часто используются для предотвращения тромбоза у беременных женщин, которые подвержены высокому риску. Вещество не проникает через плаценту, не вызывает врожденные дефекты. Однако некоторые многодозовые флаконы содержат бензиловый спирт, и именно такой формы препарата следует избегать беременным. Длительное использование уколов «Гепарина» может привести к ослаблению костей будущей материи, повысить риск кровотечений во время беременности или после родов.
Побочные эффекты
Побочные явления после выполнения уколов с помощью этого препарата могут проявляться в следующем:
- Возникновение аллергии. У пациентов после таких уколов наблюдалась лекарственная лихорадка, кожная гиперемия, крапивница, ощущение жара в районе стоп, ринит и зудящие ощущения на коже. Вероятно наступление коллапса или анафилактического шока.
- Появление кровотечений. Возникать кровотечение может в области ввода лекарства, если этот участок подвержен сдавливанию.
- Отмечались жалобы на болевые ощущения наряду с возникновением изъязвлений, а, кроме того, гематом в районах ввода медикамента. Помимо всего прочего часто после уколов наблюдается кровоточивость.
- У пациентов не исключено возникновение головокружений наряду с болями в голове, эозинофилией, тошнотой с рвотой, подъемом давления и понижением аппетита. Не исключаются и суставные боли, а также понос.
Рассмотрим подробнее, как проводятся уколы «Гепарина» в живот. При беременности их не делают
Уколы Гепарина инструкция по применению
Дозировка средства в уколах определяется индивидуально в зависимости от заболевания и степени его тяжести. Как правило, инъекции осуществляет врач или специально обученный человек. При остром инфаркте миокарда медицинская помощь оказывается прямо на месте, еще до перевозки больного в медицинское учреждение.
Начальная доза Гепарина — 15 т.-20т. единиц. В условиях больницы пациенту вводится по 40 т. единиц препарата в сутки в течение 6 дней. Дозировка делится на 4 введения, во время каждой процедуры врач должен вводить по 4-10 т. единиц. Интервал между введением раствора для инъекций Гепарина — 4 часа.
Важно! Немаловажный нюанс — отслеживание времени, за которое кровь будет сворачиваться. При введении препарата оно должно быть в 2 раза выше обычных показателей
Время свертываемости крови нужно определять не реже, чем 1 раз в 2 дня.
Отмена препарата не должна быть резкой. Доза снижается постепенно на 2500 или 5 т. единиц во время каждого укола. Увеличивать интервал между введениями раствора не нужно. С 3-его дня лечения в терапевтический курс вводятся непрямые антикоагулянты. Если пациент чувствует себя хорошо, на 4-5 день рекомендуется применять для лечения только антикоагулянты непрямого действия.
При венозных и периферических тромбозах дозировка составляет 20-30 тысяч единиц препарата (вводится в вену). Со второго дня доза увеличивается до 60-80 тысяч единиц. Курс лечения определяется врачом.
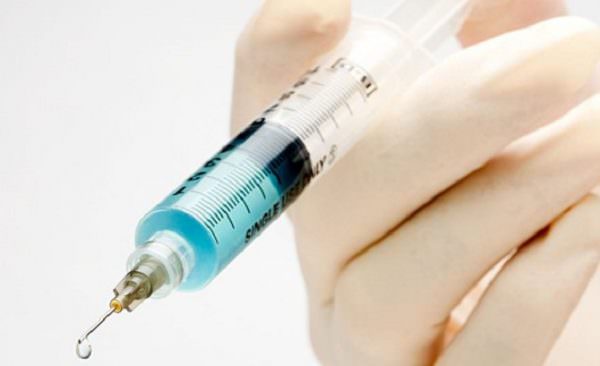
Как колоть в живот
В первую очередь стоит попросить медсестру показать на деле, как правильно делать укол в живот.
Прежде чем приступить к инъекции, необходимо правильно выбрать место для прокола. Нужно отступить от пупка вправо или влево приблизительно 2-4 см и делать прокол. Но в первый раз бывает тяжело ориентироваться на глаз. Поэтому можно нарисовать восьмёрку, где пупок будет центром, а два полушария от восьмёрки и будут местом для укола. Большим и указательным пальцами нужно захватить кожу живота (только верхний слой мышц). Ввести иглу на 2/3, под углом 30˚-45˚.
Ответственно стоит подойти и к покупке всех необходимых медицинских принадлежностей. Например, инсулиновый шприц, как нельзя лучше, подойдёт для инъекций. Так как у него максимально тонкая иголка. Не следует покупать дешёвый аналог лекарства, лучше воспользоваться рецептом врача.
Время, для проведения уколов не стоит менять.
Подготовительный этап
Что необходимо сделать, чтобы качественно сделать укол и не нанести себе вред:
- Освободить и тщательно протереть место, где будут лежать медицинские препараты. Или постелить чистое полотенце.
- Вымыть руки с любым моющим средством или протереть спиртом. При желании можно надеть перчатки, которые тоже следует протереть спиртом.
- Освободить шприц от упаковки и, не снимая колпачок, отложить в сторону.
- Вскрыть ампулу. Удерживая ампулу в левой руке, взять шприц в правую. Набрать лекарство. Проследите, чтобы в шприце не было воздуха.
- Отложить шприц в сторону, закрыв колпачком. Взять ватный тампон, смочить его спиртом и протереть место прокола.
- После извлечения иглы, крепко прижать тампон к коже. Не тереть.
Следить за своими ощущениями во время процедуры. Контролировать скорость ввода лекарства.
Меры предосторожности
Гепарин и другие его аналоги могут не сочетаться с некоторыми лекарственными средствами. Уколы не дадут должного эффекта, если параллельно с ними принимать таблетки от аллергии, витамин С, некоторые антибиотики, антидепрессанты. Антикоагулянты, напротив, усиливают эффект.
Беременным и кормящим следует отказаться от инъекций, так как были случаи преждевременных родов, выкидышей, развития у женщины остеопороза.
Раствор гепарина может пожелтеть. Это не влияет на качество и свойства лекарства.
Не использовать гепарин при:
- опухолях;
- высоком давлении;
- язвенных болезнях и нарушениях в ЖКТ;
- после родов;
- после операций, если они проводились не на сосудах.
Противопоказания к использованию

- чрезмерная чувствительность к компонентам лекарства;
- заболевания, связанные с высокой кровоточивостью;
- аневризма головного мозга, аорты с расслоением;
- инсульт геморрагического типа;
- новообразования в ЖКТ;
- язвенные процессы;
- бактериальный эндокардит;
Применение с осторожностью
Делать уколы в живот нужно с особой аккуратностью людям, у которых диагностирована поливалентная аллергия, в том числе – бронхиальная астма. Сахарный диабет не является строгим противопоказанием, но его осложнения могут потребовать отмены препарата.
С осторожностью используют лекарство при эндокардите и перикардите, а также после стоматологических вмешательств. Женщинам с внутриматочной контрацепцией также нужно предельно внимательно относиться к лечению этим медикаментом
Пациенты, находящиеся на лучевой терапии, страдающие туберкулезом, печеночной и почечной недостаточностью, а также люди старше 60 лет могут использовать гепарин только в условиях стационара под постоянным наблюдением медперсонала.
Гепарин уколы аналоги, синонимы и препараты группы
Самолечение может быть вредным для вашего здоровья.
Необходимо проконсультироваться с врачом, а также ознакомиться с инструкцией перед применением.
Инъекции «Гепарин» позволяют остановить образование сгустков крови внутри сосудов. В каждом миллилитре раствора находится 5000 МЕ антикоагулянта, который относится к среднемолекулярным и предназначен для разведения в физрастворе. Препарат выпускается в ампулах по 5 мл, вводится внутривенно и подкожно. Рассмотрим более подробно, в каких случаях назначение уколов «Гепарин» целесообразно и жизненно необходимо.
Антикоагулянт непосредственно влияет на активность фактора антитромбина-2, потому используется инъекционно в нескольких ситуациях:
- профилактика и терапия тромбоза глубоких вен, легочной эмболии;
- устранение тромбов в коронарных артериях при нестабильной стенокардии;
- растворение сгустков крови, которые блокируют периферические артерии, например, при окклюзии;
- предотвращение дальнейшего тромбообразования после сердечного приступа;
- профилактика тромбоза во время гемодиализа при почечной недостаточности или во время операции по сердечно-легочному шунтированию.
Образование тромбов — процесс, позволяющий остановить кровотечение, которое произошло при повреждении тканей. Процесс свертывания сложен и начинается с агрегации тромбоцитов, выделяющих
химические вещества для начала тромбообразования. Вещество под названием тромбин вырабатывает белок фибрин, который связывает тромбоциты. Данные процессы являются частью самовосстановления организма.
«Гепарин» направлен на инактивацию тромбина в процессе свертывания. Он останавливает образование фибрина, потому прекращается формирование сгустков крови. Препарат используется для лечения тромбов, которые относятся к патологическим и угрожающим здоровью образованиям внутри кровеносных сосудов.
«Гепарин» в живот вводится в целях предупреждения тромбоза. Он связывается с антитромбином-3, который подавляет активацию тромбина и фактора свертывания Х. Вещество препятствует преобразованию протромбина в тромбин, подавляет его, мешает образовываться фибрину, влияет на снижение агрегации тромбоцитов.
Результатом инъекции становятся увеличение кровотока в почках, повышенное сопротивление мозговых сосудов, активация липопротеинлипазы и уменьшение риска атеросклероза. Лекарство влияет на гормональную систему, снижая выработку альдостерона, связывает адреналин, меняет гормональные ответы яичников, увеличивает активность гормонов паращитовидной железы.
Потому применяется «Гепарин» раствор для инъекций не только в качестве антикоагулянта. При ишемической болезни сердца медикамент сочетается с ацетилсалициловой кислотой для предотвращения острых тромбозов, инфарктов и их рецидивов, смертности после приступов.
Большие дозы помогают при тромбоэмболиях и тромбозе вен, а малые — назначаются для профилактики данных состояний после хирургических процедур. Скорость действия средства после принятия зависит от способа введения:
- внутривенно — мгновенно;
- подкожно — спустя 20 – 60 минут.
Длительность действия составляет от 4 до 5 часов при внутривенном вливании, если вводить «Гепарин» подкожно, то практически 8 часов. Существует ингаляционный способ вдыхания лекарства,
позволяющий сохранить воздействие на несколько недель. Введенный препарат надолго снижает риск тромбообразования. Эффективность «Гепарина» может снизиться при изначально пониженном уровне антитромбина-3.
Сгусток крови, который образовался внутри кровеносного сосуда, называется тромбом. Его опасность заключается в потенциально возможном откреплении и путешествии по кровотоку в форме эмбола. Сгусток способен попасть в кровеносный сосуд с небольшим руслом и заблокировать кровоснабжение жизненно важных органов, таких как сердце, мозг или легкие. Данное нарушение называется тромбоэмболией.
Применение средства при беременности
Во время беременности у женщин может измениться вязкость крови. Увеличение количества тромбоцитов приводит к повышенной свертываемости биологической жидкости. Согласно статистическим данным, 10% беременных женщин подвержены гомеостатическим нарушениям. Поэтому некоторые врачи назначают Гепарин в период беременности, когда терапевтический эффект от лекарственного средства выше, чем возможные побочные явления.
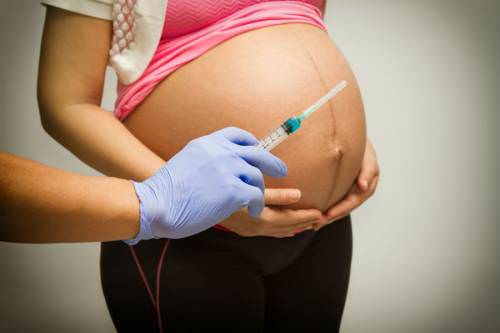
Продолжительное использование гепарина может увеличить риск возникновения кровотечения у бедующей матери
По данным клинических исследований, препарат не проникает через трансплацентарный барьер, а значит, не несет угрозы плоду. Схема лечения беременной несколько отличается, так, расчет дозы вводимого раствора зависит от весовой категории женщины, а кратность инъекций огранивается двумя.
Использование Гепарина должно осуществляться под строгим наблюдением специалистов, поскольку возможно развитие самопроизвольных родов. В случае продолжительного лечения рекомендуется сдавать анализ крови на свертываемость 1 раз в два дня, а при гепаринотерапии больше 7 дней анализ сдается 1 раз в 3 дня.
Применение медикамента может нарушить процесс распределения кальция в организме. Так, у беременной может возникнуть острый дефицит кальция, поэтому наряду с использованием Гепарина следует принимать добавки, содержащие все необходимые микроэлементы.
Гепаринотерапия осуществляется под строгим контролем показателей гемокоагуляции. Коагулограмму проводят в первую неделю лечения препаратом и сразу после операции, оптимальное количество исследований составляет 1 раз в 2-3 дня. При фракционном введении раствора анализ крови делают непосредственно перед инъекцией.
Не рекомендуется резко прерывать курс лечения Гепарином, поскольку это может привести к запуску процесса тромбообразования. Поэтому необходимо постепенно уменьшать дозировку лекарственного средства с параллельным применением непрямых антикоагулянтов. Исключением становятся лишь случаи индивидуальной непереносимости некоторых компонентов раствора.
Невзирая на возможность внутримышечного введения раствора, специалисты не рекомендуют его из-за того, что на месте инъекции образуются синяки.
Фармакологические свойства
У большинства пациентов возникает вопрос: для чего необходимо назначать инъекции Гепарина. Препарат используют в виде раствора для инъекционного введения, так как это способствует быстрому проникновению действующего вещества в кровоток и мгновенно замедляет процесс свертывания биологической жидкости.
Лекарственное средство вызывает умеренный сосудорасширяющий эффект
Лекарственное средство выявляет следующие эффекты в организме:
- увеличивает почечное кровоснабжение;
- повышает тонус мозговых сосудов;
- замедляет ферментативную активность мозга;
- снижает скорость избыточного синтеза альдостерона в надпочечниках;
- способствует активации паратиреоидного гормона;
- контролирует уровень адреналина в крови.
В комплексной терапии у пациентов с диагнозом коронарная недостаточность введение раствора способствует предупреждению развития следующих патологий:
- острый тромбоз коронарных сосудов;
- уменьшение количества рецидивов инфаркта миокарда;
- снижение количества летальных случаев после перенесенной коронарной болезни сердца.
Низкая дозировка препарата используется с целью профилактики образования тромбов внутри сосудов и у пациентов после хирургического вмешательства. Большие дозы средства предназначены для терапии легочной артериальной тромбоэмболии или венозной закупорки.
Как правильно колоть гепарин в живот
На деле нет ничего сложного во введении лекарства в область живота, достаточно следовать простой инструкции:
- Вымыть руки с мылом, насухо вытереть. Если укол делается не себе, то обязательно надеть стерильные перчатки (продаются в аптеке).
- Перед уколом подготовить все необходимое: ампулу с лекарством, шприц, средство для дезинфекции кожи (спирт, календула, настойка боярышника или др.), стерильную вату.
- Вскрыть ампулу, набрать шприцом лекарство.
- Протереть кожу спиртом. На расстоянии 2-х пальцев от пупка справа или слева собрать двумя пальцами левой руки складку кожи. Чем больше складка, тем проще будет ввести иглу с лекарством.
- Ввести иглу в складку полностью, при этом нажимая на поршень шприца и вводя гепарин. Скорость введения иглы нужно подстраивать под свои ощущения, это индивидуальный момент.
- Извлечь иглу и обработать место укола проспиртованной ваткой. Готово!
Видео, как научиться ставить себе укол в живот:
https://youtube.com/watch?v=9VIyW0g_KvY

 Геморрагический цистит, как последствие патологии, появляется при вторжении вирусной инфекции в мочевой пузырь
Геморрагический цистит, как последствие патологии, появляется при вторжении вирусной инфекции в мочевой пузырь При геморрагическом цистите лечение включает:
При геморрагическом цистите лечение включает:
 При цистите женщину беспокоят сильные боли внизу живота. Боли вызваны сильным воспалением слизистой оболочки мочевого пузыря, который очень хорошо иннервируется. Для воспаления пузыря характерны постоянные тупые или ноющие боли в животе.
При цистите женщину беспокоят сильные боли внизу живота. Боли вызваны сильным воспалением слизистой оболочки мочевого пузыря, который очень хорошо иннервируется. Для воспаления пузыря характерны постоянные тупые или ноющие боли в животе.
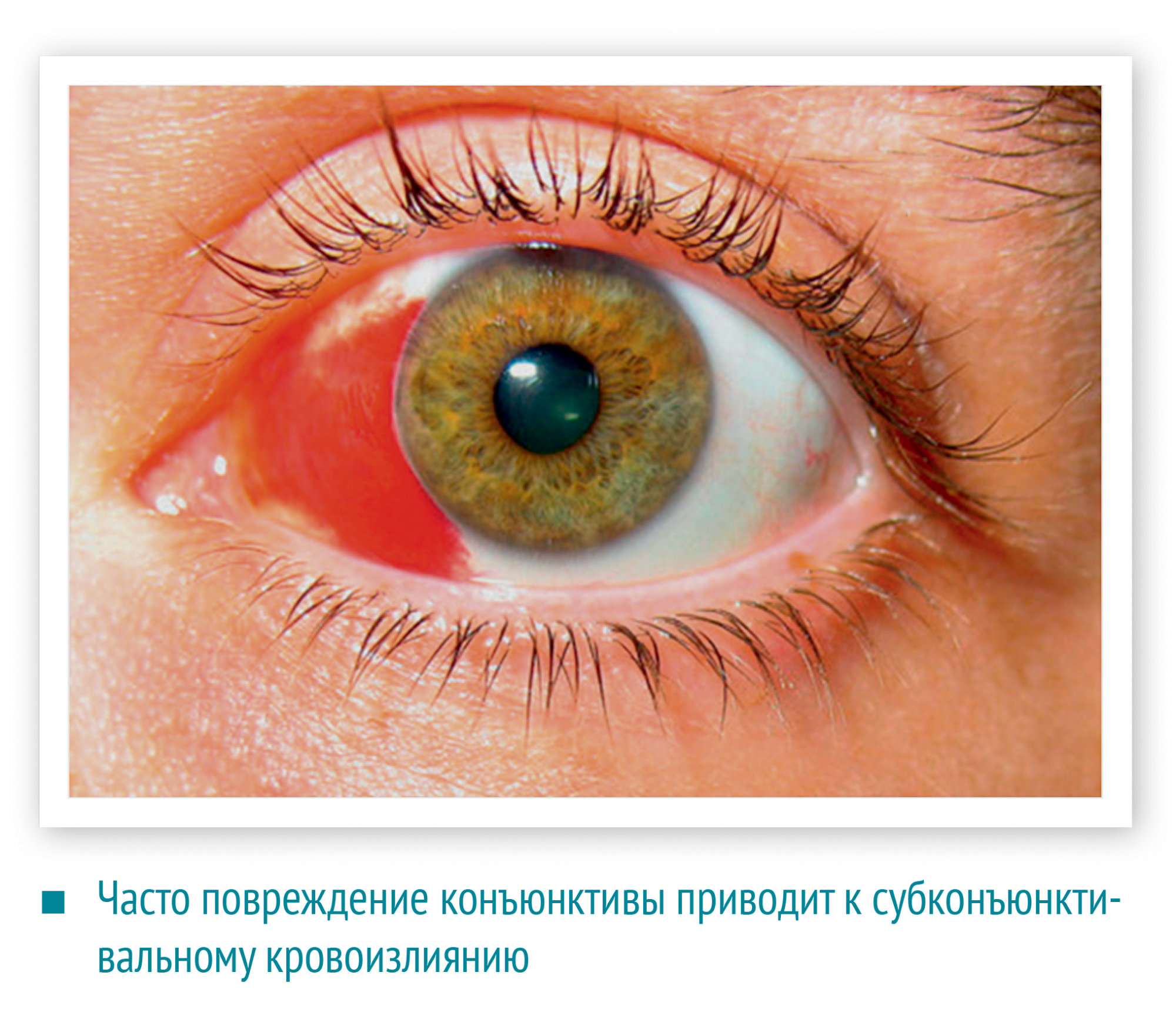
 На общем анализе можно выявить концентрацию крови в моче при цистите
На общем анализе можно выявить концентрацию крови в моче при цистите Клюква при цистите оказывает благотворное влияние на организм в целом
Клюква при цистите оказывает благотворное влияние на организм в целом Липовый мед обладает антибактериальными свойствами
Липовый мед обладает антибактериальными свойствами Перед лечением врач должен удостовериться, что человек болен циститом, а не другими болезнями. Поначалу специалист назначает общий анализ мочи, для определения уровня лейкоцитов. В данном случае они будут иметь повышенные показатели. Также назначают исследование, которое определит тип гематурии и первопричину ее возникновения. Если предыдущие результаты не имели четких определений, следует назначить цистоскопию. Также возможно использование биопсии мочевика, ультразвуковое исследование органов малого таза. Когда диагноз цистит с кровью нашел свое подтверждение, назначается последующая терапия.
Перед лечением врач должен удостовериться, что человек болен циститом, а не другими болезнями. Поначалу специалист назначает общий анализ мочи, для определения уровня лейкоцитов. В данном случае они будут иметь повышенные показатели. Также назначают исследование, которое определит тип гематурии и первопричину ее возникновения. Если предыдущие результаты не имели четких определений, следует назначить цистоскопию. Также возможно использование биопсии мочевика, ультразвуковое исследование органов малого таза. Когда диагноз цистит с кровью нашел свое подтверждение, назначается последующая терапия.
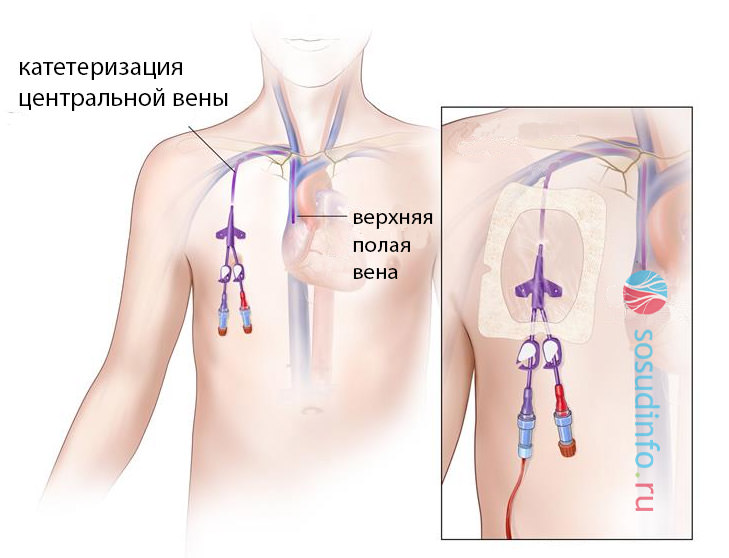

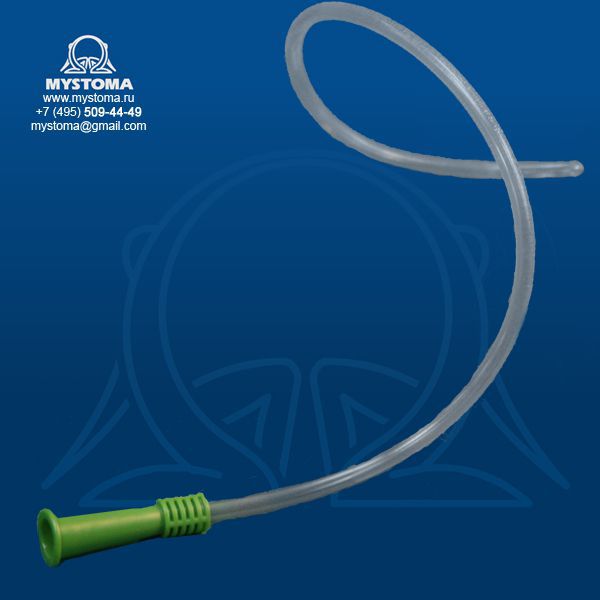

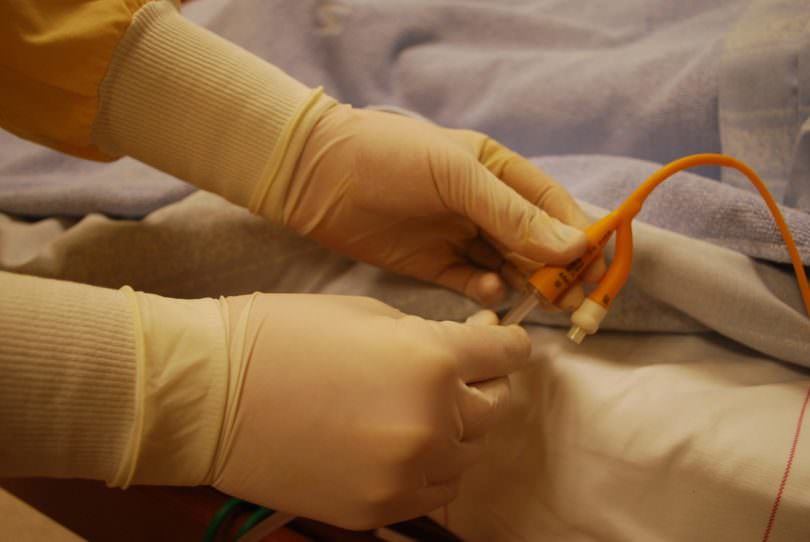 Ввод катетера в тело пациента осуществляется с лечебной целью
Ввод катетера в тело пациента осуществляется с лечебной целью Катетер – это трубка, предназначенная для создания своеобразного «канала» между внешней средой и внутренними полостями тела. Применяется инструмент для введения лечебных растворов, промывания органа, выполнения хирургических операций.
Катетер – это трубка, предназначенная для создания своеобразного «канала» между внешней средой и внутренними полостями тела. Применяется инструмент для введения лечебных растворов, промывания органа, выполнения хирургических операций.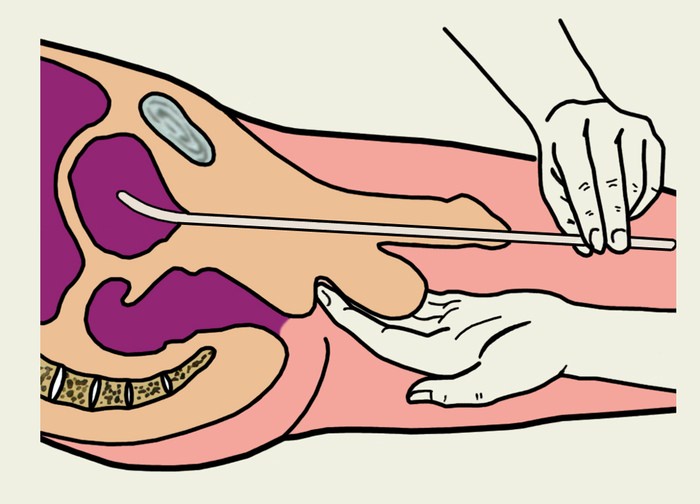 Проведение манипуляций у женщин
Проведение манипуляций у женщин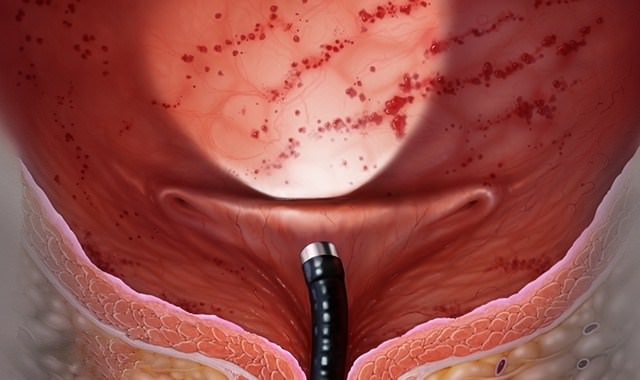 Цистит — одно из возможных осложнений
Цистит — одно из возможных осложнений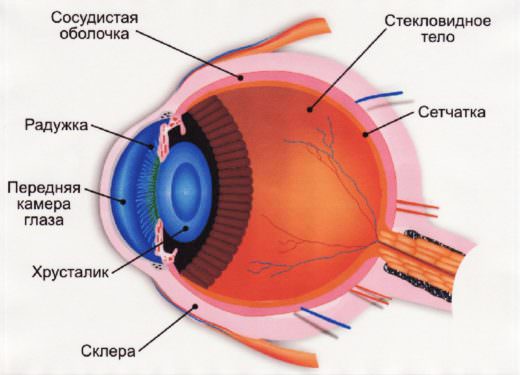
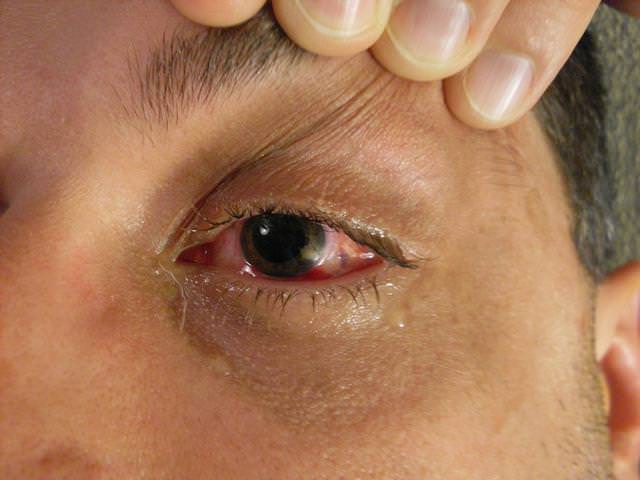
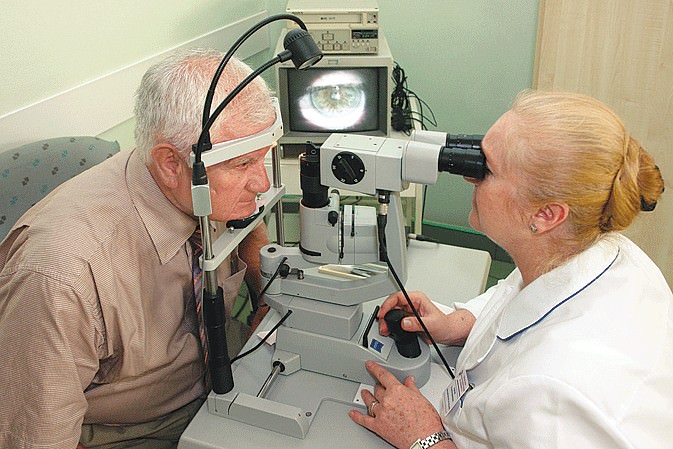 Щелевую лампу используют для обследования внутренней структуры глаза
Щелевую лампу используют для обследования внутренней структуры глаза
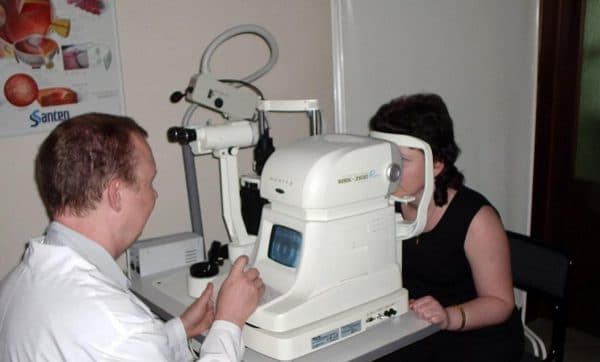
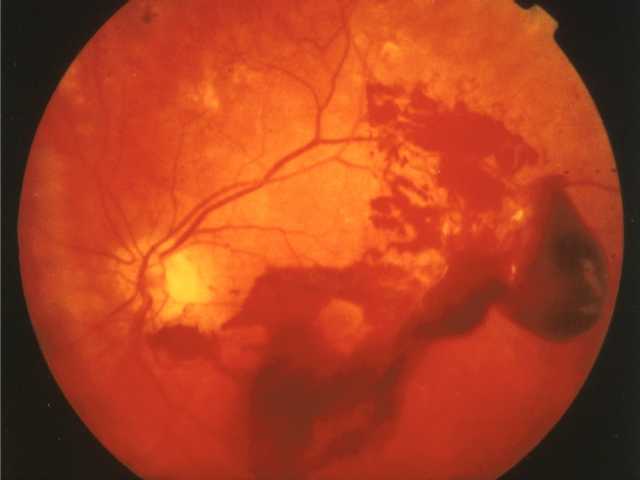
 Офтальмоскопия глазного дна проводится для исследования сетчатки и её структур
Офтальмоскопия глазного дна проводится для исследования сетчатки и её структур


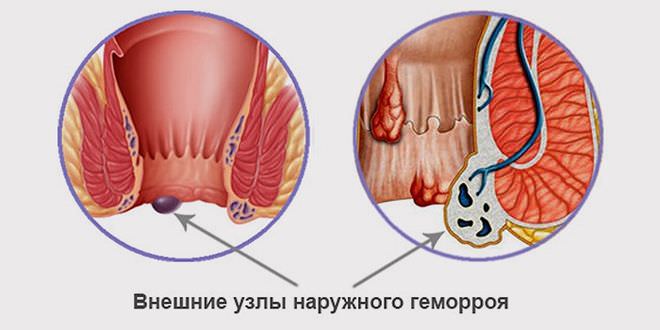
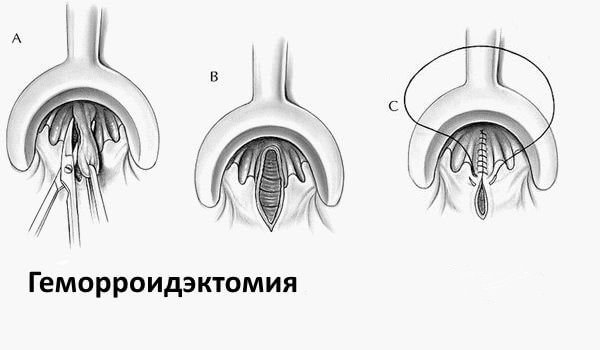
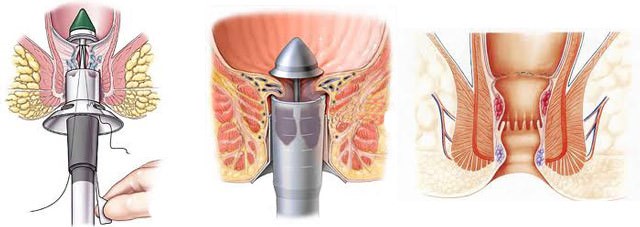 Метод Лонго при удалении геморроя
Метод Лонго при удалении геморроя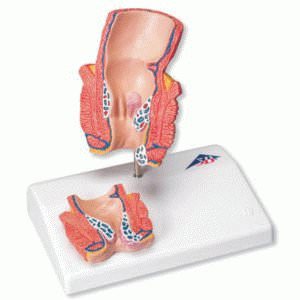
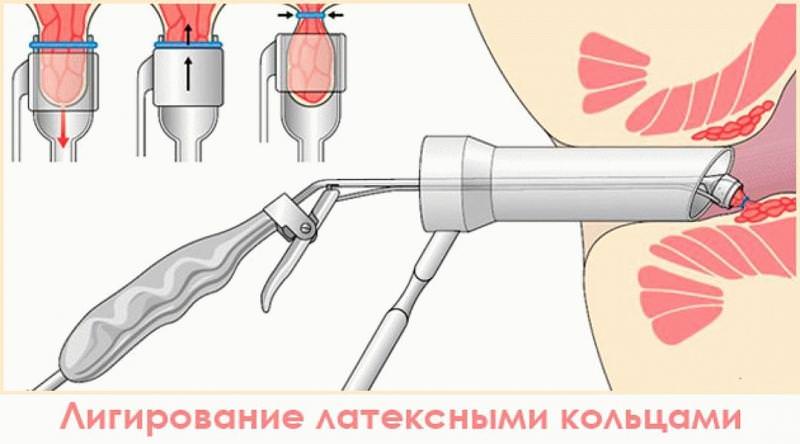
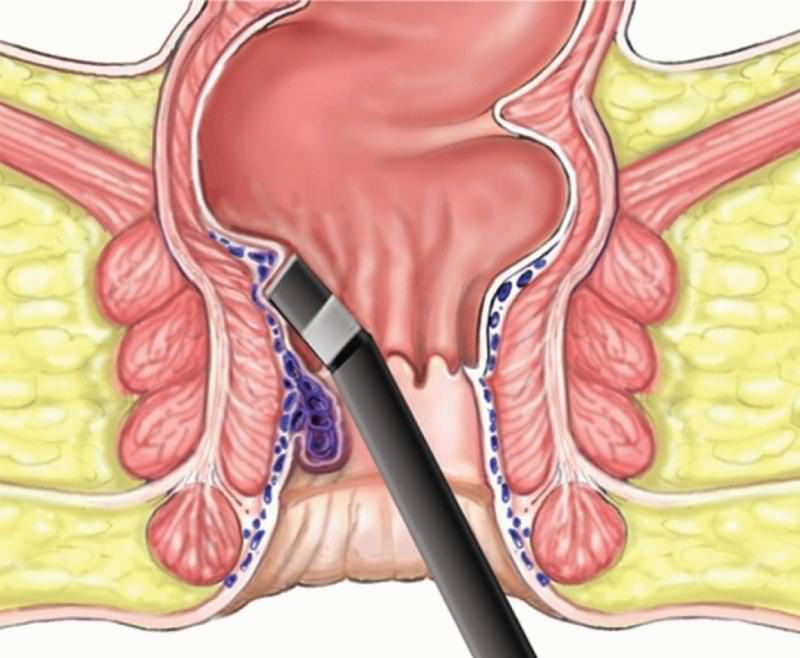
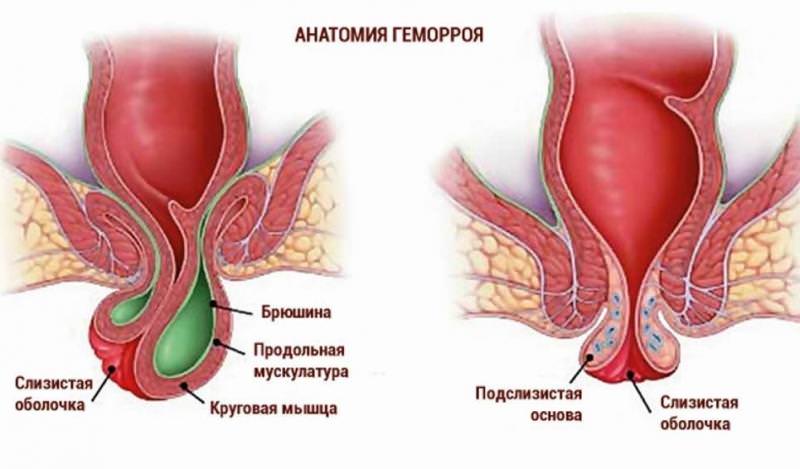

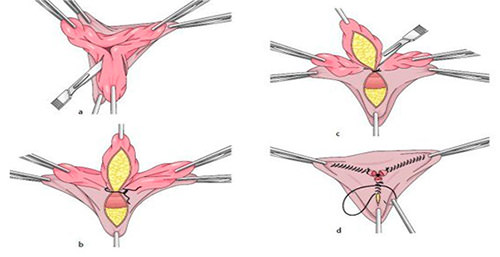
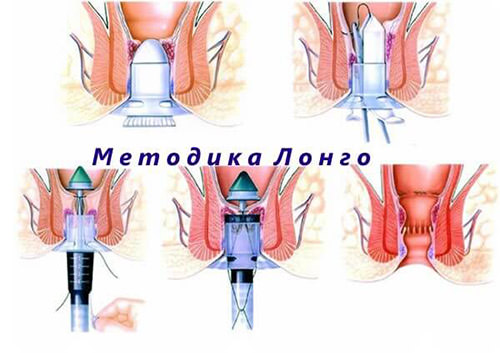
 Применение оперативного метода лечения позволит за короткое время избавиться от мучительных болей. Все виды воздействия производятся быстро – не более часа и требуют от человека минимум ограничений на момент восстановления, которое занимает несколько дней.
Применение оперативного метода лечения позволит за короткое время избавиться от мучительных болей. Все виды воздействия производятся быстро – не более часа и требуют от человека минимум ограничений на момент восстановления, которое занимает несколько дней.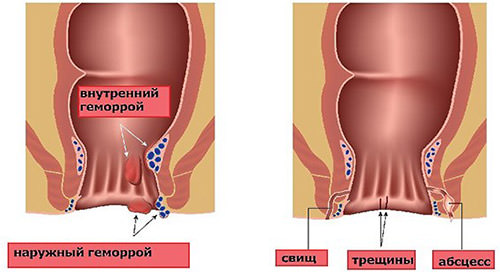

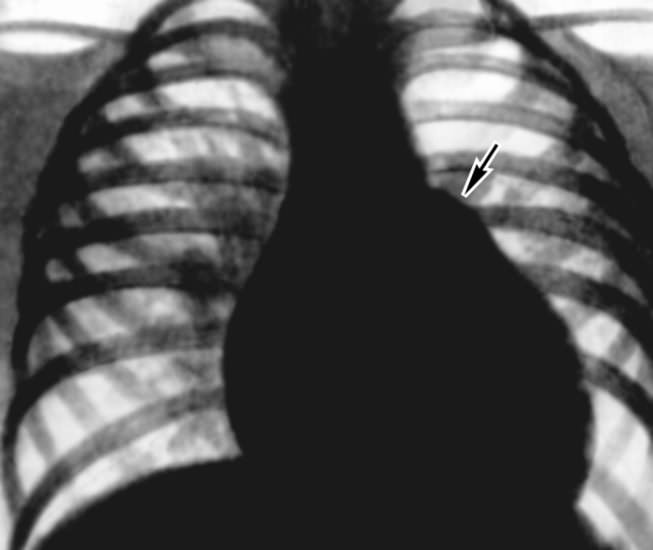 Рентгенограмма (прямая проекция) грудной клетки при ДМЖП: гипертрофия обоих желудочков, выбухание дуги легочного ствола (указано стрелкой).
Рентгенограмма (прямая проекция) грудной клетки при ДМЖП: гипертрофия обоих желудочков, выбухание дуги легочного ствола (указано стрелкой).
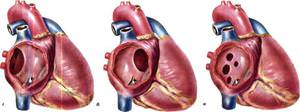 Наличие крупного отверстия.
Наличие крупного отверстия.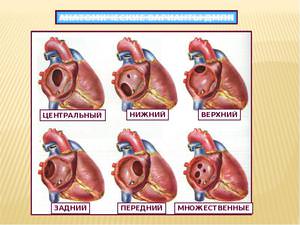 Малышу ровно как и родителям придётся перенести две операции. Во время операции увеличивается давление в правом желудочек, в результате чего желудочек растягивается и увеличивается в размерах. Перед операцией обязательно состоится беседа с анестезиологом чтобы подобрать анестетик. А также хирург осмотрит малыша и ответят вопросы родителей.
Малышу ровно как и родителям придётся перенести две операции. Во время операции увеличивается давление в правом желудочек, в результате чего желудочек растягивается и увеличивается в размерах. Перед операцией обязательно состоится беседа с анестезиологом чтобы подобрать анестетик. А также хирург осмотрит малыша и ответят вопросы родителей.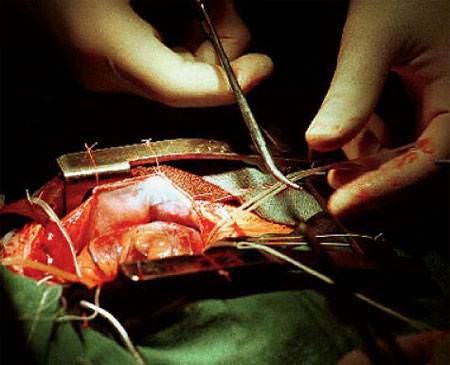 Операции на открытом сердце должен проводить опытный кардиохирург
Операции на открытом сердце должен проводить опытный кардиохирург