Что это такое миелофиброз
Симптомы
Миелофиброз может возникнуть на фоне истинной или тромбоцитемии, однако обычно он развивается как первичный процесс. Следует еще раз подчеркнуть, что это болезнь людей среднего и пожилого возраста: максимальная заболеваемость отмечается в возрастной группе 50-70 лет. Лица обоего пола болеют одинаково часто.
Болезнь прогрессирует медленно, и из-за скрытого начала диагноз часто ставят при обследовании пациента по совершенно иному поводу. Часто наблюдаются симптомы, обусловленные анемией: сонливость, слабость и при физической нагрузке. Иногда первыми проявлениями заболевания бывают симптомы, обусловленные увеличением селезенки, а именно вздутие живота, ощущение дискомфорта после приема пищи, и даже в области лодыжек. Спленомегалия – почти постоянный признак, селезенка в одних случаях слегка увеличена, в других же достигает огромных размеров, фактически занимая всю брюшную полость. Инфаркт селезенки сопровождается острой болью в левом подреберье и шумом трения брюшины. Часто выявляется гепатомегалия. возникает в результате селезеночной вены, образования экстрамедуллярных инфильтратов пролиферирующих клеток по ходу портального тракта или его увеличенного кровенаполнения. У больных с портальной гипертензией могут возникать , и .
Нередко обнаруживаются признаки . Больные также страдают от зуда, который становится особенно мучительным в тепле. Возникают в икроножных мышцах, боли в костях, причем все эти симптомы очень легко можно отнести за счет возраста пациента.
Встречающиеся иногда функциональные нарушения тромбоцитов бывают причиной внутрикожных кровоизлияний и желудочно-кишечных кровотечений. Примерно у 1/3 больных миелофиброзом обнаруживается очаговый остеосклероз, обычно захватывающий кости осевого скелета и проксимальные эпифизы плечевых и бедренных костей. Изредка поражаются и другие участки скелета, например череп.
Течение и прогноз
Состояние многих пациентов долгие годы остается стабильным при нормальном уровне гемоглобина и минимальной спленомегалии. У некоторых больных заболевание протекает менее доброкачественно, характеризуется постепенным ухудшением состояния здоровья, прогрессированием анемии и спленомегалии. Средний срок жизни от момента установления диагноза составляет 3 года, но многие больные живут дольше. Неблагоприятными прогностическими признаками являются тяжелая анемия, которую не удается устранить с помощью переливаний крови, выраженная , спонтанные кровотечения и быстрая потеря массы тела. Все эти симптомы могут быть обусловлены дефицитом фолиевой кислоты. Причиной смерти чаще всего является прогрессирующая анемия, примерно 20 % больных умирают от острого миелобластного .
Особенности заболевания
В настоящий момент миелофиброз является объектом исследования врачей, ученых ведущий мировых институтов. Хотя известно точно, что болезнь объясняется разрастанием мутантного клона кроветворной костномозговой системы, окончательно последовательность происходящих в организме больного человека процессов не установлена. Одно из предположений – фиброз становится костномозговым ответом на неправильное размножение клеточных структур. Альтернативное мнение – фиброз представляет собой компонент патологических процессов. Ученым еще только предстоит уточнить все нюансы этого явления. Селезеночная метаплазия, а в некоторых случаях аналогичные процессы в печени и иных органах принято считать компенсаторными. В то же время не доказано, что это происходит именно так, есть возможность формирования метаплазии по причине клеточной пролиферации.
В общем случае группой риска по заболеванию считают людей 50-70-летнего возраста. Частота встречаемости и половая принадлежность не коррелируют.
Прогноз заболевания
Согласно разработанной международной прогностической шкале, специалисты могут установить риск заболевания. Существует 4 степени классификации: низкий риск, средний (1 ст и 2 ст) и высокий. Низкий риск остеомиелофиброза можно поддерживать в стабильном состоянии более 10 лет. При высоком уровне продолжительность жизни может составить от года до нескольких лет. На данные группы риска влияют следующие факторы:
- лейкоциты – большое количество, это звоночек о высоком риске;
- гемоглобин – ниже 10 грамм на 100 мл – высокий риск;
- количество бластных клеток;
- возраст пациента, чем он старше, тем больше риск.
Остеомиелофиброз характеризуется продолжительностью жизни от 5 до 30 лет. Такие пациенты, как правило, имеют пожизненную инвалидность второй группы. У них на фоне идиопатического остеомиелофиброза могут развиваться злокачественные и доброкачественные патологии. К злокачественным относят острые и хронические лейкемии, метастатические карциномы, болезнь Ходжкина. Туберкулез, гиповитаминоз Д, ВИЧ-инфекции – относят к доброкачественным.
Остеомиелофиброз относится к опухолевым заболеваниям (к лейкозам) . Происхождение не выяснено, однако встречаются указания, что это результат воздействия радиации. Заболевают чаще пожилые люди.
Болезнь характеризуется поражением кроветворной системы организма (замещением кроветворной ткани костного мозга трубчатых костей фиброзной и костной тканью) , что приводит к инвалидности и постепенной потере жизнеспособности.
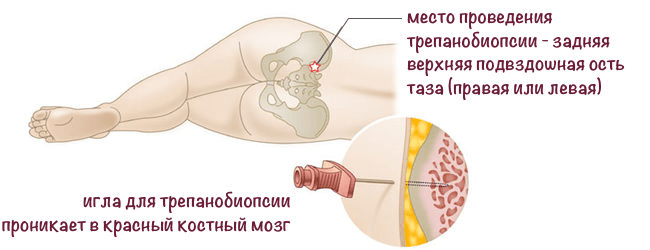
Диагностика сложная — со взятием биопсийного материала из костной ткани (трепанобиопсия) .
Лечение проводится гематологами с отслеживанием состояния крови. Может развиться тромбоцитоз {повышенное количество тромбоцитов в крови) , лейкоцитоз (повышенное количество лейкоцитов) , спленоме-галия (увеличение размеров селезенки) , панцитопения (уменьшение количества форменных элементов крови) и другие осложнения.
Лечение зависит от вида остеомиелофиброза. Если он вторичный, то прогноз зависит от успешности лечения основного заболевания (туберкулеза, лейкоза, рака) . Если первичный, то прогноз неблагоприятный, и лечение носит паллиативный характер (паллиативное лечение направлено на облегчение состояния пациента, чье заболевание не поддается лечению. — Ред.) .
Предполагается, что полноценное питание и здоровый образ жизни помогают человеку, страдающему этой болезнью, дольше сохранять жизнеспособность.
Лечение народными средствами именно этого редкого заболевания, действительно, не проработано.
Эти народные средства (по существу паллиативные) , по моему мнению, следует искать среди:
• улучшающих состав крови,
• противоопухолевых (антиокси-дантных) , включая антиоксидантное питание,
• средств, повышающих аппетит (так как такие больные страдают похудением и слабостью) ,
• иммуномодуляторов,
• обезболивающих.
Прополис обладает поистине уникальными свойствами. Такие известные и малоизвестные свойства прополиса, как «цитоста-тик — тормоз для ненормально размножающихся клеток» , «обезболива-тель» , «восстановитель пораженных тканей» , «мочегон» , «поправитель — борец с худобой» , «нормализатор обмена веществ» , «разжижитель крови» — очевидно, и помогли больной.
1. В аптеках продается 10%-ная настойка прополиса. Она предназначена для наружного применения, поскольку внутреннее применение официальной медициной пока не признано. Прием внутрь прополисной настойки относится к средствам народной медицины.
2. О том, как готовить спиртовые и водные формы прополиса в домашних условиях и как правильно выбрать прополис — в двух словах не напишешь, это тема для отдельной статьи. (Я вылечила у себя прополисом эрозивный гастрит. Планирую снова принимать — проверю, действительно ли он снижает кровяное давление) .
Кстати, водные формы прополиса в данном случае будут более полезны, так как их можно без перерыва принимать годами, а спиртовые формы требуют перерывов. Таким больным полезны и другие формы апитерапии, в частности, прием нативного прополиса (в чистом виде) .
3. Гидроксикарбамид является противоопухолевым средством.
С сабельником болотным его можно сочетать. Сабельник сам обладает противоопухолевыми свойствами и, кроме того, улучшает состав крови.
Диагностика
Характерным признаком патологического состояния выступает . Чтобы диагностировать миелофиброз правильно, квалифицированному специалисту необходимо:
- провести внешний осмотр пациента;
- поинтересоваться, какие жалобы присутствуют у больного;
- изучить историю болезни.
Для установления точного диагноза будет назначено прохождение таких лабораторных исследований:
- общий анализ крови (наблюдается прогрессирование анемии);
- мазок периферической крови;
- пункция костного мозга (из-за наличия фиброза результат анализа должен быть негативным);
- трепанобиопсия костного мозга (возможность распознать характерные признаки фиброза и других дисфункций системы кроветворения с помощью микроскопа);
- генетическое исследование (можно выявить патологии хромосом, которые могут спровоцировать миелофиброз);
Дополнительно предписываются следующие методы инструментальной диагностики:
- ультразвуковое исследование органов брюшной полости;
- фиброгастродуоденоскопия (проводится, чтобы исключить и желудка);
- рентгенография (затрагиваются органы грудной клетки и трубчатые кости);
- электрокардиограмма;
- эхокардиография.
Опираясь на международную прогностическую шкалу доктора, устанавливают уровень риска болезни:
- низкий;
- средний 1;
- средний 2;
- высокий.
Определить, к какой группе надо отнести больного, помогают такие факторы:
- уровень лейкоцитов в крови;
- уровень гемоглобина в крови;
- количество бластных клеток в крови;
- симптоматика;
- возрастная группа.
Пациенты, возраст которых превышает 65 лет, автоматически относятся к высокой группе риска.
Миелофиброз с низкой группой риска можно приостановить в развитии в среднем на 10 лет. При своевременной диагностике заболевания можно назначить оперативное эффективное лечение и избежать появления осложнений.
Этиология
Остеомиелофиброз может появиться и развиться из-за длительного воздействия токсичных веществ и/или ионизирующего излучения. Эти факторы вызывают многие заболевания, поэтому специалисты не считают их единственными и основными причинами появления остеомиелофиброза. В большинстве случаев этот недуг является осложнением следующих заболеваний:
миелолейкоз. Это опухолевая болезнь крови, для которой характерно постоянное и бесконтрольное размножение и увеличение всех ростковых клеток.
асность недуга заключается в том, что молодые недоброкачественные клетки очень быстро дозревают до взрослых форм. Миелолейкоз имеет три стадии развития. Хроническая фаза недуга характеризуется тем, что человека иногда беспокоят незначительные симптомы. Общую слабость, недомогание, пониженный аппетит и потливость по ночам больной оправдывает обычным переутомлением. Выявить миелолейкоз на хронической стадии развития довольно сложно, и в большинстве случаев удаётся случайно в процессе осуществления общего анализа крови. Эта фаза длится около четырёх лет, и если человек не предпринимает никаких мер, она перетекает в стадию акселерации. В это время патологический процесс в организме больного активизируется, и число незрелых белых кровяных телец быстро увеличивается. Именно фаза акселерации миелолейкоза и считается началом остеомиелофиброза. Если заболевание не остановить, то вскоре наступает терминальная стадия его развития. Это финальная фаза миелолейкоза, во время которой красный костный мозг почти полностью замещается недоброкачественными клетками. Как правило, именно на терминальной стадии человек погибает.
- недуги иммунной системы. Снижение иммунитета, различные дисфункции иммунной системы являются причиной ряда заболеваний. Многие из этих болезней и способны вызвать остеомиелофиброз.
Симптоматика
Симптомы миелофиброза могут полностью отсутствовать, если недуг на начальной стадии. Зачастую узнают о проблеме случайно, во время очередного обследования в медицинском учреждении. Однако на более серьезных стадиях могут появляться такие признаки:
- недомогание;
- ощущение слабости в теле;
- постоянная сонливость;
- чрезмерная усталость;
- одышка.
Так как во время заболевания происходит увеличение селезенки, клиническую картину могут разбавить и такие симптомы:
- неприятные ощущения во время еды;
- вздутие живота;
- жжение в горле;
- отечность нижних конечностей в области икр.
Бывают случаи, когда селезенка достигает гигантских размеров, занимая большинство пространства брюшной полости больного. Часто наблюдаются инфаркты селезенки, что сопровождается внезапной пронизывающей болью в левом боку.
Общая симптоматика включает:
- постоянный изнуряющий зуд (особенно в теплом помещении);
- признаки ;
- болевые ощущения в костях;
- появление судорог в области икр.
Дисфункция работы тромбоцитов нередко приводит к капиллярным и желудочно-кишечным кровотечениям.
Лечение
Вылечить остеомиелофиброз полностью невозможно. Терапия направлена на улучшение общего состояния пациента. Кроветворные органы стимулируют с помощью специальных, допинговых гормонов – анаболиков. Также делают облучение селезенки, в особых случаях ее удаляют. Среди врачей бытует мнение, что здоровый образ жизни и правильное питание позволяют продлить нормальную жизнедеятельность.
На данный момент нет четко разработанного лечения идиопатического остеомиелофиброза. Наилучшим решением данной патологии является трансплантация костного мозга. Еще одним способом улучшить состояние больного, снизить симптомы остеомиелофиброза является переливание крови, благодаря которому увеличивается число красных клеток крови. Используя данную терапию, можно предотвратить ухудшение состояния, контролировать одышку, слабость, усталость. Процедуру делают несколько раз, кровь, в объеме 300 мл переливают под контролем количества эритроцитов и гемоглобина.
Химио- и лучевая терапия
Это лечение позволяет устранить незрелые клетки с помощью применения цитостатиков. Данные препараты замедляют процесс роста бластов и разрушают их. Также они помогают восстановить нормальные процессы селезенки и печени, уменьшают симптомы остеомиелофиброза. Одним из побочных эффектов является снижение количества клеток красного костного мозга.
Применение Гусульфана, Мелфалана, Гидроксикарбамида дает стойкий заметный терапевтический эффект. Лучи максимально полезны в случае невозможности проведения скальпельной операции. Она помогает уменьшить размер кроветворного органа. Обычно после проведения лучевой терапии можно нормализировать работу организма на несколько месяцев.
Пересадка стволовых клеток
Прибегают к данному методу лечения, когда основная патология встречается в тандеме с полной деградацией костного мозга. Такое состояние наблюдается после проведения химио- или лучевой терапии всего тела. Они полностью убивают клетки кроветворения. После чего рекомендовано пересадить стволовые клетки от здорового донора.
Пересадку делают внутривенным способом. Клетки должны быть максимально схожи, в качестве донора лучше подходят родственники, если таковых нет, ищут среди неродственных доноров. После пересадки может пройти месяц, прежде чем клетки приживутся и начнут активно вырабатывать форменные элементы крови. На протяжении этого периода больному, для предотвращения осложненийназначают антибиотики и противовоспалительные средства
Другие методы победить недуг
Для лечения остеомиелофиброза назначают Аллопуринол. При разрушении эритроцитов вырабатывается мочевина. Ее большое накопление в крови нарушает химический баланс и приводит к подагре. Таблетированный Аллопуринол качественно и мягко минимизирует количественную долю мочевины, что полезно для здоровья пациента. Это помогает легче переносить остеомиелофиброз.
Андрогенные препараты основаны на гормонах, вырабатывающихся надпочечниками. Их принимают для лечения анемических состояний. Один из представителей данной группы медикаментов – Даназол. Побочными эффектами может быть повышенная растительность волос на теле, появление отеков и увеличение либидо. Мужчинам следует быть осторожными, данные препараты вызывают развитие рака простаты.
На что рассчитывать
При первичном миелофиброзе продолжительность жизни существенно варьируется от случая к случаю. Медианой считается пятилетний срок, но определенные факторы могут ухудшить такой прогноз. Кроме того, далеко не всегда получается выявить патологическое состояние на достаточно раннем этапе. Хуже прогноз, если содержание гемоглобина менее 10 г/дл., ранее пациент перенес переливание крови. На плохие прогнозы указывают лейкозитоз, лейкопения. Меньше будет при первичном миелофиброзе продолжительность жизни, если содержание в кровеносной системе тромбоцитов варьируется менее 100 000 ед./мкл. Для такой группы риска, по прогнозам, средняя длительность жизни – год, иногда даже меньше.
Патологические процессы, обуславливающие заболевание, не поддаются методам и способам контроля, их невозможно обратить. Самое современное лечение первичного миелофиброза предполагает аллогенную пересадку костномозговых стволовых клеточных структур. В настоящие дни этот способ – единственный, позволяющий рассчитывать на большую продолжительность жизни. В среднем заболевание длится 1-20 лет, у некоторых пациентов развивается еще более продолжительный срок. С момента постановки точного диагноза средний срок жизни больного – четыре года.
Сравнительная анатомия
В процессе формирования К. м. в фило- и онтогенезе различают остеобластический красный (деятельный) и желтый (жировой) К. м. В филогенезе первые очаги костномозгового кроветворения появляются у костных ганоидов в полости черепа. В длинных трубчатых костях К. м. впервые формируется у бесхвостых амфибий. У рептилий, птиц и млекопитающих К. м. становится основным органом гемопоэза. Ранние стадии развития остеобластического К. м. у птиц и млекопитающих протекают сходно и связаны с процессом энхондрального окостенения. Остеобластический К. м. состоит из мезенхимных производных — остеобластов, остеокластов, ретикулярных клеток и слаборазвитой сети тонкостенных кровеносных сосудов. Интенсивное развитие красного К. м. у птиц происходит с возрастанием потребности эмбриона в кислороде, а у млекопитающих — совпадает с периодом развития плацентарного кровообращения. В это время в К. м. разрастаются сосуды, дифференцируется ретикулярная строма, формируются венозные синусы, вокруг которых появляются очаги гемопоэза. В последний период эмбриогенеза и в постнатальный период выявляются отличия в строении К. м. различных животных. У большинства птиц красный К. м. более интенсивно развит в киле и в костях задних конечностей, за исключением дистального отдела голени, где развит желтый К. м.; в костях крыльев хорошо развит желтый К. м. У млекопитающих развитие К. м. в грудине значительно отстает от его развития в трубчатых костях.
Терапевтические меры что поможет
Лечение выбирают, ориентируясь на стадию первичного миелофиброза. Основная задача терапевтического курса – ослабить симптоматику и минимизировать тяжесть осложнений. Паллиативное лечение предполагает прием андрогенов, химиотерапевтическую программу, селезеночную эмболизацию, ионизирующее излучение.
Предположительно, можно использовать препараты, угнетающие каскад JAK. Ученые считают, что такие средства помогут взять под контроль спленомегалию и патологические трансформации периферической крови на клеточном уровне. В настоящее время эта группа медикаментов еще только разрабатывается.
Анатомия и гистология
Рис. 1. Расположение кровеносных сосудов в костном мозге: 1— кость; 2— артерия; 3— центральная вена; 4— пространство, где расположена гемопоэтическая ткань; 5— венозный синус (схема)
К. м. составляет у взрослого человека примерно 4,5—4,7% веса тела, около половины его приходится на красный К. м., расположенный в губчатом веществе плоских костей, телах позвонков, метафизах трубчатых костей. Он состоит из миелоидной ткани, представляющей собой разновидность соединительной с расположенными в ней сосудами (рис. 1). Стенка артерий утолщена за счет средней и наружной оболочек и составляет 2/3 ее радиуса. Диафизарные вены безмышечного типа имеют большой диаметр. В красном К. м. имеется два типа капилляров (см.) — питающие (обычные) и функциональные (синусоиды). Питающие капилляры имеют диам. 6—20 мкм, состоят из эндотелия и сплошного базального слоя. Синусоиды имеют диаметр ок. 100—500 мкм, впадают в общий ствол — центральную вену.
Рис. 2. Микропрепарат костного мозга эпифиза бедренной кости ребенка 6 лет: 1 — малодифференцированные ретикулярные клетки; 2— синусоиды; 3 — ретикулярные волокна; 4 — миелоидная ткань; 5 — жировые клетки; 6 — мегакариоцит,
Ретикулярная ткань (см.) образует строму костного мозга, в петлях которой расположены гемопоэтические элементы. Она представлена межклеточным веществом с характерными ретикулярными волокнами и клетками, среди которых различают малодифференцированные и дифференцированные — фибробластоподобные и макрофагальные (рис. 2). Ретикулярная строма К. м. заселяется стволовыми кроветворными клетками еще в эмбриогенезе. По структуре стволовые клетки близки к малым лимфоцитам. Установлено, что основное количество стволовых кроветворных клеток содержится в К. м. и составляет ок. 50 на 105 клеток К. м. Показано также наличие в К. м. стволовых клеток для соединительной ткани.
У взрослого человека в плоских костях соотношение кроветворного и желтого К. м. примерно равно. Структура желтого К. м. характеризуется отсутствием гемопоэтических элементов и наличием ретикулярной ткани, большинство клеток к-рой трансформировалось в жировые и накопило пигмент типа липохрома. При увеличении потребности организма в клетках крови (после кровопотери и др.) желтый К. м. может вновь замещаться красным. У старых людей К. м. может трансформироваться в желатинозный К. м., имеющий слизистую консистенцию.
К. м. взрослого человека имеет полиморфный клеточный состав. Среди клеток К. м. имеются незрелые и зрелые формы, а также единичные бластные элементы (см. Миелограмма). В норме в кровяное русло поступают только зрелые клетки. В зависимости от возраста клеточный состав имеет свои особенности. В период внутриутробной жизни в К. м. преобладают недифференцированные клетки. Последние выявляются также у недоношенных детей. Большое число незрелых клеток при эритроцитопоэзе обнаруживается в первые месяцы жизни и значительно снижается с возрастом.
Физиология
У человека в постнатальном периоде К. м. является главным органом кроветворения, обеспечивающим образование всех видов клеток крови и доставку стволовых клеток для других гемопоэтических органов (см. Кроветворные органы) и соединительной ткани. Стволовые клетки рассматриваются как самоподдерживающаяся популяция и являются предшественниками всех клеток крови. Они постоянно мигрируют в другие кроветворные органы, где происходит их дифференцировка в клетки крови, к-рая определяется как факторами микроокружения (см. Кроветворение), так и действием индукторов (эритропоэтин и другие гормоны). Помимо стволовых кроветворных клеток, в К. м. установлено существование клеток-предшественников для всех трех ростков кроветворения, т. е. дифференцирующихся по линии эритроцитопоэза, гранулоцитопоэза, тромбоцитопоэза; причем моноциты и гранулоциты имеют, вероятно, одного предшественника. Стволовые клетки и клетки-предшественники обладают высокими пролиферативными свойствами. В красном К. м. из стволовых клеток образуются эритроциты, все виды гранулоцитов, кровяные пластинки, моноциты и лимфоциты. Стволовые кроветворные клетки К. м. являются единственным источником образования предшественников мононуклеарных фагоцитов — макрофагов. Из стволовых клеток происходят промоноциты, которые при делении превращаются в моноциты, поступающие в кровь, а оттуда в различные органы и ткани, где они становятся макрофагами. Все эти клетки на разных стадиях развития расположены в петлях сети, образуемой ретикулярной тканью. Ретикулярная клетка не рассматривается как родоначальная кроветворная клетка, однако ее роль велика, т. к. она является частью микроокружения, необходимого для существования и дифференциации кроветворных клеток. Ретикулярные клетки выполняют также функцию разрушения клеток крови, реутилизации продуктов разрушения и принимают активное участие в накоплении железа. Благодаря способности клеток стромы и эндотелия к поглощению различных веществ К. м. является фильтром крови. Эндост и строма К. м. принимают участие в развитии и жизнедеятельности кости. Наличие нервных элементов в К. м. установлено как морфологами, так и физиологами.
Регуляция деятельности К. м. происходит по принципу саморегулирующей системы, осуществляющей контроль путем обратной связи между потребностями организма в тех или иных клеточных формах и интенсивностью их образования. Эта регуляция обеспечивается сложным комплексом нервных, гуморальных, биохимических и других механизмов.
Симптомы миелофиброза
Миелофиброз, обычно, развивается как первичный процесс, хотя он может развиться на фоне тромбоцитемии или истинной полицитемии. Также следует отметить, что это заболевание наиболее характерно людям среднего и пожилого возраста (от 50 до 70 лет). Заболеваемость практически одинаковая среди обоих полов.
Болезнь имеет скрытое начало, поэтому диагностируется во многих случаях совершенно случайно — при обследовании по другим поводам. Миелофиброз прогрессирует медленно. К первым симптомам проявления заболевания относятся проявления анемии: слабость, сонливость, одышка при физических нагрузках. Иногда на ранней стадии заболевания наблюдается увеличение селезенки, что проявляется вздутием живота, ощущением дискомфорта после приема пищи, а иногда даже отеками лодышек.
Практически постоянный признак миелофиброза — спленомегалия, в одних случаях селезенка может быть слегка увеличена, в других — быть значительно увеличенной и занимать практически всю брюшную полость. Инфаркт селезенки сопровождается шумом трения брюшины и возникновением резкой острой боли в области левого подреберья.
При сопутствующем заболевании портальная гипертензия у больного могут возникать кровотечения органов пищеварения, варикозные расширения вен пищевода и асцит.
Могут обнаруживаться признаки подагры, также больные страдают от зуда, увеличивающегося в тепле.
В мышцах икр могут возникать судороги, боли в костях. К сожалению, эти симптомы очень часто связывают с возрастными изменениями и не уделяют им стоящего внимания.
Также могут встречаться нарушения тромбоцитов, которые вызывают внутрикожные кровоизлияния и желудочно-кишечные кровотечения, а приблизительно у третьей части всех больных миелофиброзом присутствует очаговый остеосклероз.
Обратить внимание
Известны такие случаи, когда миелофиброз диагностировали у лиц, обратившихся к доктору по причине симптомов подагры. Заболевание может сопровождаться зудом, усиливающимся при воздействии тепла. Икроножные мышечные ткани склонны к судорожности, кости отзываются болью. Сложность диагностики в том, что подобные явления легко можно объяснить преклонным возрастом больного, а это замедляет своевременное определение миелофиброза.
Возможны тромбоцитные функциональные сбои. Это может спровоцировать кровоизлияния внутри кожных покровов, в желудке или кишечном тракте. Приблизительно у каждого третьего пациента формируются очаги остеосклероза. Чаще патологические процессы охватывают осевой скелет, эпифизы костей бедра, плеч. Несколько реже страдает череп и иные скелетные элементы.

Комментарии
(0 Комментариев)