Слизистые выделения после овуляции, месячных, родов
Когда появление слизистых белей считается нормой
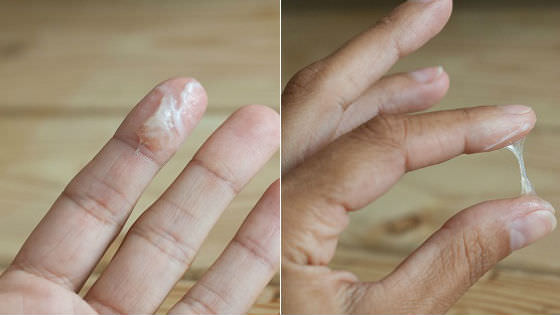
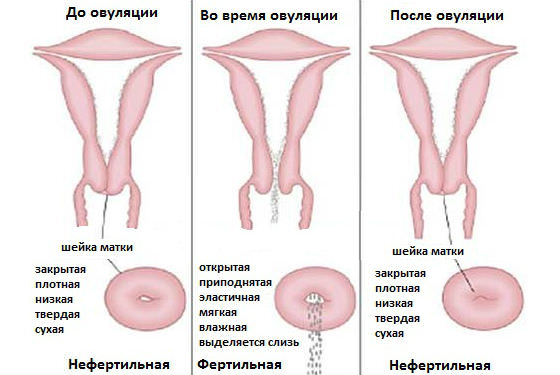
У женщин репродуктивного возраста плотность слизи меняется в ходе менструального цикла. Это вызвано колебаниями соотношения женских половых гормонов эстрогенов и прогестерона. Сразу после месячных плотность максимальная, в шейке образуется пробка из слизи, чтобы в матку не могла попасть сперма, в ней восстановилась слизистая оболочка. Затем в первой фазе цикла слизь постепенно разжижается, к моменту овуляции она становится жидкой и вязкой, напоминающей сопли. Именно в этот момент (в середине цикла, когда происходит овуляция) появляется максимальная возможность встречи зрелой яйцеклетки со сперматозоидами и оплодотворения. Затем слизь опять густеет.
Перед входом во влагалище расположены так называемые бартолиновые железы, вырабатывающие слизь для устранения «сухости влагалища». В момент половой близости выработка смазки резко усиливается, у женщины появляются обильные прозрачные, тянущиеся, как сопли, бели.
Иногда слизистые выделения без запаха могут появиться вне зависимости от фазы цикла как аллергическая реакция на какие-либо продукты или лекарства. Чувствительная репродуктивная система у женщин может отреагировать появлением таких белей на смену окружающей обстановки, климата.
Примечание: Иногда в нормальных слизистых выделениях присутствуют незначительные примеси крови, которые быстро исчезают. Они появляются в момент овуляции (разрыва фолликула), а также в момент внедрения оплодотворенной яйцеклетки в слизистую оболочку матки (эндометрий. Это так называемое имплантационное кровотечение. Кровянистые бели могут быть нормой и в первые месяцы после начала приема противозачаточных таблеток или установки спирали.
Выделения при беременности
Образование слизистых белей возможно также при беременности, когда в организме происходит резкая смена гормонального фона. Если обильная белая слизь не вызывает у женщины дискомфорта и не содержит крови, то ее образование считается нормой. Во втором триместре повышается плотность белей, они становятся вязкими.
Появление примесей крови означает, что по какой-то причине появилась угроза выкидыша или начинаются преждевременные роды. Кровь может появиться при внематочной беременности.
Выделения после родов
После родов выделения постепенно превращаются из обильной кровавой слизи, напоминающей месячные, в тянущиеся бесцветные сопли, не имеющие запаха. Если женщина кормит грудью, то у нее имеются скудные густые прозрачные выделения желтоватого цвета. После восстановления месячных выделения приобретают обычный вид.
Выделения при климаксе
В этот период происходит перестройка гормонального фона в связи с прекращением нормального функционирования яичников. Нормальные слизистые бели становятся скудными. Сухость влагалища, истончение слизистой оболочки нередко приводит к возникновению воспалительных и инфекционных процессов в половых органах. При этом появляются патологические выделения, которые после соответствующего лечения исчезают.
Опасность представляют, как правило, мажущие слизистые бели с кровью. В этом возрасте кровотечения чаще всего являются симптомом раковых заболеваний.
Причины появления патологических белей, напоминающих сопли
Признаками патологии являются:
- наличие у слизи яркой желтой, зеленой, коричневой или серовато-белой окраски;
- появление у прозрачных выделений резкого запаха гнили, прокисшего молока или тухлой рыбы;
- наличие в них прожилок или сгустков крови в течение продолжительного времени;
- пенистая или творожистая консистенция слизи;
- образование слишком большого количества слизи, похожей на водянистые сопли.
Причиной патологии могут быть заболевания половых органов, вызванные проникновением инфекции, возникновением воспалительных процессов, гормональными нарушениями в организме.
Выделения с кровью
Появление кровянистых белей говорит либо о травмировании слизистых оболочек влагалища или вульвы, либо об образовании в половых органах опухолей, участков воспаления с повреждением сосудов.
Заболевания шейки матки (эрозия, дисплазия, лейкоплакия). Все они связаны с повреждением слизистых оболочек, появлением на поверхности шейки язв, трещин, участков ороговения. Они начинают кровоточить при ходьбе, смене положения тела. Симптомом патологий нередко является появление болезненных ощущений и кровянистых выделений во время полового акта. Причиной таких заболеваний становятся гормональные нарушения, повреждение тканей шейки матки во время родов, абортов, гинекологических операций, грубого полового акта.
Миома матки. Это доброкачественная опухоль внутри или на наружной поверхности матки. Патологическое развитие тканей и сосудов приводит к постоянному появлению крови в слизистых белях, которые не имеют отношения к месячным и не связаны с процессами цикла.
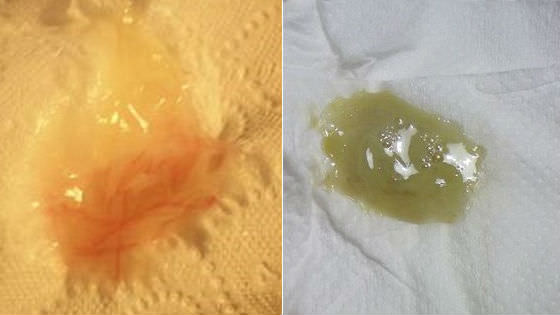
Эндометриоз – неправильное развитие эндометрия, патологическое разрастание сосудистой сети, разбухание слизистой, забрасывание ее частиц в яичники, брюшину и другие органы. При этом заболевании в слизистых выделениях можно увидеть сгустки крови и частиц поврежденного эндометрия. Из-за внутреннего кровотечения они окрашены обычно в коричневый цвет. Могут быть как обильными, так и скудными (мажущими).
Полипы эндометрия или шейки матки представляют собой образования на тонкой ножке, которые легко повреждаются и кровоточат.
Злокачественные опухоли матки или яичников. Прожилки крови и комки появляются из-за разрушения тканей.
Замечание: При появлении доброкачественных или злокачественных новообразований в матке прозрачные слизистые выделения с примесями крови могут переходить в обильные межменструальные маточные кровотечения.
Такие заболевания обычно появляются при возникновении в организме гормональных сдвигов, связанных с возрастом, изменением физиологического состояния, употреблением гормональных препаратов.
Слизистые бели с необычными признаками
Запах и цвет выделений, похожих на сопли, меняется при возникновении в организме воспалительных процессов после оперативного вмешательства, в результате снижения иммунитета, переохлаждения организма, нарушения микрофлоры влагалища из-за приема антибиотиков. Особенность патологических выделений в том, что они появляются вне всякой связи с процессами цикла, продолжаются и после менструации, когда слизь должна быть самой густой и вырабатываться в ничтожном объеме.
Вульвовагинит, цервицит, эндометрит, сальпингоофорит – все это воспалительные заболевания внутренних и наружных половых органов, проявлением которых является наличие обильных зловонных слизистых выделений желтого или зеленого цвета.
Молочница – грибковое поражение влагалища, имеющее яркие симптомы, среди которых изменение характера выделений, появление у них молочно-белой окраски, консистенции и запаха творога.
Венерические заболевания. При этих заболеваниях у женщины характер выделений также меняется: густая тягучая слизь, напоминающая сопли, превращается в обильную пенящуюся жидкую массу серого цвета при хламидиозе, неоднородную, дурно пахнущую серую слизь с желто-зеленым оттенком при гонорее, трихомониазе, генитальном герпесе, микоплазмозе.
Бактериальный вагиноз – нарушение состава микрофлоры во влагалище. Появляются соплеобразные, пахнущие рыбой бели.
При появлении любых признаков патологии в выделениях необходимо побывать на приеме у гинеколога. Здесь будет проведено обследование для выяснения причины, назначено адекватное лечение.
Отсутствие выделений перед менструацией
Врачи говорят, что абсолютно у каждой представительницы слабого пола бывают выделения перед месячными. Они могут быть скудными или обильными. Если слизь отсутствует, может появиться ощущение дискомфорта во влагалище, зуд и раздражение в области половых органов.
Наличие выделений свидетельствует о том, что половая система женщины функционирует должным образом. Это касается и патологических случаев, так как организм все же реагирует на присутствующую проблему. Другое дело, когда нет выделений перед месячными, и не только перед ними, но и после, в частности, даже на протяжении всего менструального цикла.
Само собой, что такая ситуация является аномальной. Отсутствие секрета, защищающего матку и влагалище от инфекций, а также обеспечивающий функцию увлажнения, может приводить к очень серьезным проблемам. Появляется стойкое ощущение сухости, стянутости, жжения и т.д. Женщина чувствует дискомфорт. Может также появиться раздражение тканей половых органов.
Почему нет выделений? Медицине известно достаточное количество провоцирующих факторов:
- гормональные контрацептивы;
- стрессовые ситуации, депрессии;
- чрезмерная, патологическая интимная гигиена, в результате чего искусственно вымывается весь секрет, а новый не успевает образоваться;
- прием антигистаминных препаратов;
- период лактации;
- аллергическая реакция на ежедневные прокладки;
- проблемы с железами, ответственными за выработку цервикальной слизи.
Отвечая на вопрос, могут ли выделения перед месячными пропасть, нельзя не упомянуть и о гормональном фоне. Иногда организм начинает вырабатывать слишком много гестагенов, которые способны угнетать прогестерон. На этом фоне и появляется сухость во влагалище.
Большое значение имеет и менопауза. Приход климактерического периода означает огромные изменения в женском организме. Помимо всего прочего, это также приводит к снижению функциональности эндокринной системы. Вырабатывается меньше гормонов, соответственно, меньше и выделений. Это нормальный процесс, которого нельзя избежать – его можно только облегчить, принимая специальные фармакологические средства.
Бывает так, что слизь есть, но в один момент она почему-то пропадает, но при этом видимых патологических изменений в организме нет. Причина может скрываться в неправильно подобранных средствах для интимной гигиены. Ни в коем случае нельзя пользоваться обычным, тем более щелочным мылом. Только специальные продукты, защищающие микрофлору влагалища, и препятствующие вымыванию природного секрета.
Обратите внимание и на то, какими контрацептивами и смазками вы пользуетесь во время интимной близости. Некоторые из них могут изменять гормональный фон, другие – высушивать влагалище
Все вместе это приводит к существенному ухудшению характера выделений или даже их полному исчезновению.
Очищение легких и бронхов от слизи
Людям, склонным к бронхо-легочным заболеваниям, заядлым курильщикам и астматикам необходимо регулярное очищение от слизистых скоплений.
Помимо приема отхаркивающих фармсредств применяют народные методы, разжижающие секрет и способствующие его выведению:
- Сосновые зеленые шишки промываются, добавляется немного смолы и молоко (0,5 литра). Далее смесь закипает и заливается в термос на 4 часа, процеживается и принимается по 200 мл дважды в день – утром и вечером.
- Смесь овсяных зерен и молока (1:2) варится на медленном огне, до выпаривания 1⁄2 части. Далее овес протирается, полученная смесь употребляется за один прием. Частота приема – трижды в сутки.
- Отвары из отрав, обладающих отхаркивающим действием – бузины, донника, подорожника, солодки, тимьяна и фенхеля, употребляются во внутрь либо применяются ингаляционно.
- Ингаляции с эфирными маслами – кипарисом, кедром, лавандой, чайным деревом и эвкалиптом.
Как вывести из организма излишки слизи
Для поддержания здоровья «отработанная» слизь должна регулярно выводиться из организма. Если по каким-либо причинам этот процесс происходит слишком медленно, можно попытаться его активизировать
Для этого важно ввести в рацион как можно больше сырых фруктов и овощей, отказаться от вредной пищи. Имбирный чай (1 чайная ложка на 500 мл кипятка) или вода с лимонным соком также способствуют выведению лишней мокроты из тела
 Избавиться от ненужной слизи в желудке поможет лимонный сок (из 5 фруктов) смешенный со 150 г измельченного хрена (пить по чайной ложке дважды в день). Очистить от мокрот кишечник легко обычной клизмой.
Избавиться от ненужной слизи в желудке поможет лимонный сок (из 5 фруктов) смешенный со 150 г измельченного хрена (пить по чайной ложке дважды в день). Очистить от мокрот кишечник легко обычной клизмой.
На помощь носоглотке придет полоскание травяным настоем. Для этого надо смешать по 2 части эвкалипта, цветков липы, ромашки и 1 части семян льна. Одну столовую ложку смеси залить стаканом кипятка и полоскать несколько раз в день на протяжении 14 суток.
Для курильщиков, астматиков и людей с хроническими бронхитами важно регулярно очищать от мокроты бронхи и легкие. В этом поможет настой из алоэ и меда, который следует принимать трижды в сутки по чайной ложке (пропорция меда к соку – один к пяти)
Также можно пить чаи и делать ингаляции с применением отхаркивающего травяного сбора. В этих целях подойдут листья подорожника, медуницы, бузины, солодки, почки сосны, плоды фенхеля.
Эффективно выводит слизь из органов дыхания так называемое сосновое молоко. Для его приготовления понадобятся зеленые шишки сосны и кусочек хвойной смолы. Этот хвойный набор заливают молоком, кипятят и настаивают 4 часа в термосе. Принимают дважды в сутки по стакану. Помимо этого существует специальная дыхательная гимнастика, которая поможет избавиться от лишней мокроты в легких.
Удалить слизи из гайморовых пазух можно с помощью ингаляции, паровых ванн и промывания носа раствором морской соли.
При каких заболеваниях случается
Возможные заболевания, влияющие на появление специфической вагинальной жидкости:
- Бактериальный вагиноз. Это патологическое состояние связано с нарушением нормального бактериального баланса во влагалище, что приводит к увеличению численности патогенных бактерий. В норме в слизистой влагалища обитают нейтральные и условно-патогенные микроорганизмы, но при определенных условиях численность вредных бактерий может возрастать. Это одна из наиболее распространенных вагинальных инфекций у женщин детородного возраста. К симптомам болезни относят изменение цвета цервикальной слизи, а также появление специфического запаха. Часто пациентки жалуются на то, что болит низ живота и появляется жжение во время мочеиспускания.
- Вагинальные грибковые инфекции. Это инфекционный процесс связан с распространением патогенного грибка в слизистой оболочке влагалища. Болезнь может сопровождаться появлением беловатой творожной слизи с резким запахом. Кроме того, пациентки могут жаловаться на зуд, отек и боль при мочеиспускании. При заболевании также может наблюдаться образование вагинальной жидкости в виде слизи.
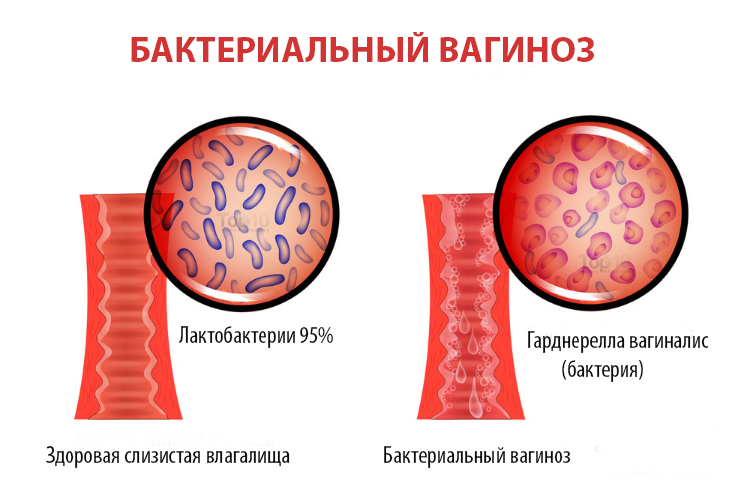 Бактериальный вагиноз (вагинит)
Бактериальный вагиноз (вагинит)
Лечение перечисленных заболеваний приведет к нормализации репродуктивных процессов.
Выделения как сопли могут обнаруживаться и после родов, что связанно с отделением внутриутробной жидкости. Также в редких случаях кровянистые сгустки из влагалища могут говорить о небольшом кровотечении.
Чистка организма в домашних условиях

Несмотря на то, что это специальная чистка, в ней нет ничего специфического. Давайте разберемся, какие существуют продукты, выводящие слизь из организма, и как их использовать, а главное — для чего?
Зачем чистить организм от слизи
Когда в организме скапливается большое количество слизи, он становится благоприятной средой обитания для паразитов и болезнетворных бактерий. Слизь на стенках желудка не дает пище усваиваться напрямую, а шлаки засоряют кровь. Это ухудшает общее состояние, появляется слабость и мешки под глазами.
Избыточный или недостаточный вес становится первым признаком засорения. Если кишечные реснички склеены слизью, в кровь поступает меньшее количество необходимых веществ, и тогда организм начинает их требовать. Появляется постоянное чувство голода.
При сильном загрязнении кишечника начинаются воспалительные процессы: гастриты, колиты, язвы. Слизь поднимается выше и засоряет дыхательные пути. Чаще всего она прозрачная, но при большом скоплении может быть коричневой или зеленоватой. Ее путают с соплями, пытаются лечить каплями, но это ошибочно.
Более того, при смене рациона с вареного на сырой, начинается детоксикация организма. При этом поднимается температура, начинается кашель, и эти симптомы очень легко спутать с признаками простудного заболевания. Чтобы не перегружать свое тело ненужными отходами, необходимо проводить чистку организма два раза в год.
Очищение желудка и кишечника
Слизь в желудке копится очень быстро. Для того чтобы избавиться от нее, используйте свежий имбирь. Он выводит токсины и успешно борется с воспалительными процессами. Положите в кружку чайную ложку тертого имбиря, залейте его кипятком, а когда вода немного остынет добавьте сок одной дольки лимона. Растяните прием напитка на весь день: по паре глотков утром, днем и вечером за полчаса до еды.

Не менее действенный способ — прочищение физического характера. Проглотите одну чайную ложку перца горошком между обедом и ужином, пропуская полдник. Мелкий горошек разжижает слизь на стенках кишечника. Похожий эффект получится, если вы введете в свой постоянный рацион орехи.

Льняная мука тоже используется для очищения желудка от слизи. Она выступает в роли сорбента, борется с вирусами и паразитами, регулирует липидный обмен. Чайную ложку льняной муки перемешайте со 100 г любого кисломолочного продукта и употребляйте вместо завтрака в течение недели. Со второй недели используйте уже две ложки на 100 г продукта. Обычно курса из двух недель вполне достаточно.
Очищение дыхательной системы
Скопление слизи в дыхательной системе может иметь постинфекционный или аллергический характер. Иногда повышенное выделение слизи связано с попыткой организма защититься от аллергенов и неблагоприятных факторов. Зачастую это также связано с рационом или деформацией носовой перегородки. Слизь в горле способна вызывать кашель, а налипание этого вещества в горле нередко сопровождается изжогой.
Чтобы избавиться от слизи в легких и носоглотке, рекомендуем делать полоскания содовым раствором. Постарайтесь ограничить контакт с дымом и бытовой химией, которые могут послужить раздражителями. Не менее хороши ингаляции с эвкалиптовым маслом.

Измените свое меню. Употребляйте острую и жирную пищу по минимуму, включите в рацион как можно больше продуктов, которые содержат витамины С и Е. Не ешьте перед сном, чтобы наутро не чувствовать ком в горле!
В борьбе со скоплением слизи хорошо помогает дыхательная гимнастика.
Следя за своим питанием и проводя подобные лечебные процедуры, вы убережете себя от развития серьезных патологий
Помните, что для чистки организма очень важно добавлять в рацион как можно больше сырой пищи, и соблюдайте водный режим
Поспешите поделиться этой важной информацией с близкими людьми!
Белые выделения из влагалища
Внешний вид отделяемого влагалища не всегда достоверно может указать на истинную причину его появления
Физиологические выделения из влагалища иногда имеют беловатый оттенок, но из-за их незначительного количества женщина может не знать, как они выглядят, и начинает обращать на них внимание только в том случае, когда их количество увеличивается на фоне естественных причин: в середине менструального цикла, после стресса или интимной близости и так далее. Как правило, в таких случаях помимо выделений пациентку не беспокоят никакие другие субъективные ощущения, и после обследования установить наличие патологического процесса не удается
У беременных женщин физиологические выделения перед родами становятся беловатыми, обильными и более густыми. В отличие от белей они не сопровождаются дискомфортом и не требуют лечения.
Заподозрить патологический процесс можно в том случае, если пациентка жалуется на нетипично густые и неприятные выделения из влагалища белого цвета на фоне зуда, жжения или чувства дискомфорта. Такие выделения чаще всего указывают на чрезмерное размножение грибковой микрофлоры, то есть на появление влагалищного кандидоза. Источником заболевания являются грибы Candida. В небольших количествах они могут присутствовать во влагалище, а их рост сдерживают лактобактерии. Если нормальный состав влагалищной микрофлоры нарушается, грибы начинают активно вегетировать, вытесняя полезные микроорганизмы.
Влагалищный кандидоз сопровождается характерными симптомами. Пациентки жалуются на обильные и густые вагинальные выделения белого цвета. Характерные белые включения в виде крошек или хлопьев придают белям при кандидозе сходство с творогом либо прокисшим молоком (отсюда второе название заболевания – «молочница»). Выделения всегда сопровождаются сильным зудом, который усиливается к вечеру и часто не стихает всю ночь, не позволяя женщине отдохнуть.
При осмотре слизистая оболочка влагалища всегда имеет признаки выраженного воспаления (отек и покраснение) с характерными белыми «пленками». Попытки удалить такой налет сопровождаются сильной травматизацией слизистой и появлением крови. Обильные выделения раздражают воспаленную слизистую влагалища и вульвы, вызывая ощущение жжения. Если воспалительный процесс переходит на мочеиспускательный канал, у пациентки могут появиться жалобы, связанные с расстройством мочеиспускания.
Нередко пациентки с вагинальным кандидозом могут четко указать причину появления белей. Самой частой из них является неправильный прием антибиотиков.
Вагинальный кандидоз может иметь и хроническую форму, тогда все симптомы выражены слабо, и на первое место выходят жалобы на творожистые белые бели (иногда даже без зуда).
Диагноз вагинального кандидоза обычно не вызывает затруднений. Наличие творожистых выделений, характерные признаки грибкового воспаления во влагалище и обнаружение грибов Candida в мазках позволяют быстро поставить правильный диагноз.
Терапия кандидозного поражения влагалища заключается в применении противогрибковых препаратов и восстановление нормального pH влагалища. Успешное лечение кандидоза не гарантирует рецидива заболевания.
Местная терапия инфекционно-воспалительных заболеваний женской половой системы не только позволяет уничтожить болезнетворные микроорганизмы, но и неизбежно приводит к нарушению баланса полезной микрофлоры влагалища и снижению местного иммунитета. Если не произвести быстрое восстановление лактофлоры, возможна активация условно патогенной микрофлоры, которая приведет к обострению молочницы или бактериальных инфекций. По той же причине может быть недостаточно эффективной и противогрибковая терапия вагинального кандидоза
Поэтому важно после первого этапа лечения, направленного на уничтожение инфекции, провести второй этап — восстановить баланс полезной микрофлоры при помощи капсул Лактожиналь*. Это единственный зарегистрированный на территории Российской федерации препарат-трибиотик
Лактожиналь быстро восстанавливает рH, микрофлору влагалищаи надолго защищает от повторного обострения бактериального вагиноза и молочницы. Двухступенчатая терапия в последнее время стала золотым стандартом лечения состояний, сопровождающихся паталогическими выделениями. Многие специалисты уверены, что только такой метод позволяет обеспечить выраженный и долговременный лечебный эффект, укрепить местный иммунитет что служит профилактикой последующих обострений.
Последнее дело Робера Ледру
Пожалуй, самое необычное убийство во сне расследовал парижский детектив Робер Ледру. Оно произошло в 1867 году, когда сыщик восстанавливал здоровье в Гавре после тяжелого дела, которое довело его до нервного срыва.
Мужчина, в котором опознали мелкого парижского коммерсанта Андре Моне, был застрелен в упор. Он приехал на море в отпуск, ночью пошел гулять по пляжу и перед гибелью разделся, чтобы искупаться — его одежда и вещи были аккуратно сложены на песке рядом с телом. Рядом сохранились следы неизвестного мужчины — по всей видимости, убийцы.
Местные жандармы зашли в тупик: они не могли взять в толк, кто мог убить приезжего. Моне был небогат, вел тихую жизнь и не имел врагов даже в родном Париже, а в Гавре — тем более. Версия о вооруженном ограблении отпала, когда выяснилось, что у него ничего не пропало.
Улики, которые оставил преступник, не добавляли ясности. Судя по следам, он был разутый, а на его ногах были носки, то есть узнать его по ботинкам было невозможно. Пуля тоже не могла служить приметой. Злоумышленник стрелял из «Парабеллума» — одного из самых распространенных пистолетов того времени.
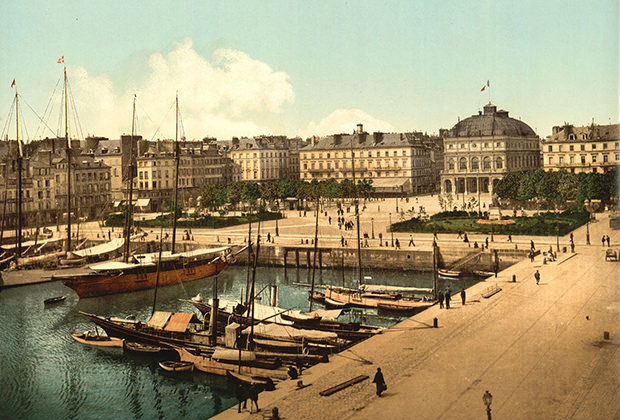
Гавр в конце XIX века. Фото: loc.gov
Именно тогда к расследованию решили подключить Робера Ледру — звезду столичного сыска, который раскрывал и не такие загадки. Он пришел на место преступления, достал лупу и внимательно осмотрел следы. Судя по отпечатку ступни, у преступника недоставало пальца на правой ноге.
Это открытие произвело на Ледру неожиданный эффект: он побледнел и начал снимать собственные ботинки. На глазах пораженных гаврских жандармов он оставил след в песке, а затем тщательно сравнил отпечаток своей ноги с отпечатком ноги убийцы. После этого сыщик попросил пулю, которой был убит Моне, и, не говоря ни слова, вернулся в гостиницу.
Оказавшись в номере, Ледру достал свой пистолет — это был «Парабеллум». Он выстрелил в подушку, нашел пулю и под лупой сравнил бороздки на ней и на пуле с места преступления. Его опасения подтвердились.
Сыщик немедленно вернулся в Париж для отчета перед начальством. «Я нашел убийцу и доказательства его вины, но не могу определить мотив, — объявил Ледру и положил на стол пули и фотографии следов. — Это я убил Андре Моне». Все сходилось: след сыщика полностью совпадал со следом злоумышленника, а бороздки на пуле с пляжа в Гавре подтверждали, что выстрел был совершен из его пистолета.
Проблема заключалась в том, что Ледру не помнил ни пляжа, ни Моне, ни самого убийства. С его точки зрения, он проспал всю ночь в собственной кровати. Объяснить произошедшее можно было только сомнамбулизмом. Ледру, не пробуждаясь, сходил на пляж, застрелил несчастного коммерсанта, благополучно вернулся в номер и продолжил спать.
Суд оправдал Ледру, однако он считал себя опасным для общества и укрылся на уединенной ферме под Парижем. Остаток жизни он провел там под охраной и присмотром медсестер.
Во время беременности и после родов
Очень часто выделения в виде слизи из влагалища являются вестниками наступившей беременности, особенно, если при этом отмечается задержка менструации. Появляются они в результате активного продуцирования так называемых гормонов «беременности» и могут наблюдаться в течение всего первого триместра.
Во втором триместре белые слизистые выделения становятся менее обильными, но не исчезают полностью. Они выделяются в небольших количествах и также могут оставлять на трусиках желтые или белые следы. В начале третьего триместра прозрачные выделения без запаха вновь усиливаются. Особенно много их становится на 38-40 неделе беременности, что обуславливается подготовкой организма к предстоящим родам.
Появление слизистого липкого сгустка, похожего на мокроту, в конце беременности указывает на отхождение пробки. У всех женщин этот процесс занимает разное время. У некоторых пробка может выйти полностью за пару часов, а у других она выходит на протяжении нескольких дней. Но в любом случае, если во время выделения обильной слизи у женщин болит низ живота, нужно незамедлительно вызывать бригаду скорой помощи. Роды могу начаться в любой момент!

У родившей женщины также может выделяться слизь из влагалища на протяжении нескольких недель после родов. Она содержит в себе прожилки крови, что является вполне естественным. В этот период происходит активное сокращение матки после родов и очищение репродуктивных органов, что и проявляется подобными симптомами.
Если после родов, когда уже прошло достаточно много времени (больше 2 месяцев), из влагалища выделяется слизь с кровью и ее количество не уменьшается, нужно обязательно посетить гинеколога. Иногда такое явление свидетельствует о цирвиците. Это заболевание характеризуется воспалением слизистой канала шейки матки и плохом ее заживлении после родов. Проявляется выделением слизи и болями в животе, которые могут периодически усиливаться и стихать.

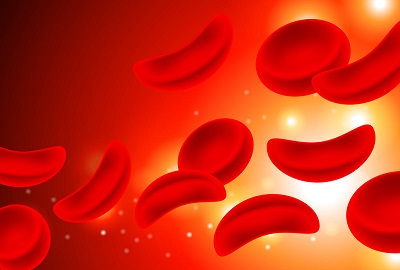
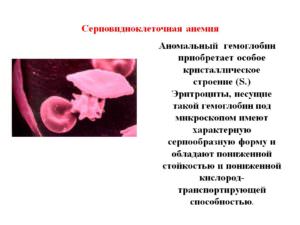 Эффективных средств лечения, дающих возможность полноценного избавления от этой болезни – не существует. Помочь больному можно только путем предотвращения увеличения количества видоизмененных эритроцитов. Кром того, нужно вовремя купировать внешние признаки болезни.
Эффективных средств лечения, дающих возможность полноценного избавления от этой болезни – не существует. Помочь больному можно только путем предотвращения увеличения количества видоизмененных эритроцитов. Кром того, нужно вовремя купировать внешние признаки болезни.
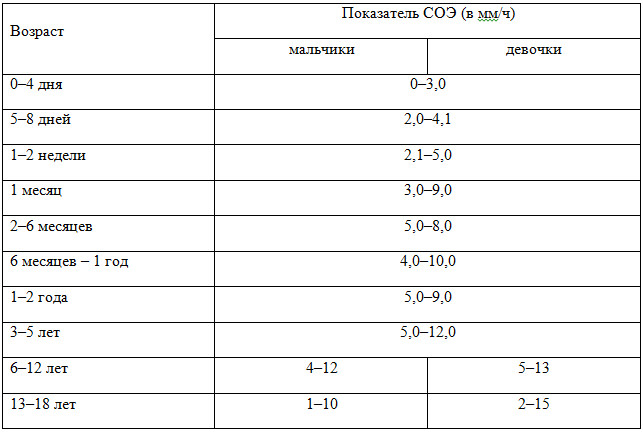
 Состояние плазмы и эритроцитов влияет на СОЭ: концентрация, вязкость, рН, гемоглобин, содержание микроэлементов. По изменению этих характеристик врачи судят о развитии патологии на самых ранних стадиях, что особенно ценно у новорожденных и грудничков. Но СОЭ у ребенка в 3 года и в 5 лет разнятся, они априори должны означать разные возрастные особенности детского организма, поэтому, обычно детям самого разного возраста назначают анализ крови на СОЭ при профилактических осмотрах, чтобы не пропустить дебют болезни. Кроме того, СОЭ информативна при подозрении на аппендицит, ее используют в дифференциальной диагностике опухолей, заболеваний сердца, почек, аутоиммунных патологических процессах.
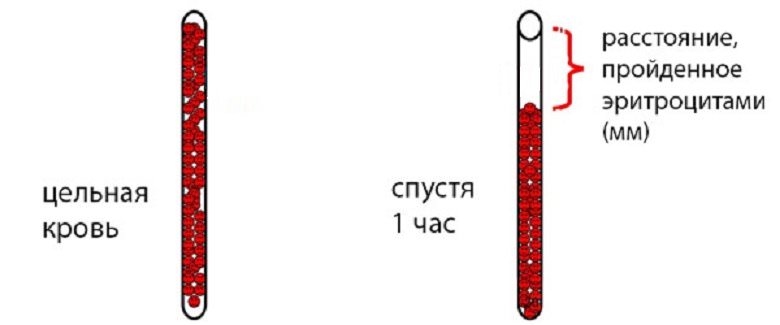
Состояние плазмы и эритроцитов влияет на СОЭ: концентрация, вязкость, рН, гемоглобин, содержание микроэлементов. По изменению этих характеристик врачи судят о развитии патологии на самых ранних стадиях, что особенно ценно у новорожденных и грудничков. Но СОЭ у ребенка в 3 года и в 5 лет разнятся, они априори должны означать разные возрастные особенности детского организма, поэтому, обычно детям самого разного возраста назначают анализ крови на СОЭ при профилактических осмотрах, чтобы не пропустить дебют болезни. Кроме того, СОЭ информативна при подозрении на аппендицит, ее используют в дифференциальной диагностике опухолей, заболеваний сердца, почек, аутоиммунных патологических процессах.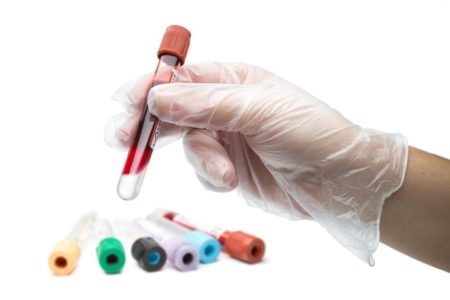 Методика определения показателей СОЭ по Вестергрену
Методика определения показателей СОЭ по Вестергрену Прорезывание зубов у ребенка
Прорезывание зубов у ребенка
 Простуда и повышенный СОЭ
Простуда и повышенный СОЭ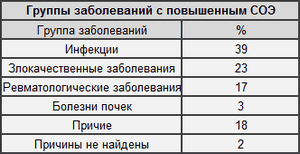 Причины повышения
Причины повышения Цель
Цель Рак молочной железы
Рак молочной железы Расшифровка анализа
Расшифровка анализа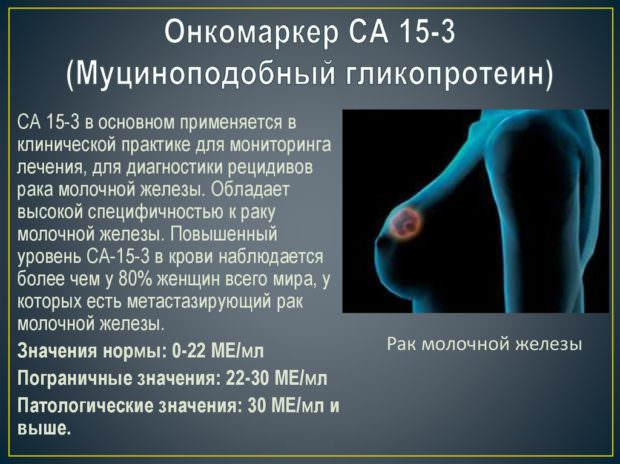 Онкомаркер СА 15-3
Онкомаркер СА 15-3

 Онкомаркеры представляют собой молекулы, циркулирующие в крови. Присутствие их само по себе не указывает на наличие онкологического заболевания, пока их количество в крови не превышает норму. Повышенные уровни опухолевых маркеров также не обязательно означают наличие карциномы. Более высокими концентрациями определенных маркеров сопровождаются воспалительные заболевания, такие как болезни печени, почек и поджелудочной железы. Тем не менее, повышение онкомаркеров должно всегда приводить к дополнительному обследованию, чтобы исключить злокачественный процесс.
Онкомаркеры представляют собой молекулы, циркулирующие в крови. Присутствие их само по себе не указывает на наличие онкологического заболевания, пока их количество в крови не превышает норму. Повышенные уровни опухолевых маркеров также не обязательно означают наличие карциномы. Более высокими концентрациями определенных маркеров сопровождаются воспалительные заболевания, такие как болезни печени, почек и поджелудочной железы. Тем не менее, повышение онкомаркеров должно всегда приводить к дополнительному обследованию, чтобы исключить злокачественный процесс. Для определения уровня онкомаркера Са 15-3 в организме, необходимо провести анализ крови. Для исследования набирается венозная кровь. Правила подготовки к сдаче анализа не сложны: забор проводится преимущественно в утренние часы, натощак, за 30 минут до исследования необходимо отказаться от курения, а непосредственно перед ним лучше ограничить физические нагрузки, во избежание искажения результата. Отказаться от алкогольных напитков следует за стуки. Менструация у женщин — повод отложить исследование на 5-6 дней, до ее окончания. Наличие в организме очагов гнойной инфекции, накануне перенесенные хирургические вмешательства- показания к отсрочке анализа. Пить воду перед сдачей крови не запрещается.
Для определения уровня онкомаркера Са 15-3 в организме, необходимо провести анализ крови. Для исследования набирается венозная кровь. Правила подготовки к сдаче анализа не сложны: забор проводится преимущественно в утренние часы, натощак, за 30 минут до исследования необходимо отказаться от курения, а непосредственно перед ним лучше ограничить физические нагрузки, во избежание искажения результата. Отказаться от алкогольных напитков следует за стуки. Менструация у женщин — повод отложить исследование на 5-6 дней, до ее окончания. Наличие в организме очагов гнойной инфекции, накануне перенесенные хирургические вмешательства- показания к отсрочке анализа. Пить воду перед сдачей крови не запрещается.



 Побочные эффекты включают головную боль, покраснение кожи, сухость во рту, диспепсию, нарушение кроветворения, аллергические реакции. Препарат противопоказан при инфаркте миокарда, геморрагическом инсульте, беременности и лактации. Его не назначают при выраженном атеросклерозе и значительной артериальной гипотензии, язвенной болезни желудка и 12-перстной кишки, печеночной и почечной недостаточности.
Побочные эффекты включают головную боль, покраснение кожи, сухость во рту, диспепсию, нарушение кроветворения, аллергические реакции. Препарат противопоказан при инфаркте миокарда, геморрагическом инсульте, беременности и лактации. Его не назначают при выраженном атеросклерозе и значительной артериальной гипотензии, язвенной болезни желудка и 12-перстной кишки, печеночной и почечной недостаточности. Кальция добезилат по механизму действия напоминает этамзилат. Он более эффективно нормализует состояние сосудистых стенок, улучшает микроциркуляцию и лимфоотток, снижает агрегацию тромбоцитов. Препарат назначается при любых состояниях, сопровождающихся нарушением микроциркуляции: диабетической ангиопатии, варикозе, трофических язвах, геморрагическом синдроме. При его использовании возможно развитие тошноты, головной боли, аллергических реакций. Лекарство противопоказано при беременности и кровотечениях, вызванных приемом антикоагулянтов.
Кальция добезилат по механизму действия напоминает этамзилат. Он более эффективно нормализует состояние сосудистых стенок, улучшает микроциркуляцию и лимфоотток, снижает агрегацию тромбоцитов. Препарат назначается при любых состояниях, сопровождающихся нарушением микроциркуляции: диабетической ангиопатии, варикозе, трофических язвах, геморрагическом синдроме. При его использовании возможно развитие тошноты, головной боли, аллергических реакций. Лекарство противопоказано при беременности и кровотечениях, вызванных приемом антикоагулянтов.

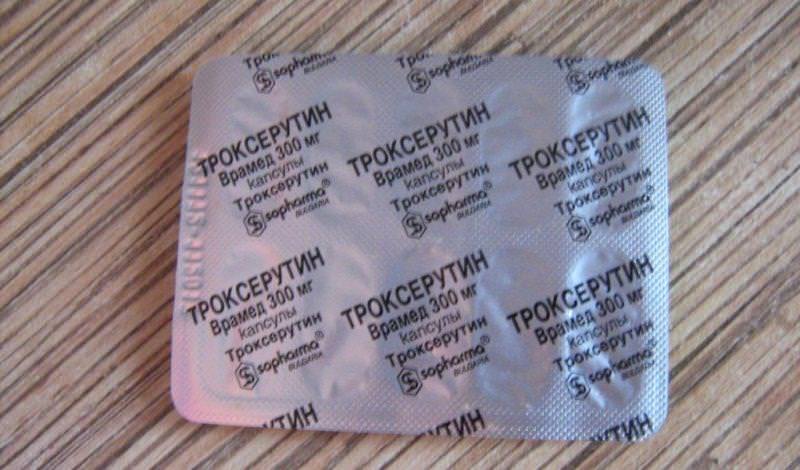





 При варикозе, поражающем вены нижних конечностей, широко применяются галеновые препараты, получаемые из листьев, плодов и коры конского каштана. Эти средства содержат биологически активные соединения – эсцин, сапонины, флавоноиды и другие. Эти вещества снижают проницаемость стенок капилляров и мелких вен для жидкости, в результате чего подавляется экссудация (пропотевание) воды из сосудов в ткани. При этом уменьшается отечность, повышается прочность сосудистых стенок.
При варикозе, поражающем вены нижних конечностей, широко применяются галеновые препараты, получаемые из листьев, плодов и коры конского каштана. Эти средства содержат биологически активные соединения – эсцин, сапонины, флавоноиды и другие. Эти вещества снижают проницаемость стенок капилляров и мелких вен для жидкости, в результате чего подавляется экссудация (пропотевание) воды из сосудов в ткани. При этом уменьшается отечность, повышается прочность сосудистых стенок. Трибенозид (гливенол, трибенол) повышает тонус вен, нормализует микроциркуляцию, уменьшает проницаемость стенок мелких сосудов. Он является антагонистом брадикинина и серотонина, вызывающих отек и повреждение внутренней оболочки сосудов – эндотелия. Назначается это лекарство при венозном застое, вызванном варикозной болезнью вен, флебитом, геморроем. Побочные эффекты – тошнота, боль в животе, кожный зуд. Препарат не назначается в первом триместре беременности.
Трибенозид (гливенол, трибенол) повышает тонус вен, нормализует микроциркуляцию, уменьшает проницаемость стенок мелких сосудов. Он является антагонистом брадикинина и серотонина, вызывающих отек и повреждение внутренней оболочки сосудов – эндотелия. Назначается это лекарство при венозном застое, вызванном варикозной болезнью вен, флебитом, геморроем. Побочные эффекты – тошнота, боль в животе, кожный зуд. Препарат не назначается в первом триместре беременности.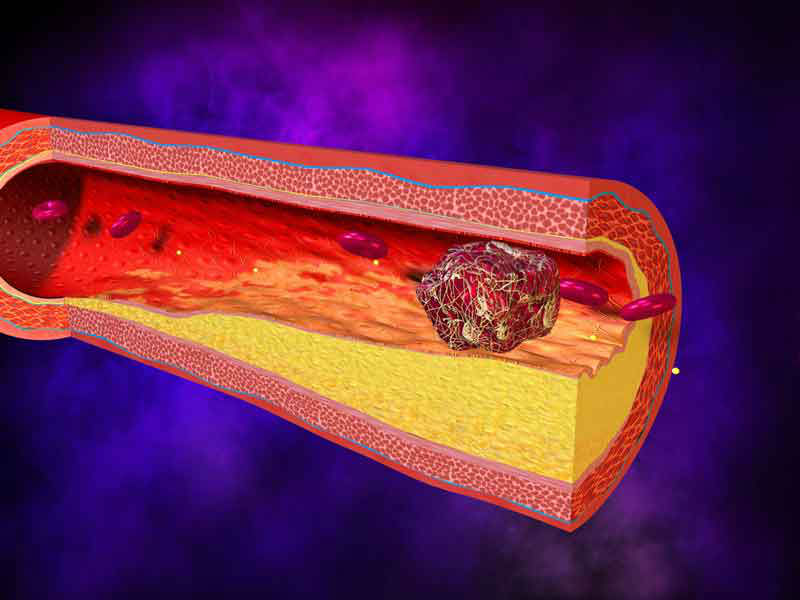 Тромбообразование зависит не только от склеивания тромбоцитов, но и от потери способности к выработке внутренней оболочкой сосуда противосвертывающих веществ
Тромбообразование зависит не только от склеивания тромбоцитов, но и от потери способности к выработке внутренней оболочкой сосуда противосвертывающих веществ




 Лечение аритмии начинается с устранения вероятных факторов
Лечение аритмии начинается с устранения вероятных факторов
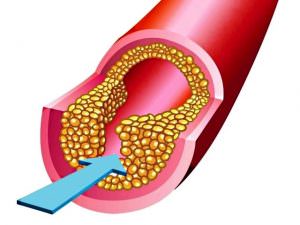
 Аритмия может привести к инсульту
Аритмия может привести к инсульту Антикоагулянты выпускают в двух формах
Антикоагулянты выпускают в двух формах







 Так как химиопрепараты часто воздействуют на кровеносную систему, то одним из наиболее распространенных симптомов является снижение уровня иммунной защиты, то есть уменьшение количества защитных клеток крови – лейкоцитов.
Так как химиопрепараты часто воздействуют на кровеносную систему, то одним из наиболее распространенных симптомов является снижение уровня иммунной защиты, то есть уменьшение количества защитных клеток крови – лейкоцитов.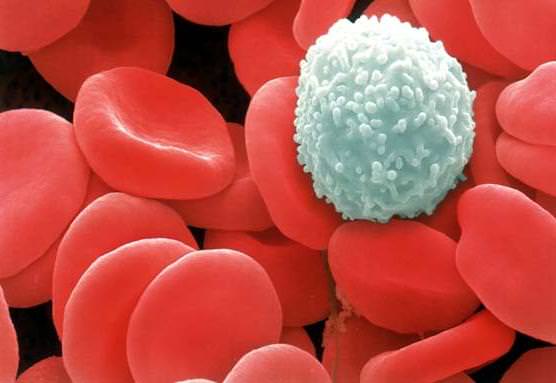
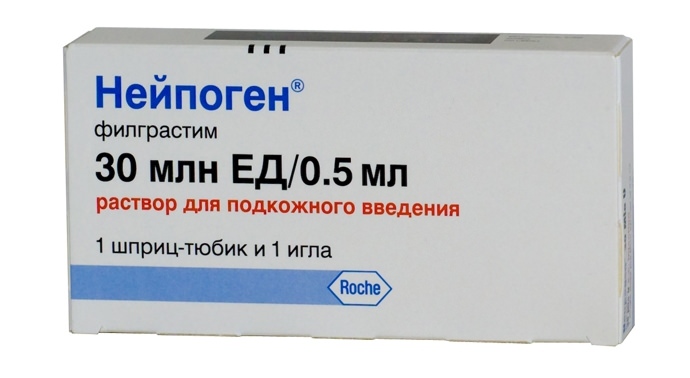
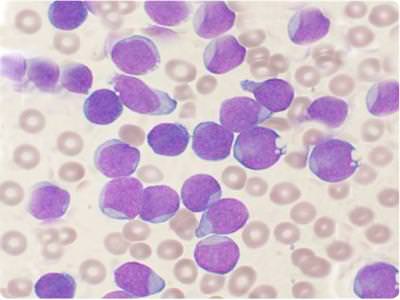 Как поднять лейкоциты после химии народными средствами? Народная медицина рекомендует использовать в течение месяца настой донника. Выпивайте это средство несколько раз в день по четверти стакана перед сном, и ваша лейкоцитарная формула спустя месяц восстановится до нормы.
Как поднять лейкоциты после химии народными средствами? Народная медицина рекомендует использовать в течение месяца настой донника. Выпивайте это средство несколько раз в день по четверти стакана перед сном, и ваша лейкоцитарная формула спустя месяц восстановится до нормы. Лейкопению нельзя считать самостоятельным заболеванием. Чтобы привести показатель лейкоцитов в норму, требуется устранить причину, вызвавшую снижение белых телец крови. Выяснить ее можно только после полного обследования организма.
Лейкопению нельзя считать самостоятельным заболеванием. Чтобы привести показатель лейкоцитов в норму, требуется устранить причину, вызвавшую снижение белых телец крови. Выяснить ее можно только после полного обследования организма.







 Различают два вида амнезии:
Различают два вида амнезии: Стоит отметить, что если потеря памяти является следствием других, менее серьезных, патологий, все равно следует обратиться к специалисту. Заниматься самолечением крайне опасно. Поскольку употребление неверно подобранных медикаментов может усугубить ситуацию и негативно отразиться на работе центральной нервной системы.
Стоит отметить, что если потеря памяти является следствием других, менее серьезных, патологий, все равно следует обратиться к специалисту. Заниматься самолечением крайне опасно. Поскольку употребление неверно подобранных медикаментов может усугубить ситуацию и негативно отразиться на работе центральной нервной системы.