Плазматические клетки в общем анализе крови взрослого человека
Солитарная плазмоцитома причины, симптомы, диагностика и лечение
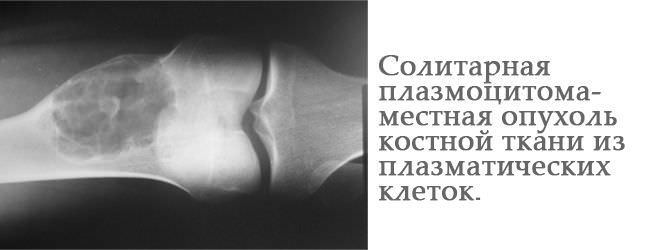
Солитарная плазмоцитома — опухоль из плазматических клеток, представленная, в отличие от множественной миеломы, одним-единственным очагом в кости или мягкой ткани.
Синонимы: локализированная злокачественная плазмоклеточная опухоль, плазмоцитома, солитарная миелома, localized malignant plasma cell tumour NOS, plasmacytoma NOS, solitary myeloma.
Мутированные клетки — плазмоциты — такие же как и при множественной миеломе, но формируют отграниченное повреждение в кости не вовлекая в процесс весь организм.
Распространенность
- плазмоцитома относится к редким видам опухолей
- костная форма составляет 3-5% от всех новообразований из плазматических клеток
- средний возраст заболевших 55 лет, у мужчин в 2 преобладает костная и в 3 — мягкотканная формы плазмоцитомы
- выживаемость 7-12 лет
- солитарная плазмоцитома кости или костная форма находится в костной ткани аксиального скелета — в позвоночнике, грудине, ребрах, плечевой, бедренной, локтевой, большеберцовой или малоберцовой костях
- мягкотканная или внекостномозговая плазмоцитома мягких тканей — в 85% случаев расположена в дыхательных путях (носовая полость, синусы, носоглотка, гортань), значительно реже в желудочно-кишечном тракте, щитовидной железе или любой другой ткани
- множественные солитарные плазмоцитомы — несколько отдельных узлов первичной опухоли или рецидив предшествующей солитарной плазмоцитомы
- костная форма — выраженная боль в пораженной области, очаг в позвонке проявится сдавлением спинного мозга или патологическим переломом позвонка
- внекостномозговая форма плазмоцитомы в дыхательных путях — кровохарканье, кровотечения из носа, постоянное выделение слизи из носа, заложенность носа, иногда можно прощупать опухолевые массы
Диагностика
Принципиальное отличие плазмоцитомы от множественной миеломы — здоровый костный мозг и единый четко отделенный очаг в тканях.
Виды анализов и обследований такие же как и при множественной миеломе.
- общий анализ крови, СОЭ, С-реактивный белок, креатинин, общий белок, кальций, бета-2-микроглобулин, ЛДГ — лактатдегидрогеназа, вязкость крови — в пределах нормы
- общий анализ мочи, анализ мочи на белок Бенс-Джонса — в норме
- электрофорез белков крови с иммунофиксацией для выявления парапротеина — М-белок 60% костных форм и 25% внекостных
- рентген костей — череп, позвоночник (шейный, грудной, поясничный отделы и крестец), ребра и грудина, плечевая и бедреная кости, таз — в зависимости от расположения плазмоцитомы
- магнито-резонансная томография (МРТ), компьютерная томография (КТ) и ПЭТ-КТ (позитронно-эмиссионная томография) — достоверный способ выявления солитарной плазмоцитомы как в костях, так и в мягких тканях
- стернальная пункция или трепанобиопсия — взятие образца костного мозга для анализа — число плазмоцитов до 5%
- прицельная биопсия из очага в кости с гистологическим исследованием материала, когда диагноз не ясен
Критерии диагноза солитарной плазмоцитомы кости
— до начала лечения
- на рентгенологическом снимке всего скелета только один очаг, что подтверждают другие исследования (МРТ, КТ, ПЭТ-КТ)
- гистологически доказана опухоль из плазмоцитов в обнаруженном очаге
- результаты анализа костного мозга в пределах нормы (плазмоциты до 5%)
- нет анемии, кальций и креатинин в норме
- концентрация М-протеина IgG до 35 г/л, IgA до 20 г/л, выделение белка Бенс-Джонса с мочой менее 1 грамма за сутки
— после лечения
- исчезновение М-протеина после местного (!) лечения (облучения или операции)
- концентрация иммуноглобулинов в крови в норме
Солитарная плазмоцитома чувствительна к лучевой терапии — лечению ионизирующим излучением. Облучают очаг и 2 см окружающей здоровой ткани.
Лучевая терапия костной плазмоцитомы
- 40 Грей в 20 фракциях на очаг до 5 см
- 50 Грей в 25 фракциях очаг более 5 см
Очаги размером более 5 см устойчивы к лечению, чаще рецидивируют и поэтому лечение агрессивнее.
Очаг 5-10 см может распространяться, в таком случае радиотерапию комбинируют с химиотерапией — как в лечении множественной миеломы.
Оперируют плазмоцитому редко.
Осложнения и последствия
30–50% плазмоцитом мягких тканей переходят в множественную миелому в течение 1,5–2,5 лет, костные — спустя 2-4 года.
Что делать при повышении плазмоцитов у ребенка
Если после сдачи крови лейкоцитарная формула показала у ребенка большой процент плазматических клеток, родителям следует взять бланк анализа и отправиться вместе с дочкой или сыном к педиатру.
Врач оценит всю лейкоцитарную формулу, другие параметры общего анализа крови, а также имеющиеся жалобы и перенесенные болезни. При необходимости он назначит ряд дополнительных обследований. В результате будет понятно, почему плазмоцитов оказалось больше нормы, а после лечения основной болезни такие клетки снизятся до нормального показателя.
Наличие в крови плазматических клеток свидетельствует о том, что в организме человека протекает процесс воспаления в результате инфицирования либо заболевание было перенесено совсем недавно. Высококвалифицированный врач способен быстро и точно диагностировать причину выработки плазменных клеток, а соответственно назначить правильное лечение.
Плазменные клетки вырабатываются из В-лимфоцитов. Расположены плазмоциты в селезенке, костном мозге и лимфатических узлах. Их появление происходит в результате реакции организма на внешние раздражители.
Выработка антител проходит следующими этапами:
при возникновении процесса воспаления в организме, мозг подает В-лимфоцитам сигнал, для борьбы с инфекцией;
далее В-лимфоциты попадают в лимфоузлы, переходя в плазмоцит, требуемый для избавления от проблемы;
затем начинается выработка антигена, необходимого для борьбы с инфекцией.
Срок жизни плазматических клеток составляет примерно 4-5 дней, но встречаются клетки, способные пребывать в стадии ожидания и жить более длительный период. В исключительных случаях срок пребывания в костном мозге плазмоцитов может достигать полувека. Благодаря этому вырабатывается иммунитет к инфекциям. При отсутствии патологий у взрослых людей в общем анализе плазменных клеток не будет обнаружено. Редко может встречаться их наличие у ребенка.
Если же плазмоциты обнаружены в крови, то это значит, что в организме взрослого человека или ребенка в данный момент протекает воспалительный процесс, вызванный инфекцией либо заболевание было перенесено совсем недавно. К таким болезням можно отнести: онкологические болезни, простудные инфекции, мононуклеоз, дисбактериоз, аутоиммунные нарушения и другие патологии при которых организм вырабатывает плазмоциты
. Если в анализе обнаружена 1 или 2 плазменные клетки, то поводов для волнения нет. При большем количестве требуется провести дополнительное обследование организма и подобрать подходящее лечение.
Лечение
Для лечения назначают:
Пролиферирующая плазматическая клетка в определенной мере чувствительна к действию лучевой терапии. Существует зависимость от степени зрелости клеток, кроме того, – выявлены индивидуальные различия. Учитывая эти факторы, следует исходить из индивидуальной дозы лучевой терапии. В целом она составляет 2000-3500 рад.
Среди лечебных мероприятий первое место занимает химиотерапия. При лечении цитостатиками наиболее выраженный клинический эффект был получен с помощью сарколизина и мельфалана. В первые 4 дня назначают 0,25 мг/кг мельфалана+2 мг/кг преднизолона, в последующие 4 дня – только преднизолон в постепенно снижающихся дозах (1,5-1,0-0,5-0,25 мг/кг). Второй цикл проводят с перерывом примерно в 6 недель. По мере необходимости используют мельфалан с постепенным повышением дозы на 0,05 мг/кг. Лечение проводят под контролем клинического анализа крови, вносят коррективы при уменьшении содержания лейкоцитов до 3000/мкл.
Менее эффективен циклофосфамид. На фоне этой терапии течение болезни может значительно варьировать. При использовании двух указанных алкилирующих средств иногда спустя 4 года возникает эффект истечения, когда опухоль все меньше проявляет свои свойства, что отчасти связывают с угнетением процессов дифференцировки и пролиферации. Четкой корреляции между типом плазмоцитомы и действием цитотоксической терапии не установлено. Ремиссии наступают в 60-70% случаев и могут продолжаться несколько лет. Лечение цитостатиками позволяет продлить срок жизни больного с 17 до 31-50 мес. Однако оно сопряжено с реальной опасностью развития лейкоза (2-6%). Факт развития резистентности к препаратам послужил причиной поиска оптимальной комбинированной терапии. В рамках этой проблемы, актуальной для клиники других лимфопролиферативных заболеваний были разработаны программы, состоящие из циклофосфамида, кармустина, ломустина и преднизолона. С известным успехом используют Doxorubicin, Vinkristin и другие препараты и их комплексы. Примерно у 60% больных комбинированная терапия приводит к снижению на 75% размеров опухолевой массы с соответствующим клиническим улучшением. С помощью интерферона в отдельных случаях была достигнута временная ремиссия.
Признаком терапевтического эффекта служит снижение концентрации М-протеина
Важно также определение содержания румикроглобулина и белка Бенс-Джонса, а также В-лимфоцитов периферической крови. Первый параметр в связи с коротким периодом полураспада (8-12 час) значительно изменяется уже через несколько дней, а парапротеин (период полураспада 15- 20 час) лишь через несколько недель
Особый интерес среди В-клеток периферической крови представляют моноклональные пролиферирующие клетки. Регулярный контроль за этими показателями служит условием оптимальной терапии. В качестве критериев ремиссии предлагают следующее:
– уменьшение опухолевой массы более чем на 75%,
– снижение концентрации парапротеина до 25%,
– снижение уровня протеинурии   Бенс-Джонса   более чем на 90%.
Симптомы
Экстрамедуллярная миелома кожи (плазмоцитома) в отличие от миеломной болезни протекает без специфического для данного заболевания поражения костного мозга, а также других органов, которые обычно вовлечены в системный процесс (селезенка, лимфатические узлы). Поражение кожи при экстрамедуллярных миеломах встречается в 4% случаев. В то же время известны наблюдения, когда у больных с первичной кожной миеломой по истечении нескольких лет развивался системный миеломатоз. При развитии плазмоклеточной лейкемии кожа также может вовлекаться в патологический процесс, в этом очаги поражения могут иметь специфический характер. Первичная плазмоцитома кожи относится к ВЗЛК с относительно благоприятным клиническим течением. При отсутствии метастазирования с вовлечением костного мозга и гиперкальциемии продолжительность жизни у 40% больных достигает 10 лет. Если множественная миелома метастазирует из костного мозга в кожу, это обычно рассматривается как плохой прогностический признак, средняя продолжительность жизни таких больных колеблется от 1,5 мес до 1 года.
При первичной плазмацитоме на коже возникают солитарные или множественные очаги в виде инфильтрированных бляшек, довольно четких, округлых очертаний, размером от 1 до 5-6 см, которые постепенно увеличиваются, становятся узловатыми, сферическими по форме, имеют плотноэластичес-кую консистенцию. Поверхность таких опухолей обычно гладкая, блестящая, но может мацерироваться и изъязвляться. Регионарные лимфатические узлы могут вовлекаться в патологический процесс.
Плазмоцитома состоит преимущественно из мономорфных, плотно прилежащих друг к другу комплексов зрелых плазматических клеток. В цитоплазме определяются ШИК-положительные, диастазорезистентные включения, которые особенно заметны при электронной микроскопии. Иммунобласты, плазмобласты, лимфоциты, как правило, отсутствуют. Иногда среди опухолевых клеток или в стенках сосудов отмечаются отложения амилоида. В ряде наблюдений описано наличие псевдоангаоматозных структур, содержащих эритроциты в лакунообразных образованиях без эндотелиальной выстилки. Методом прямой иммунофлюоресценции в цитоплазме клеток плазмоцитарного ряда выявляются иммуноглобулины.
Фенотипическая характеристика плазмоцитомы: CD20-; CD79a±; CD38+; LCA-. Диагностика первичной плазмацитомы кожи довольно затруднительна. Дифференциальный диагноз проводится с вторичными плазмацптомами, которые наблюдаются у пациентов с миеломной болезнью, с другими клиническими вариантами ТЗЛК и ВЗЛК, метастазами в кожу злокачественных новообразований из внутренних органов, саркоидозом, глубокими микозами.
лимфома
Общий анализ крови у детей особенности проведения и расшифровка результатов
Общий анализ крови — одна из наиболее востребованных медицинских услуг для определения программы лечения.
Нарушение обмена белков и аминокислот – одна из причин снижения иммунных функций организма и возникновения множества других серьезных заболеваний.
Содержание в крови специфических белков может указывать на наличие того или иного заболевания.
Глюкоза является одним из центральных метаболитов обменных процессов в организме. Отклонение от нормы ее содержания в крови представляет угрозу не только здоровью, но и жизни человека.
Некоторые медицинские центры предлагают бесплатные консультации специалиста по оказываемым услугам.
Для того чтобы результаты анализов были максимально достоверными, необходимо правильно подготовиться к их сдаче.
Получите необходимые медицинские услуги не выходя из дома.
Сэкономьте на медицинском обследовании, став участником специальной дисконтной программы.
Контроль качества клинических лабораторных исследований, осуществляемый по международным стандартам, – весомый аргумент при выборе лаборатории.
Общий анализ крови (сокращенно ОАК), пожалуй, самый распространенный вид лабораторной диагностики, который дает возможность сделать первые выводы о состоянии больного. В педиатрии это исследование играет особую роль, ведь маленькие пациенты часто попросту не могут подробно рассказать о своих жалобах. Несколько миллилитров крови, взятой из пальца, позволяют подтвердить подозрение на инфекцию или, напротив, исключить некоторые предположения о возможных причинах болезни ребенка. А повторный анализ крови является надежным способом оценить эффективность лечения малыша.
Литература
Wikimedia Foundation
.
2010
.
Смотреть что такое “Плазматическая клетка” в других словарях:
плазматическая клетка
– Антителообразующая Тематики биотехнологии EN plasma cell … Справочник технического переводчика
Plasma cell плазматическая клетка. Высокоспециализированная клетка, секретирующая иммуноглобулины ; характеризуется резко выраженной базофилией цитоплазмы, образуется на заключительной стадии дифференцировки В лимфоцитов.… … Молекулярная биология и генетика. Толковый словарь.
– (cellula, cytus), основная структурно функциональная единица всех живых организмов, элементарная живая система. Может существовать как отд. организм (бактерии, простейшие, нек рые водоросли и грибы) или в составе тканей многоклеточных животных,… … Биологический энциклопедический словарь
КЛЕТКА, в биологии основной компонент, из которого состоят все растительные и животные ткани. Клетка является наименьшей живой частицей, способной существовать независимо и обладающей собственной саморегулирующейся химической системой.… … Научно-технический энциклопедический словарь
– Клетка элементарная единица строения и жизнедеятельности всех живых организмов (кроме вирусов, о которых нередко говорят как о неклеточных формах жизни), обладающая собственным обменом веществ, способная к самостоятельному существованию,… … Википедия
клетка (организма)
– ▲ ячейка организм клетка элементарная единица всех живых организмов; обладает всеми свойствами живой системы; может существовать как отдельный организм (бактерии, простейшие, водоросли), так и в составе тканей многоклеточных организмов (грибов … Идеографический словарь русского языка
У этого термина существуют и другие значения, см. Мембрана Изображение клеточной мембраны. Маленькие голубые и белые шарики соответствуют гидрофильным «головкам» липидов, а присоединённые к ним линии гидрофобным «хвостам». На рисунке показаны… … Википедия
Плазматическая клетка вырабатывается при помощи лимфоцита классификации В. Происходит это в виде реакции в системе организма на внешние факторы и присутствуют в системе всегда. Их место расположения -это селезенка, красный костный мозг, лимфоузлы.
Вырабатывание таких веществ является основной функцией данных органов. Как правило, выработка происходит в случае образования в системе организма человека воспалительного процесса. Вырабатываются В-лимофицы в виде сигнала для того, чтобы справиться с инфекцией
. Эту команду выдает мозг, затем, когда он получает ответ в виде сигнала с фактом того, что антигены есть в системе организма. При этом В-лимфоциты проникают в систему, где лимфатический узел и происходит их трансформация в плазмоциты, которые необходимы для того, чтобы справиться с этой проблемой.
Затем происходит выработка антигенов для борьбы с инфекционным процессом. Плазмоциты живут не более пяти дней, но есть такие типы, у которых способность к большей жизни. Такие виды остаются в системе и ожидают развитие воспалительного процесса. Данное вещество находится в системе костного мозга до тех пор, пока не произойдет новое воспаление фаз, при которой плазмоцит ожидает воспаление. Фаза бывает длительной, иногда она там пребывает до четырех лет.
Такая клетка иногда проявляется у детей, а у взрослых в здоровом состоянии организма их не должно быть. Если, в ходе исследования они обнаруживаются в анализе, то специалист выявляет данный результат, как наличие определенного инфекционного процесса. Как правило, такие изменения происходят у пациентов, которые недавно перенесли, или не долечились от заболевания. Это происходит, при:
- раковых заболеваниях;
- простуде;
- образовании мононуклеоза;
- дисбактериозе;
- аутоиммунных проблемах;
- заболеваниях с вырабатыванием организма плазмоцита.
Когда в анализе выявляется наличие нескольких клеток, то это не повод для беспокойства. Когда их более трех, то специалист назначает правильный комплекс лечебных мероприятий. Назначается комплексная диагностика для определения состояния организма. Зачастую, плазматическая клетка образуется в организме после простудных заболеваний. Плазматическая клетка выявляется, когда проводится общий анализ в кровяной системе. Это основная диагностика в плазме, при которой выявляют различные заболевания, а также состояния системы организма.
О чем свидетельствует обнаружение плазмоцитов в крови
При обнаружении плазмоцитов в общем анализе крови может понадобиться провести дополнительное обследование. Для установления конкретного возбудителя той или иной патологии существуют методы диагностики с максимальной степенью достоверности, такие как ПЦР, ИФА и прочие.
Чтобы выполнить подобное обследование делают забор венозной крови на вычисление кроме плазматических клеток еще дополнительных форменных элементов кровяного потока, позволяющих установить конкретный антиген.
Присутствие плазматических клеток в анализе крови сигнализирует о следующих заболеваниях:
- Грипп, острые респираторные заболевания (ОРЗ), острые вирусные респираторные инфекции (ОРВИ).
- Бактериальные заражения стафилококком, стрептококком и иными патогенами.
- Септические поражения.
- Различные виды инфекций.
- Аутоиммунные патологии.
- Онкологические заболевания.
- Последствия облучения.
- Плазмоцитома, мононуклеоз, ветряная оспа, корь и другие.
Клинический анализ крови на плазмоциты берут при первых симптомах недомогания. К таким признакам относятся повышение температуры тела, головокружение или головная боль, ломота в суставах и прочие красноречивые показатели проникновения бактериальной либо вирусной инфекции в организм. При появлении хотя бы одного из перечисленных симптомов требуется в самое ближайшее время установить причину болезненного состояния, особенно когда дело касается ребенка. Тем более что анализ крови на плазмоциты, относится к простому и доступному методу лабораторной диагностики.
Если анализ крови показал плазматические клетки, значит не так давно вы столкнулись с вирусом, бактериями, или в организме идет воспалительный процесс. Эту информацию можно отследить даже в общем анализе крови, и грамотный терапевт без труда определит причину, которая могла спровоцировать появление в организме плазмоцитов.
Почему в крови появляются плазматические клетки?
Не стоит думать, что плазмоциты – чужеродные бактерии, заразившие организм. Плазматические клетки являются реакцией нашего тела на внешний возбудитель, но они вырабатываются из В-лимфоцитов, а значит находятся в лимфоузлах, красном костном мозге и селезенке постоянно. Основной функцией этих органов является выработка антител, то есть иммуноглобулинов. Этот процесс выглядит примерно следующим образом:
- При развитии в организме паталогического процесса головной мозг посылает сигналы в места скопления В-лимфоцитов.
- После получения сигнала с указанием конкретного антигена В-лимфацит оседает в лимфатических узлах и начинает трансформироваться в плазмоцит, необходимый для устранения этого вида проблемы.
- По окончании процесса трансформации плазмоцит приступает к синтезу антител к указанному антигену.
- Большинство плазматических клеток живут около 3-4 дней, после чего погибают, но некоторые переходят в фазу ожидания. Эти плазматические клетки концентрируются в костном мозге человека. Данные клетки памяти активизируются, как только в организм вновь попадут антигены того же типа. Срок жизни таких плазмоцитов может составлять 40-50 лет. Именно они обеспечивают резистентность к некоторым перенесенным инфекционным заболеваниям.
О чем свидетельствуют плазматические клетки в анализе крови?
В норме общий анализ крови не должен содержать плазматические клетки, у детей допустимы единичные показатели этих клеток. Если же плазмоциты зафиксированы у взрослых, значит было перенесено, или в данный момент актуально одно из таких заболеваний:
- краснуха;
- корь;
- ветрянка;
- мононуклеоз;
- ОРВИ, ОРЗ, грипп;
- сывороточная болезнь;
- септические состояния;
- инфекционные болезни различного происхождения;
- заражение бактериями стрептококка, стафилококка, кандиды и другими;
- аутоиммунные заболевания;
- туберкулез;
- онкологические болезни;
- плазмоцитома;
- воздействие ионизирующего излучения.
Если плазматические клетки повышены, следует сдать дополнительные анализы и изучить симптоматику, чтобы установить диагноз. Однако слишком волноваться не стоит – после перенесенной простуды, к примеру, показатели плазмоцитов сохраняются на протяжении нескольких дней.
- Политика конфиденциальности
- Пользовательское соглашение
- Правообладателям
- Аденома
- Без рубрики
- Гинекология
- Молочница
- О крови
- Псориаз
- Целлюлит
- Яичники
Прогноз
Если диагностирована солитарная плазмоцитома кости – прогноз довольно благоприятен. После проведения лечения у пациента появляется шанс на полноценную жизнь. Прогноз зависит от местоположения и стадии опухоли и от общего состояния здоровья человека.
При полном удалении опухоли выживаемость пациента на 10-20% выше, чем при неполном.
Если лечение правильно подобрано и качественно проведено, может длиться несколько лет. В очень редких случаях больные проживают после постановки диагноза и лечения около десяти лет. В среднем, если подтверждается множественная миелома, большая часть больных умирают в течение 3 лет. После проведения химиотерапии почти 90% больных живут более двух лет, если лечение не проводится, срок их жизни не превысит нескольких лет.
Множественная миелома, фото, симптомы, лечение, причины
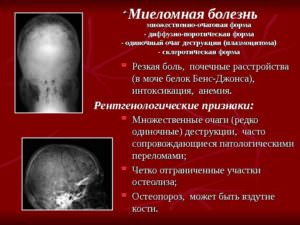
Множественная миелома (миеломатоз, болезнь Рустицкого-Калера или плазмоклеточная миелома) – заболевание, приводящее к неограниченному размножению плазматических клеток (плазмоцитов).
В норме эти клетки выполняют в организме защитные функции, принимая участие в обезвреживании бактериальных клеток и вирусов и предотвращая развитие инфекции.
Согласно МКБ-10, заболевание относится к классу С90.
Родиной плазмоцитов, как и других белых кровяных клеток, является костный мозг. Это губчатая субстанция, в которой расположены стволовые клетки – прародители форменных элементов крови.
Созревая, они учатся производить специальные белки – антитела, которые связывают болезнетворные организмы, не позволяя им проникать в ткани организма человека и размножаться там.
Каждая плазматическая клетка «заточена» под один вид нарушителя и производит только один вид антител. Специфичность плазматических клеток состоит в том, что каждая из них связывает одни вещества и не реагирует на другие. фото
Попав под воздействие канцерогенных факторов, плазматические клетки начинают резко увеличивать свое количество в организме за счет неконтролируемого деления.
Постепенно плазмоциты собираются в опухоль, расположенную на кости и состоящую из клеток костного мозга. Специалисты называют ее плазмоцитомой.
Следует отличать данное состояние от рака кости – источником поражения является не костная ткань, а клетки иммунной системы. Обычно источником развития опухоли становится одна-единственная клетка костного мозга, начавшая неконтролируемое деление.
Болезнь чаще развивается у лиц старше 50 лет. Темная кожа является фактором риска, светлокожее население земли страдает от данного заболевания намного реже.
Как ставят диагноз и классифицируют болезнь
Множественная миелома имеет характерные симптомы, позволяющие поставить предварительный диагноз и назначить дополнительные исследования.
Для течения данной болезни характерны:
- нарушение работы почек,
- высокое содержание кальция в крови,
- анемия,
- повышенная утомляемость, сонливость,
- частые инфекции, переходящие в хроническую форму,
- исхудание,
- слабость и онемение конечностей,
- характерное разрушение костной ткани,
- холодовая аллергия,
- синдром высокой вязкости крови,
- неврологическая симптоматика.
Различают три вида течения данного заболевания.
1) Симптоматическая. В сыворотке крови увеличивается количество моноклонального белка, число плазматических (клональных) клеток в костном мозге увеличивается до 10% и выше, развивается гиперкальцемия, анемия, страдают почки, появляются литические поражения костей.
2) Тлеющая или бессимптомная. При наличии характерных изменений крови (высокого парапротеина в сыворотке и увеличения количества плазматических клеток в крови), поражения других тканей и органов отсутствуют.
3) Неопределенная моноклональная гаммапатия. Характеризуется нормальным уровнем парапротеина и увеличением числа плазмоцитов без поражения других тканей и органов.
Согласно другой классификации, заболевание бывает пяти основных форм – A, G, D, E и Бенс-Джонса, очень редко встречаются также миелома М и несекретирующаямножественная миелома.
Согласно клинико-анатомической классификации, существуют 4 формы заболевания:
- диффузно-очаговая форма,
- диффузная,
- множественно-очаговая,
- прочие редкие формы.
После сбора анамнеза пациенту назначается анализ крови и мочи, рентгеновскаядиагностика костей, анализ костного мозга на наличие опухолевых клеток.
При проведении УЗИ обнаруживается увеличенная селезенка, характерные изменения паренхимы печени (так называемая мускатная печенка).
Обязательно проводятся иммунологические исследования при помощи антисывороток к имуноглобулинам и их частям, исследование мочи по Зимницкому, электрофорез мочи и крови на белки.
Дополнительные методы диагностики
При выявлении повышенного количества плазмоцитов в крови ребенка следует пройти дополнительное обследование. Для этого необходимо обратиться к педиатру с результатами анализов. Расскажите ему о перенесенных заболеваниях и имеющихся жалобах. На основе полученных данных врач примет решение о дальнейших действиях.
Чтобы установить конкретного возбудителя, он может назначить анализ крови по одному из следующих методов:
ИФА. Метод иммуноферментного анализа, позволяющий выявлять вещества белковой природы с помощью реакции «антиген-антитело». Этот анализ назначается при подозрении на конкретное заболевание. В лабораторных условиях в пробы крови добавляются антитела, соответствующие предполагаемому возбудителю. При возникновении реакции проба окрашивается в определенный цвет, по интенсивности которого и делается вывод о результатах анализа.
ПЦР. Метод полимеразной цепной реакции, при котором в пробы крови добавляются особые ферменты. Они создают большое количество копий фрагментов ДНК и РНК возбудителя, которые затем работники лаборатории сверяют с базой вирусов. Выявляется его тип и концентрация. Исследование проводится с помощью прибора, называемого амплификатором. Помещаемые в него пробирки с пробами крови периодически нагреваются и охлаждаются, чтобы вызвать процесс репликации. От температурного режима зависит точность результата. Этот анализ сложнее и дороже ИФА, поэтому назначается лишь в тех случаях, когда нет подозрения на конкретный возбудитель.
Когда диагноз поставлен, врач назначает комплексное лечение. Помните: чем раньше заболевание было диагностировано, тем проще и дешевле его вылечить. При любом подозрении на болезнь сдайте кровь на общий анализ. Эта процедура простая и не требует предварительной подготовки. Сдача материала производится утром натощак. Беспокоиться раньше времени не стоит – причиной повышенного содержания плазматических клеток может быть банальная простуда.
Интересное:
Полезные материалы:
- Какие анализы нужно сдать ребенку для посещения лагеря: требуемые справки и особенности их оформления
- Появление следов лейкоцитарной эстеразы в моче у ребенка — что это значит?
- Причины, по которым у ребенка может быть понижен цветовой показатель крови, варианты нормы и особенности лечения
- Общий анализ крови из пальца нужно сдавать натощак или нет, можно ли кормить детей перед процедурой?
- Норма уровня кальция в крови у детей до года и старше, анализ на выявление повышенных и пониженных показателей
Плазмоцитома позвоночника
Плазмацитома и множественная миелома являются наиболее распространенными первичными злокачественными опухолями позвоночника. Kelley et al., проанализировав данные регистра опухолей за 42-летний период, пришли к выводу, что плазмацитома и множественная миелома составляют 26% всех первичных злокачественных опухолей позвоночника.
Плазмацитома — это одиночное поражение, ограниченное 1-2 очагами, тогда как множественная миелома — это более системное поражение. И та, и другая опухоль являются В-клеточными лимфопролиферативными заболеваниями, мужчины болеют в два раза чаще женщин, пик заболеваемости приходится на возраст 55 лет. Поражаются чаще задние костные элементы позвонков и чаще на уровне грудного отдела позвоночника.
Первичное обследование пациента должно включать обзорную рентгенографию, КТ и МРТ позвоночника. Стандартная рентгенография позволяет оценить выраженность остеолиза, выявить рентгенопрозрачные зоны резорбции. КТ и МРТ помогут определить, соответственно, границы костной деструкции и степень компрессии нервных образований. Иммуноэлектрофорез белков сыворотки крови и мочи позволяет выявить наличие в этих субстратах патологических белков Бенс-Джонса, позволяющих поставить правильный диагноз.
При наличии признаков неврологического дефицита или нестабильности позвоночника хирургическое лечение может заключаться в декомпрессии и/или стабилизации позвоночника. Вертебропластика и кифопластика при данном заболевании применяются при патологических компрессионных переломах, сопровождающихся выраженным болевыми синдромом, без неврологического дефицита и во избежание экстравазации цемента при условии состоятельности задней покровной пластинки тела позвонка.
Тем не менее, начальной терапией выбора у этих пациентов являются лучевая терапия и химиотерапия. Усиление активности остеокластов и снижение активности остеобластов у пациентов с миеломой приводят к усилению костной резорбции и снижению костеобразования.
Стандартом лечения в настоящее время является назначение бисфосфонатов, например, памидроната или золендроновой кислоты, способствующих замедлению процесса костной резорбции. Также могут назначаться костные анаболики, например, бортезомиб,— мишенью этих препаратов являются остеобласты, их применение позволяет замедлить процесс распространения опухоли и улучшить состояние костной ткани в целом. При системном поражении скелета назначается химиотерапия, возможна трансплантация костного мозга.
При солитарных плазмацитомах на фоне лучевой терапии с резекцией очага или без таковой пятилетняя выживаемость пациентов составляет около 60%. Однако эти опухоли в 55-60% в течение ближайших пяти лет трансформируются в множественную миелому, которая в отсутствие лечения приводит к гибели в среднем в течение полугода.
Симптомы плазмоцитоза
Зависят, преимущественно, от симптоматики основного заболевания. Если плазмоцитоз вызван злокачественной опухолью, симптомы могут быть следующими
- слабость, отсутствие аппетита;
- рвота, тошнота;
- увеличение лимфатических узлов;
- появление отеков (конечности, лицо, произвольные участки тела);
- увеличение селезенки и печени;
- неврологические симптомы, такие как бессонница, утомляемость, раздражительность, головокружение, слуховые нарушения;
- болезненность отечных участков тела;
- анализ крови, показывающий увеличение плазматических клеток;
- при анализе образцов крови под микроскопом заметно, что клетки плазмы увеличены по сравнению с другими клетками в 5-6 раз.
Если плазмоцитоз вызван инфекцией, вирусом, аутоиммунным заболеванием, симптоматическая картина может быть выражена очень слабо следующими симптомами:
- изменение нормальных показателей крови;
- усталость, снижение активности;
- сонливость;
- бледность;
- прохладные конечности;
- головные боли, раздражительность.
При плазмоцитоме – злокачественной опухоли плазматических клеток – может развиться другой тип раковой опухоли — множественная миелома. Это тип рака плазмоцитов костного мозга. Осложняется состояние тем, что оно часто диагностируется на поздних стадиях, когда наиболее эффективным средством помощи больному является пересадка костного мозга.
Плазмоцитома бывает одиночной и множественной. Множественная плазмоцитома называется также миеломой. Одиночная плазмоцитома бывает нескольких видов: костная и экстрамедуллярная. Костная характеризуется накоплением аномального количества плазмоцитов в костях. Развивается в области позвоночника, тазу, ребрах, костях лица и черепа, грудине, бедренных костях. Больные костной плазмоцитомой могут со временем заболеть множественной миеломой. Экстрамедуллярная плазмоцитома — это скопление гипертрофированных плазмоцитов за пределами костей, в мягких тканях. Эти плазмоцитомы появляются в области шеи, головы, верхних дыхательных путях, мочевом пузыре, легких.



Комментарии
(0 Комментариев)