Пароксизмальная аритмия
Осложнения
Осложнения пароксизма мерцательной аритмии могут быть связаны непосредственно с нарушением кровообращения, либо с образованием тромбов в полости предсердий.
Основными среди них являются:
- Шок, при котором резко снижается давление и нарушается доставка кислорода к жизненно важным органам. Он может развиваться в результате очень низкой (менее 40 в минуту) или очень высокой (более 150 в минуту) частоты сокращений желудочков.
- Отек легких, как проявление острой сердечной недостаточности, осложняет течение нарушения ритма, протекающего на фоне патологии миокарда.
- Коллапс и потеря сознания, связанные с нарушением кровоснабжения мозга.
- Остановка сердца.
- Нарушение коронарного кровотока, сопровождающееся развитием приступа стенокардии или инфаркта миокарда.
Риск тромбоэмболических осложнений возрастает через 48 часов после начала пароксизма. Именно столько времени требуется для того, чтобы в полости неработающего предсердия образовались тромбы достаточного размера. Чаще всего органами-мишенями для эмболов являются мозг, сердце и конечности. Тогда развивается инсульт, инфаркт или гангрена. В ряде случаев, при наличии врожденных дефектов в области сердечной перегородки, тромботические массы могут попадать в легкие. Это сопровождается ТЭЛА.
Лечение пароксизма мерцательной аритмии зависит, прежде всего, от его сроков. При давности приступа менее 48 часов стараются всеми возможными способами восстановить синусовый ритм. Если же прошло больше двух суток, риск эмболических осложнений перевешивает пользу от восстановления ритма. В этом случае лечение направлено на контроль частоты сокращений желудочков, дополнительно назначают антикоагулянты (варфарин) для разжижения крови и препятствия образованию тромбов. К вопросу о восстановлении ритма возвращаются через три недели.
В хорошо обеспеченных оборудованием медицинских учреждениях можно провести исследование, которое называется чреспищеводное УЗИ сердца. Во время него врач может более точно оценить наличие или отсутствие тромбов в полости предсердия. Если результат оказался отрицательным, то можно активно назначать лечение, не дожидаясь трехнедельного срока. Риск эмболических осложнений в этом случае минимален.
Терапевтические методы
Основными лекарственными препаратами, которые используют при лечении пароксизмальной аритмии, являются:
- кордарон – наиболее эффективное лекарство с минимальным количеством побочных эффектов;
- новокаинамид при быстром введении может вызывать резкое снижение давления;
- дигоксин чаще используют для контроля частоты желудочковых сокращений;
- пропаном удобен тем, что выпускается в форме таблеток и подходит для самостоятельного приема.
Первые три препарата необходимо вводить внутривенно под контролем врача стационара или скорой помощи. Эффективность лечения впервые возникшего пароксизмального приступа приближается к 95%, а при повторных снижается.
Электроимпульсная терапия
Если медикаментозная кардиоверсия не увенчалась успехом, то пациенту предлагают выполнить электрический разряд. Кроме того, показанием к электроимпульсной терапии служат любые осложнения, возникшие во время приступа пароксизмальной аритмии.
Процедура заключается в следующем:
- вводят пациента в наркоз;
- на грудь накладывают два электрода (под правую ключицу и на область верхушки сердца);
- выставляют режим синхронизации, который обеспечит соответствие разряда сокращению желудочков;
- устанавливают необходимую величину тока (от 100 до 360 Дж);
- проводят разряд.
При этом проводящая система сердца как бы перезапускается, и начинает работать в правильном режиме, то есть с возбуждением синусового узла. Эффективность этого метода лечения составляет практически 100%.
Хирургические методы
В некоторых случаях частых рецидивов мерцательной аритмии возможно проведение хирургического лечения. Оно заключается в лазерном прижигании очагов патологического возбуждения миокарда. Манипуляцию эту выполняют через прокол в артерии с помощью специальных катетеров. Эффективность радиочастотной абляции не превышает 80%. При необходимости процедуру можно повторить через некоторое время.
Не последнее место в лечении мерцания предсердий занимает коррекция основного заболевания.
Что делать, чтобы сохранялся нормальный ритм сердца
После восстановления синусового ритма все пациенты должны постоянно принимать поддерживающую дозу антиаритмических препаратов для профилактики рецидивов этой аритмии. Такие препараты может назначить только кардиолог, учитывая все сопутствующие заболевания.
 Также необходимо лечение всех болезней, которые могли вызвать мерцательную аритмию. Часто у таких пациентов присутствует артериальная гипертензия и ишемическая болезнь сердца.
Также необходимо лечение всех болезней, которые могли вызвать мерцательную аритмию. Часто у таких пациентов присутствует артериальная гипертензия и ишемическая болезнь сердца.
Необходимо пересмотреть образ жизни: отказаться от вредных привычек, исключить переедание, особенно на ночь.
Нужно обеспечить организм ежедневной умеренной физической активностью на свежем воздухе, избегать стрессов. В рационе обязательно должны присутствовать продукты, богатые магнием и калием.
Также должна появиться привычка регулярных визитов к кардиологу для фиксации ЭКГ и мониторинга состояния здоровья. Вовремя выявленное нарушение ритма поможет быстро восстановить ритм сердца и избежать появления застойной сердечной недостаточности. Лучше всего не дожидаться нарушений ритма, а обследоваться ежегодно, чтобы не пропустить какое-либо сложное заболевание.
Пациент Виктор 52 года. Обратился к кардиологу поликлиники с жалобами на одышку при незначительной физической нагрузке, появление отеков на ногах к вечеру. Три года назад находился на лечении в кардиологическом стационаре с диагнозом: «Фибрилляция предсердий, пароксизмальная форма, тахисистолия».
Выписан из отделения с нормальным синусовым ритмом. Несколько месяцев принимал назначенные кардиологом отделения препараты, а затем постепенно перестал принимать таблетки. Объясняет это тем, что чувствовал себя абсолютно нормально, ничего его не беспокоило.
После полного обследования Виктору был выставлен диагноз: «Фибрилляция предсердий, постоянная форма, тахисистолия». И если три года назад сердечной недостаточности у пациента не было, то сейчас у него обнаружен застой крови в двух кругах кровообращения. Восстановление синусового ритма уже нежелательно ввиду изменений размеров сердца и выраженного кардиосклероза. Пациенту назначены препараты для разжижения крови и для достижения нормосистолии, препараты рекомендовано применять постоянно.
Короткая справка: Постоянный прием — это ежедневный прием назначенных лекарств, желательно в одно и то же время.
Прекратить принимать препараты можно только после того, как врач их отменит. После лечения в стационаре каждый больной получает выписку из истории болезни. Каждая рекомендация врача сопровождается сроком, во время которого необходимо данное назначение.
Если в рекомендациях указан постоянный прием, то несоблюдение этой рекомендации приводит к ухудшению состояния и возникновению этого заболевания повторно, уже в более тяжелой форме, сложно поддающейся лечению.

Классификация патологии
По мнению врачей, пароксизмальная фибрилляция предсердий может проявляться в двух формах:
- Мерцание – на снимках ЭКГ будут заметны частые сокращения, однако импульсы будут незначительными из-за того, что сокращаются не все волокна. Частота превышает 300 ударов в минуту;
- Трепетание – синусовый узел прекращает свою работу, предсердия сокращаются с частотой до 300 ударов в минуту.
Вне зависимости от формы, болезнь несет в себе опасность, так как в желудочки поступает недостаточное число импульсов. Соответственно, в самом пессимистичном случае это приведет к остановке сердца и смерти пациента.
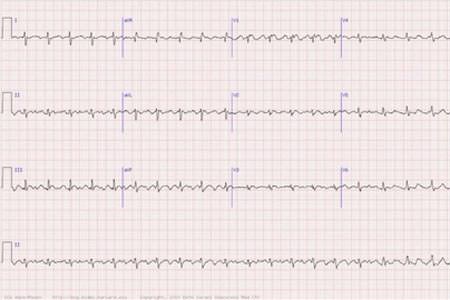
Указанная классификация не учитывает периодичность приступов, так что встречается и еще один тип патологии – рецидивирующий. Так называется пароксизм фибрилляции предсердий, который повторяется во времени. Изначально приступы могут быть нечастыми, практически не тревожить человека, их продолжительность будет составлять лишь несколько секунд или минут. Со временем частота увеличится, что негативно повлияет на здоровье – желудочки будут испытывать голодание все чаще.
По каким причинам развивается пароксизм
В большинстве случаев развитию заболевания способствуют первичные нарушения в работе сердца. То есть пациенты, которым был поставлен диагноз пароксизм мерцательной аритмии, уже состояли на учете у кардиолога, так как у них имелись врожденные или приобретенные болезни.
В число наиболее распространенных причин входят:
- Воспалительные процессы, приведшие к отклонениям в работе сердечно сосудистой системы;
- Ишемические инсульты;
- Пороки сердца, которые вызвали увеличение размеров сердечных камер;
- Повышенное артериальное давление, поспособствовавшее увеличению веса сердца;
- Врожденная кардиомиопатия, передавшаяся по наследству.
Впрочем, вызвать пароксизм может не только болезнь, но и неправильный образ жизни пациента или другие причины. Например:
- Злоупотребление алкоголем и кофе;
- Не вылеченные инфекции или интоксикация организма;
- Недостаток магния и калия;
- Послеоперационное состояние;
- Нарушения в работе легких, приведшие к надавливанию на сердечную мышцу;
- Гормональные сбои в организме;
- Частые и интенсивные перегрузки, недосыпание, депрессия, жесткая диета и истощение организма;
- Частое употребление энергетиков, гликозидов и других веществ, которые оказывают влияние на уровень выброса адреналина и работу сердца.
Вызвать патологию может ИБС, врожденные или приобретенные нарушения, а также другие несердечные факторы
Очень важно выявить причину и устранить ее, так как без этого говорить об успешном лечении невозможно
Мерцательная аритмия причины
Во время проведения кардиохирургических операций или/и в раннем послеоперационном периоде достаточно часто возникают приступы пароксизмальной фибрилляции предсердий, и в большинстве случаев это проходит без медикаментозного вмешательства.
Частое употребление кофеинсодержащих напитков и лекарственных средств может привести к развитию мерцательной аритмии, так как кофеен оказывает потенцирующее действие на сократительную способность сердечной мышцы.
Негативное влияние на сердечный ритм оказывает систематическое употребление алкоголя, так как вызывает алкогольную кардиомиопатию и интоксикацию.
У людей, страдающих патологией щитовидной железы с сопутствующими признаками гипертиреоза, частота встречаемости мерцательной аритмии составляет около 25%. Этот высокий показатель обусловлен потенцированным действием катехоламинов на возбудимость миокарда предсердий.
При приеме определенных групп лекарственных средств (диуретики, атропин и адреналин) возрастает риск развития нарушения ритма, так как эти препараты оказывают влияние на работу сердца и нарушают баланс микроэлементов, участвующих в генерации электрических импульсов.
В молодом возрасте наиболее частой причиной мерцательной аритмии является врожденный пролапс митрального клапана.
Заболевания, сопровождающиеся подъемом температуры, провоцируют сбой в функционировании вегетативной нервной системе и учащают сердцебиение, что может привести к нарушениям работы синусового узла.
Острая нехватка в организме электролитов приводит к нарушениям автоматизма и проводящей системы миокарда.
Большое влияние на возникновение мерцательной аритмии оказывает состояние нервной системы. При активности тех или иных звеньев нервной системы формируются различные типы аритмии. Существует вагусный и гиперадренергический вариант мерцательной аритмии. Первый тип чаще встречается среди мужской половины населения и провокацией приступа является горизонтальное положение во время сна, переедание и ношение тесной одежды. Вторым типом чаще страдают женщины, и отмечается четкая зависимость между появлением приступа и эмоциональным напряжением.
Существует также идиопатический вариант мерцательной аритмии, при котором достоверно определить причину возникновения приступа не удается. На долю такой формы аритмии приходится 30% случаев.
Пароксизмальная мерцательная аритмия
В последние годы лечение мерцательной аритмии несколько осложнилось. Если от начала приступа прошло более 2 сут, восстановление нормального ритма может быть опасным — повышен риск так называемых нормализационных тромбоэмболий (чаще всего в сосуды мозга с развитием инсульта). При неревматической мерцательной аритмии риск нормализационных тромбоэмболий составляет от 1 до 5 % (в среднем около 2 %). Поэтому, если мерцательная аритмия продолжается более 2 сут, надо прекратить попытки восстановления ритма и назначить больному непрямые антикоагулянты (варфарин или фенилин) на 3 нед, в дозах, поддерживающих МНО в пределах от 2 до 3 (протромбиновый индекс — около 50 %). Через 3 нед можно предпринять попытку восстановления синусового ритма с помощью медикаментозной или электрической кардиоверсии. После кардиоверсии больной должен принимать антикоагулянты еще в течение 1 мес. Таким образом, попытки восстановления синусового ритма можно предпринимать в течение первых 2 сут мерцательной аритмии или через 3 нед приема антикоагулянтов. При тахисистолической форме (когда ЧСС превышает 100-120 уд/мин) сначала следует уменьшить ЧСС с помощью препаратов, блокирующих проведение в АВ-узле (перевести в нормосистолическую форму). Для урежения ЧСС наиболее эффективным препаратом является верапамил (финоптин). В зависимости от ситуации верапамил вводят в/в — 10 мг или назначают внутрь — 80-120 мг. Кроме верапамила для урежения ЧСС можно использовать обзидан — 5 мг в/в или 80-120 мг внутрь, дигоксин — 0,5-1,0 мг в/в, амиодарон — 150-450 мг в/в, соталол — 20 мг в/в или 160 мг внутрь, сульфат магния — 2,5 г в/в. При наличии сердечной недостаточности назначение верапамила и -блокаторов противопоказано, препаратами выбора являются амиодарон и дигоксин.
В некоторых случаях после введения этих препаратов происходит не только урежение ЧСС, но и восстановление синусового ритма (особенно после введения кордарона). Если приступ мерцательной аритмии не прекратился, после урежения ЧСС решают вопрос о целесообразности восстановления синусового ритма. Для восстановления синусового ритма наиболее эффективны: амиодарон — 300-450 мг в/в (можно использовать однократный прием кордарона внутрь в дозе 30 мг/кг, то есть 12 таблеток по 200 мг для человека весом 75 кг); пропафенон — 70 мг в/в или 600 мг внутрь; соталол — 20 мг в/в или 160 мг внутрь; новокаинамид — 1 г в/в или 2 г внутрь (далее — по 0,5 г через 1ч — до 4-6 г); хинидин — 0,4 г внутрь, далее по 0,2 г через 1 ч до купирования (максимальная доза — около 1,6 г); дизопирамид — 150 мг в/в или 300-450 мг внутрь;
В настоящее время в связи с высокой эффективностью, хорошей переносимостью и удобством приема все большую популярность приобретает восстановление синусового ритма при мерцательной аритмии с помощью приема внутрь однократной дозы амиодарона или пропафенона. Среднее время восстановления синусового ритма после приема амйодарона составляет 6 ч, пропафенона — 2 ч. При нормосистолической форме сразу используют препараты для восстановления синусового ритма. Если хинидин, новокаинамид, дизопирамид или другие препараты класса I назначать при тахисистолической форме, без предварительного введения препаратов, блокирующих АВ-проведение, возможен переход мерцания в трепетание предсердий и резкое ускорение ЧСС — до 250 в минуту и более.
При трепетании предсердий кроме медикаментозного лечения можно использовать чреспищеводную стимуляцию левого предсердия с частотой, превышающей частоту трепетания, — обычно около 350 импульсов в минуту, продолжительностью 15-30 с. Кроме того, при трепетании предсердий очень эффективно проведение электрической кардиоверсии разрядом мощностью 25-75 Дж после в/в введения реланиума.
При лечении пароксизмальной мерцательной аритмии у больных с синдромом WPW противопоказано назначение верапамила и сердечных гликозидов. Под влиянием этих препаратов у части больных с синдромом WPW происходит резкое ускорение ЧСС, сопровождающееся выраженными нарушениями гемодинамики, известны случаи возникновения фибрилляции желудочков. Поэтому для купирования мерцательной аритмии у больных с синдромом WPW применяют амиодарон или новокаинамид. В сомнительных случаях (при отсутствии уверенности в наличии синдрома WPW) надежнее всего использовать амиодарон, так как он одинаково эффективен при всех наджелудочковых тахиаритмиях.
Основные терапевтические мероприятия
Прежде чем больной аритмией получит назначения лечащего врача после экстренной госпитализации, ему необходимо оказать первую медицинскую помощь, которая заключается в оказании механического воздействия на блуждающий нерв:
Проба Вальсавы предполагает попытку сделать вдох, перекрыв доступ воздуха. Нос и рот можно зажать ладонями и попытаться вдохнуть.
Проба Ашера – это надавливание кончиками пальцев на внутренние углы глаз
Делать это следует с повышенной осторожностью, опасаясь повредить орган зрения.
Проба Геринга-Чермака проводится с помощью легкого надавливания на сонную артерию, с целью сократить доступ кислорода и сократить число ударов сердца в минуту.
Снизить частоту дыхания и сердечных сокращений поможет интенсивное обтирание холодной водой.
Еще один способ купировать приступ – попытка спровоцировать рвотный рефлекс нажатием на корень языка.

Эффективность терапии при аритмии во многом зависит от продолжительности приступа. Если с момента ухудшения состояния больного прошло больше двух суток, врачам будет достаточно сложно восстановить синусовый ритм.
Соответственно возрастает риск развития эмболических осложнений. Терапевтические мероприятия при аритмии направлены на устранение опасность образования тромбов. Пациенту назначают препараты, разжижающие кровь и влияющие на ее свертываемость.
В стационаре больному с аритмией будут назначены:
- Препараты для купирования пароксизмальной тахикардии. Некоторые вводят внутримышечно или внутривенно, в зависимости от тяжести состояния пациента. Возможно назначение лекарственных средств, предназначенных для перорального приема. Такие препараты (АТФ, новокаинамид) позволяют купировать приступ аритмии в максимально короткое время и избежать развития таких опасных осложнений, как стенокардия или инфаркт миокарда.
- Сердечные гликозиды применяются против тахикардии и восстанавливают нормальное дыхание. Дозировка каждого препарата и продолжительность лечения устанавливаются лечащим врачом и зависят от состояния больного. Применение препаратов из этой группы возможно только в условиях стационара и под постоянным контролем кардиолога. Гликозиды (дигоксин, целанид) позволяют предотвратить рецидив приступов аритмии.
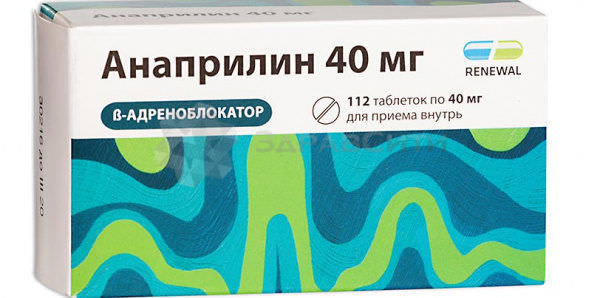
- Бета-адреноблокаторы (анаприлин, беталок) способствуют восстановление артериального давления и сердечного ритма при аритмии. Дозировку определяет лечащий врач, но прием этих лекарственных средств разрешен в домашних условиях, если их принимают перорально в виде таблеток.
При повторении аритмических приступов раз в каждые пять дней, проводится амбулаторное лечение, в ходе которого пациент принимает противорецидивные препараты. В самых сложных случаях врач принимает решение о проведении хирургического лечения аритмии, показанием к которому является отсутствие положительного эффекта после терапевтических мероприятий с использованием вышеназванных средств. Современными кардиологами используются такие методы хирургического вмешательства:
- деструкция электрических импульсов;
- абляция с применением радиочастот;
- установка кардиостимулятора.
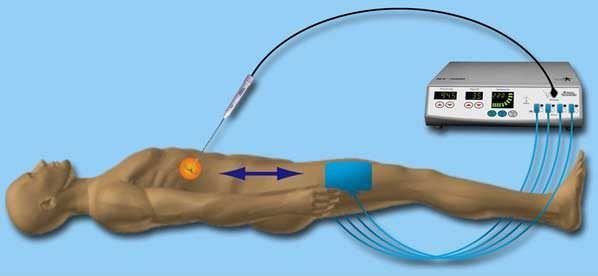 Радиочастотная абляция сердца
Радиочастотная абляция сердца
Хирургическое лечение аритмии позволяет добиться положительного эффекта даже в самых сложных случаях
Но после выписки из стационара пациенту придется изменить свое отношение к пище, уделить внимание составлению рациона с использованием определенных продуктов, способствующих восстановлению и поддержанию обменных процессов в организме
Больным с аритмией необходимо избегать физических нагрузок, отказаться от курения и употребления спиртосодержащих напитков, жирной пищи.
Составить правильную диету, выделив наиболее важные и нужные продукты питания, поможет опытный врач
Важно помнить о том, что категорически запрещено принимать решение о необходимости приема тех или иных лекарственных препаратов самостоятельно
https://youtube.com/watch?v=So7Rf1F2fhQ
Осложнения и прогнозы
Пароксизм фибрилляции предсердий чаще всего осложняется инсультом или инфарктом. Появление таких осложнений связано с высоким риском образования тромбов в камерах сердца. Во время хаотичных сокращений кровь из сердца выталкивается неравномерными порциями, в некоторых отделах сердца небольшое количество крови застаивается и может превратиться в тромб.
Отзыв нашей читательницы Виктории Мирновой
Недавно я прочитала статью, в которой рассказывается о Монастырском чае для лечения заболеваний сердца. При помощи данного чая можно НАВСЕГДА вылечить аритмию, сердечную недостаточность, атеросклероз, ишемическую болезнь сердца, инфаркт миокарда и многие другие заболевания сердца, и сосудов в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала пакетик. Изменения я заметила уже через неделю: постоянные боли и покалывания в сердце мучившие меня до этого — отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
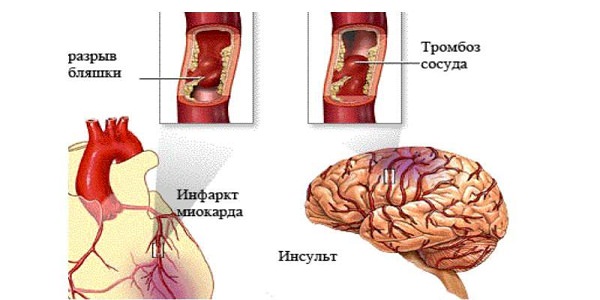
Возникновение инфаркта и инсульта
Частое появление или переход аритмии в постоянную форму приводит к появлению застойной сердечной недостаточности. Все органы и системы длительно находятся в кислородном голодании и проявляется это ишемической болью в сердце, хроническими заболеваниями других органов.
Прогноз в случае произошедшего восстановления нормального ритма достаточно благоприятный. Если пациент будет придерживаться всех терапевтических рекомендаций и изменению образа жизни, то сохранение активного образа жизни без сердечной недостаточности возможно на протяжении нескольких лет после первого приступа.
Когда пароксизм фибрилляции предсердий переходит в постоянную форму, то значительно ухудшается прогноз для активного образа жизни.
Через несколько лет у большинства больных начинается сердечная недостаточность высокого функционального класса и это состояние существенно ограничивает двигательную активность человека.
Как проявляется фибрилляция предсердий
Пароксизмальные нарушения ритма часто протекают бессимптомно. Фибрилляция предсердий проявляется следующими признаками:
- одышкой;
- учащенным или редким сокращением сердца;
- ощущением перебоев в работе миокарда;
- болью в груди.
Приступы могут не ощущаться больным человеком. Они продолжаются менее недели. Чаще всего симптомы наблюдаются на протяжении 48 часов. В тяжелых случаях выявляются следующие признаки:
- сильная потливость;
- затруднение дыхания;
- слабость;
- дрожь в конечностях;
- головокружение.
Возможны обмороки. Иногда фибрилляция предсердий характеризуется редкими систолами. Кровь при этом не каждый раз выбрасывается в просвет аорты. Первым от этого страдает головной мозг. Если предсердие мерцает, возможно появление страха и развитие поллакиурии. Это состояние, при котором наблюдаются учащенные микции. Специфическим признаком фибрилляции предсердий является приступ Морганьи-Адамса-Стокса. Он характеризуется обмороком на фоне ишемии головного мозга. Причина — уменьшение объема поступающей крови.
Лечение пароксизмальной аритмии сердца
Для терапии заболевания могут использовать различные методы: медикаментозные, электроимпульсные или хирургические. Все зависит от сроков пароксизма и его тяжести. Если приступ мерцательной аритмии не продолжается дольше 2 суток, то врачи применяют разные способы, чтобы восстановить синусовый ритм. В прошествии этого времени увеличивается риск образования эмбол или тромбов, поэтому все усилия прикладывают к тому, чтобы предотвратить такие осложнения.
В таких случаях пациенту назначают лечение пароксизмальной аритмии сердца, контролирующее ЧСЖ. В дополнении используют антикоагулянты, разжижающие состава крови, обычно применяют Варфарин. Препарат помогает предотвратить образование тромбоэмбол в полостях предсердий и его дальнейшее перемещение по кровеносным сосудам. А восстанавливать синусовый ритм начинают через 21 после курса терапии.
Но при чреспищевом УЗИ сердца можно и на ранних этапах лечения увидеть, есть ли тромбы в сосудах или нет. При отрицательном результате восстанавливать частоту сердечных сокращений можно даже раньше, чем через 3 недели после основного курса терапии. Таким образом, можно избежать риска эмболических осложнений и аритмических расстройств.
Терапевтическое лечение;
 В основном для снижения частоты СС и восстановления ритма применяют Кордарон, который оказывает минимальное количество побочных реакций, за счет чего применяется в терапии людей с разными заболеваниями организма. Также назначают Новокаинамид. Этот препарат вводят очень медленно, поскольку быстрая инъекция может резко снизить кровяное давление. Еще используют Дигоксин, чтобы контролировать желудочковые сокращения. Пропаном подходит для самостоятельного приема, поскольку производится в таблетках.
В основном для снижения частоты СС и восстановления ритма применяют Кордарон, который оказывает минимальное количество побочных реакций, за счет чего применяется в терапии людей с разными заболеваниями организма. Также назначают Новокаинамид. Этот препарат вводят очень медленно, поскольку быстрая инъекция может резко снизить кровяное давление. Еще используют Дигоксин, чтобы контролировать желудочковые сокращения. Пропаном подходит для самостоятельного приема, поскольку производится в таблетках.
Важно отметить, что Кордарон, Новокаинамид и Дигоксин вводится только инъекционно и не может назначаться пациентом. Их используют врачи скорой помощи и специалисты из стационарных отделений
Лечение медикаментами дает положительные результаты в тех случаях, если аритмию выявить при первом ее проявлении. Дальше результативность терапии снижается с каждым новым пароксизмом.
Электроимпульсное лечение;
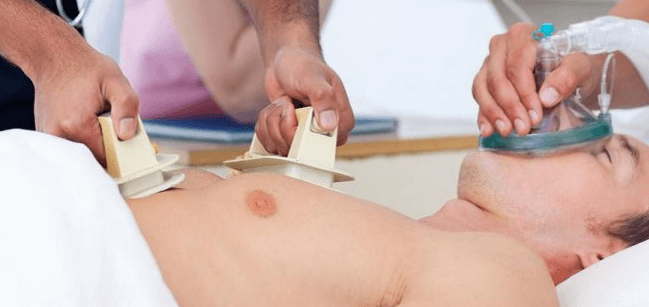 Когда медикаментозные назначения не оказали положительного действия, то пациенту смогут выполнить разряд электрическим током. Более того, процедура показана больным, у которых появились осложнения в результате приступа аритмии.
Когда медикаментозные назначения не оказали положительного действия, то пациенту смогут выполнить разряд электрическим током. Более того, процедура показана больным, у которых появились осложнения в результате приступа аритмии.
Ее выполняют следующим образом:
- Делают больному анестезию;
- На грудную клетку ставят 2 электрода;
- Выставляют режим, который будет соответствовать разряду желудочковых сокращений;
- Устанавливают нужный показатель тока и проводят разряд.
После электроимпульса сердце перезапускает работу и начинает выполнять свои функции по-новому. Электрический ток снимает проводящую систему, заставляя ее подавать правильное возбуждение синусового узла. Электроимпульсная терапия всегда дает положительные результаты.
Хирургическое лечение;
При частых рецидивах, возможно, придется делать операцию. Как правило, используют метод лазерного прижигания той зоны миокарда, которая стала патологически возбужденной. Хирургическое вмешательство проводят с помощью катетера, вводимого через артерию. Радиочастотная абляция в 80% случаев дает положительные результаты. Если необходимо, процедуру повторяют.
https://youtube.com/watch?v=XnLddrV95u0

Комментарии
(0 Комментариев)