Гипоксия кислородное голодание
Способы лечения гипоксии плода
Гипоксия плода на поздних сроках требует постоянного контроля специалистов. Острая форма патологии требует срочной госпитализации в больницу. При этом медицинская помощь должна быть оказана уже во время транспортировки беременной женщины в ЛПУ. Она включает в себя ингаляцию, которая содержат специальную увлажненную кислородную смесь, а также внутривенную инъекцию препаратов, содержащих глюкозу, аскорбиновую кислоту.
Также могут вводиться внутривенно спазмолитические препараты, бета-адреномиметики или Кордиамин. Такие меры могут стабилизировать состояние пациентки и ее ребенка. Когда гипоксия плода проявилась в момент родов, то следует немедленно устранить причину патологии. Если добиться этого невозможно, то принимается решение об оперативном родоразрешении или кесаревом сечении.
Хроническая форма болезни лечится, как правило, в стационарных условиях. Лечение направлено на то, чтобы улучшить маточно-плацентарную циркуляцию кровообращения, нормализовать обмен веществ у беременной. Для этого проводятся следующие физиотерапевтические процедуры:
- индуктотермия, диатермия;
- внутривенные инъекции глюкозосодержащих лекарственных средств;
- облучение ультрафиолетом;
- оксигенотерапия.

Иногда для устранения патологии необходимо применять комплексное лечение. Оно стабилизирует состояние здоровья роженицы и способствует устранению причины, симптомов недуга. Лечение гипоксии плода должно осуществляться только под наблюдением врача. Самолечение категорически запрещается, так как оно может привести к последствиям, опасным для жизни, как будущей матери, так и для ребенка. Применять народные средства можно только после консультации с лечащим врачом.
Кислородное голодание малыша в утробе матери лечится такими препаратами, как Курантил, Актовегин, Трентал. Прием лекарственных средств можно совместить с кислородными коктейлями, которые насыщают кровь беременной женщины кислородом. Также способ лечения напрямую зависит от наличия или отсутствия у беременной женщины других болезней. Так, если есть повышенный тонус матки, то врач назначает такие лекарства, как Но-шпа, Магнезия или Гинипрал.
Когда дети рождаются с асфиксией или гипоксией, то они в срочном порядке помещаются в реанимацию под кислородный купол. При этом требуется особый и более длительный уход. В некоторых случаях может потребоваться безотлагательное лечение новорожденного ребенка. Поэтому чем раньше выявить патологию, тем лучше, как для новорожденного ребенка, так и для роженицы.
Мероприятия для восстановления здоровья ребенка
В дальнейшем перенесший внутриутробную гипоксию малыш должен постоянно состоять на учете у невролога, чтобы врач имел возможность вовремя замечать патологии в физическом и психическом развитии и назначать необходимую терапию, поскольку состояние длительного кислородного голодания способно вызвать различные отклонения и отставания в развитии малыша. Чтобы этого избежать, потребуется регулярно оценивать его здоровье и проводить при необходимости соответствующее лечение. Чтобы помочь новорожденному малышу справиться с последствиями гипоксии, родители должны обеспечить спокойную атмосферу дома, комфортный температурный режим, защитить от перегрева и переохлаждений. Не стоит туго пеленать ребенка, нужно дать ему возможность больше двигаться. Большим плюсом является грудное вскармливание, теплые ванночки с успокаивающими травами, специальный массаж и гимнастика, применять которую детский врач должен научить маму. Это нужно делать ежедневно в течение 2-3 лет.  В сложных случаях течения болезни по назначению педиатра массаж должен проводить специалист, имеющий навыки по лечению заболеваний нервной системы. Именно с помощью массажа можно помочь восстановиться нервной системе и преодолеть задержки в развитии ребенка. Интенсивное воздействие на центральную нервную систему оказывает рефлексотерапия, ее применяют также по назначению врача, если гипоксия вызвала значительные нарушения в развитии ребенка. Есть различные методы рефлексотерапии: иглоукалывание, лечение лазером и пр. По показаниям желательно проконсультироваться с врачом-остеопатом, обсудить с ним целесообразность остеопатического лечения. Помочь в преодолении последствий внутриутробной гипоксии может и лечебная физкультура, это становится актуальным при задержке развития моторики. Проводить ее должен специалист, владеющий этими навыками. Если возникают задержки речевого развития, необходимо обратиться к логопеду. Все вышеперечисленные мероприятия должны проводиться в строгой системе, с определенной последовательностью и под обязательным наблюдением лечащего врача, который имеет возможность отслеживать динамику психического и физического развития ребенка. Самолечение абсолютно недопустимо! При правильном и ответственном подходе к лечению в большинстве случаев удается преодолеть негативные остаточные явления гипоксии и вернуть состояние ребенка к нормальным показателям.
В сложных случаях течения болезни по назначению педиатра массаж должен проводить специалист, имеющий навыки по лечению заболеваний нервной системы. Именно с помощью массажа можно помочь восстановиться нервной системе и преодолеть задержки в развитии ребенка. Интенсивное воздействие на центральную нервную систему оказывает рефлексотерапия, ее применяют также по назначению врача, если гипоксия вызвала значительные нарушения в развитии ребенка. Есть различные методы рефлексотерапии: иглоукалывание, лечение лазером и пр. По показаниям желательно проконсультироваться с врачом-остеопатом, обсудить с ним целесообразность остеопатического лечения. Помочь в преодолении последствий внутриутробной гипоксии может и лечебная физкультура, это становится актуальным при задержке развития моторики. Проводить ее должен специалист, владеющий этими навыками. Если возникают задержки речевого развития, необходимо обратиться к логопеду. Все вышеперечисленные мероприятия должны проводиться в строгой системе, с определенной последовательностью и под обязательным наблюдением лечащего врача, который имеет возможность отслеживать динамику психического и физического развития ребенка. Самолечение абсолютно недопустимо! При правильном и ответственном подходе к лечению в большинстве случаев удается преодолеть негативные остаточные явления гипоксии и вернуть состояние ребенка к нормальным показателям.
Механизмы возникновения дыхательной и циркуляторной гипоксии
Дыхательная гипоксия. Причина этого типа дыхательной гипоксии — недостаточный газообмен в легких (дыхательная недостаточность).
Механизмы дыхательной гипоксии:
- альвеолярная гиповентиляция (снижение вентиляции в альвеолах) — в связи с нарушением проходимости дыхательных путей при закупорке инородным телом, отеке гортани и бронхов (обструктивные нарушения); в связи со снижением эластичности и растяжимости ткани легкого при пневмонии, спадении или сдавлении легкого при пневмотораксе, гемотораксе, экссудативном плеврите (рестриктивные нарушения);
- снижение кровообращения в легких — в связи с уменьшением ОЦК, сердечной недостаточностью и пр.;
- нарушение диффузии кислорода через аэрогематический барьер — при отеке (интерстициальном) ткани легочных альвеол, при уплотнении ткани при некоторых заболеваниях, сопровождающихся разрастанием соединительной ткани в альвеолярной мембране («пылевые» заболевания легких — пневмокониозы);
- нарушение соотношения вентиляция/перфузия — когда одни участки легких плохо вентилируются, но хорошо кровоснабжаются, другие — наоборот (при эмболии ветвей легочной артерии, при эмфиземе легких).
Циркуляторная гипоксия. Причина, почему бывает циркуляторная гипоксия — недостаточное кровоснабжение тканей и органов.
Механизмы возникновения циркуляторной гипоксии:
- снижение ОЦК при кровопотере, дегидратации;
- сердечная недостаточность при различных заболеваниях и патологических состояниях (инфаркт миокарда, повышение ОЦК — гиперволемия — при массивных переливаниях крови, сдавление сердца при тампонаде);
- снижение тонуса сосудистых стенок, что приводит к увеличению емкости сосудистого русла и относительному уменьшению ОЦК (например, при шоке, надпочечниковой недостаточности).
Из чего состоит мочевыделительная система
Образование мочи происходит в почках. Кровь фильтруется сквозь стенки сосудиков, отдавая вредные и просто ненужные элементы. Затем получившаяся моча попадает в мочеточники, а по ним стекает в мочевой пузырь.
Последний накапливает и периодически выводит продукты обмена – мочу.
Если разобрать стенку «накопительного органа», то можно увидеть, что она состоит из нескольких слоев:
- Верхний (защитный).
- Средний – состоит из гладкой мускулатуры.
- Внутренний – представлен слизистым эпителием.
Слизистый шар формирует на стенке складки, которые понемногу распрямляются, когда в пузырь поступает моча. Но складки присутствуют не на всей площади органа, их нет на дне. Благодаря этому там формируется гладкий мочепузырный треугольник.
Детрузор мочевого пузыря – это средний слой его стенки, он состоит из 3 шаров гладких мышц. Наружный и внутренний формируются из продольных волокон, а средний – из циркулярного. Таким образом, обеспечивается возможность разнообразных сокращений стенок органа.
Формы нарушения мочеиспускания в позднем периоде травмы
Если в остром и раннем периодах травмы спинного мозга
наиболее частой формой расстройства мочеиспускания является задержка мочи, то в
поздний период могут быть следующие формы нарушения мочеиспускания.
Постоянное или истинное недержание мочи наблюдается
пбсле травмы конуса-эпиконуса спинного мозга, а также при травме корешков
конского хвоста. Задачей лечения является повышение тонуса сфинктера и детрузора
мочевого пузыря с целью выработки хотя бы императивного, а в случае
восстановления функции спинного мозга — нормального мочеиспускания.
Неудержание мочи или императивное мочеиспускание
является переходной формой автоматического мочеиспускания к нормальному и
обусловлено недостаточностью проводников спинного мозга вследствие частичного
нарушения их проводимости. Задача лечения таких больных сводится к выработке
нормального акта мочеиспускания или уменьшения степени недержания, что зависит
от восстановления функции спинного мозга. Лечебные мероприятия направлены на
повышение тонуса сфинктера и детрузора. С этой целью назначают подкожные
инъекции стрихнина, коротковолновую диатермию или электрофорез с прозерином на
область мочевого пузыря. Таким же образом можно лечить недержание мочи в остром
периоде травмы.
Затруднение мочеиспускания наблюдается у больных с
проводниковым типом расстройства его и частичным нарушением проводимости
спинного мозга. При этом нарушение проведения произвольного импульса не
обеспечивает достаточного расслабления «сфинктеров мочевого пузыря, тонус
которых резко повышен. Задачей Учения является снижение тонуса сфинктера при
одновременном повышении тонуса детрузора мочевого пузыря, Проводят электрофорез
анатропином, йодом на область промежностных мышц.
При наличии надлобкового свища в позднем периоде
травмы необходимо добиться выработки произвольного или автоматического акта
мочеиспускания и ликвидации цистостомы. Показаниями к закрытию цистостомы
является наличие пузырного рефлекса и возможность мочеиспускания по уретре, т.е.
ее проходимость. Наличие пузырного рефлекса проверяется с помощью цистометрии.
При подготовке к закрытию цистостомы большое значение имеет
тренировка мочевого пузыря, с целью увеличения его емкости, выработки пузырного
рефлекса. Для этого вначале к дренажной трубке подключают систему Монро.
Постепенно отводящий конец тройника поднимают на 20-30-40 см над уровнем лобка.
Дозированное повышение давления в мочевом пузыре способствует увеличению объема
сморщенного пузыря, который всегда является результатом эпицистостомии,
выработке пузырного рефлекса для нормального акта опорожнения.
Наличие антисептической жидкости, подбираемой в зависимости
от чувствительности микрофлоры мочи, позволяет проводить тренировку пузырного
рефлекса без опасения обострения инфекции. По мере выработки пузырного рефлекса
и восстановления нормального или автоматического мочеиспускания через уретру при
достаточном объеме мочевого пузыря, отсутствии обострения воспалительного
процесса и большого количества остаточной мочи дренажную трубку перекрывают на
несколько дней, а затем убирают. Катетеризируют мочевой пузырь постоянным
катетером на 7-9 дней, для того, чтобы закрылось отверстие на передней брюшной
стенке. После этого больной самостоятельно опорожняет мочевой пузырь.
Следующая страница:
Профилактика и лечение
воспалительных процессов в мочевыводящих путяхПредыдущая страница:
Сфинктерометрия и цистометрия
Перльмуттер О.А.
Травма позвоночника и спинного мозга.
.
Клиническая картина заболевания
Гипоксия плода, симптомы которой имеют специфические признаки, негативно сказывается на состоянии ребенка. Поэтому раннее выявление симптоматики может предотвратить серьезные последствия недуга. Гипоксию плода обнаружить в первом триместре очень сложно. Она определяется только в том случае, если у беременной женщины проявилась анемия или другие заболевания крови.
Будущая мама может заподозрить гипоксию на 18-20 неделе беременности, когда количество шевелений значительно уменьшается. Именно снижение активности ребенка – это повод начать нервничать, так как чаще всего такое явление является признаком кислородного голодания. При этом движения малыша становятся слабыми и едва уловимыми. Если беременная женщина начала замечать, что движения ребенка стали редкими, вялыми, то необходимо в срочном порядке обратиться за медицинской помощью.
Основными признаками гипоксии плода являются:
- ухудшение кровообращения в плаценте;
- задержка развития ребенка, которая проявляется в его отставании в весе, размерах;
- сниженное количество сердцебиений (менее 130 ударов в минуту);
- показания при КТГ в 7 и менее баллов;
- плохие анализы крови, мочи у беременной;
- слабые и редкие движения малыша.
После 30 недель каждой беременной женщине начинают делать КТГ. Когда у ребенка есть гипоксия, на показаниях видны патологические отклонения. К ним относятся показатель состояние ребенка или ПСП, который составляет больше 1, а также сниженная базальная ЧСС. Но плохие показания КТГ не всегда свидетельствуют о наличии гипоксии, так как она иногда дает ложные результаты. Для получения более точных результатов рекомендуется повторить процедуру на следующий день или через день.
Гипоксия плода при беременности может быть определена с помощью дополнительных методов диагностирования, в числе которых амниоскопия или забор крови из кожных покровов головы ребенка, который осуществляется только во время родов. Кроме того, в процессе родоразрешения можно определить гипоксию плода по цвету и виду околоплодных вод. Наличие кислородного голодания имеет место, если воды имеют зеленый, мутный цвет.
Вызывать тревогу должны околоплодные воды с неоднородной структурой. Они могут содержать примесь мекония. Содержание посторонних веществ сигнализирует о гипоксии плода. Нормальные околоплодные воды должны быть прозрачными и чистыми, что говорит о хорошем кровообращении, состоянии ребенка.
Хроническая гипоксия плода бывает на протяжении всей беременности. Женщина, у которой наблюдается такая патология, должна постоянно наблюдаться у участкового гинеколога. Пациентке назначается неоднократные УЗИ, КТГ и другие процедуры. При этом беременную, чаще всего, помещают в стационар, так как кислородное голодание малыша может привести к опасным последствиям, в том числе к преждевременным родам или выкидышу.
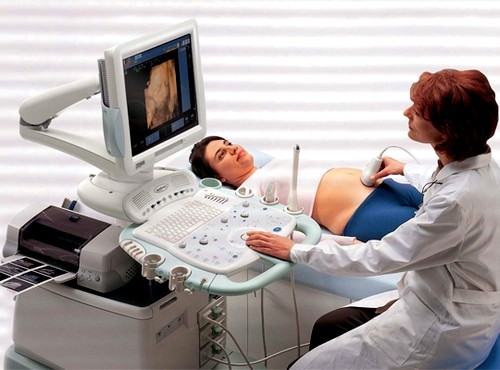
Существует несколько эффективных методов, как определить гипоксию плода. К ним относятся плановое ультразвуковое исследование, которое проводится в каждом триместре и КТГ, осуществляемое после 30 недели беременности.
Патологии детрузора
К сожалению, наш организм со временем снашивается, мочевой пузырь не является исключением.
Нарушения его функций бывает двух типов:
- Гипорефлекторное – в этом случае, чтобы возбудить рецепторы в мочевом пузыре, нужен большой объем мочи. Во время акта мочеиспускания, мускулатура сокращается недостаточно. Вследствие этого жидкость вытекает слабым напором, а пациенты жалуются на чувство неполного опустошения.
- Гиперрефлекторное – при таком варианте, возбудимость органа сильно повышена. Для возникновения импульса, который пойдет в головной мозг, достаточно маленького количества мочи. Пациенты с такой проблемой будут говорить об очень частом мочеиспускании, но маленькими порциями. В тяжелых случаях может выделяться буквально по пару капель за один акт.
Иногда бывает так, что детрузор находится в отличном состоянии, но человек не может нормально помочиться. Чаще всего это связано с нарушениями в нервной системе – формирование неправильного импульса, невозможность мозга принять информацию. Также причиной может быть спазм сфинктеров, который перекрывает просвет уретры и не дает моче выйти.
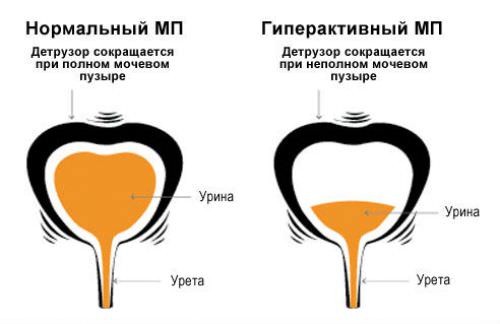 Если в пузыре накопится слишком много мочи, то детрузор сократится самостоятельно и произойдет непроизвольное мочеиспускание.
Если в пузыре накопится слишком много мочи, то детрузор сократится самостоятельно и произойдет непроизвольное мочеиспускание.
Состояние гиперактивности приводит к недержанию мочи
Лечение заболеваний
В связи с тем, что причин дисфункции мочеиспускания огромное количество, не стоит самостоятельно ставить себе диагноз. Лучшим вариантом будет обратиться к врачу, который осмотрит и направит на дополнительные обследования. Узнав триггерные факторы, специалист сможет назначить правильное и адекватное лечение.
При нейрогенных патологиях в первую очередь нужно повлиять на состояние центральной нервной системы и нервных волокон. В зависимости от симптоматики, пациентам назначают седативные или стимулирующие препараты.
При чрезмерном возбуждении выбор падает на:
- на лекарственные средства, которые приводят к расслаблению детрузора – Сибутин, Дриптан ;
- спазмолитики – Дротаверин, Папаверин, Но-шпа;
- физиотерапевтические методы лечения.
В случае с гипорефлекторной дисфункцией, нужно назначать препараты, которые уменьшают влияния ацетилхолина (Прозерин).
Зная, что такое детрузор мочевого пузыря и немного разбираясь в его функциях, человек никогда не пропустит патологии. Главное, надо быть внимательными к себе и стараться проходить своевременные профилактические осмотры в поликлиниках.
Spread the love
Прогноз и последствия перенесенной гипоксии у детей
При правильном лечении в течение первого года жизни здоровье ребенка должно прийти в норму, но в отдельных случаях последствия гипоксии могут проявиться и спустя довольно большой промежуток времени
У детей может быть задержка речевого развития, неспособность концентрировать внимание, неусидчивость, постоянные головные боли. В наиболее сложных случаях возможно развитие прогрессирующих поражений ЦНС, таких, как значительное нарушение слуха, внимания, а также стойкие нарушения центральной нервной системы, такие, как эпилепсия, энцефалопатия, другие нарушения мозгового кровообращения, включая (в редких случаях) ишемический инсульт, церебральный венозный тромбоз
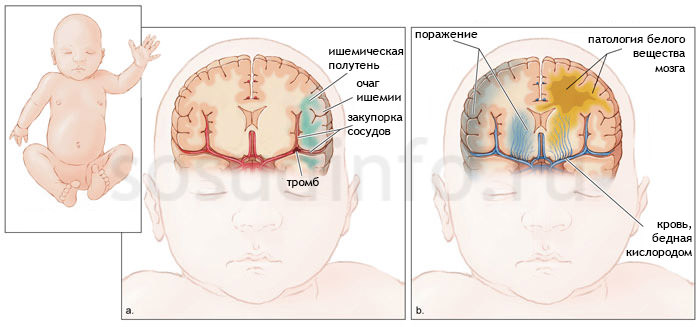
Последствия гипоксии: инсульт (слева) и гипоксически-ишемическая энцефалопатия (справа) у новорожденного
Лечение нарушений мочеиспускания
Перед началом терапии дисфункции детрузора необходимо установить ее причину.
Если нарушение мочеиспускания вызвано обструкцией мочевыводящих путей камнем или опухолью, воспалением слизистой внутренней стенки мочевого пузыря, то начинают лечение этих заболеваний.
Воспаление мочевого пузыря
Если сбой в работе детрузора вызван нарушением иннервации, то основное лечение направлено на терапию заболевания нервной системы.
Но для облегчения состояния больного проводят медикаментозную коррекцию нарушений мочеиспускания.
Сокращение детрузора происходит вод воздействием на его мускариновые рецепторы нейромедиатора ацетилхолина, а расслабление – при действии норадреналина на адренорецепторы.
Чтобы отрегулировать работу мускулатуры стенки пузыря назначают лекарственные препараты, которые оказывают влияние на эти рецепторы. Они или блокируют их, или, наоборот, усиливают действие нейромедиаторов.
При гиперрефлексии детрузора обычно назначают:
- пророксан, дриптан, сибутин, новитропан эти препараты воздействуют на рецепторы детрузора и вызывают его расслабление;
- спазмолитические лекарственные средства – но-шпу или спазмекс;
- различные физиопроцедуры, направленные на облегчение мочевыделения.
Если наблюдается гипорефлексия детрузора, то применяют средства, снижающие влияние ацетилхолина – калимин и прозерин. Также проводят физиопроцедуры.
Полная нормализация процесса мочеиспускания возможна только после лечения основного заболевания, которое повлияло на детрузор.
Также необходимо обратить внимание на то, что все эти синдромы ведут к накоплению мочи в мочевом пузыре. А это чревато развитием бактериальной инфекции
Для предотвращения этого процесса необходимо регулярно контролировать показатели клинического анализа мочи, делать бакпосев. При необходимости сразу же начинают антибактериальную терапию.
Мочевой пузырь – орган, выполняющий жизненно важную функцию. При нарушениях в его работе состояние человека существенно ухудшается, появляется дискомфорт. Чтобы не допустить развития заболевания, надо разбираться в строении мочевыделительной системы и знать первые симптомы патологии.
Лечение внутриутробной гипоксии плода
Выбор тактики лечения рассматриваемого патологического состояния зависит от состояния здоровья матери, срока беременности, наличия сопутствующих заболеваний у будущей матери. Так как причины развития внутриутробной гипоксии отличаются вариативностью, единого принципа ее лечения нет – все делается в строго индивидуальном порядке. Если состояние здоровья и женщины, и плода позволяет, то врач может применить консервативные методы лечения внутриутробной гипоксии плода:
- Улучшение здоровья будущей матери – например, лечение хронических заболеваний, устранение анемии, стабилизация артериального давления. Кроме этого, улучшить здоровье матери можно путем подбора индивидуального режима питания и жизни, избавления от вредных привычек, введения в жизнь легкой физической нагрузки.
- Назначение антикоагулянтов. Эти лекарственные препараты способствуют нормализации уровня вязкости крови. Применяют такое лечение только в том случае, если у женщины нарушена система свертывания.
- Амниоинфузия. Этот метод используют крайне редко, оправдан он, например, при выраженной задержке роста плода и диагностированном маловодии. Под амниоинфузией подразумевают введение в околоплодные воды специального препарата, который дает возможность легким будущего ребенка развиваться, снижает уровень кислородного голодания, предотвращает попадание мекония в организм малыша.
- Вливание магнезии. Этот метод используется только в случае диагностированной гипертонии у беременной женщины. Такие внутривенные инъекции предотвращают развитие эклампсии и значительно снижают риск кислородного голодания.
- Назначение противовоспалительных и антимикробных средств. Целесообразно проводить такое лечение только в том случае, если были диагностированы инфекционные процессы.
Обратите внимание: в медицине не существует ни одного лекарственного препарата, который в состоянии излечить плацентарную недостаточность. Все вышеперечисленные методы способствуют избавлению от провоцирующих внутриутробную гипоксию плода факторов
Если диагностировано нарушение плацентарного кровотока, то врачи только наблюдают за будущим ребенком, чтобы вовремя провести экстренное родоразрешение. Чем больше плод отстает в развитии от нормы, тем раньше нужно проводить экстренное родоразрешение.
Внутриутробная гипоксия плода – патологическое состояние, которое может привести к тяжелым последствиям. Сделать какие-то прогнозы по поводу вероятности развития рассматриваемого состояния практически невозможно, поэтому женщины, находящиеся на этапе планирования беременности, должны не только пройти полное обследование у профильных специалистов, но и отказаться от вредных привычек.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
12,055 просмотров всего, 7 просмотров сегодня
Основные причины гипоксии плода
Внутриутробная гипоксия плода может быть вызвана множеством факторов, как внутреннего характера, так и внешнего. Так, со стороны матери причинами недуга могут стать:
- железодефицитная анемия;
- низкий уровень гемоглобина;
- болезни внутренних органов и систем, в числе которых бронхит, сахарный диабет;
- нарушение обмена веществ;
- вредные привычки;
- малоподвижный образ жизни.
Чтобы исключить появление гипоксии плода, рекомендуется начать планирование беременности заранее. Необходимо проверить состояние здоровья обоих родителей, а также отказаться от употребления алкоголя и курения за 1-2 года до зачатия ребенка. Кроме того, следует пройти комплексную диагностику организма, чтобы выявить скрытые инфекции и заболевания.
Также существует несколько причин недуга, которые проявляются со стороны ребенка, который находится в утробе матери. К ним относятся врожденные пороки, фетоплацентарная недостаточность или инфекции, которые протекают внутри матки. При родах также бывает гипоксия плода. Она может быть вызвана неправильным положением малыша. Например, при косом, тазовом предлежании.
Острая гипоксия плода бывает при многоплодных родах, выпадении пуповины или отслойке плаценты. Преждевременное старение плаценты также может привести к гипоксии ребенка. Поэтому при постановке соответствующего диагноза следует срочно начать лечение. Определить точную причину патологии можно только на основании ультразвукового исследования, анализов крови и мочи, а также в процессе родоразрешения.
Признаки гипоксии плода имеют отличительные особенности, поэтому спутать их с симптомами других заболеваний сложно. Данная патология встречается очень часто, поэтому для ее предупреждения беременные женщины должны проходить обследования, сдавать анализы и посещать узких специалистов, в числе которых отоларинголог, окулист, эндокринологи и другие.
Гипоксия плода, причины которой до конца не изучены, может встречаться у здоровых женщин, которые ведут активный образ жизни. Связано это с тем, что экологическая обстановка на сегодняшний день неблагоприятна, а иногда и опасна для человека. Поэтому даже у здоровых людей возникают различные патологии, которые могут нанести непоправимый вред организму.
В медицинской практике известны случаи, когда причиной гипоксии плода стала генетическая наследственность. Поэтому если у Ваших ближайших родственников есть генетическая предрасположенность, то следует проводить профилактические мероприятия и регулярно контролировать состояние ребенка.

Комментарии
(0 Комментариев)