Чем лучше всего лечить Альвеолярная Капиллярная Дисплазия
Методы лечения у детей
До внедрения в лечебную практику лазерной коагуляции капиллярные ангиодисплазии относились к неизлечимым состояниям. Альтернативы этому методу не существует. В педиатрической практике чаще всего применяются импульсные варианты излучения, которые имеют свойство поглощаться красителем. В роли такого вещества в коже бывает гемоглобин. Поэтому в фокусе действия оказываются поврежденные сосуды, а здоровые ткани не изменяют свою структуру.
Под действием света зеленого и желтого спектра расширенные капилляры подвергаются интенсивному нагреванию, что вызывает прекращение их функционирования, а поверхностные слои кожи остаются незатронутыми. Техника коагуляции проводится точечным методом, то есть с некоторыми промежутками между местами воздействия.
За три дня поверхность обработанной кожи сморщивается и покрывается корочкой. Она самостоятельно отходит через неделю, под ней открывается красное пятно, которое в неизменном состоянии находится до 2 недель.
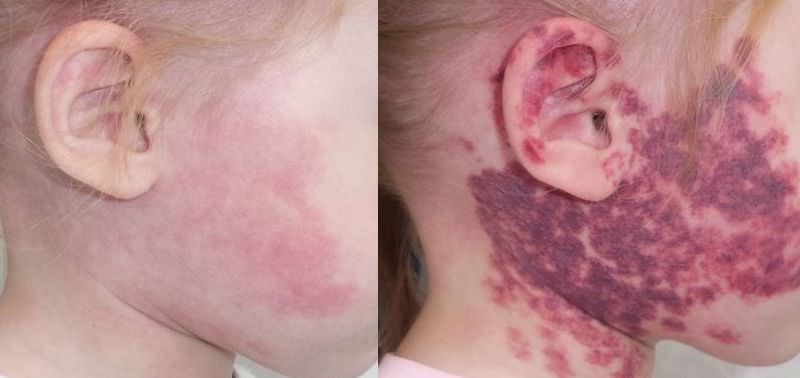 Капиллярная ангиодисплазия после лечения
Капиллярная ангиодисплазия после лечения
Ощутимый результат можно увидеть только после третьего месяца лечения. Чтобы добиться стойкого эффекта, нужно:
- пройти не менее 5 сеансов для средних очагов, 1 — 3 для мелких и около 10 процедур для крупных;
- после процедуры использовать мази с антибактериальным действием;
- нельзя снимать корочки, так как под ними происходит процесс регенерации тканей;
- начало лазеротерапии должно быть как можно более ранним, у младенцев можно уже со второго месяца использовать коагуляцию;
- для маленьких детей проведение лечения сопряжено с опасностью непроизвольных движений, поэтому оно предусматривает применение общего наркоза.
Взрослые пациенты с трудом поддаются лечению, поэтому после 2 — 3 месяцев перерыва лазеротерапию повторяют.
Капиллярные ангиодисплазии проявляются у новорожденных в виде розовых пятен на открытых частях тела. Развитие патологии связывают с нарушением формирования сети нервных волокон вокруг кровеносных сосудов. Клинические проявления могут ограничиваться только «винными пятнами» или кожные признаки сочетаются с мозговыми. Для лечения проводится лазерная коагуляция по индивидуальной схеме.
Операция при дисплазии шейки матки
Тяжелая дисплазия шейки матки нуждается в более сложном лечении в условиях хирургического стационара. Решение в отношении оперативного лечения умеренной дисплазии шейки матки принимается в индивидуальном порядке.
Хирургическое лечение проводится с учетом фазы менструального цикла (проводится в первую) после курса противовоспалительной терапии. При наличии эндоцервицита и кольпита проводят обработку влагалища дезинфицирующими растворами. Перед операцией никаких признаков воспаления во влагалище быть не должно.
Во время проведения любой операции на шейке матки женщина находится в гинекологическом кресле.
Метод ножевой конизация шейки матки заключается в удалении значительного участка шейки конусовидной формы. Проводится под наркозом.
Ампутация (удаление) шейки матки проводится только при тяжелой дисплазии и при раке шейки матки в начальной стадии. Проводится под наркозом.
В послеоперационном периоде могут появиться ноющие боли внизу живота разной интенсивности, выделения из половых путей (после ДЭК), незначительные кровянистые выделения. Все имеющиеся симптомы должны иметь тенденцию к затуханию. При необходимости больным назначаются обезболивающие, противовоспалительные и кровоостанавливающие средства. Если симптомы нарастают, сопровождаются подъемом температуры, кровотечением, следует обратиться за медицинской помощью.
В редких случаях после операции могут возникнуть осложнения: нарушение менструального цикла, деформация шейки матки грубой рубцовой тканью (после конизации), воспалительные процессы малого таза, бесплодие, в 5-10% случаев наблюдаются рецидивы заболевания. Для полного выздоровления после хирургического лечения требуется 4-6 недель.
Естественные роды после конизации шейки матки не рекомендуются. После операции на шейке возникает рубцовая ткань, и шейка утрачивает свою эластичность.
Оценка эффективности проведенного хирургического лечения проводится через 3 – 4 месяца. Если признаков заболевания нет, дальнейшее наблюдение проводится в режиме ежегодных профилактических осмотров.
Рекомендации по профилактике возникновения рецидивов дисплазии шейки у женщин послеоперационного периода аналогичны таковым у здоровых женщин. К ним относятся:
— полноценное питание;
— своевременное лечение местных воспалительных заболеваний;
— отказ от курения;
— использование химических и барьерных методов контрацепции;
— ежегодное посещение гинеколога с прохождением цитологического обследования соскоба шейки матки.
Ангиодисплазия
Найдено (66 сообщений)
сосудистый хирург
23 сентября 2014 г. / оксана / пензаПожалуйста, подскажите куда обратится, кто может помочь – у ребенка ангиодисплазия правой руки (на локте), операцию делать отказываются. Спасибо открыть
сосудистый хирург
28 мая 2014 г. / Светлана… / Нижний ТагилЗдравствуйте,меня зовут Светлана,у моей дочери(5 лет) врождённая ангиодисплазия левой конечности и ягодицы, наблюдаемся у хирурга с рождения, они говорят что надо только наблюдать.Температура левой конечности выше, чем у правой,ножка отечная,по длине пока … открыть
сосудистый хирург
9 июля 2010 г. / Олеся / ОрелДобрый день! Мужчине 33 года. Диагноз:Ангиодисплазия правой верхней конечности, диффузная форма. Артерио-венозные свищи. Макрофистулезная форма. Аневризма плечевой… открыть (еще 1 сообщение)Последние 5:
12 ноября 2013 г. / Эльмира
Олеся, смогли вы найти специалиста и где? Пожалуйста, ответьте на мой адрес: kagirova_el@mail.ru. У меня похожая проблема-ангиодисплазия левой конечности.
сосудистый хирург
10 апреля 2009 г. / Екатерина…Здраствуйте, доктор! моему сыну 4,5 года врачи поставили диагноз ангиодисплазия левой нижней конечности. У него удленение этой конечности на 2см. и по всей ножке(в области… открыть (еще 4 сообщения)Последние 5:
16 августа 2013 г. / Екатерина…
Екатерина!!! Наблюдения каждые 6 месяцев ничего не дадут. Ангиодисплазия – это патология, которая со временем может привести к … так, что врачи вообще не знают, что такое ангиодисплазия, сосудистые мальформации и всё такое, и всегда ставят диагноз – варикоз …
гастроэнтеролог
3 августа 2013 г. / Юлия / Екатеринбург… стенке в 3 см от привратника локальная локальная ангиодисплазия на участке диаметром до 0,5 см. Привратник Bd постбульбарный отдел ДПК б/о.
Hp-
Локальная ангиодисплазия слизистой антрального отдела желудка.
Подскажите, стоит ли обращаться … открыть
сосудистый хирург
1 июля 2011 г. / @аноним / РостовЗдравствуйте обьясните пожалуйста раздницу между диагнозами: венозная ангиодисплазия и Синдром Паркса-Вебера Рубашева, заранее спасибо открыть (еще 2 сообщения)Последние 5:
16 апреля 2013 г. / Анна
Учкин Илья Геннадьевич,
Илья Геннадьевич, оперировавший нас хирург поставил диагноз венозно-кавернозная ангиодисплазия /без уточнения разновидности ангиодисплазии/. Может, он не разобрался? Или он обязан был это сделать? Спасибо за ответ. Анна
6 марта 2013 г. / Лия
Здравствуйте, скажите можно ли излечиться совсем имея диагноз- обширная ангиодисплазия прав. верхней конечности,диффузно-мышечная форма, хр. венозная недостаточность 0-1 ст. у дочери (15лет), которая образовалась после иссечения гигантской гемангиомы в …
невролог
8 января 2013 г. / марина / саратовздравствуйте. у моего малыша 3 мес.,обширная капилярная ангиодисплазия лица волосистой части головы,в 2 месяца у него начались судороги,лицо становилось синим останавливалось дыхание и он отключался длилось это примерно пол минуты,и еще было отдельно он … открыть
невролог
3 августа 2012 г. / Елена / Петрозаводск… -органическое поражение ЦНС. Гипердинамический синдром с нарушением внимания. Нестабильность ш/о позвоночника на уровне С5-С6. Ангиодисплазия внутренней сонной артерии, экстазия правой внутренней яремной вены. Скажите на сколько это все опасно и как это … открыть
детский хирург
7 июля 2012 г. / Екатерина… / г.Фокино Брянская обл.В какую клинику России можно обратиться по поводу заболевания у ребенка Ангиодисплазия правой ноги в возрасте 4-х месяцев? открыть
Врожденные пороки сердца
На сегодня известно более 20 вариантов врожденных пороков сердца (ВПС), среди которых чаще всего встречаются следующие:
- дефект межпредсердной перегородки;
- дефект межжелудочковой перегородки;
- открытый артериальный проток;
- тетрада Фалло;
- аномалия Эбштейна;
- комплекс Эйзенменгера;
- стеноз аортального клапана;
- стеноз клапана легочного ствола;
- транспозиция магистральных сосудов.
Основной причиной развития ВПС в настоящее время считают мутации, которые могут возникать как спонтанно, так и вследствие воздействия неблагоприятных факторов внешней среды на женщину во время беременности.
 К последним относят:
К последним относят:
- ионизирующее излучение;
- вирусную инфекцию;
- тератогенные лекарства, в частности антибиотики;
- тяжелые металлы;
- алкоголь и курение;
- тяжелые заболевания матери.
Каждый из этих факторов влияет на развитие плода опосредованно, через организм матери. Например, если мать курит во время беременности, то вероятность того, что у детей будет ВПС, возрастает в десятки раз.
К общим признакам, которые позволяют заподозрить наличие у новорожденного ВПС, относят:
- задержку физического, а иногда и интеллектуального развития;
- нездоровый цвет кожи, она может быть либо слишком бледной, либо иметь выраженный синюшный оттенок;
- одышку, которая вообще не свойственна детям;
- отеки, которые могут быть как локальными, так и системными.
Рассмотрим более подробно один из самых тяжелых ВПС – транспозицию магистральных сосудов.
Суть данного порока такова: аорта берет свое начало в полости правого желудочка, а легочной ствол – в полости левого. В норме все должно быть наоборот. Это магистральные артерии, ток крови в которых обеспечивает нормальное функционирование всей гемодинамической системы.
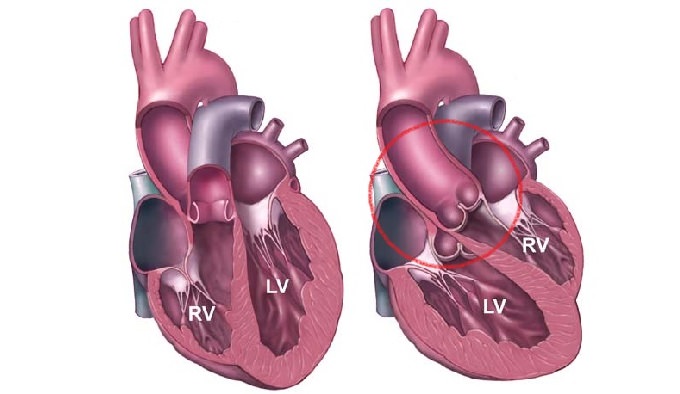
Транспозиция магистральных сосудов
Как следствие транспозиции магистральных артерий – в большой круг кровообращения поступает венозная кровь, а в малый – артериальная. В норме все происходит диаметрально противоположным образом. Это грубый сбой в системе гемодинамики, который приводит к постепенному развитию глубокой гипоксии тканей всего организма.
Клиника транспозиции магистральных сосудов такова:
- с момента рождения начинают прогрессировать одышка, цианоз (синева кожных покровов) и тахикардия (учащенная работа сердца);
- постепенно развиваются застойные явления, нарастают отеки, что проявляется асцитом (скопление жидкости в брюшной полости), увеличением печени, увеличением сердца;
- нарушается ритмичная деятельность сердечной мышцы, развиваются различные блокады и аритмии, выслушиваются сердечные шумы.
Лечение патологии, как уже было сказано выше, нужно проводить в первые недели жизни ребенка. Операция подразумевает коррекцию имеющейся транспозиции аорты и легочного ствола, выполняется так называемое «артериальное переключение».
 Магистральные артерии устанавливаются надлежащим образом, то есть, устраняется явление транспозиции. Операция довольно сложная, но при корректном и своевременном ее выполнении в 85-90 % случаев удается достичь ожидаемого эффекта.
Магистральные артерии устанавливаются надлежащим образом, то есть, устраняется явление транспозиции. Операция довольно сложная, но при корректном и своевременном ее выполнении в 85-90 % случаев удается достичь ожидаемого эффекта.
При отсутствии оперативного лечения 60 % детей с магистральной транспозицией погибают на протяжении первого месяца жизни, а оставшиеся 40% — на протяжении первого года жизни, страдая при этом от явлений нарастающей гипоксии, полиорганной недостаточности и ацидоза.
https://youtube.com/watch?v=pUKB2VSxtdE
Нейроциркуляторная дистония
И еще один, довольно распространенный вариант нарушения сердечной деятельности у детей – это кардиальный вид нейроциркуляторной дистонии (НЦД). Заболевание коварно тем, что имеет крайне неспецифичные симптомы и довольно часто ребенку годами не могут поставить правильный диагноз.
Характерно, что данное заболевание обычно проявляется после 10-12 лет. И это имеет четкую связь с причинными факторами. Среди возможных причин НЦД:
- малоподвижный образ жизни (проведение большей части дня за компьютером, планшетом, смартфоном, телевизором);
- проблемы с питанием (избыток фаст-фуда и другой нездоровой пищи);
- частые стрессы, конфликтные ситуации, влекущие за собой нервное перенапряжение;
- перенесенные тяжелые инфекционные болезни (ангины, корь, краснуха и т.д.).
Система сердца и сосудов может отреагировать на все это развитием НЦД. В таких случаях у ребенка появляются следующие симптомы:
- частые жалобы на слабость, недомогание;
- боли, которые могут локализоваться в любой части тела, в том числе и в сердце;
- головокружение, шум в ушах, эпизоды обморочных состояний;
- мелькание «мушек» перед глазами;
- снижение успеваемости в школе;
- рассеянность, забывчивость;
- ощущения перебоев в работе сердца, неприятные ощущения в области сердца различного характера (сжимающие, давящие и т.д.);
- повышение температуры тела без видимой на то причины;
- похолодание рук и/или ног, которое может быть постоянным или эпизодическим.
Возможных симптомов множество, важно обратить на них внимание, а не списывать все на банальное недомогание. Ведь в их основе – сбой в нормальной работе кровеносной системы, следовательно, патологию нужно лечить. Иначе она будет прогрессировать, а имеющиеся симптомы – усугубляться
Иначе она будет прогрессировать, а имеющиеся симптомы – усугубляться.
 К лечению НЦД педиатры подходят комплексно. Ребенку назначают коррекцию режима дня, питания и, конечно же, курсы медикаментозной терапии. Лечение в обязательном порядке должно проходить под контролем родителей. Ведь ребенок, не понимая серьезности проблемы, может избегать выполнения отдельных рекомендаций.
К лечению НЦД педиатры подходят комплексно. Ребенку назначают коррекцию режима дня, питания и, конечно же, курсы медикаментозной терапии. Лечение в обязательном порядке должно проходить под контролем родителей. Ведь ребенок, не понимая серьезности проблемы, может избегать выполнения отдельных рекомендаций.
Мы рассмотрели основные варианты патологии кардиологического профиля, которые могут встречаться в детском возрасте. Это и угрожающие жизни состояния, такие как транспозиция магистральных артерий, и не очень опасные с виду расстройства, такие как НЦД. В любом случае проблемы со здоровьем у ребенка требуют пристального внимания и своевременного решения.


https://youtube.com/watch?v=71u-_HiUKNE
Вы все еще думаете что ВОССТАНОВИТЬ сосуды и ОРГАНИЗМ полностью невозможно!?
Патофизиология
С точки зрения гистологии, ангиодисплазия напоминает «сосудистые звездочки», развивается у людей старшего возраста вследствие деформации стенок кишечника. Заболевание можно охарактеризовать как приобретенную дегенеративную патологию, обусловленную хроническим или переменным сжатием толстой кишки, затрудняющим венозный дренаж слизистой кишечника. Со временем вены становятся все более и более извилистыми, в то время, как капилляры слизистой постепенно расширяются, а предкапиллярный сфинктер становится слабым и не может нормально функционировать. На этой почве развивается артериовенозная патология, характерным признаком которой является небольшой «пушок» (ворсинки) на расширенных сосудах.
И хотя ангиодисплазия встречается довольно часто и многие с ней живут, у людей с нарушением свертываемости крови повышается риск кровотечения. Классическим примером является синдром Гейде (одновременное наличие у человека стеноза аортального клапана и кровотечения, открывшегося на фоне ангиодисплазии). При данном расстройстве протеолизируется фактор фон Виллебранда (фВФ), что связано с высоким тангенциальным напряжением слишком бурного кровообращения вокруг аортального клапана. Вышеописанный фактор наиболее активен в руслах напряженных сосудов (в частности, при ангиодисплазии), а в условиях дефицита фВФ риск кровотечения в очагах поражения повышается.
Воркентин и другие убеждены в том, то помимо стеноза аортального клапана, есть и другие нарушения (связанные с высоким тангенциальным напряжением внутри кровеносных сосудов), на фоне которых повышается вероятность открытия ангиодиспластического кровотечения.
Лечение
При выраженной анемии больному прежде всего необходимо сделать переливание крови. Само лечение начинается с эндоскопической терапии, когда врач использует термокаутер, либо аргоноплазменный коагулянт (АПК), которые помещаются в очаги поражения, после чего применяется эндоскоп, позволяющий все детально разглядеть. Если это не помогает, то проводятся такие малоинвазивные процедуры, как ангиография и эмболизация (когда в пораженную область вводятся специальные частицы – эмболы), которые позволяют избежать хирургического вмешательства и резекции кишечника. В Врач выборочно закупоривает пораженный ангиодисплазией сосуд, используя для этого микрочастицы. Если же ни одна из вышеописанных малоинвазивных методик не помогает, то пациенту необходимо сделать резекцию пораженного участка кишечника. Однако зачастую очагов поражения слишком много – в этом случае, резекция неэффективна.
Если же кровоточат различные или труднодоступные участки, то необходимо медикаментозное лечение. К препаратам первого ряда относятся анти-фибринолитики: транекзаминовая и аминокапроновая кислоты. Зачастую остановить кровотечение помогают эстрогены, которые слегка повышают свертываемость крови
Однако следует принимать их с осторожностью, поскольку могут возникать малоприятные и опасные для здоровья (обоих полов) побочные эффекты. Мужчины жалуются на изменение тембра голоса и увеличение груди, хотя у женщин старшего возраста на фоне приема эстрогенов повышается либидо и проявляются перименопаузальные симптомы
(Сюда также можно отнести опасения за последствия гормоно-заместительной терапии /ГЗТ).
В тяжелых случаях могут помочь (известны случаи выздоровления) такие серьезные гормональные препараты, как октреотид и талидомид.
В крайне тяжелых случаях или если организм не реагирует ни на эндоскопию, ни на медикаментозное лечение, кровотечение можно остановить хирургическим путем.
Капиллярная ангиодисплазия причины
Главным фактором появления винных пятен является неблагоприятное влияние на ребенка во время внутриутробного развития. Оказывают воздействие гормональные нарушения, использование препаратов с тератогенным эффектом, инфекционные болезни, перенесенные матерью во время беременности. Также причиной могут стать хромосомные нарушения и другие немаловажные факторы. Все это сказывается на формировании кровеносной системы будущего ребенка и капиллярном русле. Результатом становятся артериовенозные образования, которые затрудняют питание кожного покрова и кровообращение в месте пятна.
Пороки развития артерий, вен, капилляров
В настоящее время выделяют три основные группы врожденных пороков развития кровеносного русла:
Наши читатели рекомендуют!
Многие наши читатели для ЧИСТКИ СОСУДОВ и снижения уровня ХОЛЕСТЕРИНА в организме активно применяют широко известную методику на основе семен и сока Амаранта, открытую Еленой Малышевой. Советуем обязательно ознакомиться с этой методикой.
- Аплазия и гипоплазия сосудов;
- Фиброзно-мышечная дисплазия;
- Артериовенозная дисплазия.
Фиброзно-мышечная дисплазия поражает, как правило, артерии. Чаще всего – среднего калибра. При этой патологии в стенке пораженной артерии наблюдается дефицит эластических волокон, а также гипертрофия гладкомышечного компонента, что затрудняет прохождение крови.
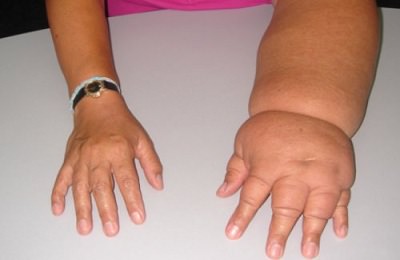 Артериовенозная дисплазия (она же – ангиодисплазия) подразумевает наличие патологического сообщения между артериями и венами в обход капиллярного русла. Это приводит к грубому нарушению регионарной гемодинамики.
Артериовенозная дисплазия (она же – ангиодисплазия) подразумевает наличие патологического сообщения между артериями и венами в обход капиллярного русла. Это приводит к грубому нарушению регионарной гемодинамики.
Причиной развития данных пороков принято считать мутации, как и в случае с врожденными пороками сердца.
Рассмотрим самый распространенный вариант порока развития сердечно-сосудистого русла – ангиодисплазию. Данный порок чаще всего поражает артерии и вены конечностей. При этом развиваются явления хронической сосудистой недостаточности, которые неуклонно прогрессируют при условии своего естественного течения.
Если вовремя диагностировать ангиодисплазию, то можно полностью решить проблему без последствий для здоровья. А вот на запущенных стадиях процесса может понадобиться ампутация конечности.
Симптомы ангиодисплазии конечностей таковы:
- снижение толерантности к физическим нагрузкам пораженных конечностей;
- быстро развивается чувство слабости, ощущение тяжести;
- гипертрофия (избыточное разрастание) мягких тканей;
- гипергидроз (избыточная потливость);
- варикозный процесс, который вовсе не характерен для детей;
- на ранних стадиях – множественные телеангиоэктазии («звездочки») на коже;
- на продвинутых стадиях – обширные сине-багровые пятна на коже.
Стоит отметить, что ангиодисплазия в 5 раз чаще развивается в русле нижних конечностей. Поражаются при этом, как правило, обе нижние конечности, что существенно усугубляет процесс.
Популярные статьи на тему сосудистая дисплазия у новорожденных
Читать дальше
Неврология
Судорожные состояния у детей
В современной медицинской практике наметилась тенденция к ограничению использования термина «судорожный синдром» как характеристики универсальной реакции организма на разные патогенные воздействия. Этот термин применяют у новорожденных и у детей раннего..
Читать дальше
Акушерство, гинекология, репродуктивная медицина
Актуальные аспекты проведения и прекращения реанимации глубоконедоношенных детей на этапе родильного зала
Примерно 10% всех новорожденных требуют активных реанимационных мероприятий для появления громкого крика или регулярного дыхания.
Читать дальше
Эндокринология. Сахарный диабет
Современные аспекты метаболической коррекции
Международный медико-фармацевтический конгресс «Ліки та життя», проходивший в г. Киеве с 6 по 9 февраля, был высоко оценен медицинскими специалистами.
Читать дальше
Кардиология
Артериальная гипертензия у детей и подростков
Распространенность артериальной гипертензии (АГ) среди детей значительно ниже, чем среди взрослых: по данным эпидемиологических исследований, она составляет от 1 до 5%.
Читать дальше
Эндокринология. Сахарный диабет
Этиопатогенез, клиника, диагностика и лечение соматотропной недостаточности в детском возрасте
Патология роста занимает одно из ведущих мест среди всех эндокринных заболеваний в детском возрасте.
Читать дальше
Неврология
К вопросу о тактике лечения эпилепсии
Эпилепсия представляет собой хроническое полиэтиологическое заболевание, лечение которого – одна из наиболее сложных проблем медицины.
Читать дальше
Урология и нефрология
Диагностика и лечение урологических заболеваний у детей
К концу первого года жизни крайняя плоть смещается выше шейки полового члена лишь у 50% мальчиков, к трем годам – уже у 89%. Распространенность фимоза среди мальчиков 6-7 лет составляет 8%, среди юношей 16 – 18 лет– 1%.
Парафимоз требует…
Читать дальше
Гепатология
Современные аспекты диагностики и лечения холестаза
В рамках проведенной в начале октября научно-практической конференции «Дни гастроэнтерологии в Киеве» состоялась сессия «Современные аспекты диагностики и лечения холестаза» при поддержке фармацевтической фирмы
«Др. Фальк Фарма», на которой было…
Читать дальше
Пульмонология, фтизиатрия
Дыхание, несущее жизнь
Дети — будущее украинской нации. Это привычное для слуха словосочетание наполняется тревожным смыслом, когда анализируешь соотношение между рождаемостью и смертностью. Последний показатель пока, к сожалению, перевешивает. Высокой остается…
Капиллярная дисплазия у детей
Капиллярные дисплазии «винные пятна» — органные эмбриопатии, происходящие из эмбриональных капилляров и обуславливающие в детском и юношеском возрасте функционально-морфологические изменения регионарного кровообращения. Встречается у 3% населения. Кожная форма капиллярной дисплазии считается косметическим дефектом. Чаще всего зона с патологическими капиллярами располагается в области лица, причиняя пациенту психологический дискомфорт.
Выбор рациональной врачебной тактики при капиллярных диспалзиях кожи у детей является весьма актуальной задачей, так как до настоящего времени нет единого мнения в отношении лечебной тактики и выбора метода лечения. Постоянные безуспешные попытки лечения «винных пятен» у детей заставили обратиться к лазерам, длина волны которых близка к спектру поглощения крови.
В 1983 г. Р.Андерсон и Д.Парриш из Гарвардского университета впервые предложили метод селективного фототермолиза, основанный на способности тканей избирательно поглощать определенную длину волны. Биологическая ткань — это скопление хромофоров, способных поглощать строго определенную длину спектра света. Принцип лечения капиллярных дисплазий с помощью лазера заключается в воздействии на хромофоры крови, а именно – на оксигемоглобин. Опытным путем было доказано, что гемоглобин максимально реагирует на излучение в спектре от 511нм до 578 нм.
Первые хорошие результаты в лечение капиллярных ангиодисплазий с помощью аргонового лазера были получены Скобелкиным О.К. и Данилиным Н.А.В дальнейшем разработка методики лечения «винных пятен» у детей с помощью аргонового лазера была продолжена Горбатовой Н.Е. и Воздвиженским И.С. и с помощью лазера на парах меди Поспеловым Н.В.
Лазер на парах меди способен воздействовать на патологический сосуд селективно, что приводит к его удалению без повреждения окружающей ткани.
Лазер на парах меди излучает видимый свет с двумя длинами волн:
Зеленая — 511 нм, которая поглощается меланином
Желтая — 578 нм, которая совпадает с пиком поглощения оксигемоглобина
Принцип лечения с помощью лазера на парах меди: точка за точкой коагулируется участок с патологическими сосудами.
KTP-лазер имеет длину волны 532 нм, излучение находится в желто-зеленом спектре и также хорошо поглощается оксигемоглобином и способен с хорошим косметическим результатом коагулировать патологические капилляры.
В настоящее время широко применяются различные IPL cистемы (приборы излучающие интенсивный импульсный свет в широком диапазоне) для лечения данного вида сосудистой патологии. Данные приборы имеют интегрированную систему охлаждения кожи, что препятствует ее термическому повреждению.
Для того чтобы полностью убрать участок с патологическими сосудами, необходимо провести от двух до двадцати процедур селективного фототермолиза.
Диагностика
Для диагностики ангиодисплазии пользуются такими методами, как эндоскопия, колоноскопия и эзофагогастродуоденоскопия (ЭГДС). И хотя зачастую бывает крайне трудно выявить патологию, диагноз, как правило, ставится на основании результатов эндоскопического исследования. Новый метод диагностики, капсульная энтероскопия, справедливо можно назвать прорывом в области диагностики, особенно благодаря тому, что метод позволяет без труда попасть в тонкий кишечник, что крайне трудно с помощью традиционного эндоскопа. Человек проглатывает небольшую капсулу, на которой закреплена видеокамера и радиопередатчик, после чего изображения тонкого кишечника отправляются на приемный датчик, закрепленный на теле пациента. В ходе недавно проведенных исследований ученые пришли к выводу, что многофазная компьютерная ангио-томография (без позитивного перорального контрастирования) является довольно перспективным методом диагностики ангиодисплазии тонкого и толстого кишечника, в особенности, если речь идет о больших кровопотерях.
Другим методом диагностики и лечения ангиодисплазии тонкого кишечника является двух-баллонная энтероскопия, технология, которая заключается в использовании длинной эндоскопической камеры с внешней трубкой (оба устройства оснащены надувными баллонами, что позволяет кишечнику как бы «натягиваться» на камеру.
В случае отрицательных результатов эндоскопии и повышенной клинической настороженности, необходимо провести выборочную ангиографию брыжеечных артерий, которая позволяет сразу увидеть их состояние. Альтернативой данной процедуре является сцинтиграфия эритроцитов, маркированных радиоактивной меткой; данный метод позволяет локализовать область кровотечения, которая проецируется на гамма-камеру, однако в случае длительного и обширного кровотечения сцинтиография не эффективна.
Как выглядят венозные изменения у детей
Как правило, нарушения строения сосудов возникают в период внутриутробного развития и проявляются у новорожденных в виде плоских пятен, имеющих насыщенный розовый оттенок. При рассмотрении они оказываются многослойной сосудистой сетью, разрастающейся в поверхностных слоях кожных покровов. Это отличает их от опухоли – гемангиомы, которая возвышается над кожей и имеет вид кровоподтека.
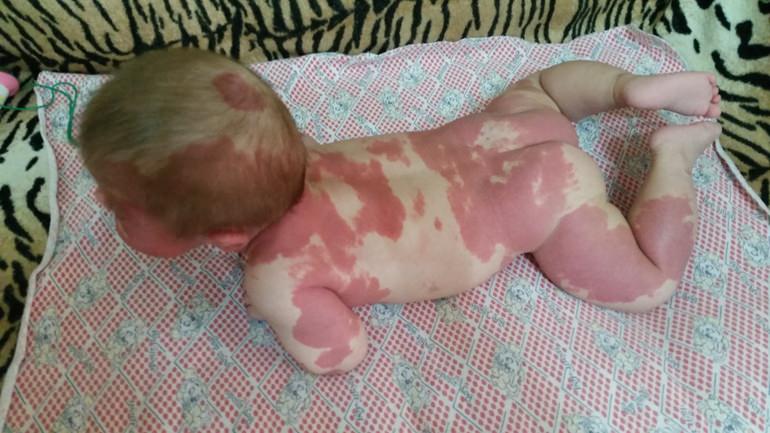 Капиллярная ангиодисплазия у маленьких детей
Капиллярная ангиодисплазия у маленьких детей
Капиллярные ангиодисплазии не рассасываются самопроизвольно, а проявляют тенденцию к увеличению размеров пятен. Цвет их со временем становится более насыщенным, приобретая характерный красно-фиолетовый оттенок, что и дало название «винные пятна».
Помимо видимого косметического дефекта, это заболевание оказывает травмирующее действие на психологическое состояние ребенка и тормозит его социальную адаптацию в детских, а затем и взрослых коллективах.
Сосудистая дисплазияМатериалы Сосудистая дисплазияСтраница 1
Врожденные заболевания сосудов у детей зачастую попадают в поле зрения детских хирургов. Общим термином “сосудистая дисплазия” объединяются наиболее часто встречающиеся виды сосудистых заболеваний:
истинные пороки развития;
гемангиомы;
кисты;
сосудистые опухоли.
Доброкачественные и злокачественные дисплазии могут происходить из единой ткани, разнясь по течению.
К дисплазиям отнесены и такие диспропорции развития сосудов, при которых, например, отмеченное у новорожденного ангиоматозное поражение повергается самопроизвольному излечению.
Подразделения сосудистых дисплазий:
По источнику. Лимфатические сосуды (ЛД), вены (ВД), артерии и капилляры (АД).
По сочетанию. Одна-две-три смешанные (с несосудистыми).
По распространению. Одиночные, множественные.
По патоморфологическому строению. Агенезия, гипоплазия сосуда, аневризма, блокада ствола или лимфоузла, дефекты клапанов ствола или лимфоузла, фистулы.
По течению. Регрессирующие, прогрессирующие, стабильные.
По клиническим проявлениям (местные, отдаленные).
Лимфатические дисплазии (ЛД) являютсся кистами, растущими за счет эндотелия и капилляров и наполнены лимфой.
Локализация и характер соответсвует эмбриогенезу первичные лимфатические мешки – яремные, подключичные, забрюшинные, подвздошно-поясничные, подвздошно-паховые и зоны скопления лимфоузлов. В клинике наблюдаются поражения с момента рождения ребенка или появляющиеся позднее.
Значания в характере заболеваний имеют блокада лимфоузла, неправильная закладка лимфатических путей, эктазия или сообщение с венозной системой.
Крупные кисты (гигромы) могут затруднять дыхание. Распространяясь на переднюю поверхность позвоночника, пищевада, трахеи, в подключичную область и подъязычное пространство, они сосздают опасную для жизни ситуацию. У новорожденных наблюдается хилоторакс и хилоперитонеумю
Кисты, расположенные в забрюшинном пространстве, спускаясь в мошонку, симулируют грыжу, а поднимаясь в поясничную область, могут прорываться в брюшную полость, делая картину острого живота.
Агенезия лимфатических путей или блокада их в лимфоузлах, дает картину лимфедемы. В процесс рано вовлекаются подкожно-жировая клетчатка и кожа.
В кишечнике ЛД проявляется клиника энтеропатии.
Бластоматозный, злокачественный рост (лимфосаркомы) наблюдается чаще всего в забрюшинной клетчатке.
Тактика лечения ЛД определяется ее видами, локализацией, нарушением функций и др. Неотложное вмешательство (пункцию или операцию) производят у новорожденных с затруднениями дыхания или при симптомах острого живота. Дренажи удалают не ранее, чем на 6-10 сутки, ибо рецидивирование скопления лимфы в ране требует ее повторного дренирования.
При слоновости раннее консервативное лечение у грудных детей в последние годы сочетают с операциями.
Венозные дисплазии (ВД) создают разнообразную клиническую картину.
Венозная аневризма большой вены Голена в мозге – одна из причин гидроцефалии и кровоизлияния.
Прогрессирующая эктозия одной или двух яремных вен требует иссечения или хирургического укрепления. Нарушение венозного оттока обуславливает прогрессирующие патологические изменения – тканевые процессы типа фиброза и патологические изменения в органах и системах, страдающих от венозной гипертензии.
Змеевидно и четкообразно расширенные вены семенного канатияка (варикоцеле) возникают при нарушении венозного оттока, сопровождаются нарушением фертильности.
К ВД относятся флебэктозия нижних конечностей. Расширение вен чаще наблюдается на ограниченном участке.
Нестабильные поражения, “исчезающие” сосудистые образования.
Артериальные дисплазии:
Гемангиомы – поражения различных тканей и органов гистологически сходными, капилляро подобными сосудистыми разрастаниями.
Страницы: 1

Комментарии
(0 Комментариев)