я не могу дышать я не могу дышать
Тяжело дышать причины
Чаще всего становится тяжело дышать по причине:
- Сильной физической нагрузки – мышцам необходимо большее количество кислорода, органы дыхания вынуждены интенсивнее работать, чтобы снабдить кровь необходимым кислородом;
- Различных стрессов и нервных состояний – спазм дыхательных путей затрудняет доступ кислорода в организм;
- Хронической усталости – анемия, недостаточное насыщение крови кислородом;
- Бронхиальной астмы – спазм бронхов, отек слизистой под воздействием различных аллергенов;
- Сосудистых спазмов головного мозга – сильная головная боль, нарушение дыхания;
- Заболеваний легких – легкие один из основных органов дыхания, сбой в их работе ведет к затрудненному дыханию;
- Сердечной недостаточности – нарушение работы сердечно-сосудистой системы образует недостаток кислорода в крови.
В случае, когда тяжело дышать даже в состоянии покоя, необходима срочная диагностика для определения причины тяжелого дыхания. Рекомендуется провести следующие исследования:
- Электрокардиограмму сердца (ЭКГ);
- Рентген области грудной клетки;
- Пульмонологическое исследование функционирования легких.
Когда тяжело дышать по причине состояния страха, не связанного с конкретным заболеванием, необходима консультация психиатра.
Тяжело дышать кашель
Когда тяжело дышать, кашель – сопутствующее проявление всех вышеизложенных причин. Учащенное тяжелое дыхание раздражает слизистую и рецепторы гортани, мышцы дыхательных путей сокращаются, провоцируя форсированный выдох через рот.
В ситуации, если тяжело дышать, кашель стремится очистить дыхательный тракт от препятствий, чтобы воздухоносные пути были свободны.
Почему тяжело дышать в других случаях – причиной может быть состояние, при котором организму необходимо большее количество кислорода, чем обычно. Высокая температура, прогрессирующие онкозаболевания, нарушения в работе щитовидной железы, сахарный диабет, межреберная невралгия и др. Любое заболевание, ускоряющее обмен веществ и сопровождающееся сильным повышением температуры, требует более частого дыхания для увеличения количества кислорода, поступающего к тканям и органам. Увеличение нагрузки на дыхательную систему – основная причина того, почему тяжело дышать.
Видео с YouTube по теме статьи:
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Комментарии к материалу (58):
Цитирую: Олеся
Цитирую: Алёна
Добрый день, Алена. Вам нужно проконсультироваться с пульмонологом.
Цитирую: Мария
Цитирую: Денис
Цитирую: Дениска
Знаете ли вы, что:
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Средняя продолжительность жизни левшей меньше, чем правшей.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Люди, которые привыкли регулярно завтракать, гораздо реже страдают ожирением.
Кровь человека «бегает» по сосудам под огромным давлением и при нарушении их целостности способна выстрелить на расстояние до 10 метров.
Общеизвестный препарат «Виагра» изначально разрабатывался для лечения артериальной гипертонии.
Когда влюбленные целуются, каждый из них теряет 6,4 ккалорий в минуту, но при этом они обмениваются почти 300 видами различных бактерий.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
Выбирая безопасный и эффективный противовирусный препарат для малыша, можно, конечно, полностью довериться педиатру или, перепробовав с десяток средств, найти с…
Почему не получается дышать полной грудью
Причины затрудненного дыхания могут иметь как физиологический, так и чисто психологический характер. Также стоит учитывать и влияние окружающей среды.
Теперь об этом по порядку. Почему же бывает тяжело дышать?
- Усиленная физическая нагрузка. В случае привычных для нас дел – подняться на пятый этаж, донести до дома пакеты с продуктами, сходить на тренировку в спортзале, организм может отреагировать появлением отдышки, которая не представляет для него никакой опасности. Но в случае если нагрузка увеличивается, происходит кислородное голодание, и дышать становиться сложнее. Не стоит паниковать, если отдышка быстро исчезает и не вызывает никаких болезненных ощущений. Нужно просто немного отдохнуть и подышать свежим воздухом.
- Болезни легких. Существует несколько заболеваний, при которых человеку будет тяжело дышать, вот самые распространенные из них.
- Астма – в процессе острого периода дыхательные пути воспаляются и сужаются, что влечет за собой отдышку, хрипы, а также чувство сжатия в груди.
- Воспаление легких – инфекция, активно развивающаяся в органе, вызывает кашель, болезненные ощущения при вдохе, отдышку, а также повышение температуры тела, повышенную потливость и утомляемость.
- Легочная гипертензия. Заболевание сопровождается уплотнением стенок легочных артерий на фоне высокого давления, что вызывает хрипы и кашель, пациенты жалуются также на то, что им сложно глубоко вдохнуть и выдохнуть.
Такие состояния требуют немедленного обращения за медицинской помощью.
- Заболевания сердечно-сосудистой системы. Если вы стали замечать, что отдышка появляется все чаще и одолевает вас даже после привычных физических нагрузок уже более полугода, необходимо обратиться к врачу и пройти обследование. Такой симптом указывает на то, что сердце усиленно пытается донести кислород посредством крови к органам. Все это может говорить о развитии стенокардии, которой подвержены чаще всего мужчины за 40, и женщины, которым уже исполнилось 55 лет.
- Стресс и тревожное состояние. Случается, что в ситуации, когда человек испытывает сильное эмоциональное перенапряжение, ему становится сложно дышать. Некоторые пациенты даже жалуются на то, что могут сделать вдох только ртом. На самом деле, такие истории встречаются очень часто.
Чувство сдавленности в груди, частое дыхание, отдышка сопровождают депрессивные и стрессовые ситуации потому что нервная система поддается чрезмерной нагрузке, что, в свою очередь, повышает затраты кислорода и может привести к спазму дыхательных мышц. Что же делать в таких случаях? Чтобы нормализировать состояние, достаточно успокоиться и начать медленно и глубоко дышать.
Хроническая усталость. Если же с сердцем все в порядке, тогда стоит сдать анализ крови, чтобы увидеть уровень гемоглобина. Если он существенно понижен, и кроме «тяжелого дыхания» присоединяются еще такие симптомы как общая слабость, быстрая утомляемость, бледность и частые головокружения, это может говорить о наличии синдрома хронической усталости.
Физиологически этот процесс понять довольно просто: когда уровень гемоглобина понижается, органы недополучают значительную часть кислорода, что сказывается на внешней бледности кожи. По этой же причине человек постоянно чувствует себя подавленным и уставшим.
Чтобы избавиться от такого состояния, врач выпишет вам лекарства, которые помогут повысить гемоглобин.
- Проблемы с сосудами. Иногда затрудненное дыхание может свидетельствовать и о нарушениях кровообращения в сосудах головного мозга. В таком случае необходима консультация невролога. Как правило, у пациентов с подобными жалобами диагностируется повышенное внутричерепное давление или спазмы сосудов головного мозга.
- Тяжело дышать носом. Причина проблем с носовым дыханием может крыться в физиологических особенностях строения носовых ходов или искривлении перегородки. Помочь в этом случае может только операция.
Риск проблем с дыхательной системой становится выше в случае обострения хронических заболеваний, постоянного эмоционального напряжения, аллергии и даже ожирения. Чтобы найти истинную причину такого состояния, необходимо вовремя обратиться за медицинской помощью. Следите за своим здоровьем и регулярно проходите обследования.
Зевота представляет физиологическую реакцию организма, пытаясь наверстать недостаток кислорода, который при активном и достаточно глубоком вдохе принудительно поступает в кровяной поток, тем самым обеспечивая насыщение тканей мозга. Ощущение недостатка воздуха может иметь множество причин, способствующих его образованию, и именно для выхода из этого состояния организм реагирует желанием зевнуть.
другие песни от Мот и Ани Лорак
Прослушать
скачать
добавить в избранное
03:29
Мот и Ани Лорак
Сопрано
Прослушать
скачать
добавить в избранное
03:15
МОТ И АНИ ЛОРАК
СОПРАНО (klass fm 104.4)
Прослушать
скачать
добавить в избранное
03:30
Мот и Ани Лорак
сопрано
Прослушать
скачать
добавить в избранное
03:29
Мот и Ани Лорак
СОПРАНА
Прослушать
скачать
добавить в избранное
02:05
Мот и Ани Лорак
Сопрано
Прослушать
скачать
добавить в избранное
02:30
Мот и Ани Лорак
Сопрано (Reznikov & Denis First Remix)Русская Клубная Музыка/rusclubmus
Прослушать
скачать
добавить в избранное
04:00
Мот и Ани Лорак
Сопрано (Andrey Vertuga & Chris Fader Remix)
Прослушать
скачать
добавить в избранное
03:15
МОТ И АНИ ЛОРАК
СОПРАНО (klass fm 88.4)
Прослушать
скачать
добавить в избранное
02:30
Мот и Ани Лорак
Сопрано (Reznikov & Denis First Remix) (bass prod
Sergo)
Прослушать
скачать
добавить в избранное
03:29
Мот и Ани Лорак
остановитеВите надовыйти
Прослушать
скачать
добавить в избранное
02:55
Мот и Ани Лорак
Сопрано (DAL RADIO MIX)
Прослушать
скачать
добавить в избранное
03:29
Мот и Ани Лорак
Сопранно_BassBoosted_by_WhitE (/bassstwhite)
Прослушать
скачать
добавить в избранное
03:29
Мот и Ани Лорак
Сопранол
Прослушать
скачать
добавить в избранное
03:29
Мот и Ани Лорак
Сопрано Золотой граммофон 2017 год.
Прослушать
скачать
добавить в избранное
03:29
Мот и Ани Лорак
Любишь, не любишь – это не важно, Ты обманула, я тебя дважды. Сердце кричит, голос сопрано, Я слишко
Прослушать
скачать
добавить в избранное
03:30
Мот и Ани Лорак
Не могу дышать но сердце знает
Прослушать
скачать
добавить в избранное
03:29
Мот и Ани Лорак
KhСопраноЛюбишь, не любишь – это не важно, Ты обманула, я тебя дважды
Сердце кричит, голос сопрано,
Прослушать
скачать
добавить в избранное
03:13
Мот и Ани Лорак
Сопрано (Reznikov & Denis First remix)
Прослушать
скачать
добавить в избранное
03:30
Мот и Ани Лорак
Не могу
Прослушать
скачать
добавить в избранное
03:29
Мот и Ани Лорак
Любишь, не любишь
Прослушать
скачать
добавить в избранное
00:41
Мот и Ани Лорак
Сопрано
Прослушать
скачать
добавить в избранное
00:53
Мот и Ани Лорак
Сопрано (T.Chase)
Прослушать
скачать
добавить в избранное
03:10
Мот и Ани Лорак
Сопрано (без 1 припева)
Прослушать
скачать
добавить в избранное
03:29
Мот и Ани Лорак
Сопрано (/newnewmusic)
Прослушать
скачать
добавить в избранное
03:39
Мот и Ани Лорак
Мот feat. Ани Лорак — Сопрано (премьера клипа, 2017)
Прослушать
скачать
добавить в избранное
03:06
Мот и Ани Лорак
Не могу дышать( kerol remaster )
Прослушать
скачать
добавить в избранное
03:29
Мот и Ани Лорак
Сопрано
Прослушать
скачать
добавить в избранное
03:13
Мот и Ани Лорак
Сопрано (remix) #ZAMANBAP.KG
Прослушать
скачать
добавить в избранное
02:48
Мот и Ани Лорак
Сопрано 1
Прослушать
скачать
добавить в избранное
03:08
Мот и Ани Лорак
«Сопрано» (радио BEST FM)
Прослушать
скачать
добавить в избранное
00:42
Мот и Ани Лорак
Сопрано
Прослушать
скачать
добавить в избранное
03:56
Мот и Ани Лорак
Сопрано
Прослушать
скачать
добавить в избранное
02:31
Мот и Ани Лорак
Сопрано (кавер )
Прослушать
скачать
добавить в избранное
00:38
Мот и Ани Лорак
Сопрано (рингтон)
Прослушать
скачать
добавить в избранное
00:39
Мот и Ани Лорак
Сопрано (рингтон)
Прослушать
скачать
добавить в избранное
03:29
Мот и Ани Лорак
СопраноЛюбишь, не любишь – это не важно, Ты обманула, я тебя дважды. Сердце кричит, голос сопрано, Я
Прослушать
скачать
добавить в избранное
03:29
Мот и Ани Лорак
Сапрона
Прослушать
скачать
добавить в избранное
03:30
Мот и Ани Лорак
Сопрано ( ковер Настя Гончарова)
Прослушать
скачать
добавить в избранное
02:44
Мот и Ани Лорак
Сопрано
Прослушать
скачать
добавить в избранное
03:56
Мот и Ани Лорак
МОТ И АНИ ЛОРАК — СОПРАНО (REZNIKOV & DENIS FIRST REMIX)
Прослушать
скачать
добавить в избранное
02:39
Мот и Ани Лорак
Сопрано (Remix)
Патологии системы сердца и сосудистой сети
Возникнуть ощущение недостаточности воздуха с развитием зевоты может при любом поражении сердца, в особенности затрагивающем его насосную функцию. Появление мимолетной и быстро исчезающей нехватки может образоваться при развитии кризового состояния на фоне гипертонии, приступе аритмии или нейроциркуляторной дистонии. В наиболее частых случаях она не сопровождается кашлевым синдромом.
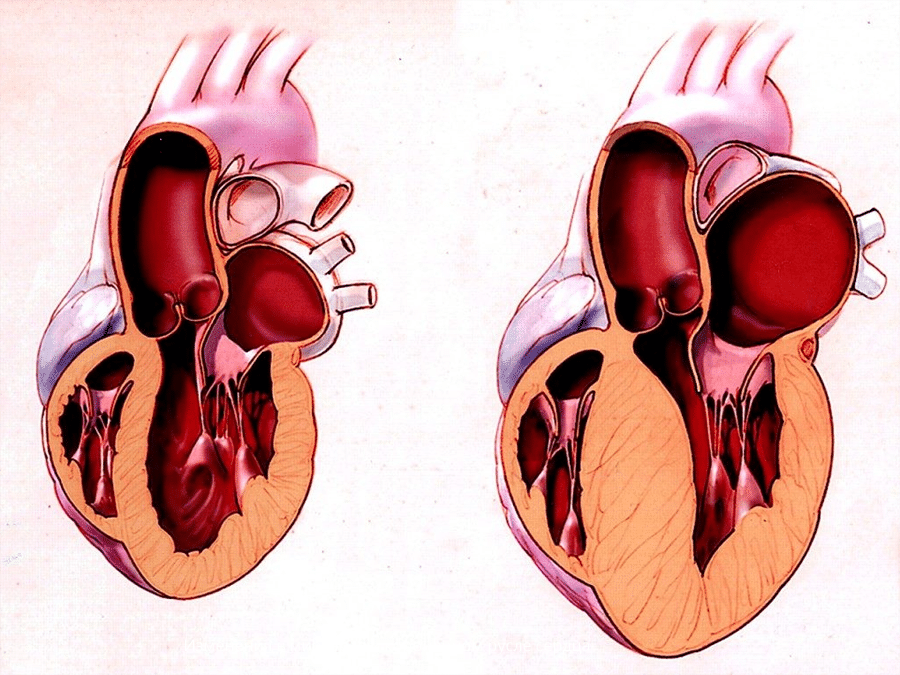
Сердечная недостаточность
При регулярных нарушениях сердечной функциональности, которая образует развитие недостаточной деятельности сердца, ощущение нехватки воздуха начинает возникать закономерно, причем усиливаться при повышении физической нагрузки и проявляться в ночном интервале сна в виде сердечной астмы.
Нехватка воздуха ощущается именно на вдохе, образуя хрипы в легких с выделением пенистой мокроты. Для облегчения состояния принимается вынужденное положение тела. После приема нитроглицерина все тревожные признаки исчезают.
Тромбоэмболия
Образование тромбов в просвете сосудов легочного артериального ствола ведет к появлению постоянной зевоты и нехватки воздуха, являясь начальным признаком патологического нарушения. Механизм развития заболевания включает формирование тромбов в венозной сети сосудов конечностей, которые отрываясь, двигаются с потоком крови к легочному стволу, вызывая перекрытие артериального просвета. Это ведет к образованию инфаркта легкого.
Состояние несет опасность для жизни, сопровождаясь интенсивной нехваткой воздуха, практически напоминая удушье с появлением кашля и отхождением мокроты, содержащей примеси кровяных структур. Покровы верхней половины торса при этом состоянии приобретают оттенок синевы.
ВСД
 Патология образует снижение тонуса сосудистой сети всего организма, включая и ткани легких, мозга, сердца. На фоне этого процесса нарушается функциональность деятельности сердца, которое не обеспечивает легкие достаточным количеством крови. Поток в свою очередь, с малой насыщенностью кислородом поступает к тканям сердца, не обеспечивая его необходимым объемом питательных элементов.
Патология образует снижение тонуса сосудистой сети всего организма, включая и ткани легких, мозга, сердца. На фоне этого процесса нарушается функциональность деятельности сердца, которое не обеспечивает легкие достаточным количеством крови. Поток в свою очередь, с малой насыщенностью кислородом поступает к тканям сердца, не обеспечивая его необходимым объемом питательных элементов.
Реакцией организма является произвольная попытка усилить давление кровяного потока за счет повышения кратности биений сердца. В результате замкнутого патологического круговорота появляется постоянная зевота при ВСД. Этим способом вегетативная сфера нервной сети регулирует интенсивность дыхательной функции, обеспечивая восполнение кислорода и нейтрализацию голода. Такая реакция защиты позволяет избежать развития ишемического поражения в тканях.



 Сок лимона используют при лечении инфекционных заболеваний в качестве источника витамина С и иммуностимулирующего средства. Лимон можно добавлять как в холодные, так и в горячие напитки. А чай с долькой лимона – наилучший способ предупредить простудные заболевания.
Сок лимона используют при лечении инфекционных заболеваний в качестве источника витамина С и иммуностимулирующего средства. Лимон можно добавлять как в холодные, так и в горячие напитки. А чай с долькой лимона – наилучший способ предупредить простудные заболевания.
 К сожалению, раз и навсегда избавиться от вируса герпеса невозможно, потому что, однажды попав в человеческий организм, он остается в нем. Чаще всего заболевание находится в латентной форме, и проявляет себя только при простудах и переохлаждении. Людям, у которых хоть раз в жизни появлялся на губах герпес, врачи рекомендуют держать цинковую мазь в домашней аптечке постоянно. А в холодное время года обрабатывать ей губы один раз в неделю, в целях профилактики и предупреждения высыпаний.
К сожалению, раз и навсегда избавиться от вируса герпеса невозможно, потому что, однажды попав в человеческий организм, он остается в нем. Чаще всего заболевание находится в латентной форме, и проявляет себя только при простудах и переохлаждении. Людям, у которых хоть раз в жизни появлялся на губах герпес, врачи рекомендуют держать цинковую мазь в домашней аптечке постоянно. А в холодное время года обрабатывать ей губы один раз в неделю, в целях профилактики и предупреждения высыпаний.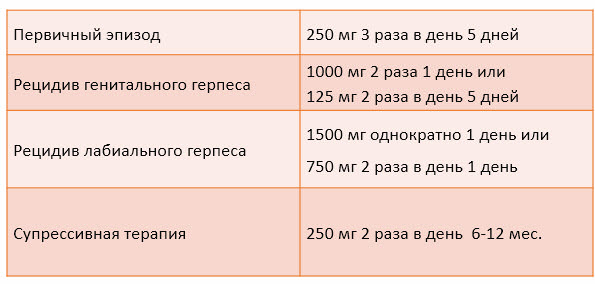


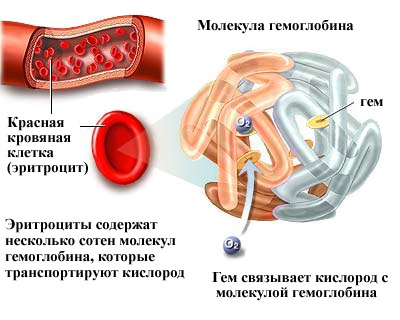
 Существует 3 степени малокровия:
Существует 3 степени малокровия: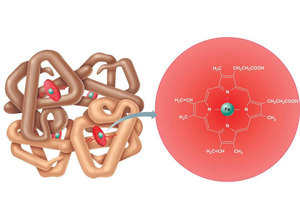 Нормальный уровень гемоглобина у беременных должен составлять 110-130 г/л. Это ниже, чем у небеременных женщин, у которых нижняя граница нормы 120, а верхняя 140 г/л. У мужчин этот показатель еще выше и составляет 160 г/л.
Нормальный уровень гемоглобина у беременных должен составлять 110-130 г/л. Это ниже, чем у небеременных женщин, у которых нижняя граница нормы 120, а верхняя 140 г/л. У мужчин этот показатель еще выше и составляет 160 г/л.
 Современные врачи полагают, что если не использовать специальные препараты железа, поднять гемоглобин при некоторых формах анемии невозможно. Это объясняется тем, что с обычной едой может усвоиться совсем незначительный процент железа.
Современные врачи полагают, что если не использовать специальные препараты железа, поднять гемоглобин при некоторых формах анемии невозможно. Это объясняется тем, что с обычной едой может усвоиться совсем незначительный процент железа. Полученный у новорожденного анализ кала специалисты отправляют в центрифугу, а предварительно туда же добавляется незначительное количество воды. После того, как будет получена максимально однородная масса, в указанную емкость добавляются реактивы, а врач наблюдает за тем, насколько сильно и каким образом изменяется оттенок. Расшифровка анализа и их последующее изучение должно обеспечиваться исключительно квалифицированными специалистами.
Полученный у новорожденного анализ кала специалисты отправляют в центрифугу, а предварительно туда же добавляется незначительное количество воды. После того, как будет получена максимально однородная масса, в указанную емкость добавляются реактивы, а врач наблюдает за тем, насколько сильно и каким образом изменяется оттенок. Расшифровка анализа и их последующее изучение должно обеспечиваться исключительно квалифицированными специалистами. функций желудка, поджелудочной железы, печени, желчного пузыря, а также тонкого и толстого кишечника. Данное исследование определяет качественный состав биологического материала, а его результат дает возможность делать выводы о состоянии процесса пищеварения в организме человека.
функций желудка, поджелудочной железы, печени, желчного пузыря, а также тонкого и толстого кишечника. Данное исследование определяет качественный состав биологического материала, а его результат дает возможность делать выводы о состоянии процесса пищеварения в организме человека. Специфическим симптомом прогрессирования патологии является нарушение речи и временный паралич рук.
Специфическим симптомом прогрессирования патологии является нарушение речи и временный паралич рук.
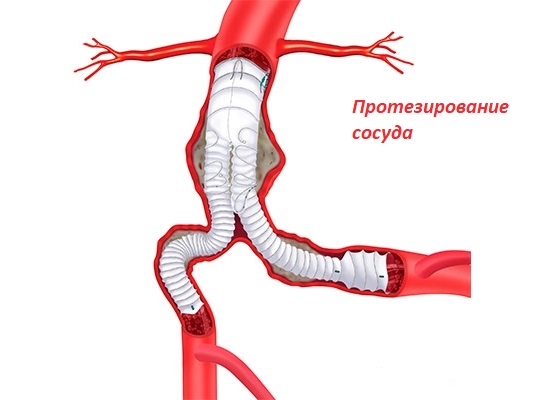 Протезирование сосуда при извитости
Протезирование сосуда при извитости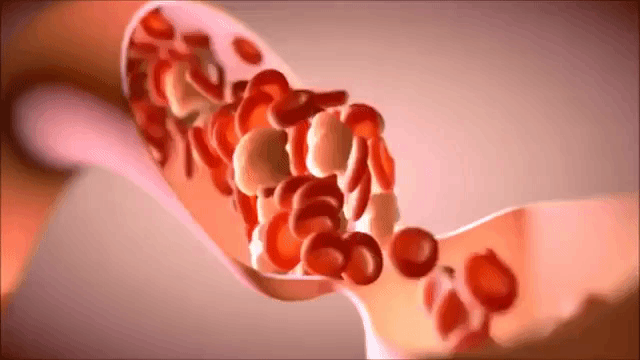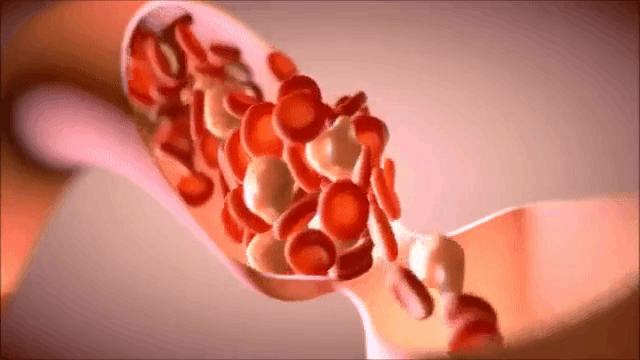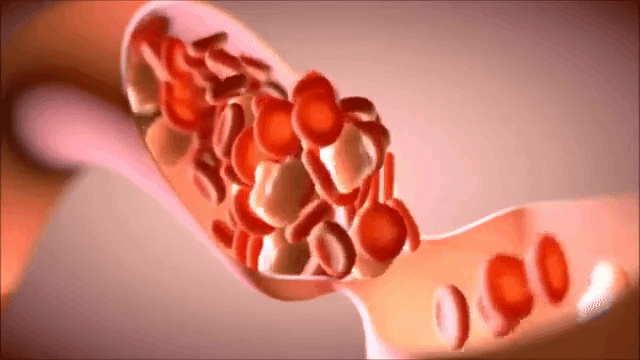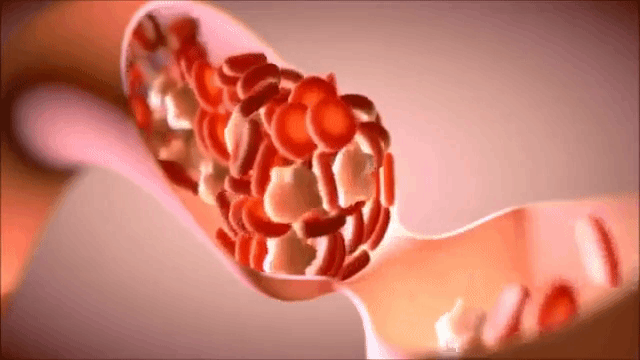
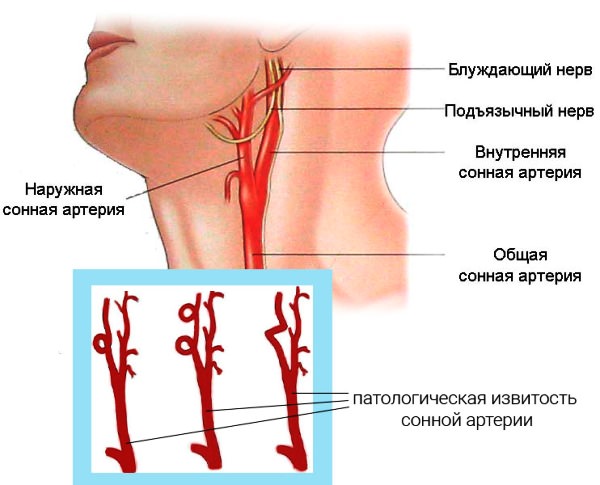
 Извитость сосудов шеи
Извитость сосудов шеи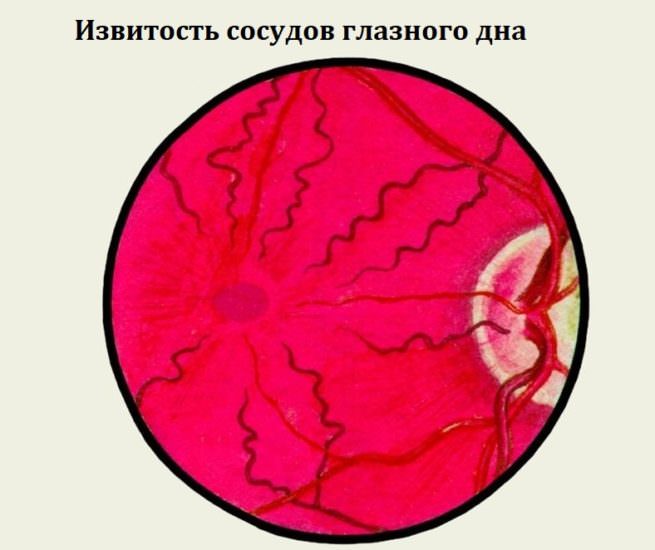 Извитость позвоночных артерий
Извитость позвоночных артерий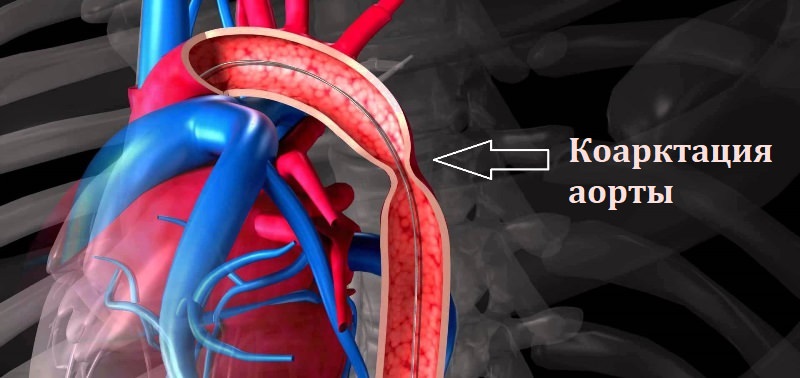 Коарктация аорты как следствие извитости сосудов
Коарктация аорты как следствие извитости сосудов



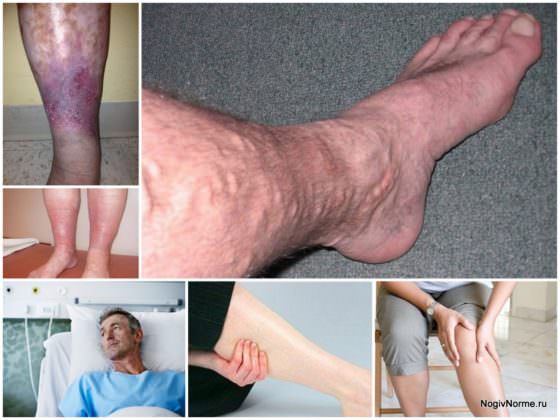
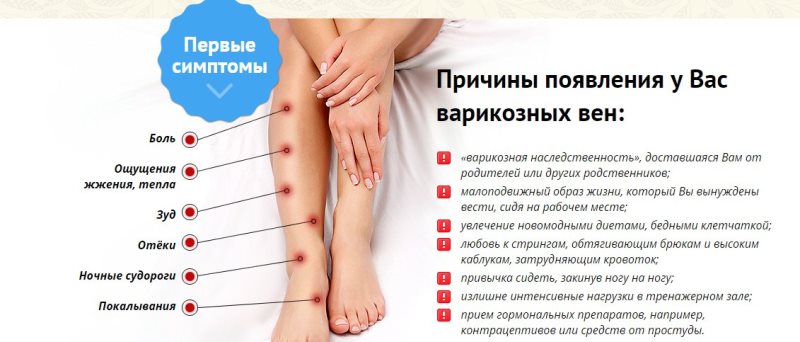
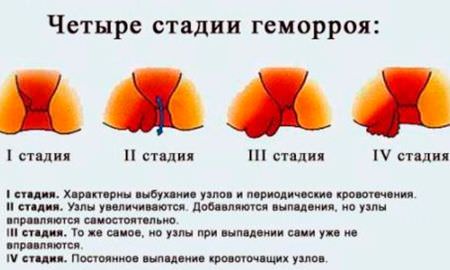
 Давайте разберёмся, что это за болезнь – венолимфатическая недостаточность ног. Симптомы таковы: тяжесть в ногах, зуд, сухость кожи на ногах, ноги немеют, быстро устают, ощущение «мурашек». Это происходит из-за нарушения кровотока в ногах. Основная причина – неправильная работа венозных клапанов. Венозные клапаны не позволяют крови течь в другом направлении. Когда нарушается эластичность сосудов, их растяжимость, к стенкам вен «прилипают» лейкоциты, «засоряя» сосуды, скорость потока крови снижается. Кровь застаивается, кислород хуже поступает к органам, заставляя клеточки «голодать» и снижать активность. Всё это может привести к закупорке сосудов и инсульту.
Давайте разберёмся, что это за болезнь – венолимфатическая недостаточность ног. Симптомы таковы: тяжесть в ногах, зуд, сухость кожи на ногах, ноги немеют, быстро устают, ощущение «мурашек». Это происходит из-за нарушения кровотока в ногах. Основная причина – неправильная работа венозных клапанов. Венозные клапаны не позволяют крови течь в другом направлении. Когда нарушается эластичность сосудов, их растяжимость, к стенкам вен «прилипают» лейкоциты, «засоряя» сосуды, скорость потока крови снижается. Кровь застаивается, кислород хуже поступает к органам, заставляя клеточки «голодать» и снижать активность. Всё это может привести к закупорке сосудов и инсульту.


 Если Детралекс назначают для профилактики и лечения геморроя в стадии ремиссии, то в течение курса лечения назначают по 2 таблетки утром и вечером (всего 4 таблетки в день). Острый геморрой с помощью Детралекса лечат курсом до 6 таблеток в сутки.
Если Детралекс назначают для профилактики и лечения геморроя в стадии ремиссии, то в течение курса лечения назначают по 2 таблетки утром и вечером (всего 4 таблетки в день). Острый геморрой с помощью Детралекса лечат курсом до 6 таблеток в сутки. Противопоказаниями для назначения Детралекса, которые ограничивают его применение в лечении венозных нарушений, являются:
Противопоказаниями для назначения Детралекса, которые ограничивают его применение в лечении венозных нарушений, являются: Детралекс не уменьшает эффективности других препаратов, поэтому его можно пить совместно с другими средствами в составе курса комплексной терапии. Лучший терапевтический эффект наблюдается при одновременном приеме Детралекса внутрь, а также мази, геля или крема с венотониками наружно.
Детралекс не уменьшает эффективности других препаратов, поэтому его можно пить совместно с другими средствами в составе курса комплексной терапии. Лучший терапевтический эффект наблюдается при одновременном приеме Детралекса внутрь, а также мази, геля или крема с венотониками наружно.





 Для того, чтобы установить наличие сгустков, чаще всего используют:
Для того, чтобы установить наличие сгустков, чаще всего используют: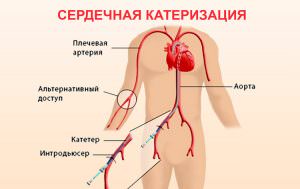 Удалить кровяной сгусток можно методом сердечной катетеризации.
Удалить кровяной сгусток можно методом сердечной катетеризации.