ТЗН. Здравствуй, атом
Зернистость
Перейти в Каталог лекарств
Вернуться в Каталог медицинских терминов
А
Б
В
Г
Д
Е
Ж
З
И
К
Л
М
Н
О
П
Р
С
Т
У
Ф
Х
Ц
Ч
Ш
Щ
Э
Я
Зернистость — (stippling) пятнистость или крапчатость чего либо (например, сетчатки глаза при некоторых заболеваниях глаз или аномальных эритроцитов, окрашенных таким образом в результате воздействия на них основных красителей).;
Найдено в 290-и вопросах:
-
ЛОР
5 июля 2019 г. / Ольга / Санкт-Петербург -
… дужки: гиперемия дужек
Небные миндалины: 1 степени, налетов нет, казеоз
Слизистая задней стенки глотки: зернистостьИсследование функции миндалин (заключение):
Функциональная активность: правой и левой небной миндалины — в стадии декомпенсации
… открыть
-
уролог
24 июня 2016 г. / Макс / Санкт-Петербург -
Здравствуйте, лечился после гонореи, вылечился, но потом началось выделение прозрачной жидкости из полового члена, уролог поставил диагноз простатит, без анализов… открыть
-
25 июня 2016 г. / сергей
-
… если простатит ставит выписывает серьезное лечение свечи, + еще что в нагрузку, смотря по анализам, вами посоветовали злайте на зернистость проверят и там все и будет видно куда плесать, а так можно на капсулки да на капельки так встрять по деньгам …
-
гематолог
24 июня 2016 г. / Екатерина… -
Здравствуйте. Дмитрий Александрович, прокомментируйте ОАК ребенка 2 года 5 месяцев. Сдали для медосмотра в сад. WBC 15.8 RBC 5.5 HGB139 HCT 41.7 PLT 360 PCT 0.278 MCV 76 MCH 25.3 MCHC 33.4 RDW 15.9 MPV 7.7 PDW… открыть (еще 1 сообщение)Последние 5:
-
25 июня 2016 г. / Быков Дмитрий Александрович
-
Здравствуйте. Имеется умеренный лейкоцитоз. Возможно, из-за воспалительного процесса.
ТЗН — токсогенная зернистость нейтрофилов.
-
маммолог
16 июня 2016 г. / Наталья / Омск -
… Я забрала результаты пунктирования, но не могу разобраться в них. «Микро: пунктирован очаг дисплазии 3 ст., выраженная мелкодиспперсная зернистость между клеток». Помогите разобраться в данном диагнозе, что это означает, опасно ли это, можно ли при таком … открыть
-
гематолог
1 июня 2016 г. / Ирина -
… : гипохромия+
Клеточность в пр=те снижена. Гр-эз:пролиферация сохранена на стадии миелоцита, созревание нарушено, токсогенная зернистость выраженная. Эр-эз по нормобластическому типу. МГ. достаточно, отшнуровка тромбоцитов сохранена.
Лимфоцитов — 36%, … открыть
-
гематолог
6 мая 2016 г. / Kirill / Туапсе -
… по Вестергрену) 2 мм/ч 2-10
Плазмоциты — %
Токсигенная зернистость
нейтрофилов — %
Вакуолизация цитоплазмы
моноцитов
—
05.05 … (по Вестергрену) 2 мм/ч 2-10
Плазмоциты — %
Токсигенная зернистость
нейтрофилов — %
Вакуолизация цитоплазмы
моноцитов
… открыть
-
терапевт
2 апреля 2016 г. / Дарь / Москва -
Добрый день ! Сегодня получила результаты общего анализа крови. в Примечании было написано «Токсичная зернистость нейтрофилов». Также превышен показатель лимфоцитов. Что это может значить? К кому обращаться и какие анализы стоит сдать? открыть
-
педиатр
27 февраля 2016 г. / Ольга / Красноярск -
…
анизоцитоз
пойкилоцитоз
эритроциты с базофильной зернистостью
полихроматофилия
тельца Жолли, кольца Кебота
эритро-нормобласты (на 100 лейкоцитов)
мегалобласты
морфология лейкоцитов
гиперсегментация ядер
токсогенная зернистость открыть
-
гематолог
16 февраля 2016 г. / Фуад Агаев… -
Добрый день
У моей жены 2 месяц тому назад в результате анализа написано что- обнаружено токсическое зернистость. прошлый месяц написано не обнаружено а в этот месяц опять написано что обнаружено. Другие показатели в норме. Толька тромбоцит немножко … открыть
-
детский эндокринолог
19 января 2016 г. / Елена / г. Сочи -
… 14 лет увеличена по узи щитовидная железа
Правая доля (49*17,6*19,0) Левая доля (57,3*23,7*24) объем 23,7
эхоструктура-(умерен.) «зернистость«. Сдали анализы 28.10.2015
ТТГ-1,23 (норма 0,3-4) СТ4 14,3 (норма 9-25) АтТГ 163 (норма 0-51)
АтТПО 1000 ( … открыть
-
гематолог
2 декабря 2015 г. / Елена / Ейск -
… 21 % 0,15-0,4
СОЭ (по Панченкову) — мм/ч 0-12
СОЭ (по Вестергрену) 4 мм/ч 2-20
Плазмоциты — %
Токсигенная зернистость нейтрофилов — %
Вакуолизация цитоплазмы моноцитов —
Месячные необильные, мясо в рационе каждый день, была операция по к/с 4 года … открыть
-
гематолог
13 ноября 2015 г. / Татьяна / Сочи -
… МРV (-) фл. РСТ (-)%. СОЭ ( по Панченкову) (-) мм/ч. СОЭ ( по Вестергрену) 8 мм/ч. Плазмоциты (-)%. Токсигенная зернистость нейтрофилов (-)%. Вакуолизация цитоплазмы моноцитов (-). Ретиколоциты 97,7*10*9/л. Железо 13,5 мкмоль/л. Витамин В 12 -404 пг/мл. открыть
-
гематолог
11 октября 2015 г. / Нина / Кстово -
… .11.2014: Кол-во кариоцитов умеренное. гранулоцитопоэз пролиферация сохранена, созревание не нарушено. незначительная токсогенная зернистость. Зрелых лимфоцитов 22,2 проц. В пунктате увеличен процент иммунных клеток до 5,2 процента. Пила метилурацил. Уколы … открыть
Токсическая зернистость во время беременности
При беременности возможны незначительные изменения структуры лейкоцитов. Как правило, в таких случаях они не являются опасными. Такое состояние является нормой лишь в тех случаях, когда женщина не чувствует недомогания или других нежелательных симптомов.
Обычно диагностика беременных в таких случаях не обнаруживает никаких отклонений, если другие показатели крови не вызывают опасений.
Какова же норма токсической зернистости? Нормальный ее показатель — 0%. Однако существуют условные показатели, когда повышение аномальных клеток небольшое и требует врачебного наблюдения. К ним относят такие:
- послеоперационный период;
- период восстановления после инфекции;
- беременность.
Необходимо помнить, что любое превышение показателей указывает на наличие патологических процессов в организме. В процессе лечения врач проводит мониторинг количества аномальных клеток для оценки эффективности лечения и возможной его коррекции.
Чтобы охарактеризовать тяжесть токсических изменений нейтрофилов, используют определенную классификацию. Для этого врачами была разработана система так называемых плюсов. Система классификации поражений оценивает размер гранул, образовавшихся в больных клетках, а также количество больных клеток в условных процентах:
- Токсическая зернистость «плюс» — обнаруживается мелкая, то есть «пылеобразная» зернистость.
- Диагноз «два плюса» констатируется в случае, если зернистость имеет средние размеры, а количество патологических клеток — около половины.
- Зернистость +++ — в клетках крупные измененные зерна. Клетки поражены на 75%.
- Если же анализ показывает ++++, это означает, что есть тяжелое угрожающее заболевание клеток крови, при этом в них имеются крупные гранулы, а цитоплазма разреженная.
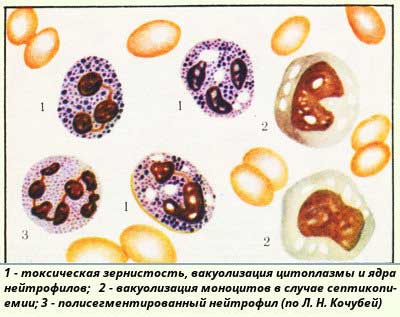
Кроме того, различают следующие типы изменений:
- Собственно зернистость.
- Структуры Деле, имеющие изменчивые размеры и формы и окрашенные в светлый синий оттенок.
- Вакуолизация — формирование вакуолей в плазме клеток. Такое бывает при опасных заболеваниях (сепсисе) или при лейкоцитозе. Может сочетаться с элементами Деле и с другими патологиями.
- Гиперсегментация — появление в ядре клеток более пяти сегментов. Такое бывает при мегалобластной анемии. Редко может наблюдаться у здоровых людей (особая наследственная особенность).
Для обнаружения такого нарушения применяется Фуксин и метиленовый синий. Препарат Фуксина готовится так:
- На 15 г этанола (96-процентного) берется 1 грамм красителя и растворяется (с помощью нагревания).
- Затем добавляется 100 граммов 5-процентного раствора карболки.
- Потом 7 капель полученного раствора добавляется в 20 мл воды. В нее добавляется 5 капель 1-процентного препарата метиленового синего. Смесь тщательно разбавляют. Потом ею окрашивают мазки (на протяжении одного часа), смывают и просушивают. После возможно увидеть зернистость (пыль, хлопья).
Что это значит, если показатели токсической зернистости превышают норму? Необходимо иметь в виду, что она является ответной реакцией человеческого организма на болезненный процесс.
Во многих случаях токсигенная зернистость является симптомом развития нейтрофилии, то есть повышения количества содержания нейтрофилов в крови. Кроме того, она свидетельствует о сдвиге лейкоцитарной формулы влево.
Если процент деградировавших нейтрофилов растет, это свидетельствует о том, что у пациента развивается бактериемия, а инфекционный процесс генерализуется. Когда же количество патологически измененных нейтрофилов более 50% при гнойных или септических болезнях или этот показатель все повышается, это является неблагоприятным прогностическим фактором.
Врач принимает во внимание динамику изменения показателя токсической зернистости и в случае необходимости вносит коррективы в лечение. Стремительное же повышение процентного содержания измененных нейтрофилов является плохим признаком
Токсогенная зернистость нейтрофилов в анализе крови у ребенка
Сообщение chupik » Ср май 02, 2012 10:24
Syringa, здравствуйте! Расскажу про наши дела. Сегодня у нас 5-й день болезни. Сегодня с утра сдали анализ ОАК и ОАМ. Моча в норме. Вот кровь: Гемоглобин — 143 Лейкоциты — 6,3 СОЭ — 4 Эритроциты — 4,3
По состоянию, до вчерашнего дня при сбитой температуре бесился, вчера уже было заметно, что он менее активный стал, капризничает. И вчера еще плоховато сбивалась температура, в отличие от предыдущих дней. Еще вчера провела эксперимент. Все дни болезни давала в качестве жаропонижающего Ибуклин, но в инструкции написано, что больше трех дней давать не рекомендуется. Вчера вечером поднялась тем-ра до 38,8 и я дала 1/4 таблетки парацетамола (в 21,30). Тем-ра медленно снижалась, и уловила момент через 2,5 часа после таблетки — 37,3, но потом она практически сразу пошла потихоньку вверх. И через 5 часов после принятия таблетки (02,30), тем-ра была 39. Дала Ибуклин. Проснулся сегодня вылый, капризный, даже не хотел идти гулять и голубей кормить. Прошло 10 часов после Ибуклина и тем-ра опять начала подниматься.
Кашляет периодически, но вроде как мокрый кашель, сопли так и текут, уже болячку натер по носом
Забирала сейчас анализы, зашла к нашему врачу, она сказала, что кровь спокойная, но лучше попейте антибиотики. Пожалуйста, расшифруйте анализ крови. Меня смущает появление юный нейтрофилов. СПАСИБО!!
Сообщение Мама Владки » Ср май 02, 2012 14:34
ПРивіт всім. В доці (4 роки) вже 5-ий день ніс не дихає, соплі прозорі, температури не було, але на 4 день почався кашель, дуже сухий, особливо коли в лежачому положенні. Нещодавно пили антибіотик Аугментин при точно таких симптомах. Пройшло менше тижня- і знову те саме. Завтра йдемо до лікаря(оскільки зараз ніхто не працює, вихідні). здали ЗАК. якщо можна, розшифруйте. Наче нічого страшного в них і не має, але ,дайте свою думку, будь-ласка.
плазматичні клітини, % — Лейкоцити Г/л (10*9/L) 7.1 Гемоглобін г/л (g/L) 125 Еритроцити Т/л (10*12/L) 4.76 Гематокрит % 38.6 Середній об`єм еритроцитів фемптолітр (fL) 81.3 Середній вміст гемоглобіну в одному еритроциті 26.2 Середня концентрація гемоглобіну в еритроциті (MCHC, ) г/л (g/L) 323 Ширина розподілу еритроцитів за об’ємом — коефіцієнт варіації (RDW-CV,) % 13.6 Ширина розподілу еритроцитів за об’ємом — стандартне відхилення (RDW-SD, ) фемптолітр (fL) 41.3 Тромбоцити (PLT, ) Г/л (10*9/L) 268 Середній об’єм тромбоцитів (MPV, ) фемптолітр (fL) 7.5 Ширина розподілу тромбоцитів по об’єму фемптолітр (fL) 15. Тромбокрит % 0.201 Гранулоцити паличкоядерні Г/л (10*9/L) 0,56 Гранулоцити паличкоядерні % 8 Гранулоцити сегментоядерні Г/л (10*9/L) 4,11 Гранулоцити сегментоядерні % 58 Гранулоцити еозинофільні Г/л (10*9/L) 0,42 Гранулоцити еозинофільні % 6 Гранулоцити базофільні Г/л (10*9/L) 0,07 Гранулоцити базофільні % 1 Лімфоцити Г/л (10*9/L) 1,77 Лімфоцити % 25 Моноцити Г/л (10*9/L) 0,14 Моноцити % 2 Віроцити % — Швидкість осідання еритроцитів (ШОЕ), (ESR) мм/год (mm/hour) 14
Буду всім дуже вдячна
Кожна думка важлива, оскільки доступних лікарів-ппрофесіоналів знайти важно, нам, поки-що,не пощастило мати такого
- Политика конфиденциальности
- Пользовательское соглашение
- Правообладателям
- Аденома
- Без рубрики
- Гинекология
- Молочница
- О крови
- Псориаз
- Целлюлит
- Яичники
Гипосегментация ядра пельгероид, псевдопельгеровская аномалия
Гипосегментация ядра (пельгероид, псевдопельгеровская аномалия) — увеличение количества двусегментированных нейтрофилов, а также палочкоядерных нейтрофилов и нейтрофилов с круглым ядром. При этом хроматин имеет плотную структуру. Встречается при лейкозах, миелопролиферативных заболеваниях, МДС, агранулоцитозе, множественной миеломе, микседеме, малярии, при инфекционных заболеваниях, при приеме некоторых лекарственных препаратов. Образование их связывают с блокадой ферментов, ответственных за сегментацию ядер. Следует отличать от пельгеровской аномалии (при пельгероиде изменения со стороны нейтрофилов носят непостоянный характер, в отличие от пельгеровской аномалии).
Возобновление клеток
Бактерии очень быстро размножаются, и чтобы уничтожить их все требуется множество гранулоцитов, как организм решает задачу восстановления их численности? Функции нейтрофилов заключаются в самопожертвовании, но устранить их достаточно сложно.
Их количество в крови достаточно велико – порядка 80% от общего количества лейкоцитов. В костном мозге содержится запас этих кровяных телец, при малейшей инфекции все они устремляются «в бой».
При попадании чужеродного организма в костном мозге происходит активация выработки лейкоцитов, в том числе и нейтрофильных – это не даёт их численности в свободном кровотоке значительно сократиться. Клетки свободно существуют в бедных кислородом отёчных и воспалённых тканях за счёт способности высвобождать энергию анаэробно (без доступа кислорода), поэтому их «выживаемость» и активность достаточно высока.
Тельца КнязьковаДеле
Тельца Князькова—Деле обнаруживаются в цитоплазме нейтрофильных гранулоцитов в виде довольно крупных бледно-голубых комочков различной формы. Встречаются они при воспалительных и инфекционных заболеваниях, протекающих даже в легкой форме, когда токсогенная зернистость еще слабо выражена или совсем отсутствует.
Существует несколько точек зрения по поводу происхождения телец Князькова—Деле. Согласно одной из них, они имеют ядерное происхождение, другой — являются остатками базофильной спонгиоплазмы юных клеток, третьей —того же происхождения, что и токсогенная зернистость.
На что указывает токсическая зернистость нейтрофилов
Токсическая зернистость нейтрофилов представляет собой дегенеративные изменения клеток, которые возникают в результате развития таких патологий:
- инфекционные заболевания;
- нарушения кроветворения;
- воздействие химических веществ;
- действие радиации.
Эти изменения могут коснуться цитоплазмы и ядра. Под воздействием инфекционного агента происходит коагуляция белка цитоплазмы. Так возникает токсическая грануляция. Появляется она обычно раньше сдвига в лейкоцитарной формуле. Если она нарастает, это говорит о том, что патологический процесс прогрессирует. Токсическая зернистость обычно наблюдается на фоне нейтрофилии и при ядерном сдвиге влево.
Основные причины этого явления могут быть следующими:
- инфекционные (вирусные и бактериальные) и воспалительные процессы;
- воздействие токсинов;
- тяжелые гнойно-септические процессы;
- распад опухоли под действием облучения.
Токсигенная зернистость особенно сильно выражена при таких заболеваниях:
- скарлатина;
- крупозное воспаление легких;
- перитонит;
- рассасывание инфильтрата;
- флегмона.
Зернистость токсическая является важным диагностическим признаком при так называемом остром животе, когда уровень лейкоцитов в норме и температура тела повышена незначительно. В качестве примера можно привести гангренозный аппендицит. Токсогенная грануляция может отмечаться во время беременности при отсутствии каких-либо патологий. Качественное изменение всех лейкоцитов, в том числе токсогенная зернистость нейтрофилов, наблюдается у ребенка с редким генетическим заболеванием Чедиака-Хигаси.
Токсическую зернистость не всегда можно обнаружить при обычном окрашивании, поэтому для ее выявления применяются специальные методы, а именно метод окрашивания Фрейфельд. В этом случае применяют фуксин и раствор метиленового синего.
Для приготовления первого красителя один грамм фуксина помещают в 96% этиловый спирт (15 грамм) и нагревают до растворения. После того как остынет, добавляют 5% раствор карболовой кислоты в количестве 100 мл. Семь капель первого красителя добавляют в 20 мл воды и перемешивают, затем добавляют второй краситель (1% раствор синего метиленового) в количестве пяти капель и снова перемешивают. Приготовленной смесью красят мазки крови в течение часа, после чего смывают водой и сушат. Если ранее производилось окрашивание по Романовскому, метод Фрейфельд можно применять без предварительного обесцвечивания.
После окрашивания можно наблюдать сиреневую зернистость в виде пыли или хлопьев, что зависит от тяжести заболевания. В результате анализа обычно указывают размер гранул, то есть зернистость может быть пылевидной, мелкой, средней, крупной, в виде хлопьев, и количество нейтрофилов (на сто клеток) с токсогенной зернистостью в процентах.
Кроме этого, при диагностике нужно:
- рассчитать лейкоцитарную формулу;
- выявить общее число лейкоцитов;
- установить, имеют ли лейкоциты патологические изменения;
- определить уровень юных форм нейтрофилов.
Существует несколько типов дегенеративных изменений:
- токсическая зернистость нейтрофилов;
- вакуолизация;
- тельца Деле;
- гиперсегментация.
Тельца Деле представляют собой элементы светло-синего цвета, разных форм и размеров. Они определяются даже при легкой форме воспалительных и инфекционных болезней. Часто сочетаются с токсогенной зернистостью и вакуолями.
Вакуолизация – это появление в цитоплазме вакуолей, что связано с дегрануляцией лизосом. Выявляется при тяжелых инфекциях, таких как острый сепсис, а также при выраженном лейкоцитозе. Как правило, вакуоли наблюдаются во всех нейтрофильных гранулоцитах. Чаще всего сочетаются с тельцами Деле и токсогенной зернистостью.
В случае гиперсегментации зрелых нейтрофилов у них обнаруживается в ядре более 5-ти сегментов, соединенных тонкой нитью хроматина. Явление характерно для мегалобластной анемии. В редких случаях является генетической особенностью у здоровых людей.
Токсогенные изменения нейтрофилов не всегда обусловлены влиянием токсинов на организм и не являются отражением токсического действия вредных микроорганизмов. Морфологические изменения связаны с нарушениями, которые происходят с нейтрофилами в условиях усиленной выработки новых клеток и сокращения времени их созревания.
Что касается терминологии, то впервые такое явление было описано у больного с эндотоксемией и грамотрицательным сепсисом, поэтому и получило такое название. Появлением токсической зернистости в нейтрофилах организм реагирует на патологический процесс. Благодаря такому явлению, возможно оценивать, насколько эффективно проводится лечение.
Патологические изменения лейкоцитов
Патоморфологические изменения в лейкоцитах могут носить как наследственный, так и приобретенный характер и затрагивать различные структурные компоненты клетки. Среди наиболее типичных структурных нарушений лейкоцитов выделяют следующие:
Аномалия лейкоцитов Пельгера — наследственный синдром, встречающийся с частотой один на тысячу, изменяет ядра нейтрофилов (чаще встречаются ядра, состоящие из двух сегментов, или несегментированные), при этом отмечается грубая хроматиновая структура ядер и их пикнотизация. По своей функциональной активности такие лейкоциты являются полноценными клетками и патологического значения не имеют. Приобретенные формы гипосегментации ядра нейтрофилов носят временный характер;
Лейколиз — повышенное содержание разрушенных лейкоцитов в мазках крови, что встречается при брюшном и сыпном тифе, при тяжелых инфекциях, орнитозах, остром лейкозе. Диагностическое значение лейколиз имеет при хроническом лимфолейкозе. Лейколиз также наблюдается в начальном периоде лучевого поражения и при развитии хронической лучевой болезни;
Аномальные включения и патологическая зернистость лейкоцитов — такие структуры выявляются при специальных методах окраски мазков;
Вакуолизация цитоплазмы, пикноз ядра — характерны для тяжелых инфекционных заболеваний и лейкозов;
Гиперсегментация нейтрофилов — наличие более 6-7 сегментов в ядрах нейтрофилов, что характерно как для макрополицитов при дефиците цианкобаламина и фолиевой кислоты, так может встречаться и у здоровых людей как наследственная конституционная особенность.
Анализ крови. Вирус или бактерия
Сообщение Aigo » Вт фев 19, 2013 14:13
Сообщение Sanya75 » Вт фев 19, 2013 15:09
допивайте, если такая ситуация
Добавлено спустя 4 минуты 9 секунд:
Сообщение Aigo » Вт фев 19, 2013 18:24
Sanya75, в поликлинику после отита ходили к ЛОРу, он сказал, что вылечились. Попали без очереди, к ЛОРу и обратно. Сегодня наблюдаю за температурой, до 38 поднялась, потом сама опустилась до 37,5, пока так держится, ребенок вялый, капризничает, аппетита нет.
Добавлено спустя 15 минут 49 секунд:
Я просто боюсь, ведь пьем по второму кругу довольно сильные антибиотики, может они не действуют? может что серьезное?
Сообщение Sanya75 » Вт фев 19, 2013 20:06
скорее всего, тогда и подхватили новую ОРВИ. Я так предполагаю из-за наличия соплей.Aigo, ребенок лежит пластом, ничего не интересует?Aigo, моя дочка недавно переболела гриппом. 5 дней температура держалась за 39, и три дня до 38. Я вам скажу, что еще неделю после этого, она была не похожа на себя — устала от болезни.
Добавлено спустя 1 минуту 19 секунд:
Сообщение Aigo » Вт фев 19, 2013 22:36
Сообщение Sanya75 » Ср фев 20, 2013 21:46
Сообщение Aigo » Чт фев 21, 2013 14:29
Сообщение natysya » Сб фев 23, 2013 14:50
Сообщение Syringa » Сб фев 23, 2013 15:15
Сообщение natysya » Сб фев 23, 2013 15:31
Сообщение Syringa » Сб фев 23, 2013 15:40
Сообщение Avrora1 » Вс фев 24, 2013 17:44
Сообщение Syringa » Вс фев 24, 2013 18:56
Сообщение Avrora1 » Вс фев 24, 2013 19:59
Да, простите, полный анализ:
Лейкоциты 8,36*10^9 (норма 6-17) Эритроциты 4,14*10^12 (норма 3,7-5,7) Гемоглобин 12,8 (норма 10,8-12,8 ) Гематокрит 34,0% (норма 35-43) MCV 82,1 фл. (норма 73-101) MCH 30,9 пг. (норма 23-31) MCHC 37,6 г/дл (норма 26-34) Тромбоциты 228*10^9/л (норма 170-553)
Лейкоцитарная формула: Нейтрофилы общие 62% (норма 26-66): Миелоциты, Метамиелоциты — нет Палочкоядерные 4% (норма 1-6) Сегментоядерные 58% (норма 25-60) Эозинофилы 0,4% (норма 1-5) Базофилы 0,1 %. (норма 0-1) Лимфоциты 24,6 % (норма 25-50) Моноциты 12,9% (норма 1-9) Плазматические клетки — нет СОЭ 38 мм/час (норма до 15)
Гиперсегментация ядер, токсогенная зернистость в морфологии лейкоцитов отсутв.
Аномалия лейкоцитов Пельгера
Впервые была описана голландским гематологом Пельгером в 1830 г. В настоящее время встречается довольно часто. Наследование этой аномалии осуществляется по доминантному типу от одного из родителей (гетерозиготы) или, что встречается редко, от обоих (гомозиготы).
В крови страдающих этой аномалией обнаруживается огромное количество круглоядерных лейкоцитов. Теоретически вероятность гомозиготного варианта пельгеровской аномалии составляет 1:1000000, фактически она встречается еще реже.
Описаны всего четыре случая достоверных гомозиготов. При гетерозиготном наследовании аномалия передается из поколения в поколение и определяется у 50 % членов семьи. Таким образом, наличие у отдельных членов семьи нормальной лейкограммы не противоречит семейно-наследственному характеру аномалии.
Особенностью лейкоцитов при аномалии Пельгера является форма ядра.
Большинство нейтрофильных гранулоцитов имеют однодолевое несегментированное эллипсовидное, бобовидное или почкообразное ядро, более короткое, чем ядро обычного нейтрофильного гранулоцита. В других клетках ядра с намечающейся перетяжкой посредине напоминают по форме гимнастическую гирю или земляной орех (арахис). Бывают также клетки с ядрами, переходными к двусегментарным (имеющим вид пенсне); ядра с тремя сегментами почти не встречаются.
Как дву-, так и трисегментоядерные формы отличаются короткими перемычками и комковатым строением ядра. Нейтрофильные гранулоциты с большим количеством сегментов при аномалии Пельгера не встречаются. Наряду с несегментированными, палочкоядерными и сегментоядерными нейтрофильными гранулоцитами наблюдаются и кругло-ядерные, которые признаны вполне зрелыми клетками. Особенность их развития заключается в полном отсутствии ядерного полиморфизма, т. е. ядро их по структуре хроматина старое, а по форме — юное.
Во избежание ошибочной трактовки анализа при наличии указанных форм нейтрофильных гранулоцитов врач-лаборант обязан дать заключение о том, что описанная картина крови характерна для аномалии лейкоцитов Пельгера.
При наличии подобных изменений формы ядра в эозинофильных и базофильных гранулоцитах эти клетки также подсчитываются дифференцированно (круглоядерные, несегментированные, палочкоядерные, двусегментоядерные и трисегментоядерные).
По физиологическим свойствам лейкоциты при аномалии Пельгера ничем не отличаются от обычных. У женщин — носителей этой аномалии половой хроматин не выявляется. У женщин — частичных носителей аномалии могут наблюдаться нейтрофильные гранулоциты с половым хроматином (последний в виде телец Барра обнаруживается и в ядрах клеток слизистой оболочки полости рта, в которых обычно исследуется половой хроматин). Указанный феномен объясняется задержкой сегментации ядер пельгеровских нейтрофильных гранулоцитов, вследствие чего половой хроматин остается как бы замурованным в массе ядра.
В костном мозге преобладают круглоядерные нейтрофильные гранулоциты (до 65 %). Среди них обнаруживаются зрелые клетки с круглым, овальным или эллипсоидным ядром. Таким же образом происходит развитие характерных для аномалии Пельгера круглоядерных эозинофильных гранулоцитов. Эритрокариоциты составляют не более 15—20 %, причем встречаются почти исключительно нормобласты с пикнотическим ядром при различной степени гемоглобинизации.
Наряду с аномалией лейкоцитов Пельгера, носящей семейно-наследственный характер, в последние годы появились описания приобретенных форм гипосегментации ядер нейтрофильных гранулоцитов — пельгероидов.
Псевдопельгеровские лейкоциты, в отличие от истинных, в крови обнаруживаются непостоянно. Появление их связано с основным заболеванием.
Следует также помнить о возможности наличия у носителей пельгеровской аномалии одновременно и аномалии лейкоцитов Штодмейстера. В отличие от типично пельгеровских круглоядерных нейтрофильных гранулоцитов с грубоглыбчатой фрагментированной структурой ядер, имеющих четкие контуры, ядра при аномалии Штодмейстера характеризуются менее выраженной конденсацией хроматина, наличием бухтообразной выемки и своеобразной бахромчатости, состоящей из нежных хроматиновых нитей, как бы выступающих из основной массы ядра в цитоплазму. Эта аномалия также носит семейный характер и может обнаруживаться не только при пельгеровском варианте, но и самостоятельно.
Обращение к педагогу, организующему посещение представленияТеатра Занимательной Науки Сила есть, ума не надо…
|
Коллектив ТЗН рад предстоящему сотрудничеству. Для нас важен не только сам факт встречи, но и её КПД. Считаем важным, что на представлении ТЗН зритель, не есть зритель, он активный участник действа. Наш девиз: «Играть! Действовать! Думать!». А это не развлечение, а работа. Поэтому усталость к концу представления, это норма. И только так можно получить интеллектуальное удовольствие. Мы – профессиональные учителя, имеем большой опыт популяризации знаний и очень трепетно относимся к затраченным человеко-минутам и достигнутым результатам. Опыт показывает, что взаимодействие будет оптимальным, если Вы не будете ждать «чудес» только от нас, а возьмёте на себя часть организационных вопросов. |
Предлагаемые направления и формы работы:
До представления Вы можете:
- Ознакомиться с описанием выбранного представления на нашем сайте.
- Распечатать афишу и вывесить её.
- Организовать группу и настроить учащихся на то, что:
- Представление ТЗН: интерактивное; научное; продолжительное (1ч. 45мин.).
- После него они получат дополнительные задания по мотивам представления.
- Предложить учащимся повторить учебный материал по теме представления.
- В качестве анонса представления показать учащимся пролог «Берегись автомобиля!».
- Организовать выступления учащихся перед классом, по материалам, представленным в разделе «Это интересно» — «Советуем почитать».
- Организовать прочтение учащимися рассказа «Сладкая задача» из раздела «Сказочки от Атлета» и решить её.
- Напомнить своим подопечным о культуре поведения (телефон, жевательная резинка и т.п.).
Во время представления необходимо дать возможность учащимся работать самостоятельно.
После представления целесообразно использовать его материал для дополнительной работы с учащимися, за которую Вы можете поставить отметки.
Возможные варианты:
- Написать «сочинение» об увиденном представлении.
- Описать и объяснить некоторые эксперименты.
- Решить «Сладкую задачу».
- Решить задачи на понимание экспериментов, увиденных на представлении, из раздела «Проверь свой ФКУС».
- Решить задачи по мотивам представления из раздела «Оцени свои силы».
- Написать мини-сочинение по вопросам к стихотворению «Тело и мысль».
- Предложить учащимся «Фотозагадки» для решения.
-
Подготовить и провести эксперименты из раздела «Сделай опыт».
Также Вы можете организовать прочтение учащимися материалов «Советуем почитать» и просмотр видеозаписей «Миф о складывании листа бумаги» и «Разъединение двух телефонных справочников» из раздела «Это интересно».
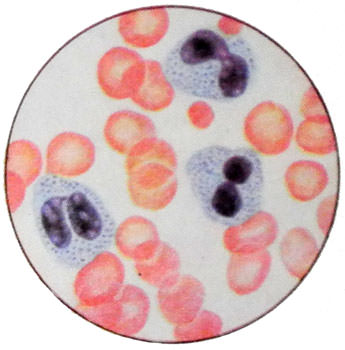
Токсогенная зернистость
Найдено (85 сообщений)
-
семейный доктор
11 июня 2009 г. / Наталья -
… КРОВИ гемоглобин 136, эритроциты 4.88, цветовой показатель 0.83, ЛЕЙКОЦИТЫ-14.8 нейтрофилы палочкоядерные 5 сегментоядерные 55 и приписка-токсогенная зернистость нейрофилов!! эозинофилы 4, лимфоцыты 31, моноциты 5 скорость оседания … открыть
-
терапевт
11 июня 2009 г. / Наталья -
… КРОВИ гемоглобин 136, эритроциты 4.88, цветовой показатель 0.83, ЛЕЙКОЦИТЫ-14.8 нейтрофилы палочкоядерные 5 сегментоядерные 55 и приписка-токсогенная зернистость нейрофилов!! эозинофилы 4, лимфоцыты 31, моноциты 5 скорость оседания … открыть
-
03-Скорая Помощь
11 июня 2009 г. / Наталья -
… КРОВИ гемоглобин 136, эритроциты 4.88, цветовой показатель 0.83, ЛЕЙКОЦИТЫ-14.8 нейтрофилы палочкоядерные 5 сегментоядерные 55 и приписка-токсогенная зернистость нейрофилов!! эозинофилы 4, лимфоцыты 31, моноциты 5 скорость оседания … открыть
-
педиатр
21 марта 2009 г. / Елена -
Здравствуйте!Помогите пожалуйста с расшифровкой анализа.Сыну 3 года, при сдаче общего анализа крови Количество моноцитов 16,это повышеное показание?и что это значит?Заранее… открыть
-
21 марта 2009 г. / Елена
-
… 36.2, эозинофилы 2.0, базофилы 0.2, лимфоциты 45.6, моноциты 16.0, СОЭ 3,особые отметки из лимфоцитов 7 с широкой цитоплазмой,гиперсегментация отсутствует, токсогенная зернистость отсутствует.СПАСИБО!
гематолог
10 июня 2007 г. / Андрей
..
И выяснилось, что у меня часто отмечается нейтрофильный сдвиг влево, токсогенная зернистость лейкоцитов и периодически появляется пельгеровская аномалия.
Я обратил внимание, что когда у меня приличный анализ, то ..
открыть
-
гематолог
2 июня 2007 г. / Алена -
… — 66 %
— эозинфилы — 1
— базофилы — 0%
— моноциты — 4%
— лимфоциты — 26%
— (морфология лейкоцитов) токсогенная зернистость — 20% (нейтрофильные гранулоциты)
— (дегенеративные изменения эритроцитов) анизоцитоз — незначительно выражен, пойкилоцитоз — … открыть
-
инфекционист
25 апреля 2007 г. / Аня -
… 12(норма 1- 6), сегментоядерные 52 (норма 47- 42), эозинофиллы — 3, базофиллы- 0, лимфоциты — 26, моноциты — 7, СОЭ- 28, токсогенная зернистость нейтрофиллов + +. Уже третью неделю температура поднимается до 38 после обеда … открыть
-
гематолог
25 апреля 2007 г. / Аня -
… 12(норма 1- 6), сегментоядерные 52 (норма 47- 42), эозинофиллы — 3, базофиллы- 0, лимфоциты — 26, моноциты — 7, СОЭ- 28, токсогенная зернистость нейтрофиллов + +. Уже третью неделю температура поднимается до 38 после обеда … открыть
-
гематолог
3 апреля 2007 г. / Ксения -
Здравствуйте, мне 25 лет, у меня 31 неделя беременности. Получила недавно результаты анализов. Они забеспокоили моего врача. Прокомментируйте пожалуйста, что может вызывать… открыть
-
4 апреля 2007 г. / Сергей Кузнецов…
-
Беспокоит, видимо, палочкоядерный сдвиг и токсогенная зернистость. Более важна последняя, так как при беременности нейтрофильный лимфоцитоз, даже со сдвигом бывает. Надо посмотреть, нет ли какой- то обострившейся инфекции (зубы, горло и т. п. ).
Литература
- Л. В. Козловская, А. Ю. Николаев. Учебное пособие по клиническим лабораторным методам исследования. Москва, Медицина, 1985 г.
- Фред Дж. Шиффман. «Патофизиология крови». Пер. с англ. — М. — СПб.: «Издательство БИНОМ» — «Невский Диалект», 2000 г.
- Руководство к практическим занятиям по клинической лабораторной диагностике. Под ред. проф. М. А. Базарновой, проф. В. Т. Морозовой. Киев, «Вища школа», 1988 г.
- Руководство по клинической лабораторной диагностике. (Части 1 — 2) Под ред. проф. М. А. Базарновой, академика АМН СССР А. И. Воробьева. Киев, «Вища школа», 1991 г.
- Справочник по клиническим лабораторным методам исследования. Под ред. Е. А. Кост. Москва «Медицина» 1975 г.

 Кислотность венозной крови, в отличие от артериальной, немного ниже, также она боле тёплая. По сосудам течёт медленно и достаточно близко к поверхности кожи. Это происходит из-за особенностей строения вен, в которых присутствуют клапаны, способствующие уменьшению скорости тока крови. Также в ней отмечается предельно низкий уровень содержания питательных веществ, в том числе и снижение сахара.
Кислотность венозной крови, в отличие от артериальной, немного ниже, также она боле тёплая. По сосудам течёт медленно и достаточно близко к поверхности кожи. Это происходит из-за особенностей строения вен, в которых присутствуют клапаны, способствующие уменьшению скорости тока крови. Также в ней отмечается предельно низкий уровень содержания питательных веществ, в том числе и снижение сахара.

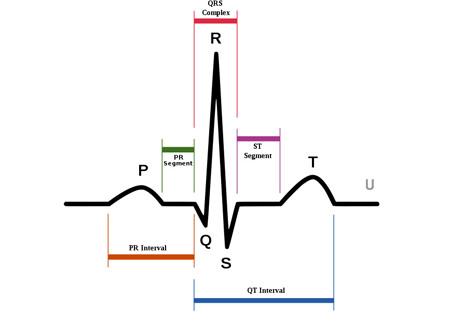 Зубцы, сегменты и интервалы ЭКГ (расшифровка кардиограммы)
Зубцы, сегменты и интервалы ЭКГ (расшифровка кардиограммы) Электрокардиограммы сердца на термоленте (образец)
Электрокардиограммы сердца на термоленте (образец) Метод суточного мониторинга сердца по Холтеру
Метод суточного мониторинга сердца по Холтеру Холтер-мониторинг
Холтер-мониторинг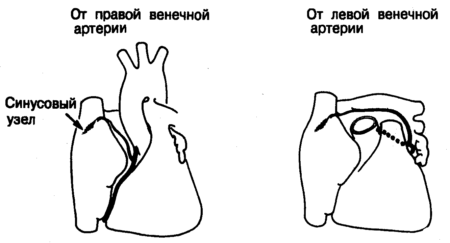 Предсердно-синусовый узел
Предсердно-синусовый узел




 Нормализация веса поможет снизить уровень мочевой кислоты.
Нормализация веса поможет снизить уровень мочевой кислоты. Для профилактики отложения кристаллов мочевой кислоты в тканях нужно ежедневно употреблять достаточное количество жидкости.
Для профилактики отложения кристаллов мочевой кислоты в тканях нужно ежедневно употреблять достаточное количество жидкости.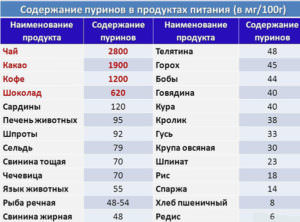
 Для начала следует вспомнить о том, что МКБ-10 – это Международная (принятая ВОЗ для докторов всех категорий и стран) классификация заболеваний в десятом пересмотре.
Для начала следует вспомнить о том, что МКБ-10 – это Международная (принятая ВОЗ для докторов всех категорий и стран) классификация заболеваний в десятом пересмотре. Лечение заболевания помимо консервативных методов включает и хирургические.
Лечение заболевания помимо консервативных методов включает и хирургические.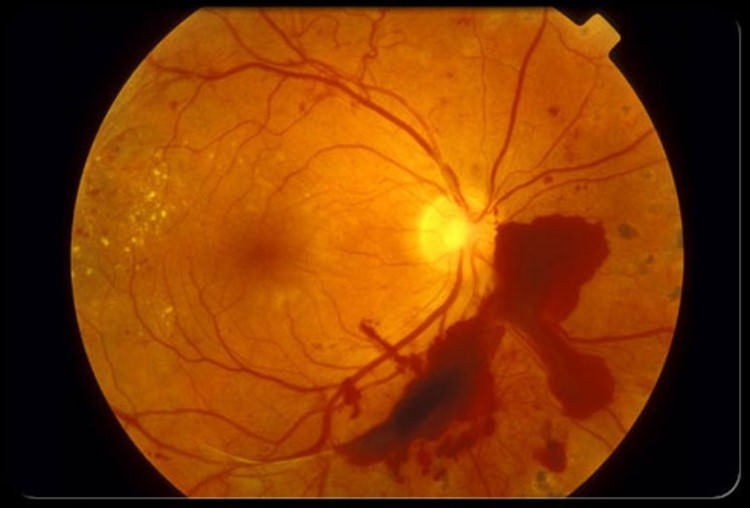
 При лечении ангиопатии применяются лекарственные средства по назначению врача. Для улучшения микроциркуляции крови доктор может назначить пентилин, арбифлекс, трентал, солкосерил, вазонит, другие препараты. Данные препараты способствуют изгибаемости эритроцитов, это необходимо для того, чтобы эритроциты могли свободно проходить по капиллярам.
При лечении ангиопатии применяются лекарственные средства по назначению врача. Для улучшения микроциркуляции крови доктор может назначить пентилин, арбифлекс, трентал, солкосерил, вазонит, другие препараты. Данные препараты способствуют изгибаемости эритроцитов, это необходимо для того, чтобы эритроциты могли свободно проходить по капиллярам.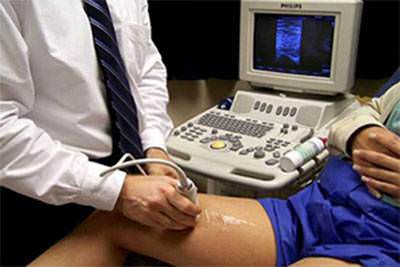 УЗДГ является наиболее простым и информативным методом обследования при тромбофлебите глубоких вен
УЗДГ является наиболее простым и информативным методом обследования при тромбофлебите глубоких вен
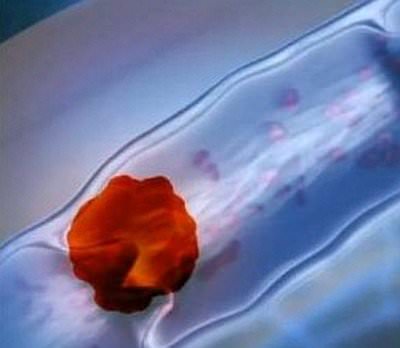 В медицинской области данный процесс получил термин – флотирующий тромбоз. Главная серьезность такой патологии характеризуется тем, что постоянно движущийся сгусток способен спровоцировать отрыв сосуда, по которому он флотирует.
В медицинской области данный процесс получил термин – флотирующий тромбоз. Главная серьезность такой патологии характеризуется тем, что постоянно движущийся сгусток способен спровоцировать отрыв сосуда, по которому он флотирует.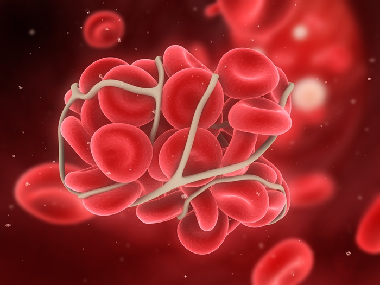
 Если диагностирован флотирующий сгусток, то врачи назначают лечение тромболитиками. То есть это препараты, которые растворяют тромбы. Но такое лечение должно проходить под контролем врача и только в стационаре. Это можно объяснить тем, что лекарства данного типа имеют достаточно много побочных действий.
Если диагностирован флотирующий сгусток, то врачи назначают лечение тромболитиками. То есть это препараты, которые растворяют тромбы. Но такое лечение должно проходить под контролем врача и только в стационаре. Это можно объяснить тем, что лекарства данного типа имеют достаточно много побочных действий. Консервативное лечение тромбоза заключается в нескольких задачах. А именно — предотвращение образования новых тромбов, устранение воспаления на стенках сосудов и снятие спазма. Также нужны противоотечные препараты, то есть, которые улучшают микроциркуляцию и тканевый обмен.
Консервативное лечение тромбоза заключается в нескольких задачах. А именно — предотвращение образования новых тромбов, устранение воспаления на стенках сосудов и снятие спазма. Также нужны противоотечные препараты, то есть, которые улучшают микроциркуляцию и тканевый обмен.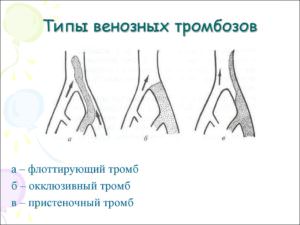
 Если диагностирован флотирующий сгусток, то врачи назначают лечение тромболитиками. То есть это препараты, которые растворяют тромбы. Но такое лечение должно проходить под контролем врача и только в стационаре. Это можно объяснить тем, что лекарства данного типа имеют достаточно много побочных действий.
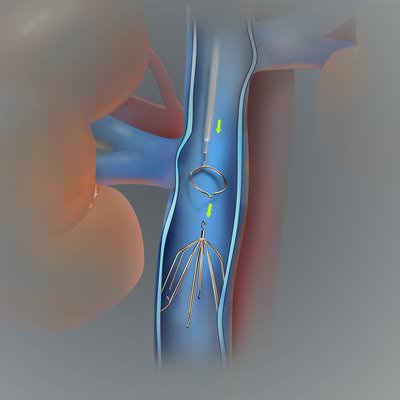
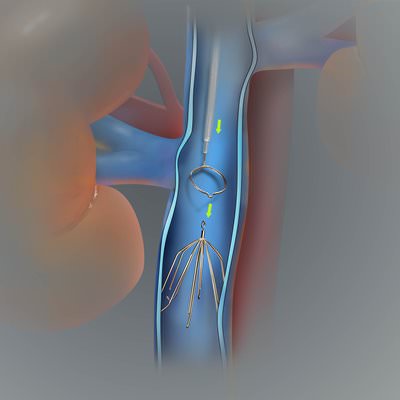
Если диагностирован флотирующий сгусток, то врачи назначают лечение тромболитиками. То есть это препараты, которые растворяют тромбы. Но такое лечение должно проходить под контролем врача и только в стационаре. Это можно объяснить тем, что лекарства данного типа имеют достаточно много побочных действий.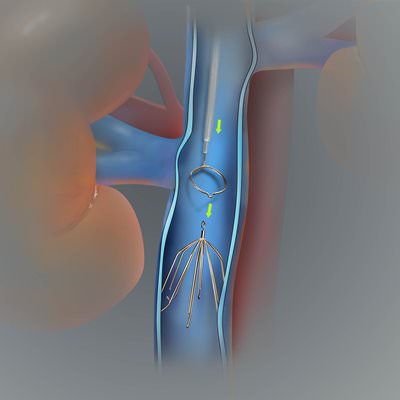 Лечение флотирующего тромба возможно инструментальными способами, то есть с помощью кава-фильтра. Это приспособление в виде зонтика, устанавливается в вену, и извлекают его после попадания сгустка в данный фильтр.
Лечение флотирующего тромба возможно инструментальными способами, то есть с помощью кава-фильтра. Это приспособление в виде зонтика, устанавливается в вену, и извлекают его после попадания сгустка в данный фильтр. Консервативное лечение тромбоза заключается в нескольких задачах. А именно — предотвращение образования новых тромбов, устранение воспаления на стенках сосудов и снятие спазма. Также нужны противоотечные препараты, то есть, которые улучшают микроциркуляцию и тканевый обмен.
Консервативное лечение тромбоза заключается в нескольких задачах. А именно — предотвращение образования новых тромбов, устранение воспаления на стенках сосудов и снятие спазма. Также нужны противоотечные препараты, то есть, которые улучшают микроциркуляцию и тканевый обмен. Дети рождаются в основном с очень высоким уровнем данного элемента в крови (от 150 до 220гл). Затем наблюдается его снижение, и уже к одному–двум месяцам он обычно составляет от 90 до 120гл. После начала введения прикормов показатель начинает увеличиваться, поэтому, гемоглобин у детей до года в рамках от 105 до 140гл считается нормальным.
Дети рождаются в основном с очень высоким уровнем данного элемента в крови (от 150 до 220гл). Затем наблюдается его снижение, и уже к одному–двум месяцам он обычно составляет от 90 до 120гл. После начала введения прикормов показатель начинает увеличиваться, поэтому, гемоглобин у детей до года в рамках от 105 до 140гл считается нормальным. Сниженный гемоглобин у детей до года и после обязательно нужно восстанавливать. Без железа организм будет страдать, ребенок начнет часто болеть кишечными и вирусными заболеваниями, накопления углекислого газа спровоцируют токсические состояния. Поэтому, при первых признаках проявления, следует сразу же сдать общий анализ крови. Если диагноз подтвердится, педиатр назначит лечение.
Сниженный гемоглобин у детей до года и после обязательно нужно восстанавливать. Без железа организм будет страдать, ребенок начнет часто болеть кишечными и вирусными заболеваниями, накопления углекислого газа спровоцируют токсические состояния. Поэтому, при первых признаках проявления, следует сразу же сдать общий анализ крови. Если диагноз подтвердится, педиатр назначит лечение. Достаточно часто при малокровии у детей назначается Мальтофер в жевательных пастилках
Достаточно часто при малокровии у детей назначается Мальтофер в жевательных пастилках






 К полезным овощам, способным сдерживать гликемию, относятся топинамбур (земляная груша) и момордика (горькая тыква)
К полезным овощам, способным сдерживать гликемию, относятся топинамбур (земляная груша) и момордика (горькая тыква)
 Постоянные головные боли должны насторожить человека.
Постоянные головные боли должны насторожить человека.

 Примерное меню на неделю покрывает все потребности организма и предупреждает развитие гипергликемии
Примерное меню на неделю покрывает все потребности организма и предупреждает развитие гипергликемии Сопоставив ГИ и калорийность, можно определить продукты для ежедневного рациона
Сопоставив ГИ и калорийность, можно определить продукты для ежедневного рациона