КОРТИКОТРОПИН Corticotropinum
Эстрогены в организме

Они вырабатываются в яичниках, а преобладание уровня того или иного зависит от фазы менструального цикла и от возраста женщины (до наступления полового созревания и при климаксе он, по понятным причинам, ниже).
К эстрогенам относятся следующие гормоны:
- эстрадиол,
- эстрон,
- эстриол.
Они активно вырабатываются фолликулами в первую половину менструального цикла. Во вторую половину образование эстрогенов не прекращается, однако их эффекты перекрываются действием прогестерона. Когда у женщины начинается климакс, уровень эстрогенов резко падает (они образуются, но в минимальном количестве, за счет подкожной жировой клетчатки).
Поэтому при климаксе достаточно быстро начинаются процессы старения: кожа теряет свою эластичность, кости становятся более хрупкими и т.д. Все дело в том, что эстрогены являются гормонами молодости, и во время климакса без них уже невозможно поддержание процессов регенерации на прежнем уровне. В некоторых случаях врачи назначают при климаксе препараты эстрогенов, чтобы облегчить состояние женщины в критический период, однако самостоятельно их принимать нельзя ни в коем случае.

Анализ крови на эстрогены требуется сдавать с целью оценки половой зрелости и фертильности женщины, выявления патологии яичников (например, при нарушениях менструального цикла), диагностики опухолей, а также во время беременности. Как правило, для проведения теста применяются радиоиммунологические методы. Никакой специальной подготовки исследование не требует: единственное, что необходимо сделать — временно прекратить прием гормональных препаратов (если он имел место). Необходимо помнить о том, что в разные дни цикла результаты будут отличаться (для конкретного дня каждой фазы существуют свои нормы). Поэтому лучший вариант — сдавать анализ несколько раз за цикл (правильную схему подскажет гинеколог) с указанием, в какой именно день производится забор крови.
Норма содержания эстрогенов в крови у женщин в период половой зрелости составляет от 26 до 149 пг/мл (такой разброс обусловлен изменениями уровня гормонов в зависимости от того, в какой день менструального цикла женщина сдает анализ). При климаксе норма снижается и находится на уровне 0-34 пг/мл. Патологическое увеличение уровня эстрогенов в крови может быть связано с наличием эстрогенпродуцирующей опухоли (она может повысить уровень эстрогенов в разы), а также с преждевременным половым созреванием девочки. Кроме того, причиной может быть цирроз печени (именно здесь разрушаются эстрогены) или гиперплазия надпочечников (т.к. здесь происходит превращение мужских половых гормонов — андрогенов — в эстрогены). Снижение продукции эстрогенов связано с гипофункцией яичников, причины которой крайне разнообразны.
https://youtube.com/watch?v=mR14SSzNt5U
https://youtube.com/watch?v=mR14SSzNt5U
Также существует экспресс тест на определение уровня эстрогена в слюне у беременных, позволяющий оценить риск преждевременных родов. Женщину просят сдавать его с 22-й по 36-ю неделю. Данный метод диагностики основан на том, что перед родами (за 2-3 недели) резко повышаются показатели эстриола. Поэтому положительный результат такого экспресс анализа слюны на половые гормоны при беременности должен насторожить врача.
Биосинтез
АКТГ, как и некоторые другие гормоны (меланоцитостимулирующий гормон, липотропины и β-эндорфин), синтезируется из белка-предшественника проопиомеланокортина (пре-проопиомеланокортина). Удаление из пре-проопиомеланокортина в процессе трансляции сигнальной пептидной последовательности, приводит к образованию проопиомеланокортина, который, претерпев ряд посттрансляционных модификаций (фосфорилирование и гликозилирование), расщепляется эндопептидазами на различные полипептидные фрагменты с разной активностью.
Синтез АКТГ подчинён особому ритму, который, в свою очередь, подчинён ритму выделения кортиколиберина. Максимальная секреция АКТГ (а также либерина и глюкокортикоидов) наблюдается утром в 6-8 часов, а минимальная — между 18 и 23 часами.
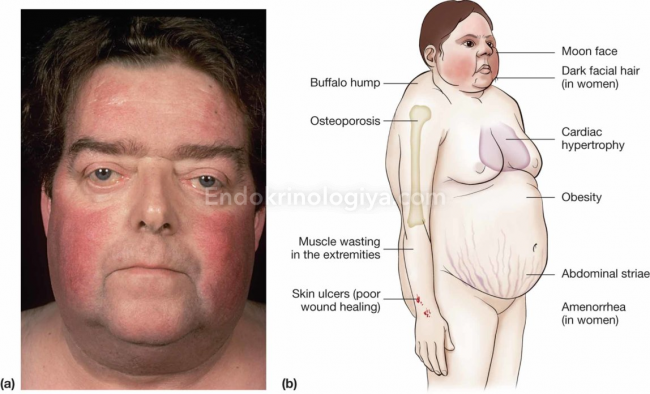
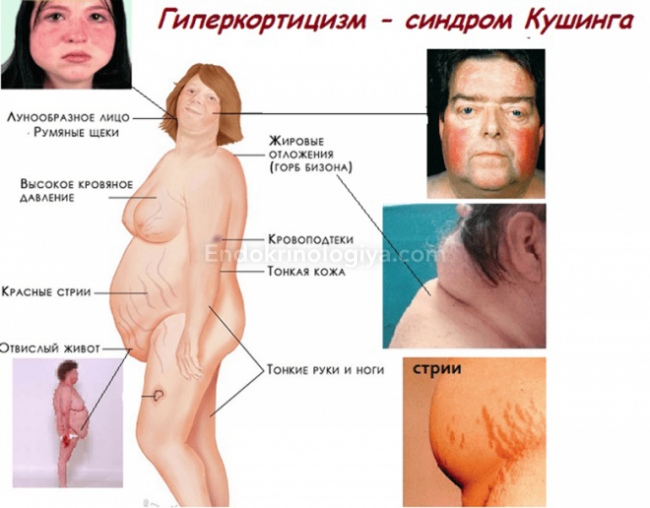
Симптомы гиперкортицизма
Симптомы гиперкортицизма одинаковы для всех его видов и не зависят от причин, приведших к высокой секреции кортизола. Проявления гиперкортицизма объединяют в один симптомокомплекс — синдром Кушинга/синдром Иценко-Кушинга.
Гиперкортицизм любой этиологии сопровождается однотипными нарушениями метаболизма:
- Активация катаболизма (разрушения) белка.
- Изменение жирового обмена с избыточным образованием триглицеридов.
- Патологический сдвиг в углеводном обмене с развитием предиабета/сахарного диабета.
Ранние проявления гиперкортицизма
1. Стероидное ожирение – характерное перераспределение подкожно-жировой клетчатки с накоплением в области груди, шеи, лица, живота.
2. Стойкое покраснение, иногда гиперпигментация кожных покровов, стероидный «пунцовый» румянец.
3. Угревидные высыпания на коже, акне.
4. Багрово-синюшные/ «красные» растяжки в области бёдер и живота.
5. Нестабильная артериальная гипертензия.
Что может ещё повлиять на результат
Причины искажения результатов анализа могут быть следующими:
- человек резко сменил часовой пояс;
- фазы менструации;
- в недавнем прошлом человек перенес хирургическую операцию;
- сильная стрессовая ситуация;
- температура тела высокая;
- женщина ждет ребенка;
- психика пациента нестабильная.
При диагностике часто используется крг (кардиоритмография), с помощью которой можно выявит нарушения в сердечно-сосудистой системе.
При сдаче анализов необходимо принимать во внимание все факторы, тогда результаты будет верным и врач сможет определить, насколько норма актг отклонена. Теперь понятно, насколько адренокортикотропный гормон или актг важен для нормальной деятельности организма человека
Гормоны.
АКТГ-продуцирующая феохромоцитома Добрева Екатерина Александровна
Селективный забор из НКС при АКТГ-зависимом гиперкортицизме Рожинская Людмила Яковлевна
Гормоны.
АКТГ-продуцирующая феохромоцитома Добрева Екатерина Александровна
Селективный забор из НКС при АКТГ-зависимом гиперкортицизме Рожинская Людмила Яковлевна
Причины гормонального дисбаланса
Как утверждают специалисты, основные причины, по которым может произойти отклонение показателя уровня кортизона в крови от установленной нормы в большую сторону, можно поделить на две группы, включая эндогенные и функциональные факторы.
В свою очередь, эндогенные факторы делятся на две группы, где присутствуют зависимая и независимая формы патологии. Если говорить о зависимой форме, то АКТГ способствует более активной работе надпочечников, что приводит к повышению концентрации кортизона в организме. Подобная ситуация может сложиться вследствие:
- продолжительного приема синтетических аналогов гормонов, производимых гипофизом;
- развития заболевания Иценго-Кушинга, спровоцированного поражением головного мозга либо гипофиза.
При независимой форме повысить АКТГ способны:
- первичная форма гиперплазии надпочечников;
- карцинома либо аденома надпочечников.
Называя функциональные факторы, которые способны вызвать отклонение от нормы в большую сторону, следует выделить:
- излишняя масса тела;
- патологии печени;
- нервное истощение;
- беременность может стать причиной повышения кортизола в крови;
- непрекращающаяся депрессия и стресс;
- вирус иммунодефицита способен спровоцировать высокий уровень АКТГ;
- низкое содержание глюкозы в крови.
Гиперкортицизм
В условиях долгого стресса усиленная секреция кортизола принимает хронический характер.
Длительное действие высоких доз кортизола приводит к определённым негативным изменениям в организме и называется синдромом гиперкортицизма.
Ранние признаки гиперкортицизма у женщин:
- повышение аппетита;
- нарушение толерантности к глюкозе;
- набор массы тела;
- нестабильная гипертензия;
- мышечная слабость, снижение физической активности;
- ослабление иммунитета;
- сонливость, апатия.
 Причина физиологического гиперкортицизма:
Причина физиологического гиперкортицизма:
Беременность.
Причины функционального гиперкортицизма:
- Подростковый возраст (пубертатный период).
- Климакс.
- Ожирение.
- Метаболический синдром.
- Сахарный диабет.
- Хронические заболевания печени (гепатит, цирроз).
- Алкоголизм.
- Неврозы/психические расстройства/депрессия.
- Гинекологические заболевания (синдром поликистозных яичников).
Причины экзогенного гиперкортицизма /лекарственный гиперкортицизм/
Длительный приём препаратов-аналогов АКТГ, применение глюкокортикостероидных лекарственных средств (кортизона/его синтетических аналогов) может сопровождаться повышением кортизола в крови и провоцировать гиперкортицизм.
Адренокортикотропный гормон
Регуляция синтеза и секреции
Активируют: кортиколиберин при стрессе (тревога, страх, боль), вазопрессин, ангиотензин II, катехоламины. У АКТГ также имеется собственная суточная ритмичность — максимальная концентрация в крови достигается в утренние часы, минимальная в полночь.
Уменьшают: глюкокортикоиды (обратная отрицательная связь).
Мишени и эффекты
В жировой ткани стимулирует липолиз.
В надпочечниках (главным образом, в сетчатой и пучковой зонах) стимулирует образование белка и нуклеиновых кислот для роста их ткани, активирует синтез холестерола de novo и его получение из эфиров, усиливает синтез прегненолона.
Гиперфункция
Проявляется болезнью Иценко-Кушинга – симптомы гиперкортицизма (см ниже) и специфичные симптомы:
- активация липолиза,
- увеличение пигментации кожи из-за частичного меланоцитстимулирующего эффекта, благодаря чему появился термин «бронзовая болезнь».
Возможные симптомы высокого значения кортизола
Если повышается концентрация кортизола, то у пациента проявляются следующие характерные признаки:
- Пациента мучает мигрень, и развивается болевой синдром в спинной области. Если содержание гормона в крови неизменно высокое, то происходит истощение эндокринной железы, вследствие чего снижается выработка пролактина.
- Повышенному уровню АКТГ также соответствует ситуация, когда человека мучает бессонница.
- У пациентов с высоким уровнем указанного гормона в крови развивается состояние, связанное с упадком сил. При этом человек постоянно ощущает постоянный упадок сил.
- Симптомы повышенного АКТГ проявляются и в росте массы тела на фоне умеренного аппетита.
- Гормон кортизол оказывает влияние на состояние иммунной системы. Поэтому, отмечая симптомы повышенного уровня гормона, следует отметить и частые простуды. Это обусловлено тем, что иммунная система уже не в состоянии справляться и противостоять различным патологиям, включая вирусы.
- Повышенный сахар в сыворотке крови можно также объяснить чрезмерным содержанием кортизона в организме.
- Повышенный показатель уровня кортизона является причиной сбоев в работе ЖКТ. Таким образом пациента начинают мучить изжога, тошнота, отрыжка, а также нарушение стула.
- Повышающее значение концентрации указанного гормона в организме относится к одной из причин нарушения цикла менструаций. У женщины происходит оволосение по мужскому типу.
- И, наконец, высоки кортикотропином объясняется подавленное состояние и депрессивность.
Каким образом проводится обследование
Биоматериалом для такого анализа служит кровь из вены, которая берется медицинской сестрой
Важно, чтобы процедура забора крови проходила в помещении, которое специально для этого оборудовано. Первым делом применяется жгут, потом прокалывается кубитальная вена, которая находится пониже сгиба локтя, затем материал набирается в шприц
На время прохождения обследования напрямую влияет цель взятия анализа. Если речь идет о женщинах, у которых наблюдается почечная недостаточность, то наиболее приемлемым временем для сдачи анализа является утро с 6 до 8 часов. Людям, с синдромом или заболеванием Кушинга рекомендуется сдача материала вечером.
Общая информация о АКТГ
Данное биологически активное вещество образуется из-за появления кортикотропин-рилизинг-фактора, а также способствует биосинтезу кортизола в почках. Кроме этого, в чуть меньшей мере АКТГ обеспечивает появление андрогенов и практически не нарушает процесс выработки альдостеронов.
На уровень актг гормона может повлиять только сильный стресс, недостаточность сна или физические нагрузки, у женщин — беременность.
Актг гормон повышен при:
Болезни Аддисона (недостаточность коры надпочечников): понижается выработка минералкортикоидов, глюкокортикоидов и андрогенов. В виде ответной реакции организм повышает выработку АКТГ, нарушается ее ритм.
АКТГ гормон — влияние на организм человека
Болезни Иценко – Кушинга: появляется из-за рака надпочечников или наличия кортикостеромы. Протекает только с гиперпродукцией кортизола. В таких случаях выработка АКТГ значительно уменьшается.
Синдроме эктопической продукции: это секреция гормона опухолью, которая не относится к гипофизу (такое обычно случается из-за наличия рака молочной железы, яичников, щитовидной железы, желудка или толстой кишки). Это заболевание является патологическим, что приводит к увеличению уровня АКТГ гормона в крови.
Гиперплазии надпочечников;
Синдроме Нельсона – наличие опухоли на гипофизе, повышенного уровня гормона и вторичной недостаточности надпочечников, вызванной полным или частичным их удалением;
паранеопластическом синдроме;
посттравматическом и послеоперационном восстановления;
надпочечниковый вирилизм;
прием амфетаминов, глюконатов, метопирона, препаратов лития, вазопрессина, этанола, инсулина, эстрогенов, кортикостероидов, спиролактона;
Для чего нужен анализ АКТГ?
- Чтобы диагностировать дисфункцию коры надпочечников.
- Для нахождения болезней различных форм Иценко –Кушинга.
- Дабы контролировать эффективность лечения злокачественных опухолей.
Актг гормон понижен при:
- Применении глюкокортикоидов и криптогептадина;
- Онкологии коры кортикостеромы или надпочечниковой коры;
- Вторичной надпочечниковой недостаточности;
- Продуцирующей опухоли.
- в Москве
- в Московской области
- в Воронеже
- в Екатеринбурге
- в Казани
- в Краснодаре
- в Нижнем Новгороде
- в Новосибирске
- в Перми
- в Ростове-на-Дону
- в Самаре
- в Санкт-Петербурге
- в Уфе
- в Челябинске
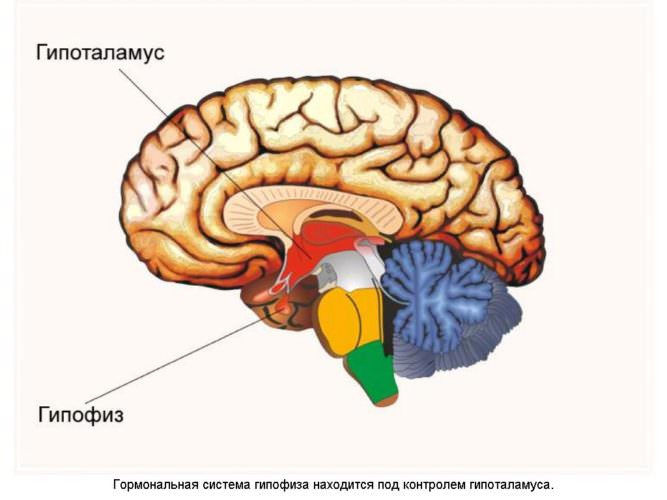
Гормоны гипофиза
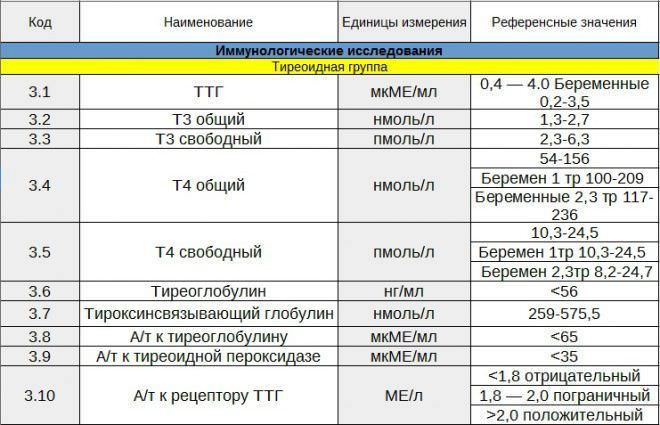
Основные гормоны гипофиза, на которые сдается анализ крови, — это адренокортикотропный (более известный как АКТГ), соматотропный, фолликулостимулирующий, лютеинизирующий, тиреотропный, антидиуретический гормон, а также пролактин. Особенная роль отводится тропным гормонам, поскольку мишенями для них являются другие эндокринные железы. Это значит, что гормональный сбой на уровне гипофиза приводит к расстройствам выработки других гормонов. Вот почему при оценке работы женских половых желез в гинекологии обязательно проводят тесты на фолликулостимулирующий и лютеинизирующий гормоны.
Также данный анализ необходим для выявления причин гипогонадизма или преждевременного полового развития мальчиков и девочек. Норма ФСГ в крови зависит от пола, возраста (так, при климаксе он возрастает) и того дня менструального цикла, в который берется анализ у женщин на гормоны (в каждый конкретный день цикла существует своя норма). Дефицит ФСГ наблюдается при поражении гипоталамуса, анорексии и некоторых других состояниях. Избыток — при яичниковой недостаточности, вызванной разнообразными причинами (в норме данная ситуация наблюдается при климаксе).
Лютеинизирующий гормон вместе с ФСГ вызывает овуляцию. Кроме того, он способствует превращению лопнувшего фолликула в желтое тело. Анализ крови на лютеинизирующий гормон необходимо сдавать при бесплодии и, в особенности, при отсутствии овуляции у женщины. Такие изменения могут быть обусловлены падением уровня данного гормона ниже нормы. Повышение, напротив, связано с гипофункцией яичников. В норме оно наблюдается при климаксе, а в возрасте половой зрелости указывает на гормональный сбой.
Тиреотропный гормон стимулирует работу щитовидной железы. АКТГ необходим для активации коры надпочечников. Без АКТГ невозможна выработка кортикостероидов. Поэтому анализ крови на данный гормон очень важен при наличии симптомов гипо- и гиперфункции коры надпочечников. Однако интерпретация результатов теста достаточно сложна, поскольку содержание АКТГ в крови подвержено колебаниям в течение дня (максимальный уровень АКТГ — примерно с 6 до 8 часов, минимальный уровень АКТГ — с 18 до 23 часов). Чаще всего анализ на АКТГ сдают в утренние часы.
Чтобы отличить первичную надпочечниковую недостаточность от вторичной, используют быструю симуляционную пробу с АКТГ. Для этого используется синтетический аналог гормона: оценивают его влияние на выработку кортизола. Под воздействием аналога АКТГ уровень кортизола в крови в норме должен возрастать. Если этого не происходит, то значит проблема не в дефиците АКТГ, а в самих надпочечниках. Однако данная проба не отменяет необходимости определения уровня АКТГ в крови.
Очень важным является соматотропный гормон (он же «гормон роста»). У него нет какой-то одной мишени, влияние соматотропного гормона распространяется на целый ряд желез, а также на многие органы и ткани. Соматотропный гормон играет важную роль в биосинтезе белка, и потому он стимулирует рост тканей организма. Повышенное содержание соматотропного гормона в крови приводит к развитию гигантизма у детей и акромегалии у взрослых, а дефицит приводит к карликовости ребенка
Вот почему при задержке роста детей очень важно посмотреть, какие гормоны в крови имеют отклонения от нормы: вовремя начатая заместительная терапия (если мы правильно определили, какой гормональный сбой имеет место) может исправить положение
Как осуществляется расшифровка результатов обследования
При повышенном уровне патологии могут быть следующими:
- человек страдает от болезни Ищенко-Кушинга. Причины возникновения такой патологии бывают разными, но чаще всего вина лежит на доброкачественном гипофизном новообразовании. В результате железа начинает увеличиваться в размерах, и гормоне вырабатывается в больших количествах. А это приводит к тому, что в коре надпочечников в большом количестве образуется кортизол;
- основная функция такого вещества заключается в синтезировании гипофиза. Но это в идеале, в реальности, производство осуществляется новообразованием, оно формируется во внутренних органах. Это приводит к повышению гормонального уровня. Гипофизные клетки особо чувствительны к такому веществу, в отличие от опухолевых клеток;
- надпочечниковая гиперплазия врожденного типа. Основная особенность такой патологии заключается в том, что нет возможности выработки кортизола. Поэтому гипофиз формирует большую гормональную выработку, с такой болезнью нужно бороться своевременно, иначе последствия могут быть необратимыми;
- синдром Нельсона. Часто наблюдается у тех людей, которые перенесли хирургическую операцию по удалению надпочечников. Основное отличие такой патологии — недостаточность надпочечников и гипофизная опухоль образуются одновременно, а это приводит к повышению гормонального уровня, часто выявляется эктопический синдром;
- синдром паранеопластического типа, отличается неспецифической реакцией на формирование новообразования злокачественного типа, которое может быть в разных органах. Часто такие злокачественные новообразования формируются в поджелудочковой железе, поражаться могут нервная система и легкие. На это часто влияет актг его эктопированный синдром.
Адренокортикотропный гормон кортизол стрессоустойчивость
https://youtube.com/watch?v=YSSkqxZZuqg
Адренокортикотропный гормон, или АКТГ, вырабатывается в гипофизе, железе внутренней секреции, расположенной у основания передней доли головного мозга. Анализ на АКТГ позволяет проверить, насколько хорошо функционируют гипофиз и надпочечники. Почему же так надо знать, насколько здоровы эти органы? Оказывается, они очень важны для нормальной жизнедеятельности: гипофиз вырабатывает гормоны, которые влияют на развитие и нормальный рост организма, а также на его обмен веществ, а надпочечники — пара желез внутренней секреции, находящихся над почками, — обеспечивают стрессоустойчивость организма, играя, образно говоря, роль встроенных антидепрессантов.
Кстати, понятие «стресс» в данном случае надо интерпретировать в широком смысле: он может быть физическим (изнурительные физические нагрузки), эмоциональным (когда нервная система находится в угнетенном состоянии из-за психологически тяжелой ситуации), химическим (стресс в результате агрессивного воздействия на организм внешней среды, включая вещества, вызывающие у человека аллергию).
Справиться со стрессом помогает гормон кортизол, вырабатывающийся надпочечными железами, а производство этого гормона как раз и стимулирует АКТГ. Отношение между этими гормонами можно охарактеризовать как обратную связь: если по каким-либо причинам кортизол производится в недостаточном для обеспечения организму стрессоустойчивости количестве, АКТГ начинает производиться гипофизом интенсивнее, чем обычно, что, как следствие, способствует выработке кортизола. Когда последний по уровню своей концентрации в организме достигает нормы, выработка гипофизом АКТГ вновь снижается.
Если же по каким-либо причинам уровень кортизола в крови повышен, понижается интенсивность выработки АКТГ. Таким образом, оба гормона составляют динамичный баланс: каждый из них в любой момент готов выровнять до нормы уровень производства другого.
Наряду с работой по противостоянию организма стрессам пара АКТГ — кортизол способствует:
- Притоку крови к тканям мышц (и, следовательно, их должному насыщению кислородом);
- Росту содержания в организме глюкозы, что также полезно для мышц;
- Устранению аллергических реакций;
- Снятию воспалений;
- Поддержанию процесса запоминания в оптимальном состоянии: например, не в последнюю очередь от качественной работы этих гормонов зависит успешная учеба и любознательность.
Кроме того, если брать отдельно значение АКТГ для функционирования организма, следует указать еще и на то, что он:
- Участвует в поддержании оптимального объема мышечной массы;
- Необходим для процесса расщепления жиров;
- Принимает участие в минеральном обмене организма;
- Необходим для выработки андростендинона — вещества, осуществляющего регуляцию мужских гормонов;
- Способствует выработке меланина — пигмента, который необходим для противостояния организма ультрафиолетовому излучению;
- Улучшает настроение.
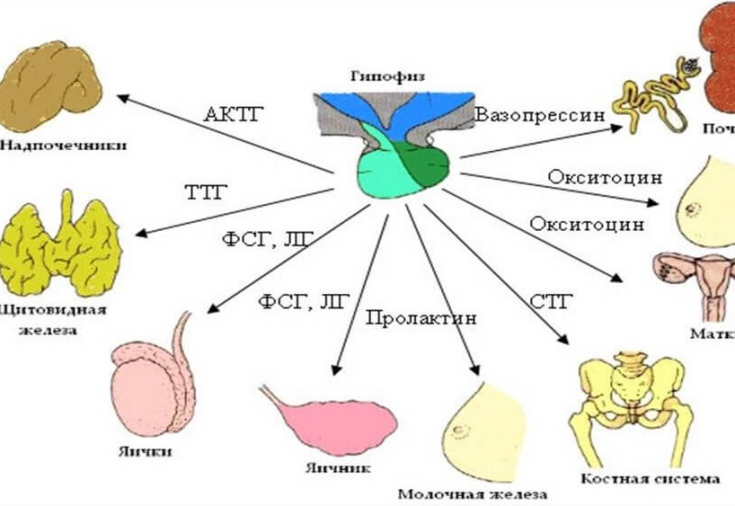
Саморегуляция секреции кортизола механизм обратной связи.
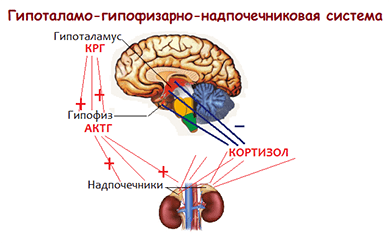
1. Под воздействием стрессогенных факторов происходит возбуждение высших центров ЦНС, которые активируют секрецию и выброс в кровь катехоламинов, в том числе адреналина мозговым веществом надпочечников.
2. Адреналин стимулирует продукцию гипоталамусом кортиколиберина (КРГ=кортикотропин-высвобождающий гормон=кортикотропин-релизинг фактор).
3. Кортиколиберин КРГ активирует секрецию гипофизом адренокортикотропного гормона АКТГ.
4. АКТГ действует на надпочечники и стимулирует выработку кортикостероидов, в том числе глюкокортикоидов – уровень кортизола в крови повышается.
Без адекватной секреции АКТГ невозможна нормальная функция коры надпочечников и выделение кортизола.
5. Высокая концентрация кортизола в крови в свою очередь угнетает выработку гипоталамусом КРГ и секрецию гипофизом АКТГ, что влечёт за собой снижение активности коры надпочечников — уровень кортизола в крови уменьшается.
Действие кортизола на организм
| Зона влияния |
Что делает кортизол |
| Углеводный обмен |
— способствует превращению белков в глюкозу (глюконеогенез); |
| Белковый обмен |
— задерживает синтез белка; |
| Энергетический обмен |
Сберегает внутренние энергоресурсы: |
| Жировой обмен |
— активирует образование триглицеридов (жиров); |
| Водно-солевой обмен |
— увеличивает скорость клубочковой фильтрации; |
| Сердечно-сосудистая система |
— повышает артериальное давление (механизм влияния кортизола на АД неясен); |
| Иммунная система |
— снижает количество эозинофилов и лимфоцитов в крови; |
| Гемопоэз |
— подавляют миграцию стволовых клеток костного мозга. |
| Пищеварительная система |
— стимулирует секрецию пепсина и соляной кислоты слизистой оболочкой желудка. |
| Эндокринная система |
Влияет на активность гипофиза: |
Действуя на все звенья основного обмена и иммунитета кортизол оказывает:
- противовоспалительное,
- антиаллергическое и десенсибилизирующее,
- цитостатическое,
- противоотёчное,
- противошоковое;
- антитоксическое действие.
Диагностика гиперкортицизма
Отличить функциональный гиперкортицизм (особенно у тучных женщин климактерического возраста, страдающих метаболическим синдромом) от эндогенного патологического гиперкортицизма только по оценке эндокринного статуса часто затруднительно.
В дифференциальной диагностике гиперкортицизма важную роль играют лабораторные исследования.
При неясной клинической картине определяют:
— суточный ритм секреции кортизола в крови;
— суточную экскрецию свободного кортизола и 17-ОКС с мочой;
— проводят малую/большую дексаметазоновые пробы, пробу с метопироном.
МРТ и КТ – наиболее информативные методы верификации гиперплазий и опухолей надпочечников.
Биосинтез адренокортикотропного гормона и его превращение в организме
Биосинтез адренокортикотропного гормона в гипофизе, так же как и биосинтез других белков, осуществляется с участием рибосом и подавляется специфическими ингибиторами белкового синтеза: пуромицином и циклогексимидом, а также рибонуклеазой, но не подавляется актиномицином D и дезоксирибонуклеазой. Ниже приводится химическое строение молекул адренокортитропного гормона человека и некоторых животных (каждая из них включает 39 аминокислотных остатков). Молекулы адренокортикотропного синдрома человека и разных видов животных различаются только последовательностью аминокислотных остатков на участке пептидной цепи 25—33 (см. схему). Биологические свойства адренокортикотропного гормона целиком обусловлены структурой N-концевого участка (1—24) пептидной цепи, одинакового у разных видов животных и человека. Отщепление одной или двух аминокислот от N-концевого участка, а также блокирование или отщепление N-концевой аминогруппы (NH2) приводят к значительному падению гормональной активности. Вместе с тем присутствие N-концевого серина не является обязательным, и замена его на глицин не вызывает заметной инактивации гормона. Видовая специфичность адренокортикотропного синдрома определяет его иммунологические свойства.
Синтетическим путем получен пептид, состоящий из 24 аминокислотных остатков и соответствующий по структуре N-концевому участку адренокортикотропного гормона. Он обладает всеми биологическими свойствами адренокортикотропного синдрома, но лишен антигенных свойств. Укорочение этого пептида с карбоксильного конца (на участке пептидной цепи 24—18) приводит к постепенному снижению его активности, которая еще обнаруживается у пептида, состоящего из 17 аминокислотных остатков.
Адренокортикотропный Гормон устойчив в кислой среде и быстро инактивируется в щелочной. Он легко адсорбируется на стекле, что приводит к значительным потерям его при работе с разбавленными растворами. Под действием окислителей (перекись водорода) адренокортикотропный гормон обратимо инактивируется вследствие окисления 4-го аминокислотного остатка метионина в метионинсульфоксид. Более глубокое окисление с образованием метионинсульфона приводит к необратимой потере гормональной активности. Вместе с тем метионин нельзя считать «активным центром» молекулы, так как замена его на остатки α-аминомасляной к-ты или норлейцина не приводит к изменению биологических свойств адренокортикотропного гормона.
С-концевой участок молекулы адренокортикотропного гормона (39 — 25), различающийся по структуре у разных животных, обусловливает иммунологические свойства гормона, и отщепление нескольких аминокислот от С-концевого участка приводит к значительному снижению его антигенных свойств.
Кортизол и стресс
Кортизол часто называют «гормоном стресса». Но верней считать его «адаптивным гормоном». Кортизол помогает организму приспособиться и выжить в неблагоприятных (стрессовых) условиях. Стресс-факторами могут быть: физическая травма, сильные эмоции, психологический дискомфорт, боль, инфекция, болезнь, голод, холод, жара, переутомление, недостаток сна и др.
Повышение кортизола в крови у женщин часто указывает не на болезнь надпочечников, а на процесс адаптации к изменениям внутренней/внешней среды.
Процесс адаптации сопровождается не только активной секрецией кортизола, но и перестройкой нервных реакций, переходом организма в режим энергосбережения.
Как подготовиться к анализу АКТГ
Для постановки точного диагноза и назначения правильного лечения важно получить достоверные результаты лабораторного обследования. К сожалению, существуют факторы, которые способны повлиять на верность анализа
Одним из них является неподготовленность человека к забору крови на АКТГ гормон.

Таким образом, пациентам требуется придерживаться следующих правил подготовки к анализу:
- За сутки до исследования ни в коем случае не употреблять напитки, содержащие алкоголь, даже в малых количествах.
- За 12 часов до забора крови ничего нельзя есть.
- За 24 часа до сдачи пренебречь приемом лекарственных средств, если такое решение принял лечащий врач.
- За сутки до обследования не следует заниматься физическими упражнениями, а также подвергать себя стрессовым ситуациям.
- За 3 часа до анализа ни в коем случае нельзя курить, в идеале – за сутки.
 Желательно не курить сутки перед сдачей анализов на АКТГ
Желательно не курить сутки перед сдачей анализов на АКТГ
Подготовительные меры могут вызвать некоторые трудности для пациента, но следует помнить, что достоверность результатов превыше всего.
Система РААС
Говоря об анализе крови у женщин на гормоны, нельзя не упомянуть о ренин — ангиотензин — альдостероновой системе (РААС). Данная система оказывает регулирующее влияние на объем циркулирующей крови и артериальное давление
Поэтому, ввиду широкой распространенности гипертонической болезни, просто необходимо уделить должное внимание возможностям оценки функционального состояния РААС
Прежде чем перейти непосредственно к проводимым тестам, необходимо сказать несколько слов о том, как работает данная система. Она представляет собой каскад реакций, идущих по следующей схеме: под действием ренина ангиотензиноген превращается в ангиотензин, а он, в свою очередь, стимулирует выработку альдостерона корой надпочечников. Система включается при гипоксии почечных клубочков. Конечно, на самом деле, она имеет более сложное строение и состоит из большего числа компонентов, однако для общего представления о ней достаточно упрощенной схемы: ренин — ангиотензин — альдостерон.

Следует отметить, что полноценных тестов, проверяющих работу ренин — ангиотензин — альдостероновой системы, не существует. Так, нет анализов на ренин и ангиотензин: существует только тест, определяющий, какой уровень альдостерона в крови. Однако основной целью подобного исследования является оценка функционального состояния надпочечников, и данный тест практически ничего не сможет сказать о ренин — ангиотензин — альдостероновой системе.
Поэтому при гипертонической болезни средства, влияющие на РААС, подбирают, скорее, эмпирически, а не на основании анализов, и сам диагноз «эссенциальная артериальная гипертензия» ставится методом исключения, когда врач путем различных исследований отсеивает другие возможные причины подъема артериального давления. То есть как таковое полноценное исследование ренин — ангиотензин — альдостероновой системы пока невозможно.

Между тем, препараты, угнетающие РААС, применяются достаточно широко. Чаще всего назначаются средства, точка приложения которых в ренин — ангиотензин — альдостероновой системе находится ниже ренина: ингибиторы АПФ и блокаторы ангиотензиновых рецепторов. Гораздо реже применяют препараты, угнетающие выработку самого ренина. Какой именно препарат назначить, решает врач, и далеко не всегда удается угадать с первого раза. Зачастую добиваться положительных результатов приходится довольно долго. Поэтому лечение гипертонической болезни — это трудоемкий процесс.
Безусловно, в женском организме есть еще огромное количество других гормонов, которые нам не удалось осветить в рамках данной статьи (это и мужские половые гормоны, и катехоламины, и многие другие). На некоторые из них возможно проведение полноценных анализов, но есть и те, об уровне которых мы можем судить только по косвенным признакам. Многие из них требуют специальной подготовки, проводимой в течение определенного времени перед забором крови, однако некоторые можно сдавать без соблюдения каких-либо особенных условий. Необходимо отметить, что тест на гормоны — это достаточно дорогое исследование, поэтому не следует пытаться сделать его самостоятельно из праздного любопытства.
Правильное решение — своевременно обращаться к врачу при наличии каких-либо жалоб. А он уже назначит список необходимых анализов, объяснит вам нюансы подготовки к тестам, и в дальнейшем — расшифрует полученные результаты. Как правило, сдавать кровь на разные группы гормонов можно в один день, поскольку подготовка к таким исследованиям неспецифична. Это очень удобно и для врача, и, тем более, для пациента. Следует отметить, что при наличии показаний сдавать кровь на гормоны нужно в обязательном порядке, ведь даже малейший гормональный сбой может привести к серьезным последствиям для организма, и потому неправильный гормональный статус требует обязательной корректировки.
Искусственный АКТГ
Искусственный АКТГ, состоящий из первых 24 аминокислот природного гормона, был впервые получен Клаусом Гофманном в Питтсбургском Университете. В синтетических формах АКТГ известен как Синактен или Кортрозин. Эти два вещества используются в Австралии и Великобритании для проведения АКТГ-тестов, показывающих эффективность работы надпочечников в стрессовых ситуациях.
Поначалу искусственный АКТГ использовали в качестве замены так называемого Актар геля для лечения эпилептических спазмов. Но из-за резко возросших цен лекарство потеряло популярность. Вскоре оно было также предложено для лечения аутоиммунных заболеваний и нефротических синдромов.






 При патологиях прямой кишки потребляют следующую еду:
При патологиях прямой кишки потребляют следующую еду: Для профилактики и предотвращения запоров, стараться чаще есть свежие фрукты вместе с кожурой. Овощи можно есть как приготовленные, так и сырые.
Для профилактики и предотвращения запоров, стараться чаще есть свежие фрукты вместе с кожурой. Овощи можно есть как приготовленные, так и сырые. Волокна клетчатки, попадая в организм вместе пищей, проходят по всему желудочно-кишечному тракту. Это чистящее средство можно найти во всех фруктах, овощах, во всех бобовых, фасоль, чечевица, горох в самых обычных крупах – геркулес, перловка, а также в других цельно-зерновых культур. Хотите контролировать уровень холестерина в крови естественным путем без использования лекарств. Клетчатка помогает выводить из кишечника холестерин и это препятствует его обратному всасыванию в кровь. Надо использовать больше разнообразных растительных продуктов, которые содержат большое количество клетчатки, это защита от сердечнососудистых заболеваний, очищение сосудов из рук самого творца.
Волокна клетчатки, попадая в организм вместе пищей, проходят по всему желудочно-кишечному тракту. Это чистящее средство можно найти во всех фруктах, овощах, во всех бобовых, фасоль, чечевица, горох в самых обычных крупах – геркулес, перловка, а также в других цельно-зерновых культур. Хотите контролировать уровень холестерина в крови естественным путем без использования лекарств. Клетчатка помогает выводить из кишечника холестерин и это препятствует его обратному всасыванию в кровь. Надо использовать больше разнообразных растительных продуктов, которые содержат большое количество клетчатки, это защита от сердечнососудистых заболеваний, очищение сосудов из рук самого творца. Схема приготовления:
Схема приготовления: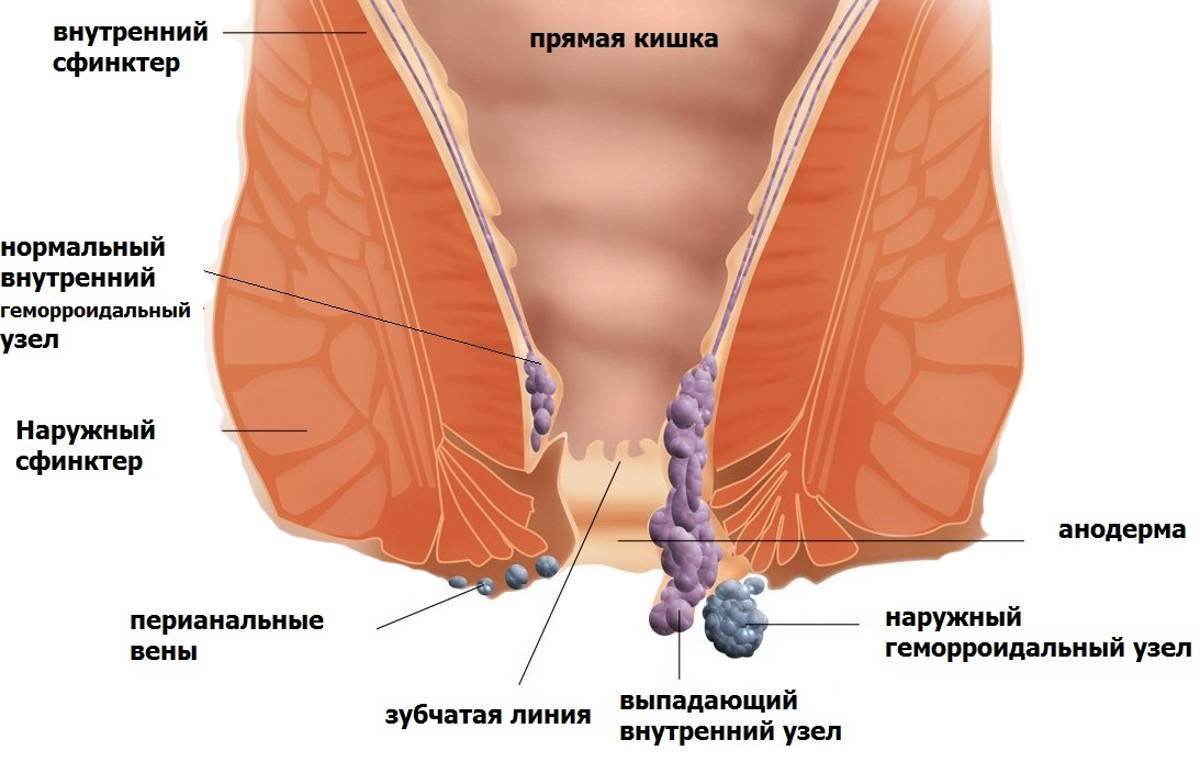 Внутренний и наружный геморрой
Внутренний и наружный геморрой Запор при геморрое
Запор при геморрое Народные способы лечения геморроя
Народные способы лечения геморроя Неправильное питание способствует развитию геморроя
Неправильное питание способствует развитию геморроя Перечень запрещённых продуктов:
Перечень запрещённых продуктов: Перечень продуктов на «первую неделю» после операции:
Перечень продуктов на «первую неделю» после операции: Перечень недозволительных продуктов:
Перечень недозволительных продуктов:





 Дворянка
Дворянка
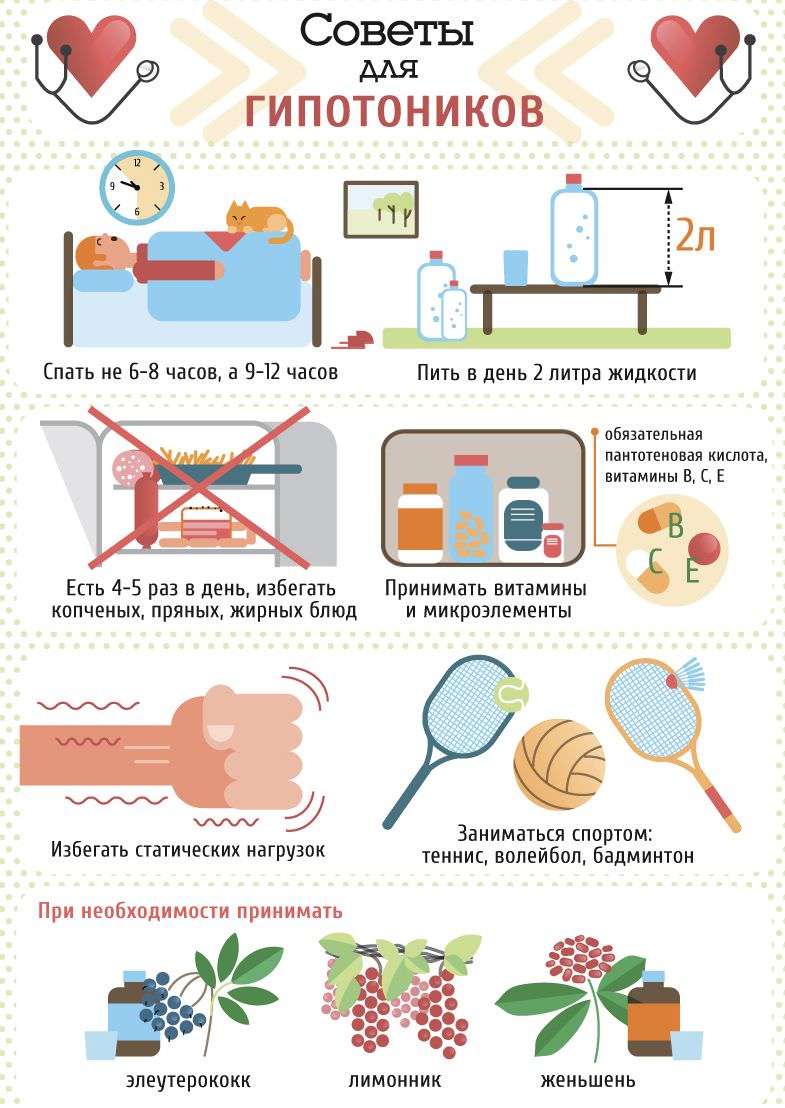




 Не всегда расстройства координации движений являются поводом для беспокойства у пожилых людей. Нередко они появляются из-за переутомления или перенесенного инфекционного заболевания. Также часто пошатывание из стороны в сторону возникает при резком вставании из кровати, особенно утром.
Не всегда расстройства координации движений являются поводом для беспокойства у пожилых людей. Нередко они появляются из-за переутомления или перенесенного инфекционного заболевания. Также часто пошатывание из стороны в сторону возникает при резком вставании из кровати, особенно утром.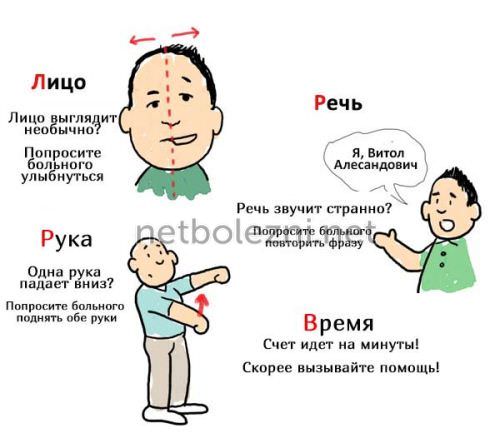


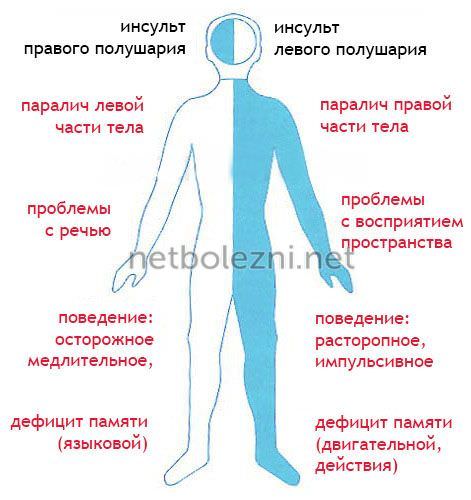
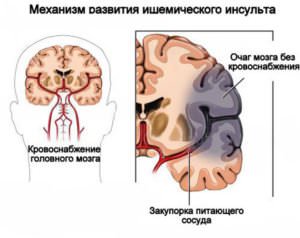
 Медикаментозное лечение основного заболевания в постинсультном периоде обязательно, самостоятельно прерывать его или изменять нельзя
Медикаментозное лечение основного заболевания в постинсультном периоде обязательно, самостоятельно прерывать его или изменять нельзя