Тромбофлебит нижних конечностей лечение, симптомы, фото
Медикаментозная терапия
При тромбах в венах на ногах лечение в первую очередь происходит консервативным способом. Терапия с помощью медикаментов может решить несложные проблемы с тромбозом. В основном терапия проводится комплексная.
Применяемые препараты
Лечение при тромбозе вен нижних конечностей предполагает прием лекарственных препаратов, направленных на устранение нарушений кровотока, возникающих при таком заболевании. К основным действиям медикаментов относятся:
- противовоспалительное;
- нормализующее кровообращение;
- тромборассасывающее.
Лекарственные средства, применяемые в совокупности, дают хорошие результаты. Заболевание прекращает прогрессировать, и на легких стадиях пациент излечивается. Медикаментозные средства при лечении тромбоза разделяются на три большие группы:
-
Антикоагулянты. Основное свойство лекарства – оказывать профилактическое воздействие. Оно предотвращает образование новых тромбов, регулирует кровоток, влияет не только на определенные компоненты крови, но и на печень. К этой группе относят препараты:
- прямого действия (Гепарин, Тромстоп, Ардепарин)
- непрямого действия (Фенилин, Варфарон, Синкумар).
-
Антиагреганты. Совершают регуляцию тромбоцитов. Они предотвращают их склеивание, тем самым не давая формироваться новым тромбам. Если тромбы уже сформированы, такие препараты разжижают кровь, удаляют эти тромбы. Сюда можно отнести:
- Верапамил;
- Аспирин;
- Индометацин;
- Пиразолин;
- Пирацетам.
-
Флеботоники. Основная функция лекарственного средства – это восстановление поврежденных клеток сосудов, придание им эластичности и улучшение состояния в целом. Также препарат прекрасно разжижает кровь, делая ее более подвижной. Препараты:
- Флебодиа;
- Троксевазин;
- Венорутон;
- Детралекс.
-
Противовоспалительные препараты. Снимают воспаление, облегчают симптомы болезни. Чаще всего назначаются:
- Диклоберл;
- Ибупрофен.
Традиционная схема лечения
Эффективное лечение тромбоза нижних конечностей с помощью медикаментозных препаратов дает свои результаты только на ранних стадиях заболевания.
Это делается для того, чтобы улучшилась циркуляция крови. Врач назначает лекарственные препараты, которые несут лечебное и профилактическое действие. Чаще всего назначается такая схема лечения:
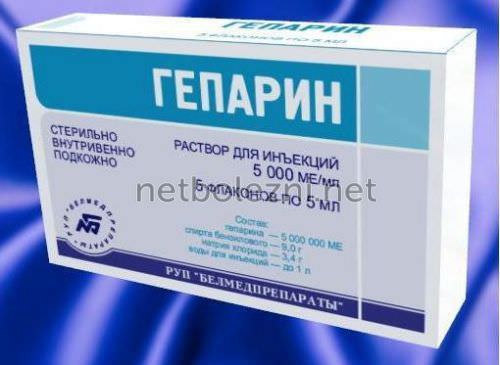
- Гепарин – препарат, который способен разжижать кровь, не допускать ее свертываемости. С его помощью можно предупредить образование тромбов в венах. Единственный отрицательный момент в действии лекарства, он не может растворить тромбы, которые уже образовались. Его вводят внутривенно, в течение семи суток;
- антикоагулянты непрямого действия – Верапамил, Аспирин – предусмотрены в терапии после окончания курса Гепарина. Их основная цель – растворение тромбов и предотвращение свертываемости крови;
- противовоспалительные средства, например Диклоберл. Его прямая цель – снять воспалительные процессы в венах и уменьшить болезненность.
- при присоединении инфекции назначают антибиотики (Цифотаксим, Цефтриаксон). Препараты предотвращают развитие пагубных микроорганизмов;
- для уменьшения симптомов назначают местные средства: Лиотон, Троксевазин;
- обязательно назначаются витамины С, А и группы В.
Противопоказания
Как и все лекарственные средства, препараты, направленные на лечение таких заболеваний, имеют свои противопоказания:
Мы рекомендуем!
- Индивидуальная чувствительность к компонентам лекарства.
- Новообразования и онкологические болезни.
- Кровотечения.
- Сильная закупорка вен.
Эффективность медикаментозного лечения достигается только при комплексной терапии. Если принято решение лечить заболевание медикаментозно, без оперативного вмешательства, то процесс может растянуться на длительный период времени. Лечение не всегда ограничивается только медикаментами, обязательно, требуется соблюдать диету, постельный режим, физиотерапевтические процедуры:
- СУФ-облучение;
- УВЧ-терпия;
- электрофорез;
- магнитотерапия.
Лекарственные препараты помогут устранить воспалительные процессы, сделать кровь более жидкой, но если сосуды очень повреждены, потребуется только оперативное вмешательство.
Особенности появления тромба
Какие же первые признаки и симптомы тромба в ноге? Почему он возникает?
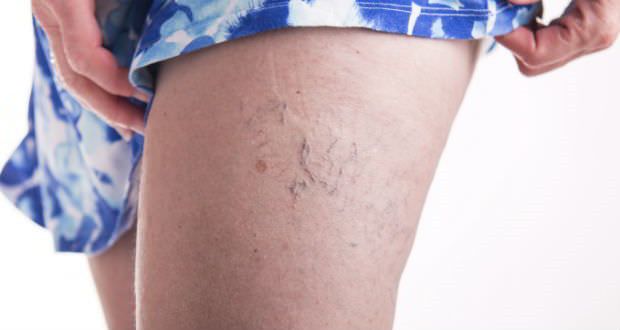
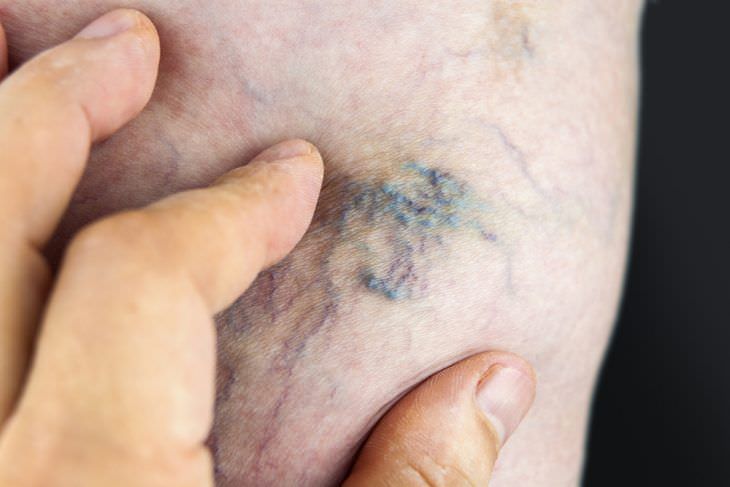
Возникший сгусток в ноге не всегда можно определить, все зависит, в каком месте он находится. Сначала тромб едва заметный, со временем он разрастается. Первые признаки образования тромба в ноге – это, когда обычный цвет кожи приобретает синий оттенок или появляется значительное покраснение.
Тромбоз вен. Причины, симптомы, диагностика и лечение тромбоза
Тромб в ноге опасен тем, что может оторваться и попасть в главный ствол легочной артерии (тромбоэмболия)
Важно при первых признаках тромба в ноге обратиться к врачу, чтобы он сделал диагностику и назначил правильное лечение
После диагностики, врач определяет вид тромба, его развитие и назначает эффективное лечение. При постоянных физических нагрузках на нижние конечности, лучше всего лечь и поднять ноги вверх, что способствует оттоку крови и предотвращает образование тромбов.
Очень немногие люди обращают свое внимание на такие признаки тромбоза, как редкие боли, скованность, чувство тяжести и распирания в мышцах ног и вовремя обращаются к врачам. Появляется острая боль и усиливается тяжесть в ногах
Эти симптомы провоцируются тем, что возникает венозный застой ниже места тромбоза
Появляется острая боль и усиливается тяжесть в ногах. Эти симптомы провоцируются тем, что возникает венозный застой ниже места тромбоза.
Отечность и болевые ощущения в ногах могут быть не только признаками недостаточности сосудистой системы, но и многих других заболеваний.
Окрас тромбированной ноги может варьироваться от синеватого до бледного (при спазме артериол). Гораздо чаще нога приобретает синюшный оттенок из-за того, что вены расширяются и капилляры заполняются кровью из сосудов.
Однако есть неоспоримое преимущество тромболизиса – он растворяет тромбы больших размеров.
Механизм возникновения тромба
Жирные кислоты, входящие в состав рыбьего жира, разрушают фибрин, который участвует в образовании тромбов.
По всей длине смазывать ноги на протяжении месяца. За месяц с тромбом ничего не изменилось, стоит на месте. Я никак не могу получить ответа от своего сосудистого хирурга — лечится ли эта болезнь хирургически? Не исключен тромбоз вен ноги, а это довольно опасное состояние, которое, однако, можно лечить консервативно.
Улучшения самые маленькие, ногу спасли, но кровоток не увеличился.
Теперь не знаю что предпринять, у меня запущенная нога. Хотелось бы какой-то совет услышать от Вас. Какие дальнейшие действия? Так почему у меня судороги и чешутся ноги? Спасибо!
Здравствуйте! Моему папе 84 года. Тромбоз глубоких вен. Одна нога красно-синюшного цвета. К вечеру ноги отекают.
Если циркуляция крови замедляется, усиливается вероятность ее свертывания, нарушается оболочка сосуда, может возникнуть тромбоз (образование сгустка крови в сосудах).
Если образовался сгусток крови в сосудах и сопровождается воспалением (тромбофлебит), то тогда с вышеперечисленными симптомами появляются кровоподтеки, шелушение, синюшность. При остром тромбозе человеку невозможно ходить, сильная боль приковывает к постели.
При этом возникают такие симптомы: острая сердечная и легочная недостаточность, приступы удушья. Если тромб попадает в долевую ветвь легочной артерии, то беспокоят боли в области грудной клетки, постоянная отдышка, учащение сердечного пульса, падает давление.
Как выглядит нога при тромбозе вен?
Просто у женщины давным-давно был флеботромбоз ног, который не доставлял ей больших неудобств и потому остался нелеченным.
Почему появляются тромбы?
Когда тромбоз нижних конечностей прогрессирует, то его признаки проявляются сильнее. Это может привести к возникновению гангрены. Признаки и причины этого вида заболевания имеют такой же характер, как и у остальных видов тромбозов. Если отток из вен хоть частично сохраняется, то признаки прогрессируют постепенно.
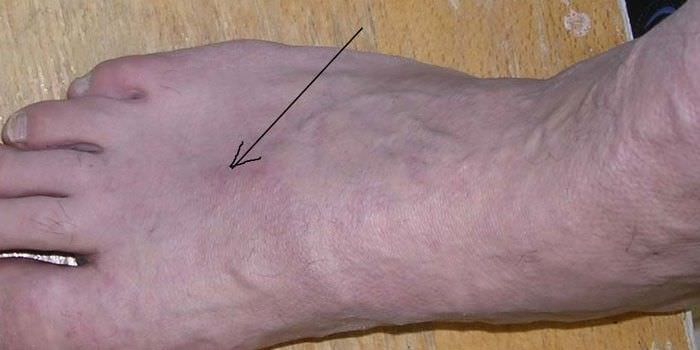
Причины образования тромбов
Лечат этот вид тромбоза так же, как и другие. При проявлении признаков тромбоза (отек, резкая мышечная боль), необходимо быстрее обратиться к врачу-флебологу. От тяжести течения болезни и стадии развития тромбоза зависит лечение.
Причины возникновения тромбов в артериях
Тромболизисом называется процедура, способствующая тому, что тромбы рассасывались. При некоторых операциях преследуется цель удаления тромботической массы. До оперативного вмешательства больному нужно находиться в спокойном состоянии, чтобы не произошел отрыв тромба.
Сказали, что тромбов много, нога болит. Врачи пророчат инвалидность.
Признаки тромбоза
Симптомы тромбоза вен нижних конечностей часто никак не обнаруживают на начальных стадиях развития тромбов в ногах. Только с течением времени, когда сгустки вен ног достигают критических размеров, человек начинает замечать признаки тромбоза. На поздних стадиях выявления тромбоза ног симптомы становятся очень заметными и ощутимыми. На данном этапе патогенеза скорей всего потребуются срочные и кардинальные меры по устранению смертельной угрозы. Поэтому лучше контролировать состояние своего организма и при склонности к тромбозу, особенно нижних конечностей, периодически сдавать анализы на уровень тромбоцитов в кровяном русле и другие профилактические мероприятия.
Распространенные признаки тромба в ноге:
- При тромбозе часто болят ноги.
- Бывает ощущение мурашек, сопровождающееся онемением ног, как если ее отсидеть.
- Появляется чувство скованности, тяжести, распирания в мышцах.
- Наблюдается гиперемия кожных покровов в зоне формирования тромба.
- Побледнение или посинение нижней конечности.
- Кожа в районе поражения опухает и становится глянцевой с блестящим оттенком.
- Тромбоз провоцирует отечность. Ее объемы зависят от того, насколько закупорен сосуд, чем меньше остается просвет, тем сильней отекает область, где расположен тромб на ноге.
Вышеперечисленные симптомы тромба в ноге могут сопровождаться сильным увеличением температуры тела. При присутствии тромба в ноге симптомы имеют место и в виде выпячивания, переполненных кровью вен и вдобавок нога, где происходит перекрытие сосудистого прохода, при ощупывании обычно холоднее здоровой конечности. Это обусловлено не поступлением крови в определенные участки, что может грозить некрозом тканей и гангреной.
Самое страшное развитие событий прослеживается при остром венозном тромбозе нижних конечностей. Если оторвало тромб в ноге, тогда передвигаясь по кровяному руслу, он может попасть в любой орган. По обыкновению к летальному исходу приводит попадание тромба в сердце или легкие. В ситуации, когда тромб может внезапно оторваться, тогда последствие тромбоза глубоких вен нижних конечностей, как правило, становятся инсульты, инфаркты, паралич, тромбоэмболия легкого.
Диагностировать симптомы и лечение тромбоза назначать должен только доктор, после составления полной клинической картины. Рекомендации лечащего врача необходимо выполнять неукоснительно. Потому как чаще всего тромбы на ногах обнаруживают на поздних стадиях и в такой ситуации как нельзя кстати известное выражение, что промедление смерти подобно.
Причины и механизм развития тромба на ноге
Данная патология является следствием нарушения свертываемости крови и работы противосвертывающей системы. При этом наблюдается сгущение и увеличивается свертывание крови.
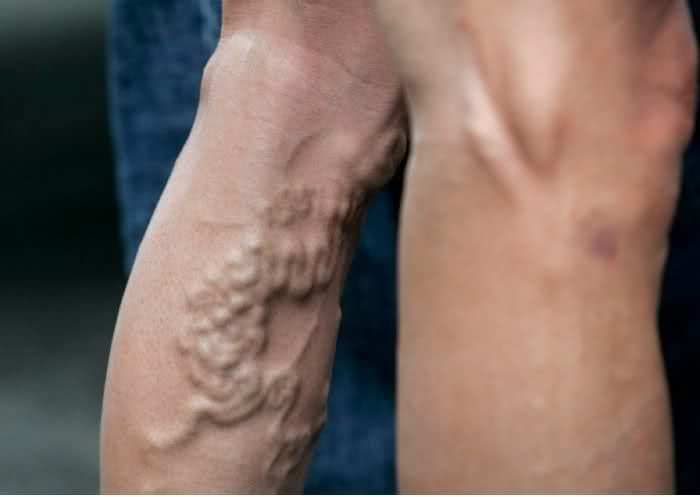
Сгустки, как правило, появляются в области повреждения сосудистых стенок или в зоне локализации атеросклеротических бляшек. Затем развивается микровоспаление и откладываются фибриновые нити. Это становится причиной появления первичного тромба.
К росту сгустка приводит наслоение тромботических масс. Затем происходит отрыв тромба и прекращается кровоток. Данная ситуация может стать причиной летального исхода.
К образованию тромбов в ногах приводят такие факторы:
- поражение стенок сосудов;
- снижение скорости кровотока;
- увеличение свертываемости крови;
- продолжительная неподвижность – может быть обусловлена особенностями работы, параличом и т.д.;
- нарушение баланса гормонов – наблюдается при абортах, беременности, применении гормональных лекарств, заболеваниях эндокринной системы;
- оперативные вмешательства, травматические повреждения;
- болезни сердечно-сосудистой системы – провоцирующим фактором может выступать недостаточность сердца, атеросклероз, аритмия;
- наследственная предрасположенность.
Разновидности кровяных эмболов
Тромбы в ногах могут иметь разный характер. В зависимости от этиологии заболевания выявляют:
- застойный тромбоз;
- воспалительный тромбоз;
- проблемы, обусловленные нарушением системы кроветворения.
В зависимости от локализации может наблюдаться тромбоз поверхностных или глубоких вен.
В зависимости от разновидности связи кровяного сгустка и стенки сосуда выделяют такие формы:
Клиническая картина
Тромбы могут образовываться в глубоких и поверхностных венах ног. На начальном этапе формирования сгустков в глубоких венах проявления могут отсутствовать.
По мере развития болезни появляются такие симптомы того, что в вене на ноге образовался тромб:
Общая характеристика
Тромбоз вен описывается скоплением сгустков, которые формируются в просветах сосудов. За счет этого в кровообращении поврежденного места возникают нарушения. Болезнь сопровождается интенсивными болями, отечностью и краснотой эпидермиса. Однако пациент чувствует себя нормально. Отмечается лишь слабое ухудшение его общего состояния. В 80 процентах патология вообще может себя не проявлять. Но тромб в вене способен спровоцировать достаточно серьезное осложнение, несущее в себе смертельную опасность, — тромбоэмболию артерии легкого.
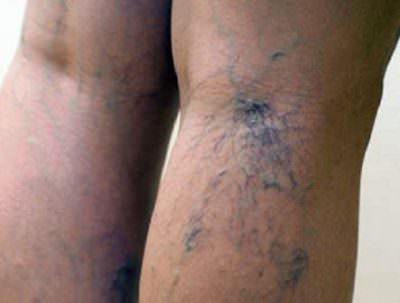 Согласно статистическим данным, каждый четвертый может быть подвержен такому заболеванию, как тромбоз нижних конечностей. Отмечается тот факт, что болезнь чаще встречается у женской половины населения. Основная причина этому – высокое содержание женского гормона, прием гормональных контрацептивов, беременность. Не меньшему риску подвержены и люди обоих полов, имеющие избыточный вес. Чаще всего образование тромбоза глубоких вен приходится на нижние конечности.Также стоит сказать, что тромбоз вен голени развивается чаще остальных видов.
Согласно статистическим данным, каждый четвертый может быть подвержен такому заболеванию, как тромбоз нижних конечностей. Отмечается тот факт, что болезнь чаще встречается у женской половины населения. Основная причина этому – высокое содержание женского гормона, прием гормональных контрацептивов, беременность. Не меньшему риску подвержены и люди обоих полов, имеющие избыточный вес. Чаще всего образование тромбоза глубоких вен приходится на нижние конечности.Также стоит сказать, что тромбоз вен голени развивается чаще остальных видов.
Различают две формы заболевания:
- первичную;
- вторичную – тромбофлебит.
Важно помнить, что тромбирование – это крайне важный для организма процесс, который выполняет защитную функцию. Без него человек не смог бы прожить и минуты даже после маленького пореза
Благодаря свертываемости крови, образуются сгустки, которые способствуют остановке кровотечения. Появлению тромба в ноге и симптомов тромбофлебита способствует нарушение баланса между свертывающей и противосвертывающей системами крови. Какую бы форму не имела патология, она будет опасна тем, что происходит миграция эмбола в другие ткани.
В редких случаях бывает, что недуг сопровождают такие симптомы тромбоза вен нижних конечностей, как покраснение и болевой синдром. Симптоматика, как правило, выражена достаточно слабо, что способно приводить к некоторым затруднениям при постановке правильного диагноза. Характерные признаки тромба в ноге заключаются в проявлении:
- покраснения;
- отека конечности;
- судорог в ночное время;
- тяжести;
- жара в месте поражения;
- повышенной чувствительности при ходьбе.
Острый тромбоз глубоких вен нижних конечностей описывается определенными проявлениями:
- болезненность травмированной ноги;
- ощущения холода;
- повышение температуры тела;
- бледность кожи;
- трудности при прощупывании пульса периферических зон;
- ограничена двигательная активность сустава ниже места образования тромба.
При остром тромбозе глубоких вен симптомы не заметить нельзя. Чем раньше будет начато лечение, тем большая вероятность избежать ампутации конечности при развитии гангрены
Не менее важно вовремя начатое консервативное лечение. Прием препаратов способствует восстановлению нарушенного кровообращения
Чем угрожает заболевание, можно ли потерять ногу
Формирование тромба в ноге сопровождается характерными симптомами, очень болезненными, пугающими внезапностью появления. Провоцируют тромбообразование варикозное расширение вен, нарушение свертываемости крови, длительная вынужденная неподвижность. Тромбы образуются во всех венах, но чаще всего в венозной системе нижних конечностей.
Тромб – кровяной сгусток, тело которого прикреплено к стенке вены, а хвост свободно флотирует с током крови. Тромбы достигают довольно больших размеров.
В этом случае создается угроза закупорки центральных кровеносных магистралей, несущих кровь к голове, сердцу, легким.
Кровяной сгусток, закрепившись на венозной стенке, увеличивается в размерах постепенно. По мере перекрывания просвета сосуда и нарушения кровотока, появляются симптомы тромбоза. Первыми признаками венозного тромбоза служат:
- резкий отек ноги;
- сильная боль, более интенсивная при движении;
- синюшная окраска кожных покровов;
- озноб;
- подъем температуры тела.
Под напором крови тромб или его часть отрывается от места крепления к сосудистой стенке. При этом он чаще всего разрушается на отдельные фрагменты. Судьба этих фрагментов различна. Часть из них подвергаются дальнейшей деструкции, распадаются на еще более мелкие кусочки и уничтожается.
Другая часть с током крови движется к жизненно важным органам, представляя серьезную опасность для их нормального функционирования. Закупорка важнейших кровеносных магистралей лишает питания мозг, вызывая инсульты, сердце, провоцируя инфаркты.
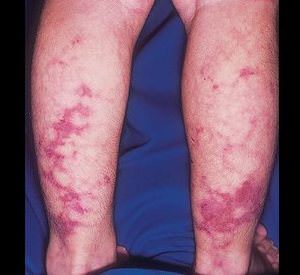
При тромбозе поверхностных вен картина заболевания проясняется уже при визуальном осмотре. Выраженная синюшность кожи, усиленный венозный рисунок, характерный отек указывают на возможность тромбоза и отрыва кровяного сгустка.
Симптомы
- На голени появляется отек, кожа в этом месте краснеет:
- температура в месте отека повышается;
- мышцы голени при ходьбе болят;
- при пассивном сгибании стопы боль в икроножных мышцах усиливается.
Опасность представляют оторвавшиеся тромбы и тромбы с флотацией, когда головка прикреплена к стенке, а хвост с током крови тянется вдоль кровеносного сосуда.
При угрозе проникновения тромба в глубокую бедренную вену прибегают к хирургическому лечению: перевязывают поверхностную вену в районе паховой складки. Операцию проводят под местной анестезией. Существуют и другие способы борьбы с оторвавшимися тромбами.
Если тромб в ноге оторвался в нижней полой вене, вену выше места отрыва прошивают: формируют из стенки сосуда несколько каналов, по которым кровь течет свободно, а тромб не может пройти.
Установка фильтров
Хорошие результаты показывает методика тромбэктомии с помощью специального приспособления – тромбэкстрактора. После удаления кровяного сгустка в вену устанавливают фильтр, чтобы предотвратить попадание тромба в общее кровяное русло.
Для улавливания возможных отделившихся фрагментов выше места отрыва устанавливают кава-фильтры – специальные приспособления, пропускающие кровь, но задерживающие тромб. Кава-фильтр вводят в вену в сложенном виде и затем раскрывают.
Кава-фильтры представлены двумя моделями:
- «Зонтик» – фильтр, состоящий из лучей, раскрывающихся в виде зонтика в просвете нижней полой вены. Установка фильтра проводится под местной анестезией.
- «Песочные часы» – форма ловушки повторяет формой песочные часы и служит двойной преградой для оторвавшихся тромбов, устанавливают ее дистальнее устья печеночных вен под местным обезболиванием.
«Зонтик» вводят на срок до 45 дней, после чего ловушку извлекают. Фильтр «Песочные часы» устанавливают на постоянное время. Использование методики постановки съемных или постоянных фильтров повысило эффективность профилактики легочной тромбоэмболии до 98%.
Опасность закупорки глубоких вен бедра и голени состоит в возможности миграции кровяного сгустка в легочную артерию. Насторожить больного должны распирающие боли в голени, тяжесть в ногах, отечность пораженной конечности. У больного резко поднимается температура, на коже больной ноги прорисовываются вены, кожа становится глянцевой.
Пораженной ноге обеспечивают приподнятое положение и вызывают врача. Все прогревающие процедуры противопоказаны, больной должен выполнять постельный режим в течение 5 дней, принимать антикоагулянты. Вместо операции могут назначить консервативное лечение. При установке кава-фильтров хороший эффект для рассасывания тромбов и его фрагментов дают фибринолитики.
Лечение
После диагностирования тромбоза нижних конечностей, тромб в ноге нуждается в срочном лечении. Для того, чтобы избавиться от проблемной патологии, применяется комплекс лечебных мероприятий.
Медикаментозное лечение
Необходимо как в острой, так и в хронической стадии развития:
Тромболитические препараты. Их назначают для срочного растворения тромба. Вводят лекарство внутрь сосуда, в непосредственной близости фибринового сгустка. Процедура проводится стационарно, так как относится к экстренному медицинскому вмешательству.
| Поколение | Наименование | Тип | Действие |
| I | Стрептокиназа Стрептодеказа Урокиназа Фибринолизин | Фибринселективные, созданы при комбинировании человеческого и бактериального материала | Действуют во всем кровотоке |
| II | Альтеплаза Актилизе Проурокиназа (рекомбинантная) | Системные, выделены из активированного человеческого плазмина | Проявляют активность на поверхности и в структурах тромба |
| III | Тенектеплаза Ланотеплаза Урокиназа (плазминоген) | Комбинированные | Комбинированное действие |
Антикоагулянтная терапия. Прием этих препаратов нормализует свойства крови, предотвращая образование новых и рост уже имеющихся тромбоцитных сгустков. Препараты бывают:
- Прямые. Обеспечивают быстрое воздействие на состав крови (Гепарин и Эноксапарин натрия).
- Непрямые. Назначаются для профилактики дальнейшего развития тромбоза ног. Имеют длительное действие (Варфарин, Аценокумарол).
Антиагрегантные средства. Препараты этой группы улучшают текучие свойства крови, снижают слипаемость, дезагрегируют тромбоциты (Аспирин, Пентоксифиллин, Метилэтилпиридинол).
Рассасывающие противовоспалительные мази, способствующие снятию отека и болезненности (Гепарин, Венорутин).
Бинтование пострадавшей зоны эластичным бинтом.
Физиолечение
Аппаратные процедуры назначают для устранения воспаления, снижения болевого синдрома и восстановления гемодинамики. Для этого применяют следующие процедуры:
- электрофорез;
- дарсонвализация;
- УВЧ;
-
магнитотерапия.
Оперативный метод
Хирургическое вмешательство проводят при высокой угрозе ТЭЛА. В комплекс хирургических мероприятий входят тромбэктомия, перевязка большой глубокой вены, внедрение кава-фильтра.
Народные средства

Фитотерапия имеет эффективное действие на циркуляцию крови, помогает укрепить стенки вен и сосудов. Такие травы, как ромашка, календула, конский каштан, можно использовать в качестве настоек, чаев и компрессов. Особенно хорошо помогает при заболеваниях сосудов спиртовая настойка березовой почки. Ее применяют наружно.
Регулярный медицинский осмотр, терапевтические физические нагрузки и другие профилактические мероприятия помогут избежать развития тромбоза в ногах.

 Заболевания:
Заболевания: 
 Активный отдых — одно из лучших профилактических средств при ВСД
Активный отдых — одно из лучших профилактических средств при ВСД
 Приступы нехватки воздуха при ВСД могут возникать внезапно
Приступы нехватки воздуха при ВСД могут возникать внезапно Сердечная одышка обычно усиливается в положении лежа. При этом повышается внутригрудной объем крови, что сопровождается увеличением венозного и капиллярного давления, нарушая газообмен между альвеолами и капиллярами. Кроме того, повышается уровень стояния диафрагмы, уменьшая остаточную емкость легких.
Сердечная одышка обычно усиливается в положении лежа. При этом повышается внутригрудной объем крови, что сопровождается увеличением венозного и капиллярного давления, нарушая газообмен между альвеолами и капиллярами. Кроме того, повышается уровень стояния диафрагмы, уменьшая остаточную емкость легких.  Острая одышка с ортопноэ часто возникает на фоне приступов пароксизмальной тахикардии, тяжесть состояния зависит от частоты сердечных сокращений. У относительно здоровых недель приступ тахикардии до 180 ударов в минуту может продолжаться в течение недели без какого-либо ухудшения состояния, тогда как у людей пожилых сильная одышка развивается при гораздо меньшей частоте сердечных сокращений и сопровождается головокружением, нарушением зрения, болью в области сердца.
Острая одышка с ортопноэ часто возникает на фоне приступов пароксизмальной тахикардии, тяжесть состояния зависит от частоты сердечных сокращений. У относительно здоровых недель приступ тахикардии до 180 ударов в минуту может продолжаться в течение недели без какого-либо ухудшения состояния, тогда как у людей пожилых сильная одышка развивается при гораздо меньшей частоте сердечных сокращений и сопровождается головокружением, нарушением зрения, болью в области сердца. 
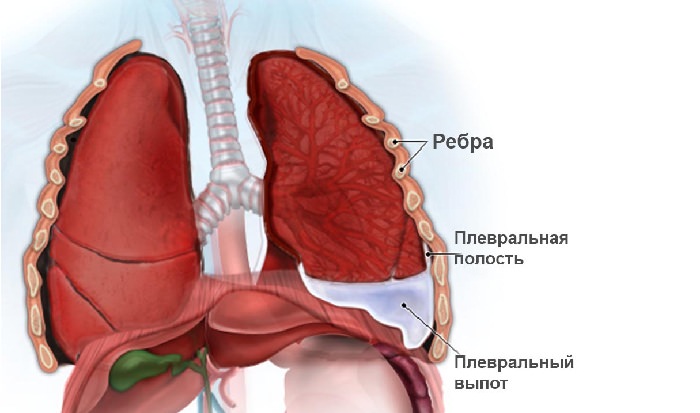
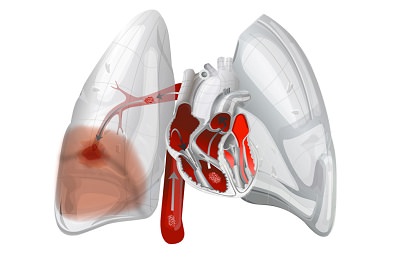 В случаях пристеночных тромбозов одышка может развиваться в течение нескольких дней. Но чаще оторвавшийся тромб перекрывает одну из ветвей легочной артерии – тогда одышка появляется остро, сопровождается практически моментальным развитием цианоза – синеют кожные покровы и слизистые.
В случаях пристеночных тромбозов одышка может развиваться в течение нескольких дней. Но чаще оторвавшийся тромб перекрывает одну из ветвей легочной артерии – тогда одышка появляется остро, сопровождается практически моментальным развитием цианоза – синеют кожные покровы и слизистые.  Лечением нарушения дыхания при ВСД должны заниматься специалисты
Лечением нарушения дыхания при ВСД должны заниматься специалисты Корвалол — используется для сокращения приступа одышки
Корвалол — используется для сокращения приступа одышки


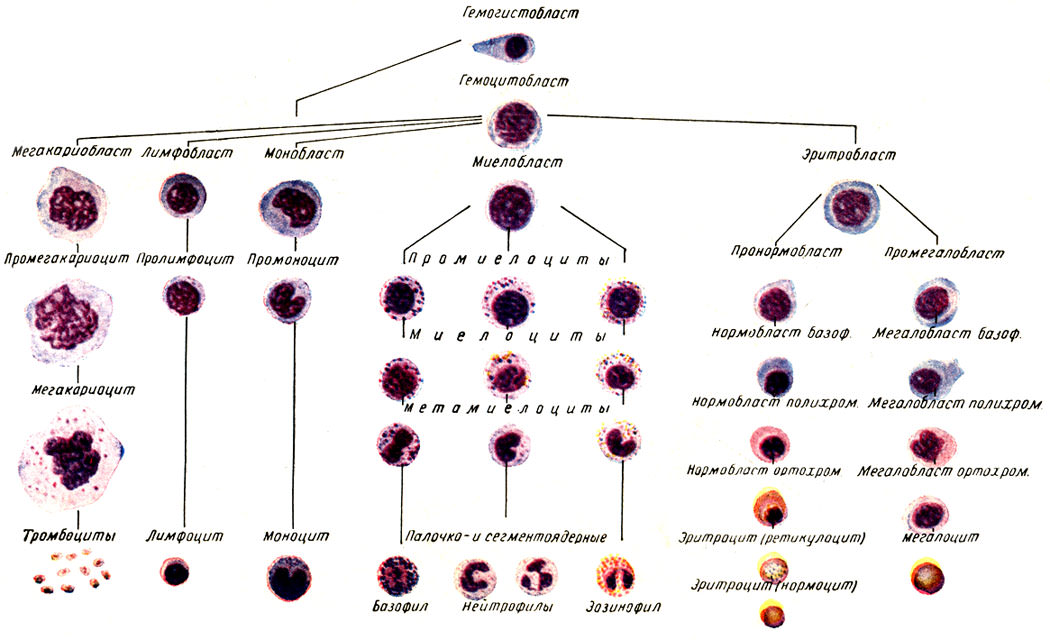
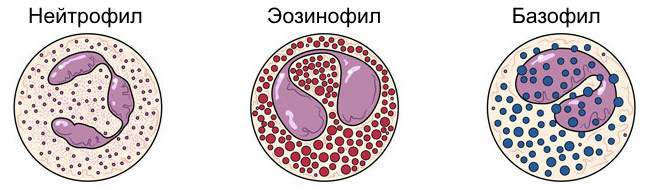
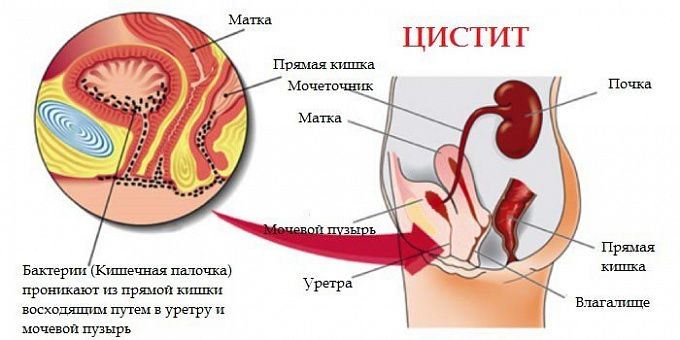 Механизм попадания возбудителя при цистите
Механизм попадания возбудителя при цистите





 Существует ситуации при которых у человека память стирается полностью.
Существует ситуации при которых у человека память стирается полностью.
 При семантическом типе патологии — происходит забывание названий окружающих предметов.
При семантическом типе патологии — происходит забывание названий окружающих предметов.
 Многие люди старше 70 лет забывают уже освоенный материал.
Многие люди старше 70 лет забывают уже освоенный материал.
 Из медикаментозного лечения для улучшения мышления и метаболизма мозга назначают ноотропные препараты. Наиболее распространённым медикаментом из ноотропов является пирацетам. Из растительных средств применяют билобил, он косвенно воздействует на метаболизм в мозге и, как правило, хорошо переносится.
Из медикаментозного лечения для улучшения мышления и метаболизма мозга назначают ноотропные препараты. Наиболее распространённым медикаментом из ноотропов является пирацетам. Из растительных средств применяют билобил, он косвенно воздействует на метаболизм в мозге и, как правило, хорошо переносится.



 Считается, что определенную роль в развитии узелкового полиартериита играют вирусные инфекции, в частности, ЦМВ
Считается, что определенную роль в развитии узелкового полиартериита играют вирусные инфекции, в частности, ЦМВ
 Основу лечения составляют глюкокортикоиды и цитостатики
Основу лечения составляют глюкокортикоиды и цитостатики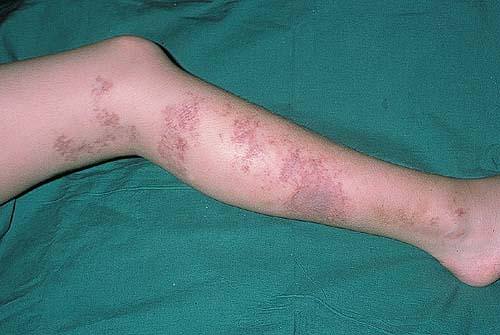
 Если заболевание не лечить, 33% всех заболевших проживают еще год, большей части больных отпускается еще 5 лет жизни. Летальный исход можно предотвратить при интенсивном лечении. Лечение должно быть комплексное и включать в себя медикаментозную терапию, диету, режим. Медикаментозная терапия состоит из приема глюкокортикоидов (метилпреднизолон, преднизолон) и цитостатиков (азатиоприн, циклофосфамид). Лечение длительное и непрерывное.
Если заболевание не лечить, 33% всех заболевших проживают еще год, большей части больных отпускается еще 5 лет жизни. Летальный исход можно предотвратить при интенсивном лечении. Лечение должно быть комплексное и включать в себя медикаментозную терапию, диету, режим. Медикаментозная терапия состоит из приема глюкокортикоидов (метилпреднизолон, преднизолон) и цитостатиков (азатиоприн, циклофосфамид). Лечение длительное и непрерывное.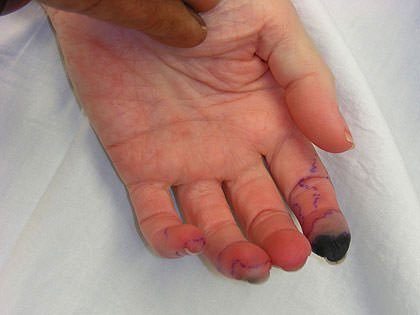 Гангрена пальца вследствие поражения кровеносных сосудов. Нажмите на фото, чтобы его увидеть
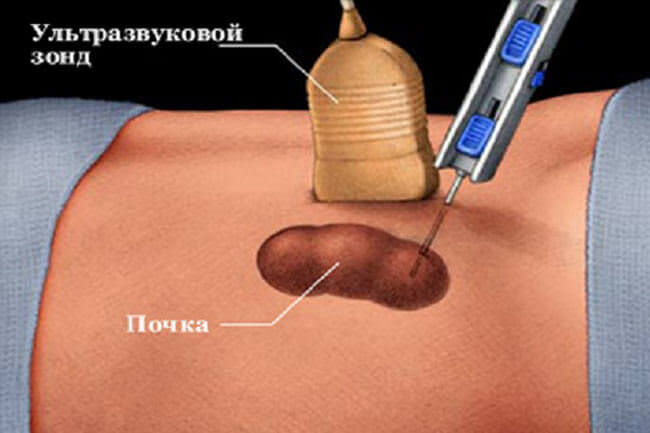
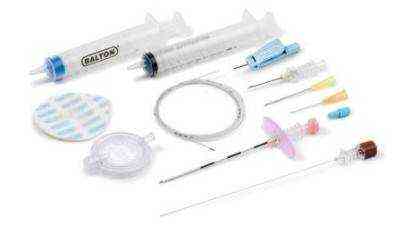
Гангрена пальца вследствие поражения кровеносных сосудов. Нажмите на фото, чтобы его увидеть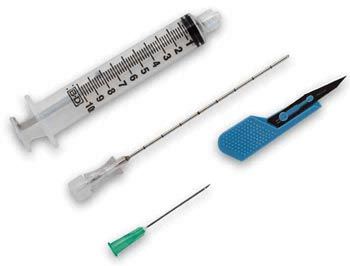 Инструментарий для проведения пункционной биопсии печени
Инструментарий для проведения пункционной биопсии печени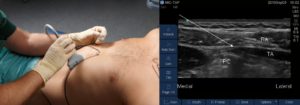
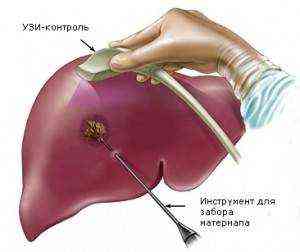
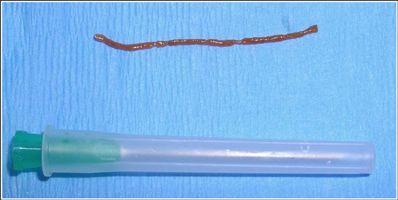 Пункционная биопсия печени занимает всего лишь несколько секунд и проводится под местной анестезией. На сегодняшний день имеется две методики ее проведения – «слепой метод» (при помощи УЗИ выбирают область для осуществления пункции) и когда при помощи УЗИ или КТ отслеживают наведение пункционной иглы.
Пункционная биопсия печени занимает всего лишь несколько секунд и проводится под местной анестезией. На сегодняшний день имеется две методики ее проведения – «слепой метод» (при помощи УЗИ выбирают область для осуществления пункции) и когда при помощи УЗИ или КТ отслеживают наведение пункционной иглы.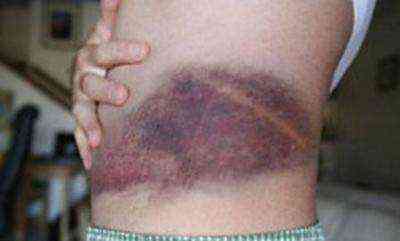

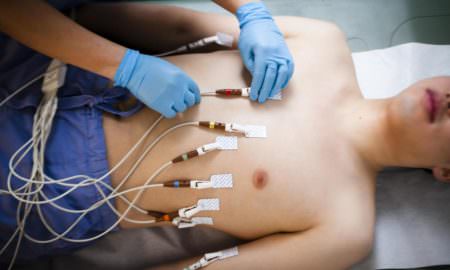 Стандартная схема выполнения ЭКГ
Стандартная схема выполнения ЭКГ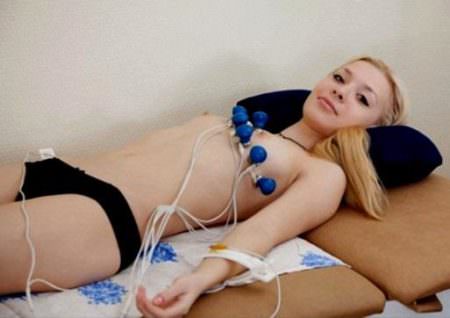 ЭКГ женщинам
ЭКГ женщинам Первым прибором, способным зарегистрировать качественную ЭКГ, стал струнный гальванометр, сконструированный В. Эйнтховеном. Его основой являлась очень тонкая нить, которая находилась в магнитном поле под определенным напряжением. Он создал новое направление в физиологии кровообращения — электрофизиологию сердца.
Первым прибором, способным зарегистрировать качественную ЭКГ, стал струнный гальванометр, сконструированный В. Эйнтховеном. Его основой являлась очень тонкая нить, которая находилась в магнитном поле под определенным напряжением. Он создал новое направление в физиологии кровообращения — электрофизиологию сердца.
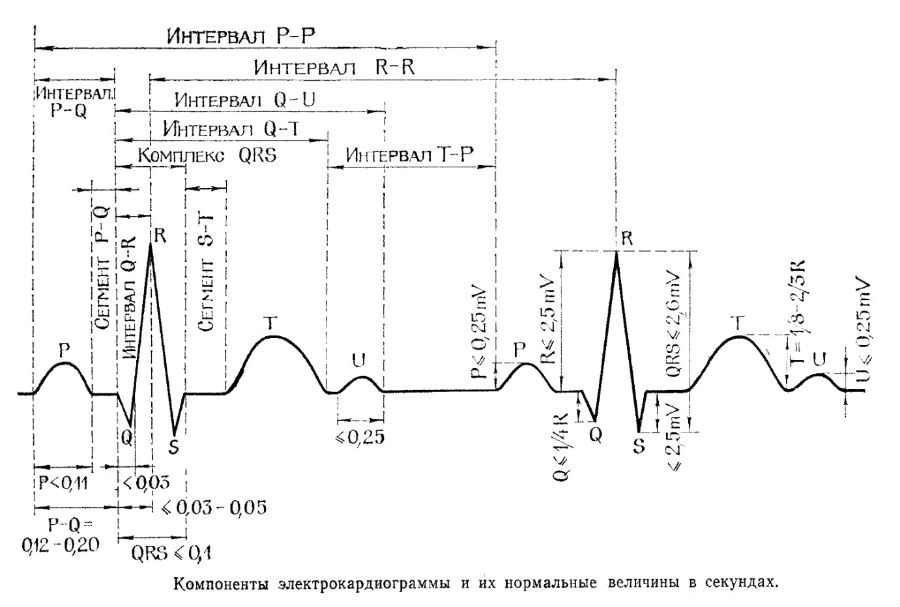
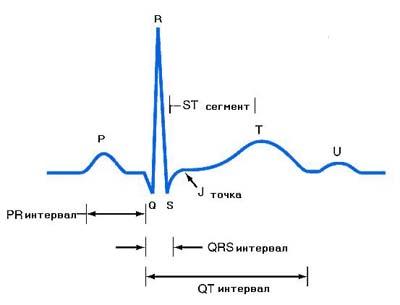 Зубцы и интервалы
Зубцы и интервалы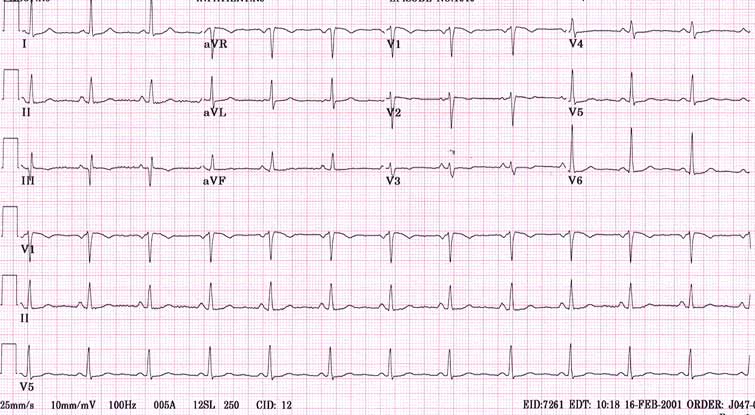 ЭКГ (норма)
ЭКГ (норма)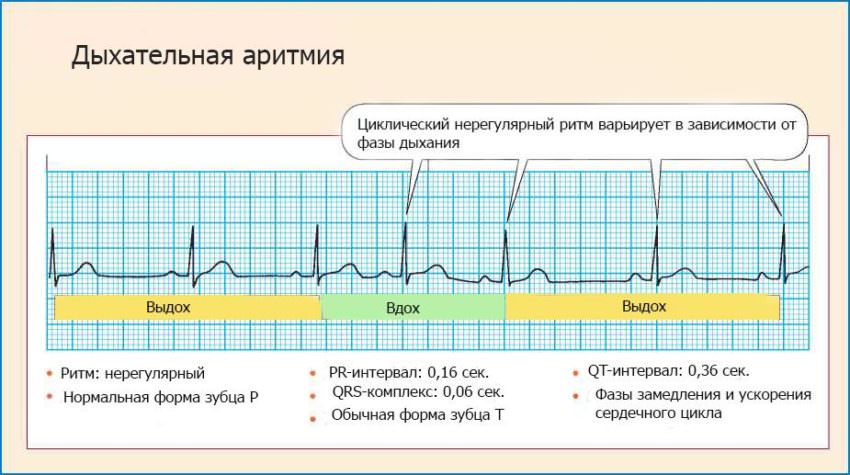 Дыхательная аритмия у беременных
Дыхательная аритмия у беременных
 Диагностирование методом ЭКГ может проводиться несколькими способами
Диагностирование методом ЭКГ может проводиться несколькими способами
 Метод Арриги не менее эффективен по сравнению с ЭКГ по Небу
Метод Арриги не менее эффективен по сравнению с ЭКГ по Небу