Тубулоинтерстициальный нефрит
ПРОЯВЛЕНИЯ ПАТОЛОГИИ ПОЧЕК
Изменения показателей диуреза:
- полиурия— выделение за сутки более 2000—2500 мл мочи:
- олигурия — выделение в течение суток менее 500—300 мл мочи;
- анурия — прекращение поступления мочи в мочевой пузырь.
Изменения плотности мочи:
- гиперстенурия — увеличение плотности мочи выше нормы — более 1029—1030;
- гипостенурия — снижение плотности мочи ниже нормы — менее 1009;
- изостенурия — мало меняющаяся в течение суток относительная плотность мочи, что свидетельствует об уменьшении эффективности процесса реабсорбции в канальцах и снижении концентрационной способности почек.
Изменения состав мочи:
- увеличение или уменьшение по сравнению с нормой содержания нормальных компонентов мочи — глюкозы, ионов, воды, азотистых соединений;
- появление в моче отсутствующих в норме компонентов — эритроцитов (ия), лейкоцитов (пиурия), белка (протеинурия), аминокислот (аминоацидурия), осадка солей, цилиндров (слепков канальцев из белка, клеток крови, эпителия канальцев. клеточного детрита).
Общие неврогенные синдромы:
- гиперволемия, например при олигурии;
- гиповолемия, например в результате хронической полиурии;
- азотемия, или уремия, — повышение уровня небелкового азота в крови;
- гипопротеинемия — снижение уровня белка в крови;
- диспротеинемия — нарушение нормального соотношения отдельных фракций белка в крови;
- гиперлипопротеинемия;
- почечная артериальная гипертензия;
- почечные отеки.
Характер отклонений определяется конкретным заболеванием почек и нарушением процессов фильтрации, реабсорбции, экскреции и секреции в них.
Характеризуется прогрессирующим увеличением содержания в крови продуктов азотистого обмена (азотемией) и нарастающим расстройством жизнедеятельности организма.
Выделяют острую и хроническую почечную недостаточность в зависимости от скорости ее возникновения и дальнейшего развития.
Острая почечная недостаточность (ОПН) развивается в течение нескольких часов или дней и быстро прогрессирует. Это состояние потенциально обратимо, однако нередко ОПН приводит к смерти больных.
Причины ОПН условно разделяют на 3 группы — преренальные, ренальные и постренальные:
- преренальные обусловлены значительным снижением кровотока в почках, например массивной кровопотерей, коллапсом, шоком, тромбозом почечных артерий;
- ренальные связаны с повреждением самих почек, например некротический нефроз, острые гломерулонефриты, васкулиты, пиелонефриты;
- постренальные обусловлены прекращением оттока мочи по мочевыводящим путям за счет обтурации их камнями или сдавления опухолью, перегибом мочеточников.
Патогенез ОПН:
- значительное и быстро нарастающее снижение объема клубочковой фильтрации;
- сужение или обтурация большинства канальцев почек при закрытии их цилиндрами, состоящими из клеточного детрита (в связи с повреждением и гибелью канальцевого эпителия), денатурированного белка при повышении проницаемости клубочкового фильтра;
- подавление функции эпителия канальцев под действием нефротоксических факторов — препаратов фосфора, солей тяжелых металлов, фенолов, соединений мышьяка и др.
Хроническая почечная недостаточность (ХПН) — состояние, развивающееся в результате нарастающей гибели нефронов и характеризующееся прогрессирующим снижением функций почек.
Клиническая симптоматика появляется при снижении числа нефронов до 30 % от нормального уровня. Уменьшение их количества до 10—15 % сопровождается развитием уремии.
При этом отработанные продукты метаболизма, обладающие токсическими свойствами, начинают выводиться всеми органами, имеющими железы, что приводит к их воспалению — гастриту, энтероколиту, дерматиту, пневмонии, энцефалопатии и тяжелой нарастающей интоксикации, часто заканчивающейся смертью больных.
Хронический нефрит
Болезнь переходит в хроническую форму после острого течения. Но такие случаи встречаются редко. Чаще всего хронический нефрит развивается после перенесённой инфекции, стойких метаболических нарушений в организме, постоянных медикаментозных интоксикаций. Хронические тубулоинстерстициальные нефриты на ультразвуковом исследовании показывают клубочки в нормальном состоянии или разрушенные. Канальцы отсутствуют совсем или деформированы. Отмечается разные просветы каналов – от зауженных до широких с гомогенными оболочками.
Почечная ткань подвержена фиброзу и воспалительным процессам. Если многочисленный фиброз отсутствует, то паренхима выглядит почти здоровой. Атрофированные почки имеют маленький размер и признаки асимметрии. Симптомы хронического нефрита сходны с имеющимися на острой стадии, но имеют менее яркое проявление. Лейкоцитоз и повышение уровня эритроцитов встречаются редко. Хроническое течение болезни является очень опасным, поэтому необходимо тщательно прислушиваться к симптомам на ранних стадиях развития болезни. Несвоевременное лечение приводит к почечной недостаточности, что чревато большими неприятностями.
Лечение недуга
Терапия интерстициального нефрита прежде всего предусматривает действия, направленные на избавление от причины заболевания. Например, если болезнь спровоцировал прием определенных лекарств, врач может выписать другие медикаменты, которые не проявляют побочных действий на почки.
Если появился острый интерстициальный нефрит, организм должен иметь достаточно времени и энергии, чтобы восстановиться. С этой целью врач может порекомендовать отдых или постельный режим. Для предотвращения обезвоживания и ускорения вывода почками отходов метаболизма, нужно употреблять большое количество жидкостей.

Интерстициальный нефрит, лечение которого проходит антибиотиками, имеет бактериальную этиологию. Если инфекция серьезна, применяется внутривенное введение антибиотиков в условиях клиники. Капельница с антибиотиками действует гораздо быстрее и сильнее, чем антибиотики в форме таблеток. Такие инфекционные заболевания, как пиелонефрит могут вызвать сильную боль. В этом случае врач прописывает обезболивающие. При воспалении почек нередко назначаются кортикостероиды.
Когда работа почек нарушена, это может повлиять на баланс электролитов в организме. Такие электролиты, как калий, натрий и магний, отвечают за различные химические реакции в организме. Если уровень определенных электролитов в крови повышен, пациенту могут назначить капельницы, чтобы стимулировать почки вывести лишние микроэлементы. В случае пониженного количества электролитов применяются пищевые добавки. Врач может также назначить добавки с калием, фосфором и другими элементами.
Лечащий врач также может посоветовать специальную диету. При этом рацион может быть как богат теми или иными электролитами, так и предусматривать их пониженное содержание. Например, при интерстициальном нефрите нередко нужно придерживаться диеты с пониженным содержанием натрия. Обычно это необходимо, если почки задерживают много воды, что приводит к появлению отеков и повышенному давлению. Также врач может порекомендовать специальные способы обработки пищи, например, вымачивание овощей в воде перед варкой. Это применяется для удаления избытка калия.
https://youtube.com/watch?v=LeM9_w17qyg
При значительном нарушении функционирования почек, пациенту может потребоваться диализ. К счастью, при этом заболевании диализ может быть временной мерой. Но если повреждение почек значительно, пациент может нуждаться в диализе все время.
Механизм развития патологии
После появления первых признаков патологии они могут сохраняться в течение 2-3-х месяцев. Особенно долго держится протеинурия. В результате нарушения концентрационной способности почек появляется азотемия. Также это может привести к формированию гипокальциемии, гипохлоремии и гипонатриемии. Не исключен ацидоз. Как правило, при сильно выраженных изменениях почки долго восстанавливаются даже при использовании правильно подобранного лечения, что является причиной необходимости использования гемодиализа.
С момента появления отклонений в работе почек появляются признаки почечной недостаточности. При этом выражены они могут быть как в легкой степени, так и с более тяжелыми симптомами.
Прогноз заболевания
Если функция почек нарушена из-за применения лекарственных препаратов, возникает тубулоинтерстициальный нефрит. Лечение в лёгких случаях не требуется. Прекращают приём лекарства, и почки начинают нормальную работу через 2-2,5 месяца. Иногда остаточным явлением является наличие рубцов. При заболевании другой этиологии устраняют причину, но болезнь является обратимой. В тяжёлых случаях остаются почечная недостаточность и фиброз.
Прогноз хронической формы нефрита зависит от скорости выявления и уменьшения патологии до того, как появится необратимая форма фиброза. Если невозможно скорректировать генетические, токсические и метаболические изменения, недуг переходит в термальную почечную недостаточность.
Детская патология
Тубулоинтерстициальный нефрит у детей считается достаточно частой патологией. Большинство медиков склонны считать, что такая патология у детей имеет иммунную или аллергическую природу. Обычно болезнь развивается у тех деток и подростков, которые имеют склонность к нефропатиям, вызванным нарушениями метаболизма.
Нередки случаи развития этого заболевания у детей, бесконтрольно принимающих сульфаниламиды и антибиотики. К последним относят Цефазолин, Ампициллин или Пенициллин. Вот почему при назначении подобных медикаментов важна предварительная проба на совместимость с почками.
Клинические проявления данной болезни у детей аналогичны тем, что бывают у взрослых. Лечебные мероприятия тоже не отличаются от общепринятых
Важно применение короткими курсами глюкокортикостероидных препаратов в соответствующих дозировках или же цитостатиков. Детям назначают процедуры, направленные на лечение нарушений водно-солевого баланса
При тяжелой стадии почечной недостаточности назначается диализ или пересадка почки.
Формы течения нефрита
В зависимости от того, какие именно признаки патологии имеются, специалисты выделяют следующие формы заболевания:
- Развернутая форма протекает со всеми вышеперечисленными признаками и характеризуется выраженными изменениями картины в анализах мочи.
- Острый процесс, протекающий с теми же симптомами, что и острая почечная недостаточность. При этом появляется анурия и быстрое повышение уровня азота в крови. Данная форма протекает тяжело и требует экстренного вмешательства. Чаще всего при таком течении применяется гемодиализ.
- Абортивная форма характеризуется легким течением. Изменения в виде азотемии незначительны, а уровень азота восстанавливается в течение пары месяцев. Как правило, при этой форме прогноз всегда благоприятный. После окончания лечения функция почек восстанавливается полностью без каких-либо осложнений.
- Острый процесс протекает с минимальной выраженностью симптомов. Анализ мочи также имеет незначительные отклонения. При правильно подобранном лечении заболевание проходит за 1-1,5 месяца, при этом состояние почек полностью восстанавливается.
Наиболее часто патология длится в течение 3-4 недель. При этом все анализы мочи нормализуются. В то же время такие признаки, как полиурия, могут сохраняться еще в течение нескольких месяцев после выздоровления. В более редких случаях острый процесс переходит в хронический нефрит. При выраженных изменениях ткани почек возрастает риск неблагоприятного исхода.
Способы лечения патологии
При выявлении данного заболевания, в первую очередь, проводится госпитализация больного в нефрологическое отделение. Учитывая, что основной причины заболевания не выявлено, то определенной схемы лечения на сегодняшний день не существует. В первую очередь, отменяются все препараты, используемые до возникновения данного состояния. Далее лечение осуществляется с помощью симптоматической терапии. Огромное значение имеет диета. Обязательно ограничивается употребление мясных и других продуктов с высоким содержанием животного белка. Следует отметить, что чем более выражены изменение уровня азота в крови, тем меньшее количество мяса следует употреблять.
Подробности о симптомах паталогий почек и их лечении высветлены в видео:
https://youtube.com/watch?v=AKU6cti4XDk
Особенно важно отметить, что главным отличием диеты при данной патологии является отсутствие необходимости ограничения потребления жидкости и соли. Это связано с тем, что в данном случае нет задержки воды в организме и не образуются отеки
Кроме того, при выраженной полиурии, напротив, рекомендуется увеличить количество потребляемой жидкости. Это могут быть компоты, морсы, кисели и чаи. В некоторых случаях назначается внутривенное вливание раствора реополиглюкина или глюкозы.
В том случае, если имеется олигурия, появляется необходимость в назначении мочегонных препаратов, таких как лазикс, фуросемид или гипотиазид. Дозировка зависит от выраженности симптомов. Наличие гипертензии является показанием к применению гипотензивных средств. В то же время данный признак встречается достаточно редко. В том случае, если хронический тубулоинтерстициальный нефрит у детей протекает длительно, возникают изменения электролитного баланса, что требует своевременной коррекции путем введения препаратов кальция, хлора и натрия.
Профилактические мероприятия при нефрите
Особенно важную роль в профилактике играет прием препаратов. Каждый человек по возможности должен стараться ограничить прием антибиотиков, мочегонных, барбитуратов и других средств, провоцирующих хронический нефрит
В случае необходимости важно правильно подобрать дозировку, так как ее превышение увеличивает риск развития осложнений со стороны почек. Особенно важен данный вид профилактики при лечении детей с признаками аллергических реакций
Такая настроенность организма в разы повышает вероятность поражения почек в результате приема лекарственных средств.
В случае необходимости проведения лечения нужно внимательно относиться к своему состоянию и при появлении любых побочных эффектов отменять препарат. Во время приема антибиотиков не забывайте о профилактике грибковых осложнений, а также можно дополнительно применять антигистаминные средства для уменьшения выраженности реакции организма на лекарства. Другие средства по возможности можно заменить травами или натуральными препаратами на их основе.
Как и в любом другом случае, для того чтобы избежать такого диагноза, как интерстициальный пиелонефрит, следует поддерживать должный уровень иммунитета и своевременно лечить заболевания на начальных стадиях, что позволит отказаться от сильнодействующих препаратов.
Диагностика нефрита
Поставить диагноз интерстициальный нефрит даже квалифицированному доктору довольно сложно по причине отсутствия специфических проявлений и схожести болезни с другими формами заболевания почек.
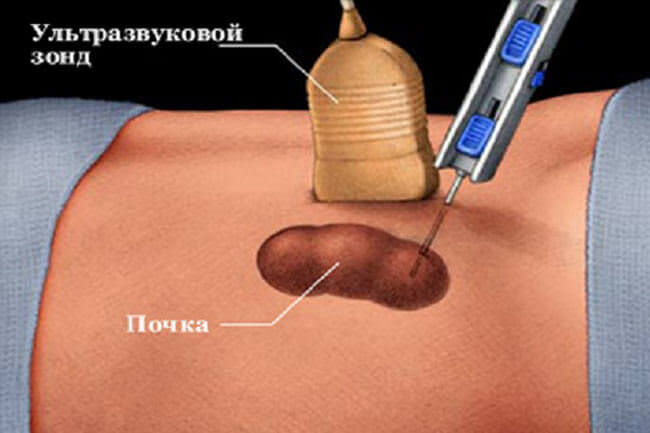
По этой причине самым надежным, рациональным и точным способом диагностики заболевания на данный момент является метод биопсии. Она проводится только по направлению доктора с соблюдением всех необходимых мер.
Тубулоинтерстициальный нефрит имеет лечение, согласно определенному алгоритму. На приеме врач собирает анамнез и выслушивает все жалобы от пациента. Доктор выясняет, в какой момент и при каких условиях начались первые симптомы заболевания.
Далее назначается биохимический анализ крови, в нем исследуется число лейкоцитов и соотношение белков. Не менее важны такие анализы, как биохимия и посев мочи.
Также при данном заболевании нужно непременно пройти УЗИ органов мочевыделительной системы, проводится данное исследование на наполненный мочевой пузырь. При появлении первых симптомов сразу нужно обращаться к доктору.
Строго запрещается заниматься самолечением почек, в лучшем случае такое лечение не поможет, а в худшем – усугубит состояние.
Многие пациенты собираются отдать предпочтение лечению травами, но этот метод не всегда эффективный. Наиболее успешное лечение – то, что назначил доктор, изучив анамнез и результаты анализов.
Поэтому важно слушать рекомендации врача и стараться вести здоровый образ жизни, в т. ч
отказаться от вредных привычек. Чтобы победить интерстициальный нефрит, важно использовать комплекс мер, а не просто фитотерапию.
Для наиболее эффективного лечения важно вовремя обратиться к доктору. Для лечения интерстициального нефрита больного кладут в нефрологическое отделение, чтобы там до начала терапии выявить причины болезни
Большое значение для выздоровления имеет прекращение приема средства, спровоцировавшего недуг. Затем назначается симптоматическое лечение, рекомендуется питание с ограничением приема продуктов, обладающим большим содержанием жира.
Диагностика
Для диагностики заболевания, а также его последующего лечения пациент должен обратиться к нефрологу. Он сможет поставить предварительный диагноз на основании:
- анализа анамнеза пациента;
- жалоб пациента на боли, проблемы с мочеиспусканием и другие характерные симптомы;
- информации, полученной при помощи физикальных исследований. В анализах мочи можно обнаружить пониженное количество белка, лейкоцитов, а также эритроцитов. При этом моча имеет пониженную плотность и содержит натрий в малом количестве;
- тестов из лаборатории;
- УЗИ почек;
- рентгенологического исследования почек;
- магнитно-резонансной томографии (МРТ);
- биопсии почек.
Разновидности биопсии
Процедура делается через кожу. Она проводится с помощью укола над почками и контролируется рентгеном или ультразвуком. Для облегчения нахождения органа в вены вводится контрастное по цвету нейтральное вещество. Открытая процедура биопсии характеризуется забором небольшого количества ткани непосредственно во время операции. Например, когда проходит удаление онкологического новообразования. Показана процедура тем, у кого возникают кровотечения или есть только одна почка в рабочем состоянии. Делается это, чтобы снизить риск воздействия на неё.

Совместная биопсия с уретроскопией проводится в случае присутствия камней в мочеточнике или почечной лоханке. Делается в операционной и представляет собой введение гибкой трубки для внутреннего осмотра мочеточника. Трансяремный вид биопсии представляет собой введение катетера в выбранную почечную вену. Применяется у больных с ожирением, хронической недостаточностью дыхания и плохим свёртыванием крови, когда ни один из вышеперечисленных методов не проводится из-за угрозы для жизни и не выявляет тубулоинтерстициальные нефриты.
В заключение следует сказать, что заболевание, на первый взгляд протекающее без симптомов, не тревожащих пациента, на самом деле нужно вовремя выявлять. Осложнённые и невылеченные нефриты ослабляют функцию почек и приводят к необратимым последствиям.
Острое течение болезни
Часто возникает вследствие неправильного самостоятельного лечения без консультации с доктором. Неспособность почек выполнять свои функции, появление острых воспалительных процессов появляются после долгого времени использования в лечении бета-лактамидных антибиотиков.
Острая нефропатия отличается наличием периферических отёков и воспалительной инфильтрацией. Они распространяются на почечную ткань. До появления резких симптомов иногда проходит несколько недель. Потом развивается острая почечная недостаточность, которая провоцируется несвоевременным началом лечения и непрекращающимся воздействием раздражающегося фактора.

Разновидности и симптоматика болезни
Клиническая симптоматика нефрита довольно разнообразна из-за множества типов заболевания. Хронический нефрит врачи классифицируют по симптомам на гипертоническую, нефротическую, смешанную, скрытую и терминальную разновидность.
Гипертонический тип характеризуется повышением артериального давления, что приводит к появлению частых головных болей.
Помимо этого, пациенты часто страдают от атеросклероза сосудов сердца и головного мозга, самоинтоксикации организма продуктами обмена белков в хронической форме, сужением артериолов в глазу.
К признакам нефрита данного типа можно отнести увеличение объема (гипертрофию) левого желудочка и некоторое изменение результатов электрокардиограммы.
Также меняется состав мочи, там появляется больше белка (протеинурия) и отмечается наличие цилиндров (цилиндрурия).
Симптоматика нефротической разновидности полностью описывается нефротическим синдромом.
К его признакам относится ярко выраженная протеинурия, повышение в крови холестерина, отечность в лице и теле, сильно пониженный уровень альбумина и белка в сыворотке крови.
В большинстве случаев повышение артериального давления при нефротическом типе не наблюдается, кроме ситуаций полной самоинтоксикации организма.
Смешанный нефрит сочетает в себе симптоматику гипертонической и нефротической разновидности болезни. Симптомы смешанного типа имеют разную степень проявления в каждом индивидуальном случае.
В этом случае изменяется состав мочи, в ней появляются эритроциты и становится больше белка. Данный тип хронического воспаления очень легко спутать с другими заболеваниями почек из-за отсутствия яркой симптоматики.
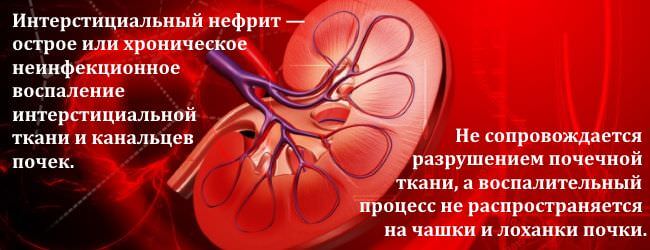
Точная постановка диагноза возможно только после проведения пункции и биопсии почечных тканей. Хронический интерстициальный нефрит также развивается практически бессимптомно.
Часто симптомы лекарственного ХИНа (вызванного медикаментозными средствами) маскируются под симптоматику первой болезни, из-за которой и употреблялись препараты.
Терминальная разновидность хронической формы нефрита является наиболее тяжелой для пациента. Этой формой заканчивается каждая из перечисленных выше разновидностей.
Симптомы терминального нефрита включают сильное повышение артериального давления, патологические нарушения функций органов ЖКТ и масштабное внутреннее отравление организма, которое часто приводит к уремической коме и смерти.
Диагностика
Для диагностики заболевания, а также его последующего лечения пациент должен обратиться к нефрологу. Он сможет поставить предварительный диагноз на основании:
- анализа анамнеза пациента;
- жалоб пациента на боли, проблемы с мочеиспусканием и другие характерные симптомы;
- информации, полученной при помощи физикальных исследований. В анализах мочи можно обнаружить пониженное количество белка, лейкоцитов, а также эритроцитов. При этом моча имеет пониженную плотность и содержит натрий в малом количестве;
- тестов из лаборатории;
- УЗИ почек;
- рентгенологического исследования почек;
- магнитно-резонансной томографии (МРТ);
- биопсии почек.
Принципы лечения такой болезни, как тубулоинтерстициальный нефрит, включают в себя:
- устранение причины развития патологии. Если пациент имеет острую форму заболевания, первый этап лечения – выявление и прекращение приёма препаратов, которые вызвали аллергическую реакцию. Но стоит отметить, что это не поможет устранить уже начавшийся фиброз почек, который в некоторых случаях необратим. Также, если заболевание вызвано аллергией, пациенту могут быть назначены кортикостероиды. Они помогут ускорить процесс выздоровления;
- организацию режима жизни пациента, который предусматривает снижение функциональной нагрузки на ткань почек;
- диеты, которая максимально снижает нагрузку на почки;
- устранение нарушений обмена веществ;
- восстановление почечных функций;
- устранение склерозирования почечной ткани;
- приёма антибактериальных, противогрибковых медикаментов, а также уросептиков;
- физиотерапевтические процедуры.
Чтобы провести дезинтоксикацию в организме, больному назначается инфузионное лечение. Лекарственные препараты назначаются на основе результатов анализов посева мочи и показателей чувствительности к антибиотикам. Кроме того, в перечень лекарственных препаратов входит приём стимуляторов иммунитета.
Успешность лечения напрямую зависит от стадии выявленного заболевания и того, начался ли вследствие воспалительного процесса необратимый фиброз тканей. Учитывая то, что множество генетических и прочих факторов заболевания нельзя подвергнуть коррекции, у больного может развиваться терминальный этап недостаточности почек.
Видимые результаты лечения отмечаются уже в течение 2 месяцев после его начала, хотя на ткани почек могут сформироваться характерные остаточные рубцы. Пациент может выздороветь не полностью, имея азотемию выше нормативного уровня. Изменения в гистологии часто являются обратимыми, если врач вовремя распознает и устранит их причину появления. Вместе с тем недостаточность почек, диффузная инфильтрация свидетельствуют о необратимом нарушении работы органа. Прогноз при излечении хронической формы болезни зависит от того, вовремя ли врач обнаружит и предотвратит начало фиброза.
Что касается питания при болезни, то употребляемая в пищу еда не должна быть жирной, острой, кислой, жареной. Строго запрещается употреблять алкогольные напитки. При этом рекомендуется включить в рацион варёные, пареные овощи и мясо, а также зелень, фрукты и молочные продукты. Также нужно употреблять достаточно витаминов и микроэлементов. Для составления правильной индивидуальной диеты нужно обратиться к своему лечащему врачу.
Народная медицина также имеет множество рекомендаций по излечению болезни, однако стоит помнить об аккуратности применения народных средств. Перед началом приёма любого народного средства нужно проконсультироваться с врачом. Если он одобрит использование средства, можно начать его применять.
К наиболее популярным народным средствам относят:
- лекарственные травяные сборы. Применяются смеси из листьев крапивы, берёзы, петрушки и других лекарственных растений. Они помогают облегчить симптомы, избавиться от токсинов в организме. Существует десяток сборов, которые применяются при нефрите как у детей, так и у взрослых. В частности, согласно некоторым народным рецептам, нефрит лечится при помощи приёма настойки толокнянки. Стоит знать, что эта трава не применяется беременными;
- приём ягод. Широко используют бруснику и землянику. Их рекомендуют употреблять в соотношении 1:1 с сахаром. Если проварить земляничные листья, отвар из них также пригоден к употреблению в небольших количествах;
- приём тыквы. Её рекомендуется испечь в духовке с сахаром в соотношении 1:1 и употреблять на протяжении дня;
- употребление айвы. В отвар идут как семена, так и листья фрукта, а само средство рекомендуется употреблять 4 раза в день по столовой ложке.
Диагностика и лечение
Диагностика нефрита начинается со сбора анамнеза. Существуют следующие виды исследований анализов в лабораторных условиях:
- общий анализ мочи;
- кровяной анализ по видам (общий и биохимический);
- углубленное обследование мочи по Нечипоренко;
- УЗИ почек.
Лечение основывается на постановке правильного диагноза и заключается в обеспечении больному ребенку строгого постельного режима, правильного питания. Чтобы вылечить, необходимо строго ограничить потребление жидкости и соли. Разумеется, диета у ребенка должна быть только по совету врача.
В период обострения течения болезни врач назначает медикаментозные средства, антибиотики, а также многокомпонентные витаминные комплексы, в составе которых есть аскорбиновая кислота, витамин Е.
Если комплексная терапия не приносит должного облегчения, необходимо немедленно обсудить с урологом или нефрологом, по какой методике лечить дальше и какие препараты использовать. Не таблетки, а проведение гемосорбции (очищения крови) и плазмофереза будет способствовать выведению токсических связующих из кровяной плазмы.
Симптомы и причины
Клиника проявляется теми или иными признаками формы болезни и не зависит от вызвавших ее причин. Симптомы нефрита у новорожденных и детей старшего возраста сходны:
- слабость, сухость во рту и потеря аппетита, отечность;
- гиперемия тела, сильный озноб;
- сухость кожных покровов, ногтей, волос из-за потери веществ (натрий и калий);
- боли в поясничном отделе позвоночника, головные боли, появление мышечных судорог;
- уменьшенное мочеотделение;
- появление рвотного рефлекса, вздутие живота, желудочные расстройства;
- и др.
При хроническом пиелонефрите отмечается повышенная потливость (особенно ночью), появляется характерная желтушность кожи, снижение (потеря) аппетита и помутнение мочи (появление хлопьев). Ребенок жалуется на частые позывы в туалет, испытывая боли при каждом мочеиспускании.
В ходе продолжительного течения заболевания у детей наблюдается частая смена периодов острых обострений и ремиссии. Общая клиника болезни выражена слабее, чем при острой форме, когда вследствие массовой гибели почечных клубочков развивается почечная недостаточность.
Основными причинами нефрита почек у детей выступают:
- заболевания женского организма в период внутриутробного развития;
- онкозаболевания и сахарный диабет;
- миеломы, тромбозы, васкулиты;
- болезни аутоиммунного характера;
- туберкулез;
- острые инфекционные заболевания (грипп, ангина и др.;
- интоксикация (отравление) солями тяжелых металлов;
- аллергические проявления и бесконтрольное применение медикаментозных средств и вакцинных препаратов (в т. ч. антибиотиков, НПС, аналгетиков);
- гипотермии (переохлаждения тела).

Comments
(0 Comments)