Жировая дистрофия печени
Причины жировой дистрофии сердца
Причинами жировой дегенерации сердца являются следующие факторы:
- длительная гипоксия;
- интоксикации;
- ишемическая болезнь сердца;
- гипертоническая болезнь;
- хронические заболевания легких (например, эмфизема, туберкулез, бронхоэктатическая болезнь).
Другие причины это:
- инфекционные процессы в тканях;
- нарушение обмена веществ;
- блокада токсинами ферментов, которые катализируют липидные процессы;
- недостаток витаминов;
- нехватка важных аминокислот.
Впервые диагноз «дегенерация сердца» или «дегенерация миокарда» врачи поставили еще в 18 веке. В те времена медикам казалось, что избыток жира в сердце — явление невозможное. Однако о накоплении жира в печени тогда уже знали, не имея возможности связать эти факторы воедино.
Позднее стало известно, что диабет и ожирение — заболевания, при которых ткани миокарда поглощает жировая ткань — это факторы, увеличивающие вероятность внезапной смерти.
Когда жировые отложения больше не могут накапливаться в печени или почках, они начинают откладываться на сердце. Вот почему у людей с дегенерацией миокарда наблюдается постоянная аритмия, тахикардия и другие нарушения ритма.
Диагностика жирового гепатоза печени
При первых же подозрениях на развитие гепатоза необходимо срочно обратиться к врачу. Проблемами с органами желудочно-кишечного тракта занимаются врачи-гастроэнтерологи. На первичном приеме доктор проводит опрос пациента на предмет жалоб, их характера и давности. Так специалист составляет стратегию диагностики.
В перечень необходимых мероприятий для постановки точного диагноза входят:
• УЗИ печени. Традиционно, ультразвуковое исследование печени помогает выявить ее увеличение, а это почти всегда говорит о проблемах с органом.
• Томографические исследование. МРТ позволяет оценить структуру печени. Если в органе откладывается жир, на МРТ это будет видно.
• Биохимический анализ крови. Оцениваются показатели АЛТ и АСТ. При их повышении речь идет о заболевании печени.
• Биопсия. Проводится не так часто. Позволяет узнать присутствует ли жир в структуре органа.
В большинстве случаев врачи сталкиваются не с гепатозом, а с гепатитом или холециститом. Однако самостоятельно себе поставить диагноз нельзя. Этим займется врач. Задача пациента — четко и последовательно рассказать о своих жалобах.
Примерное меню на неделю
Значимость соблюдения диеты при дистрофии печени не вызывает никаких сомнений. При желании можно таким образом организовать рацион питания, чтобы он был максимально разнообразным, полезным и и по-настоящему лечебным для органов пищеварительного тракта.
Примерное меню диеты при жировой дистрофии печени поможет в организации правильного питания. Но вы можете экспериментировать и с другими блюдами, чтобы питаться разнообразно и обеспечивать поступление в организм всех необходимых питательных веществ.
Понедельник
Завтрак. Куриные тефтели на пару, чай с шиповником и ромашкой, кусочек подсушенного хлеба.
Второй завтрак. Запеченное яблоко, творог с джемом.
Обед. Овощной суп, кусок вареной рыбы, подсушенный хлеб. Зеленый чай с медом.
Полдник. Ряженка или стакан домашнего йогурта. Сухари.
Ужин. Картофельные котлеты с индейкой в запеченном или отварном виде.
Вторник
Завтрак. Творожная запеканка. Овсяная каша на нежирном молоке с любыми некислыми фруктами. Чай с медом.Второй завтрак. Обезжиренный йогурт, лучше — домашнего приготовления. Галетное печенье.Обед. Щи на втором бульоне курицы или индейки. Тушеные овощи с кусочком подсушенного хлеба. Банан.Полдник. Паровой омлет. Настой шиповника.Ужин. Паровая котлета с кабачковым пюре и тушеной капустой. Чай на основе ромашки с добавлением меда.
Среда
Завтрак. Гречневая каша с кусочком сливочного масла. Отвар овса с медом.Второй завтрак. Печеное яблоко. Зеленый чай с печеньем.Обед. Картофельный суп-пюре с отварной нежирной рыбой. Отвар шиповника.Полдник. Сырники с нежирной сметаной. Морковный сок.Ужин. Мясная запеканка с картофелем, кабачками и другими овощами. Ромашковый чай.
Четверг
Завтрак. Паровой омлет, салат с овощами, заправленный растительным маслом. Зеленый чай.Второй завтрак. Творожная масса с сухофруктами.Обед. Суп вермишелевый с картофелем и кусочками отварного мяса кролика или домашней птицы.Полдник. Стакан домашнего йогурта или ряженки. Галетное печенье.Ужин. Тушеная рыба с морковью и картофелем. Отвар шиповника.
Пятница
Завтрак. Бутерброд из черного хлеба с нежирным сыром. Зеленый чай.Второй завтрак. Чернослив с творогом. Банан.Обед. Молочный вермишелевый суп. Паровая котлета из индейки с тушеными кабачками. Чай с ромашкой.Полдник. Печеное яблоко. Кефир.Ужин. Отварной рис с тушеной рыбой и овощами. Чай с липой и медом.
Суббота
Завтрак. Сырники с нежирной сметаной. Отвар шиповника.Второй завтрак. Галетное печенье с компотом из сухофруктов.Обед. Борщ без пережарки, на втором бульоне индейки или кролика. Паровая котлета из курицы. Подсушенный хлеб.Полдник. Кефир или ряженка.Ужин. Тушеные овощи с отварным мясом или рыбой.
Воскресенье
Завтрак. Овсяная каша с фруктами и медом. Ромашковый чай.Второй завтрак. Творог с джемом или вареньем.Обед. Суп с картофелем, рисом и отварным мясом курицы. Зеленый чай с медом.Полдник. Некислый фруктовый сок, разбавленный водой с сухариками без специй и добавок.Ужин. Запеканка из нежирного мяса, овощей. Тыквенный сок.
Обратите внимание на то, что примерное меню диеты при жировой дистрофии печени включает регулярное употребление отвара ромашки и шиповника. Эти растения оказывают мягкое желчегонное действие, предупреждают загущение желчи и формирование конкрементов
Вас могут заинтересовать статьи:Как и почему болит печеньФункции печени в организме человекаСамые полезные продукты для печениВредные продукты для печениПолезные травы для печени и поджелудочной железыЛучшие желчегонные травы и особенности их применения
Лечение жировой дистрофии печени
Медикаментозное лечение жирового гепатоза
- Эссенциальные фосфолипиды – Фосфоглив, Эссливер, Эссенциале;
- Аминокислоты – Гептрал, Метионин, Глутаргин;
- Растительные гепатопротекторы – Карсил, Гепабене, Хофитол;
- Витамины – витамины Е, С, РР и В2;
- Препараты урсодезоксихолевой кислоты – Урсофальк, Урсосан.
Все препараты назначаются индивидуальными курсами, в зависимости от степени поражения печени и варьируют от минимальных дозировок до максимальных.
Диета, облегчающая течение заболевания
Лечение любой стадии жировой дистрофии печени должно начинаться с соблюдения правильного питания:
- Увеличение белковой пищи (молочные продукты, мясо, яйца, икра рыб и пр.);
- Сведение к минимуму или даже полный отказ от приема «быстрых» углеводов (продукты пшеницы, сахар, белый рис, картофель). Разрешены каши, продукты из ржаной, цельнозерновой пшеничной, кукурузной и других видов муки, овощи и фрукты (кроме бананов и винограда);
- Некоторое уменьшение жиров в рационе (употребление менее жирных сортов мяса и рыбы, сокращение сливочного и растительных масел и пр.);
- Употребление достаточного количества чистой воды (не менее 1,5 л в сутки);
- Отказ от жаренного, острого, пересоленного на весь период лечения.
Также таким людям следует постепенно снижать вес тела (не более 2-3 кг в месяц), увеличивая нагрузку, уменьшая количество употребляемой пищи за один прием, увеличивая кратность приемов пищи и снижением калорийность употребляемой пищи.
Причины возникновения
Основные причины возникновения жировой дистрофии печени:
- Недостаток белковой пищи в рационе питания и переизбыток быстрых углеводов (пища из фаст-фудов, полуфабрикаты, сладости, мучные изделия и пр.);
- Длительные периоды голодания и/или значительного переедания;
- Наследственная предрасположенность к патологиям печени;
- Генетические нарушения обмена веществ (нехватка транспортных белков, недостаток их выработки и низкое качество);
- Бесконтрольный и длительный прием большого количества медикаментов;
- Употребление в пищу продуктов с большим количеством консервантов, красителей и других токсинов;
- Злоупотребление алкоголем;
- Работа на производствах с использованием бытовой химии;
- Сахарный диабет, 2 тип;
- Гиподинамия и малоподвижный образ жизни;
- Гормональные нарушения (снижение количества эстрогенов, в том числе и при менопаузе);
- Вегетарианство;
- Наркозависимость;
- Опухоли гипофиза.
Основной механизм развития липидоза печени достаточно простой. Жиры в желудочно-кишечном тракте расщепляются на жирные кислоты и триглицериды. В том случае, когда эти вещества поступают в печень в большом количестве и под действием предрасполагающих факторов, происходит обратная реакция – синтез жиров (этерификация). Другим механизмом образования жира в тканях является его усиленный рост под действием большого количества быстрых углеводов. С таким количеством свободного жира печень не справляется и происходитскопление липидов внутри гепатоцитов. Под микроскопом это выглядит как капли жира разного размера по всей печени.
Следует отличать жировой гепатоз от ожирения печени. В первом случае жир скапливается внутри гепатоцитов, а во втором – в межклеточном пространстве, в соединительной ткани между клетками.
Лечение гепатоза печени
Если врачи обнаружили жировой гепатоз печени, лечение начинается со снижения веса (если он избыточный), корректировки питания, понижения уровня триглицерида, холестерина, а также сахара в организме человека. Если заболевание вызвано приемом алкоголя, то его употребление следует исключить. Кроме того, предусмотрены специальные диеты и рационы для больных гепатозом.
Для лечения сегодня используются препараты вроде Троглитазона, повышающие чувствительность к инсулину и, соответственно, снижают рубцевание и воспаление печени у больного. Кроме того, используются препараты, которые снижают уровень содержания жира в крови: к примеру, Лопид (Гемфиброзил). Также уровень жира могут активно снижать статины. Если гепатоз вызван не действием алкоголя, то эффективно воздействует Актигалл.
Помимо этого, проведенные недавно многочисленные исследования и опыты показали, что снижение веса (если он избыточный) и прием небольшого комплекса препаратов будет способствовать положительному результату, т.е. излечению. К подобным препаратам можно отнести следующее:
- Инсулин-сенсибилизирующие медикаменты. Наподобие тиазолидиндионов: метформин, розиглитазон, пиоглитазон.
- Снижающие уровень содержания липидов (жиров в организме) препараты.
- Улучшающие кровоток в организме препараты. Например, пентоксифиллин.
Правильный подход к лечению
Перед тем, как лечить жировой гепатоз печени, нужно проконсультировать с врачом, который может назначить правильное сочетание названных выше препаратов. Кроме того, эти препараты будут дополнены другими препаратами, которые призваны улучшить обмен веществ (к примеру, фолиевая кислота). Основное условие результативного лечения – обнаружение причины развития заболевание и ее последующее устранение.
Скорейшему выздоровлению также будут способствовать снижение веса и специальная диета, а также уменьшение инфильтрации жира в печени. Исключительно комплексный подход будет наиболее эффективен. Зачастую гастроэнтеролог будет советовать совместить медикаментозное лечение и фитотерапию. Распространено мнение, что некоторые травяные отвары могут ускорить регенерацию печени – и это правильно. При желании необходимые травы пациенту может посоветовать даже врач.
Помимо медикаментозного лечения врач может приписать еще прохождение нескольких терапий: аутогемаозонотерапия с повышенным содержанием озона; ультразвуковая терапия; сингалентный кислород; гирудотерапия. Следует учитывать, что после жирового гепатоза все клетки восстановиться не смогу, но правильная профилактическая терапия поможет в поддержании нормального функционирования органа. Иными словами, только сам пациент может направлять и стимулировать регенерацию печени.
Народные средства
Если пациенту поставлен диагноз гепатоз печени, лечение народными средствами станет, как ни странно, правильным лечением. Выше уже отмечалось, что комплексный подход выглядит наиболее эффективным решением.
Травяной сбор
Необходимо: три части подорожника, зверобоя, репешка и мушеницы, две части бессмертника, элеутерококка, одна часть ромашки. Ложку полученной травяной смеси засыпаем в стакан с кипятком. Ждем, пока смесь настоится в течение 30 минут. После чего процеживаем. Полученный отвар нужно принимать трижды в день по 30 мл до еды. Подслащивать его категорически запрещено. Продолжительность лечения – 60 дней.
Эффективная настойка
Необходимо: бархатца, календула, настурция, едкий оттенок, золототысячник. Смесь ингредиентов нужно залить 500 мл кипятка. Настой нужно пить теплым за 15 минут до еды по половинке стакана.
Желчегонный сбор
Необходимо: шиповник, бессмертник, кукурузные рыльца. Смесь трав заливаем кипятком (около 0.5 л), даем настояться в течение нескольких часов. Принимать следует 100-150 мл до еды.
Абрикос
Тех, кого беспокоит гепатоз, необходимо каждый день съедать по 5 ядер абрикоса. В них отмечается высокое содержание полезного витамина В15, благотворно влияющего на печень и ее клетки. Этот витамин будет налаживать нормальную функциональность печени и, следовательно, желчеотделение.
Стадии стеноза
Различают две стадии жировой дистрофии печени. Каждой из них характерны свои симптомы и причины развития. Рассмотрим их более подробно.
Острая стадия
Возникает внезапно и отличается быстрым развитием, что в итоге может привести к тяжелым осложнениям, и цирроз не исключение. Чаще всего такому течению болезни может послужить пищевое отравление, интоксикация, алкоголизм, скрытый гепатит. Пациент находится в тяжелом состоянии. Его мучает постоянная тошнота, боль в животе, высокая температура и расстройство стула. Кроме этого, печень значительно увеличивается в размерах, что можно заметить по округлившемуся справа животу. Острую дистрофию печени нужно начинать лечить как можно скорее.

Хроническая стадия
Этой стадии характерны не такие яркие симптомы. Все будет зависеть от того, насколько быстро капельки жира начнут скапливаться в цитоплазме клеток печени. Со временем эти микроскопические скопления сливаются в более крупные жировые образования, смещая ядро к краю, расположившись по центру. Без лечения клетки органа, которые заполненные жиром, со временем начинают разрушаться, образуя кисту.
Когда патологические изменения затрагивают соседние органы, диагностируется уже не только жировая дистрофия печени, но и сбои в работе поджелудочной железы. Патология сопровождается серьезным нарушением работы пищеварительной системы.
Если развивается острая жировая дистрофия печени у беременных, это может грозить смертью матери или ребенка. Причем ребенок может умереть внутриутробно, как начиная с 22 недели вынашивания, так и после родов в течение 7 дней. Такая патология встречается крайне редко. Чаще всего развитию служат инфекционные заболевания. Проявляется болезнь тошнотой, рвотой, вялостью, изжогой, отсутствием аппетита, болью в правом подреберье, пожелтением кожных покровов
Важно при проявлении подобных симптомов сразу обратиться к своему гинекологу

Патология поджелудочной железы
«>Независимо от места поражения патология нарушает нормальное функционирование органа. Также происходит и в поджелудочной железе, где жировые клетки начинают выталкивать здоровые структуры и препятствуют правильной работе оставшихся. Жировая инфильтрация в поджелудочной железе говорит о нарушении процессов обмена в человеческом организме.
Чаще всего жировая дегенерация поджелудочной железы возникает у пациентов с острой или хронической формой панкреатита на фоне злоупотребления алкоголем. Обычно в таких ситуациях данная патология объединяется с инфильтрацией в печени. При этом в процессе проведения ультразвукового обследования железа практически не меняет своих размеров, имеет ровные контуры. Запущение патологии может привести к серьезным и неприятным последствиям.
Причины
Часто жировая инфильтрация в поджелудочной железе развивается по причине неправильной организации лечения или несоблюдения питания у пациентов с хронической формой панкреатита. На фоне ожирение все негативные проявления болезни усиливаются в несколько раз, так как происходит нарушение нормального функционирования, здоровые ткани замещаются жиром, а сам по себе процесс считается необратимым.
Дегенерация не обязательно развивается на фоне воспалительной патологии, и не всегда процесс воспаления в поджелудочной железе будет вызывать дегенерацию в ней. Обычно таким патологическим изменениям подвергаются люди с лишним весом, пациенты пожилого возраста.
Лечение
Дегенерацию в поджелудочной железе можно лечить только консервативными способами или посредством оперативного вмешательства. Консервативное лечение проводится при условии, что мелкие жировые клетки распространены по всей железе и не сдавливают её протоков. Когда жировые клетки начинают сливаться в группы, сдавливают протоки и мешают выработке секрета, требуется проведение хирургического вмешательства — а именно удаления липоматозных узлов.
Суть консервативного лечения заключается в организации следующих мероприятий:
- Строгая диета с ограниченным потреблением жиров.
- Уменьшение массы тела при наличии лишних жировых отложений. В соответствии со статистическими данными большинство людей, которые страдают от жировой дегенерации, также страдают от избыточной массы тела. Поэтому данная мера позволит вывести лишние жиры из липидного слоя в поджелудочной железе.
«>В связи с тем, что жировая дегенерация считается необратимым процессом, вылечить поврежденные участки органа уже не удастся, а основной целью терапевтического лечения остается предотвращение последующего прогрессирования распространения жировых клеток. На этой стадии лечения большую роль играет правильное питание, потому что верно выбранная диета, которая четко соблюдается пациентом, помогает избежать проведения хирургического вмешательства в случае прогрессирования процесса болезни.
Диета основывается на правилах дробного питания. Это не просто основа диеты, но непререкаемый алгоритм правильного питания вообще. К сожалению, в современном мире даже такая неотъемлемая норма становится исключением.
Питаться необходимо по четыре — пять раз за день. Само питание основывается на диете № 5, которая должна соблюдаться всеми пациентами, пострадавшими от патологий поджелудочной железы. Больным требуется отказаться от употребления жареных блюд, копченых и соленых продуктов, сладкого, сдобы, алкогольных напитков и шоколада. Врачи рекомендует готовить все блюда на пару или в пароварке. А особенно полезно употреблять в пищу молочные продукты и каши.
Что касается мяса, то лучше отдавать предпочтение нежирным сортам птицы, но по мере возможности заменять их овощами. Также полезно пить предварительно приготовленные настои из лекарственных трав, таких как ромашка, мята, зверобой, листья черники и ягоды клюквы.
Причины заболевания
В большинстве случаев признаки гепатоза печени отсутствуют, в связи с доброкачественным течением болезни или не проявляют себя на фоне других заболеваний.
Цирроз печени в 10% заканчивается смертельным исходом. Жировой гепатоз встречается в разном возрасте, но наиболее часто им страдают люди, возраст которых превышает 45 лет.
Печень обладает большим запасом регенеративных возможностей. Поэтому понимание причинных факторов и раннее выявление патологических изменений, своевременное устранение причины их возникновения и адекватное лечение позволяют восстановить физиологическую структуру органа или остановить патологический процесс на той стадии, когда печень еще в состоянии выполнять в полном объеме все свои функции.
В зависимости от причин жировой гепатоз (жировую дистрофию печени) подразделяют на:
- Первичный гепатоз.
- Вторичный жировой гепатоз.
Первичный жировой гепатоз может быть вызван:
- инсулинорезистентностью (снижение чувствительности) клеток печени и жира к инсулину;
- сахарным диабетом II типа;
- ожирением, связанным с употреблением калорийных продуктов, содержащих большой процент жиров и углеводов;
- повышенным содержанием липидных фракций в крови;
- избыточным образованием и всасыванием триглицеридов в кишечнике.
Вторичная жировая дистрофия печени развивается в результате:
- длительное применение гепатотоксичных лекарственных препаратов (эстрогенов, амиодарона, транквилизаторов и др.);
- хронической химической интоксикации (алкогольные и энергетические напитки, пестициды, фосфорные и некоторые углеродистые соединения, средства бытовой химии);
- длительный прием некоторых антибиотиков и наркотических средств;
- хронических заболеваний — неспецифический язвенный колит, хронический панкреатит, аутоиммунные заболевания соединительной ткани (коллагенозы), хроническая сердечная или легочно-сердечная недостаточность при ишемической болезни и пороках сердца, хронических заболеваниях легких;
- вирусного гепатита (особенно гепатиты “C” и “D”), гипотиреоза, заболевания коры надпочечников;
- быстрого снижения массы тела при голоданиях, что приводит к возникновению воспалительных процессов в печени;
- нерегулярного питания или потребления продуктов с низким содержанием белков;
- резкой смены диеты с высоким содержанием углеводов на низкоуглеводное питание и наоборот.
- высок риск развития жировой дистрофии печени у лиц, любителей алкоголя совместно с жирной, калорийной пищи, с обилием специй.
- по статистики жировой гепатоз чаще встречается у обеспеченных людей, чем у тех, кто редко балует себя деликатесами и живет скромно.
Таким образом, симптомы жирового гепатоза печени могут быть «замаскированы» клинической картиной других заболеваний и выявляться совершенно случайно при обследовании по поводу другой симптоматики. Иногда причину развития заболевания установить невозможно.
Результаты одного исследования
В Европейских странах неалкогольной жировой дистрофией печени страдают 10% детей, 20-30% взрослых. В британском исследовании в госпитале одного из детских колледжей сотрудниками Суррейского университета были проанализированы медицинские карты 120 детей. Целью исследования было обнаружение связи дефицита витамина Д с жировым гепатозом у детей.
У обследуемых пациентов было обнаружено низкое содержание витамина Д в крови круглый год и был обнаружен вариант гена NADSYN1, который ассоциируется с тяжестью жирового гепатоза. Всеобщая эпидемия ожирения населения развитых стран, а также малоподвижный образ жизни, питание не полезными продуктами (фаст-фуд, газировки, чипсы, продукты с консервантами и усилителями вкуса, ограниченное потребление фруктов и овощей), чрезмерное использование солнцезащитный кремов приводит к дефициту витамина Д, рахиту у детей и жировому гепатозу.
Профилактика
К методам профилактики развития жирового гепатоза можно отнести ряд правил и модификаций образа жизни:
- Увеличение количества белка в пищевом рационе, незначительное снижение жиров и практически полный отказ от «быстрых» углеводов (картофель, белый рис, сахар, продукты пшеницы);
- Сокращение до минимума или полный отказ от алкогольных напитков;
- Увеличение физической нагрузки;
- Строгий контроль над приемом лекарственных средств, особенно с гепатотоксичными свойствами;
- Лечение сопутствующих заболеваний, увеличивающих риск развития стеатоза (сахарный диабет, гормональные нарушения, ожирение и пр.).
Примечания
- James, William D.; Berger, Timothy G.; et al. Andrews’ Diseases of the Skin: clinical Dermatology. — Saunders Elsevier, 2006. — ISBN 0-7216-2921-0.
- Справочник педиатра-эндокринолога / Под ред. М. А. Жуковского. — 1-е изд. — М.: Медицина, 1992. — С. 137—138. — 304 с. — 20 000 экз. — ISBN 5-225-02616-8.
- ↑ Клиническая диабетология / Ефимов А. С., Скробонская Н. А. — 1-е изд. — Киев: Здоровья, 1998. — С. 85—94. — 320 с. — 3000 экз. — ISBN 5-311-00917-9.
- ↑ Касаткина Э. П. Сахарный диабет у детей. — 1-е изд. — М.: Медицина, 1990. — С. 163—167 и 207. — 272 с. — 60 000 экз. — ISBN 5-225-01165-9.
- А.В.Жаров, В.П.Шишков и др. Патологическая анатомия сельскохозяйственных животных. — М.: Колос, 1995. — 543 с.
Патология печени
Симптоматика
Как правило, больные с жировой дегенерацией или гепатозом в печени не предъявляют жалоб на ухудшение состояния здоровья. Болезнь имеет стертое течение, но при этом продолжает медленно прогрессировать. Впоследствии развиваются непроходящие боли тупого характера в правой стороне подреберья, сопровождающиеся тошнотой с рвотой и нарушениями стула.
В редких случаях развивается жировая дегенерация печени различной этиологии с ярко выраженными симптомами — сильная боль в животе, похудание, желтуха и зуд кожного покрова.
Причины
«>Главная причина поражения организма — это невосприимчивость клеток печени к воздействию на них инсулина. Основная функция этого гормона — транспортировка глюкозы в клетки из тканевой жидкости и крови. При формировании устойчивости к инсулину клетки в печени не получают жизненно важную глюкозу и погибают, а впоследствии их место занимает жировая бесполезная ткань.
Устойчивость к инсулину может развиваться, как наследственная патология, а также часто возникает по причине неправильного обмена веществ и может быть спровоцирована неправильной иммунной агрессией по отношению к гормону инсулину.
К сопутствующими факторами, оказывающими благоприятное влияние на развитие заболевания, являются: интоксикация, высокая концентрация жира в продуктах и недостаточная двигательная активность.
Лечение
Для лечения пациентам показан прием поливитаминов, препаратов, защищающих печень. Также рекомендуется следить за достаточной физической активностью. Лечение жировой дегенерации печени, как правило, длительное и занимает не меньше двух — трех месяцев. Впоследствии в обязательном порядке проводится УЗИ брюшины и биохимический анализ крови.
Что касается питания, то оно должно включать растительные масла с содержащимися в них нерастительными жирными кислотами. При сопутствующем развитии сахарного диабета и ожирения требуется ограничить количество потребляемых углеводов.
Курсы лечения патологии необходимо проводить не менее двух раз в год. Данное заболевание свидетельствует о нарушении обмена веществ, что провоцирует накопление в клетках излишнего жира в виде капель.
Если лечение причин патологии не будет проведено вовремя, то жировая дегенерация приведет к полной утрате поврежденных органов и в итоге — к смертельному исходу. В связи с этим, не следует игнорировать рекомендации специалиста и строго придерживаться курса лечения.

 Острая форма данного заболевания часто может возникать как у лиц пожилого возраста, так и у людей более молодых. Среди возможных причин появления ОВН выделяют острые формы тромбоза, а также травмы, вызывающие необходимость перевязки вен, расположенных в глубоких тканях.
Острая форма данного заболевания часто может возникать как у лиц пожилого возраста, так и у людей более молодых. Среди возможных причин появления ОВН выделяют острые формы тромбоза, а также травмы, вызывающие необходимость перевязки вен, расположенных в глубоких тканях.

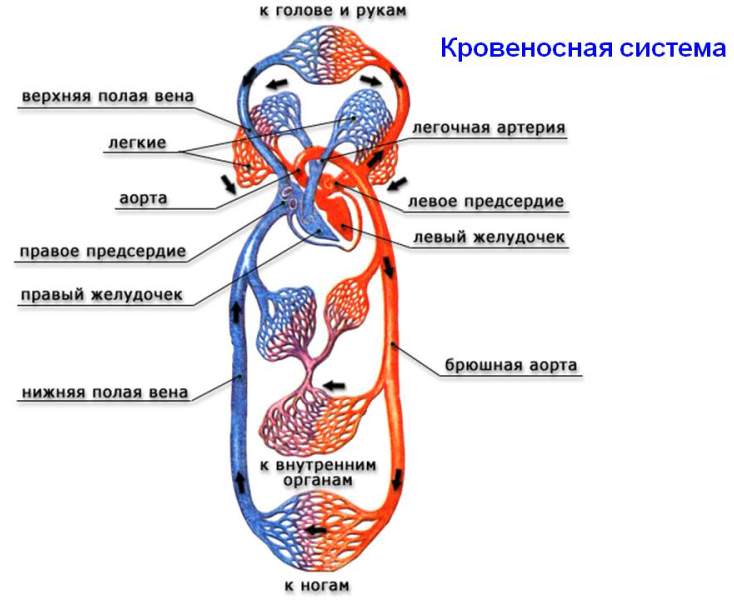
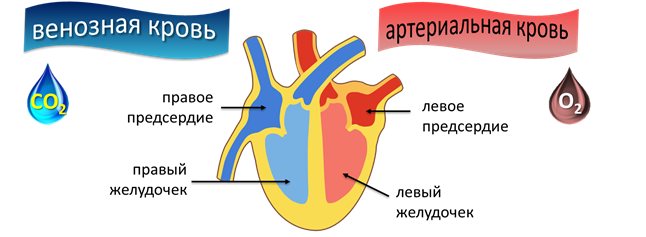
 Есть много методов, обеспечивающих снижение креатинина. С этой целью можно использовать медикаментозные средства и народные методы лечения. Пациент должен помнить – перед определением курса воздействия нужно пройти обследование и проконсультироваться с лечащим врачом.
Есть много методов, обеспечивающих снижение креатинина. С этой целью можно использовать медикаментозные средства и народные методы лечения. Пациент должен помнить – перед определением курса воздействия нужно пройти обследование и проконсультироваться с лечащим врачом. Убрать фактор, провоцирующий развитие заболевания, можно при помощи народных средств. Разобраться с принципом действия разных травм на организм человека поможет фитотерапевт. Для устранения патологии врачи рекомендуют использовать крапиву. Лучше взять майский сбор, он обладает оптимальным составом.
Убрать фактор, провоцирующий развитие заболевания, можно при помощи народных средств. Разобраться с принципом действия разных травм на организм человека поможет фитотерапевт. Для устранения патологии врачи рекомендуют использовать крапиву. Лучше взять майский сбор, он обладает оптимальным составом. Креатинин – продукт распада креатина, которой образуется при напряженной работе мышц. Вещество поступает к почкам по системе кровообращения и устраняется из крови с мочой в течение суток после образования. Высокий уровень компонента в моче указывает на нарушение процессов работы внутренних органов.
Креатинин – продукт распада креатина, которой образуется при напряженной работе мышц. Вещество поступает к почкам по системе кровообращения и устраняется из крови с мочой в течение суток после образования. Высокий уровень компонента в моче указывает на нарушение процессов работы внутренних органов. Состояние, при котором уровень креатинина в крови растет, называют гиперкреатининемией. Прогрессирует нарушение под действием таких факторов:
Состояние, при котором уровень креатинина в крови растет, называют гиперкреатининемией. Прогрессирует нарушение под действием таких факторов: Итак, если по анализам обнаружена почечная недостаточность, и креатинин повышен, то эту ситуацию реально исправить медикаментозно. Врач назначит некоторые лекарства (это могут быть и пищевые добавки), которые помогут бороться с этой проблемой. Но прежде врач должен выяснить, из-за чего именно повысились показатели. Так как причиной этому всегда является какое-либо заболевание. И назначенные препараты будут бороться не только с повышенным креатинином, но и с другим заболеванием.
Итак, если по анализам обнаружена почечная недостаточность, и креатинин повышен, то эту ситуацию реально исправить медикаментозно. Врач назначит некоторые лекарства (это могут быть и пищевые добавки), которые помогут бороться с этой проблемой. Но прежде врач должен выяснить, из-за чего именно повысились показатели. Так как причиной этому всегда является какое-либо заболевание. И назначенные препараты будут бороться не только с повышенным креатинином, но и с другим заболеванием.

 Снижения показателей можно добиться с помощью лекарств. Не стоит себе предписывать препараты самостоятельно без наблюдения у медика, любое самолечение может кончиться серьезными последствиями. Некоторые таблетки могут наоборот увеличивать содержание креатинина, поэтому стоит это учитывать и внимательно читать состав. К примеру, ванадий, ибупрофен, ингибиторы АПФ и циклоспорин провоцируют обострение при бесконтрольном приеме. Чаще всего врачи назначают:
Снижения показателей можно добиться с помощью лекарств. Не стоит себе предписывать препараты самостоятельно без наблюдения у медика, любое самолечение может кончиться серьезными последствиями. Некоторые таблетки могут наоборот увеличивать содержание креатинина, поэтому стоит это учитывать и внимательно читать состав. К примеру, ванадий, ибупрофен, ингибиторы АПФ и циклоспорин провоцируют обострение при бесконтрольном приеме. Чаще всего врачи назначают: Высокий уровень креатинина не является нормой
Высокий уровень креатинина не является нормой


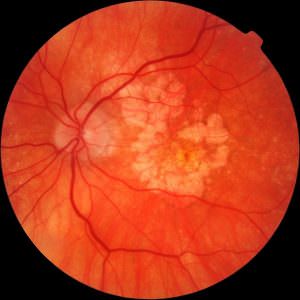 На фоне воспалительного процесса в среднем слое глаза, питающего сетчатку, происходит повреждение сосудов. Сгустки крови блокируют прохождение света, что приводит к видению черных точек.
На фоне воспалительного процесса в среднем слое глаза, питающего сетчатку, происходит повреждение сосудов. Сгустки крови блокируют прохождение света, что приводит к видению черных точек. Некоторые продукты придется исключить из своего рациона.
Некоторые продукты придется исключить из своего рациона.




 Биохимический анализ крови является определяющим и на основе его ставится окончательный диагноз
Биохимический анализ крови является определяющим и на основе его ставится окончательный диагноз При аллергии на глютен следует придерживаться определенной диеты и отказаться от ряда продуктов
При аллергии на глютен следует придерживаться определенной диеты и отказаться от ряда продуктов
 При выборе медикаментов следует предварительно посоветоваться с врачом
При выборе медикаментов следует предварительно посоветоваться с врачом








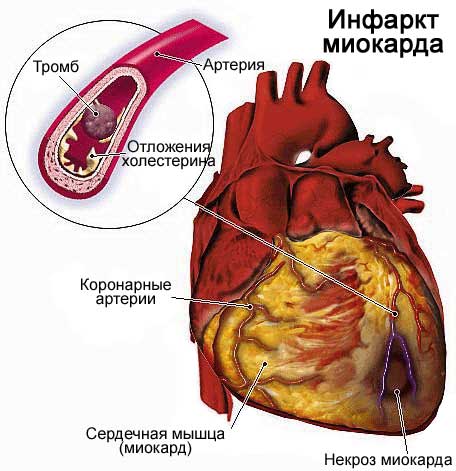



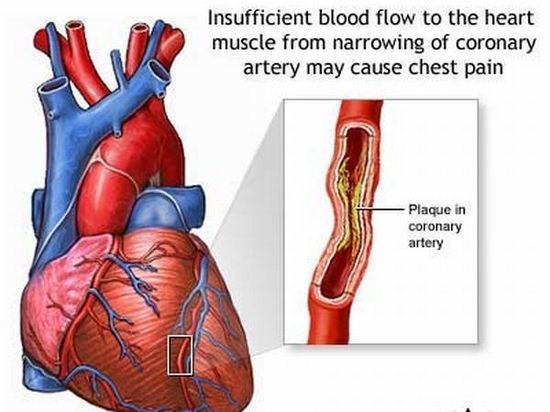

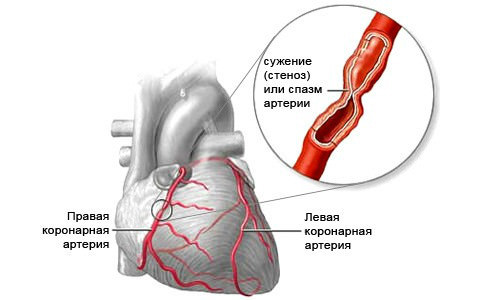

 Возможные причины болей в сердце
Возможные причины болей в сердце