На каких сроках делают УЗИ при беременности
Когда проводят второе УЗИ
Такие строгие сроки проведения второго ультразвукового исследования объясняются несколькими причинами.
Во-первых. к этому сроку беременности в организме плода завершается закладка всех основных органов и систем организма, и врач может увидеть даже достаточно небольшие анатомические пороки развития и объяснить будущим родителям, какие заболевания могут возникнуть у ребенка после рождения.
В тех случаях, когда врач видит тяжелые заболевания плода, несовместимые с жизнью, он может рекомендовать прерывание такой беременности, но решение должны принимать только будущие родители – они должны получить всю информацию о возможности лечения малыша при современном уровне развития медицины.
Во-вторых. с этого срока беременности рекомендации Всемирной Организации Здравоохранения считают плод потенциально жизнеспособным, и при использовании современных методик выхаживания такие дети выживают, поэтому искусственное прерывание беременности недопустимо по этическим соображениям.
Именно поэтому при наличии любых сомнений врач может рекомендовать не оттягивать второе плановое УЗИ до 22 недели беременности – лучше пройти обследование на 20-21 неделе и иметь минимальный запас времени для принятия верного решения.
Второе УЗИ и скрининг при беременности
В комплексе с проведением УЗИ во втором триместре будущей маме рекомендовано пройти также скрининг — сдать кровь на анализ по нескольким показателям. Данный тест получил название тройной или четверной тест (в зависимости от количества параметров, которые он оценивает, — 3 или 4). Интерпретация результатов производится не изолированно, а в комплексе с данными крови первого триместра, а также показателями УЗИ второго триместра.
Основная цель данного теста — выявление возможных рисков наличия у ребенка хромосомных патологий, вероятность развития плацентарной недостаточности.
Анализ крови оценивает биометариал на предмет содержания следующих веществ:
- свободной бета-субъединицы ХГЧ — гормон, продуцируемый плацентой;
- альфа-фетопротеина (АФП) — белок, который вырабатывает печень ребенка;
- свободного эстриола (ЕЗ) — половой гормон, который вырабатывают плацента и печень малыша;
- в случае четверного теста — еще и ингибина А (гормон продуцирует плацента).
В ходе интерпретации результатов учитываются также индивидуальные параметры женщины (ее возраст, масса тела, вредные привычки, количество малышей в утробе, хронические заболевания и т. д.)
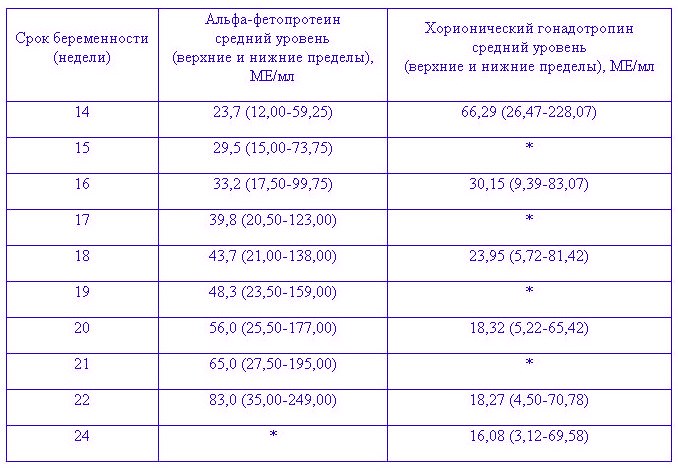
Хорионический гонадотропин человека (ХГЧ)
Повышенные показатели могут быть при:
- сильном токсикозе;
- многоплодной беременности;
- сахарном диабете у беременной.
Если повышение данного параметра идет в комплексе со сниженными показателями АФП и ЕЗ, присутствует риск синдрома Дауна у ребенка.
Пониженные цифры могут быть при:
- угрозе срыва беременности или внутриутробной гибели ребенка;
- хронической плацентарной недостаточности;
- синдроме Эдвардса (хромосомная аномалия).
Альфа-фетопротеин (АФП)
Низкие показатели АФП возможны при:
- синдроме Дауна;
- заболевании Эдвардса;
- низком расположении плаценты;
- выражено избыточной массе тела у матери;
- сахарном диабете матери.
Высокие цифры АФП возможны при:
- резус-конфликте;
- маловодии;
- угрозе прерывания и внутриутробной гибели плода;
- грубых патологиях развития ребенка (размягчении позвоночника, повреждениях или полном отсутствии мозга, аномалиях почек и органов ЖКТ);
При наличии многоплодной беременности повышенный уровень АФП является нормой.
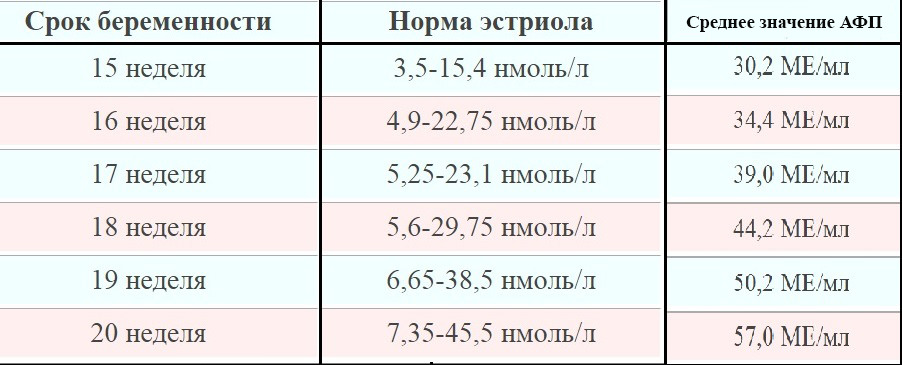
Свободный эстриол (ЕЗ)
Повышение уровня гормона может быть при:
- многоплодной беременности;
- развитии заболеваний печени.
Резкое возрастание уровня ЕЗ с большой долей вероятности указывает на преждевременные роды.
Снижение содержания гормона возможно при:
- угрозе выкидыша;
- задержки физического развития и/или анемии у ребенка;
- наличии внутриутробной инфекции.
Снижение показателей эстриола возможно после приема женщиной антибиотиков или же ее скудным рационом питания.
Резкое падение цифр ЕЗ может говорить о фетоплацентарной недостаточности или надпочечниковой недостаточности у ребенка, а также синдроме Дауна.
При настораживающих результатах второго скрининга (наличии хромосомных аномалий), особенно если данные второго УЗИ также говорят о нарушениях, женщине предлагается пройти дополнительные диагностические процедуры — амниоцентез (забор материала плода (ДНК) из амниотической жидкости) или кордоцентез (забор пуповинной крови плода). Данные процедуры инвазивные и не совсем безопасные. Их результатом может стать осложненное течение беременности, а также самопроизвольное прерывание беременности. Скрининг второго триместра является добровольным обследованием. Будущая мама вправе от него отказаться без объяснения причин своего решения.
Проведение третьего обследования
Третье УЗИ делают во время 29-32 недели беременности. Оно считается последним перед родами. К этому периоду плод уже занимает определенное положение и располагается в матке головкой или тазовым концом к родовым путям. Ультразвуковое исследование помогает определить приблизительный вес малыша и его рост. Врач с помощью УЗИ подсчитывает возможную дату родов и определяет их метод (обычные или кесарево сечение).
Многоводие и плохое состояние околоплодных вод являются поводами к возможному появлению инфекционных заболеваний у ребенка. На третьем УЗИ обязательно рассматриваются эти моменты, а также наличие врожденных хирургических патологий у плода.
Расположение плаценты является важным критерием обследования. В норме она должна находиться вверху матки. При смещении плаценты к низу она может перекрыть шейку матки и перегородит естественный путь для рождения малыша. В таком случае роды происходят путем кесарева сечения.
Проведение осмотра пуповины на ультразвуковом оборудовании позволяет выявить наличие обвития, его местоположение, определить количество витков. Своевременное выявление сложных случаев, помогает избежать неприятностей в родовом процессе. Тугое или многократное обвитие может стать показанием для родов при помощи хирургического вмешательства.
Результат УЗИ
В итоге проведенного исследования женщина получает бланк, на котором описаны параметры нормальных значений и отклонений от нормы, а также вынесено заключение. Оценку УЗИ проводит врач акушер-гинеколог, наблюдающий за течением беременности.
Плод
Фетометрия – определение основных размеров плода – проводится для:
- сопоставления размеров малыша сроку гестации;
- анализа темпа роста плода;
- подтверждения срока беременности;
- диагностики задержки и аномалий развития.
Важность такого исследования нельзя переоценить. К показателям, на основании которых проводят диагностику, относят:
К показателям, на основании которых проводят диагностику, относят:
- расстояние от виска до виска, или бипариетальный размер (БПР);
- лобно-затылочный размер (ЛЗР);
- отношение БПР/ЛЗР в процентах для оценки формы головы (цефалический индекс);
- окружность головы (ОГ), живота (ОЖ) и их отношение;
- длина бедренной (ДБК) и других трубчатых костей.
Значения нормальных показателей приведены в таблице:
| Показатель | Срок гестации | |
| 17-19 недель | 20-22 недели | |
| БПР | 36-43 мм | 47-53 мм |
| ЛЗР | 48-59 мм | 64-72 мм |
| БПР/ЛЗР | 71-85 % | |
| ОГ | 135-158 мм | 170-195 мм |
| ОЖ | 112-134 мм | 144-169 мм |
| Длина плечевой кости | 22-27 мм | 30-35 мм |
| ДБК | 22-28 мм | 31-36 мм |
При исследовании врач визуально оценивает форму головки для исключения таких заболеваний, как гидроцефалия или нарушение целостности костей черепа.
Обязательно проводится осмотр мозжечка, желудочков мозга для определения их размеров и наличия дополнительных образований.
Исследование лицевого черепа позволяет исключить или предположить многие пороки развития
При этом врач обращает внимание на формирование верхней и нижней челюстей, глазниц, носовой косточки
Осмотр грудной клетки включает в себя исследование легких и сердца с его магистральными сосудами. На сроке 18-20 недель уже возможно выявить некоторые пороки развития сердца.
При УЗИ живота плода определяют наличие и структуру всех органов брюшной полости, а для исключения врожденной грыжи пищеводного отверстия проводится осмотр диафрагмы.
Плацента, пуповина и околоплодные воды
Проведение исследования «детского места» подразумевает оценку следующих параметров:
- расположение или место прикрепления;
- толщина, нормальные значения которой от 20 до 45 мм;
- степень зрелости.
Если толщина плаценты менее допустимой нормы, то есть 20 мм – это может быть признаком фетоплацентарной недостаточности, состоянием, требующим лечения. Наоборот, если этот показатель больше нормы, то при наличии других признаков можно заподозрить сахарный диабет или инфекционные осложнения. Однако делать выводы должен исключительно квалифицированный специалист не только на основании УЗИ, но и методов лабораторной диагностики.
Осмотр пуповины проводится с целью определения количества сосудов в ней и наличия узлов
Также важно визуализировать обвитие пуповины вокруг плода при ее наличии
Расчёт индекса амниотической жидкости позволит выявить мало- или многоводие, которые могут сопровождать те или иные патологические процессы.
Матка и яичники
При УЗИ во 2 триместре важно оценить тонус матки, повышение которого может привести к преждевременным родам. Однако такое состояние сопровождается тянущей болью внизу живота и кровянистыми выделениями
Проводят динамическое наблюдение за фибромиомами: их размерами, внутренней структурой.
Если текущей беременности предшествовало кесарево сечение, то врач ультразвуковой диагностики осматривает и описывает состояние рубца на матке.
В этот период шейка матки должна составлять не менее 35 мм, иначе говорят про истмико-цервикальную недостаточность.
Сроки проведения диагностики
Со 2 ультразвуковым исследованием желательно не затягивать и провести его до 22 недели. Оптимальным сроком, как уже говорилось выше, станет именно 20 неделя, так как тогда идеально видны все органы малыша, но ещё возможно сделать аборт в случае наличия показаний к выкидышу.
Если дотянуть, к примеру, до 24 недели и выявить патологию, несовместимую с жизнью, то делать аборт будет уже очень опасно для здоровья и даже для жизни самой матери.
Перечень аномалий, при которых следует прервать беременность:
- Отсутствие верхних или нижних конечностей.
- Возможность существования ребенка только на лекарственных препаратах или на специальных технических аппаратах.
- Патологии, которые корректируются дорогими операциями.
- Тяжелые отклонения плода.
Если точный диагноз установить не получается, генетик отправляет будущую мамочку на следующий скрининг через неделю, чтобы убедиться в одном из выводов.
Результаты УЗИ
Расшифровка – важный этап и цель процедуры. От качества ее проведения зависит, насколько правильно будут сделаны выводы о текущем течении беременности.
Кроме того, когда делают второй скрининг, врач уже имеет на руках результаты первого исследования, поэтому легко сможет проследить динамику развития плода и дать дальнейший прогноз и рекомендации по ведению беременности.
Все показатели, которые дает расшифровка, имеют свои определенные нормы. При нормальном развитии показатели должны соответствовать диапазону нормы, независимо от индивидуальных особенностей матери или плода.
Например, при наступлении 21-й недели, показатели разных измерений должны быть следующими: 49 – 55 мм для бипариетального размера головы, до 73 мм для лобно-затылочной части головы, до 181 мм для окружности живота, от 167 до 200 мм для окружности головы, от 35 до 42 мм для длины бедра, примерно 33 мм – длина плеча и голени и от 25 до 32 мм для длины предплечья.
Помимо установленных показателей, допускается также небольшое расхождение в +/- 5 мм, которое также находится в рамках нормы.
Фото:
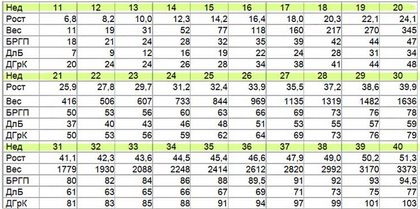
Бипариентальный размер (между височными косточками) – БПР или БРГП; Длина бедра – ДлБ; Диаметр грудной клетки — ДГрК
В первую очередь измерение показателей делают для более точного определения срока беременности, однако оно также помогает установить наличие каких-либо патологий, например, если выявленные показатели слишком отстают от нормы или превышают ее.
Помимо внешних физических параметров, врач оценивает и внутренние процессы – насколько они соответствуют норме.
Так, на 20 – 24 неделе делается проверка работы сердца плода, норма развития его позвоночника, внутренних органов и половых органов, конечностей, а также отсутствие аномалий развития лица.
Очень важным показателем в этот период будет возможность изучения структуры мозга эмбриона, что позволит с большой вероятностью выявить и предсказать возможные проблемы развития этой важнейшей области.
Внутреннее и внешнее состояние плода – не единственное, что смотрят в то время, когда делают второе УЗИ.
Оценке подвергаются такие провизорные органы, как матка (тело, шейка и шеечный канал), пуповина и плацента.
Для исследования этих органов также имеются свои нормативы: например, при нормальном развитии длина шейки матки должна быть не менее 30 мм.
Очень важно, чтобы канал матки был закрыт, т. к. иначе это чревато осложнениями беременности
Стенки матки должны быть мягкими – если они находятся в тонусе, то это также считается нежелательным отклонением от нормы.
Расположение плаценты на этом сроке беременности еще не играет роли – она может быть в любом месте, но не ниже 7 см от выхода матки.
Видео:
Гораздо важнее на этом этапе ее внешние параметры: если срок между 20 и 24 неделями, то ее длина не должна превышать 33 мм и быть меньше 19.
При оценке пуповины врач смотрит, чтобы она не обвивалась вокруг шеи плода, а также содержала две артерии и одну вену – именно три сосуда должны быть в норме на этот срок беременности.
Все эти показатели очень важны, и установить их другим способом, кроме УЗИ, на сегодняшний день не представляется возможным.
Именно поэтому запланированное скрининговое исследование назначают на срок 20 – 24 недели, когда еще есть возможность предотвратить опасные последствия и патологии.
Второе плановое узи при беременности что смотрят
 Второе узи при беременности выполняется обычно на сроке 20-22 недели, реже назначается до 24 недели. Имеется в виду плановое обследование в рамках второго скрининга. Но нередко бывает, что выполняется второе по счету ультразвуковое обследование раньше, если, например, есть подозрение на истмико-цервикальную недостаточность или «замирание» беременности. Позже обследование может быть выполнено, как правило, по вине женщины.
Второе узи при беременности выполняется обычно на сроке 20-22 недели, реже назначается до 24 недели. Имеется в виду плановое обследование в рамках второго скрининга. Но нередко бывает, что выполняется второе по счету ультразвуковое обследование раньше, если, например, есть подозрение на истмико-цервикальную недостаточность или «замирание» беременности. Позже обследование может быть выполнено, как правило, по вине женщины.
Но все же сроки проведения второго узи при беременности регламентированы. И связано это с тем, что именно 20 недель — это срок, на котором могут быть впервые выявлены опасные патологии и пороки развития плода. Ну а для женщины это УЗИ тем приятно, что можно сделать фотографии, на которых ребеночек будет виден практически полностью. А еще, второй скрининг узи при беременности помогает определить половую принадлежность малыша.
Итак, врач в своем заключении обязательно указывает следующие показатели.
1. Фетометрия плода. Размер головы, голени, плеча и предплечья. Размеры меньше определенной нормы могут говорить о внутриутробной задержке развития плода или неправильно установленном сроке беременности. По этим данным можно примерно определить вес плода.
2. Анатомия плода. Просматривается сердце, позвоночник, желудок, почки, кишечник, мочевой и желчный пузырь. Таким образом можно определить маркеры хромосомных отклонений, которые являются поводом к проведению инвазивной диагностики, чаще всего — амниоцентеза (генетического анализа). Когда второе плановое узи при беременности что смотрят — прописано в каждом протоколе скринингового исследования.
3. Околоплодные воды, пуповина и плацента. Обязательно определяется индекс околоплодных вод, на основании которого можно судить о том, имеют ли место многоводие или маловодие, если да, то умеренное или выраженное. Индекс зависит от того, на каком сроке делают второе узи при беременности, нормы его меняются от недели к неделе. Врач также исследует структуру плаценты, ее толщину. И на основании полученных измерений и других признаков ставит степень зрелости плаценты. Если она значительно больше нормы для данного срока беременности, говорят о ее преждевременном созревании. А это в тяжелых случаях может привести к кислородному голоданию плода и сложностям в получении им питательных веществ. Кроме того, определяется насколько высоко плацента расположена от внутреннего зева матки, нет ли ее частичного или полного предлежания
Частичное предлежание плаценты — то, на что врач обращает внимание. Однако при такой патологии есть большая вероятность благоприятного исхода, так как «детское место» с увеличением срока беременности мигрирует, поднимается выше в матке
Полное же предлежание — это большой риск отслойки плаценты, а значит, сильнейшего кровотечения и гибели ребенка. Такую беременную тщательно наблюдают и родоразрешают путем кесарева сечения. При полном предлежании плацента никогда не мигрирует на безопасный уровень. Пуповину исследуют на наличие в ней сосудов. В норме их 3. Но у некоторых женщин 2. Это может быть маркером хромосомной патологии или индивидуальной особенностью, не несущей вреда.
Кроме того, врач измеряет длину шейки матки. Если она менее 3 см — существует угроза преждевременных родов. Женщине могут рекомендовать наложить на шейку матки швы или носить кольцо-пессарий. Это не позволит ей дальше укорачиваться и раскрываться. Следует учитывать тот момент, что точно измерить длину шейки матки можно только при проведении УЗИ с помощью трансвагинального датчика. Тогда как во втором и третьем триместре чаще делают УЗИ абдоминально — водят датчиком по брюшной стенке беременной женщины. Трансвагинально смотрят обычно тех женщин, у которых были в прошлом случаи преждевременных родов по причине несостоятельности шейки матки.
Нередко врачи в своем заключении также пишут про локальный тонус миометрия. Этот показатель не должен вас беспокоить. Это не фактор риска преждевременных родов. а реакция миометрия (мышечного слоя матки) на проведение по брюшной стенке датчиком.
Интересное видео не по теме:
С какой частотой следует проводить ультразвук
По этому вопросу до сих пор не сложилось единого мнения среди врачей. Одна половина считает ультразвук абсолютно безопасной процедурой, которая не оказывает влияния на состояние эмбриона и здоровье будущей матери и не ограничивает количество их проведения.
Другая часть склоняется к тому, что дополнительных осмотров следует избегать. До сих пор не определено отрицательное или положительное влияние ультразвуковых волн на организм человека. Неизвестно, способно ли УЗИ повредить растущие клетки маленького эмбриона, развивающегося в утробе матери.
Некоторые ученые считают, что ультразвук может воздействовать на организм крохотного человечка и вызывать мутации в его развитии. Опыты на животных показали небольшую задержку в развитии и уменьшение функции воспроизведения потомства при частых ультразвуковых процедурах. Но никто и не говорит, что нужно делать УЗИ в период вынашивания плода каждый день или неделю.
Как же определиться беременной женщине? Главная рекомендация — прислушивайтесь к мнению вашего врача. При наличии показаний и возможных угроз стоит незамедлительно проходить обследование. Некоторые проблемы, выявленные в ходе УЗИ, можно своевременно решить.
Организм и самочувствие женщины в период вынашивания ребенка индивидуальны
Не нужно верить в приметы, обращать внимание на других беременных и сравнивать себя с ними. Проходить УЗИ необходимо по назначению врача
Следуйте всем рекомендациям, и вы родите здорового и крепкого малыша!
Третье УЗИ
При нормальном росте плода и отсутствии патологий третье и последнее УЗИ проводится в период с 32 до 36 недели беременности.
На этих сроках исследование делают уже в меньшей степени для установления патологий и по большей части для того, чтобы подготовить женщину к родам.
Хотя при наличии каких-либо проблем с плодом, околоплодными водами или внутренними органами УЗИ, конечно, их отобразит.
Фото:
На последнем сроке с помощью УЗИ можно еще раз измерить плод и оценить, насколько размер соответствует норме, а также отследить его внутренние процессы: нормальное развитие структуры легких, качество кровотока в сосудах, а также в пуповине и матке.
Исследуются и другие процессы плода, а также соответствие норме его внутренних органов.
Последнее УЗИ даст информацию также о такой важной вещи, как положение эмбриона, что, в свою очередь, поможет установить, потребуется ли женщине дополнительное хирургическое вмешательство во время родов, есть ли риск осложнений и т. д. Если на предыдущем УЗИ пол ребенка не удалось установить, то третье исследование обычно показывает его со 100 % вероятностью
Если на предыдущем УЗИ пол ребенка не удалось установить, то третье исследование обычно показывает его со 100 % вероятностью.
Третье УЗИ, как и предыдущие, может быть как обычным (двухмерным), при котором видна только одна сторона тела плода, так и трехмерным и даже четырехмерным.
При 3D-УЗИ волны аппарата имеют не прямое направление, а в несколько сторон, за счет чего и удается получить трехмерное изображение.
Видео:
https://youtube.com/watch?v=9lVYpWxLZCQ
Подобное исследование может помочь, например, в том случае, если на двухмерном изображении не удается увидеть пол ребенка из-за его положения.
4D-УЗИ также дает картинку с нескольких сторон, кроме того, позволяет увидеть движения в реальном времени.
Конечно, далеко не все центры оборудованы подобными аппаратами, к тому же и двухмерное УЗИ дает вполне достоверные результаты о процессах развития эмбриона.
Что оценивают во время второго УЗИ
 Во время второго ультразвукового исследования врач-гинеколог получает возможность выявить количество плодов в полости матки, определить и оценить сокращения сердца ребенка.
Во время второго ультразвукового исследования врач-гинеколог получает возможность выявить количество плодов в полости матки, определить и оценить сокращения сердца ребенка.
Специалист может определить расположение плода в матке, но на таком сроке беременности этот показатель не важен – за оставшиеся 18-20 недель малыш может изменить положение не один десяток раз, поэтому расстраиваться не нужно.
Во время осмотра врач оценивает не только анатомическое строение, но и особенности функционирования внутренних органов плода – почек, мочевого пузыря, пищеварительного тракта, изучить строение головного и спинного мозга.
Особое внимание уделяется количеству околоплодных вод – и маловодие. и многоводие являются яркими маркерами, которые указывают на отклонения в течении беременности
Следующим этапом становится изучение особенностей строения плаценты – врач определяет ее расположение в матке и расстояние до внутреннего маточного зева, оценивает степень ее зрелости, а при необходимости проводит изучение особенностей кровотока (допплерографическое исследование плаценты и сосудов).
После этого оценивают строение пуповины, количество сосудов в ней, их возможные анатомические дефекты – истинные и ложные узлы пуповины.
При оценке плаценты и пуповины врач может обнаружить низкое прикрепление или полное ее предлежание – эти ситуации опасны с точки зрения развития экстренных ситуаций, например, очень сильного кровотечения. остановить которое без оперативного вмешательства невозможно.
Каждая женщина, которая ответственно подходит к своему будущему материнству, не должна пренебрегать рекомендациями своего врача-гинеколога, и обязательно посетить три плановых УЗИ даже при нормальном течении беременности.
При этом нужно помнить о том, что третье УЗИ. проводимое в сроке 30-32 недели. в основном, предназначается для выбора верной тактики родоразрешения.
Особенности УЗИ
На каком сроке проводить процедуру, решается отнюдь не случайно. Более того, подобное плановое УЗИ проводят в этот срок не только в России или ближайших странах, но и по всему миру, и тому есть ряд веских причин.
Во-первых, срок в 22 недели выбран потому, что именно к этому периоду завершается образование внутренних органов плода, за счет чего можно с большой вероятностью оценить существующие или будущие патологии их развития.
Первое УЗИ, когда смотрят факт наличия беременности, а также правильность расположения плода, иногда может не отображать даже грубые пороки в развитии, а некоторые аномалии появляются только через несколько недель, и обнаружить их можно, пройдя повторный скрининг.
Фото:
Срок второго осмотра выбран таким еще и потому, что он последний, когда еще возможно экстренное прерывание беременности в том случае, если врачи решат, что так поступить лучше, например, в случае, если в развитии плода обнаружены не исправляемые аномалии, и ребенок гарантированно родится тяжелобольным или нежизнеспособным.
Существует два серьезных показания, когда требуется медикаментозный выкидыш: это наличие аномалии развития, влекущей серьезные повреждения внутренних органов будущего ребенка и, как следствие, инвалидность, и нехватка конечностей или жизненно важных органов, без которых ребенок не сможет поддерживать свою жизнедеятельность самостоятельно.
УЗИ выполняется с помощью специального датчика, который на время процедуры устанавливается на стенку живота.
В отличие от первой процедуры, ко второму триместру плод уже достаточно велик, чтобы увидеть все нюансы его развития, не прибегая к внутреннему осмотру.
Не требуется на этом сроке и делать искусственное наполнение мочевого пузыря, поскольку во время второго триместра проводником для ультразвука будет естественная среда – околоплодные воды.
Фото:
Расшифровка УЗИ
 На руки после УЗИ вы получите протокол исследования, главной частью которого является состояние вашего ребенка. Вот что можно узнать из данного документа:
На руки после УЗИ вы получите протокол исследования, главной частью которого является состояние вашего ребенка. Вот что можно узнать из данного документа:
- Плод. Количество и его (их) состояние.
- Предлежание – головное, тазовое, поперечное, косое, неустойчивое. До 30 недель предлежание не имеет большого значения, ведь ребенок все время двигается, кувыркается и переворачивается. А вот ближе к 30 неделе ребеночек должен занять головное предлежание для правильных естественных родов. Однако часто ребенок занимает тазовое предлежание, при котором делают обычно кесарево сечение. Хотя всегда есть шанс, что ближе к родам малыш все-таки перевернется.
- Фетометрия плода .
1) Измеряются БПР (BPD) (бипариетальный размер или размер между височными костями), ЛЗР (OFD) (лобно-затылочный размер или расстояние от лба до затылка) и ОГ (HC)(окружность головы), ДЖ (ABD)(диаметр живота) или ОЖ (AC) (окружность живота), ДБ (FML) (длина бедренной кости), PC — размеры сердца и PM – мозжечка, ДГрК (диаметр грудной клетки).
2) Также вносятся данные о предполагаемой массе плода, его росте.
3) Пишется срок, которому соответствуют данные значения, прирост плода с предыдущего УЗИ,
4) обнаружены либо не обнаружены признаки гипотрафии плода.
5) Срок беременности установлен неправильно. У каждой женщины менструальный цикл различен, у кого-то 28 дней, а у кого-то 35. Следовательно, не всегда овуляция произойдет на 14 день цикла.
6) Конституционные особенности строения плода. В фетометрии плода может использоваться погрешность, так как у каждого ребенка может быть индивидуальный ритм его развития (исследуется в динамике), а также учитывается строение организмов родителей.
7) Ребенок развивается скачкообразно. Является нормой в конце 2 начале 3-го триместра беременности.
4. Врожденные пороки развития. Есть / нет
5. Обвитие шеи пуповиной. Это довольно частое явление. Актуально перед родами.
6. ЧСС или частота сердечных сокращений. Норма – 110-180 ударов в минуту. Чем больше срок беременности, тем реже становится сердцебиение малыша (120-160 ударов в минуту)
Расположение плаценты:
- переднее – плацента прикреплена к передней стенке матки
- заднее – плацента прикреплена к задней стенке матки
- предлежание – плацента перекрывает шейку матки. Это состояние является опасным. Женщине нужно как можно меньше двигаться, отменить все поездки.
Из данной статьи мы узнали на каких сроках (19-22 недели беременности) нужно делать второе плановое УЗИ, расшифровали протокол УЗИ, а также определили цели проведения УЗИ на данном сроке беременности.
Важно пройти плановое УЗИ именно в определенные сроки, чтобы исключит пороки развития, при необходимости успеть провести второе УЗИ для изучения результатов в динамике и назначения своевременного лечения. Желаю всем хороших результатов УЗИ! Пусть наши детки будут здоровые!
Желаю всем хороших результатов УЗИ! Пусть наши детки будут здоровые!
Проведение ранних внеплановых УЗИ
На ранних сроках следует проходить УЗИ по предписанию врача-гинеколога, наблюдающего вашу беременность. Показаниями для внепланового осмотра могут стать следующие причины:
- Отклонение размеров матки от норм во время текущего срока беременности.
- Частые или единичные кровянистые выделения в период вынашивания плода.
- Беспокоящие боли и неприятные ощущения внизу живота при возможном оплодотворении яйцеклетки.
- Для определения «замершей» беременности и возможного отторжения плода организмом женщины.
- При беременности способом искусственного оплодотворения проводятся дополнительные процедуры, которые показывают состояние и уровень развития эмбриона.
Важные моменты второго узи
На узи 20 недель беременности видео отчетливо показывает первые движения эмбриона, доктор по желанию родителей может сделать им диск с их малышом в главной роли.
В 20 недель начинается активное развитие эмбриона, у него формируются внутренние органы, закладываются основные параметры костного строения. В этот сроки эмбрион приобрел очертания маленького человечка, у него появились волосики на голове и ноготки на пальчиках. Сердцебиение плода отлично слышно при помощи электронного монитора или слуховой трубки. При узи на 20-21 неделе беременности нормой веса и роста плода считается примерно 250-300 г и 16-18 см.
Начиная с 20 недели, плод активно набирает массу, он может прибавлять в весе до 50 гр в неделю. Все активнее начинают функционировать его внутренние органы, к 22 неделе они полностью сформировались. С 20-23 недели беременности у плода начинается формирование подкожного жира, кожный покров становится менее морщинистый. Также у эмбриона появляются хватательные и сосательные рефлексы. Нервная система в это время развита настолько, что плод может ощущать прикосновение. Ребенок активно перемещается внутри, он может хвататься за пуповину или подносить палец ко рту.
Узи на 22 неделе покажет работу всех внутренних органов плода, можно также наблюдать даже его мимику. На этом сроке эмбрион сформировался до таких размеров, что доктор может рассмотреть не только сами конечности, их размер, но и сосчитать, сколько пальчиков у него на руках и ногах.
В этот момент с большой достоверностью можно установить пол ребенка, по желанию родителей доктор может сообщить им эту новость. При узи 22 недели беременности нормой веса считается около 350 г. и длины от темени до крестца порядка 19 см.
Если по какой-то причине не пройдено узи на 20-22 неделе, 23-24 недели беременности является крайним возможным сроком для вмешательства в развитие плода.
Назначение узи на 25-28 недели беременности является достаточно редким и связано это в основном лишь с явными показаниями: подозрения на замершую беременность, отклонениями в здоровье беременной и другими неблагоприятными обстоятельствами беременности.
На 28 недели беременности узи может назначаться при преждевременных родах для оценки расположения плода, места возможного обвития его пуповиной. Начиная с этого момента, ребенок имеет достаточно шансов выжить при таких родах.
Советуем почитать:Информация про болезненную овуляцию

Комментарии
(0 Комментариев)