Склеротерапия.про
Проявления и признаки
Симптомы при пороках сердца у новорожденных могут значительно различаться в зависимости от конкретных структурных аномалий, при этом общим для всех является:
- недостаточное поступление кислорода (гипоксемия) и питательных веществ к тканям и органам;
- застойная сердечная недостаточность.
Снижение концентрации кислорода в артериальной крови проявляется обычно с самого рождения. При этом кожный покров малыша приобретает цианотичный оттенок, а частота дыхательных движений становится гораздо больше нормы. В связи с изменением уровня метаболизма в крови накапливаются токсичные продукты обмена, имеющие кислую реакцию. Развивается ацидоз, декомпенсация которого может привести к смерти младенца.
 Кожа малыша становится синюшной, особенно в области носогубного треугольника
Кожа малыша становится синюшной, особенно в области носогубного треугольника
В основе этого явления лежит смешение артериальной и венозной крови внутри сердца, в связи с чем, в аорту поступают недостаточно насыщенные кислородом эритроциты. Тот же эффект будет и при сниженном кровотоке по легочному кругу. Сердечные причины цианоза необходимо отличать от респираторных. Для этого проводят различные тесты и исследования.
Застойная сердечная недостаточность проявляется увеличением частоты пульса, одышкой, полнокровием внутренних органов и отеками. В зависимости от выраженности симптомов, выделяют четыре степени этой патологии:
- при первой степени состояние более-менее стабильное, показатели не превышают 120% от нормы и специфического лечения не требуется;
- вторая степень характеризуется нарастанием симптомов, могут появляться проблемы с кормлением и дыханием новорожденного;
- при третьей степени присоединяются неврологические проявления вследствие недостаточного кровоснабжения головного мозга, показатели более чем в 1,5 раза превышают норму;
- четвертая степень – терминальная, при этом часто отмечается угнетение дыхание и сердечной деятельности.
Врожденные пороки сердца у детей нередко осложняются присоединение инфекционных заболеваний (эндокардит, пневмония), анемией и ишемией миокарда.
Причины
Причины данного заболевания пока что находятся в стадии изучения, поэтому врачам не всегда удается выяснить, что его спровоцировало. Но существует ряд факторов, повышающих риск незаращения Боталлова протока:
- рождение ребенка раньше положенного срока (ранее 37 недели);
- вес при рождении менее 2,5 кг, что часто наблюдается у недоношенных детей;
- тяжелая форма асфиксии у новорожденных;
- наследственные изменения структуры или числа хромосом (синдромы Дауна, Патау, Эдвардса);
- внутриутробное заражение краснухой от матери на начальных сроках беременности;
- злоупотребление будущей мамой алкоголем, химические отравления в период вынашивания плода;
- наследственность;
- наличие у матери сахарного диабета, иногда употребление ею некоторых медицинских препаратов.
 Злоупотребление беременной женщиной алкоголем является риском незаращения Боталлова протока
Злоупотребление беременной женщиной алкоголем является риском незаращения Боталлова протока
Медики выделяют и другие факторы, причины развития которых еще до конца не изучены. Так, встречается недоразвитость мышечных стенок сосудов, не способных закрыть проток, или повышенная концентрация в организме ребенка простагландина Е, также препятствующая этому процессу. К тому же ОАП намного чаще наблюдается у девочек.
Особенности болезни
Открытый артериальный проток — это небольшой сосуд, который соединяет легочную артерию с нисходящей аортой. Иначе его еще называют Боталлов проток. Он является природным шунтом и предназначен для снабжения плода кровью, которая обогащена кислородом. И одновременно выступает как защита правого желудочка от перегрузок со сбросом лишней крови. После рождения ребенка, вместе с первым его вдохом, надобность в ОАП отпадает, и он закрывается в течение нескольких часов. Бывают случаи, когда закрытие Боталлового протока длится до пятнадцати дней, но это редкость.
При большом протоке появляются все признаки перегрузки работы сердца, одышка и возрастает количество легочных заболеваний в виде частых простуд, пневмонии и ОРЗ. У новорожденных с величиной протока около 9 миллиметров или больше (это диаметр аорты), сердце занимает почти всю грудную клетку и смещает легкие, мешая их развитию. В таком случае жизнь ребенка возможно спасти, лишь проведя оперативное хирургическое вмешательство.
У недоношенных новорожденных имеют место два сценария развития ситуации с открытым артериальным потоком.
- Если диаметр патологии небольшой и масса тела ребенка составляет более двух килограмм, то случай не экстренный и требует наблюдения. Организм справляется с нагрузкой на сердце и возможно, проток закроется сам.
- Но если новорожденный находится в кувезе и его масса менее одного килограмма — медлить нельзя. В таких случаях существует большая вероятность гемодинамичных нарушений. Риск сопряжен еще и с тем, что такие дети обычно подключены к аппарату искусственного дыхания и их транспортировка к кардиохирургам невозможна. Для проведения операции устранения порока врачи проводят операцию на месте.
У взрослых людей подобный недуг, открытый артериальный проток, как правило, отсутствует. Хирургическое вмешательство по устранению открытого артериального протока проводится еще в детстве.
Схематическое изображение открытого артериального протока
Диагностика открытого артериального протока сердца у детей
Допплерсонография:
Выявление ОАП: непосредственная визуализация, оценка функции миокарда.
Исключение других, в особенности дукгусзависимых, пороков сердца!
Оценка диастолического возврата в систему легочной артерии (ЛА):
- размер левого предсердия: отношение поперечника левого предсердия к поперечнику аорты (LA/Ao) > 1,5 отражает объемную перегрузку левого предсердия.
- Голодиастолический возврат крови в легочную артерию с высокой скоростью потока говорит о низком легочном сосудистом сопротивлении с высоким объемом шунтирования.
- Ранний диастолический возврат крови в легочную артерию с низкой скоростью кровотока говорит в пользу высокого легочного сосудистого сопротивления с низким объемом шунтирования.
Оценка скорости кровотока в артериях почек, кишечника и головного мозга:
- снижение скорости диастолического потока в чревном стволе и почечной артерии (ИС > 0,9).
- Отсутствие диастолического или наличие ретроградного потока являются поздними симптомами!
- В a. cerebri media данные феномены возникают довольно поздно или при очень большом объеме лево-правого шунтирования.
- При оценке должны учитываться гематокрит, артериальное давление и рСO2.
- Динамический контроль помогает принятию правильного решения.
Рентгенография грудной клетки: рентгенологические признаки усиленного легочного кровотока и кардиомегалия. Не являются обязательными признаками для установления диагноза.
Открытое овальное окно это опасно
У большинства новорожденных детей сразу после рождения открытое овальное окно (ООО) продолжает функционировать. К 4-5 суткам оно сохраняется лишь у половины малышей. Далее с каждой последующей неделей и каждым последующим месяцем число детей с открытым овальным окном уменьшается. У большинства детей оно полностью закрывается к возрасту 1-2 лет. Но у некоторых детей ООО сохраняется дольше.
Как правило, открытое овальное окно ничем себя не проявляет клинически. Врач может заподозрить его функционирование по выслушиваемому шуму над областью сердца. Еще чаще открытое овальное окно просто обнаруживается на плановом ультразвуковом исследовании сердца. Жить ООО не мешает и лечить его не нужно. Однако эти дети состоят на учете у кардиолога и регулярно обследуются.
Гемодинамические эффекты
Легкие:
- Повышенный переход жидкости и белка в интерстициальное пространство легких, компенсирующийся вначале активацией лимфодренажа.
- Позже возникает интерстициальный отек легких со снижением их растяжимости → бронхо-легочная дисплазия (БЛД).
Сердце: увеличение сердечного выброса (СВ) за счет рециркуляции крови (в норме 250 мл/кг/мин) -» перегрузка объемом и развитие сердечной недостаточности.
Другие органы: низкий диастолический кровоток, в первую очередь, органов брюшной полости и почек:
- нарушение функции ЖКТ (нарастание «остаточных объемов» в желудке, опасность развития НЭК).
- Почечная недостаточность с олигурией, повышением уровня креатинина (поздний симптом).
- В конце концов, нарушается перфузия головного мозга (опасность перивентрикулярной лейкомаляции, ПВЛ).
Симптомы и признаки открытого артериального протока сердца у детей
Сердечно-сосудистая система:
- Систолический шум в левой подключичной области, вначале непостоянный (возникающий эпизодически, напр., после отсасывания слизи из ВДП).
- Усиленный сердечный толчок.
- Pulsus celer et altus (быстрый, высокий пульс).
- Сниженное диастолическое давление.
- Пульсовое давление > 25 мм рт. ст.
Дыхательная система:
- Лабильное дыхание, колебания рO2 (опросить медсестер).
- Отсутствие динамики либо утяжеление дыхательных нарушений.
Желудочно-кишечный тракт: «остаточный объем» в желудке.
Гепатомегалия: возникает поздно, зачастую после 7—10 дня жизни.
Осторожно: Некротический энтероколит (НЭК) как следствие сниженной перфузии ЖКТ. Функция почек:
Функция почек:
Олигурия или анурия — поздний симптом точный баланс жидкости, уровень мочевины, креатинина, содержание препаратов в крови при проведении антибактериальной терапии.
Внимание: Нормальный объем мочи не всегда означает наличие нормальной функции почек
Гемодинамика при открытом артериальном протоке
Если Боталлов проток продолжает работать через 15 дней после родов, то это считается аномалией. Так как давление в аорте выше, то кровь из нее сбрасывается в легочные сосуды, вызывая переполнение малого круга кровообращения. Нарастает легочная гипертензия, левый, а затем и правый желудочек из-за высокой нагрузки увеличивается и расширяется.
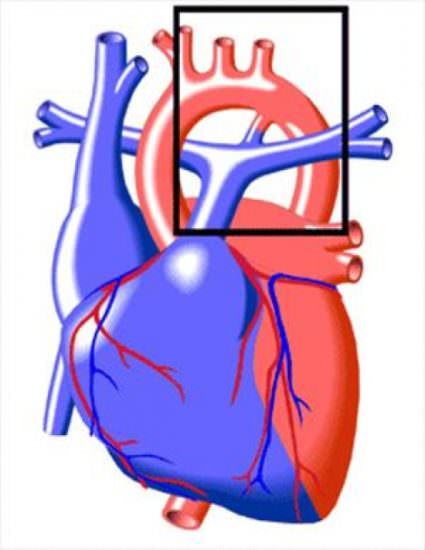
Если проток тонкий и достаточно длинный, угол ответвления от аорты острый, то эти факторы оказывают сопротивление сбросу крови. Со временем он может самостоятельно закрыться. Широкие и короткие сосуды без хирургического лечения остаются открытыми.
Диагностика
Для диагностики врожденных пороков наиболее информативным методом является ЭХО-кардиография. Во время нее можно оценить размеры камер, анатомические особенности строения, сократительную способность миокарда. Дополнительная допплерография позволяет получить данные о направленности потока крови, его турбулентности, степени сброса и выраженности стеноза или недостаточности клапана.
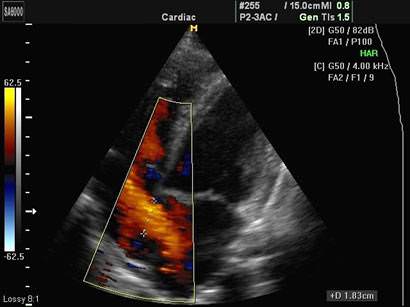 ЭХО-КГ вместе с допплерографией позволяет оценить направленность потоков крови
ЭХО-КГ вместе с допплерографией позволяет оценить направленность потоков крови
Порок сердца у детей иногда удается диагностировать еще внутриутробно. Обычно это является возможным при грубых аномалиях развития. В этих случаях, только что родившемуся ребенку могут провести неотложное оперативное лечение и попытаться спасти ему жизнь.
ЭКГ и рентгенография служат вспомогательными методами исследования и используются чаще для диагностики осложнений. В некоторых случаях, при сомнительных результатах УЗИ, прибегают к проведению магнитно-резонансной томографии.
Современная диагностика
Заподозрить ОАП у детей врач может по наличию патологического диастолосистолического шума в сердце при аускультативном обследовании органа. Подобные звуковые нарушения возникают при разных пороках развития сердечно-сосудистой системы и нуждаются в дополнительной диагностике. С целью обнаружить не закрывшийся Баталов проток специалисты сегодня используют следующие инструментальные методики:
- УЗИ или эхокардиомониторинг сердца позволяет определить наличие того или иного ВПС, а также оценить его размеры, характерные особенности и диагностировать возможное утолщение стенок сердечных камер
- Электрокардиографическое исследование, как правило, не имеет особой информативной ценности в процессе диагностики открытого артериального канала, но с его помощью можно установить наличие гипертрофии левых отделов сердца.
- Транссосудистая катетеризация сердца позволяет определить пороки развития сердца и точно установить локализацию, размеры и особенности этих дефектов.
- Рентгенография органов грудной клетки – устаревший метод определения пороков сердца, что сегодня практически не используется из-за своей низкой информативности и вредоносному влиянию, которое оказывает рентгеновское излучение на растущий организм.
На видео хорошая видимость потока из аорты в систему легочной артерии (красный поток)
Симптомы
У большинства доношенных детей Боталлов проток никак себя не проявляет. Это связано с тем, что лишенная кислорода и обогащенная углекислым газом кровь не попадает в левую часть сердца и аорту. Поэтому ни одна из систем организма не испытывает кислородное голодание. При диаметре ОАП от 4 мм обычно прослушивается только систолический шум. Если же это значение больше 9 мм (для недоношенных – свыше 1,5 мм), становятся заметны следующие симптомы:
- быстрый пульс (от 150 ударов в минуту);
- частое дыхание, нехватка кислорода при активных действиях;
- покашливание, осипший голос;
- быстрая утомляемость, нарушения сна;
- затруднения при кормлении ребенка грудью;
- медленная прибавка в весе;
- частые пневмонии и бронхиты, начиная с раннего возраста;
- отставание в развитии.
Если открытый артериальный проток достаточно широкий, либо он присутствует у недоношенного ребенка, наблюдаются такие признаки:
- значительное увеличение объема сердца;
- усиление и учащение сердечных сокращений (это — тахикардия);
- повышение артериального давления, заметное по пульсации крупных сосудов даже невооруженным глазом;
- явно прослушиваемые шумы в сердце;
- побледнение кожных покровов, вызванное спастическими сокращениями артериол;
- со временем появление возвышения в области грудины.
 Отставание в развитии ребенка — симптом открытого артериального протока
Отставание в развитии ребенка — симптом открытого артериального протока
Родителям следует помнить, что своевременное лечение открытого артериального протока пройдет намного легче, чем попытки все исправить при позднем обнаружении. Если ребенок плохо прибавляет в весе, избегает активных игр, не высыпается, часто подхватывает инфекции дыхательных путей, после физических нагрузок у него замечается посинение кожных покровов на ногах – необходимо пройти обследование у врача.
Лечение
Медикаментозное лечение
- первые двое суток: начальная доза 200 мкг/кг, потом 2 дозы по 100 мкг/кг каждые 12 часов.
- 2-7 сутки: начальная доза 200 мкг/кг, потом 2 дозы по 200 мкг/кг с интервалом в сутки.
- 7-9 сутки: начальная доза 200 мкг/кг, потом 2 дозы по 250 мкг/кг с интервалом в сутки.
Хирургическое лечение ОАП
- Медикаментозное лечение не помогло закрыть проток.
- Заброс крови из аорты в легочную артерию.
- Появились признаки застоя крови и повышения давления в сосудах легких.
- Длительные бронхиты и пневмонии, которые плохо поддаются лечению.
- Нарушения работы сердца – сердечная недостаточность.
- Заброс крови из легочной артерии в аорту, что говорит о тяжелых изменениях в легких, которые не удастся исправить с помощью операции.
- Тяжелые заболевания печени и почек.
- Полностью устраняется причина нарушения кровообращения,
- Сразу после операции становится легче дышать и постепенно восстанавливается работа легких.
- Очень маленький процент смертности и осложнений после операции 0,3-3%.
Примерно в 0,1% случаев через несколько лет аортальный проток может открыться опять. Повторная операция связана с определенным риском из-за образования спаек.
- Эндоваскулярное закрытие артериального протока – малотравматичная операция, не требующая вскрытия грудной клетки. Врач через крупный сосуд ставит в артериальный проток специальное устройство – окклюдер, которое перекрывает ход крови.
- Открытая операция. Врач делает относительно небольшой разрез на грудной клетке и перекрывает дефект. В результате операции прекращается ток крови, а в самом протоке постепенно откладывается соединительная ткань и он зарастает.
- ушитие артериального протока;
- перевязывание протока толстой шелковой нитью;
- пережатие протока специальной клипсой.
Самое эффективное лечение открытого артериального протока – операция, во время которой врач перекрывает ток крови из аорты в легочную артерию.
- Размер протока у доношенных детей больше 9 мм, у недоношенных больше 1,5 мм.
- Заброс крови из аорты в легочную артерию.
- Зависимость новорожденного от аппарата искусственной вентиляции легких, когда ребенок не может дышать самостоятельно.
- Ранние затяжные пневмонии, плохо поддающиеся лечению.
- Проток остается открытым после двух курсов лечения нестероидными противовоспалительными препаратами (Индометацин).
- Признаки нарушения работы легких и сердца из-за заброса дополнительного объема крови в легочные сосуды.
врачи имеют большой опыт в проведении подобных операций, что гарантирует хороший результат;
хирург может устранить дефект любого диаметра;
операция может проводиться при любой ширине сосудов, что особенно важно, когда ребенок родился раньше срока.
- примерно в одном проценте случаев артериальный проток открывается повторно;
- операция является физической травмой и для реабилитации необходимо 2-6 недель;
- во время и после операции могут возникнуть осложнения связанные с кровотечением или воспалением раны.
- Если диаметр протока меньше 3,5 мм, то используют спираль «Gianturco»;
- Если диаметр протока больше то используют окклюдер «Amplatzer».
- Открытый артериальный проток любого размера.
- Заброс крови из аорты в легочную артерию.
- Неэффективность медикаментозного лечения.
- Заброс крови из легочной артерии в аорту.
- Необратимые изменения в легких и сердце.
- Сужение сосудов, по которым должен пройти катетер.
- Сепсис и воспаление сердечной мышцы (миокардит).
- не требует вскрытия грудной клетки;
- быстрое восстановление после процедурыдней;
- минимальный риск развития осложнений.
- не проводится, если есть воспалительный процесс или тромбы в сердце;
- не эффективно если проток расположен не типично;
- не улучшит состояние, если давление в сосудах легких настолько высокое, что начался заброс крови из легочной артерии в аорту (третья степень легочной гипертензии);
- диаметр бедерной артерии должен быть больше 2 мм.
- За несколько дней до процедуры потребуется сделать УЗИ сердца кардиограмму и сдать анализы, чтобы удостовериться, что нет никакого воспалительного процесса, который может вызвать осложнения.
Причины развития открытого артериального протока
Чаще всего открытый проток бывает у недоношенных младенцев. Это возникает из-за нарушений дыхания, удушья в период родов, устойчивого смещения реакции крови в кислую сторону, длительного введения кислорода и инфузионных растворов.
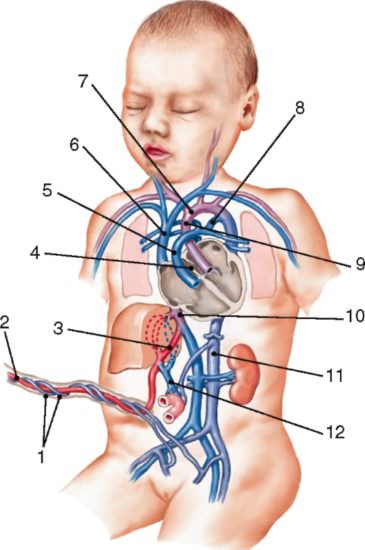 Схема циркуляция крови плода: 1 — пупочные артерии; 2 — пупочная вена; 3 — венозный проток; 4 — овальное отверстие; 5 — легочный ствол; 6 — верхняя полая вена; 7 — дуга аорты; 8 — артериальный (Боталлов) проток; 9 — восходящая часть аорты; 10 — нижняя полая вена; 11 — нисходящая часть аорты; 12 — воротная вена
Схема циркуляция крови плода: 1 — пупочные артерии; 2 — пупочная вена; 3 — венозный проток; 4 — овальное отверстие; 5 — легочный ствол; 6 — верхняя полая вена; 7 — дуга аорты; 8 — артериальный (Боталлов) проток; 9 — восходящая часть аорты; 10 — нижняя полая вена; 11 — нисходящая часть аорты; 12 — воротная вена
Доношенные дети страдают такой патологией, как правило, в районах высокогорья. Порок может передаваться по наследству или возникнуть после краснухи, которую беременная женщина перенесла в первом триместре.
Осложнения
Даже не имеющий явных симптомов, Боталлов проток опасен возможными осложнениями, такими, как:
 Для диагностики Боталлова протока врач проводит рентген груди у ребенка
Для диагностики Боталлова протока врач проводит рентген груди у ребенка
- Затяжной септический эндокардит. Это инфекция, поражающая клапаны сердца. У трети пациентов такое заканчивается сердечной или почечной недостаточностью, поэтому имеет не очень благоприятный прогноз.
- Гидростатический отек легких, сопровождаемый сердечной недостаточностью. Риску возникновения данного осложнения подвергаются пациенты с большим диаметром ОАП, не прошедшие курс терапии. Это серьезная патология, нередко приводящая к летальному исходу.
- Инфаркт миокарда. При этом происходят патологические изменения в тканях сердечной мышцы, к чему приводит недостаточность их кровоснабжения.
- Аневризма аорты. Ее могут спровоцировать как анатомические особенности, так и другие осложнения незаращения Боталлова протока. Аневризма со временем нередко заканчивается разрывом аорты и смертью пациента.
Сердечные болезни у детей в наше время -явление частое, важно быть готовым из них, например кардиопатии
Чем грозит белый порок сердца
При отсутствии правильного лечения у младенца, помимо него, могут возникнуть следующие осложнения:
- бактериальный эндокардит;
- инфаркт миокарда;
- отек легких;
- разрыв аорты;
- легочная гипертензия;
- сердечная недостаточность;
- ишемия мозга и кровоизлияния.
ОАП лечится. Главное – вовремя его обнаружить. Родителям необходимо внимательно следить за состоянием малыша, и при появлении у него любых симптомов, указывающих на развитие патологии, обращаться к врачу.
ВНИМАНИЕ! Вся информация на сайте является популярно-ознакомительной и не претендует на 100% достоверность. Не нужно заниматься самолечением!
Методы лечения
В зависимости от возраста пациента, выраженности симптомов, размера протока и наличия иных патологий врач может выбрать один из следующих методов лечения:
- Медикаментозное. Используется при выявлении порока у младенцев, которым нет еще и года. Малышам при отсутствии ярко выраженных проявлений патологии прописываются противовоспалительные средства (например, Индомецатин). Они блокируют вещества, не дающие сформироваться стягу естественным путем. Помимо них, могут назначаться сердечные гликозиды, а также диуретики, необходимые для уменьшения нагрузки на сердце грудничка; антибиотики и мочегонные средства.
- Катеризация. Метод заключается в ведение в крупную артерию катетера и его подведение к баталлову протоку. После чего внутри ОАП устанавливается аппарат, перерывающий ток крови. Данная процедура абсолютна безопасна. Проводить ее можно как взрослым, так и детям, если им уже исполнился 1 годик.
- Перевязывание протока посредством пережатия сосуда при помощи специальной клипсы либо ушивания протока. Хирургическое вмешательство разрешается проводить малышам уже с 2 лет.
Операция, как правило, всегда дает хороший результат
Диагностика
А. Эхокардиография. Двумерная эхокардиография и сочетании с допплеровским УЗИ на сегодняшний день является наиболее чувствительным методом диагностики ОАП. Проток и направление кровотока возможно непосредственно визуализировать. Кроме того, эхокардиография позволяет оценить вторичные эффекты ОАП (например, размеры левого предсердия и желудочка) и сократимость. Эхокардиография также позволяет исключить альтернативные или дополнительные кардиальные диагнозы.
Б. Рентгенологические исследования. При рентгенографии органов грудной клетки, выполненной в первые дни жизни, особых проявлений ОАП может не быть, особенно если ОАП имеет место на фоне уже существующего РДС. Позже на рентгенограмме, выполненной в динамике, выявляют: увеличение левого желудочка и левого предсердия, степень которого зависит от величины их объемной перегрузки; увеличение ствола легочной артерии; усиление легочного сосудистого рисунка; в отличие от дефектов межпредсердной и межжелудочковой перегородок — расширение дуги аорты. Кардиомегалия и отек легких, как правило, являются поздними признаками ОАП. Увеличение количества жидкости в легких у ребенка с ранее стабильным дыхательным статусом должно навести неонатолога на возможное наличие у новорожденного ОАП.
яХЛОРНЛШ ОПХГМЮЙХ
йКХМХВЕЯЙЮЪ ЙЮПРХМЮ Х ДХЮЦМНЯРХЙЮ фЮКНАШ: АШЯРПЮЪ СРНЛКЪЕЛНЯРЭ, НДШЬЙЮ, НЫСЫЕМХЕ ОЕПЕАНЕБ Б ПЮАНРЕ ЯЕПДЖЮ, ВЮЯРШЕ ХМТЕЙЖХХ, ОЮПЮДНЙЯЮКЭМШЕ ЩЛАНКХХ.
нАЗЕЙРХБМНЕ НАЯКЕДНБЮМХЕ • нРЯРЮБЮМХЕ Б ТХГХВЕЯЙНЛ ПЮГБХРХХ • аКЕДМНЯРЭ ЙНФМШУ ОНЙПНБНБ, МЕОНЯРНЪММШИ ЖХЮМНГ ОПХ ЙПХЙЕ, МЮРСФХБЮМХХ • яХЛОРНЛШ «АЮПЮАЮММШУ ОЮКНВЕЙ» Х «ВЮЯНБШУ ЯР╦ЙНК» • яРНИЙХИ ЖХЮМНГ ОПХ ЯАПНЯЕ ЙПНБХ ЯОПЮБЮ МЮКЕБН • «яЕПДЕВМШИ ЦНПА», СЯХКЕММШИ БЕПУСЬЕВМШИ РНКВНЙ, ЯХЯРНКХВЕЯЙНЕ ДПНФЮМХЕ Я ЛЮЙЯХЛСЛНЛ БН БРНПНЛ ЛЕФП╦АЕПМНЛ ОПНЛЕФСРЙЕ ЯКЕБЮ НР ЦПСДХМШ • цПЮМХЖШ ЯЕПДЖЮ ПЮЯЬХПЕМШ БКЕБН Х БОПЮБН • яМХФЕМХЕ ДХЮЯРНКХВЕЯЙНЦН Х ОНБШЬЕМХЕ ОСКЭЯНБНЦН юд, СЯХКЕМХЕ БЕПУСЬЕВМНЦН РНКВЙЮ, СЯХКЕМХЕ НАНХУ РНМНБ ЯЕПДЖЮ (ЦПНЛЙНЯРЭ II РНМЮ МЮД кю ЙНППЕКХПСЕР ЯН ЯРЕОЕМЭЧ БШПЮФЕММНЯРХ К╦ЦНВМНИ ЦХОЕПРЕМГХХ) • цПСАШИ ЛЮЬХММШИ ЯХЯРНКНДХЮЯРНКХВЕЯЙХИ ЬСЛ БН II ЛЕФПЕАЕПЭЕ ЯКЕБЮ НР ЦПСДХМШ, ХППЮДХХПСЧЫХИ Б ЛЕФКНОЮРНВМНЕ ОПНЯРПЮМЯРБН Х МЮ ЛЮЦХЯРПЮКЭМШЕ ЯНЯСДШ • оН ЛЕПЕ ОПНЦПЕЯЯХПНБЮМХЪ К╦ЦНВМНИ ЦХОЕПРЕМГХХ Х ЯМХФЕМХХ ЯАПНЯЮ ЯКЕБЮ МЮОПЮБН ЬСЛ НЯКЮАЕБЮЕР Х СЙНПЮВХБЮЕРЯЪ БОКНРЭ ДН ОНКМНЦН ХЯВЕГМНБЕМХЪ (Б ЩРНИ ЯРЮДХХ ЛНФЕР ОНЪБКЪРЭЯЪ ДХЮЯРНКХВЕЯЙХИ ЬСЛ цПЩЛЮ яРХККЮ, БНГМХЙЮЧЫХИ ХГ – ГЮ НРМНЯХРЕКЭМНИ МЕДНЯРЮРНВМНЯРХ ЙКЮОЮМЮ кю) Я ОНЯКЕДСЧЫХЛ ОНБРНПМШЛ МЮПЮЯРЮМХЕЛ ОПХ БНГМХЙМНБЕМХХ ЯАПНЯЮ ЯОПЮБЮ МЮКЕБН • хМНЦДЮ МЮД БЕПУСЬЙНИ ЯЕПДЖЮ — ЬСЛ НРМНЯХРЕКЭМНЦН ЯРЕМНГЮ ХКХ МЕДНЯРЮРНВМНЯРХ ЛХРПЮКЭМНЦН ЙКЮОЮМЮ. хМЯРПСЛЕМРЮКЭМЮЪ ДХЮЦМНЯРХЙЮ • щйц: ОПХГМЮЙХ ЦХОЕПРПНТХХ Х ОЕПЕЦПСГЙХ ОПЮБШУ, Ю ГЮРЕЛ Х КЕБШУ НРДЕКНБ ЯЕПДЖЮ; ПЕДЙН — АКНЙЮДЮ МНФЕЙ ОСВЙЮ уХЯЮ. • пЕМРЦЕМНКНЦХВЕЯЙНЕ ХЯЯКЕДНБЮМХЕ НПЦЮМНБ ЦПСДМНИ ЙКЕРЙХ. бШАСУЮМХЕ ДСЦ кю, ОПЮБНЦН Х КЕБНЦН ФЕКСДНВЙНБ. нАНЦЮЫЕМХЕ К╦ЦНВМНЦН ПХЯСМЙЮ, ПЮЯЬХПЕМХЕ Х МЕЯРПСЙРСПМНЯРЭ ЙНПМЕИ К╦ЦЙХУ. пЮЯЬХПЕМХЕ БНЯУНДЪЫЕИ ВЮЯРХ ЮНПРШ. с БГПНЯКШУ НРМНЯХРЕКЭМН ПЕДЙН ЛНФЕР БХГСЮКХГХПНБЮРЭЯЪ НАШГБЕЯРБК╦ММШИ нюо. • щУНйц. цХОЕПРПНТХЪ Х ДХКЮРЮЖХЪ ОПЮБНЦН Х КЕБНЦН ФЕКСДНВЙНБ. бХГСЮКХГЮЖХЪ нюо, НОПЕДЕКЕМХЕ ЕЦН ТНПЛШ, ДКХМШ Х БМСРПЕММХУ ДХЮЛЕРПНБ (ДКЪ НЖЕМЙХ ОПНЦМНГЮ Х ОНДАНПЮ ПЮГЛЕПНБ ЩМДНБЮЯЙСКЪПМНЦН НЙЙКЧГХПСЧЫЕЦН СЯРПНИЯРБЮ). б ДНООКЕПНБЯЙНЛ ПЕФХЛЕ БШЪБКЪЧР ЯОЕЖХТХВЕЯЙСЧ ТНПЛС ЯДБХЦЮ ДНООКЕПНБЯЙНЦН ЯОЕЙРПЮ ВЮЯРНР Б кю, НОПЕДЕКЪЧР ЯРЕОЕМЭ ЯАПНЯЮ Х НРМНЬЕМХЕ К╦ЦНВМНЦН ЙПНБНРНЙЮ Й ЯХЯРЕЛМНЛС (Qp/Qs). • йЮРЕРЕПХГЮЖХЪ КЕБШУ Х ОПЮБШУ НРДЕКНБ ЯЕПДЖЮ. яХЛОРНЛ АСЙБШ — ОПНБЕДЕМХЕ ЙЮРЕРЕПЮ ХГ кю ВЕПЕГ нюо Б МХЯУНДЪЫСЧ ЮНПРС. оНБШЬЕМХЕ НЙЯХЦЕМЮЖХХ ЙПНБХ Б кю ОН ЯПЮБМЕМХЧ Я ОПЮБШЛ ФЕКСДНВЙНЛ АНКЕЕ ВЕЛ МЮ 2 НАЗ╦ЛМШУ ОПНЖЕМРЮ. оПНБНДЪР ОПНАШ Я ЮЛХМНТХККХМНЛ Х ХМЦЮКЪЖХЕИ ЙХЯКНПНДЮ ДКЪ НОПЕДЕКЕМХЪ ОПНЦМНГЮ Б НРМНЬЕМХХ НАПЮРХЛНЯРХ К╦ЦНВМНИ ЦХОЕПРЕМГХХ. • бНЯУНДЪЫЮЪ ЮНПРНЦПЮТХЪ. оНЯРСОКЕМХЕ ЙНМРПЮЯРМНЦН БЕЫЕЯРБЮ ХГ БНЯУНДЪЫЕИ ЮНПРШ Б кю. дХЮЦМНЯРХЙЮ ЯНОСРЯРБСЧЫЕИ ЙНЮПЙРЮЖХХ ЮНПРШ.
лЕДХЙЮЛЕМРНГМЮЪ РЕПЮОХЪ. дН ГЮЙПШРХЪ нюо МЕНАУНДХЛН ОПНБЕДЕМХЕ ОПНТХКЮЙРХЙХ АЮЙРЕПХЮКЭМНЦН ЩМДНЙЮПДХРЮ. оПХЛЕМЕМХЕ ХМДНЛЕРЮЖХМЮ ОНЙЮГЮМН ОПХ СГЙХУ нюо, БШЪБКЕММШУ Б ОЕПХНД МНБНПНФД╦ММНЯРХ, Х ОПНРХБНОНЙЮГЮМН ОПХ ОНВЕВМНИ МЕДНЯРЮРНВМНЯРХ. пЕЙНЛЕМДНБЮМН БМСРПХБЕММНЕ ББЕДЕМХЕ ХМДНЛЕРЮЖХМЮ: • ЛЕМЕЕ 2 ЯСР: МЮВЮКЭМЮЪ ДНГЮ 200 ЛЙЦ/ЙЦ; ГЮРЕЛ 2 ДНГШ ОН 100 ЛЙЦ/ЙЦ Я ХМРЕПБЮКНЛ 12–24 В; • 2–7 ЯСР: МЮВЮКЭМЮЪ ДНГЮ 200 ЛЙЦ/ЙЦ; ГЮРЕЛ 2 ДНГШ ОН 200 ЛЙЦ/ЙЦ Я ХМРЕПБЮКНЛ 12–24 В; • АНКЕЕ 7 ЯСР: МЮВЮКЭМЮЪ ДНГЮ 200 ЛЙЦ/ЙЦ; ГЮРЕЛ 2 ДНГШ ОН 250 ЛЙЦ/ЙЦ Я ХМРЕПБЮКНЛ 12–24 В.
Профилактика данного врожденного порока сердца
- Профилактика со стороны матери подразумевает лечение экстрагенитальной патологии, до беременности отказаться от алкогольсодержащих напитков и курения, регулярно посещать акушера-гинеколога и выполнять все его рекомендации.
- Сбалансированное питание, сделать прививку от краснухи, исключить воздействие ионизирующего излучения, гамма-излучения и другого, исключить контакт с вредными веществами фенолами, нитратами, часто гулять на свежем воздухе, выявление наследственной отягощенности, избегать стрессовые ситуации.
- В итоге открытый артериальный проток (Боталлов) – это временный шунт, который в норме должен закрыться в первые двенадцать или пятнадцать часов, по некоторым причинам он может не закрываться до трех месяцев, преобразуясь в соединительную ткань.
- Оновоположником является итальянский врач Леонардо Боталло, но известия были и ранее в 1564 году описал врожденный порог Аранци, распространенность незаращения протока составляет около двадцати процентов, по некоторым данным еще меньше, среди всех новорожденных.
- Согласно данным, АОП является одним из наиболее благоприятных по течению, врожденных порогов сердца, из симптомов: при небольшой дилатации протока симптомы могут отсутствовать, могут быть цианоз, бледность кожи, частое сердцебиение, дыхание, плаксивость, одышка (экспираторная, инсприраторная или смешанная), уменьшение веса, слабость, усталость.
- Диагноз выставляется на анализе жалоб, истории жизни, лабораторно – инструментальных методов обследования (ОАК, ОАМ, биохимический анализ крови, косвенно- электрокардиография, золотым стандартом и наиболее достоверной диагностики следует отдать предпочтение доплерометрии, эхокардиографии и рентгеноконтрасным методам исследования), данных физикальных методов обследования (осмотр, пальпация, перкуссия, аускультация).
- Из причин – это экстрагенитальные патологии у матери, вредные привычки, генетические заболевания обмена веществ, геномные мутации (фенилкетонурия), воздействие мутагенов на организм матери и плода (химические, биологические, физические), которые могут привести к структурным перестройкам в молекулах ДНК, также развитие гипоксии плода во время беременности.
- Из методов лечения медикаментозные методы лечения применяют при маловыраженной симптоматики, используется вещества НПВС (нестероидные противовоспалительные препараты), диуретики, мочегонные. Оперативное вмешательство используют при неэффективной консервативной терапии, при развитии осложнений и возникновении сердечной недостаточности, суть которой заключается в удалении протока зашивании стенки артерий.
- Из осложнений – это легочная гипертензия, в следствии ее сердечная недостаточность, дистрофические изменения в легочной ткани, сердечные аритмии, эндокардит, эндомиокардит, аневризма протока, развитие инфекционных осложнений, пневмония, бронхит.
- Из профилактики следует отметить, что специфической профилактики не существует, но если со стороны матери своевременно обращаться к врачу акушеру-гинекологу, раньше встать на учет, избегать различные мутагены, правильно питаться, находиться на свежем воздухе, своевременно лечить экстрагенитальные патологии, сделать прививку от вируса краснухи, то можно избежать возникновения данной патологии у ребенка.
- Дифференциальную диагностику следует проводить с другими врожденными аномалиями сердца, например такой дефект, как межжелудочковой перегородки.
С чем связано возникновение патологии
Почему артериальный проток не закрывается точно неизвестно, однако учеными были предложены возможные причины того, почему так происходит:
- преждевременные роды;
- перенесение женщиной краснухи, гриппа, герпеса, энтеровируса, паротита, вируса Коксаки или ЦМВ во время беременности;
- использование ею медицинских препаратов, оказывающих негативное воздействие на плод;
- присутствие у нее сахарного диабета либо гипотиреоза;
- употребление алкогольных напитков, наркотиков будущей мамочкой;
- радиационное воздействие на нее;
- малый вес младенца (менее 2 с половиной килограммов);
- генетическая предрасположенность;
- хромосомные аномалии. Например, синдром Эвардса, Дауна или Шерешевского-Тернера;
- наличие других ВПС;
- кислородное голодание.
Предполагается, что ОАП может возникнуть, если у женщины был сильный токсикоз и другие осложнения во время беременности
Диагностика
Изначально врач прослушивает сердце при помощи стетоскопа. Если обнаруживаются патологические шумы, ребенка направляют на дополнительное обследование:
- Рентген области грудины. Этим методом можно обнаружить физические изменения сердечной мышцы (увеличение правой ее части), отходящей от желудочка артерии и легочных сосудов, в которые она переходит.
- Ангиография. Контрастная рентгенограмма кровеносной системы, позволяющая точно определить направление движения крови. В данном случае медиков интересует степень наполнения легочной артерии из левого желудочка.
- Фонокардиограмма. Запись вибраций и звуков, сопровождающих работу сердца и кровеносных сосудов. Она позволяет оценить общую эффективность их функционирования и выявить различные шумы.
- Эхокардиография. Диагностика сердечной мышцы при помощи ультразвука, визуально отображающая Боталлов проток. Этим методом можно точно определить его диаметр, а также измерить объем протекающей через него крови (для этого дополнительно используют допплерографию).
- Катетеризация сердца. Устанавливает наличие избыточного давления и концентрацию кислорода в крови, проходящей через правую часть сердца. В некоторых случаях катетеризация используется и для лечения ОАП.
Клиническая картина у доношенных
Диагноз открытого артериального протока проще поставить у доношенных и детей старше I года, чем у недоношенных грудных детей. У детей грудного возраста и старше кровь постоянно течет из аорты в легочный ствол через артериальный проток, при этом слышен постоянный, рокочущий, машинный шум, обычно с позднесистолическим усилением (см. рис.). 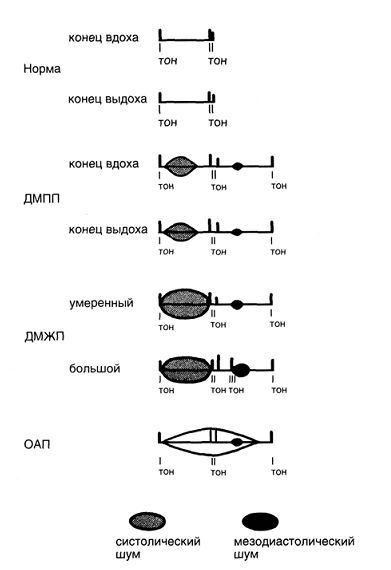
Рисунок 1. Аускультативные признаки дефекта межпредсердной перегородки (ДМПП), дефекта межжелудочковой перегородки (ДМЖП) и открытого артериального протока (ОАП). При открытом артериальном протоке шум начинается сразу после I тона, постоянный (то есть переходит из систолы в диастолу), достигает максимума ко II тону, а в диастолу постепенно исчезает.Лучше всего он слышен в левой подключичной ямке. Если сброс крови незначителен, шум может быть единственным его проявлением. При большом сбросе крови слева направо возрастает выброс левого желудочка и его ударный объем, что проявляется скорым пульсом и усиленным верхушечным толчком. Диастолическая утечка через аортолегочное сообщение и обычно возникающая периферическая вазодилатация приводят к снижению диастолического АД и скачущему пульсу. Увеличение левых отделов сердца из-за нагрузки объемом выявляется при рентгенографии и ЭКГ. Из-за высокого выброса левого желудочка расширяется аорта. Усиленный легочный рисунок при рентгенографии отражает повышенный легочный кровоток. При легочной гипертензии появляются симптомы перегрузки давлением правого желудочка — сердечный толчок снизу у левого края грудины и громкий легочный компонент II тона.

Комментарии
(0 Комментариев)