Другие атопические дерматиты
Рекомендации код
- Соблюдать гипоаллергенную диету (исключение алиментарных триггеров).
- Поддерживать в помещении температуру воздуха не выше +23 °C и относительную влажность не менее 60 %.
- Удалить источники пыли из комнаты больного (ковры, книги), минимум мебели. Ежедневная влажная уборка.
- Заменить перьевые, пуховые подушки и шерстяные одеяла на синтетические.
- Удалить очаги возможного образования плесени (швы в ванной, линолеум, обои).
- Удалить всех домашних животных (при невозможности — мыть животных еженедельно), удалить растения. Уничтожить насекомых (моль, тараканы).
- Ограничить или полностью прекратить использование различных раздражающих средств (стиральные порошки, синтетические моющие средства, растворители, клеи, лаки, краски и т. п.).
- Прекратить носить одежду из шерсти и синтетических материалов (или носить её только поверх хлопчатобумажной).
- Не принимать апи- и фитопрепараты.
- Ограничить интенсивные и чрезмерные физические нагрузки.
- Стараться не нервничать, нивелировать стрессовые ситуации.
- Не расчёсывать и не растирать кожу (у маленьких детей полный запрет расчёсывания может привести к психическим травмам).
- Применять для купания слабощелочное или индифферентное мыло (ланолиновое, детское) и высококачественные шампуни, не содержащие искусственных красителей, отдушек и консервантов.
- Использовать при купании мягкие мочалки из ткани.
- Использовать после ванны или душа смягчающий увлажняющий нейтральный крем для кожи (желательно с керамидами).
- Использовать гипоаллергенную косметику (подбор осуществляется только с дерматологом).
Эпидемиология код
Распространённость АтД среди развитых стран 10-20 %. Манифестация симптомов АтД у детей отмечается в возрасте 6 месяцев в 60 % случаев, до 1 года в 75 %, до 7 лет в 80-90 %. В течение последних десятилетий наблюдается существенный рост заболеваемости АтД, усложняется его течение, отягощается исход. В XX веке была подтверждена связь АтД, поллиноза и бронхиальной астмы, которую обозначили термином «атопическая триада».. Сочетание АтД с бронхиальной астмой наблюдается в 34 % случаев, с аллергическим ринитом — в 25 %, с поллинозом — в 8 %. АтД может быть дебютом «аллергического марша», когда в дальнейшем у таких пациентов формируются другие атопические заболевания: пищевая аллергия, бронхиальная астма, аллергический ринит. АтД, связанный с пищевой аллергией, ускоряет прогрессирование «аллергического марша».
Причины
Факторов, способных спровоцировать такой недуг, довольно много. Основной причиной считаются постоянные аллергические реакции. Порой человек просто не обращает внимания на то, что у него присутствует аллергия на что-либо.
Заболевание вызвано контактом кожи с аллергеном. В числе таких раздражителей могут выступать:
- химические вещества;
- красящие вещества;
- бытовая химия;
- некоторые продукты питания;
- медикаментозные средства;
- парфюмерия;
- косметические средства;
- некоторые материалы, в том числе и строительные.
Кожа при этом заболевании остро реагирует на контакт с раздражителем, в результате появляется характерная сыпь. Болезни в равной степени подвержены все люди, независимо от возраста и половой принадлежности.
Развитие экземы происходит из-за различных факторов, воздействующих на организм комплексно.
Этиология неизвестна.
Патогенез: поливалентная (реже моновалентная) сенсибилизация кожи, в результате которой она неадекватно реагирует на различные экзогенные и эндогенные воздействия.
В детском возрасте экзема патогенетически связана с экссудативным диатезом.
Симптоматика
В зависимости от стадии и формы аллергические дерматиты могут проявляться по-разному.
- Контактный дерматит проявляется местно. Поскольку эта форма заболевания является ответом на конкретный аллерген, заболевание проявляется в месте контакта в виде покраснения кожи, сыпи, папул, пузырьков. Полностью исчезает после устранения причины. Для ускорения лечения в домашних условиях можно использовать цинковые мази и кремы. Из истории МКБ-10 известно, что для проявления болезни важную роль играет концентрация аллергена и время его воздействия. При повторном соприкосновении с раздражителем достаточно самой малой дозы для появления первых симптомов. В данном случае лечить аллергический дерматит медикаментозно придется в обязательном порядке.
- Токсидермия проявляется в виде сплошных кожных высыпаний. Сыпь распространяется быстрыми темпами, захватывая новые участки кожи. Возникает в виде папул, сопровождается сильным зудом и легким жжением. Из историй болезни известно, что аллергический дерматит такого типа может сопровождаться общим недомоганием у детей и взрослых (ознобом, повышением температуры, помутнением сознания). Обычно полиморфизм (то есть возникновение многих симптомов одновременно) является признаком наличия другого внутреннего заболевания. Поэтому токсидермия исключает лечение в домашних условиях даже взрослых пациентов. Для устранения сыпи и снятия зуда можно использовать цинковые мази и кремы. Однако комплексно лечить болезнь следует в медицинских учреждениях.
- Атопический дерматит проявляется зудящими мокрыми кожными высыпаниями. Аллергические реакции имеют хроническое течение с симметричным расположением сыпи. Кожные высыпания можно мазать кремами с содержанием цинка. Однако лечение аллергического дерматита этого типа требует дополнительных мер. Атопическая форма протекает в виде острого внутреннего воспаления внешних покровов дыхательных путей, может развиваться на фоне респираторных и желудочно-кишечных заболеваний. Лечить аллергические высыпания мазями можно в домашних условиях. Дополнительно потребуется лечение респираторных расстройств и болезней ЖКТ.
- Фиксированная эритема проявляется четко очерченными пурпурными пятнами. Чтобы вылечить эту форму заболевания, недостаточно мазать местные раздражения кожи специальными кремами. Сначала требуется устранить сульфаниламидные препараты из курса лечения.
Симптомы признаки
Реакция кожи на раздражитель проявляется сыпью. В зависимости от вида заболевания и длительности контакта с аллергеном, сыпь может быть как умеренно выраженной, так и обширной, поражающей большие участки кожи.
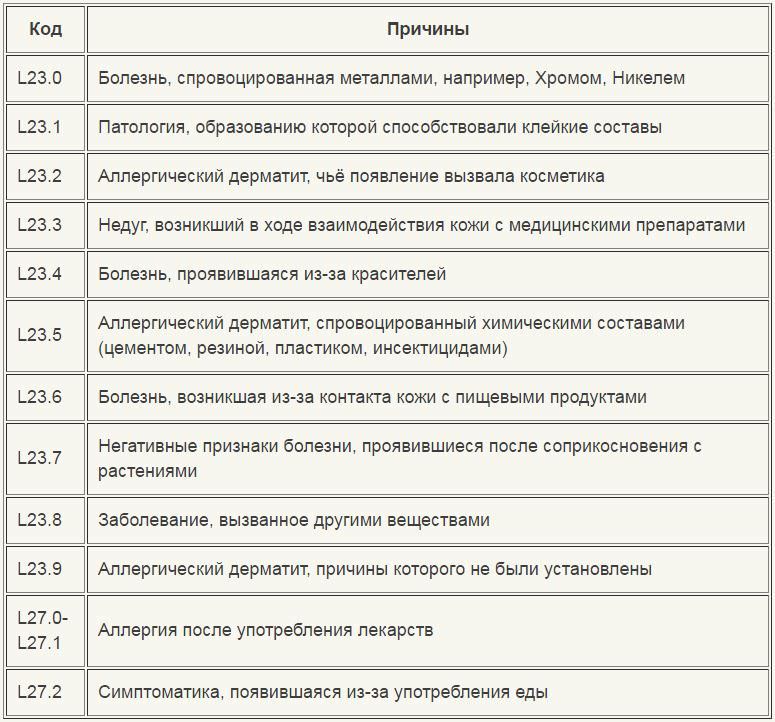
Легкая форма характеризуется образованием небольших островков пузырьковой сыпи. Пузырьки окрашены в розовый цвет, однако кожа между ними не воспалена.
При эритеме наблюдается появление красноватой кольцеобразной сыпи. Центр кольца обычно не отличается от здоровой кожи, пятно ярко очерчено, границы пятна отекают.
Симптомы микробной экземы
Различают несколько форм микробной экземы:
Нуммулярная (монетообразная) экзема.
https://youtube.com/watch?v=4UVD806WOS8
5 Классификация
Единой классификации экземы в настоящее время не существует. Выделяют следующие клинические формы, каждая из которых может протекать остро, подостро или хронически:
- Экзема истинная:
- идиопатическая;
- дисгидротическая;
- пруригинозная;
- роговая (тилотическая).
- Экзема микробная:
- нумулярная;
- паратравматическая;
- микотическая;
- интертригинозная;
- варикозная;
- сикозиформная;
- экзема сосков и околососкового кружка молочной железы женщин.
- Экзема себорейная.
- Экзема детская.
- Экзема профессиональная.
В международном классификаторе болезней заболевание классифицируется как экземы и кожные аллергические реакции, вызванные контактом с раздражителем. Аллергия при дерматите по МКБ-10 имеет код L23. В зависимости от типа раздражителя, спровоцировавшего токсико-аллергический дерматит, МКБ-10 присваивает ему код в диапазоне L20-L30.
Так, дерматит неясной этиологии, причины которого выявить не удается, обозначаются кодом по МКБ-10 L23.9.
Различают несколько видов контактного дерматита, в зависимости от типа раздражителя:
- контактный;
- тосико-аллергический;
- атопический;
- эритема.
У детей часто встречается перианальный дерматит, который по МКБ-10 относится к другим видам кожных аллергических реакций. Для перианального раздражения кожи характерно образование сыпи и зуда в области ануса. Часто такая форма появляется в ответ на пренебрежение правилами гигиены.
Контактная форма аллергической кожной реакции развивается непосредственно при физическом контакте с аллергеном.
Токсико-аллергическая форма болезни появляется при сильных отравлениях и в случае, когда аллерген попадает в дыхательные пути пациента.
https://youtube.com/watch?v=l_uuJLthGfM
— Острая экзема (мокнущая экзема);— Подострая экзема;— Хроническая экзема (сухая экзема).
Критерии, применяемые для диагностики атопического дерматита код
(Hanifin, Rajka. Acta Derm. 92^44,1980)
Большие (обязательные) критерии диагностики | код
- Пруриго (зуд) при наличии даже минимальных проявлений на коже
- Типичная морфология и локализация (лицо, шея, подмышечные впадины, локтевые и подколенные ямки, паховая область, волосистая часть головы, под мочками ушей и т.д.)
- Индивидуальная или семейная история атопического заболевания
- Хроническое рецидивирующее течение
Малые (дополнительные) критерии диагностики | код
- Повышенный уровень общего и специфических IgE-антител
- Начало заболевания в раннем детском возрасте (до 2-х лет)
- Гиперлинеарность ладоней («складчатые») и подошв
- Pityriasis alba (белесоватые пятна на коже лица, плечевого пояса)
- Фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей)
- Шелушение, ксероз, ихтиоз
- Неспецифические дерматиты рук и ног
- Частые инфекционные поражения кожи (стафилококковой, грибковой, герпетической природы)
- Белый дермографизм
- Зуд при повышенном потоотделении
- Складки на передней поверхности шеи
- Тёмные круги вокруг глаз (аллергическое сияние)
- Шелушение, покраснение, зуд после принятия ванн (наблюдается у детей до 2х лет).
Для постановки диагноза АтД необходимо сочетание трёх больших и не менее трёх малых критериев.
Профилактика атопического дерматита код
- Первичная профилактика АтД состоит в предупреждении сенсибилизации ребёнка, особенно в семьях, где есть наследственная предрасположенность к аллергическим заболеваниям
- во время беременности: исключение активного курения; избегание пассивного курения; сбалансированное разнообразное питание матери; избегание нерациональной медикаментозной терапии;
- после родов: грудное вскармливание (по возможности, минимум до 4-6 месяцев); исключение влияния табачного дыма; сбалансированное разнообразное питание матери; правильный уход за кожей (использование эмолиентов с рождения).
- Вторичная профилактика основывается на предупреждении манифестации заболевания и/или его обострений у сенсибилизированного ребёнка. Чем выше риск атопии у ребёнка, тем более жёсткими должны быть элиминационные меры
- уменьшение воздействия неблагоприятных факторов окружающей среды: исключение влияния табачного дыма; уменьшение аллергенной нагрузки (создание так называемой гипоаллергенной обстановки – уменьшение влияния домашней пыли, аэроаллергенов в целом); в большей степени рассматривалась как стратегия первичной профилактики астмы и аллергического ринита: избегание клещей домашней пыли в раннем возрасте, а также профилактическая сублингвальная иммунотерапия у сенсибилизированных детей, однако ни один из предложенных методов не показал достаточных доказательств для принятия их в повседневную клиническую практику;
- рациональное питание ребенка;
- правильный уход за кожей.
- Профилактика АтД состоит также в адекватном лечении детей с начальными проявлениями заболевания.
Факторы риска развития атопического дерматита код
Ведущая роль в развитии АтД принадлежит эндогенным факторам (наследственность, атопия, гиперреактивность кожи, нарушение функциональных и биохимических процессов в коже), которые в сочетании с различными аллергенными и неалергенными экзогенными факторами (психоэмоциональные нагрузки, табачный дым) приводят к развитию клинической картины АтД. В основе развития АтД лежит генетически определённая (мультифакториальный полигенный тип наследования) особенность иммунного ответа на поступление аллергенов. Характерные черты иммунного ответа атопиков: преобладание Т-хелперов II,
гиперпродукция общего IgE и специфических IgE-антител. Склонность к гиперреактивности кожи — основной фактор, определяющий реализацию атопической болезни в виде АтД. Риск развития АтД у детей выше в семьях, где родители имеют аллергические заболевания или реакции: если оба родителя здоровы, риск развития у ребёнка АтД составляет 10-20 %, если болен один из родителей — 40-50 %, если больны оба родителя — 60—80 %.
Ребёнок с проявлениями атопического дерматита
Лечение, предложенное традиционной медициной

Подобные заболевания, такие как экзема, псориаз, дерматиты лечатся группами лекарственных препаратов, имеющих сходное воздействие на организм человека.
При серьёзном развитии болезней больным выписывают:
- кортикостероиды,
- антидепрессанты,
- антисептики,
- антибиотики.
На средней и лёгкой стадиях существует множество наружных лекарств с менее сильным действием и побочными эффектами. При этом различные виды дерматитов имеют свои особенности лечения.
Себорея
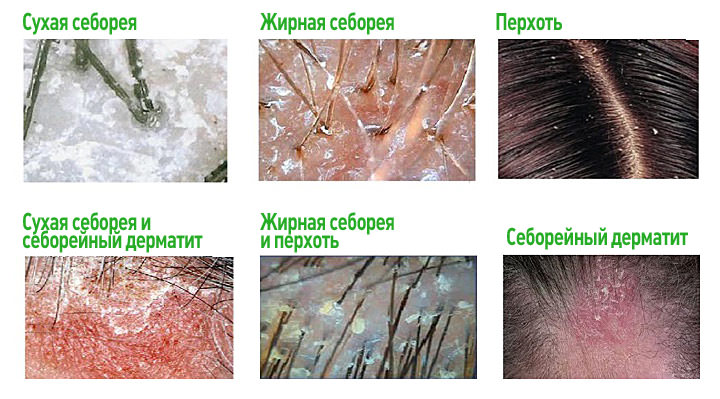
Пациентов с таким заболеванием не направляют на стационарное лечение, так как опасности для жизни нет. Больной лечится амбулаторно.
Лечение
Когда ставится такой диагноз, при лечении используются следующие препараты:
- Глюкокортикоиды: Бетаметазон, Флутиказон, Гидрокортизон, Метилпреднизолон.
- Противогрибковые препараты: Кетоканазол.
- Антиоксиданты: Левокарнитин.
- Антисептики: Салициловая кислота.
- Дерматотропные лекарства с цинком.
- Витамины.
Профилактика
Рекомендуется любой вид такого заболевания лечить при строгом соблюдении диеты и исключении аллергенов из питания и окружающей обстановки.
Атопический дерматит
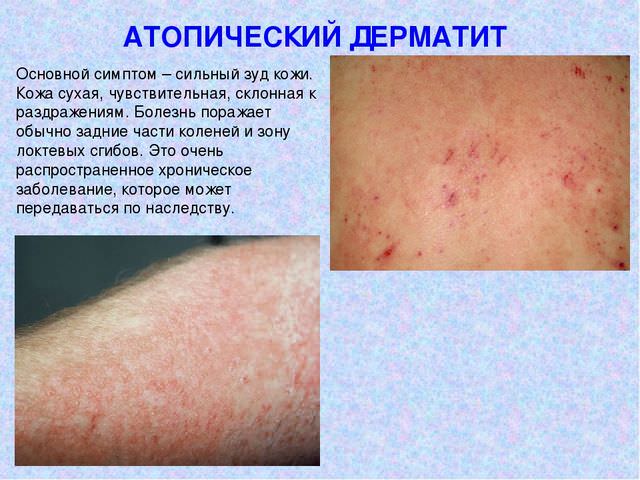
Высыпания и зуд на разных участках тела при этом недуге лечат с параллельным воздействием на микрофлору кишечника и исцелением различных болезней ЖКТ, так как эти проблемы со здоровьем неотступно следуют за данной разновидностью дерматических поражений кожи, нередко становясь их главной причиной.
Необходимо обследовать эндокринную и нервную системы. Они могут быть причиной высыпаний, и их придётся тоже лечить.
Лечение
Как правило, в целях борьбы с основной симптоматикой болезни применяются препараты для снятия воспаления, зуда, раздражений, а также увлажняющие мази, кремы и лосьоны.
Врач выписывает:
- Кортикостероиды (наружное применение).
- Антигистаминные лекарства (пероральный приём).
- Витамины.
Госпитализация больным с атопическим неуточненным дерматитом редко применяется, только в самых тяжёлых случаях.
Данная болезнь возникает преимущественно в детском или подростковом возрасте. С возрастом при уменьшении гормонов в организме она проходит.
Профилактика
Нередко достаточно несложных мер, в том числе и гигиенических, чтобы проблема исчезла без лечения.
Диета и режим необходимы. В любом случае надо исключить аллергены, которые если не являются непосредственной причиной возникновения дерматической сыпи, то служат провоцирующим фактором, вызывающим обострение и препятствующим выздоровлению больного.
Поделиться с друзьями!
Механизмы развития атопического дерматита код
В основе АтД лежит хроническое аллергическое воспаление. Патогенез АтД является полифакторным при ведущей роли иммунных нарушений. Ведущим иммунопатологическим механизмом развития АтД являются изменение соотношения Th1/Th2 — лимфоцитов в сторону Th2-хелперов, что приводит к изменению цитокинового профиля и высокой продукции специфических IgE-антител. В качестве иммунного пускового механизма при АтД выступает взаимодействие аллергенов со специфическими антителами (реагинами) на поверхности тучных клеток. Неиммунные триггерные факторы усиливают аллергическое воспаление путём неспецифического инициирования высвобождения медиаторов аллергического воспаления (гистамин, нейропептиды,
цитокины), которые имеют провоспалительные характеристики. Важную роль в поддержании хронического воспаления кожи при АтД играет как собственно грибковая и кокковая инфекция кожи, так и аллергические реакции на компоненты бактериальных и грибковых клеток.

Комментарии
(0 Комментариев)