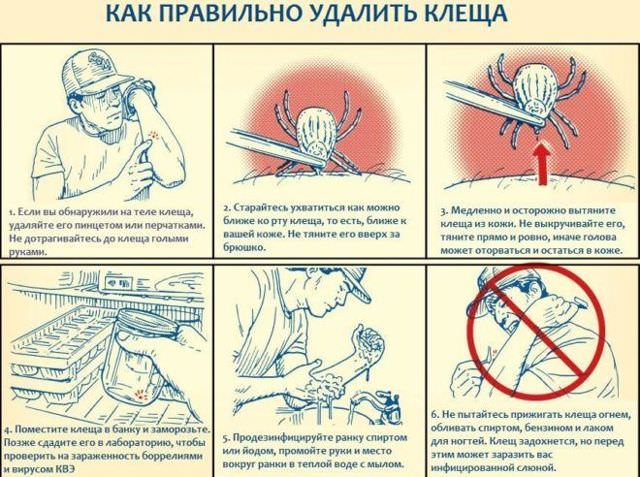
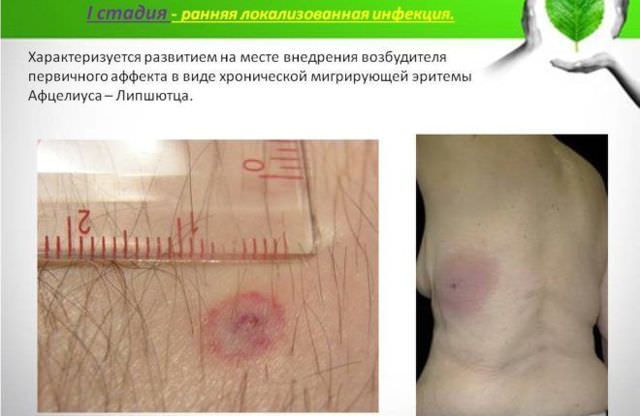
Ботулизм, как избежать при консервации, профилактика
Ботулизм относится к тяжелым и смертельно опасным инфекционным заболеваниям. При нем происходит поражение всей центральной нервной системы. При несвоевременном диагностировании ботулизм приводит к летальному исходу. А заразиться им может каждый человек, употребляющий в пищу консервированные продукты, независимо от того, растительного или животного они происхождения. В этой статье мы рассмотрели основные признаки ботулизма в консервации, способы профилактики этого заболевания, его клинические проявления и симптомы, методы лечения.
Что такое ботулизм
Ботулизм – это инфекционное заболевание, приводящее к поражению центральной и периферической нервной системы. До изобретения специфической сыворотки, все зараженные ботулизмом умирали. Только благодаря развитию медицины стало возможно излечение этого патологического инфекционного заболевания.
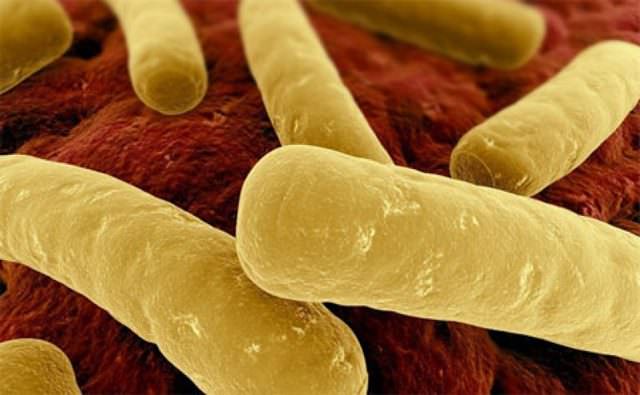
В консервы бактерии Clostridium botulinum могут попадать через плохо промытые от земли продукты, грязные руки, нестерильные банки и т. д.
Только соблюдение необходимого температурного режима может уберечь человека от этого заболевания. После автоклава, где проходит стерилизация консервов, их необходимо хранить в прохладных и темных местах.
При теплой температуре и хорошем освещении бактерии быстрее размножаются.
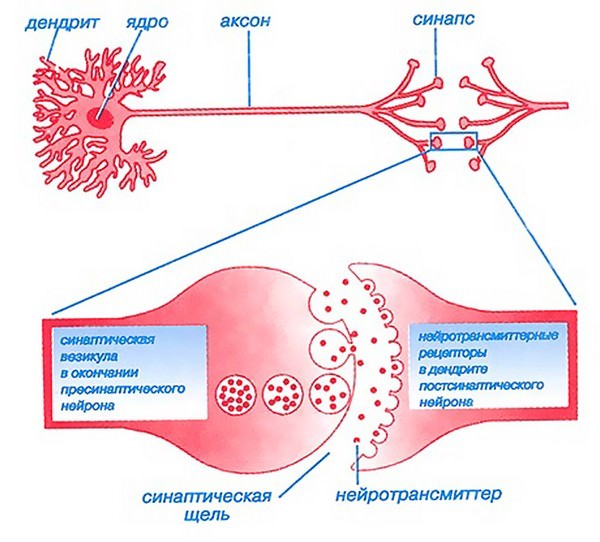
Сами бактерии являются безопасными для человека и не вызывают заболевания. Опасным является ботулотоксин – ядовитый токсин, вырабатываемый бактериями. Именно он приводит к поражению нервной системы и смерти человека.
Человек может заразиться ботулизмом не только через пищу, но и через раневую поверхность на коже, загрязненную землей. Это инфекционное заболевание может передаваться так же, как столбняк.
Попадая в организм человека вместе с пищей, ботулотоксин быстро всасывается в кровеносное русло через слизистую оболочку желудка.
Соляная кислота, вырабатываемая в желудочной полости, не может нейтрализовать и инактивировать его. Через кровь, токсин распространяется по всему организму, накапливается в нервных тканях.
Он поражает нейроны, черепные нервы, мозговую ткань, нервные пути, спинной мозг.
Запомните, что чаще всего ботулизм обнаруживается в домашних заготовках. Консервы, приготовленные на производствах, проходят более качественную термическую обработку и являются более безопасными.
Основные признаки ботулизма в консервах
Как узнать, есть ли в банке ботулизм? На самом деле, заподозрить и предотвратить эту инфекцию несложно. В первую очередь вы должны осмотреть внешний вид банки, проверить ее дату изготовления. Риск заработать ботулизм и отравление при употреблении просроченных консервированных продуктов, увеличивается в разы.
Если вы занимаетесь изготовлением консервации, не забывайте маркировать банки, указывать на них дату производства. Таким образом, вы обезопасите себя от отравления.

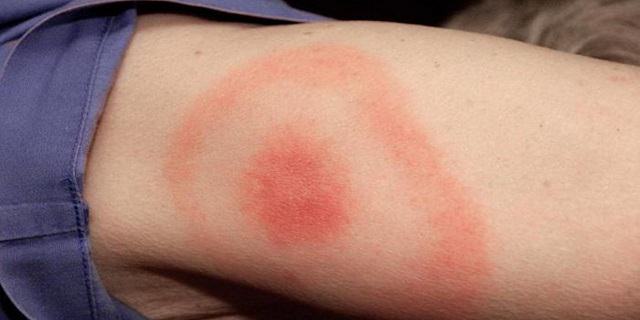
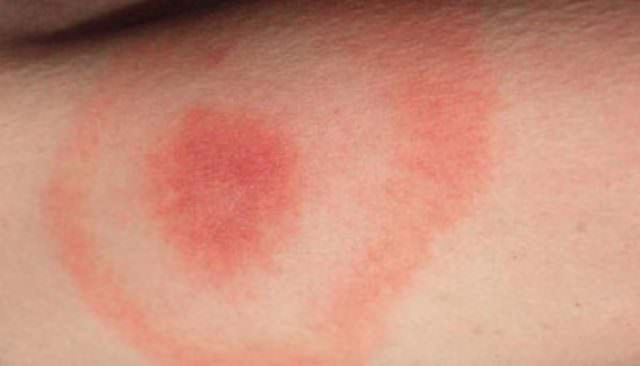
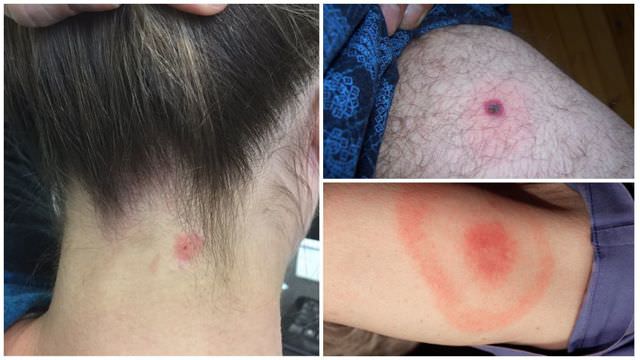
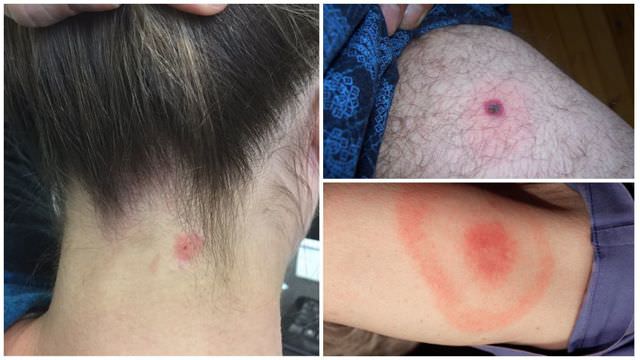
- Вздутие банки. Оно появляется постепенно. Банку будто раздувает, она деформируется. Если продукт находится в стеклянной таре, вздувается только крышка. Такое вздутие происходит в результате активного размножения бактерий и выработки ими токсинов.
- Наличие плесени на продукте. Если при открытии консервированной банки вы увидели признаки плесени на поверхности продукта, ни в коем случае не употребляйте его в пищу, сразу же выбрасывайте. Плесень – это грибковое поражение продукта, она не содержит в себе бактерий ботулизма. Но сам факт развития грибков свидетельствует о недостаточной температурной обработке консервы, о высокой вероятности наличия в ней ботулотоксина.
- Самопроизвольное открытие банки вследствие отхождения крышки может означать развитие в ней Clostridium botulinum. Такой продукт подлежит немедленной утилизации.
Запомните, что ботулотоксин не имеет ни вкуса, ни цвета, ни запаха. Распознать его невооруженным глазом невозможно. Продукты выглядят нормально. Только вздутие банки может подсказать вам об опасности их употребления в пищу. Заражение продуктов может быть подтверждено лишь при лабораторном исследовании.
Какие консервы могут быть заражены ботулизмом

Многие ошибочно считают, что опасными для человека являются только мясные консервированные изделия. Но на самом деле есть зарегистрированные случаи, при которых был обнаружен ботулизм в помидорах, в компоте, кукурузе, кабачковой икре и других овощных консервах. Также ботулизм может встречаться в различных джемах, варенье, консервированных фруктах.
Ниже представлены самые частые причины развития ботулизма.
Маринованные грибы

Согласно статистике, чаще всего обнаруживается ботулизм в грибах домашнего производства. Грибочки очень сложно полностью отмыть от земли и грязи, и споры ботулизма попадают в банку. Грибной ботулизм является основной причиной смерти, вызванной Clostridium botulinum. Определить ботулизм в банке с грибами можно не всегда. Очень часто крышки у таких консервов не вздуваются.
При домашнем консервировании грибов, полностью уничтожить споры ботулизма с помощью высокой температуры чаще всего не удается. Только температурная обработка в профессиональных автоклавах позволяет уничтожить бактерии и споры в маринованных грибах.
Ботулизм в соленых грибах, в квашеной капусте, помидорах и огурцах не может развиться из-за того, что такие консервации не герметично закрываются и к продуктам постоянно поступает свежий воздух.
В домашних условиях безопаснее всего грибы замораживать, а не консервировать. Таким образом, они полностью сохраняют вкусовые и питательные свойства и не несут опасности для человека. В замороженных грибах ботулизм не может развиваться, так как продукты хранятся в среде, в которой есть кислород.
Тушенка

Вредна ли тушенка? Этот продукт любят многие еще с детства. Но, к сожалению, он располагается на втором месте по опасности заражения ботулизмом. Большинство не знает, можно ли отравиться тушенкой. При домашнем ее изготовлении риск заражения ботулотоксином высок, так как убить споры можно только при длительной стерилизации в автоклавах. В домашних условиях чаще всего тушенка готовится в обычных духовках.
А вот в магазинной тушенке встретить ботулотоксин маловероятно. Она проходит полноценную термическую обработку и является безопасной для человека. Но употреблять ее в пищу можно только после проверки внешнего вида банки и срока годности.
Можно ли употреблять в пищу подозрительные консервы

На самом деле, при подозрении на заражение консервы ботулизмом ее следует немедленно выбросить вместе с банкой и крышкой, ни в коем случае не употреблять в пищу. Повторная термическая обработка продукта не обеспечивает полное уничтожение токсина.
Убивает ли уксус ботулизм? Избавиться от токсина с помощью уксусной кислоты невозможно. Бактерии и токсины не чувствительны к ней.
Рисковать своим здоровьем и употреблять в пищу консервированные продукты, имеющие признаки заражения ботулотоксином, запрещено. От них следует немедленно избавиться. Убить ботулизм с помощью повторного кипячения или обработки продуктов уксусом невозможно.
Профилактика ботулизма

- Придерживайтесь необходимого температурного режима, тщательно стерилизуйте консервы. С этой целью лучше всего использовать автоклав.
- Тщательно мойте продукты перед их консервированием.
- Маркируйте готовые консервы, указывайте дату изготовления, состав.
- Храните консервы в темном и прохладном месте. Лучше всего их держать в холодильнике или погребе.
- Вздутые консервы выбрасывайте, не старайтесь их «реанимировать».
При покупке готовых консервов нужно обязательно проверить срок годности и обратить внимание на внешний вид банки. Не покупайте готовые маринованные и консервированные продукты неизвестного производства на стихийных рынках и с рук. Только продукты, имеющие лицензию, необходимую маркировку, информацию о производителе и составе, могут быть безопасными.
Запомните, что консервированные грибы можно употреблять в пищу, только если вы уверены в их качестве и видели банку, из которой они были выложены на тарелку. Для того чтобы уберечься от ботулизма, избегайте употребления маринованных грибов в гостях, кафе или ресторанах.
Клиническая картина заболевания
Как быстро развивается ботулизм после употребления в пищу консервов? Инкубационный период этого инфекционного заболевания может длиться от нескольких часов до пяти дней. Сначала болезнь проявляется нарушением работы пищеварительного тракта, как при обычном отравлении. У больного появляется рвота, тошнота, диарея, боль в животе.
На смену желудочно-кишечным симптомам приходят следующие, специфические клинические признаки ботулизма:
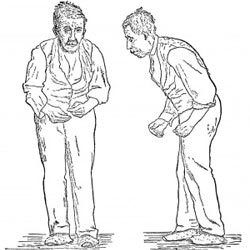
- Слабость в мышцах. Человеку становится сложно стоять, двигаться, брать что-то руками. Постепенно нарастают параличи и парезы.
- Ощущение сухости во рту.
- Гнусавость голоса.
- Нарушение акта глотания и речи.
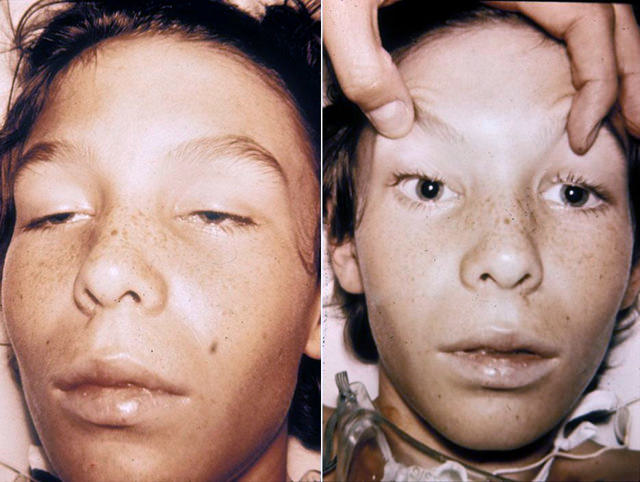
- Амимия – отсутствие мимики.
- Сильное вздутие живота, запор вследствие снижения моторики кишечника.
- Повышение артериального давления, учащение пульса.
- Частое и поверхностное дыхание, при котором постепенно нарастает дыхательная недостаточность.
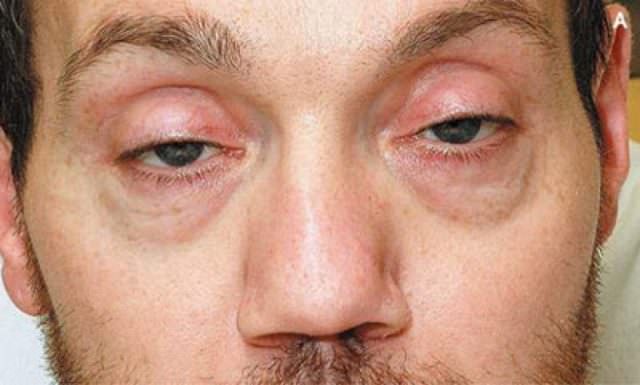
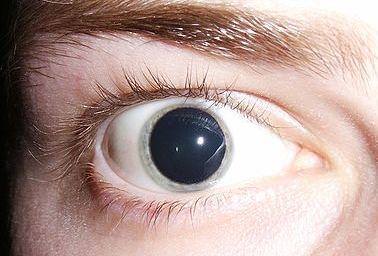
- Расширение зрачков, ухудшение зрения, вследствие невозможности сфокусироваться на чем-то. При этом наблюдается нарушение аккомодации.
- Бледность кожных покровов развивается вследствие сосудистого спазма.
- Задержка мочи развивается вследствие пареза мышц мочевого пузыря.
Что делать в случае подозрения у человека ботулизма
Ботулизм может быть диагностирован и вылечен только медиками. При подозрении на его развитие следует немедленно вызывать скорую медицинскую помощь. До приезда скорой помощи не оставляйте больного одного. Следите, чтобы он не поперхнулся рвотой или запавшим языком, не травмировался вследствие мышечной слабости.
Запомните, что самолечение ботулизма невозможно. Без квалифицированной медицинской помощи это заболевание в 100% случаев заканчивается летально.
Госпитализация таких пациентов проводится в экстренном порядке в инфекционное или реанимационное отделение.
Перед началом этиологического лечения проводится лабораторное подтверждение предполагаемого диагноза. Для исследования берутся рвотные массы, кал, промывные воды желудка. Исследование крови при этом заболевании не результативно.
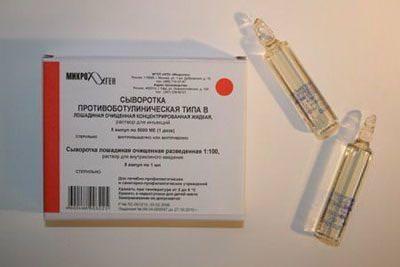
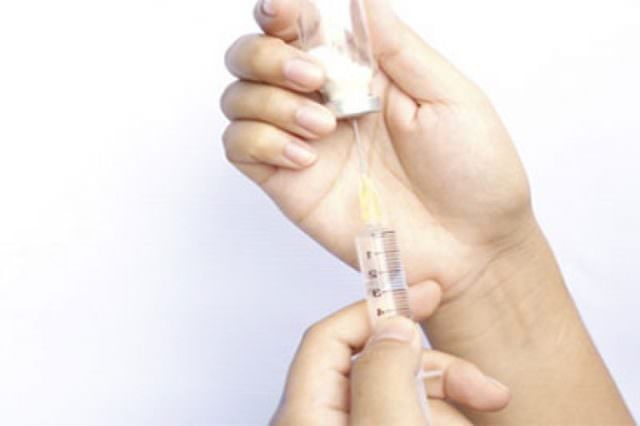
- введения специфической антитоксической противоботулинической сыворотки;
- интенсивной терапии, направленной на поддержание жизненно важных функций (дыхания, сердцебиения, отхождения мочи, кала);
- промывания желудка и кишечника;
- капельниц, направленных на поддержание водно-электролитного баланса;
- антибактериальной терапии.
Прогноз для жизни и полного восстановления больного напрямую зависит от своевременности обращения за медицинской помощью. Чем дольше зараженный человек находится дома и отказывается от обращения к врачу, тем меньше у него шансов на восстановление и выздоровление.
Ботулизм является опасным инфекционным заболеванием. Ботулотоксины образуются в консервах, не прошедших необходимую термическую обработку. Инфекция может быть не только в мясных, но и в овощных консервах. Уберечь себя и не заболеть ботулизмом можно с помощью простой профилактики. Она состоит из соблюдения основ приготовления, хранения и покупки консервов.
При появлении признаков заражения этим инфекционным заболеванием следует немедленно вызвать скорую медицинскую помощь. Самолечение этой патологии в 100% случаев приводит к смертельному исходу.
В стационаре пациента обследуют, после лабораторного подтверждения диагноза вводят специфическую противоботулиническую сыворотку, благодаря которой удается спасти жизнь человеку.
Как избежать ботулизма при домашнем консервировании
Ботулизм – острое инфекционное заболевание, сопровождающееся тяжёлым поражением нервной системы. Без соответствующего медикаментозного лечения он приводит к параличам и парезам всех органов и систем. Среди возможных последствий – остановка дыхания, прекращение работы сердечной мышцы и летальный исход.

При этом возбудителем заболевания является анаэробная бактерия, способная выживать, размножаться и выделять смертельно опасный токсин в среде без кислорода. Она устойчива к высоким концентрациям органических кислот, соли и длительному кипячению.
Уничтожить эту бактерию может лишь продолжительное температурное воздействие на уровне не менее 120 градусов в сочетании с давлением.
Поэтому любая домашняя консервация – заботливо запасённые на зиму маринованные огурцы, мясная тушёнка, сладкие джемы – могут стать источником потенциальной угрозы.
Как определить ботулизм в банке
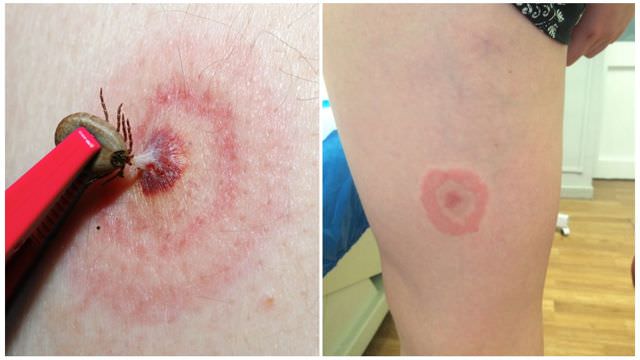
Опасность ботулизма ещё и в том, что определить наличие возбудителя заболевания невооружённым глазом практически невозможно. Он не оказывает значительного влияния ни на внешний вид продукта, ни на вкус, ни на запах. Однако некоторые признаки заражения домашней консервации распознать всё же можно:
- помутнение жидкости в банке и образование мелких пузырьков, свидетельствующие о размножении клостридий;
- вздутие металлической крышки или жестяных боков упаковки;
- самопроизвольное открывание (так называемый бомбаж).
Если вы заметили подобные явления в собственных запасах, продукты необходимо немедленно выбросить, сколько бы усилий и финансовых затрат не было в них вложено. Обезопасить их каким-либо образом уже невозможно.

Покупая промышленные консервы, обращайте внимание на те же признаки. Нелишним будет и контролировать срок годности продукта, выбитый на упаковке: насторожиться следует при размытом изображении, имеющем следы умышленной корректировки. Вы хотя бы частично обезопасите себя не только от Clostridium Botulinum, но и от других болезнетворных бактерий.
Ботулизм в консервации: симптомы
На ранних стадиях самостоятельное диагностирование ботулизма затруднительно из-за схожести с другими кишечными инфекциями и пищевыми отравлениями. Заболевание начинается с таких симптомов:
- внезапная слабость;
- головокружение, сильная утомляемость;
- нарушение зрительных функций;
- сухость слизистых оболочек ротовой полости;
- рвота;
- диарея;
- вздутие живота;
- запор.
В дальнейшем наблюдается нисходящий вялый паралич. Пострадавший чувствует слабость в мышцах, глотание становится затруднительным и плохо контролируемым, нарушается речь. Поражение дыхательной системы начинается с одышки, продолжается парезом мышц и приводит к летальному исходу.
Какие пищевые продукты могут вызвать ботулизм
Анаэробная бактерия, вызывающая ботулизм, распространяется фекально-оральным способом. Она попадает в организм животных и человека вместе с пищей, а вместе с испражнениями выходит наружу, и обитает в почвах.
Этот цикл может повторяться до тех пор, пока возбудитель заболевания не проникнет в среду, благоприятную для размножения и выделения ботулинического токсина. Поэтому угрозу таят любые ингредиенты, имеющие непосредственный контакт с почвой – овощи, фрукты, ягоды, а также животные, употребляющие их в пищу.
Даже если ингредиенты, используемые для приготовления домашних консервов, выращены на вашей собственной грядке, в экологически чистой местности, без пестицидов и других химических удобрений, они могут быть заражены.
Попав в человеческий организм, Clostridium Botulinum не всегда вызывает опасное заболевание. Условиями размножения бактерии и выделения ею ботулинического токсина являются:
- полное или почти полное отсутствие кислорода в среде;
- определённая температура хранения (28–35 градусов);
- низкое остаточное давление (в диапазоне 0.4–1.33 кПа) и другие параметры консервации.
По этой причине наибольшую угрозу представляет пища в герметичной упаковке и домашние консервы. Старинный «бабушкин» рецепт – квашеные в бочке огурцы, яблоки, капуста к этой категории не относятся.
То же можно сказать и о маринованных овощах: ботулизм в огурцах, приготовленных таким образом практически не встречается.
Если же маринованные или квашеные ингредиенты будут герметично упакованы (без доступа кислорода), то они становятся благоприятной средой для размножения клостридий.
Отдельно стоит сказать об уровне кислотности среды – при значении щелочного баланса ниже РН 4.6 Clostridium Botulinum не размножается и опасный токсин не выделяет. Благодаря этому относительно безопасным среди всей домашней консервации можно считать томатный сок. Однако, если токсин уже содержится в одном из компонентов, уничтожить его с помощью уксуса или любой другой кислоты невозможно.

Консервированные продукты, не прошедшие термическую обработку практически все могут стать источником заболевания. Наибольшую угрозу представляют следующие из них:
При нарушении в процессе производства технологических норм клостридии могут появиться и в промышленных консервах. Их следы обнаруживают в широком ряде пищевых продуктов:
- в шпинате;
- свёкле;
- зелёной фасоли;
- овощных рагу и салатах;
- мясных и рыбных паштетах;
- консервированном тунце и многих других.
Отравление консервами: первая помощь

Первая помощь при отравлении консервами должна быть такой же, как и при других пищевых интоксикациях:
После оказания первой помощи следует обязательно вызвать врача. Самостоятельное лечение ботулизма в домашних условиях опасно и неэффективно. Без соответствующей терапии летальный исход наступает в 2/3 случаев.
При потере сознания больного укладывают набок, чтобы он не захлебнулся при возникновении рвоты. В этом случае самостоятельное лечение запрещено.
По статистическим данным, заражение ботулизмом чаще всего носит семейный характер. Поэтому, если заболел кто-то из близких, необходимо наблюдать за состоянием всех членов семьи.
Если определён источник заражения, следует выявить всех лиц, которые также ели этот продукт, и оказать им медицинскую помощь. Скорость появления первых симптомов инфекции зависит от индивидуальных особенностей организма, и предупредительные меры будут как нельзя кстати.
Опасное блюдо следует поместить в пластиковый контейнер и отдать в лабораторию для проведения экспертизы.
Во время вспышек инфекции обязательно осуществляется эпидемиологический надзор для сдерживания дальнейшего распространения болезни и выявления её источника. В таком случае причину ищут в местах общественного питания, детских школах и садах, а также проверяют производителей пищевых продуктов.
Как обезопасить себя от ботулизма в консервах
Наиболее эффективной мерой предупреждения заболевания является длительная термическая обработка продуктов. Ботулинический токсин разрушается при кипячении в течение пяти минут при температуре не менее 85 градусов. К сожалению, полной защиты подобные меры не гарантируют, так как споры анаэробной бактерии, и её вегетативная форма более устойчивы.

Чтобы избежать этого смертельно опасного инфекционного заболевания, старайтесь придерживаться следующих правил профилактики:
- не консервировать самостоятельно мясо, рыбу и грибы – исключения допустимы лишь если есть автоклава;
- при сборе грибов для заготовки впрок их нужно не срывать, а аккуратно срезать ножом – так соприкосновение с почвами будет минимальным;
- необходимо следить за правилами хранения пищевых продуктов, подготовленных для консервирования в домашних условиях, и избегать длительного нахождения в тепле;
- важно тщательно промывать овощи, фрукты, ягоды, зелень – непросто под проточной водой, а с помощью жёсткой щётки;
- не использовать повреждённые и переспелые овощи для консервации, а лучше исключить их из рациона;
- использовать отдельные разделочные доски для разных категорий продуктов, а также хранить сырые ингредиенты и готовые блюда в различных отсеках холодильника;
- строго следить за соблюдением санитарно-гигиенических норм на кухне, а перед началом консервации желательно прополоскать посуду и разделочные доски в максимально горячей воде с добавлением уксусной кислоты;
- при заготовке овощей и фруктов на зиму нужно использовать только проверенные рецепты из надёжных источников;
- процесс консервирования, а также соотношение солей и кислот должно соответствовать указанному в рецепте, особенно важна оптимальная щелочная среда, которая нейтрализует ботулинический токсин;
- отдавать предпочтение не консервированным, а малосольным и маринованным овощам;
- перед консервацией желательно прокипятить все ингредиенты не менее 20 минут;
- строго следить за чистотой используемой стеклянной тары;
- по возможности использовать не металлические, а пластиковые крышки;
- желательно разместить на каждой упаковке дату изготовления;
- кипятить банку с консервацией не менее получаса;
- нельзя хранить домашние заготовки в тепле, оптимальный вариант – погреб или холодильник;
- перед употреблением все банки нужно тщательно осматривать на предмет вздутия, образования осадка, пузырьков газа.
Допустимо употреблять в пищу только те домашние консервы, в качестве которых вы уверены. Поэтому не стоит покупать их на стихийных рынках и у незнакомых лиц – проконтролировать соблюдение санитарно-гигиенических норм в этом случае невозможно.
После открытия желательно подвергнуть консервированные продукты повторной термической обработке. Их необходимо прокипятить в течение получаса. Открытые консервы также не следует долго хранить в холодильнике – если блюдо не съедено в течение нескольких дней, его лучше выбросить.
Факты о ботулизме в консервах
Согласно информации Всемирной организации здравоохранения, о ботулизме известны следующие факты:

Как избежать ботулизма при домашнем консервировании Ссылка на основную публикацию


Ботулизм, как избежать при консервации, профилактика
Ботулизм является страшным заболеванием токсико-инфекционной природы. Развитие болезни начинается из-за заражения организма токсином, который попадает с пищей. Несмотря на то, что болезнь является редкой, она представляет смертельную опасность, поэтому каждому важно знать, как распознать и как уберечься от нее.
Пути заражения
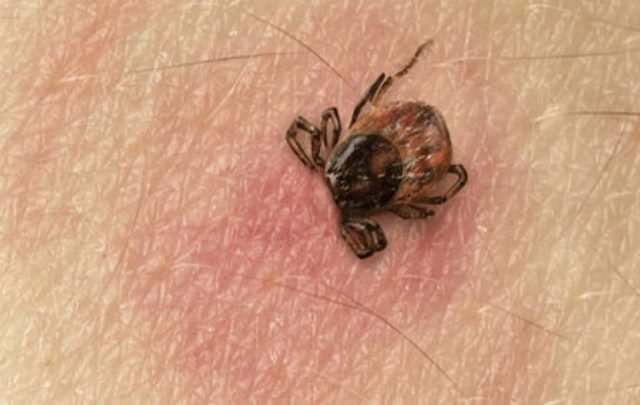
Бактерия-токсин, провоцирующая развитие этой болезни, предпочитает находиться в местах, где затруднен доступ кислорода. Наиболее часто токсин встречается именно в почве.
Заражение человека происходит путем употребления консервированной пищи. В консервах токсин сохраняется очень долго из-за отсутствия кислорода.
Заразится можно путем употребления консервированной пищи, приготовленной собственноручно. Особую опасность представляют мясные и грибные консервы. Готовая продукция, представленная в магазинах, как правило не несет рисков для здоровья, так как на предприятия продукты питания подвергают всем необходимым методам очистки перед консервацией, что невозможно сделать в домашних условиях.
При консервации бактерия попадает в банки из-за недостаточной обработки овощей и фруктов в домашних условиях. Ботулинотоксин может оказаться в любой банке домашней консервации.
Инкубационный период и кипячение
Первые симптомы болезни появляются спустя двое суток после заражения. Начало болезни схоже с обычным отравлением. В редких случаях, от употребления зараженной пищи до развития ботулизма проходит полторы-две недели.
Человек может заразиться спорами токсина, либо вегетативной формой бактерии. Чтобы уничтожить споры этого токсина необходимо кипятить зараженный продукт не менее пяти часов. Обезвредить вегетативную форму токсина помогает пятиминутное кипячение.
Симптомы заболевания
Болезнь представляет собой острое токсической отравление организма, сопровождающееся симптомами инфекционного заболевания.
Начальные симптомы ботулизма:
- боль в животе;
- головная боль;
- повторяющая диарея и рвота;
- симптомы лихорадки с высокой температурой.
На этом фоне человек чувствует общее недомогание, усталость и патологическую слабость. Симптомы ярко выраженны в первой половине дня и ослабевают к вечеру. Ближе к ночи температура самостоятельно снижается до нормального значения, а диарея сменяется устойчивым запором.
Начальные симптомы быстро стихают, что вводит человека в заблуждение относительно его здоровья. Через некоторое время болезнь переходит в острую фазу, на которой происходит поражение нервной системы и возможно развитие паралича.

С развитием заражения появляются следующие признаки:
- симптомы отравления;
- спазмирующие боли в области желудка;
- сухость слизистой рта;
- расстройства зрения;
- нарушения фокусировки взгляда;
- посторонние предметы в области зрения;
- проблемы с глотанием;
- спутанность сознания;
- дыхательная недостаточность.
В зависимости от степени поражения, могут развиваться нарушения моторики глазных яблок, параличи гортани и нарушение речи.
Если вовремя не начать лечение, болезнь прогрессирует и вызывает нарушения работы опорно-двигательного аппарата, которые проявляются неустойчивостью походки и мышечной слабостью.
Симптомы делятся на распространенные и редкие. Выше описаны ожидаемые симптомы ботулизма, однако в редких случаях возможны следующие проявления:
- асимметрия лица;
- нарушение мимики;
- нарушение чувствительности кожи.
Заключительная фаза развития болезни приводит к острой дыхательной недостаточности и смерти от удушья. Перед этим наступает полные паралич всех мышц тела, человек полностью обездвижен.
Развитие болезни от первых, быстро проходящих симптомов, до летального исхода занимает около трех недель.
Детский ботулизм

Помимо заражения путем употребления консервированных продуктов в пищу, существует еще одна разновидность заболевания – это детский ботулизм.
Такая форма заболевания представляет опасность для младенцев возрастом от нескольких дней до полугода. Болезнь развивается вследствие несформированной кишечной микрофлоры младенца. Наиболее распространенный способ заражения – это употребление меда. Симптомы ботулизма у младенцев – ухудшение рефлекторной деятельности, ослабление мышц шеи, плаксивость и общая слабость.
Токсин также может попасть в организм ребенка из-за пыли и грязи, принесенной с улицы. Эта форма болезни практически не лечится и приводит к летальному исходу за короткий срок.
Как избежать заражения
Избегать ботулизма поможет отказ от домашней консервации либо применение профилактических мер.
Развитие можно как избежать, так и предупредить. Для этого нужно помнить несколько правил.

При появлении первых симптомов необходимо немедленно проконсультироваться с врачом. Лечению следует подвергнуть всех домочадцев, которые ели ту же пищу, что и заболевший человек.
Лечение болезни
Лечение заболевания проводится только в стационаре, после того, как подтвержден анализ на ботулизм. При своевременном обращении к врачу и квалифицированном лечении существует высокий шанс успешного излечения. Однако болезнь, как правило, никогда не проходит бесследно.
Распространенные осложнения:
- полный или частичный паралич;
- атрофия зрительного нерва;
- парез кишечника;
- дыхательные нарушения.
Лечение занимает около 10 дней, в течении которых идет работа в двух направления – это симптоматическая поддержка организма и меры, направленные на устранение токсина. При проблемах с дыханием применяют метод искусственной вентиляции легких.
Задача врачей заключается в недопущении поражения нервной системы пациента.
Самостоятельно лечить ботулизм нельзя. Народные методы против этой болезни бессильны. При появлении первых симптомов необходимо обратиться к врачу, не стоит ждать, что заражение пройдет самостоятельно. В противном случае человеку достаточно двух-трех недель, чтобы сначала стать инвалидом, а затем умереть от остановки дыхания.
Уберечься от этого опасного заболевания поможет только внимание к собственному здоровью. При желании разнообразить меню консервацией, стоит отдавать предпочтение именно готовой продукции от известных фирм, которая широко представлена в магазинах. Домашняя консервация может нанести непоправимый вред здоровью, последствия которого часто бывает невозможно вылечить полностью.
Как избежать ботулизма при консервировании грибов
Подробности Создано 31.08.2018 09:12

У большинства из нас при слове ботулизм возникает ассоциация, связанная с консервами. В первую очередь это относится к грибным заготовкам домашнего происхождения.
Почему находится ботулизм в грибах и как уничтожить опасную бактерию? Откуда он берётся в консервах и как правильно делать закрутки, чтобы избежать опасного отравления? Давайте разбираться.
Ботулизм — опасное токсикоинфекционное заболевание, вызываемое токсинами бактерии Clostridium botulinum. Эта палочка обитает в почве и распространена повсюду.
Способна образовывать споры, которые чрезвычайно устойчивы к неблагоприятным факторам внешней среды — высокой температуре (до + 120° C), отсутствию влаги, воздействию ультрафиолета и дезинфектантов.
В бескислородных условиях и при температуре выше +10 °C бактерия активно размножается с выделением большого количества газов. Ключевой момент здесь – отсутствие доступа кислорода, при наличии которого бактерии данного вида не развиваются.
Поэтому закупорка без воздуха в банке – это идеальная среда для размножения опасных бактерий. Побочным продуктом жизнедеятельности палочки является токсин ботулин, который оказывает парализующее действие на нервную систему и мышцы животных и человека.
Для смертельного отравления достаточно микроскопической дозы ботулина — от 5 до 50 нг/кг массы тела.
Без своевременного медицинского вмешательства смертельный исход вероятен в 30–60% случаев, и даже при лечении эта цифра приближается к 10%.
Вот почему ботулизм является одной из самых опасных пищевых токсикоинфекций и его профилактика среди пищевых отравлений занимает первое место среди других заболеваний.
По статистике более половины случаев отравления связаны с употреблением в пищу консервированных грибов домашней заготовки.
Почему отравление грибами вызывает ботулизм чаще других? Поскольку бактерии содержатся в почве, то при заготовках очень трудно от них избавиться — грибы по сравнению с другими продуктами наиболее загрязнены землёй, и полностью удалить микроскопические её частицы вам не удастся.
Что касается консервов промышленного производства, то здесь опасность ботулизма в грибах и других продуктах сведена к минимуму, потому как на заводах используют специальные высокотемпературные режимы для стерилизации продуктов.
Как развивается ботулизм в грибах? Для накопления токсина необходимы определённые условия. Палочки возбудителя попадают в грибы вместе с землёй. Размножение бактерий происходит в закрытых банках без доступа кислорода.
Оптимальная температура для ботулины составляет +35 °C, поэтому при хранении заготовок при комнатной температуре опасность отравления возрастает. Домашние температурные режимы стерилизации практически не оказывают на споры возбудителя никакого влияния, тем более они не могут воздействовать на уже выработанный токсин.
И всё-таки соблюдение определённой технологии закрутки грибов сводит риск развития ботулизма к минимуму.
Поскольку опасными для здоровья становятся только те продукты, которые какое-то время хранились под плотно укупоренной крышкой без доступа кислорода, то отравиться можно только консервами. Например, ботулизм в грибах жареных обнаруживается в том случае, когда исходный продукт изначально был законсервирован, а уже после открыт и приготовлен.
Чтобы свести к минимуму неприятности с грибами, соблюдают следующие правила хранения и подготовки продукта.
Кроме того:
- старательно очищайте свою лесную добычу от хвои и земли;
- как следует, несколько раз мойте грибы, желательно под проточной водой;
- перед маринованием дважды отварите грибы, причем первую воду обязательно слейте;
- крышки и банки обработайте паром или прокипятите;
- соль и уксус в маринаде необходимы в достаточном количестве, так как кислая среда сумеет обезопасить деятельность ядовитых бактерий.
Единственный верный способ как избежать ботулизма в грибах — заготавливать их таким образом, чтобы не требовалось герметичной укупорки. Это может быть соление открытым способом или сушка. Проверенные дедовские методы сохранят продукт ничуть не хуже, чем новомодный маринад.
Что же делать, если такие рецепты вас не интересуют? Вот несколько советов как избежать ботулизма при консервировании грибов, которые сведут риск к минимуму.
- Засоленный продукт будет безопасен для человека, если его выдержать нужный срок перед употреблением в пищу.
- Основное правило для соленых грибов: при способе горячей засолки (залив кипящим рассолом) продукт можно есть не раньше, чем через одну неделю.
- Пересыпание солью требует больше времени, и для разных видов грибов срок может отличаться, например:
- рыжики сухого посола можно употреблять через 6-7 дней;
- грузди сухого посола через месяц-полтора;
- волнушки сухого посола через 1,5-2 месяца.
Если начать употреблять солёные грибы раньше допустимого срока, то можно сильно повысить риск получить пищевое отравление.
Очень важно периодически перемешивать заготовку, чтобы в банке с грибами был достаточный объем воздуха. Кислород уничтожает бактерии и не дает развиваться ботулотоксину. Внимательно следите за тем, чтобы не появилась слизь и тухлый запах, так как это первые признаки гниения, а значит, есть риск заражения еще и клостридией.
Сушеные грибы безопасны в смысле ботулизма. Главное, быть уверенным, что в сушку отправлены только качественные, не ядовитые грибы. Поэтому, как и в случае с маринованными грибочками, их ни в коем случае нельзя покупать у незнакомых продавцов.
Простым и надёжным способом сохранить грибы в течение длительного времени является заморозка. С появлением доступных морозильных камер этот метод приобретает все большую популярность.
Как определить наличие ботулотоксина в маринованных грибах? Основная опасность заключается в том, что внешне продукт может выглядеть вполне безобидно.
Грибы приятны на вкус, не изменяют цвет и запах, однако, микроскопические количества токсина уже могут находиться внутри банки.
При этом если продукт едят несколько человек, есть вероятность, что заболеют не все, а один или двое — те, кому попался токсин.
Какие признаки должны вызвать у вас тревогу, если вы «на глаз» определяете качество ваших грибных заготовок, прежде чем подать к столу:
- раствор, в котором находятся грибы из прозрачного превратился в мутный;
- металлическая крышка вздулась (специалисты называют подобное явление «бомбаж»);
- с низа банки к крышке устремляются крохотные пузырьки.
Все подозрительные банки, а также консервы сроком хранения более одного года следует выбрасывать без сожаления!
Не рискуйте своим здоровьем и не пытайтесь пробовать продукт — как уже было сказано ранее, ботулин может присутствовать и в консервах, внешне ничем не испорченных.
Ешьте только те грибы, в которых вы уверены, потому что сами собрали их и приготовили. В ресторане или в гостях воздержитесь от грибного угощения, так как по статистике именно такие праздничные застолья и оборачиваются грибными отравлениями.
Помните, что токсин чрезвычайно устойчив, и если уж он, по вашей небрежности, оказался в банке, его не истребят ни уксус, ни соль, ни время. Поэтому будьте особо тщательны на стадии заготовки грибов, соблюдайте все рекомендуемые условия.
Ботулизм и его профилактика
В последнее время участились случаи отравлений, иногда они могут привести к страшным последствиям, поэтому предупредить ботулизм, профилактика которого необходима всем, — важная задача каждого человека.
Существует достаточно видов отравлений, которые вызывают интоксикацию организма и тяжёлые последствия. Каждый из них классифицирован и имеет свои особенности, признаки, методы лечения и способы профилактики. Исходя из исследований учёных, можно сказать, что за последние десять лет наиболее распространёнными и часто встречаемыми видами отравлений являются алкогольное и пищевое.
Стоит сказать, что пищевое отравление имеет свои подвиды, и одним из самых изучаемых считается ботулизм. Это заболевание часто вызывает шок у пациентов, которым поставили его в диагноз.
Дело в том, что миру известно достаточно случаев, когда ботулизм доводил больного до смерти, именно поэтому все так и боятся этой страшной болезни. Но, к счастью, выход есть, необходимо проводить профилактику ботулизма, чтобы избежать осложнений и других тяжёлых последствий.
В этой статье вы узнаете, как избежать ботулизма, что это в принципе такое, какие бывают виды, признаки заболевания, методы лечения и памятку о профилактике.
Что такое ботулизм?
Чтобы понять, какие должны быть меры предупреждения ботулизма, нужно разобраться, что его вызывает, какие особенности данной болезни, в каких формах и под влиянием каких факторов он может проявиться, а также как человек может заразиться этим заболеванием.
Ботулизм – это один из видов пищевого отравления, который проявляется из-за бактерии под названием клостридия ботулинум. Особенностью данной интоксикации является то, что клостридия может существовать только в тех местах, где абсолютно нет воздуха.
Именно поэтому она не встречается в различных газировках, открытых пищевых продуктах и алкоголе.
Но зато её легко можно найти в колбасных изделиях, консервации, различных зельцах, вяленой рыбе (дело в том, что именно в кишечнике этого животного и может находиться бактерия, возбуждающая ботулизм, но при качественной и тщательной очистке внутренних органов рыбы заражение не происходит).
Стоит отметить, что сама бактерия не может вызвать заболевание, его проявления вызывают отходы клостридии ботулинум, которые также имеют собственное название – ботулотоксин.
Принцип действия данного вещества заключается в том, что, оказываясь в организме человека, он ухудшает или прерывает связь между нервными окончаниями и мышцами, то есть падает чувствительность, а также мышцы не могут самостоятельно сокращаться.
Из-за этого может наблюдаться как безобидное расстройство желудка, так и удушье, что в большинстве случаев приводит к летальному исходу.
Интересно, что после проведения определённых исследований, учёные выяснили, что действие ботулинотоксина может замедлить алкоголь. Но так происходит лишь в отдельных случаях, поэтому алкогольные вещества лечением быть не могут.
Признаки ботулизма
Чтобы не спутать данное заболевание с любым другим видом отравления, необходимо точно разбираться, какова его симптоматика. Ботулизм имеет свои определённые признаки, по которым его распознают. При первых показаниях необходимо срочно обратиться к врачу, иначе ситуация может обернуться не в вашу пользу.
В целом, развитие данного заболевания делится на 2 формы:
Стоить отметить, что существует некая зависимость от длительности инкубационного периода. То есть, если он длится несколько часов, то, наверняка, выздоровление наступит быстро.
А вот если от появления в организме вещества до проявления первых симптомов прошло несколько дней (иногда может быть 8-9), то болезнь будет протекать тяжело и длительное время.
Итак, от клинической картины заболевания напрямую зависит его симптоматика, поэтому необходимо рассмотреть оба варианта развития событий.
Лёгкая форма ботулизма
Изначально данный вид проявляется лишь небольшими сбоями в работе желудочно-кишечного тракта: это могут быть несильные боли в животе, как правило, в области «под ложечкой», также появляется тошнота, наблюдается общий упадок сил, апатия и жидкий стул у больного.
В некоторых случаях появляется температура, головокружение, жажда, спутанность сознания и иногда гиперемия кожи. В таком состоянии человек обычно находится недолго: от нескольких часов до суток. Часто бывает так, что ухудшенное состояние нормализуется на время и больной себя чувствует вполне здоровым.
После того как закончится проявление первых симптомов, болезнь переходит во вторую стадию, где основное действие направлено на разрушение работы нервной системы.
В первую очередь у больного наблюдается нарушение зрения. Как правило, это двоение в глазах. Перед ними появляется, будто слой тумана, некая сетка.
Читать любой текст становится практически невозможно, а зрачки человека увеличиваются и абсолютно не реагируют на световое воздействие. Ещё больше чувствуется слабость и недомогание, возникает чувство того, что мышцы отказываются работать.
Также часто заметна сухость во рту, которая не проходит даже после употребления большого количества жидкости.
Основные симптомы заболевших ботулизмом на второй стадии лёгкой формы следующие:
- изменение голоса, охриплость, гнусавость;
- становится сложно проглатывать пищу или жидкость, возникает чувство «комка в горле»;
- затруднённое дыхание (для каждого этот симптом индивидуален, но, как правило, жалуются на чувство сдавливания в области грудины и нехватки воздуха);
- замедляется работа желудочно-кишечного тракта, газы не выходят, а опорожнение прекращается;
Тяжёлая форма болезни
При таком варианте заболевания симптомы быстрее меняются, становятся более ярко выраженными и опасными. Во-первых, возможно полное прекращение самостоятельного дыхания, то есть человек находится во вполне осознанном состоянии, но оказать себе помощь не может, так как при отсутствии дыхания пропадает голос.
Во-вторых, больной обычно отказывается от употребления пищи или жидкости, так как просто не может её глотать. Насильно кормить или поить человека ни в коем случае нельзя, так как продукты могут попасть в дыхательные пути, что часто приводит к летальному исходу.
В-третьих, наблюдается частая рвота. И в-четвёртых, нарушается работа сердечно-сосудистой системы, то есть наблюдается аритмия, гипертония, покалывания и боли в сердце.
Причины ботулизма
Чтобы узнать, как не заболеть данным недугом, необходимо понять, что же его вызывает. Как правило, основной причиной развития болезни становится употребление некачественной консервации.
Также при покупке сомнительных продуктов питания, которые являются герметизированными, возможен риск попадания в организм клостридии ботулином.
Но также стоит отметить, что заразиться ботулизмом можно не только через пищу, данная болезнь имеет такой же пусть передачи, как и столбняк, то есть микроб, который её вызывает, может попасть внутрь человека через открытые раны, например, через почву.
Лечение заболевания
Чем раньше обнаружится заболевание, и начнётся профессиональное лечение, тем больше шансов у больного остаться живым и здоровым. Поэтому при проявлении первой симптоматики даже лёгкой формы болезни человека необходимо срочно доставить в больницу, где ему окажут медицинскую помощь.
В первую очередь, пациенту делают тщательное промывание желудка, чтобы очистить организм от продуктов, которые спровоцировали развитие ботулизма. Как правило, используется 2-2,5-процентный раствор бикарбоната натрия. После этого, чтобы предотвратить дальнейшую интоксикацию и убрать остатки раствора, больному делают очистительную клизму.
Также иногда применяются препараты для улучшения состояния больного, например, повышения или понижения давления, успокоительные средства. Далее пациента направляют в стационар, где проводят комплексное лечение, которое направлено на нормализацию работы желудочно-кишечного тракта и полную детоксикацию организма.
Профилактика ботулизма
Не заболеть ботулизмом возможно в случае качественной профилактики этого заболевания. Меры предупреждения ботулизма бывают разные.
В первую очередь, стоит помнить о том, что современная медицина настолько шагнула вперёд, что даже к таким опасным заболеваниям можно выработать иммунитет с помощью специальной вакцины.
Её вводят в организм человека, после чего тот, через некоторое время, становится менее уязвимым для бактерий данного типа, следовательно, имеет больше шансов не заразиться.
Рекомендуется покупать маринованные продукты, а не делать их самим, ведь при консервировании продуктов на заводе учитываются гораздо больше факторов риска, овощи, фрукты, мясо и рыба проходят более тщательную обработку, соответственно, попасть в такую консервацию бактериям гораздо сложнее.
Если же вы всё-таки предпочитаете домашнюю консервацию, то необходимо следовать таким советам:
Ну и, конечно же, тщательная очистка как продуктов питания, так и банок. Также профилактика ботулизма заключается в том, чтобы тщательно проверять продукты перед их употреблением в пищу. Это касается как консервации, так и зельцев, колбасы, рыбы и т.д. Любые сомнительные виды пищи лучше выбрасывать, ведь ваше собственное здоровье гораздо дороже!
Врач-пульмонолог, Терапевт, Кардиолог, Врач функциональной диагностики. Врач высшей категории. Опыт работы: 9 лет. Закончила Хабаровский государственный мединститут, клиническая ординатура по специальности «терапия». Занимаюсь диагностикой, лечением и профилактикой заболеваний внутренних органов, также провожу профосмотры. Лечу заболевания органов дыхания, желудочно-кишечного тракта, сердечно-сосудистой системы.
Беспалова Ирина Леонидовна опубликовала статей: 301