Кальцификация кальциноз
Что такое простата
 Простата – это железа внешней секреции. Данное определение говорит нам о том, что все продукты переработки выводятся из организма во внешнюю среду. Такая железа имеет вес порядка 20-ти грамм и размеры порядка 3-4 сантиметра. Несмотря на такие незначительные габариты, на простату возлагается одна из ведущих ролей в осуществлении мужским организмом своей репродуктивной функции.
Простата – это железа внешней секреции. Данное определение говорит нам о том, что все продукты переработки выводятся из организма во внешнюю среду. Такая железа имеет вес порядка 20-ти грамм и размеры порядка 3-4 сантиметра. Несмотря на такие незначительные габариты, на простату возлагается одна из ведущих ролей в осуществлении мужским организмом своей репродуктивной функции.
Секрет, который вырабатывает предстательная железа – благоприятная среда для сперматозоидов в момент их продвижения к яйцеклетке с целью оплодотворения. Вместе с тем, именно этот секрет входит в число компонентов, приводящих к формированию кальцинатов.
Результат заболевания туберкулезом
Туберкулез может стать фактором нарушения работы печени и образования кальциноза. Бактерия туберкулеза проникает в печень через кровоток и лимфу, иногда случается так, что поражаются и желчевыводящие пути. При туберкулезе паренхима печени поражена множественными вкраплениями кальцинатов, ткани органа подвержены разложению.
При туберкулезе печени у больного стремительно падает вес, он чувствует слабость, болезненные ощущения с правой стороны под ребром, часто селезенка тоже увеличена. Печень имеет патологически увеличенные размеры, доли в разной степени могут быть поражены солевыми бляшками, кальцификатами.
Лечение кальцинатов молочной железы
Если специалист обнаружил у женщины дольковые или стромальные кальцинаты в молочной железе, то в назначении специфического лечения нет необходимости. Отложения солей кальция в организме остаются на всю жизнь. При их обнаружении рекомендуется наблюдение у врача-онколога во избежание возникновения онкологических проблем и лечение основного заболевания молочной железы.
Основной акцент в лечении кальцинатов молочной железы делается на коррекцию диеты пациентки и медикаментозную терапию. К ежедневному рациону диетологи рекомендуют добавить:
- большое количество рыбы и морепродуктов;
- хлеб грубого помола;
- изюм;
- шиповник;
- курагу.
Необходимо максимально исключить из употребления поваренную соль, острые и жареные блюда, животные жиры, сахар и шоколад. Все это нарушает процессы метаболизма в организме женщины и влияет на работу печени и ЖКТ.
Рекомендуется избегать механических травм молочных желез и длительного пребывания под прямыми лучами солнца. Солярий находится под запретом!
Медикаментозное лечение
- Лекарственная терапия начинается с витаминных препаратов. В первую очередь это витамины группы С, участвующие в регуляции солевого обмена в организме женщины, и витамины группы Е, которые наиболее активны в важнейших процессах клеточного метаболизма.
- Гепатопротекторы хороши для нормализации работы печени, которая не только балансирует выработку прогестерона и эстрогенов, но и непосредственно участвует в водно-солевом балансе организма пациентки.
- В последнее время широкое распространение получили различные фитотерапевтические препараты, среди которых лидируют различные травяные сборы. Валериановый корень, пустырник, череда и бессмертник не только предохранят женщину от развития кистозной мастопатии и фиброаденомы, но и препятствуют отложению солей в молочных железах при патологических процессах.
- Для профилактики различных доброкачественных процессов в женской груди и связанных с ними кальцинатов молочной железы врачи-онкологи предлагают гомеопатические средства, изготовленные на основе лекарственных растений. Наиболее известные из них – это мастодион, кламин, ременс и климадион. Помимо основной своей функции в нормализации гормонального баланса в женском организме, эти препараты препятствуют возникновению различных мастопатий, тем самым уменьшая возможность кальцинирования в молочных железах.
Хирургическое лечение при кальцинатах женской груди не применяется, так как при вылущивании участка кальцинирования полость может заполниться соединительной тканью, что часто становится пусковым механизмом развития рака молочной железы.
Если у женщины при проведении маммографии выявили наличие протоковых кальцинатов, следует сразу обратиться к онкологу, так как именно эти участки могут свидетельствовать о наличии протокового рака молочной железы. В этом случае любое промедление с лечением может вызвать самые грозные осложнения.
Причины формирования и механизмы развития
Основные причины, ведущие к формированию кальцинатов (диффузные тоже сюда относятся) простаты, следующие:
- Длительно текущий, вялый хронический воспалительный процесс, например, хронический простатит различной этиологии (инфекционный, воспалительный, травматический), при этом организм включает режим «самосохранения» и стремится окружить очаги воспаления защитной оболочкой из соединительной ткани как конечный этап развития воспалительного процесса для ограждения здоровых тканей от больных. Впоследствии в этой соединительнотканной капсуле и откладываются соли кальция, уплотняя ее и приводя к формированию тех самых кальцинатов;
- Гиподинамия (низкая физическая активность), приводящая к нарушению кровообращения в области простаты и застою крови в ней, ткани недополучают питательных веществ и кислорода, что является провоцирующим фактором для формирования кальцинатов, в т. ч. и диффузных;
- Нарушение состава и качества секрета железы. Этому может способствовать нерегулярная половая жизнь, а, точнее, нереализованная эрекция. В секрете железы снижается уровень цитратов, отвечающих за препятствие осаждения солей кальция;
- Рефлюкс (заброс) мочи в протоки простаты. Рефлюксу мочи благоприятствуют любые инфекции мочеполовой системы, в т.ч. и заболевания, передающиеся половым путем, ведущие к развитию различного рода уретритов, циститов;
- Однообразное, несбалансированное питание в виде жареной, соленой, острой, жирной пищи ведет к нарушению состава секрета железы и оседанию солей в протоках;
- Вредные привычки ( алкоголь, курение, наркомания и т. д. )
- Туберкулезный процесс любой локализации рано или поздно подвергается кальцификации;
- При некоторых системных заболеваниях в организме идут изменения – повышается уровень так называемых амилоидных телец (крахмальных сгустков), которые могут служить своеобразной «матрицей» для образования кальцинатов.
Диагностика заболевания и его признаки
- Сбор данных анамнеза заболевания;
- Пальпаторное (пальцевое) исследование простаты через прямую кишку – может позволить обнаружить только камни крупного размера;
- Лабораторная диагностика:
- Клинический анализ крови;
- Общий анализ мочи с микроскопией осадка;
- Спермограмма.
Инструментальные методы:
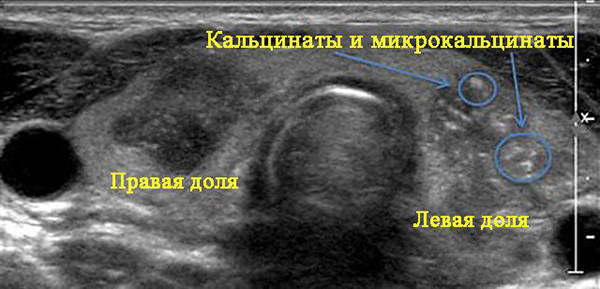
- УЗИ предстательной железы – позволяет обнаружить не только наличие кальцинатов, но и, возможно, определить причину их появления, например, обнаружить воспалительный процесс или застойные явления;
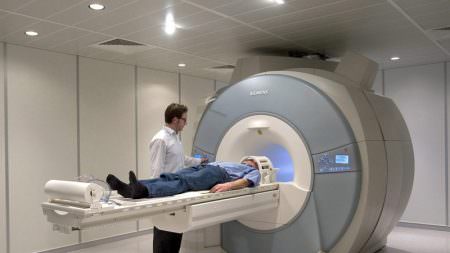
- КТ (компьютерная томография) или МРТ (магнитно-резонансная томография) органов малого таза и предстательной железы;
- Рентген предстательной железы. Стоит сказать, что в зависимости от состава камней, они могут быть рентген — негативными, т. е. не видны на снимках.
Признаки и способы диагностики наличия кальцинатов
Поводом для проверки на наличие кальцинатов в простате является проявление симптомов:
- Трудности при мочеиспускании, характеризующиеся высокой частотой позывов в туалет, невозможностью полного опустошения мочевого пузыря. На раннем этапе развития заболевания боль при мочеиспускании отсутствует, однако появление болезненного синдрома возможно при развитии воспаления.
- Болезненные ощущения в области паха. Дискомфорт и напряженность могут распространяться на область спины, поясницы, мошонки.
- Визуализация примесей крови при мочеиспускании, выбросе семенной жидкости во время полового акта.
- Нарушение эрекции.
 Своевременная диагностика процессов кальцифицирования простаты затруднена, поскольку мелкие множественные образования могут никак себя не выдавать. Микрокальцинаты часто обнаруживаются лишь при случайном обследовании.
Своевременная диагностика процессов кальцифицирования простаты затруднена, поскольку мелкие множественные образования могут никак себя не выдавать. Микрокальцинаты часто обнаруживаются лишь при случайном обследовании.
Для диагностики заболевания приоритетными методами обследования являются УЗИ, КТ, МРТ, рентгенологическое обследование простаты, в результате которых визуализируется предстательная железа в кальцинатах. Пальцевой осмотр урологом и показания анализов спермы, крови, мочи дают лишь информацию и наличии воспалительного процесса и характере отложений, но не позволяют определить количество включений, их размер и механизм образования.
Только после полного комплексного обследования может быть назначено лечение.
Как распознать камни и их размер диагностика
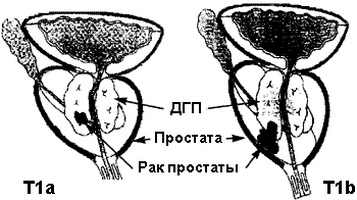
- Гипоэхогенное образование в предстательной железе – диагноз, указывающий на ряд патологий: рак, доброкачественную опухоль, расположенную в периферии простаты. Для уточнения заболевания потребуется провести дополнительные исследования.Множественные гипоэхогенные зоны скорее указывают на камнеобразование, а не РПЖ. Дополнительную информацию получают при МРТ и ПЭТ – КТ, а также проведении пункции. Обширный единичный гипоэхогенный узел часто указывает на онкозаболевание.
- Множественные кальцинаты предстательной железы – прогноз заболевания зависит от влияния камней на самочувствие пациента. Если конкременты небольшие и не вызывают болей, назначается поддерживающая и профилактическая терапия.
- Неоднородная структура предстательной железы – говорит о воспалительных процессах. Если на этом фоне обнаруживаются эхопризнаки кальцинатов, необходима срочная медицинская помощь.
- Петрификаты простаты – конкременты или известковые отложения, образованные на фоне длительного хронического воспаления, травм. Как правило, образования сопровождаются тяжелой симптоматикой: болями, дизурическими расстройствами, половой дисфункцией.Периуретральные петрификаты располагаются вокруг уретрального канала. Первым признаком развития будут частые походы в туалет и рези во время мочеиспускания.
- Кальцинаты в периуретральной зоне предстательной железы то же, что и петрификаты. Камни, образованные в полости непосредственно сообщающейся с мочеиспускательным каналом.Периуретральные кальцинаты особенно небольших размеров хорошо поддаются медикаментозной терапии, растворяются под действием лекарственных средств.
Структура опухоли карциномы
Опухолевые клетки карциномы отличаются от нормальных высоким отношением объёма ядра (тёмные области) к объёму всей клетки (светлые)
Плоскоклеточный умеренно дифференцированный рак
Строение карциномы в значительной степени зависит от структурно-функциональных особенностей клеток органов, из которых она развилась. Так, из клеток, контактирующих с внешней средой (эпителий кожи, слизистой оболочки рта, пищевода, гортани, прямой кишки), развивается опухоль, состоящая из многослойного плоского эпителия (ороговевающего и неороговевающего), которая носит название плоскоклеточной карциномы (плоскоклеточный рак).
Из эпителия железистых тканей (железы бронхов, молочная железа, простата) развивается опухоль железистой структуры (железистый рак) — аденокарцинома.
По степени дифференцировки выделяют:
- Высокодифференцированные опухоли
- Среднедифференцированные опухоли
- Малодифференцированные опухоли
- Недифференцированные опухоли
Для высокодифференцированных опухолей характерно строение, близкое строению ткани, из которой образовалась данная опухоль. В случае средне- и малодифференцированных опухолей сходство структуры опухоли и исходной ткани снижается, становится стёртым. Иногда клеточный и тканевой атипизм новообразования могут быть настолько выраженными, что определить тканевую принадлежность опухоли практически невозможно (недифференцированные опухоли). Как правило, они характеризуются высокой степенью злокачественности (то есть способностью образовывать метастазы).
В зависимости от преобладания в структуре опухоли стромы (соединительной ткани) или паренхимы (раковых клеток), различают простой рак, в котором строма и паренхима развиты в одинаковой степени, медуллярный рак, в структуре которого преобладает паренхима, и фиброзный рак (скирр), в котором преобладает строма.
Многие раковые клетки (особенно с высоким уровнем дифференцировки) сохраняют за собой функцию исходной ткани. Так, клетки аденокарциномы (рак из железистой ткани) могут продуцировать слизь.
Классификация по системе TNM
Рак щитовидной железы. Илл. 1914 года
Данная классификация использует числовое обозначение различных категорий для обозначения распространения опухоли, а также наличия или отсутствия локальных и отдалённых метастазов.
T — tumor
От латинского слова tumor — опухоль. Описывает и классифицирует основной очаг опухоли.
- T — опухоль клинически не определяется.
- Tis — так называемая карцинома «in situ» («рак на месте») — то есть не прорастающая базального слоя эпителия.
- T1—4 — различная степень развития очага. Для каждого из органов существует отдельная расшифровка каждого из индексов.
- Tx — практически не используется. Выставляется только на время, когда обнаружены метастазы, но не выявлен основной очаг.
N — nodulus
От латинского nodulus — узелок. Описывает и характеризует наличие регионарных метастазов, то есть в регионарные лимфатические узлы.
- Nx — выявление регионарных метастазов не проводилось, их наличие не известно.
- N — регионарных метастазов не обнаружено при проведении исследования с целью обнаружения метастазов.
- N1—3 — выявлены регионарные метастазы.
M — metastasis
Характеристика наличия отдалённых метастазов, то есть — в отдалённые лимфоузлы, другие органы, ткани (исключая прорастание опухоли).
- Mx — выявление отдалённых метастазов не проводилось, их наличие не известно.
- M — отдалённых метастазов не обнаружено при проведении исследования с целью обнаружения метастазов.
- M1 — выявлены отдалённые метастазы.
P, G
Для некоторых органов или систем применяются дополнительные параметры (P или G, в зависимости от системы органов), характеризующие степень дифференцировки и морфологическую близость биоптата к здоровым тканям организма. Клиническая значимость данного критерия определяется тем, что опухоли с высокой степенью дифференцировки лучше поддаются лечению.
- Grade 1 (G1) обозначает высокую степень дифференцировки опухоли (менее агрессивная опухоль с лучшим прогнозом).
- Grade 2 (G2) обозначает умеренную степень дифференцировки опухоли.
- Grade 3 (G3) обозначает низкую степень дифференцировки опухоли.
- Grade 4 (G4) — анапластическая, недифференцированная опухоль. Наихудший прогноз.
Что это такое
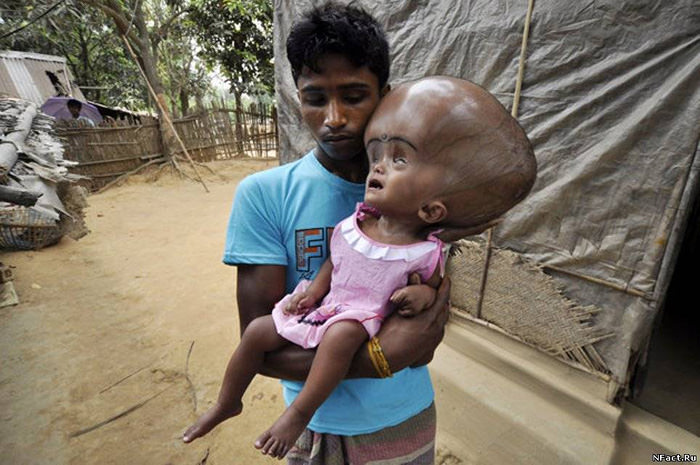
Кальцинат (или солевой узел) — отложение солей кальция в мягких тканях. Чаще всего, это происходит в результате общих дегенеративных процессов и физиологического старения тканей. Несколько реже, причиной образования кальцинатов является воспалительный процесс, протекающий латентно или неправильно леченый. При этом, происходит локальное скопление нерастворимых солей кальция, что и приводит к образованию кальцинированных узлов железы с их последующим ростом.
Кальцинаты в щитовидной железе могут быть как единичными, так и мелкими, множественными и располагаться по всей поверхности ткани железы. Обычно, они располагаются в боковых долях (преимущественно, страдает ткань правой доли из-за особенностей ее кровоснабжения и топографического расположения).
По размерам, они, как и другие узлы делятся на:
- Микрокальцинаты — менее 1 мм;
- мелкие – до 5 мм;
- средние – 5-10 мм;
- крупные – узел более 1 см.
Мелкие и средние узлы редко приводят к развитию каких-либо симптомов и практически в 100% случаев являются случайной находкой при проведении профилактических осмотров или УЗИ сосудов шеи.
Как и многие другие новообразования, солевые узлы считаются предраковым состоянием, требующим проведения полного обследования организма. Для того, чтобы исключить рак, следует знать, как же проявляют себя подобные солевые отложения и как их выявить.
Диагностика и терапия
Первым методом обследования таких больных является рентген. По причине схожести кальцинатов с костной тканью, рентген отлично выявит наличие этих образований в почках. Для более точного обследования пациентов применяется МРТ- и КТ-диагностика, а также лабораторные методы исследования мочи и крови.
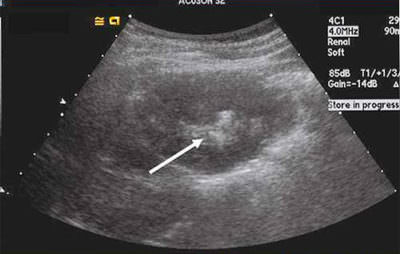 УЗИ-диагностика тоже способна выявить наличие солевых конкрементов в почках, но существует вероятность того, что врач может спутать нефрокальциноз с другим недугом, который имеет сходство с кальцинатами почек.
УЗИ-диагностика тоже способна выявить наличие солевых конкрементов в почках, но существует вероятность того, что врач может спутать нефрокальциноз с другим недугом, который имеет сходство с кальцинатами почек.
Биопсия тканей проводится на начальном этапе развития этой патологии, так как проведенное гистологическое исследование позволит определить степень распространенности болезни и назначить правильную терапию.
Медикаментозное лечение данного недуга заключается в устранении причины, вызвавшей заболевание. Специальной терапии этого заболевания не существует, врач принимает решение о назначении препаратов, оценивая конкретную ситуацию каждого пациента. Хирургическое вмешательство для устранения образований из почек обычно малоэффективно, поэтому применяется в редких случаях. Данная болезнь не считается смертельно опасной, но ее осложнения могут быть очень тяжелыми.
 Терапия обычно основана на снятии воспалительных процессов почек и мочевыводящих путей, профилактике отложения кальцинатов на проблемном участке, назначении лечебной диеты. Тяжелые случаи этой болезни требуют назначения лекарственных средств, устраняющих болевой синдром, а также улучшающих функции почек.
Терапия обычно основана на снятии воспалительных процессов почек и мочевыводящих путей, профилактике отложения кальцинатов на проблемном участке, назначении лечебной диеты. Тяжелые случаи этой болезни требуют назначения лекарственных средств, устраняющих болевой синдром, а также улучшающих функции почек.
С этой целью применяются такие препараты:
- противовоспалительные (Вольтарен, Рифампицин);
- спазмолитические (Но-шпа, Папаверин);
- улучшающие почечный кровоток (Курантил).
Диета считается очень важным элементом терапии, поэтому нужно строго ограничить потребление запрещенных продуктов. Следующие продукты употреблять нельзя:
- сыры всех сортов;
- сгущенка;
- дрожжи;
- орехи: миндаль, грецкие, мускатные;
- зелень: петрушка, укроп;
- халва;
- чеснок;
- творог, сметана, молоко;
- капуста;
- бобовые;
- мак;
- отруби, мука пшеничная;
Лечить образование кальцинатов в почках нужно своевременно, чтобы осложнения патологии не успели появиться, тогда прогноз болезни будет благоприятным, а человек сможет жить полноценно
Для детей особенно важно вовремя выявить это заболевание и приступить к его терапии, последствия данной патологии у малышей могут развиться гораздо быстрее, чем у взрослых



https://youtube.com/watch?v=t8WYc8QZXpA
Диагностика и лечение
Диагностикой заболеваний молочных желез и их лечением занимается маммолог.
Поскольку лучше всего увидеть кальцинаты можно только на рентгеновском снимке, женщинам старше 40 лет следует регулярно (1 раз в год) делать маммографию.
В последнее время в диагностическую практику внедряется метод МРТ-маммографии, не использующий рентгеновское излучение.
При таком явном преимуществе метод имеет несколько серьезных недостатков, а именно: очень плохо определяются микрокальцинаты, для тщательной визуализации тканей молочной железы надо вводить контрастное вещество.
Классическая рентгеновская маммография позволяет четко выявить все участки обызвествления, а опытному специалисту несложно установить, какое именно заболевание стало причиной их появления.

Иногда в качестве следующих шагов диагностики назначаются:
- биопсия тканей железы;
- биохимический анализ крови;
- исследование гормонального фона.
Единичные кальцинаты в молочной железе, если их размеры маммолог определяет как крупные, обычно не вызывают тревоги.
Однородные единичные участки обызвествления — признак доброкачественного заболевания.
Множественные кальцинаты мелких размеров, особенно имеющие неровные, размытые края и хаотично расположенные, говорят о чрезмерной активности клеток железы и могут служить признаком рака груди.
Для исключения или подтверждения такого диагноза необходимо проведение углубленных исследований.
В целом примерно в 20% случаев кальцинаты в груди сопутствуют раку молочной железы. Поэтому первоочередная задача врача — исключить онкологическую болезнь.
Если при обследовании заподозрена злокачественная опухоль, необходима пункция с забором биологического материала, который подвергается цитологическим исследованиям.
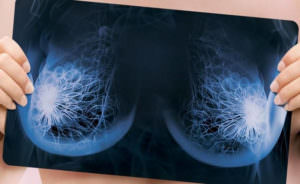 Достоверность этой диагностики является самой высокой и составляет примерно 95%.
Достоверность этой диагностики является самой высокой и составляет примерно 95%.
Если цитология определила наличие атипичных (раковых) клеток, дальнейшей терапией занимается онколог.
Важно понимать, что своевременно начатое лечение поможет сохранить жизнь. Как правило, лечение кальцинатов в молочной железе не требуется
Эти отложения являются не причиной каких-либо патологических процессов, а лишь сопутствуют им, поэтому выявление участков обызвествления имеет важное значение в диагностике определенных патологий
Как правило, лечение кальцинатов в молочной железе не требуется
Эти отложения являются не причиной каких-либо патологических процессов, а лишь сопутствуют им, поэтому выявление участков обызвествления имеет важное значение в диагностике определенных патологий
В крайне редких случаях размер участка может быть настолько велик, что возникает риск травмирования окружающих тканей, тогда возможно оперативное вмешательство.
При доброкачественной природе заболевания нет необходимости в специальной терапии, отложения солей кальция не способны рассосаться или исчезнуть.
Однажды образовавшись, они остаются в молочной железе навсегда. В качестве лечения, направленного на предотвращение роста новых образований, могут быть рекомендованы специальная диета, массаж и самомассаж, гимнастика.
Иногда, назначая гормональные препараты, врач пытается откорректировать обмен веществ.
Сопутствующие патологии, такие как фиброаденома, липома, кистоз, требуют самостоятельного лечения.
Народными средствами кальциевые отложения вылечить не удастся, как и методами традиционной медицины.
Обычно народные методы в лечении фиброаденомы, кист и прочих заболеваний молочных желез направлены на общее оздоровление организма и улучшение обменных процессов.
Среди применяющихся в таких случаях средств — отвары коры граната и веток малинового куста, дубовой коры, настой птичьего горца, ромашковый чай, мед.
Отложение кальция в молочной железе
При кальцинате почек используется гемодиализ – аппаратная очистка крови от продуктов патологического обмена. Симптоматическая терапия при кальцинате миокарда заключается в использовании сердечных гликозидов и кардиотрофических препаратов (дигоксин, коргликон, строфантин). Доктор, у меня что туберкулез был или есть? Опасно ли это для окружающих и для годовалового ребенка? Могу ли я продолжать работать в детской больнице?
57 лет)на данный момент поставили диагноз диссеминированный процесс в лёгких. Кальцинаты – это скопление солей кальция в каком-либо органе тела человека. В некоторых случаях такое образование может появиться без перенесённого туберкулёза, всего лишь как следствие контакта с микобактериями. Это помогает свести патологический процесс к минимуму, а само заболевание так и не начнёт развиваться. Однако необходимо обязательно выяснить причину этого явления и выяснить, нет ли у человека в данный момент активно протекающего туберкулёза.
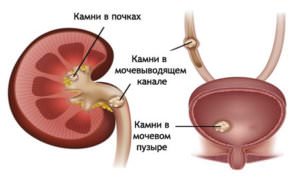
Кальцинаты в простате — явление довольно редкое, и их появление связывают как с наличием воспалительного процесса, так и с нарушением кровообращения. Причина скопления кальция в почках – это самые разные воспалительные процессы в этом органе, и самым частым является гломерулонефрит.
Опасность отложений солей в почках заключается в том, что они могут нарушить нормальную работу этих органов. Пальпаторно выявить эти образования в молочной железе невозможно, но зато они отлично видны при таком исследовании, как маммография. Наличие кальцинатов – это не всегда подозрение на злокачественуую опухоль, а скорее наоборот – в 80% всех случаев эти образования говорят о присутствии доброкачественного опухолевого процесса.
Однако бывает и так, что диагностированные единичные кальцинаты не являются признаком опухоли молочной железы, которую просто не находят при дальнейшей диагностике. В некоторых случаях могут быть диагностированы заболевания, которые приводят к отложению кальция в мягких тканях, чаще всего это фиброзно-кистозная мастопатия и различные аденозы.

Такое известное заболевание, как атеросклероз, на самом деле является кальцинозом, ведь в составе атеросклеротических бляшек находится только кальций. Что же касается лечения, то это заболевание легче предупредить, чем вылечить, так как удалить такие бляшки не получится при помощи консервативной терапии.
Определять наличие кальцинатов в легких может только врач, после планового осмотра. Вот так обычный кальцинат в легком без лечения привел к развитию тяжелого диссеминированного туберкулеза у малыша. Тем не менее, кальцинаты в груди могут развиться и на фоне мастопатии или после перенесенного мастита.


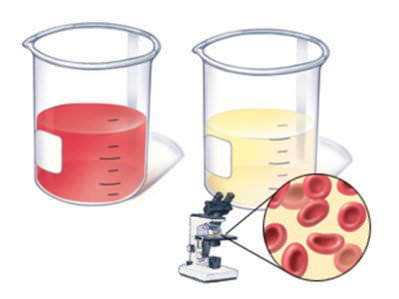

 У 9 из 10 больных женщин наблюдается гематурия. Она имеет следующие особенности:
У 9 из 10 больных женщин наблюдается гематурия. Она имеет следующие особенности:
 У детей смену оттенка урины на розоватый могут вызывать геморрагический диатез, определенные болезни крови. Попадание кровяных телец в мочу происходит при изменении свойств крови, а также ослаблении стенок сосудов. Нарушений в работе мочеполовых органов при этом не наблюдается.
У детей смену оттенка урины на розоватый могут вызывать геморрагический диатез, определенные болезни крови. Попадание кровяных телец в мочу происходит при изменении свойств крови, а также ослаблении стенок сосудов. Нарушений в работе мочеполовых органов при этом не наблюдается.



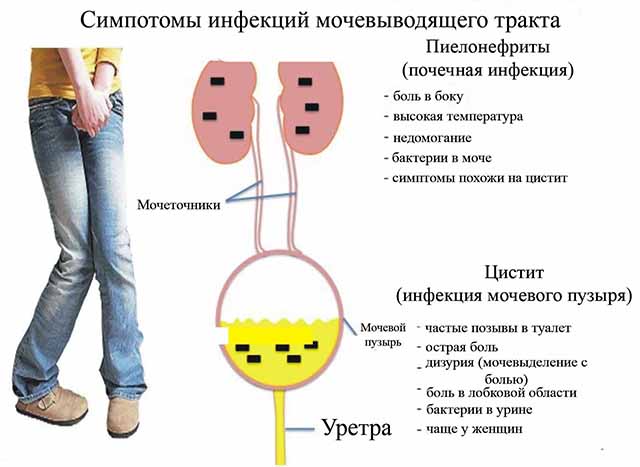

 Симптомы заболеваний Подробнее » Повышен уровень уробилиногена в моче: что это значит?
Симптомы заболеваний Подробнее » Повышен уровень уробилиногена в моче: что это значит? Симптомы заболеваний Подробнее » Почему моча пахнет ацетоном
Симптомы заболеваний Подробнее » Почему моча пахнет ацетоном Тотальная гематурия свидетельствует о запущенном туберкулезе почек, причина которого – микобактерии. Обычно поражение почек обусловлено неправильным лечением туберкулеза легких. Это опасное заболевание, которое способно вызвать колики, ХПН и вторичную артериальную гипертензию. Исходом является хроническая почечная недостаточность.
Тотальная гематурия свидетельствует о запущенном туберкулезе почек, причина которого – микобактерии. Обычно поражение почек обусловлено неправильным лечением туберкулеза легких. Это опасное заболевание, которое способно вызвать колики, ХПН и вторичную артериальную гипертензию. Исходом является хроническая почечная недостаточность.
 Настойка на лимоне с мёдом и чесноком подходит практически всем. Если при ее применении возникает дискомфорт, можно просто «поиграть» с количеством ингредиентов. При повышенной кислотности желудка можно уменьшить вдвое содержание чеснока и лимона. При плохой переносимости меда – разбавлять чайную ложку настойки на большое количество воды. Мёд вообще можно есть просто так, без других составляющих. Но есть строгие противопоказания:
Настойка на лимоне с мёдом и чесноком подходит практически всем. Если при ее применении возникает дискомфорт, можно просто «поиграть» с количеством ингредиентов. При повышенной кислотности желудка можно уменьшить вдвое содержание чеснока и лимона. При плохой переносимости меда – разбавлять чайную ложку настойки на большое количество воды. Мёд вообще можно есть просто так, без других составляющих. Но есть строгие противопоказания:
 Людям с первой группой крови разрешена практически любая рыба.
Людям с первой группой крови разрешена практически любая рыба.

 Для предотвращения негативных последствий следует учитывать некоторые противопоказания
Для предотвращения негативных последствий следует учитывать некоторые противопоказания
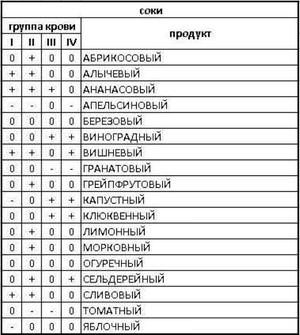 Люди с 4 положительной кровью отличаются чувствительными пищеварительной и иммунной системами. Носители данного вида крови должны придерживаться смешанно-умеренной диеты. Диета направлена, прежде всего, на укрепление иммунной системы, очищение организма от шлаков и токсинов, ускорение обменных процессов, стимуляцию работы внутренних органов. Ликвидировать лишние килограммы можно безболезненно и в кратчайшие сроки без ощущения голода и стресса, если использовать оптимальный набор продуктов.
Люди с 4 положительной кровью отличаются чувствительными пищеварительной и иммунной системами. Носители данного вида крови должны придерживаться смешанно-умеренной диеты. Диета направлена, прежде всего, на укрепление иммунной системы, очищение организма от шлаков и токсинов, ускорение обменных процессов, стимуляцию работы внутренних органов. Ликвидировать лишние килограммы можно безболезненно и в кратчайшие сроки без ощущения голода и стресса, если использовать оптимальный набор продуктов.
 Препарат Лейковорин
Препарат Лейковорин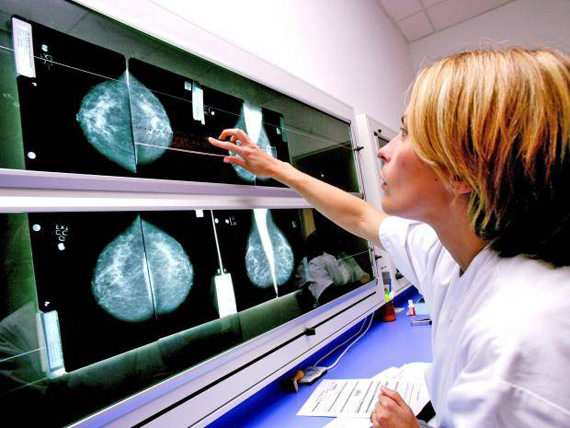
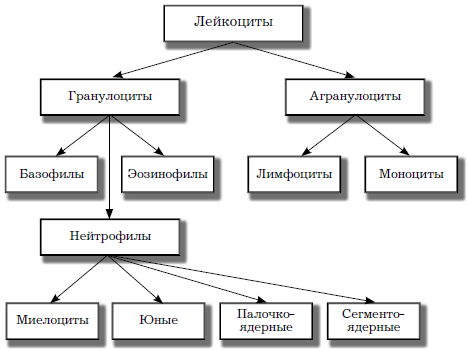 Разновидности лейкоцитов
Разновидности лейкоцитов








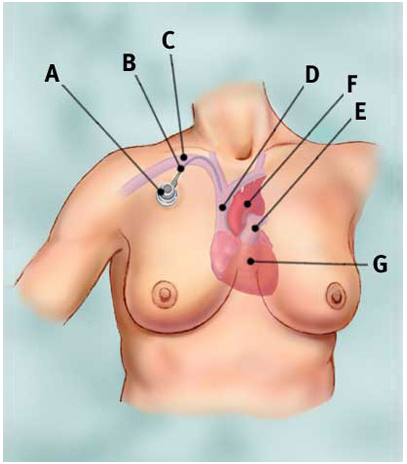 Порт для химиотерапии: А — Порт В — Катетер С — Подключичная вена D — Верхняя полая вена E — Легочная вена F — Аорта G — Сердце
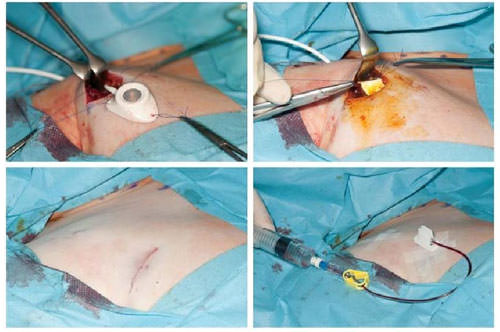
Порт для химиотерапии: А — Порт В — Катетер С — Подключичная вена D — Верхняя полая вена E — Легочная вена F — Аорта G — Сердце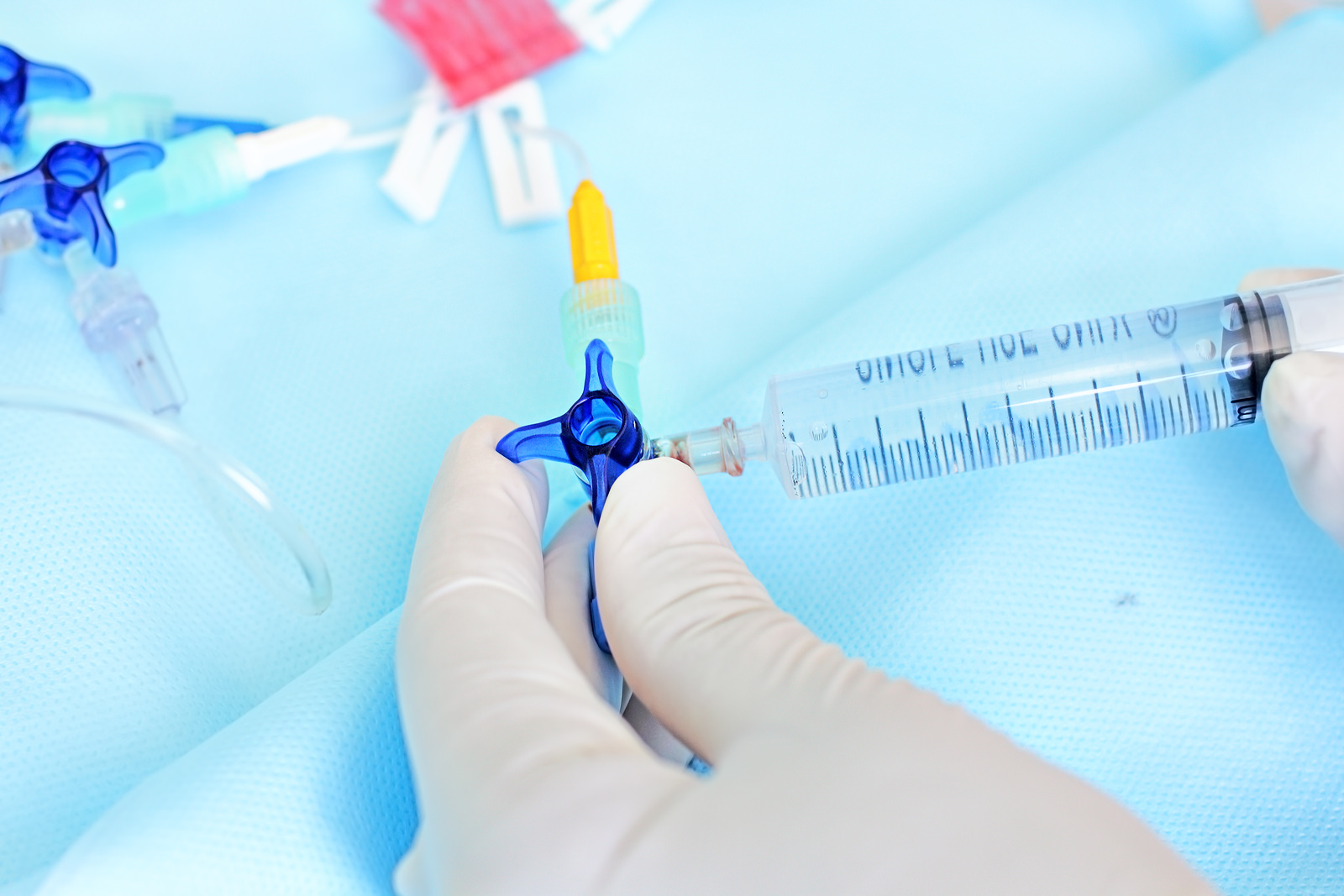 Венозный порт для химиотерапии может вызвать некоторые осложнения при использовании. Возможно возникновение инфекции из-за пренебрежения нормами санитарии и стерильности. В таком случае сразу появляются первичные неприятные симптомы — возможны нагноения, кожа вокруг системы краснеет и отекает, все это сопровождается болезненными ощущениями и может привести к опухоли. Подобные нарушения лечатся курсом антибиотиков, а система в срочном порядке удаляется.
Венозный порт для химиотерапии может вызвать некоторые осложнения при использовании. Возможно возникновение инфекции из-за пренебрежения нормами санитарии и стерильности. В таком случае сразу появляются первичные неприятные симптомы — возможны нагноения, кожа вокруг системы краснеет и отекает, все это сопровождается болезненными ощущениями и может привести к опухоли. Подобные нарушения лечатся курсом антибиотиков, а система в срочном порядке удаляется.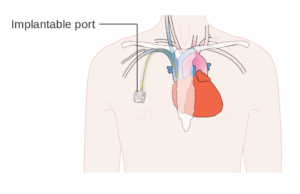


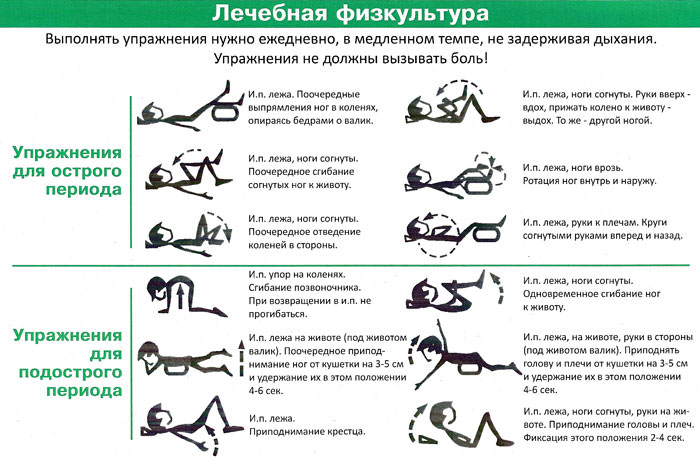
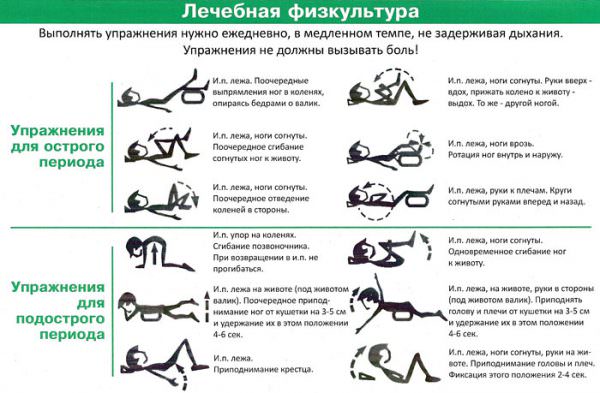
 Ультразвуковая — самая эффективная диагностика.
Ультразвуковая — самая эффективная диагностика.





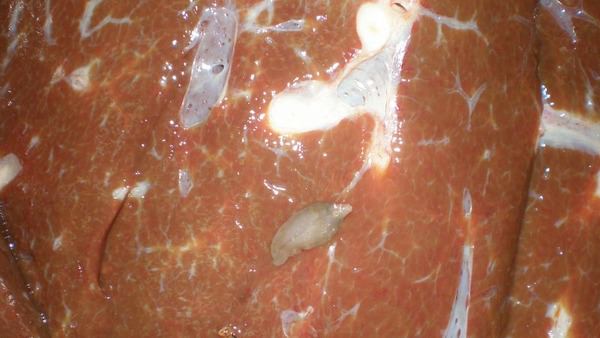
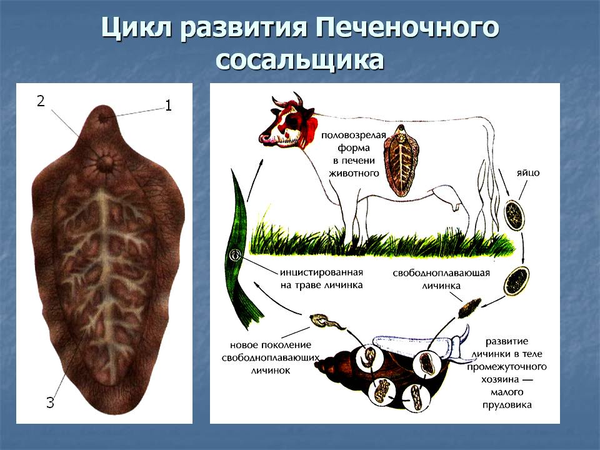
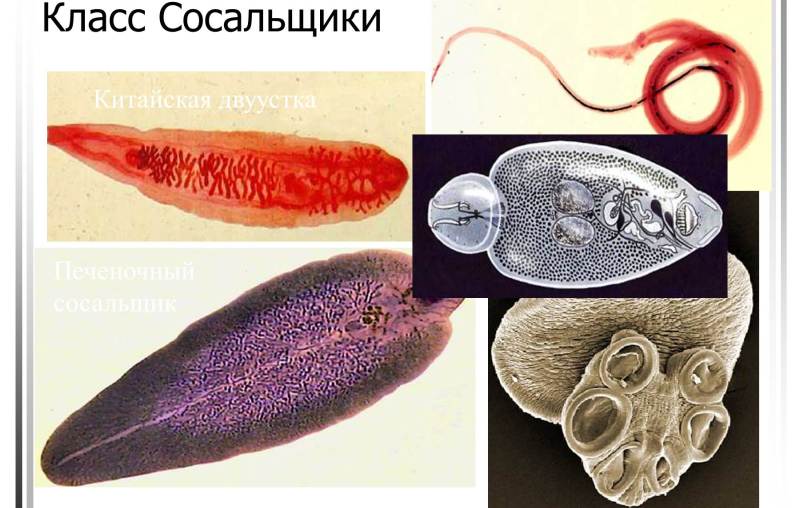 Класс сосальщики
Класс сосальщики
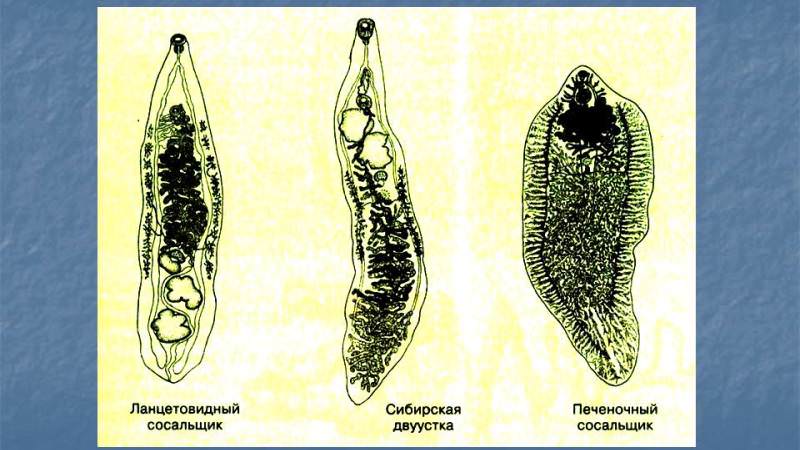 Черви сосальщики
Черви сосальщики
 Печеночный сосальщик
Печеночный сосальщик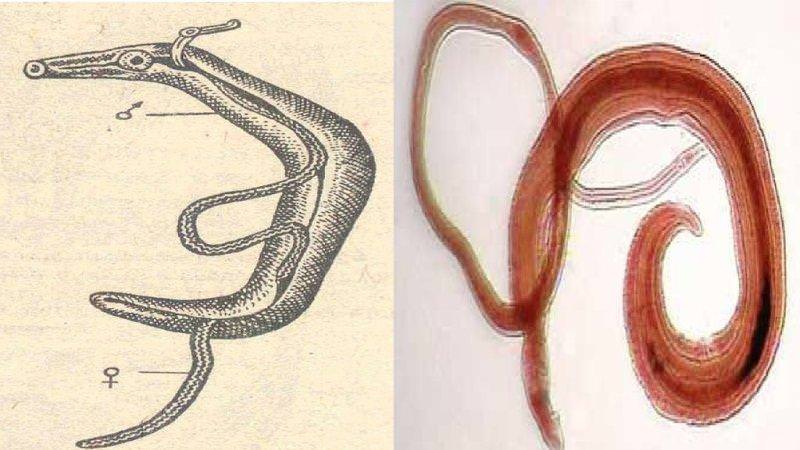 Кровяные сосальщики
Кровяные сосальщики