Крапива и другие кровоостанавливающие лекарственные травы
Как пить крапиву от кровотечения
В листьях травы много железа, они вырабатывают гемоглобин, поэтому отвары растения используют при лечении анемии. Однако прежде чем принимать средства из многолетника, не помешает совет врача.

Хорошо помогает крапива от маточного кровотечения, которое возникает:
- при эндометрите;
- при цервиците;
- из-за травмы яичника;
- при вагините.
При эрозии шейки матки пьют настой и отвар. Чтобы предотвратить появление осложнений при этой патологии тампон смачивает свежим соком травы. Его помещают в интимное место на несколько часов. В течение 15 дней можно таким способом избавиться от вредной микрофлоры.
Для лечения кольпитов и вагинитов, которые возникают, когда во влагалище находят место бактерии, готовят раствор для спринцевания. Для этого в кружку емкостью в 250 мл кладут 2 ложки измельченных корней травы. Как заваривать крапиву при маточных кровотечениях знает любая женщина, что мучается от этого недуга.
Приготовленное средство необходимо процедить. Для спринцевания его используют в холодном виде. Манипуляция производится несколько раз в сутки. Вместо корневища, подходит экстракт травы, который приобрести несложно.
Чтобы избавиться от опасного и неприятного явления нужно советоваться с врачом, как пить крапиву при кровотечении. Если оно внутренне, листья растения кладут в 200 г кипящей воды и варят минут 10. Процеженное и остывшее средство принимают по ложке не больше 5 раз в сутки. Срок лечения составляет 14 дней.
Иногда при менструации происходит сбой гормонального фона, поэтому выделения становятся обильными и продолжаются долго. Чтобы уменьшить кровотечение заваривают листья в стакане кипятка, накрывают крышку и настаивают минут 10. Достаточно одной ложки растения. По 100 граммов снадобья выпивают за полчаса до принятия пищи. Благодаря такой терапии за три дня:
- нормализуется гемоглобин;
- очистится кровь;
- восстановится гормональный фон.
Как пить крапиву при месячных знали еще в старину. Этим рецептом женщины пользуются и сейчас. Чайную ложку свежего сока растения смешивают с 60 мл воды и пьют перед едой. Такое средство укрепляет сосуды, нормализует тонус матки. При грудном кормлении трава способствует увеличению молока.
Противопоказания
Чем полезна крапива для организма, чаще говорят, чем о том, что отвар или настойки этого многолетника может принести и немалый вред. Прекрасным дамам, что мучаются от женских патологий, стоит, перед тем как пить такие средства, консультироваться с врачом.
Противопоказанием крапивы при маточных кровотечениях служит тромбофлебит. Нельзя употреблять отвары:
- больным атеросклерозом;
- при гипертонии;
- при варикозе;
- при почечной недостаточности.

Противопоказано любое средство из этого растение будущим мамам. В период, когда они вынашивают малыша, могут роды начаться раньше времени, что опасно и для женщины, и для ребенка. При беременности кровоостанавливающие свойствах крапивы способны принести немалый вред.
Где еще используют многолетник
Отвары из растения помогают ускорить обмен веществ, снизить вес. Употребляют траву в комплексе с медикаментами для лечения фибромы матки. При кожных патологиях ее сочетают с цветками терена и одуванчиком. Для улучшения кровообращения делают горячие ванночки для ног с отваром из листьев.
Из растения готовят супы, салаты, щи, голубцы. Блюда из травы богаты витаминами, органическими кислотами. Особенно они полезны весной.
Ткань из крапивы делали в древности. В Азии выпускают экологический материал, из которого шьют одежду для малышей и взрослых, постельное белье, шторы. Волокна быстро впитывают влагу. В холодную погоду в рубашке из крапивной ткани человек ощущает тепло, в жару — приятную прохладу.
Целебные свойства крапивы
 Крапива – это род цветковых растений семейства Крапивных. Всё растение покрыто жгучими волосками, откуда и латинское название «жгу».
Крапива – это род цветковых растений семейства Крапивных. Всё растение покрыто жгучими волосками, откуда и латинское название «жгу».
Эту трава используется как добавка к разнообразным блюдам, из неё готовят салаты, зеленые щи, соусы, начинку для пирожков, из сухих листьев заваривают чаи. Из спокон веков красавицы варили отвар из листьев молодой крапивы для своих густых волос и таким способом уберегали их от выпадения.
Народная медицина рекомендует использовать такую траву в следующих случаях:
- Низкий гемоглобин. В молодом листочке крапивы содержится много витаминов, микроэлементов, дубильных веществ, полезных соединений, которые положительно влияют на состав крови.
- Крапива известна своим кровоостанавливающим свойством. Кроме этого, она мочегонного, укрепляющего, адаптогенного действия. Настойки из этого растения широко используют для благоприятного влияния на сердце, сосуды, что приводит к укреплению всей системы кровообращения.
- Сахарный диабет. Часто в составе препаратов, которые регулируют уровень сахара в крови, входит крапива.
- Ревматизм и другие заболевания, связаны с суставным аппаратом. Лечение заключается в ударении по больному месту свежесорванным букетом крапивы. Мало приятного, конечно, но эффективно. Бывает, что человек ложиться на кучку травы и лечится таким способом. Здесь главное не переусердствовать, ведь любое «занадто», также считается вредителем.
- Ненавистные угри. Даже такие проблемы помогает излечить жгучая травка.
- Крапиву часто используют в области дерматологии, косметологии. Некоторые утверждают, что она стала помощником в борьбе с облысением.
- Помимо всего прочего, она прекрасный стабилизатор в процессе обмена веществ, способствует быстрому заживлению ран, стимулирует иммунную систему, обезболивает, снимает зуд.
- Во время простуды её принимают, как отхаркивающее средство.
- Крапивой лечат геморрой, кровотечения в прямой кишке.
Полезные свойства крапивы очевидны и ее использование в народной медицине оправдано.
Народные рецепты из крапивы в лечении женских болезней
 Крапива богата свойствами, которые помогают увеличить сопротивляемость организма к разным родам вредных веществ (токсинам, бактериями т.п). Помимо этого, жгучая трава способна повысить иммунитет, тонус кишечника, тонус матки, положительно влияет на сердечно-сосудистую и дыхательную системы.
Крапива богата свойствами, которые помогают увеличить сопротивляемость организма к разным родам вредных веществ (токсинам, бактериями т.п). Помимо этого, жгучая трава способна повысить иммунитет, тонус кишечника, тонус матки, положительно влияет на сердечно-сосудистую и дыхательную системы.
На сегодняшний день крапива в гинекологии применяется для остановки кровотечений и затяжных месячных, подобное.
- Послеродовой период. Известный факт, что матка женщины после родов начинает обратный процесс, она возвращается в дородовое состояние. Обычно, это занимает от 6-8 недель. Но бывают случаи, когда матка плохо сокращается и это грозит кровотечением. Понятное дело, что без хирургического вмешательства здесь не обойтись, но, как дополнительное средство, могут выписать пить отвар крапивы. В ней содержится хлорофилл, который является отличным стимулятором для тонуса матки, а это – способность к сокращению сосудов. Рецепт следующий: 3 ст. ложки крапивы заливают кипятком (500 мл) и настаивают в герметичной емкости час. Употреблять эту настойку стоит три раза в сутки по 100 гр.
- Многие мамочки используют крапиву для увеличения прихода молока. Для этого берут 20 гр семечек и заливают пол литром кипятка, настаивают и процеживают. Пьют по 100 гр два раза в день.
- Во время нерегулярных и болезненных месячных крапиву смешивают с девясилом. Для этого рецепта берут чайную ложку корней девясила и варят в стакане кипятка в течение 15 минут, на маленьком огне. Затем, в конце кипячения, добавляют 2 чайные ложки крапивы. Такую смесь настаивают около 4 часов и сцеживают. Принимают по большой ложке трижды в сутки.
- Крапива в лечении эрозии шейки матки, во время язв на половых губах, которые вызваны инфекциями. В таких случаях делают спринцевания либо сидячие ванночки со жгучим растением и баданом. Рецепт следующий: две большие ложки корней заливают кипятком (250 мл), держат на водяной бане в течение 30 минут, в конце варки, за 5 минут, добавляют большую ложку крапивы. Таким настоем делают спринцевание трижды в день.
- Вагинит. Лечат крапивой, ромашкой и зверобоем. С помощью этих трав делают ванночки, орошения и принимают внутрь. Берут большую ложку зверобоя и кипятят со стаканом воды 15 минут. Затем добавляют в отвар столовую ложку жгучего растения и дают настояться. Употребляют по полстанка два раза в сутки.
- Менопауза. Для этого рецепта нужно столовая ложка засушенных листьев крапивы и стакан горячей воды. Соединённую смесь укутывают на 8 часов, затем процеживают и употребляют по большой ложке трижды в сутки, до еды.
В соотношении 1:1 берут крапиву и душицу обыкновенную, заливают кипятком и варят на водяной бане 15 минут. Готовый отвар употребляют по полстакана 3-4 раза в сутки.
Целительные и лечебные свойства крапивы нельзя недооценивать. Она несет здоровье и заряд мощнейшей положительной энергетики.
Чем крапива помогает при обильных выделениях

Применение крапивы для снижения интенсивности кровотечений не ограничивается употреблением ее в виде настоев или отваров. Широко используется крапива в свежем виде при месячных.
При слишком обильных менструациях рекомендуют принимать трижды в день разбавленный сок свежих листьев этого растения в четверти стакана воды в количестве одной чайной ложки. Употребляй его за двадцать минут до приема пищи. Для получения сока возьми листья Крапивы жгучей и выдави его в посуду.
Подобно отвару крапивы на организм при месячных хорошо влияет экстракт крапивы жидкий, который продается в аптеке. Этот препарат принимай за полчаса до еды в расчете 40 капель на четверть стакана воды. Данный экстракт — отличное средство профилактики обильных выделений при менструации.
Крапива, помимо кровоостанавливающего действия, обладает еще и мочегонным свойством, что способствует снижению интенсивности кровотечения.
Прием сока, настоя или отвара крапивы при месячных способствует тому, что организм получает сочетанное воздействие: на сосуды, на кровь, на матку, это делает крапиву весьма эффективным кровоостанавливающим лекарственным средством.
Но, несмотря на положительный эффект и видимую безобидность крапивы, перед применением любого средства, даже имеющего растительное происхождение, необходимо обязательно проконсультироваться у врача. Ведь нельзя забывать и о противопоказаниях. В частности, отвар, чай и сок нельзя употреблять людям с высокой свертываемостью крови, которые страдают тромбозами.
Листья крапивы, необходимы для приготовления отваров и соков, ты можешь купить в аптеке, а можешь заготовить сама. Крапиву просто найти на заброшенных, никем не обрабатываемых участках огородов, садов, пустырей, по обочинам дорог и вдоль заборов. Заготавливать крапиву нужно осенью и весной. Весной собираются молодые листья и побеги, осенью — корни и семена.
Чтобы месячные были менее обильными, используй листья крапивы, собирать их нужно только в период цветения в сухую погоду. Настои из свежих листьев растения, отвары из крапивы, вытяжки соков сужают сосуды и возвращают тонус гладкой мускулатуре матки. При регулярных приемах жидкого экстракта крапивы по 30 капель трижды в день, можно получить стойкий кровоостанавливающий эффект и нормализовать цикл месячных. Крапива имеет слабо выраженный противовоспалительный эффект, который помогает избежать больших потерь крови в ходе месячных.
Что нужно запомнить

Чтобы исключить неприятные осложнения, направить силу травы максимально эффективно на проблему, народная медицина предлагает придерживаться ряда правил. Следует запомнить основные требования:
не приступать к народному лечению без предварительного согласования с гинекологом, медицинского осмотра, диагностики – при серьезных заболеваниях, сопровождающихся кровотечениями, использовать крапивные средства разрешено только в качестве вспомогательных мер, главное внимание уделяется медикаментозной терапии; готовить домашние лекарства только из качественного растительного сырья (особенно если крапива собирается самостоятельно); строго следовать дозировкам, указанным в рецептуре – превышение домашних составов, приемов грозит побочными реакциями, привыканием; если после курса лечения кровотечения не теряют интенсивности, непременно повторно посетить врача, который поможет выяснить причину отсутствия результатов. Не следует также продолжать курс народного лечения, если после приема тревожит неприятный дискомфорт – лучше обратиться к другим средствам нетрадиционной медицины
Не следует также продолжать курс народного лечения, если после приема тревожит неприятный дискомфорт – лучше обратиться к другим средствам нетрадиционной медицины.
Крапива – надежный помощник женщин при многих видах кровотечений (послеродовых, менструальных, послеоперационных кровяных выделений), но только при условии грамотного использования растения.
Чтобы не допустить осложнений, неприятных последствий, ухудшения общего состояния здоровья, лучше заранее вооружиться необходимыми знаниями, изучить рекомендации нетрадиционной медицины, проконсультироваться у специалиста.
( 1 оценка, среднее 5 из 5 )
Применение растения при больных суставах
• Настойку сухих корневищ крапивы на водке 1:10 (настоять 2 недели, процедить) применять для растираний суставов при ревматизме и подагре утром и вечером до улучшения состояния.
• При заболеваниях суставов делать компрессы из свежих листьев и стеблей крапивы к больному месту. Зафиксировать их х/б повязкой и выдержать ночь. К утру боль утихнет, а волдырей на коже не будет.
• От болезней суставом наполнить неплотно 5-литровую кастрюлю свежими стеблями крапивы, залить их кипятком и накрыть крышкой. Когда настой в емкости станет приемлемой температуры, опустить в него больной сустав и держать до остывания жидкости. После 5-7 процедур боли проходят.
Неоценимая помощь рядом с нами
 Много столетий назад врач был доступен не всем, поэтому простые люди лечились травами. Методом проб и ошибок были изучены особенности каждой травы, растущей в данном регионе, поэтому до наших дней дошел большой багаж знаний, который мы применяем в нашей жизни без риска для здоровья. Глубокие познания особенностей различных трав помогли создать множество фармакологических препаратов, сборов на основе трав используемых в гинекологии. Ведь можно использовать и листья, и цветки растений, и стебли, и корни – все приносит пользу в определенном количестве.
Много столетий назад врач был доступен не всем, поэтому простые люди лечились травами. Методом проб и ошибок были изучены особенности каждой травы, растущей в данном регионе, поэтому до наших дней дошел большой багаж знаний, который мы применяем в нашей жизни без риска для здоровья. Глубокие познания особенностей различных трав помогли создать множество фармакологических препаратов, сборов на основе трав используемых в гинекологии. Ведь можно использовать и листья, и цветки растений, и стебли, и корни – все приносит пользу в определенном количестве.
С помощью отваров из лекарственных трав можно:
- снять воспаление внутренних половых органов;
- устранить инфекцию;
- снять спазм и болевые ощущения внизу живота.
Все процедуры женщина делает с помощью спринцевания. Если есть наружные пораженные участки ткани, то применяют обмывание.
Противопоказания, запреты на применение крапивы, побочные эффекты

Крапива – растение, пользующееся немалым успехом в нетрадиционной медицине, но лучше не отказываться от изучения противопоказаний, трава имеет немало запретов, которые следует учитывать в народном лечении.
Категорически запрещено употреблять крапивные средства при склонности к образованию тромбов, нарушениях состава крови. Злокачественные образования в матке, опухолевые недуги, высокое давление – еще ряд причин отказаться от приема травяных составов.
Категорически запрещено пить отвары, настой при беременности – высокая концентрация некоторых элементов опасна для плода, способна причинить серьезный вред.
При почечной недостаточности также исключается применение домашних составов – завершиться народное лечение может нарушениями работы мочеполовой системы.
Даже при отсутствии ограничений, запретов на прием остается риск развития побочных эффектов. Обычно женщины жалуются на скачки давления, головные боли, головокружения, проблемы с пищеварением.
Дерма также способна отреагировать на растительные составы тревожными сигналами в виде раздражения, высыпаний, неприятного дискомфорта (зуда, сильного жжения).
Народные средства при маточных кровотечениях
Вообще, кровотечения из половых путей могут появиться у женщин любого возраста. Но чаще всего это свидетельствует о наличие какой-либо инфекции в организме. Народные средства от маточного кровотечения способны восстановить нормальное функционирование женского организма. Народные рецепты от маточного кровотечения основаны на использовании различных лекарственных растений и сборов.
Маточные кровотечения могут появляться в период гормональной перестройки организма, либо из-за наличия доброкачественных или злокачественных образований. Всегда нужно очень внимательно относиться к своему организму. Поэтому если вы заметили кровянистые выделения из половых путей, которые не являются менструацией, то это повод срочно отправиться к врачу. Выделения могут быть незначительными до очень обильных. Особенного внимания требуют кровянистые выделения в период беременности. Часто женщины также в этот период жалуются на повышенную утомляемость, жажду, головную боль и всеобщее недомогание. Поэтому, если вы заметили за собой что-то подобное, срочно начинайте лечение.
Лечение маточных кровотечений народными средствами основывается на использовании кровоостанавливающих сборов трав и настоев. Вот некоторые из них.
Рецепт 1. Приготовьте настой из пастушьей сумки. Возьмите столовую ложку сухой травы и залейте ее стаканом крутого кипятка. Настаивайте в теплом месте не менее часа. Принимайте по столовой ложке два-четыре раза в день до еды. Этот рецепт поможет, как остановить маточное кровотечение народными методами.
Описание растения
Трава растет сорняком, с ее появлением борются, проплывая грядки, убирают в общедоступных местах. Дикое растение встречается не только в парках, на лугах и полях, но и вдоль дорог, собственно говоря, где угодно. Крапива не привередлива, тщательного ухода не требует. Внешне растение полностью зеленого цвета с маленькими соцветиями легко спутать с множеством растений. Его отличают ворсинки по всей площади лиственного покрова, собирать или пропалывать куст следует при помощи перчаток, чтобы избежать повреждения кожных покровов. Чего только не используют для сбора травы, но лучшим методом остается ручная сборка в перчатках.
известны со времен наших предков. Ещё врачеватель Авиценна неоднократно упоминал растение в своих медицинских трактатах о женских проблемах, по его мнению это было лучшим средством лечения бесплодия. Прием настоек был популярен даже при беременности. Сейчас женщин в период беременности оберегают, а ученые доказали вред от приема лекарства в период беременности. Книги по гинекологии включают упоминания о настоях, компрессах из этого растения.
Сейчас ученые смогли объяснить полезные качества травы для женского организма, как лекарство способное своим химическим составом влиять на кроветворение и кровообращение именно в области половых органов. Лечебные свойства обусловлены высоким содержанием микроэлементов и витаминов в листьях растения.
Полезные свойства растения используют не только в гинекологии, но и для лечения множества недугов, настигших человека. Удивительный химический состав крапивы, ее целительные свойства позволяет в одинаковой мере использовать все части растения, но большей целительной силой обладают жгучие листья, на их основе готовят целебные отвары. В листьях содержится аскорбиновая кислота, которая способствует укреплению организма в целом. Каротин укрепляет зрение, а комплекс витаминов РР и В успокаивают нервы. Витамин К способствует заживлению ран, регенерации тканей. Пантотеновая кислота является дефицитным веществом для организма, но присутствует в крапиве. Биологически активные вещества укрепляют иммунитет, налаживают работу организма в целом. Полезные свойства заключается в комплексном составе, но имею противопоказания также комплексно. Применение настоев эффективно под наблюдением врача.
Чем полезна крапива для женщин
Трава, которая используется для лечения от всевозможных патологий, снимает воспаление, устраняет аллергию, заживляет раны, укрепляет иммунитет, служит мочегонным и слабительным средством. Чем полезна крапива для женщин, знали давно. Употребляя снадобья, из растения:
- сохраняли густоту и блеск волос;
- омолаживали кожу;
- восстанавливали здоровье.
Сейчас траву добавляют в шампуни и бальзамы, которые придают локонам силу и красоту. Листья многолетника используются для масок и компрессов, которые накладывают на лицо. Они придают коже свежесть и нежность.
Компоненты, что входят в состав растения, имеют уникальные свойства:
- Благодаря витамину K заживают угри и прыщи, исчезает отечность, пропадают веснушки и темные пятна.
- Устраняет различные виды высыпания, снимает воспаление эпидермиса витамин A.
- Флавониды возвращают коже молодость, органические кислоты придают ей ровный тон.
- Заживляет раны, восстанавливает иммунитет, витамин C. Он укрепляет сосуды и капилляры, препятствует развитию купероза.
Уникальных веществ в листьях крапивы больше, чем в лимонах, черной смородине, моркови. Особыми лечебными свойствами обладает свежесрезанное растение. На вопрос, чем полезна молодая трава для организма человека, многие отвечают, что она насыщает минералами и витаминами.
Смотрите видео о лечебных свойствах сока крапивы.
Состав растения поражает разнообразием, в листьях есть:
- железо;
- медь;
- никель;
- калий.
Кремний положительно воздействует на кости. Эскулен, дубильные вещества, а также витамины групп B и C способствуют свертыванию крови, препятствуют размножению раковых клеток.
Крапива при цистите
При цистите промыть и измельчить свежие листья крапивы, смешать 1 ст.л. с таким же количеством сухого измельченного корня солодки и залить 1 л кипятка. Держать на малом огне 10 минут, остудить, процедить и довести объем охлажденной кипяченой водой до исходного. Пить по 1/3 стакана 3 раза в день за полчаса до еды. Улучшение наступает уже через 3-4 дня, но при необходимости через 5 дней можно повторить прием.
|
Крапиву можно добавлять в любые салаты. Чтобы убрать жгучесть, достаточно ошпарить ее кипятком. Желательно использовать молодую крапиву, пока она не зацвела. А если крапива переросла, ее можно скосить и подождать, пока быстро вырастут свежие побеги. |
Крапива для волос
Крапива – прекрасное средство для роста волос. Водочную настойку крапивы используют для укрепления и оздоровления волос, когда они становятся тусклыми и начинают выпадать. Наполнить неплотно литровую банку на 2/3 свежей крапивой и залить 0,5 л водки. Настаивать в темном месте 2 недели, процедить.
Втирать настойку в корни волос и укутывать голову махровым полотенцем на 2 часа. Потом смыть теплой водой. Процедуру проводить на чисто вымытых волосах. Волосы восстанавливаются, приобретают блеск и роскошный вид.
Витаминное средство
Залить 2 ст.л. свежих измельченных листьев крапивы 0,5 л кипятка и настаивать час. Процедив, пить по трети стакана 3 раза в день Курс — 2-3 недели. Этот же рецепт играет роль поливитаминного и противовоспалительного средства при ревматизме, подагре, заболеваниях желудка и других органов пищеварения. Этот настой можно использовать, как противодиабетическое средство.
Ранозаживляющее средство
Свежие листья крапивы прикладывать к гнойным ранам. Использовать для выведения бородавок, также прикладывая к ним листья.
Крапива с молоком при боли в желудке
1 ст.л. сухой травы залить 1 ст. кипящего молока (можно использовать и воду), варить на малом огне 5 минут, настоять до остывания, процедить. Отвар принимать при желудочных болях и рвоте по 1 ст.л. 3-4 раза в день до выздоровления.
При мочекаменной болезни
• 500 г свежих корневищ крапивы залить
1 л красного вина, томить на водяной бане до упаривания жидкости наполовину, процедить и пить по 50 мл за час до еды 3 раза в день до выздоровления.
•
Принимать сок свежих листьев крапивы по 1 ч.л. 3 раза в день за 20 минут до еды.
Крапивный сок при обильных менструациях, кровотечениях после родов

Несмотря на эффективность настойки, отвара, большинство женщин предпочитает употреблять сок травы, отличающийся повышенной концентрацией полезных элементов.
Домашнее лекарство действует быстро – нескольких приемов достаточно для уменьшения количества выделений, остановки кровотечения.
Для приготовления крапивную зелень перебить блендером (пропустить через мясорубку), оставить на полчаса пустить сок. Отжать жидкость, впрок не готовить – средство быстро портится, начинается брожение, лучше готовить растительное лекарство перед каждым приемом.
Рекомендуемая длительность курса – неделя. Если домашнее средство дома используется с целью уменьшить количество выделений в продолжение критических дней, пить крапивный сок начинать с началом менструации.
Кровоостанавливающие растения
 Травы, останавливающие кровь, имеют два свойства: стимуляция матки и сужение сосудов, что приводит к остановке кровотечения. Ведь лечение медпрепаратами не всегда приносит желаемый результат, поэтому использование различных трав по всем правилам науки может дать лучший эффект.
Травы, останавливающие кровь, имеют два свойства: стимуляция матки и сужение сосудов, что приводит к остановке кровотечения. Ведь лечение медпрепаратами не всегда приносит желаемый результат, поэтому использование различных трав по всем правилам науки может дать лучший эффект.
В составе многих трав есть компонент К, который участвует в образовании протромбина, способствующего свертывать кровь. При использовании трав, вы не только помогаете организму остановить обильные кровопотери, но и приглушаете воспалительные процессы, помогаете привести организм в тонус.
В народной медицине есть кровоостанавливающие растения и множество рецептов отваров и травяных сборов из них, применяемых в гинекологии.
Профилактическое применение растений, способствующих останавливать кровь, сделает менструации менее болезненными, если применять их за 3-4 дня до критических дней. Применение кровоостанавливающих растений способно снять спазм, оказать болеутоляющее и успокаивающее действие, повлиять на содержание гормонов в крови и урегулировать менструальный цикл.
Кровоостанавливающие травы, которые помогут справиться с кровопотерей:
- хвощ полевой;
- розмарин;
- ромашка аптечная;
- пастушья сумка;
- мелисса, женьшень;
- лаванда, вербена;
- тысячелистник;
- кислица;
- лапчатка гусиная.
А также существует множество других лекарственных растений, которые менее известны.
С некоторыми представителями «скорой помощи» при кровотечении можно познакомиться ниже.
Народные рецепты при кровотечениях
- Крапива является одним из самых известных кровоостанавливающих средств. Для остановки обильного кровотечения при месячных, нужно взять на стакан кипятка одну столовую ложку крапивы. Прокипятить примерно 10 минут на медленном огне. Принимают в сутки один стакан отвара из крапивы. Но нужно помнить, что крапива повышает свертываемость крови, поэтому людям с высокой свертываемостью крови ограничить прием отвара до трех дней.
- Лесная земляника. Известным кровоостанавливающим средством является обычная лесная земляника. На два стакана кипятка взять одну столовую ложку листьев лесной земляники. Заливаем и настаиваем около 8-ми часов. При очень обильных месячных, рекомендуется принимать по одной чайной ложке каждый день.
- Горец перечный. К группе трав, которые останавливают кровотечение, относится горец перечный. На стакан крутого кипятка нужно взять столовую ложку горца. Залить и дать настояться несколько часов. Можно укутать посуду с отваром для более лучшего эффекта. Принимают при маточном обильном кровотечении во время менструации три раза в день по одной столовой ложке.
- Кукурузные рыльца. Одно из очень известных всем кровоостанавливающих средств, используемое при обильных менструациях – кукурузные рыльца. Одну столовую ложку рылец залить стаканом кипятка, накрыть крышкой, укутать хорошо, чтобы настоялось до остывания, и применять при обильных кровотечениях шесть раз в день по одной столовой ложке.
- Пастушья сумка. Всем известная, трава пастушья сумка также часто используется как кровоостанавливающее средство в народной медицине. На стакан кипятка потребуется одна столовая ложка измельченной травы. Настаивать один час и принимать по полстакана три–четыре раза в сутки.
- Малина. А всем известная и любимая малина также является кровоостанавливающим средством. Две столовые ложки листиков малины залить двумя стаканами кипятка и настоять до охлаждения. Принимать четыре раза в день по половинке стакана при обильных месячных.
- Хвощ полевой. Когда менструация сопровождается не только обильными выделениями, но и сильными болями, рекомендуется отвар из хвоща полевого. Двумя стаканами крутого кипятка залить одну чайную ложку хвоща и настоять до остывания. Через каждые два часа принимают отвар из хвоща по одной столовой ложке. Когда кровотечение ослабевает, сократить прием до трех раз в день.
- Кора из калины садовой прекрасно зарекомендовала себя как средство, останавливающее маточное кровотечение. Измельчить столовую ложку коры и залить стаканом воды. Томить на медленном огне в течение 20 минут. Снять с огня, процедить. Добавляем в полученный отвар немного холодной кипяченой воды, чтобы снова получить стакан жидкости. Рекомендуется употреблять три раза в сутки по столовой ложке отвара.
Все вышеперечисленные рецепты из народной медицины помогу вам только избавиться от болей, приглушить кровотечение, но не решить эту проблему. Поэтому самый правильный совет – обратитесь за консультацией к врачу–гинекологу.
Еще раз хочу подчеркнуть, что лечение травами нужно производить, только проконсультировавшись с врачом, который найдет причину кровопотерь, поставит диагноз и пропишет курс лечения.
Дорогие девочки, девушки, женщины будьте всегда здоровы, счастливы и пускай временные неприятности не помешают вам наслаждаться уже тем, что вы женщина. Это высшая привилегия в этой жизни, способная возрождать человечество.
Противопоказания применения крапивы
 Как и все лекарственные средства и растения, крапива имеет некоторые противопоказания к применению.
Как и все лекарственные средства и растения, крапива имеет некоторые противопоказания к применению.
Прежде, чем пить отвар, настойку из крапивы, следует ознакомиться с противопоказаниями.
Перед принятием решения стоит посоветоваться с врачом во избежание негативных последствий.
Так как она имеет кровоостанавливающее свойство, поэтому:
- Лицам с густой кровью не рекомендуют её употреблять.
- Людям, имеющие проблемы с варикозным расширением вен.
- Запрещено использовать её при гипертонии.
- Атеросклерозе.
- Противопоказана беременным, потому что жгучая трава способна вызвать самопроизвольный аборт либо ускорить процесс рождения (преждевременные схватки).
- Если у девушки задержка месячных, то для начала стоит исключить беременность, а уже потом принимать отвары из этого чудесного растения.
- Нельзя использовать крапиву в качестве лечения тем женщинам, у которых опухоль в районе матки, придатков.
- Нельзя останавливать кровотечения, которые спровоцированы полипами.
В принципе, всегда, прежде чем начать лечения любым растением либо лекарственным препаратом, стоит проконсультироваться с лечащим врачом, чтобы исключить осложнение.
Как используют крапиву в гинекологии
 Уже давно в области гинекологии крапива зарекомендовала себя, как кровостанавливающее средство. Эта трава способна нормализовать месячный цикл и многое другое.
Уже давно в области гинекологии крапива зарекомендовала себя, как кровостанавливающее средство. Эта трава способна нормализовать месячный цикл и многое другое.
При обильных месячных или маточных кровотечениях отвар крапивы поможет стабилизировать выделения. И всё это благодаря антигеморрагическому веществу.
Некоторые врачи рекомендуют принимать настои из крапивы для предотвращения внематочной беременности. В таких случаях её выписывают по такому рецепту: пить отвар, заваренный из несколько грамм в сутки истолчённых семян. Такие маленькие семена способны расширить просвет между фаллопиевыми трубами.
Многие дамы говорят о чудодейственных свойствах крапивы во время месячных.
Отвар крапивы при месячных помогает:
- унять головную боль;
- восстановить работу кишечника;
- убрать дискомфорт красных дней календаря;
- снять усталость, раздражительность;
- а также быть спазмолитиком и обезболивающим средством в одном лице.
Это будет лучше, чем принимать обезболивающую таблетку. Впрочем, отвар крапивы принимают не только при месячных. Так что вместо таблетки от головной боли нужно пить целебный отвар. Хотя здесь также нельзя переусердствовать.





 Симптомы заболеваний Подробнее » Повышен уровень уробилиногена в моче: что это значит?
Симптомы заболеваний Подробнее » Повышен уровень уробилиногена в моче: что это значит? Симптомы заболеваний Подробнее » Почему моча пахнет ацетоном
Симптомы заболеваний Подробнее » Почему моча пахнет ацетоном

 Анализ слюны при панкреатите — этап комплексного обследования
Анализ слюны при панкреатите — этап комплексного обследования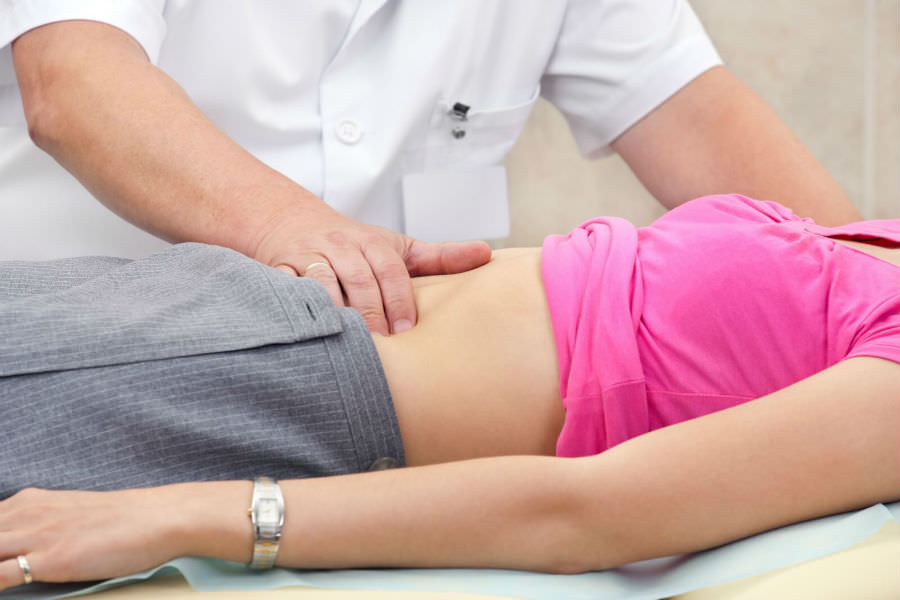 Пальпация проводится на первом приеме у врача сразу же после сбора анамнеза
Пальпация проводится на первом приеме у врача сразу же после сбора анамнеза
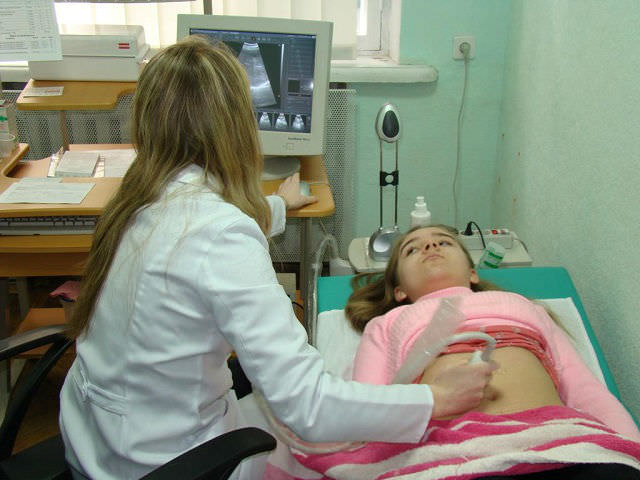 УЗИ – самый безболезненный и информативный метод диагностики панкреатита у детей и взрослых
УЗИ – самый безболезненный и информативный метод диагностики панкреатита у детей и взрослых

 Как правильно сдавать анализы и подготовка перед ними разъясняется медицинским работником
Как правильно сдавать анализы и подготовка перед ними разъясняется медицинским работником
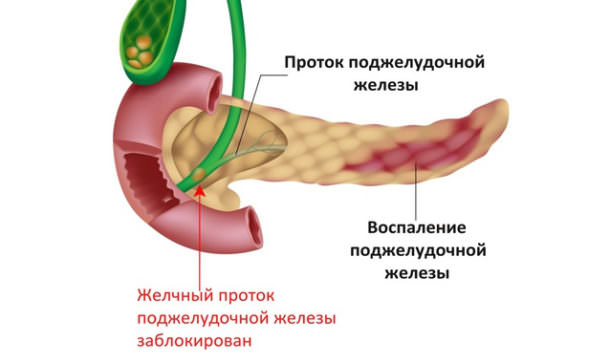
 Главным признаком развития панкреатита является боль опоясывающего характера в верхней части живота
Главным признаком развития панкреатита является боль опоясывающего характера в верхней части живота



 Исходя из типа неприятного запаха в области половых
Исходя из типа неприятного запаха в области половых

 Появление вони в области интимного места может сигнализировать о серьезных проблемах, которые связаны с воспалительным процессом в женском организме или же без него. Возможные причины данного явления могут быть следующими:
Появление вони в области интимного места может сигнализировать о серьезных проблемах, которые связаны с воспалительным процессом в женском организме или же без него. Возможные причины данного явления могут быть следующими:
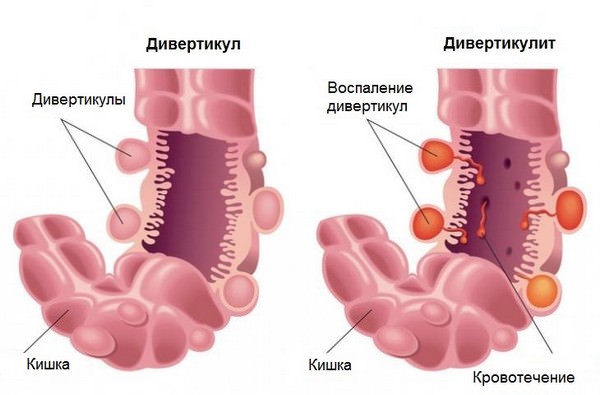 Как выглядят дивертикулы и дивертикулит
Как выглядят дивертикулы и дивертикулит
 Стул ребенка на искусственном и естественном кормлении сильно отличается
Стул ребенка на искусственном и естественном кормлении сильно отличается

 И еще одно правило по введению прикорма: вводить в рацион зараз можно не больше одного продукта. Если же пренебречь этим правилом, то нарушения в микрофлоре кишечника, появление слизи с белыми крупинками является нормальной ситуацией. Кроме этого, возможно развитие аллергической реакции.
И еще одно правило по введению прикорма: вводить в рацион зараз можно не больше одного продукта. Если же пренебречь этим правилом, то нарушения в микрофлоре кишечника, появление слизи с белыми крупинками является нормальной ситуацией. Кроме этого, возможно развитие аллергической реакции.
 Здравница сердечно-сосудистого профиля рекомендуется на период реабилитации пациента после лечения в стационаре, а также для поддержания здоровья при хронических болезнях сердца. Врач-кардиолог может назначить больному санаторное лечение, если у него имеются следующие заболевания:
Здравница сердечно-сосудистого профиля рекомендуется на период реабилитации пациента после лечения в стационаре, а также для поддержания здоровья при хронических болезнях сердца. Врач-кардиолог может назначить больному санаторное лечение, если у него имеются следующие заболевания:




 Приезжая в кардиологический санаторий, пациент проходит тщательное обследование на современном оборудовании. По результатам диагностики врач-кардиолог назначает отдыхающему индивидуальное лечение. Весь комплекс процедур больной проходит под строгим наблюдением специалистов.
Приезжая в кардиологический санаторий, пациент проходит тщательное обследование на современном оборудовании. По результатам диагностики врач-кардиолог назначает отдыхающему индивидуальное лечение. Весь комплекс процедур больной проходит под строгим наблюдением специалистов. Кардиологические санатории предназначены в большинстве для людей пенсионного возраста
Кардиологические санатории предназначены в большинстве для людей пенсионного возраста Основное направление сердечно-сосудистых санаториев — оздоровление организма
Основное направление сердечно-сосудистых санаториев — оздоровление организма
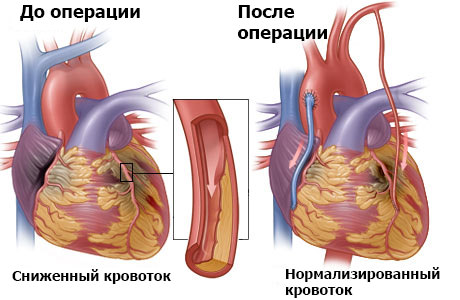 Аорто-коронарное шунтирование
Аорто-коронарное шунтирование
 Напалечный пульсоксиметр
Напалечный пульсоксиметр