Анализы при панкреатите. Когда нужно сдавать и какие
Какие методы диагностики проводят параллельно
Какие еще способы определения заболевания известны медицине? Кроме исследования крови, существует множество других методов, помогающих выявить воспаление поджелудочной железы:
- пальпация области, где расположен больной орган;
- УЗИ;
- КТ и МРТ при необходимости;
- рентгенография органов брюшной полости;
- анализ слюны, кала и мочи.
Пальпация проводится врачом с целью выявления воспаленного органа. При панкреатите эта манипуляция доставляет болезненные ощущения. Зачастую диагноз путают с язвенной болезнью желудка и 12-перстной кишки, поэтому заболевание требует тщательной диагностики. Само исследование необходимо проводить строго на голодный желудок.
Во время глубокого выдоха врач пальцами вводит в брюшную полость, немного согнутыми в фалангах. При хроническом панкреатите железа увеличена и болезненность не такая интенсивная. УЗИ при панкреатите проводят для подтверждения диагноза, так как этот метод диагностики дает достоверные результаты.
При панкреатите УЗИ покажет увеличение органа, границы с неясным контуром, неоднородную структуру, повышенную эхогенность в месте воспаления, при тяжелом течении болезни – кисты и другие изменения, которые не характерны для поджелудочной железы.
МРТ и КТ дает оптимальную оценку поджелудочной железе, выявляет патологии, затрудненных для диагностики, обнаруживает некротические, жидкостные включения в воспаленном органе.
 Анализ слюны при панкреатите — этап комплексного обследования
Анализ слюны при панкреатите — этап комплексного обследования
Анализ слюны проводится только с целью выявления хронического панкреатита. Самое главное – это определить в ней содержание фермента – амилазы. Уменьшение его количества будет свидетельствовать о длительной и тяжелой форме хронического воспаления поджелудочной железы.
Чаще всего такие результаты получается у лиц, которых хронический панкреатит преследует не один год. Лечение проводить в такой ситуации очень сложно, а иногда невозможно.
Анализ мочи при панкреатите тоже будет изменен. В случае сильного воспаления в моче будет повышено содержание α-амилазы и могут появиться эритроциты. При тяжелом течении заболевания можно обнаружить лейкоциты и белок. Изменения в анализе кала тоже могут указать на панкреатит.
При воспалении поджелудочной железы характерны следующие преобразования:
- присутствие триглицеридов в кале;
- наличие непереваренных остатков еды;
- изменение цвета фекалий – становится светлым (непрямой симптом болезни, указывающий на перекрытие желчевыводящих протоков).
Все виды диагностики можно применять как для взрослых, так и для детей. Не рекомендуется проводить рентген, КТ и МРТ женщинам в период вынашивания плода, так как все виды излучений могут негативно сказаться на здоровье будущего ребенка.
Предупредить развитие заболевания намного проще, чем потом лечить его. При появлении каких-либо непонятных симптомов необходимо сразу обращаться за помощью к врачу.
Стоит соблюдать ряд простых правил: не принимать регулярно жирную и копченую пищу, а употреблять продукты, богатые клетчаткой, ограничить прием алкоголя и отказаться от курения, ежедневно выпивать не менее 1,5 литра воды (при отсутствии отеков и других противопоказаний). Правильная профилактика не позволяет допустить острого течения заболевания.
Осмотр пациента
Диагностика панкреатита у взрослых и детей обязательно включает в себя внешний осмотр пациента. Так как при этом заболевании у большинства больных наблюдается механическая желтуха, первым делом врач осматривает кожу и слизистые оболочки рта и глаз. При визуальном осмотре наблюдается их окрашивание в желтушный цвет.
После того как врач произвел внешний осмотр, он осуществляет пальпацию живота. Во время ее проведения у больного отмечаются острые боли в левом подреберье. Более того, при пальпации врач может отметить увеличенный желчный пузырь, который наблюдается, как правило, при развитии хронического билиарного панкреатита.
Также при внешнем осмотре и пальпации отмечается:
- отсутствие пульсации брюшной аорты, что обуславливается отечностью железы на фоне воспаления;
- болевой синдром, являющийся реакцией в ответ на пальпацию сосцевидной мышцы;
- истощение подкожно-жировой ткани в области нахождения воспаленной железы.
 Пальпация проводится на первом приеме у врача сразу же после сбора анамнеза
Пальпация проводится на первом приеме у врача сразу же после сбора анамнеза
Инструментальная диагностика
Кроме всех вышеописанных методов диагностики, панкреатит диагностируется также и при помощи специальных инструментальных исследований. При наличии у пациента симптомов болезни должны быть назначены следующие диагностические мероприятия:
- УЗИ;
- КТ;
- ЭРХПГ.
Ультразвуковая диагностика – самый распространенный метод выявления многих заболеваний поджелудочной железы, в том числе и панкреатита. При его проведении врач без каких-либо затруднений выявит диффузные изменения в тканях органа, утолщение его стенок и отечность.
 УЗИ – самый безболезненный и информативный метод диагностики панкреатита у детей и взрослых
УЗИ – самый безболезненный и информативный метод диагностики панкреатита у детей и взрослых
Несомненным преимуществом данного метода диагностики является то, что при его проведении есть возможность оценить функциональность других органов пищеварительной системы, благодаря чему врач сможет выявить наличие у пациента осложнений и назначить ему соответствующее лечение.
Сегодня применяются различные методы проведения УЗИ. Самыми распространенными из них являются эндоскопическое и внутрипротоковое исследование поджелудочной железы. Эти диагностические методы дают намного больше информации, чем обычное УЗИ. Но у них есть один большой недостаток – они болезненны для пациента и часто приводят к прогрессированию воспаления.
КТ также является информативным методом диагностики, однако в отличие от УЗИ, он является наиболее дорогостоящим. Преимуществом компьютерной томографии является то, что данный метод дает возможность подробно изучить пораженный орган, дать оценку его кровеносной системе, определить степень деструкции и количество здоровых клеток.
ЭРХПГ – еще один метод, при помощи которого диагностируют панкреатит. При его проведении используется специальный зонд, который вводится в главный проток. Далее в зонд подают контрастное вещество и делают рентгенологический снимок, на котором отчетливо видна проходимость практически всех протоков и наличие в них препятствий (рубцов, опухолей и т.д.).
Если у человека появляются симптомы панкреатита, также используются и другие методы диагностики. Среди них находятся:
- фиброгастродуоденоскопия;
- обзорная рентгенография;
- лапароскопия (в большей степени является лечебным мероприятием, нежели диагностическим).
Все эти анализы и инструментальные исследования позволяют выявить не только само заболевание, но и наличие на его фоне осложнений, благодаря чему врач сможет назначить адекватное лечение, которое быстро позволит пациенту поправить свое здоровье.
Хронический панкреатит. Клинические проявления
Хронический панкреатит у четверти больных протекает бессимптомно, особенно в начальный период.
1. Боли в животе
В дальнейшем в 80-90 % основным характерным признаком является болевой абдомональный синдром (боли в животе).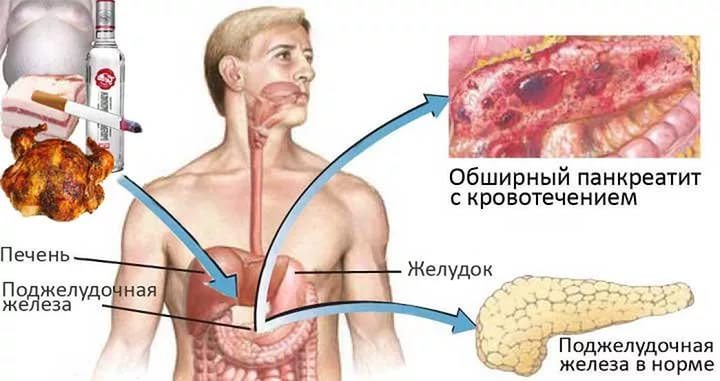
Боли носят характер рецидивирующих (повторяющихся) приступов — «панкреатические колики» и нередко приобретают постоянный изнуряющий характер.
Локализация болей зависит от поражения различных частей поджелудочной железы, так при поражении головки – боли в правом подреберье, тела – боли в подложечной области, при поражении хвоста железы боли в левом подреберье. При поражении всей железы наблюдаются «опоясывающие» боли, которые встречаются у 30-35% больных.
Часто возникает иррадиация болей в левую лопатку, в левую половину грудной клетки, в область сердца.
Боли обычно возникают через 30-40 минут после обильной, жирной пищи, употребления алкоголя, холодных шипучих напитков, острых приправ, большого количества сырых овощей, цитрусовых.
Боли могут сохраняться от 30 минут до 3 и более часов.
Боли могут провоцироваться психоэмоциональным стрессом, тяжелой физической работой, переохлаждением.
Нередко наблюдаются голодные боли, возникающие через 4-6 часов после приема пищи.
При болях пациенты занимают вынужденное положения, они не могут лежать на спине, облегчение находят только в коленно-локтевом положении или на животе, пациенты переходят на голод и прием щелочных вод.
Первые годы в начальной стадии заболевания боли интенсивные. частые, требующие интенсивной терапии, через 5-10 лет боли ноющего характера, тупые без четкой локализации и иррадиации. Это признак прогрессирования заболевания с развитием ферментативной недостаточности поджелудочной железы. В период развития осложнений, через 7-15 лет (но может случиться в любой стадии заболевания) боли становятся редкими не выраженными и в клинических проявлениях выходят на первый план проявления ферментативной недостаточности (внешне-секреторной недостаточности поджелудочной железы) и нарушения внутрисекреторной функции – нарушения углеводного обмена, может быть сахарный диабет.
2. Диспепсические расстройства
Диспепсические расстройства (синдром дисмоторной желудочно-дуоденальной диспепсии), наблюдаются через 3-5 лет от начала заболевания и включают в себя:
- сухость во рту, тошноту,
- рвоту, чаще на высоте болей, неоднократную, не приносящую облегчения пациенту,
- изжогу, отрыжку,
- метеоризм, чувство распирания в животе.
3. Синдром внешнесекреторной недостаточности
Поджелудочная железа вырабатывает мало пищеварительных ферментов, нарушаются процессы переваривания пищи и всасывания пищевых компонентов, и как следствие этого проявляются:
- поносы, которые могут сменяться запорами,
- увеличение объема кала до 500 г и более,
- стул до 2-6 раз в сутки, часто после еды, стул серый, маслянистый, трудно смываемый, зловонный, неоформленный (стеаторея наблюдается в 5-15% случаев),
- сухость и шелушение кожных покровов,
- стоматит, глоссит (воспаление языка, отечность с отпечатками зубов),
- боли в костях,
- снижение или полная потеря аппетита (анорексия),
- слабость.
4. Синдром внутрисекреторной недостаточности поджелудочной железы
Они проявляются в виде сахарного диабета (мучает жажда, сухость во рту, повышенное мочеиспускание) у 3-10% больных хроническим панкреатитом.
Признаки панкреатогенного диабета обычно появляется поздно – через 15 и более лет от начала хронического панкреатита. Иногда это может быть единственным проявлением безболевого панкреатита.
Функциональные тесты
Зондовые тесты (более точные): Прямые тесты — напрямую через гастродуоденальный зонд осуществляют забор содержимого двенадцатиперстной кишки и считают в нем бикарбонаты и ферменты. «Золотой стандарт» — СПЗТ — секретинпанреозиминовый тест. Непрямые тесты — тест Лунда с пищевой нагрузкой.
Беззондовые тесты (менее точные): Прямые тесты — измерение ферментов в кале (фекальная эластаза-1, химотрипсин). Непрямые тесты — подсчет уровня продуктов расщепления в кале (копроскопия кала с липидограммой, определение количества жира выделенного за сутки). В моче (ПАБК-тест, тест Шиллинга, панкреолауриловый тест). В выдыхаемом воздухе (протеиновый, триглицеридный, амилазный).

Как производится забор материала для исследования
Для биохимического анализа крови берется исключительная венозная кровь, взятая из локтевой вены. Процедура выполняется обученным медицинским работником в стерильных условиях. Пациент садится на стул, вытягивает руку вперед и та пережимается жгутом на 3 см выше локтевого сгиба.
Место инъекции обрабатывается антисептиком и производится прокол с последующим забором крови в пробирку. После получения необходимого количества биоматериала, место прокола дезинфицируется ватным шариком, смоченным в антисептике, а рука крепко сгибается в локте.
Это необходимо, чтобы свести риск развития гемотомы к минимуму, а кровь затромбировалась быстрее. Результаты анализов, обычно, готовы на следующий день.
Выполняются они в любой лаборатории, оснащенной специальными реактивами и оборудованием.
Специалисты рекомендуют сдать кровь на биохимию при наличии жалоб пациента или после визуального его осмотра. По полученным результатам они ставят диагноз и назначают эффективное лечение. После проведенной терапии следует сдать кровь повторно, с целью оценки качества лечения.
Подготовка перед сдачей крови
Перед сдачей анализов необходимо за несколько дней хорошо скорректировать свой рацион и выполнить ряд простых правил. Стоит полностью исключить из рациона копченые, жирные, острые и сладкие блюда, кроме этого, уменьшить прием крепкого чая и кофе. Все вышеперечисленные продукты негативно сказываются на состоянии поджелудочной железы и искажают данные по крови.
Категорически запрещается прием спиртного и курение. Алкоголь способствует уменьшению уровня глюкозы в крови и увеличению мочевой кислоты. В свою очередь, никотин, наоборот, способствует увеличению сахара и количеству эритроцитов, в результате чего показатели могут быть искажены.
Если пациент проходит физиотерпевтическое лечение, то стоит повременить с ним за несколько дней до сдачи крови. Также результаты биохимического анализа могут измениться под влиянием рентгеновких и ультразвуковых лучей.
Не рекомендуется выполнять силовые упражнения, которые способны угнетать организм. Сюда можно отнести и наклоны, приседания, бег и т. д. Необходимо оградить себя от стресса, эмоционального перенапряжения, утомления. Все эти факторы могут повлиять на гормоны, которые, в свою очередь, влияют на показатели общего и биохимического анализа.
Главным и обязательным условием является сдача крови натощак. Как минимум интервал между последним приемом пищи должен быть 8–12 часов. Также нельзя употреблять никаких напитков, воды в том числе.
Следует обратить внимание, что женщинам в период менструации не рекомендовано сдавать ни кровь, ни мочу на анализ, так как показатели могут существенно отличаться.
 Как правильно сдавать анализы и подготовка перед ними разъясняется медицинским работником
Как правильно сдавать анализы и подготовка перед ними разъясняется медицинским работником
Процесс заболевания
При нормальной функции железа вырабатывает неактивные предшественники ферментов. Они становятся активными уже в 12-перстной кишке, куда они попадают вдоль путей железы.
Под воздействием разнообразных факторов (к примеру, камень, который может закупорить путь желчи) поднимается давление внутри протоков железы, происходит сбой оттока ее секрета, и начинается ранняя активация ферментов. В итоге ферменты переваривают саму железу. Прогрессируют острые воспалительные процессы.
Во время хронического панкреатита нормальная ткань в железе с течением времени заменяется рубцовой, появляется недостаточность при выработке ферментов и гормонов.
Как проявляется панкреатит
Воспаление органа сопровождается симптомами, перекликающимися с признаками серьезного отравления. Ферменты, при панкреатите, остаются в протоках поджелудочной железы или в самом органе и разрушают его изнутри. Кроме того, они всасываются в кровь, что и приводит к развитию интоксикации организма.
Итак, как проявляется панкреатит? Можно выделить следующие признаки:
-
Сильные боли всегда сопровождают воспаление железы. Они мучают больного на постоянной основе, их характер – режущий или тупой. Боли могут быть настолько сильными, что способны спровоцировать болевой шок. Место их локализации – правое подреберье или левое подреберье, либо область, расположенная немного ниже серединного края грудины. Точное место возникновения боли зависит от того, какая именно часть органа подверглась воспалению. Если воспалена вся железа, то боли носят опоясывающий характер.
-
Повышение температуры тела, падение или рост давления. Чем интенсивнее воспаление, тем хуже будет чувствовать себя больной. Температура тела растет до высоких значений, возможны скачки артериального давления.
-
Изменение цвета кожи на лице. Во-первых, черты лица больного заостряются. Во-вторых, кожные покровы бледнеют, а затем вовсе становятся землисто-серыми.
-
Возникновение рвоты. После того, как происходит выход рвотных масс наружу, больной не испытывает чувства облегчения. Сами массы содержат в себе непереваренную пищу, а впоследствии желчные массы. В связи с этим, голодание – это важный момент лечения воспаления, который закладывает основу для дальнейшего успешного восстановления.
-
Тошнота и икота. Кроме того, может появиться отрыжка и сухость во рту.
-
Формирование запора или развитие диареи. Чаще всего, острая фаза сопровождается появлением пенистого зловонного стула, в котором присутствуют частички пищи. Запор часто становится первым признаком развития воспаления, параллельно больной испытывает затвердевание мышц живота и вздутие.
-
Появление одышки. Этот симптом формируется по причине потери электролитов во время рвоты. У человека выступает липкий пот, на языке формируется желтый налет в большом количестве.
-
Вздутие. Остановка работы кишечника и желудка приводит к вздутию живота, что диагностирует врач при выполнении пальпации.
-
Появление синюшных пятен. Они возникают, главным образом, на пояснице и около пупка. При этом кожа кажется мраморной, а в районе паха она может стать сине-зеленой. Причина такого состояния – проникновение крови из воспаленного органа под кожу.
-
Пожелтение кожи и склер глаз. Если возникает склерозирующий панкреатит, то у больного развивается механическая желтуха. Она формируется на фоне пережатия желчного протока воспаленным органом.
Если у больного наблюдаются признаки острого панкреатита, его состояние будет быстро ухудшаться
Поэтому так важно незамедлительно обратиться за врачебной помощью
Одинаковые признаки, проявляющимися как при острой, так и при хронической (в период обострений) формах панкреатита – это острая, выраженная боль в районе живота. Локализация зависит от того, какая именно часть поджелудочной железы охвачена воспалительным процессом.
Основными составляющими поджелудочной железы являются: головка, тело и хвост. Если процесс начался в головке железы, то острая боль возникает в правом подреберье, если поражается тело, то боль отмечается в подложечной области, а боль в левом подреберье говорит о развитии воспаления в хвосте. Если процессом охвачена вся железа, то болевой синдром носит опоясывающий характер, может иррадиировать в спину, за грудину, в лопатку.
Болевой синдром при остром воспалении поджелудочной железы считается одним из наиболее сильных. Острая, резкая боль, возникающая в области живота либо в подреберье, имеет свойство распространяться на спину, в район лопаток и за грудину.
При острой форме, как правило, отмечаются нарушения стула от диареи до запора. Чаще всего больные отмечают кашицеобразный стул с примесями не переваренной пищи, имеющий неприятный запах.
Хронический панкреатит. Причины развития
1. Алкогольная интоксикация — алкогольный панкреатит
В развитии хронического панкреатита основную роль играет хроническая алкогольная интоксикация (25-70% случаев).
- Алкоголь оказывает непосредственное токсическое действие на клетки поджелудочной железы, вызывая воспаление, гибель клеток органа с замещением их соединительной тканью (фиброз и жировое перерождение ткани поджелудочной железы).
- Алкоголь повышает давление в протоках поджелудочной железы, слизистые протоков становятся проницаемыми для ферментов и начинается повреждение клеток поджелудочной железы.
- Алкоголь изменяет состав панкреатического сока, что нарушает проходимость протоковой системы поджелудочной железы и может привести к образования кальцинатов (пробок из белка и солей Са).
При прекращении приема алкоголя в большинстве случаев прогноз благоприятный!
2. Состояние желчевыводящей системы — билиарный панкреатит
В 25-40% случаев причиной хронического панкреатита может быть состояние желчевыводящей системы человека (см. раздел сайта, посвященный болезням желчевыводящих путей) – билиарный панкреатит.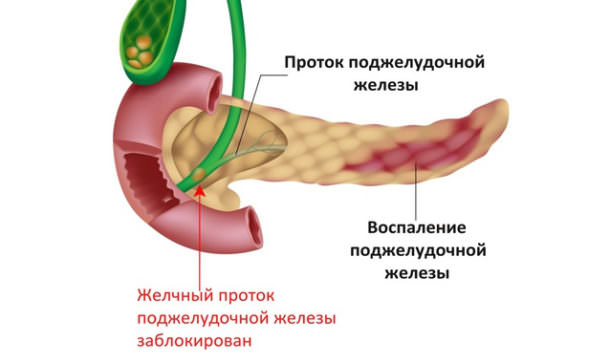
В развитии хронического панкреатита важную роль играет повышение давления в протоке поджелудочной железы вследствие препятствия в конечном отделе общего желчного протока (спазм сфинктера Одди, застой в 12-перстной кишке (дуоденостаз), воспаление дуоденального сосочка (папиллит), конкременты в протоках.
Проток поджелудочной железы и общий желчный проток находятся в анатомической близости и соединяются в зоне фатерова соска (сфинктера Одди), который открывается в 12-перстную кишку.
Неблагополучие в этой зоне в виде воспаления (папиллит), спазма, при явзенной болезни 12-перстной кишки вследствие отека фатерова сосочка развивается затруднение оттока секрета поджелудочной железы, повышение давления в протоках ее, а это в свою очередь приводит к активизации ферментов, обострению хронического панкреатита.
Важным является в силу анатомической особенности возможность заброса желчи (рефлюкс желчи), «густой» желчи (сладжа) из общего желчного протока в проток поджелудочной железы, что вызывает повышение давление в протоках железы и активизацию ферментов в самой железе.
Повышению давления в протоках в условиях затруднения оттока способствует и высокая кислотность желудочного сока.
Своевременное лечение нарушений болезней 12-перстной кишки, желчевыводящей системы и желчного пузыря сохраняет поджелудочную железу.
3. Прием медикаментов — лекарственный панкреатит
Существенную роль в возникновении хронического панкреатита играют и некоторые лекарственные средства через проявление побочного влияния на функцию поджелудочной железы. В клинической практике отмечены такие препараты: гипотиазид, фуросемид, тетрациклин, парацетамол, эстрогены, сульфаниламиды, метронидазол, нестероидные против воспалительные средства (НПВП), кортикостероиды и др.
4. Травмы, врожденные пороки
Причинами хронического панкреатита могут быть: травмы брюшной полости, врожденные пороки развития поджелудочной железы.
5. Наследственный панкреатит
Наследственная предрасположенность к развитию хронического панкреатита известна, но встречается крайне редко и проявляет себя в подростковом возрасте (10-12 лет). У таких больных повышен риск развития рака поджелудочной железы.
В развитии хронического панкреатита могут иметь значение некоторые инфекции (вирусные гепатиты, острые кишечные инфекции, туберкулез и другие), паразитарные инфекции (описторхоз, лямблиоз).
6. Иные причины
К хроническому панкреатиту могут приводить:
- нарушения кровоснабжения поджелудочной железы (ишемия поджелудочной железы — ишемический панкреатит),
- дисметаболический хронический панкреатит,
- нарушение углеводного обмена (сахарный диабет),
- нарушения жирового обмена (гиперхолестеринемия),
- гиперкальциемия (повышение кальция в крови).
Принципы обследования поджелудочной железы
Диагностика поджелудочной железы должна быть комплексной: нужно получить информацию не только о строении органа, но и о его функции. Объясним почему.
Поджелудочная железа – большая железа, обладающая уникальным строением и функциями. Именно она играет ключевую роль в осуществлении пищеварения, вырабатывая ферменты, нужные для расщепления белков и жиров до веществ, которые, попадая в кровь, и будут питать клетки. В этой железе образуется инсулин, помогающий главному энергетическому субстрату – глюкозе – обеспечить энергией клетки и ткани. Синтезируются в ней и другие гормоны.
Расположена железа в забрюшинном пространстве, впереди нее лежат желудок, поперечная толстая и двенадцатиперстная кишки, с обеих сторон – почки. Внутри органа проходят протоки, собирающие богатый ферментами панкреатический сок от железистых клеток. Они впадают в один большой проток, который открывается в двенадцатиперстной кишке.
Поджелудочная железа – орган с множеством протоков, расположенный сзади желудка и петель кишечника
При повреждении некоторого объема ткани железы оставшаяся ткань замещает ее функцию, и никаких симптомов заболевания может не появиться. В то же время может возникать ситуация, когда отмирает или воспаляется совсем небольшой участок, это не заметно по структуре всей железы, но сопровождается выраженным изменением функции органа. Именно поэтому обследование поджелудочной железы должно быть комплексным, и охватывать и структуру органа, и его функцию.
Скоро зима! Укрепите иммунитет!!
Средство IMMUNITY тонизирует организм, способствует повышению активности иммунных клеток, восполняет в нем баланс витаминов и минералов.
Шиповник, прополис, перга пчелиная, корень одуванчика и много других суперполезных для организма веществ.
Средство действует очень мягко. Все компоненты дополняют друг друга. Читайте подробнее на официальном сайте ->
Кратко о заболевании
Панкреатит представляет собой заболевание, при котором в поджелудочной железе начинают развиваться воспалительные процессы. При этом наблюдается нарушение оттока панкреатического сока и активизация процессов «самопереваривания». Развитию панкреатита могут способствовать различные факторы. Среди них наиболее распространенными являются:
- вредные привычки;
- неправильное питание;
- прием некоторых препаратов;
- стрессы и недосыпы;
- холецистит;
- воспаление желчных протоков;
- дуоденит;
- сердечно-сосудистые заболевания;
- цирроз печени и т.д.
Основными симптомами этого недуга являются:
- постоянная тошнота, сопровождающаяся рвотой, после которой не наблюдается облегчения;
- снижение аппетита и массы тела;
- опоясывающие болезненные ощущения в области левого подреберья;
- повышение температуры;
- частые отрыжки;
- икота;
- повышение слюноотделения;
- белесоватый налет на языке;
- нарушение стула.
 Главным признаком развития панкреатита является боль опоясывающего характера в верхней части живота
Главным признаком развития панкреатита является боль опоясывающего характера в верхней части живота
При появлении хотя бы одного признака развития панкреатита необходимо незамедлительно обратиться к врачу и сдать анализы, которые позволят подтвердить или опровергнуть наличие этого заболевания.
Когда обращаться к врачу
Когда локализуется приступ панкреатита, то нужно срочно проконсультироваться с врачом. Так как характерные признаки – болевые ощущения сбоку либо в центральной части живота, рвотный рефлекс и тошнота. Этих симптомов достаточно, для начала лечения при панкреатите.
Симптоматика разнообразна, для точной диагностики нужно осуществить определенные мероприятия:
- УЗИ совместно с томографией 2-3 типов;
- Анализ мочи, кала, крови;
- Опросить больного об употребляемых средствах, изучить рацион и привычки (табакокурение, алкогольные напитки).
В результате специалист сможет ответить на вопрос как снять воспаление поджелудочной железы, не нанося вред организму, назначит более качественную терапию больного. Страдающий панкреатитом должен следовать всем рекомендациям врача, чтобы избежать повторный приступ. Изучение процесса недуга даст возможность выявить появление болей, даст ответ, как избавиться от них, какие продукты нужно изъять.
Диагностика хронического панкреатита и его осложнений
- Клиническое обследование, анамнез.
- Клинический анализ крови.
- Панкреатические тесты определения активного процесса в поджелудочной железе:
- амилаза и липаза крови,
- амилаза мочи — эти показатели зависят от времени забора крови и мочи по отношению к началу обострения, поэтому амилаза крови и мочи определяется уже в первые часы обострения заболевания, а липаза крови определяется на 4 – 12 сутки от начала обострения.
- глюкоза крови.
- Определение структурных изменений поджелудочной железы.
- определение размеров, степени фиброза, размеров вирсунгова протока поджелудочной железы,
- осложнений хронического панкреатита (кисты, конкременты в протоке поджелудочной железы, опухоли),
- состояние печени, желчевыводящих путей и функция желчного пузыря ( исключается патология желчевыводящей системы).
4.2. Обзорная ренгенограмма брюшной полости (кальцинаты в протоках поджелудочной железы, дуоденография в условиях гипотонии (определение расположение 12-перстной кишки).
4.3. Эзофагогастродуоденоскопия с осмотром 12-перстной кишки, зоны фатерова сосочка для исключения воспаления, стриктуры (рубцовых сужений) или опухоли его.
4.4. Компьютерная томография брюшной полости (по показаниям).
4.5. Исследование внешнесекреторной функции поджелудочной железы:
- копрологическое исследование кала (обнаружение стеатореи),
- Эластаза 1 панкреатическая в кале.
Эластаза 1 как маркер экзокринной функции поджелудочной железы. Эластаза 1 — протеолитический фермент, синтезируемый исключительно поджелудочной железой. Этот тест позволяет оценить не только ферментную недостаточность поджелудочной железы, но и оценить в динамике внешнесекреторную функцию поджелудочной железы и более точно назначать ферментные препараты и делать прогноз заболевания. Метод обладает высокой специфичностью и чувствительностью и основан на использовании высокоспецифичных антител к Элактазе 1.
Определение Эластазы 1 показано при всех заболеваниях желудочно-кишечного тракта для определения вовлечения поджелудочной железы в патологический процесс, в случае любых болей в животе и нарушении переваривания.
Характеристика определения Эластазы 1 в кале:
- абсолютная специфичность для поджелудочной железы,
- полная корреляция с более трудоемкими тестами (секретин-панкреозиминовый тест),
- на результаты теста не влияет заместительная ферментная терапия,
- высокая специфичность (93%), высокая чувствительность (93 %),
- одного образца кала достаточно для постановки диагноза,
- высокая стабильность панкреатической Эластазы-1 позволяет не ограничивать время доставки анализа в диагностичекую лабораторию,
- не имеет противопоказаний, является безопасным и необременительным для больного.
5. Определение бактерий, вирусов, паразитов, которые ассоциируются с хроническими заболеваниями поджелудочной железы.
6. Определение онкомаркеров поджелудочной железы: СА-19-9, КЭА, при повышении этих показателей, которые могут отражать воспалительный процесс, но являться косвенным признаком возможной трансформации в опухолевую форму поражения поджелудочной железы.
- Определение секреции желудочного сока (рН-метрия, см. Гастропанель по анализу крови).

Comments
(0 Comments)