МКБ-10 O23
Что вызывает болезнь и как инфекция попадает в мочевой пузырь
Чтобы развился острый цистит, необходимо сочетание нескольких факторов. Обязательное условие – присутствие в мочевом пузыре патогенных микроорганизмов:
- Кишечная палочка;
- Энтерококки;
- Стафилококки;
- Протей;
- Клебсиелла;
- Микробные ассоциации.
В норме небольшое количество этих микробов всегда присутствует на слизистой оболочке мочевого пузыря. У здорового человека, имеющего оптимальный гормональный баланс, на поверхности слизистой образуется мукополисахаридный секрет.
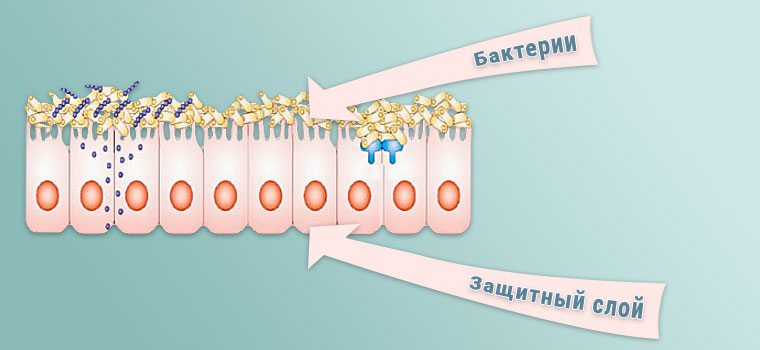
Этот защитный слой получил название «гликокаликс». Он успешно противостоит проникновению микробов в ткани мочевого пузыря. Не последнюю роль в его успешной деятельности играют гормоны эстроген и прогестерон. Если защитный слой нарушен, инфекция развивается и возникает острый цистит.
Причины появления заболевания:
- Регулярный застой мочи из-за редкого мочеиспускания;
- Переохлаждение;
- Нарушение иммунитета;
- Дисбактериоз и кандидоз влагалища у женщин и девочек;
- Половые связи с разными партнерами, незащищенный секс;
- Несоблюдение гигиенических правил (редкая смена белья и гигиенических прокладок, нетщательное и редкое подмывание и т.д.);
- Бактериальное воспаление (герпес, аденовирус, трихомонада, гонококк, хламидии, микоплазма, туберкулезная палочка);
- Застой крови в малом тазу из-за гиподинамии, вынужденном сохранении сидячего положения;
- Гормональные нарушения и состояния (менопауза, беременность), воспалительные заболевания женских половых органов;
- Травма слизистой оболочки вследствие инструментального и оперативного вмешательства (катетеризация, цистоскопия, уретроскопия);
- Использование ежедневных гигиенических прокладок;
- Последствия радиации, токсического поражения;
- Осложнение сахарного диабета, нарушений работы щитовидной железы;
- У мужчин, как осложнения уретрита, простатита, орхоэпидидимита;
- Обменные нарушения (кристаллурия).
Пути проникновения инфекции:
- Восходящим путем (из уретры);
- Нисходящим путем (из почек и мочеточников);
- Контактно (через стенку мочевого пузыря);
- Через лимфатическую или кровеносную систему.
Диагностика и лечение
С помощью современной медицины можно не только оперативно диагностировать данную проблему, но и эффективно справиться с ней. На данный момент прибегают к трем основным способам диагностики, которые дают стопроцентно верный результат исследования:
УЗИ – ультразвук поможет выявить любые проблемы, присутствующие в мочеполовой системе, вне зависимости от их этимологии. Опухоль, как и другие, менее заметные патологические процессы, будут детально рассмотрены опытным врачом-узистом
Все дальнейшие методы направлены на то, чтобы оценить степень риска и стадию развития недуга, так как это очень важно для назначения адекватного лечения.
Цистоскопия – инвазивный метод исследования, заключающийся во введении в мочеиспускательный канал специального инструмента для изучения состояния мочевого пузыря. На конце вводимого в уретру шланга есть маленькая камера, благодаря чему врач сможет собственными глазами увидеть, что происходит в данном органе
Цистоскопия – очень популярный способ, он постоянно развивается, и с каждым годом становится все более безопасным и, что немаловажно, менее болезненным и неприятным.
Биопсия – это метод забора тканей прямо с пораженного органа для дальнейшей отправки образца на гистологическое исследование. Биопсия в данном случае нужна для того, чтобы определить тип опухоли. Это касается не только ее вида, но и этимологии. Вполне вероятно, что речь идет о доброкачественном новообразовании. Если это не так, то биопсия гарантированно подтвердит злокачественность данного процесса.

В отличие от доброкачественных опухолей, злокачественные можно лечить исключительно хирургическим путем. Операция заключается в полном удалении пораженного органа, а также близлежащих тканей – в зависимости от того, есть ли метастазы
Особое внимание также уделяют и возрасту пациента
Тем не менее, хирургическое вмешательство во многих случаях является лишь частью терапии, которую нужно будет пройти онкобольному. Прежде чем хирург иссечет пораженный мочевой пузырь, пациенту может быть назначена лучевая или химиотерапия. Это нужно для того, чтобы попытаться уменьшить объем опухоли, путем разрушение раковых клеток. Химиотерапия заключается в прохождении курса лечения специальными лекарственными препаратами.
Что касается лучевой терапии, то в данном случае используется радиоактивное облучение места, где находится опухоль. Обе процедуры сложны и длительны, кроме того, наносят серьезный урон человеческому организму, и выпадение волос – лишь один из самых незначительных побочных эффектов. Но избежать этого, если конечно пациент хочет жить, вряд ли удастся.
После операции лечение рака мочевого пузыря продолжается
Очень важно добиться полного угнетения всех раковых клеток, которые не были извлечены из организма вместе с пораженным органом, ведь это практически всегда приводит к рецидиву. Для этого пациенту назначаются дополнительные сеансы лучевой терапии, а также цитостатические лекарственные препараты
Если рак был выявлен не на поздних сроках своего развития, а также если операция была проведена успешно, то прогноз для большинства пациентов будет благоприятным. Это касается и сохранения ими своей трудоспособности.
1 673
Рекомендуем ознакомиться
 Болезни мочевого пузыря Подробнее » Как развивается острая задержка мочи код по МКБ 10 R33?
Болезни мочевого пузыря Подробнее » Как развивается острая задержка мочи код по МКБ 10 R33?
10 642
6  Болезни мочевого пузыря Подробнее » Полиурия — что это такое и как лечить
Болезни мочевого пузыря Подробнее » Полиурия — что это такое и как лечить
3 245
12
Рубрики
-
Воспаление почек
- Нефроптоз
- Пиелонефрит
- Лекарственные препараты
-
Мочевой пузырь
- Анализы мочи и крови
- Болезни мочевого пузыря
- Проблемы мочеиспускания
- Симптомы заболеваний
- Цистит
- Надпочечники
- Народные средства
- Неотложные состояния
Свежие записи
- Можно ли сдавать мочу во время месячных на анализы и как сделать это правильно
- Диета при воспалении почек — что можно и нельзя употреблять в пищу
- Диета при почечной колике — что можно и нельзя употреблять в пищу
- Компьютерная томография почек с использованием контрастного вещества. Особенности и нюансы
- Диета при мочекаменной болезни у женщин и мужчин
Симптомы инфицирования

Основные признаки бактериальной инфекции проявляются в зависимости от того, где находится очаг воспаления, и от возраста больного. Так, например, у детей симптомы инфицирования могут проявляться высокой температурой и лихорадкой, ознобом.
Ребенок плачет, его тошнит, рвет. Эти симптомы интоксикации присущи многим заболеваниям, характерным для детского возраста, поэтому поставить диагноз только по визуальным признакам очень сложно.
Симптомы инфекции мочевыводящих путей у детей:
- Боль при мочеиспускании;
- Жалобы на резь и боли внизу живота;
- Мочеиспускание маленькими порциями;
- Плач у грудных детей, капризность, снижение аппетита;
- Гипертермия;
- Недержание мочи;
- Покраснение наружных половых органов;
- Отеки рук и ног, мешки под глазами;
- Признаки интоксикации: озноб, лихорадка, головная боль.
Симптомы инфицирования мочевыводящей системы у взрослых:
- Гнойные выделения из уретры у мужчин;
- Императивные позывы к мочеиспусканию;
- Боль внизу живота, иррадиирующая в поясницу;
- Субфебрильная или высокая температура;
- Боль и жжение при мочеиспускании;
- Мутная моча;
- Озноб и лихорадка.
При переходе заболевания в хроническую форму эти симптомы могут быть смазаны, не проявляться в периоды ремиссии.
ОРВИ у детей
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК —
Общая информация
Краткое описание
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
ОРВИ – группа инфекционных болезней, вызываемых респираторными вирусами, передающимися воздушно – капельным путем, протекающих с поражением дыхательной системы, характеризующихся повышением температуры тела, интоксикацией и катаральным синдромом.
J00- J06 Острые респираторные инфекции верхних дыхательных путей
J00 –Острый назофарингит (насморк)
J02.8 – Острый фарингит, вызванный другими уточненными возбудителями
J02.9 – Острый фарингит, не уточненный
J03.8 – Острый тонзиллит, вызванный другими уточненными возбудителями
J03.9 – Острый тонзиллит, не уточненный
J04 –Острый ларингит и трахеит
J04.0 – Острый ларингит
J04.1 – Острый трахеит
J04.2 – Острый ларинготрахеит
J06 –Острые респираторные инфекции верхних дыхательных путей множественной и неуточненной локализации
J06.0 – Острый ларингофарингит
J06.8 – Другие острые инфекции верхних дыхательных путей множественной локализации
J06 – Острая инфекция верхних дыхательных путей неуточненная
J10 – Грипп, вызванный идентифицированным вирусом гриппа
J11 – Грипп, вирус не идентифицирован
ВОП — врач общей практики
ДВС – диссеминированное внутрисосудистое свертывание
ИФА – иммуноферментный анализ
МНО – международное нормализованное отношение
ОРВИ – острая респираторная вирусная инфекция
ОРЗ – острое респираторное заболевание
ПВ – протромбиновое время
ПМСП – первичная медико-санитарная помощь
ПЦР – полимеразноцепная реакция
РНГА – реакция непрямой гемагглютинации
РПГА – реакция пассивной гемагглютинации
РСК – реакция связывания комплемента
РТГА – реакция торможения гемагглютинации
СОЭ — скорость оседания эритроцитов
ТОРС – тяжелый острый респираторный синдром
ИВБДВ- интегрированное ведение болезней детского возраста
ВИЧ- вирус иммунодефицита человека
ОПО- общие признаки опасности
— врач-инфекционист детский инфекционного стационара/отделения, врач — педиатр многопрофильных и специализированных стационаров
Классификация
Клиническая классификация ОРВИ:
— гладкое без осложнений;
Например: ОРВИ, ларингит, средней степени тяжести. Осложнение стеноз гортани 1 степени. При уточнении этиологии ОРВИ заболевание классифицируют по нозологической форме.
1.1.1. Грипп типа А.
1.1.2. Грипп типа В.
1.1.3. Грипп типа С.
1.1.4. Парагриппозная инфекция.
1.1.5. Аденовирусная инфекция.
1.1.6. Респираторно-синцитиальная инфекция.
1.1.7. Риновирусная инфекция.
1.1.8. Коронавирусная инфекция.
1.1.9. Микоплазменная инфекция.
1.1.10. ОРЗ бактериальной этиологии
1.1.11. ОРВИ смешанной этиологии (вирусно-вирусная, вирусно-микоплазменная, вирусно-бактериальная, микоплазмо-бактериальная).
1.3.5. Синдром крупа.
1.3.6. Поражение сердечно-сосудистой системы (миокардит, ИТШ и др.).
1.3.7. Поражение нервной системы (менингит, энцефалит и др.).
ИМВП сегодня
Несмотря на постоянное усовершенствование антимикробного терапевтического лечения, сегодня отмечается явная тенденция к увеличению пациентов с ИМВП. По данным статистики ежегодное выявление первичных больных с данной патологией варьируется в пределах 170 пациентов среди 100 000 населения. А общее количество эпизодов инфекционных патологий в мочевыводящих путях, при том же количестве населения, отмечается почти у 1 тыс. пациентов.
Это объясняется особой уязвимостью женской мочевыводящей системы, сексуальной активностью, беременностью, родами или гинекологическими проблемами. По данным многочисленных исследований и сводной статистике, ИМВП к 65 годам у обеих полов диагностируются почти одинаково – у 40% женщин на фоне гормональных и пост климатических дисфункций и возрастной генитальной инволюции, у 45% мужчин – на фоне частоты образования аденоматозных разрастаний, последующих за этим осложнений и хронического течения простатита.
Рекомендуем ознакомиться:
ИНФЕКЦИОННЫЕ БОЛЕЗНИ, СПЕЦИФИЧНЫЕ ДЛЯ ПЕРИНАТАЛЬНОГО ПЕРИОДА P35-P39
Включены: инфекции, приобретенные внутриутробно или во время родов Исключены: бессимптомная инфекция, вызванная вирусом иммунодефицита человека (Z21) врожденная(ый):• гонококковая инфекция (А54. -)• пневмония (P23. -)• сифилис (А50. -) болезнь, вызванная вирусом иммунодефицита человека (B20-B24) инфекционные болезни, приобретенные после рождения (А00-B99, J10-J11) кишечные инфекционные болезни (А00-А09) лабораторное подтверждение носительства вируса иммуноде фицита человека (R75) инфекционные болезни матери как причина смерти или бо лезни плода или новорожденного, но без проявлений этих болезней у плода или новорожденного (P00.2) столбняк новорожденного (А33)
P35 Врожденные вирусные инфекции
P35.0 Синдром врожденной краснухи. Врожденный пневмонит, вызванный вирусом краснухиP35.1 Врожденная цитомегаловирусная инфекцияP35.2 Врожденная инфекция, вызванная вирусом простого герпеса P35.3 Врожденный вирусный гепатитP35.8 Другие врожденные вирусные инфекции. Врожденная ветряная оспаP35.9 Врожденная вирусная болезнь неуточненная
P36 Бактериальный сепсис новорожденного
Включена: врожденная септицемия
P36.0 Сепсис новорожденного, обусловленный стрептококком группы BP36.1 Сепсис новорожденного, обусловленный другими и неуточненными стрептококкамиP36.2 Сепсис новорожденного, обусловленный золотистым стафилококком P36.3 Сепсис новорожденного, обусловленный другими и неуточненными стафилококкамиP36.4 Сепсис новорожденного, обусловленный кишечной палочкой P36.5 Сепсис новорожденного, обусловленный анаэробными микро организмамиP36.8 Сепсис новорожденного, обусловленный другими бактери альными агентамиP36.9 Бактериальный сепсис новорожденного неуточненный
P37 Другие врожденные инфекционные и паразитарные болезни
Исключены: врожденный сифилис (А50. -) некротический энтероколит у плода и новорожденного (P77) диарея новорожденного:• инфекционная (А00-А09)• неинфекционная (P78.3) офтальмия новорожденного, вызванная гонококком (А54.3) столбняк новорожденного (А33)
P37.0 Врожденный туберкулезP37.1 Врожденный токсоплазмоз. Гидроцефалия, обусловленная врожденным токсоплазмозомP37.2 Неонатальный (диссеминированный) листериозP37.3 Врожденная малярия, вызванная Plаsmodium fаlcipаrumP37.4 Другая врожденная малярияP37.5 Кандидоз новорожденногоP37.8 Другие уточненные врожденные инфекционные и паразитарные болезниP37.9 Врожденная инфекционная или паразитарная болезнь неуточненная
P39 Другие инфекционные болезни, специфичные для перинатального периода
P39.0 Неонатальный инфекционный мастит Исключены: набухание грудных желез у новорожденного (P83.4) неинфекционный мастит у новорожденного (P83.4)P39.1 Конъюнктивит и дакриоцистит у новорожденного Неонатальный конъюнктивит, вызванный хламидиями. Офтальмия новорожденного БДУ Исключен: гонококковый конъюнктивит (А54.3)P39.2 Внутриамниотическая инфекция плода, не классифицированная в других рубрикахP39.3 Неонатальная инфекция мочевых путейP39.4 Неонатальная инфекция кожных покровов. Пиодермия новорожденных Исключены: пузырчатка новорожденного (L00) синдром стафилококкового поражения кожи в виде ожогоподобных пузырей (L00)P39.8 Другая уточненная инфекция, специфичная для перинаталь ного периодаP39.9 Инфекция, специфичная для перинатального периода, неуточненная
Как лечить острый цистит
Основное место в лечении заболевания занимает этиотропная терапия, то есть применение лекарственных препаратов для устранения или ослабления основной причины патологии.
Основные группы медикаментов
- Антибиотики.
-
Из группы фторхинолонов для проведения антимикробной терапии — Монурал, Норфлоксацин, Ципрофлоксацин.
- Противовоспалительные.
-
Средства для снижения отечности и болезненности – Нимесил, Диклофенак, Ибупрофен.
- Спазмолитики.
-
Для снятия напряжения и болезненности мышечной ткани – Но-шпа, Баралгин, Папаверин.
- Иммуностимуляторы.
-
Виферон, Ликопид, Уро-Ваксом.
- Уросептические препараты.
-
Канефрон, Уролесан, Цистон.
- Антигистаминные средства.
-
Препараты, способствующие подавлению различных аллергических реакций.
Курс приема антибиотиков длится не более 3-7 дней. Если у больного имеется непереносимость фторхинолонов, в порядке исключения назначаются антибиотики из групп нитрофуранов или цефалоспоринов, левомицетин.
В качестве дополнения к лечению используется фитотерапия. Подбираются сборы трав с мочегонным и антимикробным эффектом – спорыш, почечный чай, лист брусники, толокнянка.
Физио
Хороший эффект получают от применения физиотерапевтических процедур:
- Электрофорез;
- УВЧ;
- Магнитотерапия;
- Лазеротерапия;
- Индуктотермия.
Если нет возможности посещать физиопроцедуры, можно облегчить состояние в домашних условиях. Для этого применяют сухое тепло на область проекции мочевого пузыря, сидячие ванны в теплом отваре лекарственных трав (+37+38⁰C). Общие горячие ванны при остром цистите противопоказаны.
Симптомы признаки
Клиническая картина
• Синдром общей интоксикации: астено — вегетативные расстройства (головная боль, слабость, анорексия, реже рвота) и повышение температуры. Продолжительность синдрома общей интоксикации при ОРВИ чаще всего не превышает 5 дней. Сохраняющаяся более 5–7 дней лихорадка нередко бывает связана с присоединением вторичных бактериальных осложнений (пневмония, отит, синусит).
• Катаральный синдром: гиперемия тканей зева, ринит, гиперемия конъюнктив глаза и век, в т.ч. с явлениями конъюнктивита (фарингоконъюнктивальная лихорадка при аденовирусной инфекции), катаральный тонзиллит (ангины с наложениями, что типично только для аденовирусной инфекции).
• Респираторный синдром •• Ларингит ••• Грубый «лающий» кашель ••• Охриплость, осиплость голоса (дисфония) •••Возможно развитие обструкции верхних дыхательных путей (круп или стенозирующий ларинготрахеит): одышка, преимущественно инспираторная; тяжесть состояния больного в таких случаях определяется выраженностью дыхательной недостаточности •• Трахеит ••• Частый «надсадный» кашель, нередко сопровождающийся болями за грудиной ••• Трахеит (ларинготрахеит) характерен для двух наиболее распространённых ОРВИ — гриппа и парагриппа. Типичный трахеит, сопровождающийся синдромом общей интоксикации, позволяет с высокой степенью достоверности диагностировать грипп. Умеренная интоксикация в сочетании с ларинготрахеитом в межэпидемический по гриппу период, как правило, связана с парагриппозной инфекцией •• Бронхит ••• Кашель сухой или влажный ••• Аускультативно: жёсткое дыхание, сухие или влажные рассеянные хрипы ••• Возможно развитие обструкции нижних дыхательных путей (обструктивный бронхит, бронхиолит): экспираторная одышка, тахипноэ, шумное, свистящее дыхание, аускультативно — сухие свистящие и влажные разнокалиберные хрипы, при перкуссии — коробочный оттенок звука. Тяжесть состояния пациента определяется выраженностью дыхательной недостаточности.
• Лимфопролиферативный синдром характеризуется умеренным увеличением лимфатических узлов (шейных, паратрахеальных, бронхиальных, редко — других групп), печени и селезёнки. Характерен для аденовирусной инфекции.
• Геморрагический (тромбогеморрагический) синдром обусловлен преимущественно поражением сосудистой стенки и проявляется повышенной кровоточивостью (кровотечения из слизистых оболочек), геморрагической (петехиальной) сыпью на коже. Развивается только при гриппе.
Диагностика лабораторные и инструментальные исследования
Невозможно поставить диагноз острый цистит и назначить лечение на основании жалоб пациента и сбора анамнеза. Внешних изменений у больного чаще всего зафиксировать не удастся. Единственный признак, указывающий на заболевание – боль при пальпации внизу живота.
Основную информацию для постановки диагноза врач получает из результатов лабораторных и инструментальных исследований. Методы диагностики:
- Общий анализ мочи.
-
Наблюдается лейкоцитотурия с преобладанием нейтрофилов, бактериурия, макрогематурия, эритроцитурия, множество слизи и клеток плоского эпителия.
- Культуральное исследование мочи.
-
Выявление возбудителя воспаления, его чувствительность к антибиотикам.
- УЗИ мочевого пузыря.
-
Выявляется «эхонегативная взвесь», структура его стенок, исключение новообразований.
- Уродинамическое обследование.
-
Выявляется нейрогенная дисфункция мочевого пузыря.
Диагностику и лечение острого цистита у женщин проводят после получения результатов микроскопии мазка из влагалища, посев на выявление ЗППП. Дифференциальная диагностика – заболевания со сходными симптомами:
- Парапроктит;
- Острый аппендицит;
- Острый пиелонефрит;
- Опухоли мочевого пузыря;
- Камни мочевого пузыря.
Что такое ИМВП
Сам термин – ИМВП (инфекция мочевыводящих путей) означает инфекционное присутствие в системе моче выведения без явных признаков поражения структуры почечных тканей. При этом, в бактериальном анализе мочи выявляется огромное количество патогенов. Данное состояние называют бактериурией, что означает не только постоянное присутствие бактерий в уретральных путях, но и то, что они там активно размножаются.
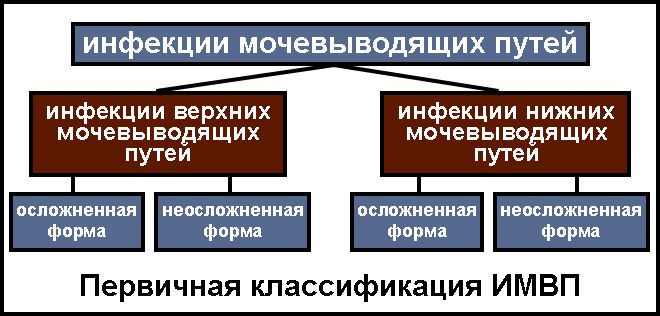
Существует множество вариантов классификации патологии, но на сегодня адаптирована в медицинской практике классификация ИМВП, рекомендованная ассоциацией европейских урологов (EAU), включающую:
- Форму неосложненной ИМП, проявляющуюся спорадическими или рецидивирующими инфекционно-воспалительными инфекциями в нижнем, либо верхнем отделе системы мочевыделения (неосложненная клиника цистита и/или пиелонефрита) у женщин репродуктивного возраста, без наличия анатомических нарушений в системе моче выведения и фоновых патологий.
- Осложненную форму ИМП, поражающую пациентов, составляющих повышенную группу риска – всех мужчин, беременных женщин, пациентов с функциональными и анатомическими нарушениями в мочевой системе, пациентов с катетерами, почечными патологиями и фоновыми иммунодефицитными состояниями.
- Рецидивирующую форму, проявляющуюся двумя, тремя рецидивами неосложненных и осложненных инфекций в течение полугода.
- Катетер ассоциированную форму, поражающую пациентов со стоящим катетером или подвергшихся катетеризации в последние двое суток.
- Развитие уросепсиса – жизнеугрожающего состояния, обусловленного развитием системных воспалительных процессов, признаков органных дисфункций, гипотонии, проявляющихся, как ответ организма на инфекционное поражение мочевыводящей системы.
РАССТРОЙСТВА, СВЯЗАННЫЕ С ПРОДОЛЖИТЕЛЬНОСТЬЮ БЕРЕМЕННОСТИ И РОСТОМ ПЛОДА P05-P08
P05 Замедленный рост и недостаточность питания плода
P05.0 «Маловесный» для гестационного возраста плод
Обычно относится к состоянию, когда масса тела ниже, а длина тела выше 10-го перцентиля для гестационного возраста… «Маловесный» для рассчитанного срокаP05.1 Малый размер плода для гестационного возраста Обычно относится к состоянию, когда масса и длина тела ниже 10-го перцентиля для гестационного возраста. Маленький для рассчитанного срока плод. Маленький и «маловесный» для рассчитанного срокаP05.2 Недостаточность питания плода без упоминания о «мало весном» или маленьком для гестационного возраста Новорожденный, у которого нет снижения массы тела, но отмечаются признаки недостаточности питания, такие, как сухость, шелушение кожи и неполноценность подкожной клетчатки. Исключены: недостаточность питания плода с упоминанием о:• «маловесности» для гестационного возраста (P05.0)• малом размере для гестационного возраста (P05.1)P05.9 Замедленный рост плода неуточненный. Задержка роста плода БДУ
Примечание• При наличии данных о массе тела при рождении и гестационном возрасте предпочтение следует отдавать показателю массы тела при рождении. Включены: перечисленные состояния без дальнейшего уточнения, являющиеся причиной смерти, заболевания или ока зания дополнительной помощи новорожденному Исключено: состояние малой массы тела при рождении в связи с замедленным ростом и недостаточностью питания плода (P05. -)
P07.0 Крайне малая масса тела при рождении. Масса тела при рождении 999 г или менее.P07.1 Другие случаи малой массы тела при рождении. Масса тела при рождении 1000—2499 г.P07.2 Крайняя незрелость. Срок беременности менее 28 полных недель (менее 196 полных дней).P07.3 Другие случаи недоношенности. Срок беременности 28 полных недель или более, но менее 37 полных недель (196 полных дней, но менее 259 полных дней). Недоношенность БДУ
РОДОВАЯ ТРАВМА P10-P15
P10 Разрыв внутричерепных тканей и кровотечение вследствие родовой травмы
Исключены: внутричерепное кровоизлияние у плода или новорож денного:• БДУ (P52.9)• обусловленное аноксией или гипоксией (P52. -)
P10.0 Субдуральное кровоизлияние при родовой травме. Субдуральная гематома (локализованная) при родовой травме Исключено: субдуральное кровоизлияние, сопровождающее разрыв мозжечкового намета (P10.4)P10.1 Кровоизлияние в мозг при родовой травмеP10.2 Кровоизлияние в желудочек мозга при родовой травмеP10.3 Субарахноидальное кровоизлияние при родовой травмеP10.4 Разрыв мозжечкового намета при родовой травмеP10.8 Другие внутричерепные разрывы и кровоизлияния при родовой травмеP10.9 Внутричерепные разрывы и кровоизлияния при родовой травме неуточненные
P11 Другие родовые травмы центральной нервной системы
P11.0 Отек мозга при родовой травмеP11.1 Другие уточненные поражения мозга при родовой травмеP11.2 Неуточненные поражения мозга при родовой травмеP11.3 Поражение лицевого нерва при родовой травме. Паралич лицевого нерва при родовой травмеP11.4 Поражение других черепных нервов при родовой травмеP11.5 Повреждение позвоночника и спинного мозга при родовой травме. Перелом позвоночника при родовой травмеP11.9 Поражение центральной нервной системы при родовой травме неуточненное
P12 Родовая травма волосистой части головы
P12.0 Кефалгематома при родовой травмеP12.1 Повреждение волос при родовой травмеP12.2 Субапоневротическое кровоизлияние при родовой травмеP12.3 Гематома волосистой части головы вследствие родовой травмыP12.4 Повреждение волосистой части головы вследствие процедур мониторинга Разрез кожи для сбора крови. Повреждение волосистой части головы клипсой (электродом)P12.8 Другие повреждения волосистой части головы при родахP12.9 Повреждение волосистой части головы при родах неуточненное
P13 Родовая травма скелета
Исключена: родовая травма позвоночника (P11.5)P13.0 Перелом костей черепа при родовой травмеP13.1 Другие повреждения черепа при родовой травме Исключена: кефалгематома (P12.0)P13.2 Перелом бедренной кости при родовой травмеP13.3 Перелом других длинных костей при родовой травмеP13.4 Перелом ключицы при родовой травмеP13.8 Повреждения других частей скелета при родовой травмеP13.9 Повреждение скелета при родовой травме неуточненное
P14 Родовая травма периферической нервной системы
P14.0 Паралич Эрба при родовой травмеP14.1 Паралич Клюмпке при родовой травмеP14.2 Паралич диафрагмального нерва при родовой травмеP14.3 Другие родовые травмы плечевого сплетенияP14.8 Родовые травмы других отделов периферической нервной системыP14.9 Родовая травма периферических нервов неуточненная
P15 Другие виды родовой травмы
P15.0 Повреждение печени при родовой травме. Разрыв печени при родовой травмеP15.1 Повреждение селезенки при родовой травме. Разрыв селезенки при родовой травмеP15.2 Повреждение грудиноключично-сосцевидной мышцы при родовой травмеP15.3 Родовая травма глаза Субконъюнктивальное кровоизлияние } Травматическая глаукома } при родовой травмеP15.4 Родовая травма лица. Гиперемия лица при родовой травмеP15.5 Повреждение наружных половых органов при родовой травмеP15.6 Некроз подкожножировой ткани, обусловленный родовой травмойP15.8 Другие уточненные родовые травмыP15.9 Родовая травма неуточненная
Лечение инфекций мочевыводящих путей
Основная группа препаратов для лечения воспаления инфицированных органов – это антибиотики. Кроме этого применяются антисептики растительного происхождения (Фуразидин, Канефрон, Уролесан), НПВС типа Ибупрофена или Нимесулида, антигистаминные препараты (Клемастин, Лоратидин), антиоксиданты, витамины.
Группы антибактериальных препаратов, применяемые для лечения инфекции:
- Пенициллины – Амоксиклав, Амоксициллин;
- Аминогликозиды – Амикацин, Изепамицин;
- Цефалоспорины – Цефтриаксон, Цефотаксим;
- Карбопенемы – Меропинем, Имипинем;
- Оксинохолины – Нитроксолин, Нитрофуратоин.
Пациент должен пить большое количество жидкости для промывания мочевыводящих путей. Лучше, если это будет брусничный или клюквенный морс, травяные чаи, минеральная негазированная вода. Для лечения последствий бактериального поражения используют методы физиотерапии:
- УВЧ;
- Электрофорез;
- Парафиновые аппликации.
В дополнение к методам консервативной терапии используют народные средства – отвары трав (ромашка, любисток, толокнянка), прогревание сухим теплом, сидячие ванночки с использованием травяных отваров.

Comments
(0 Comments)