Это правильно
Treatment
Oxygen supplementation is used to treat tissue hypoxia and to relieve arterial hypoxemia. High concentrations of oxygen are often given to patients with chronic obstructive pulmonary disease (COPD) or acute lung injury (ALI). Supplementing oxygen is known to cause tissue damage, with toxicity increasing with the increase of oxygen concentrations and exposure pressures. Unfortunately, the supplementation of oxygen is necessary if an individual is not able to obtain sufficient oxygen through respiration and perfusion. To decrease the chances of hyperoxia, the therapist should use the lowest concentration of oxygen required by an individual. At this time, there are no known alternatives to oxygen supplementation.
Лечение гипоксии
Лечение гипоксии начинают с устранения провоцирующего фактора, оказывают первую помощь. Для нормализации состава крови применяют ингаляции с кислородом, гипербарическую оксигенацию. Медикаментозное лечение включает введение эритроцитарной массы, Перфторана, витаминов, коферментов (Цитохром, Убихинон).
Первая помощь при гипоксии
Первая помощь при гипоксии зависит от причины ее развития
Так, например, при отравлении угарным газом важно срочно вывести пострадавшего на свежий воздух, согреть, приложить горячие грелки к стопам, дать понюхать нашатырный спирт. По мере возвращения сознания дают выпить сладкий и крепкий кофе или чай, растирают ноги, ставят горчичники на икроножные мышцы
При начальной стадии горной или высотной болезни следует помочь человеку спуститься вниз, при этом необходимо побуждать его к самостоятельным движениям. Затем нужен отдых, прием сока или чая, средства от тошноты (рассосать дольку лимона, апельсина, яблока), Церукал.
Если причиной послужили заболевания легких или сердца, а также когда провоцирующий фактор неизвестен, то главное, что необходимо сделать для пострадавшего:
- помочь лечь;
- освободить от сдавливающей одежды;
- обеспечить максимальный приток свежего воздуха;
- немедленно вызвать скорую помощь.
Категорически запрещается использовать сердечные средства, если они не были назначены врачом.
Кислородная терапия
При гипоксии наиболее действенным методом являются ингаляции кислорода при острой форме и сеансы баротерапии при хронических заболеваниях. Гипербарическая оксигенация помогает:
- ввести в организм дополнительное количество кислорода;
- увеличить скорость движения крови;
- расширить артериальные сосуды;
- активизировать обменные процессы.
Препараты
Назначение лечения проводится в зависимости от формы гипоксии:
- гемическая – переливание эритроцитарной массы, введение Перфторана;
- циркуляторная – сердечные гликозиды, препараты для регуляции артериального давления, Фраксипарин, Предуктал, Милдронат, Цитохром С;
- респираторная – разжижение мокроты (АЦЦ), противовоспалительные и антибиотики (Ципринол), расширяющие бронхи (Беродуал);
- тканевая – инъекции витаминов, АТФ;
- субстратная – инсулин с глюкозой, Берлитион;
- перегрузочная – Карнитин, Убихинон.
Что такое гипоксия
Гипоксия означает, что мало кислорода приходит к клеткам, а значит, и недостаточно образуется энергии для работы. Возможна легкая, умеренная и тяжелая формы, а также критическое гипоксическое состояние. Причины – низкое содержание газа в воздухе, нарушение проникновения в кровь через легкие, снижение гемоглобина, сердечная недостаточность, отравления. У плода возникает при заболеваниях матери, патологии плаценты.
Гипоксические состояния
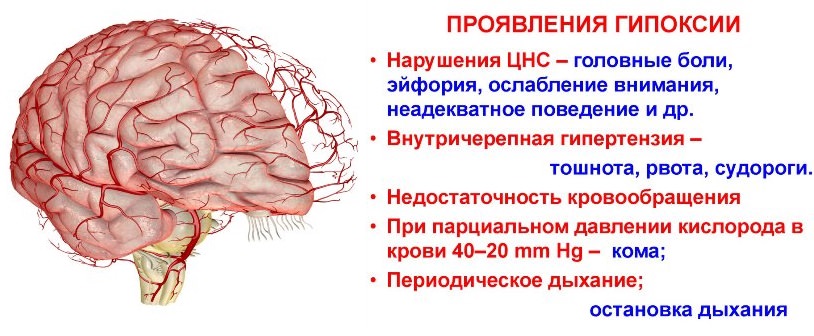
Гипоксическое состояние – это кислородное голодание. Оно может охватывать весь организм (например, дыхательная, сердечная недостаточность) или бывает местным (затруднен приток крови по одной артерии). Недостаток кислорода приводит к тому, что мало образуется энергии в клетках, поэтому орган или все системы не могут работать с нужной силой.
Наиболее чувствителен к гипоксии головной мозг. Если всего на 5-7 минут остановить поступление воздуха, то запускается нарастающий процесс гибели клеток («мозговое цунами»). Когда пройдена точка невозврата, то даже при полной подаче кислорода полностью восстановить мозговые ткани не получится.
Гипоксический синдром – это не отдельное заболевание, а проявление большого количества разных патологий. Он возможен еще до рождения ребенка (внутриутробный), затем на всем протяжении жизни у детей и взрослых его риск сохраняется. Симптомы и последствия зависят от тяжести гипоксии (см. таблицу).
| Степень тяжести | Симптомы | Последствия |
| Легкая | Частый пульс и одышка при физической нагрузке | При дозированных нагрузках устойчивость к дефициту кислорода растет |
| Умеренная | Тахикардия, затрудненное дыхание в покое, головная, сердечная боль | Страдает работа головного мозга и внутренних органов |
| Тяжелая | Сонливость, оглушенность, потеря сознания, судороги, неритмичное дыхание | Есть риск перехода в коматозное состояние, при своевременной медицинской помощи обратима |
| Критическая | Кома, нет реакции на внешние раздражители | При прогрессировании необратимое угасание функций мозга и смерть |
Причины появления
Факторами, которые провоцируют общую гипоксию, могут быть:
- внешние – мало кислорода в воздухе (высокогорье, загрязненность, высотная болезнь, избыток углекислого газа в закрытом помещении, пребывание в шахте);
- дыхательные – хронические воспаления бронхов, легких, сдавление трахеи, удушение, попадание инородных тел, воды, опухоль, нарушающая движение воздуха, спайки и выпот в окололегочную полость, мешающие легким расширяться, травмы груди, закупорка легочных сосудов (тромбоэмболия), отек легких;
- сердечные – снижение выброса крови из-за порока сердца, расширения полостей и ослабления сердечной мышцы (дилатационная кардиомиопатия), инфаркт, тампонада (выпот в околосердечной сумке), нарушения ритма;
- гематологические (болезни крови) – нехватка гемоглобина и эритроцитов (анемия), тромбоз, кровопотеря, лейкоз (рак), отравление угарным газом, ядами, разрушающими эритроциты;
- сосудистые – закупорка холестериновой бляшкой, спазм, гипертония, гипотония, воспаление (васкулит), врожденные аномалии развития (мальформации), обменные и токсические повреждения (диабетическая ангиопатия), внутрисосудистое свертывание крови;
- мозговые – нарушение работы дыхательного центра (инсульт, опухоль, травма, инфекция, отравление);
- снижение объема циркулирующей крови – обезвоживание, кровотечение;
- обменные – сахарный диабет, ожирение;
- недостаточное поступление железа с продуктами питания, гиповитаминоз, голодание, употребление алкоголя, наркотических препаратов;
- самоотравление организма при почечной недостаточности, печеночной, опухолях;
- болезни щитовидной железы, гипофиза.
Внутриутробная гипоксия плода
На ранних сроках беременности нехватка кислорода нарушает развитие плода, это может проявиться в:
- отставании в росте;
- появлении аномалий строения органов;
- поражении нервной системы;
- ослаблении организма ребенка.
Вероятность внутриутробного кислородного голодания высокая при наличии у матери болезней:
- сердца и сосудов – гипертония, пороки клапанов, перегородок сердца, крупных артерий, аорты;
- анемии;
- зависимость от никотина, алкоголя, наркотиков;
- почек – пиелонефрит, гломерулонефрит, поликистоз;
- дыхательной системы – хронические воспаления, бронхиальная астма;
- сахарный диабет;
- токсикоза, угрозы выкидыша, перенашивание;
- плаценты – недостаточность кровообращения, отслоение.
Тяжелые формы гипоксии бывают при обвитии пуповины, родовых травмах. Повлиять на дыхательную функции могут болезни крови плода, нарушение развития органов, инфекции, несовместимость крови по резус-фактору с материнской.
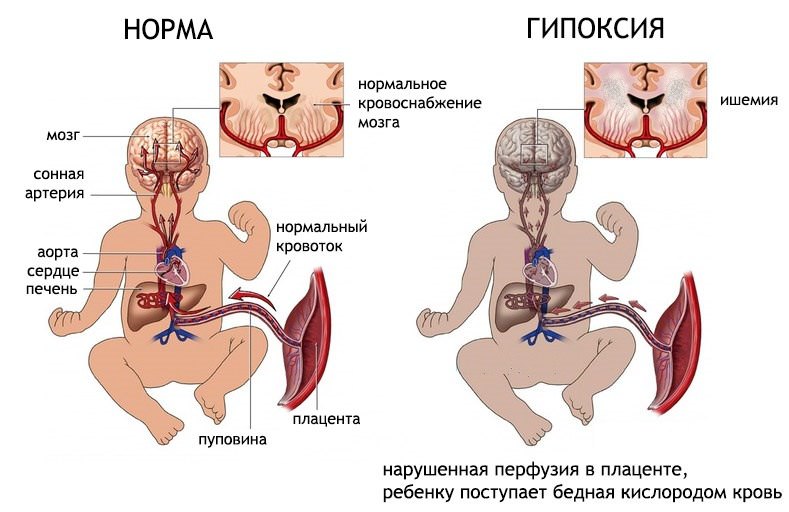
Гипоксия диагностика плода и ребенка после рождения
При диагностике гипоксии у плода учитывают такие признаки:
- шевеление – вначале двигательное беспокойство, при тяжелой форме они ослабевают;
- сердцебиение – врач прослушивает стетоскопом и оценивает ритма (норма от 140 до 160 ударов в минуту), ясность и звучность тонов, шум;
- данные акушерского УЗИ о состоянии плаценты и темпов развитии плода.
При выявлении отклонений назначают углубленное обследование:
| Метод | Что определяет |
| Кардиотокография | Определяется частота сокращений сердца плода (повышается до 160-180 при дефиците кислорода), его активность, может использоваться для контроля в процессе родов. |
| УЗИ с допплерографией | Анализируют скорость потока крови через плаценту, пуповину, количество околоплодных вод. |
| Кордоцентез | Забор крови из пуповины для исследования состава газов, электролитов, рН. |
| Прокол околоплодного пузыря | Анализ жидкости на гормоны, кислотность. |
| Амниоскопия (введение эндоскопа в шейку для осмотра околоплодных вод) | Определяют цвет (зеленоватый при гипоксии), прозрачность (мутная), наличие мекония (содержимого кишечника), он появляется при гипоксии из-за расслабления мышц кишки. |
При рождении состояние ребенка оценивают по шкале Апгар. В ней учитывают сердцебиение, цвет кожи, дыхание, рефлексы и мышечный тонус.
Если ребенок набрал от 7-8 баллов, то гипоксии у него нет. Если сумма равна 5-6, то это легкое кислородное голодание, 3-4 соответствует средней степени тяжести, а ниже – критическому состоянию.
Cause
Oxygen supplied at greater than atmospheric pressure has been known to damage plants, animals, and aerobic bacteria such as Escherichia coli.[citation needed] The damaging effects vary depending on the specimen used, its age, physiological state, and diet.[citation needed]
The supplementation of oxygen has been a common procedure of prehospital treatment for many years. Guidelines include cautions about chronic obstructive pulmonary disease (COPD). These guidelines stress the use of 28% oxygen masks and caution the dangers of hyperoxia.[citation needed] Long-term use of supplemental oxygen improves survival in patients with COPD, but can lead to lung injury.
An additional cause of hyperoxia is related to underwater diving with breathing apparatus. Underwater divers breath a mixture of gasses which must include oxygen, and the partial pressure of any given gas mixture will increase with depth. A mixture known as nitrox is used to reduce the risk of decompression sickness by substituting oxygen for part of the nitrogen content. Breathing nitrox can lead to hyperoxia due to the high partial pressure of oxygen if used too deep or for too long. Protocols for the safe use of raised oxygen partial pressure in diving are well established and used routinely by recreational scuba divers, military combat divers and professional saturation divers alike. The highest risk of hyperoxia is in hyperbaric oxygen therapy, where it is a high probability side effect of the treatment for more serious conditions, and is considered an acceptable risk as it can be managed effectively without apparent long term effects.
Лечение заболевания
Недостаточное содержание кислорода во вдыхаемом воздухе устраняется путем кислородной терапии. Ее назначают и после устранения механического препятствия для дыхания, при легочных заболеваниях со снижением объема вентиляции. При анемии применяют препараты железа витамины, а в тяжелых случаях проводят переливание эритроцитарной массы.
Для увеличения сердечного выброса при шоковых состояниях вводят Дофамин, Добутамин. Чтобы уменьшить избыточное потребление кислорода при сепсисе, снижают температуру тела и назначают успокаивающие средства.
 Пациентам с недостаточным поступлением кислорода в ткани рекомендуется курсовое применение препаратов, улучшающих обменные процессы – антигипоксантов.
Пациентам с недостаточным поступлением кислорода в ткани рекомендуется курсовое применение препаратов, улучшающих обменные процессы – антигипоксантов.
К ним относятся:
- Цитохром С,
- витамин Е,
- Карнитин,
- Актовегин,
- Эмоксипин,
- Тиотриазолин,
- Тиогамма,
- Предуктал,
- Кудесан,
- Мексидол.
При синдроме ночного апноэ сна проводится СИПАП-терапия – вентиляция легких с постоянным положительным давлением. Она может быть рекомендована и для домашнего использования при помощи специальных масок для сна. Хорошая эффективность достигается при длительных кислородных ингаляциях, сеансах гипербарической оксигенации.
Осложнения и профилактика
Острая нехватка кислорода в крови часто имеет неблагоприятный прогноз, поскольку затрагиваются жизненно важные центры организма — дыхательный и сердечный. Прекращение дыхания при отсутствии своевременной медицинской помощи влечёт за собой смерть мозга и гибель всего организма. Однако искусственная вентиляция лёгких и грамотная последующая терапия часто возвращают людей к жизни.
Лёгкие и средние формы гипоксемии лечатся достаточно быстро и успешно. При несвоевременно начатой терапии могут возникнуть следующие осложнения:
- судороги;
- энцефалопатия;
- инсульт;
- гипотония;
- гипоксия миокарда;
- аритмия;
- отёк лёгких;
- проблемы с дыханием (одышка, неритмичное дыхание).
При внутриутробной гипоксемии плода возникают свои осложнения:
- задержка внутриутробного развития;
- патологические и преждевременные роды;
- задержка физического и умственного развития после рождения;
- гибель ребёнка в утробе, во время родов или сразу после рождения.

 Занятия спортом на свежем воздухе — эффективный способ предотвращения гипоксемии
Занятия спортом на свежем воздухе — эффективный способ предотвращения гипоксемии
С помощью несложных мер профилактики гипоксемию можно предотвратить. Для этого нужно:
- своевременно диагностировать заболевания дыхательной и сердечно-сосудистой систем;
- включать в рацион больше свежих фруктов, овощей и соков;
- в осенне-зимний период принимать витаминно-минеральные комплексы;
- каждый день гулять на свежем воздухе не менее 2 часов;
- практиковать дыхательную гимнастику (диафрагмальное дыхание);
- заниматься посильной физической активностью (быстрой ходьбой, бегом, плаванием);
- исключить курение (в том числе пассивное).
Выполнение этих рекомендаций позволит вам никогда не сталкиваться не только с гипоксемией, но и со многими другими патологическими состояниями.
Гипоксия и кислородное голодание клеток — видео
Гипоксемия является достаточно серьёзной патологией и первым признаком надвигающейся гипоксии. Игнорирование симптомов нехватки кислорода в крови приводит к множеству осложнений и даже летальному исходу. Однако это состояние можно предотвратить, если вовремя выявить патологии сердца и лёгких, а также заниматься профилактикой кислородного голодания. Особенно внимательно стоит относиться к своему здоровью беременным женщинам, ведь гипоксемия может развиться не только у них, но и у плода, что, как правило, приводит к печальным последствиям.
-
Заболевания на букву А
- авитаминоз
- ангина
- анемия
- аппендицит
- артериальное давление
- артроз
-
Б
- базедова болезнь
- бартолинит
- бели
- бородавки
- бруцеллёз
- бурсит
-
В
- варикоз
- васкулит
- ветрянка
- витилиго
- ВИЧ
- волчанка
-
Г
- гарднереллез
- геморрой
- гидроцефалия
- гипотония
- грибок
-
Д
- дерматит
- диатез
- дисциркуляторная энцефалопатия
- Е
-
Ж
- желчекаменная болезнь
- жировики
- З
- И
-
К
- кандидоз
- кашель
- климакс
- кольпит
- коньюктивит
- крапивница
- краснуха
-
Л
- лейкоплакия
- лептоспироз
- лимфаденит
- лишай у человека
- лордоз
-
М
- мастопатия
- меланома
- менингит
- миома матки
- мозоли
- молочница
- мононуклеоз
-
Н
- насморк
- нейродермит
-
О
- олигурия
- онемение
- опрелости
- остеопения
- отек головного мозга
- отек Квинке
- отеки ног
-
П
- подагра
- псориаз
- пупочная грыжа
- пяточная шпора
-
Р
- рак легких
- рак молочной железы
- рефлюкс-эзофагит
- родинки
- розацеа
- рожа
-
С
- сальмонеллез
- cифилис
- скарлатина
- сотрясение мозга
- стафилококк
- стоматит
- судороги
-
Т
- тонзиллит
- тремор
- трещины
- трихомониаз
- туберкулез легких
-
У
- уреаплазмоз
- уретрит
-
Ф
- фарингит
- флюс на десне
-
Х
хламидиоз
-
Ц
цервицит
-
Ч
чесотка
-
Ш
- шишка на ноге
- шум в голове
- Щ
-
Э
- экзема
- энтероколит
- эрозия шейки матки
- Ю
- Я
- Анализ крови
- Анализ мочи
- Боли, онемения, травмы, отеки
-
Буква А
Аллергия
- Буква Б
- Буква Г
- Буква К
- В
- Д
- Достижения медицины
- З
- Заболевания глаз
- Заболевания ЖКТ
-
Заболевания мочеполовой системы
Мочеполовая система
-
Заболевания органов дыхания
Кашель
- Заболевания при беременности
- Заболевания сердца и кровеносной системы
- Заболевания у детей
- Здоровье женщины
- Здоровье мужчины
- Интересные факты
- Инфекционные заболевания
- Кожные заболевания
- Красота
- Л
- Лекарственные растения
- ЛОР-заболевания
- М
- Неврология
- Новости медицины
- П
- Паразиты и человек
-
Р
- Разное_1
- Рак
- Ревматические заболевания
- С
-
Симптомы
Разное_2
- Стоматология
- Т
- У
- Ф
- Э
- Эндокринология
➤
Signs and symptoms
Associated with hyperoxia is an increased level of reactive oxygen species (ROS), which are chemically reactive molecules containing oxygen. These oxygen containing molecules can damage lipids, proteins, and nucleic acids, and react with surrounding biological tissues. The human body has naturally occurring antioxidants to combat reactive molecules, but the protective antioxidant defenses can become depleted by abundant reactive oxygen species, resulting in oxidation of the tissues and organs.
The symptoms produced from breathing high concentrations of oxygen for extended periods have been studied in a variety of animals, such as frogs, turtles, pigeons, mice, rats, guinea pigs, cats, dogs and monkeys. The majority of these studies reported the occurrence of irritation, congestion and edema of the lungs, and even death following prolonged exposures.
Oxygen toxicity
The supplementation of oxygen can lead to oxygen toxicity, also known as oxygen toxicity syndrome, oxygen intoxication, and oxygen poisoning. There are two main types of oxygen toxicity: central nervous system toxicity (CNS), and pulmonary and ocular toxicity.
Temporary exposure to high partial pressures of oxygen at greater than atmospheric pressure can lead to central nervous system toxicity (CNS). An early but serious sign of CNS oxygen toxicity is a grand-mal seizure, also known as a generalized tonic-clonic seizure. This type of seizure consists of a loss of consciousness and violent muscle contractions. Signs and symptoms of oxygen toxicity are usually prevalent, but there are no standard warning signs that a seizure is about to ensue. The convulsion caused by oxygen toxicity does not lead to hypoxia, a side effect common to most seizures, because the body has an excess amount of oxygen when the convulsion begins. The seizures can lead to drowning, however, if the convulsion is suffered by a diver still in the water.
Prolonged exposure to higher oxygen levels at atmospheric pressure can lead to pulmonary and ocular toxicity. Symptoms of oxygen toxicity may include disorientation, respiratory problems, or myopia. Prolonged exposure to higher than normal partial pressures of oxygen can result in oxidative damage to cell membranes. Signs of pulmonary (lung) oxygen toxicity begin with slight irritation in the trachea. A mild cough usually ensues, followed by greater irritation and a worse cough until breathing becomes quite painful and the cough becomes uncontrollable. If supplementation of oxygen is continued, the individual will notice tightness in the chest, difficulty breathing, shortness of breath, and if exposure is continued, fatality due to lack of oxygen.
Причины заболевания
Медицине известно 5 причин, вызывающих гипоксемию. Они могут провоцировать кислородное голодание как по отдельности, так и в сочетании друг с другом.
- Гиповентиляция лёгочной ткани. Различные патологии лёгких приводят к тому, что снижается частота вдохов и выдохов, а значит, кислород поступает в организм медленнее, чем расходуется. Причинами гиповентиляции могут быть обструкции дыхательных путей, повреждения грудной клетки, воспалительные заболевания лёгких.
- Уменьшение концентрации кислорода в воздухе. Слишком низкое давление кислорода в окружающей среде провоцирует недостаточную оксигенизацию крови. Это может случиться из-за длительного пребывания в наглухо закрытом невентилируемом помещении, во время подъёма на большую высоту либо вследствие форс-мажорных обстоятельств: утечки газа, пожара и т. д.
- Атипичное шунтирование крови в организме. У людей с врождёнными либо приобретёнными пороками сердца венозная кровь из правой его половины попадает не в лёгкие, а в аорту. В результате гемоглобин не имеет возможности присоединить кислород, общее содержание этого элемента в крови падает.
- Диффузные нарушения. При чрезмерных физических нагрузках повышается скорость циркуляции крови и, соответственно, уменьшается время контакта гемоглобина с кислородом. Из-за этого образуется меньше оксигемоглобина, и возникает гипоксемия.
- Анемия. При сокращении содержания гемоглобина уменьшается и количество кислорода, разносимого по тканям организма. В результате клетки испытывают его острую нехватку, и следом за гипоксемией развивается гипоксия.

 При подъёме на большую высоту у человека может возникнуть гипоксемия
При подъёме на большую высоту у человека может возникнуть гипоксемия
Факторами, провоцирующими гипоксемию, выступают:
- патологии сердца (аритмия, тахикардия, пороки сердца);
- болезни крови (онкология, анемия);
- бронхо-лёгочные проблемы (пневмония, резекция лёгких, гемоторакс и другие заболевания, провоцирующие уменьшение площади работающей ткани лёгких);
- резкий перепад атмосферного давления;
- неумеренное курение;
- ожирение;
- общий наркоз.
Кроме того, гипоксемия нередко возникает у новорождённых вследствие дефицита кислорода в организме матери в период беременности.
Профилактика гипоксии
Для предупреждения кислородного голодания важны ежедневные прогулки на свежем воздухе и повышение выносливости к нехватке кислорода. Для этого рекомендуется дыхательная гимнастика с задержками дыхания вначале на вдохе до легкого дискомфорта, а по мере тренированности – на выдохе. Хорошим эффектом обладает плавание, пение, йога.
При любых хронических заболеваниях необходимо проходить ежегодный контроль анализов крови, работы сердца и легких. Это нужно для выявления ранней стадии гипоксии и ее лечения. В питании следует сделать акцент на продуктах, содержащих железо – нежирное мясо, печень, свежая зелень, орехи, бобовые, а также витамин С – ягоды шиповника, болгарский перец, земляника.
Гипоксия – это кислородное голодание. Ее вызывает нехватка газа в воздухе, болезни сердца, легких, крови, обменные нарушения. Опаснее острая форма с внезапным прекращением поступления кислорода, а при хронической чаще бывает длительное течение. Основные симптомы – одышка, тахикардия, головокружение, сонливость, постоянная слабость.
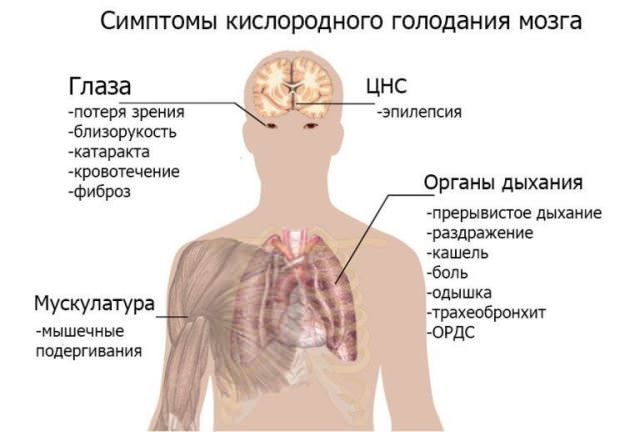
Кислородное голодание симптомы
Симптомы кислородного голодания – одышка, тахикардия (частый пульс), головокружение, потеря сознания, судороги. При острой форме без лечения наступает смерть. Хроническая гипоксия протекает длительно с нарушениями функций мозга (депрессия, плохая память), постоянной усталостью, бессонницей.
Стадии развития
Выделяют пять стадий гипоксии. Они наиболее ярко проявляются при внезапном (остром) прекращении поступления кислорода, а при хронических формах растянуты во времени.
Первая
Протекает скрыто, так как организм включает защитные механизмы. Самочувствие нормальное, повышается настроение, темп движений повышается, исчезает критика состояния, нарушена координация движений, устойчивость.
Вторая
Компенсация еще возможна, происходят такие процессы:
- активизация мозговых центров;
- повышается частота дыхания и сокращений сердца;
- возрастает уровень эритроцитов, гемоглобина, захват кислорода клетками из крови;
- увеличивается питание органов (прежде всего головного мозга и сердца за счет перераспределения крови).
Признаки компенсаторной стадии:
- частый пульс;
- тяжесть в голове;
- общая слабость;
- снижение работоспособности;
- медленные движения и речь;
- умственная и физическая активность даются с трудом.
Третья
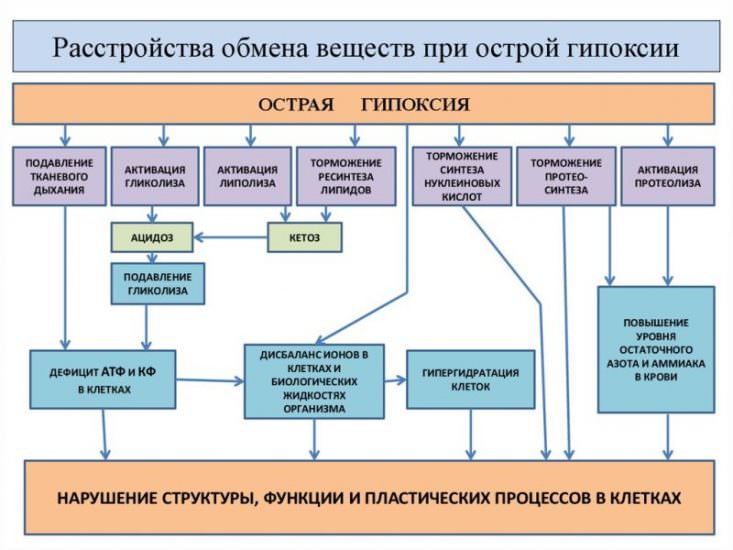
Компенсаторные возможности исчерпаны, органам не из чего получить дополнительное питание. Нарушается баланс ионов натрия и калия, возрастает уровень токсических продуктов обмена (недоокисленных). Симптоматика декомпенсации:
- головная и сердечная боль;
- тошнота, позывы на рвоту;
- судорожные подергивания мышц;
- существенно падает работоспособность;
- бледность кожи;
- потемнение в глазах;
- головокружение.
Четвертая
Тяжелое кислородное голодание, падает уровень кислорода в крови, нарастает концентрация токсинов и кислот, разрушаются мембраны клеток. Проявления:
- редкое дыхание;
- медленный и слабый пульс;
- падение артериального давления;
- судороги;
- отсутствие сознания;
- непроизвольное опорожнение кишечника и мочевого пузыря.
Пятая
Конечная стадия – в крови избыток токсинов и критическое падение кислорода, активное разрушение клеток, накопление внутри тканей воды, необратимые повреждения. Дыхание в виде неритмичных единичных глубоких вдохов, падение давления, редкие сокращения сердца, смерть.
Признаки острой гипоксии
Острая гипоксия проявляется быстро нарастающими признаками:
- частое, потом редкое дыхание;
- учащенный ритм сокращения, перебои, затем слабый и редкий пульс, повышение с падением давления;
- снижение критики к самочувствию, возбуждение, переходящее в сонливость; заторможенность, предобморочное состояние, потеря сознания, судороги;
- снижение объема выделяемой мочи;
- снижение аппетита, тошнота, рвота.
- головные, сердечные боли;
- постоянная усталость;
- пониженный фон настроения, депрессия;
- ухудшение остроты слуха, зрения;
- нарушения сна – дневная сонливость, бессонница ночью;
- одышка и частый пульс при небольшой физической нагрузке;
- трудность усвоения новой информации, концентрации внимания, снижение памяти.
Отличия от гипоксии, гиперкапнии
Дефицит кислорода в крови (гипоксемия) обязательно приводит к недостатку его в тканях – гипоксии. Но она также может быть и из-за замедления общей скорости кровотока на фоне застойной сердечной недостаточности.
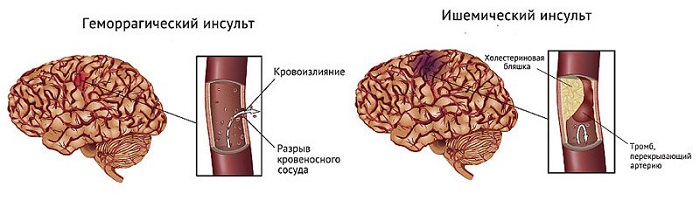
Вторая группа причин гипоксии – это нарушение обменных процессов в самой ткани при отравлениях или местная ишемия вследствие закупорки артерии тромбом, атеросклеротической бляшкой. При таких состояниях кислорода в крови содержится достаточно, гипоксемия отсутствует, но клетки испытывают кислородное голодание.
В ответ на гипоксию рефлекторно возрастает частота дыхания, сердцебиения, количество циркулирующей крови за счет поступления из депо, раскрываются капилляры. Такие реакции происходят из-за возбуждения рецепторов сосудистых стенок и дополнительного поступления в кровь недоокисленных продуктов обмена.
Длительная гипоксия сопровождается увеличением образования эритроцитов костным мозгом – эритроцитоз. Если причина не устранена, то возникает дисфункция нервной и кровеносной системы, нарушение работы сердца.
Нормальное парциальное давление углекислоты в артериальной крови РаСО2 равно 35 — 45 мм рт. ст. При его повышении возникает гиперкапния. Она вызывается теми же причинами, что и гипоксемия и сопутствует дыхательной недостаточности. При остром отравлении углекислым газом появляются такие симптомы:
- тяжелая одышка;
- тошнота, позывы на рвоту;
- потливость;
- головокружение, нарушение зрения;
- посинение лица и слизистых оболочек;
- головная боль;
- расстройство сознания – вначале нарушается концентрация внимания (РаСО2 выше 80 мм рт. ст.), дремота, после 90 единиц сознание исчезает, сужаются зрачки.
При хронической гиперкапнии больные испытывают постоянную усталость, дневную сонливость и бессонницу по ночам, при этом усиленной вентиляции легких не наблюдается, так как рецепторы утрачивают чувствительность к углекислому газу со временем.
Смотрите на видео о причинах гипоксии и способах ее устранения:
n1.doc
Гипоксия4.1. Определение понятия. Виды гипоксий.
- экзогенные, возникающие при воздействии на систему обеспечения кислородом изменениями его содержания во вдыхаемом воздухе и (или) изменениями общего барометрического давления – гипоксическую (гипо- и-нормобарическую), гипероксическую (гипер- и-нормобарическую);
- дыхательную (респираторную);
- циркуляторную (ишемическую и застойную);
- гемическую (анемическую и вследствие инактивации гемоглобина);
- тканевую (при нарушении способности тканей поглощать кислород или при разобщении процессов биологического окисления и фосфорилирования);
- субстратную (при дефиците субстратов);
- перегрузочную («гипоксия нагрузки»);
- смешанную.
4.2. Этиология и патогенез гипоксий4.2.1. Гипоксическая гипоксияа) Гипобарическая. б) Нормобарическая. 4.2.2. Гипероксическая гипоксияа) Гипербарическая. б) Нормобарическая. 4.2.3. Дыхательная (респираторная) гипоксия4.2.4. Циркуляторная (сердечно-сосудистая) гипоксия4.2.5. Кровяная (гемическая) гипоксия4.2.6. Тканевая гипоксия4.2.7. Субстратная гипоксия4.2.8. Перегрузочная гипоксия («гипоксия нагрузки»)4.2.9. Смешанная гипоксия5. Компенсаторно-приспособительные реакции 2
- Нарушения основных физиологических функций и обмена веществ
6.1. Механизмы гипоксического некробиоза++ 6.2. Дизбаризм27. Адаптация к гипоксии и дизадаптацияЛитература
- Патологическая физиология. Под ред. А.Д. Адо и В.В. Новицкого, Изд-во Томского ун-та, Томск, 1994, с. 354-361.
- Патологическая физиология. Под ред. Н.Н. Зайко и Ю.В. Быця. – Киев, «Логос», 1996, с. 343-344.
- Патофизиология. Курс лекций. Под ред. П.Ф. Литвицкого. – М., Медицина, 1997, с. 197-213.
- Зайчик А.Ш., Чурилов А.П. Основы общей патологии, часть 1, СПб, 1999. – Элби, с. 178-185.
- Гипоксия. Адаптация, патогенез, клиника. Под общ. ред. Ю.Л.Шевченко. – СПб, ООО «Элби-СПБ», 2000, 384 с.
- Руководство по общей патологии. Под ред. Н.К. Хитрова, Д.С. Саркисова, М.А. Пальцева. – М. Медицина, 1999. – С. 401-442.
- Шанин В.Ю. Клиническая патофизиология. Учебник для медицинских вузов. – СПб: «Специальная литература», 1998, с. 29-38.
- Шанин В.Ю. Типовые патологические процессы. – СПб: Специальная литература, 1996, — с. 10-23.
Оглавление
- Мотивационная характеристика темы. Цель и задачи занятия 3
- Контрольные вопросы по смежным дисциплинам 5
- Контрольные вопросы по теме занятия 5
-
Гипоксия
- Определение понятия, виды гипоксий 6
- Этиология и патогенез гипоксий 7
- Компенсаторно-приспособительные реакции 12
- Нарушения основных физиологических функций и обмена веществ 14
- Адаптация к гипоксии и дизадаптация 19
- Литература 20
Гипоксия 4.1. Определение понятия. Виды гипоксий
Причины возникновения гипоксемии
Низкий уровень кислорода в крови может быть вызван следующими факторами:
- пребывание на большой высоте (горы, полет в самолете) и вдыхание воздуха с низким парциальным давлением кислорода;
- слабая вентиляция помещений, избыток углекислого газа при пожаре, утечка бытового газа;
- снижение функционирующего объема легких из-за пневмонии, инфаркта, деформации бронхов, новообразований, туберкулеза;
- ослабление дыхательной мускулатуры;
- угнетение дыхания на фоне наркоза, применения барбитуратов, наркотических средств, при нарушении кровообращения головного мозга;
- полное прекращение дыхания – эпизоды ночного апноэ;
- сброс венозной крови в артериальную при пороках сердца (например, тетрада Фалло);
- утолщение мембран между альвеолами и капиллярами при отеке легких, замещении функционирующей ткани на грубую соединительную (пневмофиброз);
- снижение гемоглобина при анемии, повышение карбоксигемоглобина и метгемоглобина при отравлениях, а также фетального при опухолевых процессах;
- уменьшение сердечного выброса при заболеваниях сердца (снижается объем крови, который проходит через легкие);
- повышение потребности в кислороде из-за большого расхода при сепсисе, лихорадке, высокой интенсивности физической нагрузки.


 Все заболевания суставов принято разделять на две категории: артрозы (болезни, которые появляются вследствие дистрофическо-дегенеративных процессов) и артриты (болезни, который носят воспалительный характер поражения суставов).
Все заболевания суставов принято разделять на две категории: артрозы (болезни, которые появляются вследствие дистрофическо-дегенеративных процессов) и артриты (болезни, который носят воспалительный характер поражения суставов). Мы рассмотрели, какое может быть название заболеваний суставов. Теперь необходимо рассмотреть, какие есть наиболее распространенные причины заболевания суставов. Наиболее значимыми среди всех существующих причин можно назвать следующие:
Мы рассмотрели, какое может быть название заболеваний суставов. Теперь необходимо рассмотреть, какие есть наиболее распространенные причины заболевания суставов. Наиболее значимыми среди всех существующих причин можно назвать следующие: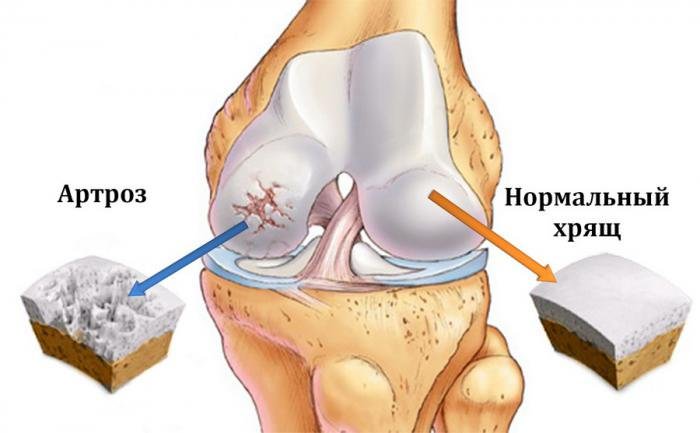



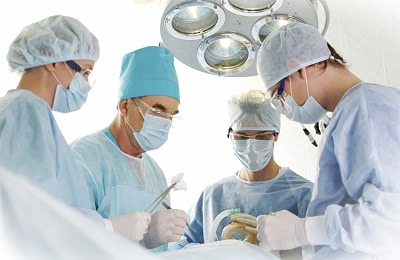 В настоящее время наиболее распространенными показаниями к хирургическому лечению сосудов являются:
В настоящее время наиболее распространенными показаниями к хирургическому лечению сосудов являются: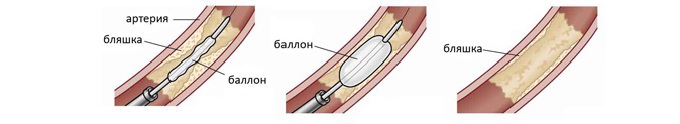
 Для очищения сосудов (то есть, для устранения явлений атеросклероза) используют такие растительные компоненты как:
Для очищения сосудов (то есть, для устранения явлений атеросклероза) используют такие растительные компоненты как:


 Затем общее состояние ухудшается, присоединяется многократная рвота, при попытке наклонить голову к груди возникает тянущая боль в шее и затылке. Если помощь не оказана, а кровотечение продолжается, у пациента утрачивается сознание, появляются судороги и дыхательные нарушения.
Затем общее состояние ухудшается, присоединяется многократная рвота, при попытке наклонить голову к груди возникает тянущая боль в шее и затылке. Если помощь не оказана, а кровотечение продолжается, у пациента утрачивается сознание, появляются судороги и дыхательные нарушения.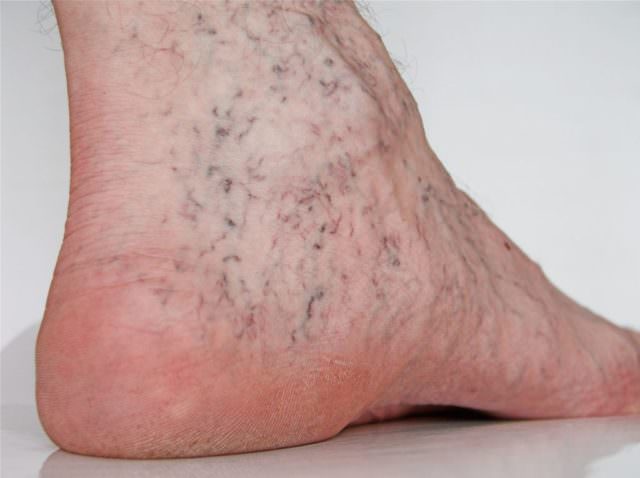
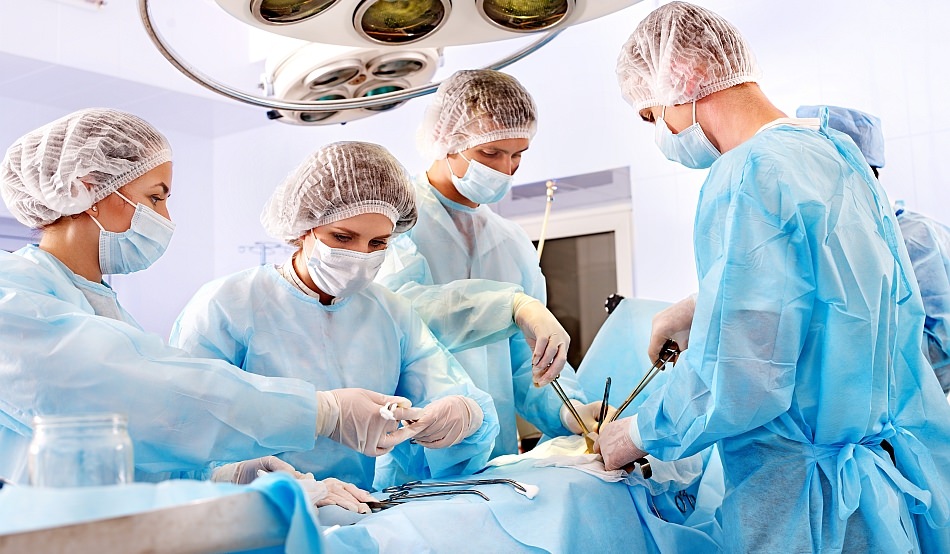 Лечение при данном недуге показано оператвиное
Лечение при данном недуге показано оператвиное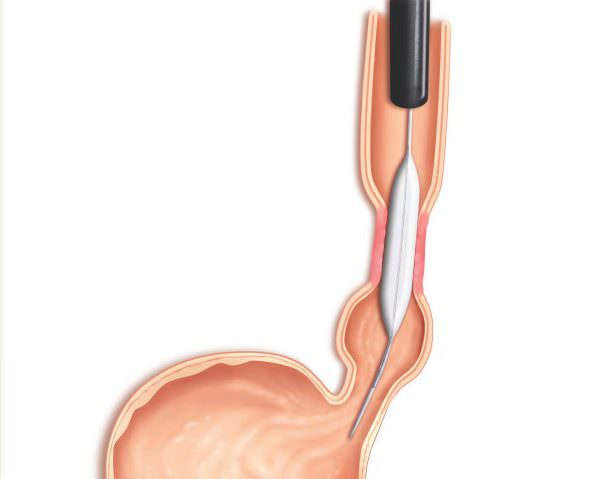 Бужирование показано, если полноценная операция невозможна
Бужирование показано, если полноценная операция невозможна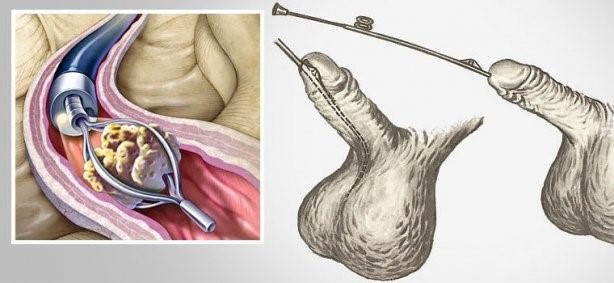


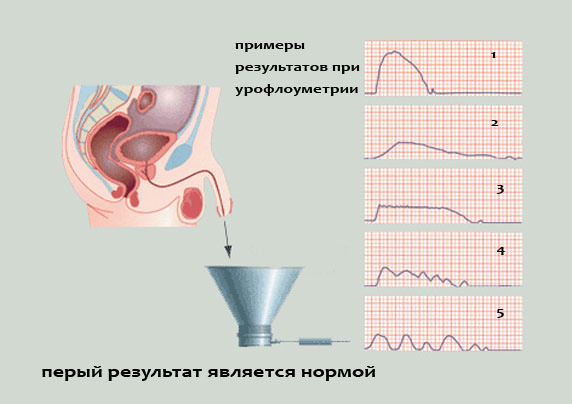
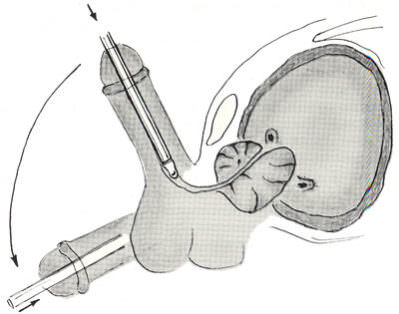
 Лечение проводится с использованием различных урологических процедур. Наиболее простым методом является дилатация (расширение) мочеиспускательного канала с помощью специального инструмента (трубки). Эти трубки разного диаметра вводятся в мочеиспускательный канал. Постепенно применяются более объемные расширители, что приводит к расширению конической секции.
Лечение проводится с использованием различных урологических процедур. Наиболее простым методом является дилатация (расширение) мочеиспускательного канала с помощью специального инструмента (трубки). Эти трубки разного диаметра вводятся в мочеиспускательный канал. Постепенно применяются более объемные расширители, что приводит к расширению конической секции.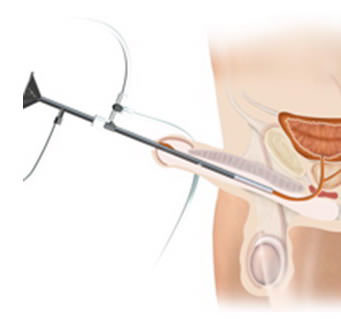
 Болезни мочевого пузыря Подробнее » Как развивается острая задержка мочи код по МКБ 10 R33?
Болезни мочевого пузыря Подробнее » Как развивается острая задержка мочи код по МКБ 10 R33? Болезни мочевого пузыря Подробнее » Полиурия — что это такое и как лечить
Болезни мочевого пузыря Подробнее » Полиурия — что это такое и как лечить
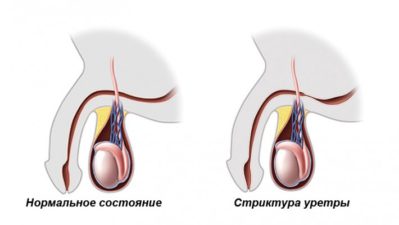
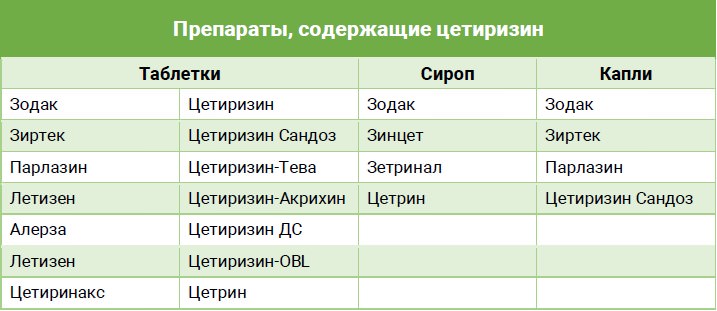 Таблица: Препараты на основе цетиризина
Таблица: Препараты на основе цетиризина
 20 табл. (10 мг)
20 табл. (10 мг)
 Отдельного упоминания заслуживает Эриус, выпускаемый на основе вещества из 3 поколения противоаллергических средств — Дезлоратадина. Это усовершенствованная формула Лоратадина, лишенная седативного эффекта и очень редко вызывающая побочные реакции. Эффективность Эриуса весьма высока — препарат способен купировать сильные приступы аллергии буквально через несколько минут после приема внутрь. Формы выпуска Эриус — таблетки и сироп.
Отдельного упоминания заслуживает Эриус, выпускаемый на основе вещества из 3 поколения противоаллергических средств — Дезлоратадина. Это усовершенствованная формула Лоратадина, лишенная седативного эффекта и очень редко вызывающая побочные реакции. Эффективность Эриуса весьма высока — препарат способен купировать сильные приступы аллергии буквально через несколько минут после приема внутрь. Формы выпуска Эриус — таблетки и сироп. Тавегил в таблетках назначают при сенной лихорадке, сезонной аллергии, крапивнице, экземе, дерматитах различной этиологии. При лечении анафилактического шока, ангионевротических отеков, геморрагическом васкулите показано применение Тавегила в виде инъекций. Детям до 1 года Тавегил не назначают, как и беременным женщинам.
Тавегил в таблетках назначают при сенной лихорадке, сезонной аллергии, крапивнице, экземе, дерматитах различной этиологии. При лечении анафилактического шока, ангионевротических отеков, геморрагическом васкулите показано применение Тавегила в виде инъекций. Детям до 1 года Тавегил не назначают, как и беременным женщинам.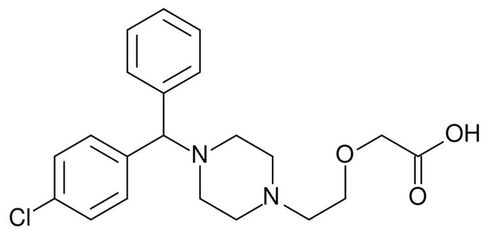 Цетиризин (действующее вещество Зиртека): структурная формула
Цетиризин (действующее вещество Зиртека): структурная формула Негативный отзыв о каплях Зиртек — много побочных действий
Негативный отзыв о каплях Зиртек — много побочных действий









 Читайте, как проявляется аллергия на яйца.
Читайте, как проявляется аллергия на яйца. 
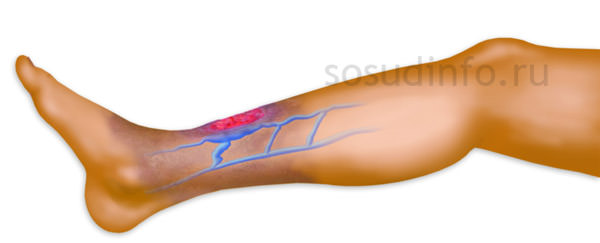
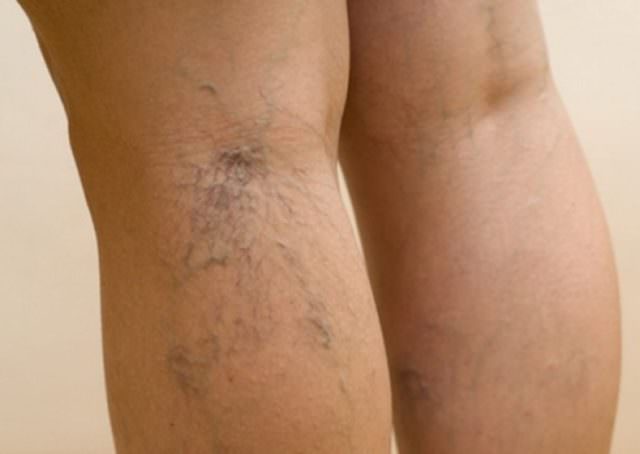
 Распознать варикозное расширение на ногах вен не сложно. Главное прислушаться к своему организму, особенно во время беременности, и услышать его. В конце рабочего дня вы можете испытывать в нижних конечностях ощущение тяжести, часто болят ноги. Может сложиться впечатление, что туфли, надетые еще утром, к вечеру уже стали некомфортно тесными из-за появления легких отеков. Это и будут первые признаки варикоза, которые игнорируют все.
Распознать варикозное расширение на ногах вен не сложно. Главное прислушаться к своему организму, особенно во время беременности, и услышать его. В конце рабочего дня вы можете испытывать в нижних конечностях ощущение тяжести, часто болят ноги. Может сложиться впечатление, что туфли, надетые еще утром, к вечеру уже стали некомфортно тесными из-за появления легких отеков. Это и будут первые признаки варикоза, которые игнорируют все.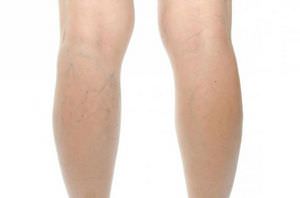



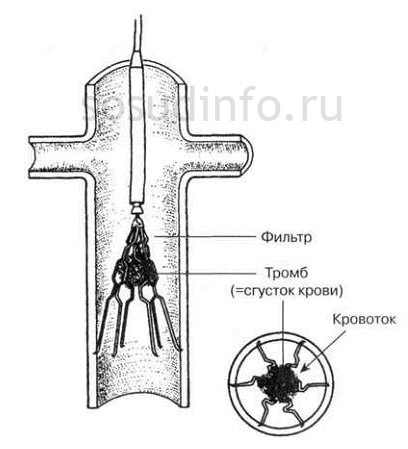
 Сегодня известно огромное количество народных средств, которые могут использоваться для лечения тромбоза, при этом обязательно, прежде чем использовать то или иное средство, требуется проконсультироваться с врачом. Это обусловлено тем, что в некоторых случаях такое лечение может не только, не дать желаемого результат, но и навредить здоровью человека, что повлечёт появление серьёзных негативных последствий. Кстати, диагностика заболевания является важным этапом правильного и эффективного лечения, при этом обратившись к врачу, вам могут назначить проведение различных исследований, в том числе УЗИ, которые и позволят поставить правильный диагноз и назначить правильное лечение.
Сегодня известно огромное количество народных средств, которые могут использоваться для лечения тромбоза, при этом обязательно, прежде чем использовать то или иное средство, требуется проконсультироваться с врачом. Это обусловлено тем, что в некоторых случаях такое лечение может не только, не дать желаемого результат, но и навредить здоровью человека, что повлечёт появление серьёзных негативных последствий. Кстати, диагностика заболевания является важным этапом правильного и эффективного лечения, при этом обратившись к врачу, вам могут назначить проведение различных исследований, в том числе УЗИ, которые и позволят поставить правильный диагноз и назначить правильное лечение.




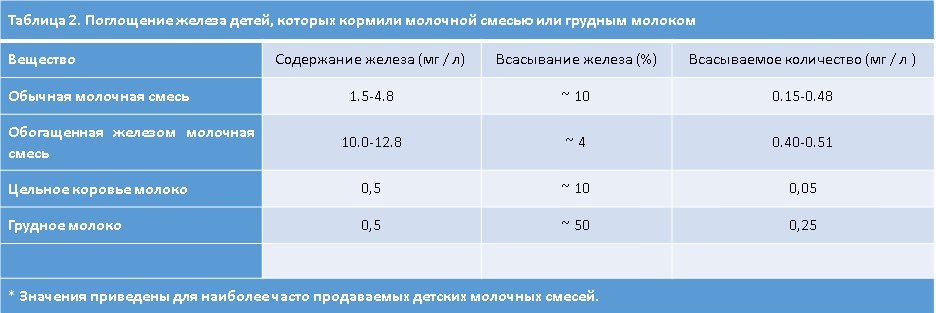
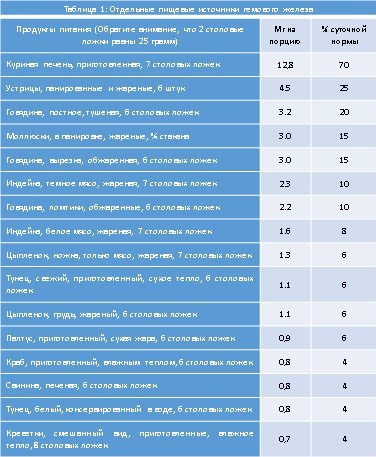
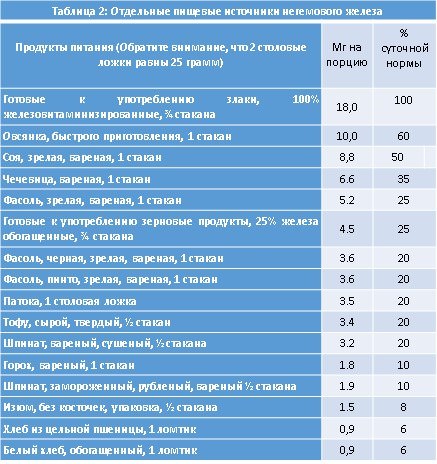
 Большинство видов анемических синдромов являются полидефицитными, что значит – ребенок страдает от нехватки не одного, а нескольких макро и микроэлементов. От комплексности зависит и симптоматика заболевания и метод его лечения. Ранее такие патологии встречались редко, теперь же их количество растет с каждым годом и виной тому ухудшение экологии.
Большинство видов анемических синдромов являются полидефицитными, что значит – ребенок страдает от нехватки не одного, а нескольких макро и микроэлементов. От комплексности зависит и симптоматика заболевания и метод его лечения. Ранее такие патологии встречались редко, теперь же их количество растет с каждым годом и виной тому ухудшение экологии. Фитопрепаратами лечат не саму анемию, а функциональные нарушения в ЖКТ, развившиеся как следствие изменений в процессе всасывания. Любые травы, применяемые для устранения колик и вздутия живота, должны быть одобрены педиатром. Детям дают отвары и настои, обладающие противовоспалительным действием. Гомеопатия призвана поддержать организм ребенка, страдающего от анемии, восстановить слизистые оболочки и нормальную работу кишечника, нормализовать микрофлору.
Фитопрепаратами лечат не саму анемию, а функциональные нарушения в ЖКТ, развившиеся как следствие изменений в процессе всасывания. Любые травы, применяемые для устранения колик и вздутия живота, должны быть одобрены педиатром. Детям дают отвары и настои, обладающие противовоспалительным действием. Гомеопатия призвана поддержать организм ребенка, страдающего от анемии, восстановить слизистые оболочки и нормальную работу кишечника, нормализовать микрофлору.
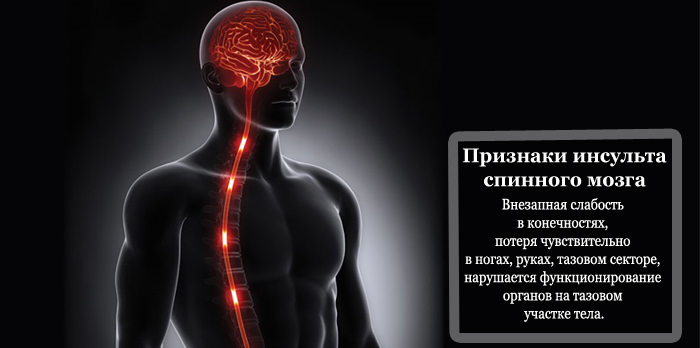
 Перед тем как разовьется инсульт спинного мозга, человек ощущает предвестники болезни:
Перед тем как разовьется инсульт спинного мозга, человек ощущает предвестники болезни: Первые медикаменты вводят пациенту в карете скорой помощи. Врачи используют мочегонные препараты для выведения лишней жидкости из организма и снижения вероятности развития отека мозга (Фуросемид, Лазикс).
Первые медикаменты вводят пациенту в карете скорой помощи. Врачи используют мочегонные препараты для выведения лишней жидкости из организма и снижения вероятности развития отека мозга (Фуросемид, Лазикс).

 Несмотря на это, заболевание может иметь серьезные последствия в случае отсутствия своевременного лечения.
Несмотря на это, заболевание может иметь серьезные последствия в случае отсутствия своевременного лечения.






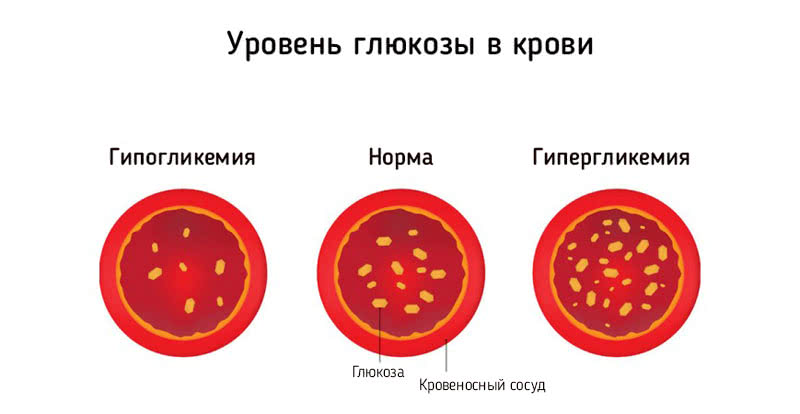
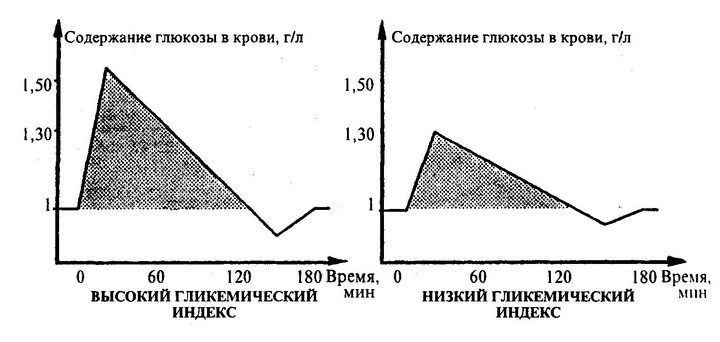
 Какие продукты повышают сахар в крови?
Какие продукты повышают сахар в крови?