Почему у взрослого мутный осадок в моче что это значит, причина
Профилактика
Чтобы не допустить помутнения мочи и образования белого осадка, нужно соблюдать простые рекомендации:
- Скорректировать рацион – в пищу нужно употреблять только полезные продукты.
- Отказаться от всех пагубных привычек.
- Своевременно лечить любые заболевания.
- Избегать переохлаждений.
- Лекарственные средства принимать только по рекомендации доктора.
- Регулярно проходить профилактические осмотры, чтобы вовремя обнаружить возможные патологии.
Белый осадок в моче – не заболевание, а симптом. Его появление – повод обратиться к врачу и пройти обследование. Квалифицированный специалист поможет установить причину проблем и быстро устранить ее.
479
Рекомендуем ознакомиться
 Симптомы заболеваний Подробнее » Повышен уровень уробилиногена в моче: что это значит?
Симптомы заболеваний Подробнее » Повышен уровень уробилиногена в моче: что это значит?
2 832  Симптомы заболеваний Подробнее » Почему моча пахнет ацетоном
Симптомы заболеваний Подробнее » Почему моча пахнет ацетоном
1 954
Рубрики
-
Воспаление почек
- Нефроптоз
- Пиелонефрит
- Лекарственные препараты
-
Мочевой пузырь
- Анализы мочи и крови
- Болезни мочевого пузыря
- Проблемы мочеиспускания
- Симптомы заболеваний
- Цистит
- Надпочечники
- Народные средства
- Неотложные состояния
Свежие записи
- Можно ли сдавать мочу во время месячных на анализы и как сделать это правильно
- Диета при воспалении почек — что можно и нельзя употреблять в пищу
- Диета при почечной колике — что можно и нельзя употреблять в пищу
- Компьютерная томография почек с использованием контрастного вещества. Особенности и нюансы
- Диета при мочекаменной болезни у женщин и мужчин
Моча справочник фельдшера

Моча. Образование мочи.
Функциональная деятельность почек обусловливает поддержание кислотно-основного равновесия и регуляцию электролитного и водного баланса организма, регуляцию осмотического состояния крови и тканей, способствует сохранению гомеостаза.
Основной структурно-функциональной единицей почки, обеспечивающей образование мочи, является нефрон.
Нефрон состоит из нескольких последовательно соединенных отделов, располагающихся в корковом и мозговом веществе почки:сосудистого клубочка,главного, или проксимального, отдела канальца,тонкого нисходящего отдела петли Генле,дистального отдела канальца,
собирательной трубочки.
Механизм мочеобразования складывается из трех основных процессов: клубочковой фильтрации из плазмы крови воды и низкомолекулярных компонентов с образованием первичной мочи; канальцевой реабсорбции (обратного всасывания в кровь) воды и необходимых для организма веществ из первичной мочи; канальцевой секреции ионов, органических веществ эндогенной и экзогенной природы.
Процесс клубочковой фильтрации осуществляется под влиянием физико-химических и биологических факторов через структуры гломерулярного фильтра, находящегося на пути выхода жидкости из просвета капилляров клубочка в полость капсулы.
Гломерулярный фильтр состоит из трех слоев: эндотелия капилляров; базальной мембраны; эпителия висцерального листка капсулы, или подоцитов.
К биологическим факторам обеспечения фильтрации относится активность подоцитов, которые, сокращаясь и расслабляясь, действуют как микронасосы, откачивающие фильтрат в полость капсулы, а также сокращение и расслабление мезангиальных клеток, изменяющих тем самым площадь поверхности клубочкового фильтра. К физико-химическим факторам обеспечения фильтрации относятся отрицательный заряд структур фильтра и фильтрационное давление, являющееся основной причиной фильтрационого процесса.
Препятствующими фильтрации силами являются онкотическое давление белков плазмы крови (так как белки практически не проходят через фильтр) и давление жидкости (первичной мочи) в полости клубочка. Гидростатическое давление крови в капиллярах клубочка примерно в 2 раза выше, чем в капиллярах других тканей, и составляет 65–70 мм рт. ст.
Онкотическое давление белков плазмы равно 25–30 мм рт. ст., первичной мочи — 15–20 мм рт. ст., следовательно, фильтрационное давление — около 20 мм рт. ст.
Основной количественной характеристикой процесса фильтрации является скорость клубочковой фильтрации (СКФ) — объем первичной мочи, образующейся в почках в единицу времени. СКФ зависит от нескольких факторов: от объема крови (точнее плазмы), проходящей через кору почек в единицу времени; фильтрационного давления; фильтрационной поверхности; числа действующих нефронов.
В зависимости от отдела канальцев, где он происходит, различают проксимальную и дистальную реабсорцию; в зависимости от механизма транспорта выделяют пассивную, первично и вторично активную реабсорбцию.
Проксимальная реабсорбция обеспечивает полное всасываие ряда веществ из первичной мочи — глюкозы, белка, аминокислот и витаминов, 2/3 профильтровавшихся воды и натрия, больших количеств калия, хлора, бикарбоната, фосфата, мочевой кислоты, мочевины.
Проксимальная реабсорбция глюкозы и аминокислот осуществляется с помощью специальных переносчиков, которые одновременно связывают и переносят натрий.
Максимальная загрузка молекул канальцевых переносчиков при определенной концентрации вещества в первичной моче и, соотвественно, в крови характеризуется понятием «максимальный канальцевый транспорт веществ».
Величине максимального канальцевого транспорта соответствует более старое понятие «почечный порог выделения» — т. е. та концентрация вещества в крови и в первичной моче, при которой оно уже не может быть полностью реабсорбировано в канальцах и появляется в конечной моче.
Вещества, для которых может быть найден порог выведения, называют пороговыми.
Симптоматика
Клиническая картина будет зависеть от первопричинного фактора. Нужно отметить, что в некоторых случаях мутная моча с осадком не будет сопровождаться другими клиническими признаками, однако это не говорит об отсутствии патологического процесса.
Белый осадок в моче у женщин и мужчин является признаком инфекционных, воспалительных недугов в области мочеполовой системы, что будет характеризоваться такими дополнительными клиническими проявлениями:
- боль и жжение во время мочеиспускания;
- зуд в области наружных половых органов;
- боль тянущего, ноющего характера внизу живота;
- учащённое мочеиспускание, которое не всегда приносит облегчение;
- выделения из влагалища, белого или жёлтого цвета, чаще всего скудного характера;
- неприятные ощущения во время секса;
- тяжесть, ощущение дискомфорта в области правого подреберья;
- общее ухудшение самочувствия – слабость, снижение работоспособности, периодическое повышение температуры;
- нарушение менструального цикла.
Мутная моча у мужчин может свидетельствовать об острой или хронической форме простатита, что влечёт за собой проявление такой дополнительной симптоматики:
- затруднённое и прерывистое мочеиспускание, которое не приносит облегчения;
- боль в области паха;
- ощущение жжения может наблюдаться в области уретры даже в состоянии покоя;
- неприятные ощущения во время акта дефекации;
- проблемы с эрекцией, быстрое семяизвержение;
- существенное ухудшение потенции;
- быстрая утомляемость, пониженная работоспособность;
- раздражительность, частые перепады настроения.
В более сложных случаях может наблюдаться боль в брюшной полости, которая может отдавать в спину, область ануса.
Мутная моча может быть проявлением венерического заболевания. В этом случае могут проявляться такие дополнительные признаки:
- воспаление паховых лимфатических узлов;
- высыпания в области половых органов, образование язвочек и эрозий;
- наличие сторонних выделений, экссудат может быть белого, жёлтого, зелёного цвета;
- боль в области паха;
- жжение и зуд в области наружных половых органов, которые могут усиливаться во время мочеиспускания;
- субфебрильная температура тела;
- признаки общей интоксикации организма;
- снижение полового влечения, дискомфорт и боль во время секса;
- у женщин возможно нарушение менструального цикла.
Моча с белыми примесями может выступать клиническим проявлением такого опасного заболевания, как туберкулёз почек. При таком заболевании это клиническое проявление будет сопровождаться следующей симптоматикой:
- нарушение оттока мочи;
- почечные колики;
- периодическое повышение температуры тела;
- учащённое, болезненное мочеиспускание;
- наличие крови в моче;
- повышенное артериальное давление.
Следует отметить, что в большинстве случаев это заболевание довольно длительное время протекает бессимптомно, а наличие примесей в моче и изменение её цвета это единственное клиническое проявление.
Оранжевый цвет мочи является проявлением как определённых заболеваний мочеполовой системы, так и употреблением продуктов соответствующего цвета – моркови, тыквы, цитрусовых. Если говорить о конкретных заболеваниях, которые окрашивают урину в такой цвет, то чаще всего это пиелонефрит и гломерулонефрит, что влечёт за собой такие симптомы:
- боль в области поясницы;
- лихорадка, озноб;
- нарушение процесса опорожнения мочевого пузыря – позывы к мочеиспусканию становятся частыми, болезненными, сопровождаются зудом и болью;
- общее ухудшение самочувствия – головные боли, снижение работоспособности, нестабильное артериальное давление, нарушение цикла сна;
- отеки на лице.
Почему у человека моча приобретает сторонний окрас с примесями различного характера, может установить только квалифицированный врач путём личного обследования и проведения всех необходимых, в этом случае, лабораторно-инструментальных методов обследования.
5 Лечение
Лечебная тактика всегда зависит от вида патологического процесса и степени его выраженности. Подобрать препараты, курс их приема и дозировки компетентен только специалист после проведения комплексного обследования. После лечения всегда проводят повторный анализ с целью оценки его эффективности.
При всех заболеваниях мочеполовой системы, когда определяется мутная моча, женщины получают общие рекомендации: необходимо исключить употребление алкоголя, жирной и жареной пищи, ограничить употребление белков и сладкого; важно соблюдать режим труда и отдыха, избегать переохлаждений и пить не менее 1,5 литров чистой воды в сутки. Терапия в зависимости от патологии:
Терапия в зависимости от патологии:
| Заболевание | Схема лечения |
| Цистит | Необходим половой покой, исключаются алкоголь, острые блюда, рекомендуется обильное питье. Применяют отвары мочегонных трав: почечный чай, кукурузные рыльца, толокнянка.
После снятия острого воспаления допускается физиотерапия. Для того чтобы облегчить симптомы нарушения мочеиспускания, назначаются:
Антибактериальная терапия предполагает препараты широкого спектра действия: Эритромицин, Тетрациклин, Оксациллин, Фурагин, Нитроксолин, Неграм. Лечение длится в среднем 7-10 дней |
| Мочекаменная болезнь | Основные методы лечения нефролитиаза (растворения и выведения камней):
Консервативное лечение включает в себя прием лекарственных средств, способных растворить камни – Блемарен, Уралит – У, Магурлит и другие. Симптоматическое лечение заключается в устранении болевого синдрома – Баралгин, Анальгин, Но-шпа. Для предупреждения развития инфекции или ее устранения используют антибактериальные препараты |
| Пиелонефрит | Антибиотикотерапия направлена на уничтожение инфекции и устранение воспалительного процесса в почках. Желательно учитывать чувствительность флоры к препаратам. Применяют группы В-лактамных антибиотиков, цефалоспорины, аминогликозиды, фторхинолоны, макролиды, налидиксовую кислоту, нитрофураны. Необходимо употреблять клюквенный морс – он обладает антисептическими свойствами.
Симтоматическая терапия заключается в назначении спазмолитиков, анальгетиков. После снятия обострения и устранения симптомов показан длительный прием травяных и общеукрепляющие почечных средств:
|
Самые распространенные причины осадка в моче
Пиелонефрит
Часто встречается у женщин. Заболевание характеризуется воспалением лоханок почек. Хроническая стадия пиелонефрита сопровождается слабостью, поясничной болью. Во время обострения отмечается помутнение мочи, белый осадок. Острый пиелонефрит, протекает намного болезненней: повышается температура, возникает острая поясничная боль, резь при мочеиспускании;
Цистит
Распространенное заболевание, при котором воспаляется слизистая мочевого пузыря. Женская половина населения, страдает им чаще из-за строения мочевыделительного канала, близко расположенного, к влагалищу. По этой причине, различные инфекции, с легкостью попадают через влагалищное отверстие, провоцируя воспаление.
При цистите учащаются позывы, к выделению мочи сопровождающиеся резкой болью, мутной мочой. Значительно ухудшается общее состояние организма, повышается температура.
Болезнь половых органов
Осадок может быть причиной гинекологического заболевания. Но лишь, когда помимо осадка появляются следующие признаки:
- зуд области органов половой системы;
- изменение выделений;
- болевые ощущения половых органов и поясницы;
- покраснение;
- отечность;
- дискомфорт при занятии сексом.
При наличии вышеперечисленных признаков, следует, незамедлительно обратиться к специалисту для исключения гинекологических заболеваний.
Вопрос 21 Признаком какой патологии может быть белый осадок в моче у женщин
Ольга Терентьева из Санкт-Петербурга спрашивает:
Недавно у меня начались регулярные проблемы с почками. Мне сказали, что если в моче присутствуют хлопья белого цвета, анализ не будет хорошим. Что делать, если обнаружен белый осадок в моче у женщин?
Ответ эксперта:
Нарушение почечной функциональности или наличие инфекционных заболеваний вызывают белый осадок в моче у женщин, изменение цвета и присутствие примеси. У здорового человека урина прозрачная и имеет светло-желтый оттенок.
Сам по себе осадок обычно безвреден, но он может сопровождаться дополнительными симптомами, такими как чувство жжения при прохождении мочи. Появление осадка является признаком разнообразных проблем мочевой системы
Поэтому очень важно посетить врача, когда возникли какие-либо трудности с мочеиспусканием
Симптоматика
Отложения в урине могут легко замечаться невооруженным глазом, они обычно обнаруживаются во время сдачи анализа мочи. Не стоит забывать, что с большинством проблем, связанных со здоровьем, легче бороться на ранних стадиях. К симптомам наличия инфекции в организме относятся:
- неожиданное и повышенное желание мочеиспускания;
- изменение окраски мочи на розоватый, красноватый;
- урина мутного цвета;
- боль при мочеиспускании;
- боль в нижней части тела.
Причины появления осадка
Осадки в моче подвергают микроскопическому осмотру лабораторным техником на наличие любых аномалий. Это поможет выявить причины возможной болезни.

Основные причины
- Инфекции мочевыводящих путей.
- Бактерии и другие патогены могут проникать в мочеполовую систему через уретру или кровоток. Пациенты могут страдать от дополнительных симптомов, таких как болезненное или частое мочеиспускание.
- Камни в мочевом пузыре.
- Следствие ослабления или повреждения мышц и нервов мочевого пузыря из-за беременности или предшествующих болезней.
Любой воспалительный процесс в организме сказывается на показателях анализов урины. Выделения могут иметь вид хлопьев, приобретать нитевидную форму, выпадать в виде осадка. Так организм сигнализирует о начале инфекционных заболеваний.
Если зрительно заметны перемены, необходимо обращаться к врачу. Самолечение способно усугубить состояние и привести к необратимым изменениям в мочевыделительной системе.
Основные причины возникновения недуга
Если появился белый осадок в моче у ребенка или у взрослого человека, новообразования имеют большой размер, чаще всего это является признаком воспалительного процесса в мочеполовой системе. Из-за патологий, сопровождающихся воспалением, проходимость каналов и протоков нарушается, в урину начинают приникать белки, выглядящие как белые включения.
При отсутствии возможности посетить специалиста можно самостоятельно попытаться понять, сформировались в моче белые хлопья или нет. Делается это следующим образом — пациенту необходимо собрать урину в 2 баночки. В первую собирается средняя доза утренней мочи, а во вторую — остатки. Если через некоторое время в первой порции появятся белые частички, это верный признак воспаления в мочевом пузыре и прочих органах. Но если же после высыхания белая моча проявиться и во второй емкости, такая реакция является намного более тревожным сигналом, так как она свидетельствует о наличии серьезных заболеваний.
Наиболее распространенные причины появления белых хлопьев в моче у женщин:
- цистит. Эта болезнь периодически осложняет жизнь чуть ли не каждой пятой женщине и практически всегда сопровождается повышением температуры тела и болезненными ощущениями при опорожнении. Белые хлопья в моче у женщин также являются неотъемлемым симптомом цистита;
- пиелонефрит. Является стандартным женским заболеванием и сопровождается воспалительным процессом в лоханках почек. Если не заниматься лечением патологии, недуг трансформируется в хроническую форму, что повлечет за собой не только постоянные боли в пояснице и дискомфорт при опорожнении в мочеиспускательном канале, но и вызовет белые нити и хлопья в урине;
- патологии половой системы. Белая моча может быть спровоцирована перенесением микробов из влагалища, причем зачастую они появляются не только по физиологическим причинам, но и вследствие различных заболеваний. Особенно тревожным симптомом является, если моча с белыми хлопьями и точками сопровождается тянущими болями и выделениями. Это весомый повод немедленно посетить гинеколога;
- также должны насторожить беловатые выделения из мочеиспускательного канала у женщин во время беременности. В большинстве случаев это значит, что будущая мама столкнулась с почечными патологиями, поскольку при вынашивании ребенка на эти органы приходится двойная нагрузка.
У представителей сильного пола белая моча с нитями возникает по совершенно другим причинам, поскольку мужской организм устроен иначе:
- уретрит. У представителей сильного пола уретра воспаляется довольно часто. Этот недуг сопровождается не только болью и частыми позывами в туалет, но и при нем также начинает выделять белая жидкость с небольшим осадком;
- простатит. Эта болезнь осложняет жизнь 70% мужчин после 50 лет и чаще всего появляется из-за малоподвижного образа жизни и наличия лишнего веса. Простатит практически всегда сопровождается затрудненным мочеиспусканием, также при нем выделяется белая взвесь в моче.
Если появились выделения из мочеиспускательного канала у мужчин, это серьезный повод немедленно посетить медика, поскольку отсутствие своевременного лечения может повлечь за собой самые плачевные осложнения, вплоть до появления бесплодия.
Осадок в моче. Причины, последствия, опасения
Моча. Основные химико-физиологические показатели
Моча — жидкий продукт жизнедеятельности организма, вырабатываемый почками. Имеет прозрачный светло-желтый цвет и характерный аммиачный запах. Кроме минеральных солей, может содержать некоторое количество органических соединений. Как следствие нормальной работы организма допустимо наличие одиночных эритроцитов в пределах поля микроскопа. В норме осадок в моче может образоваться только при длительном отстаивании. В остальных случаях его наличие считается симптомом одного из заболеваний.
Осадок в моче. Классификация
Осадок по своему происхождению может быть:
- Кристаллический. Свидетельствует о повышенном содержании одного из видов солей: уратов, оксалатов и фосфатов. Вместе с их появлением меняется и pH мочи.
- Органический. Может содержать как органические соединения, так и белковые молекулы, среди которых встречаются эпителиальные клетки органов мочеполовой системы.
- Хлопьевидный или слизисто-гнойный. В этом случае моча имеет резкий неприятный запах. Мочеиспускание сопровождается сильным болевым синдромом и зудом уретры.
Осадок в моче: норма и патология
Появление в моче незначительного количества вышеперечисленных веществ может и не свидетельствовать о наличии патологических процессов. Скорее, оно будет говорить о перенесенном заболевании. А сам осадок — всего лишь следствие иммуных процессов, недавно протекавших в организме. В любом случае основным показателем наличия осадка в моче или развивающейся болезни служит ее прозрачность. Микроскопия осадка мочи назначается в случае ее помутнения или изменения окраски. Наличие характерных болей или повышение температуры тоже становится причиной микроскопического исследования, даже если моча остается прозрачной.
Осадок в моче: возможные причины появления
Каждый из видов осадка образуется благодаря определенным причинам:
- Оксалаты (соли щавелевой кислоты) — нарушение минерального обмена и мочекаменной болезни.
- Ураты (соли мочевой кислоты) — обезвоживание организма, лейкозы различных видов, патологии дыхательной системы.
- Фосфаты (соли фосфорной кислоты) — анемии, ревматизм и аллергические реакции.
- Белок — воспалительные процессы в мочеполовой системе, нарушения работы печени, тяжелые инфекционные заболевания всего организма, травмы почек.
- Белый осадок в моче или гной — тяжелые воспалительные процессы в мочеполовой системе, инфекционные и венерические заболевания. Также может свидетельствовать о развитии онкологического заболевания.
Что делать, если обнаружен осадок в моче?
Все зависит от характера и количества осадка. В некоторых случаях осадок в моче может образовываться в результате поедания большого количества однообразной пищи, что приводит к перенасыщению организма содержащимися в ней веществами и выведению их естественным путем. В любом случае диагноз может поставить только лечащий врач. Он же назначает и дальнейшее медикаментозное лечение. Кроме того, при наличии минерального осадка врачом обязательно будет назначена особая диета, полностью исключающая продукты, из-за которых он образуется.
Когда симптом указывает на течение болезни
Когда сильно мутная урина может означать течение патологии в организме? При развитии некоторых мочевых болезней, а также патологий половых органов больные могут заметить это неприятное явление. В первую очередь, вызвать мутность способны половые возбудители, которые после проведения полового акта быстро проникают в мочевые органы.
К таким возбудителям можно отнести:
- микоплазмы;
- гонококки;
- спирохеты.
Помимо этого, потемнение урины и утренняя моча с осадком возникает во время развития воспалительных болезней.
К ним относится:
- цистит;
- пиелонефрит;
- гломерулонефрит;
- уретрит;
- нефрит.
В таком случае в урине можно обнаружить большое количество лейкоцитов, бактерий, клеток почек и так далее. Кроме постоянных позывов в туалет, больной также ощущает неприятный запах от мочи.
При этом взрослые и дети во время развития воспаления жалуются на следующие симптомы патологии:
- недомогание;
- рези при мочеиспускании;
- боли в пояснице, сверху лобка, а также в паху;
- повышение температуры;
- понижение порции мочи;
- частые походы в туалет.
Отчего появляются данные болезни? Чаще всего воспаление развивается в результате действия на организм низких температур, постоянных ПА (в то числе с разными партнёрами), неправильный приём лекарств и так далее.
Важно заметить, что у женщин, мужчин и детей причины появления мутности в утренней урине могут быть разными. К примеру, у женщин ими могут стать болезни половых органов, неправильная гигиена или беспорядочная половая жизнь
У мужчин данное нарушение цвета мочи гласит о проблемах с простатой или иными половыми органами. У детей изменение прозрачности говорит о слабом иммунитете, изменении функционирования внутренних органов или же проблемах с работой мочевой системы. В любом случае назначать самолечение или игнорировать помутнение урины не стоит, поскольку это лишь усугубляет здоровье, а также приводит к серьёзным последствиям и осложнениям, побороть которые будет достаточно трудно.
Профилактика
В качестве профилактики рационально применять на практике следующие рекомендации:
оптимальный для организма рацион – употребление только полезных для здоровья продуктов, своевременное питание в спокойной обстановке;
исключение злоупотребления спиртными напитками и суррогатами;
правильное и своевременное лечение всех заболеваний, в этом случае особенное внимание следует уделить мочеполовой системы;
исключение переохлаждения, особенно, что касается девушек;
приём только прописанных врачом препаратов.
Кроме этого, нужно периодически проходить профилактические осмотры у узкоквалифицированных врачей, что позволит предотвратить развитие заболевания или своевременно его диагностировать.
Болезни, приводящие к помутнению мочи
Процесс выделения белка — протеинурия, она бывает почечной и внепочечной. В последнем случае концентрация белка составляет приблизительно 1%. Таким образом, хлопья могут появляться после отстаивания. Происходит выделение не белка, а его экссудата, который указывает на воспалительные процессы в мочеточниках или на измененный состав мочи под влиянием разнообразных факторов: повышенные физические нагрузки, сильный и тяжело переносимый стресс, переохлаждение.
Во время инфекционно-токсического состояния увеличиваются капилляры почечных клубков и поражается паренхима почек. В таком случае в выделяемой жидкости хорошо видны крупные хлопья белого цвета – процент количества белка — от 10 до 20.
Белые хлопья в моче у женщин могут свидетельствовать о гинекологической инфекции. Даже тщательное подмывание не поможет избавиться от них. Во время протекания любого воспалительного процесса слущенные эпителиальные клетки увеличиваются в количестве. При беременности белок на поздних сроках может говорить о начале гестоза или позднего токсикоза беременных.
Патологии в почках и почечных лоханках приводят к появлению белка и эритроцитов, вследствие чего появляется мутность и осадок в моче в виде хлопьев. К изменению состава урины может привести и попадание в нее эпителиальной ткани из мочевыводящих путей. Патология возникает из-за повреждений уретры или мочевыводящих каналов. К появлению белых хлопьев могут привести цистит и пиелонефрит. Они развиваются на фоне следующих процессов:
- нарушения оттока мочи из мочевыводящих путей и почек;
- травмы органов малого таза;
- патологии кровоснабжения почек;
- камни и песок в мочеточнике, почках и мочевом пузыре.
Такие нарушения происходят на фоне хронических заболеваний в организме. Диагностировать патологию можно при помощи УЗИ. У женщин изменение состава урины может возникать вследствие:
- дисбиоза влагалища;
- выделения влагалищного секрета;
- опускания слизистой пробки (при беременности ).
Если у женщины наблюдаются такие патологии, как кандидоз или вагиноз, то выделения характерные для этих заболеваний могут попасть в мочу и образовать белый осадок.
Любое изменение характера выделяемой жидкости должно быть обследовано лабораторно. Для этой цели используется анализ мочи по Нечипоренко, трехстаканная проба и другие.
Изменение состава мочи в зависимости от возраста и пола
Если говорить о женщинах, то у них изменение состава урины могут провоцировать такие причины:
- нарушение естественной микрофлоры влагалища;
- выделения из влагалища;
- опускание слизистой пробки в период беременности.
Если у женщины имеется вагинальный кандидоз, который сопровождается появление обильных творожистых выделений, то они могут легко попасть в мочу и выпадут в виде белого осадка.
У мужчин изменение состава мочи может указывать на наличие развивающегося уретрита или баланопастита. Уретрит может быть результатом переохлаждения или перенесенной вирусной инфекции. Помимо появления осадка больные могут жаловаться на боли в области паха и внизу живота, дискомфорт может усиливаться при мочеиспускании или семяизвержении.
Если говорить о баланопастите, то чаще всего он возникает не как основное заболевание, а на фоне инфекционных процессов, которые передаются половым путем. Патологический процесс сопровождается появлением следующих симптомов: воспаление крайне плоти, раздражение слизистой полового члена и повышенным выделением смегмы.
Оба заболевания могут также вызывать сильные боли и жжение при мочеиспускании, гнойные выделения, а также помутнение мочи и выпадение осадка. Также мутность может быть результатом простатита или венерических заболеваний.
Отдельно хочется сказать о детях. Появление белого осадка в моче у грудничка не должно быть причиной для беспокойств родителей. Это связано с физиологическими особенностями новорожденного и адаптацией организма к новым условиям жизни.

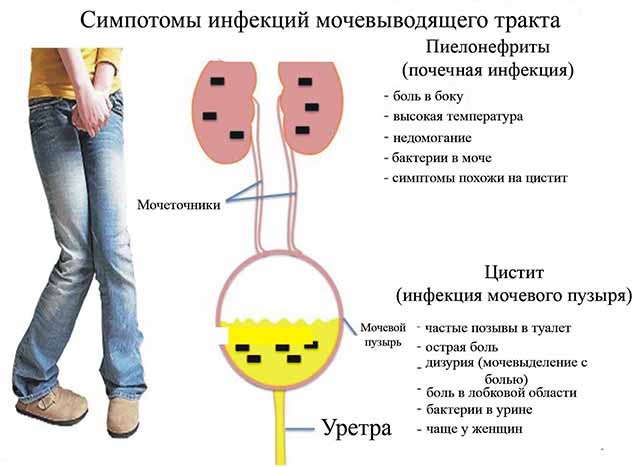
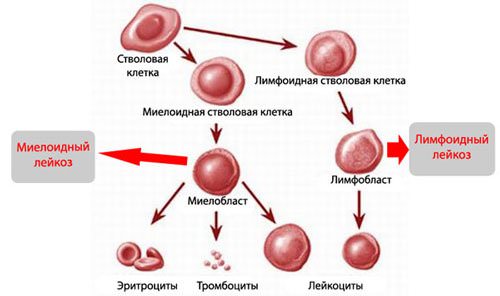 Схема образования дефектных стволовых клеток
Схема образования дефектных стволовых клеток

 цистэктомии может совмещаться с резекцией верхушки корня зуба, что способствует сокращению времени, затрачиваемого на лечение и ускоряет выздоровление пациента.
цистэктомии может совмещаться с резекцией верхушки корня зуба, что способствует сокращению времени, затрачиваемого на лечение и ускоряет выздоровление пациента.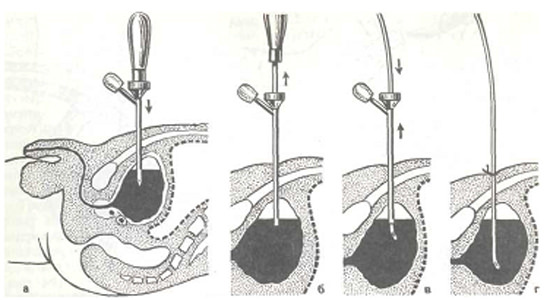
 Неотложные состояния Подробнее » Что такое уретральный свищ
Неотложные состояния Подробнее » Что такое уретральный свищ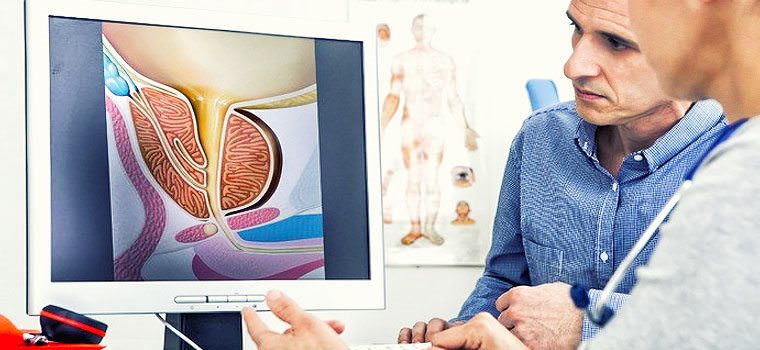



 Продукт действует на весь организм в целом и сердечную мышцу в частности содержащимися веществами. Многие из них не изучены, поэтому польза и вред для человека всегда индивидуальны. На сердечно-сосудистую систему влияние натурального кофе объясняется присутствием следующих нутриентов:
Продукт действует на весь организм в целом и сердечную мышцу в частности содержащимися веществами. Многие из них не изучены, поэтому польза и вред для человека всегда индивидуальны. На сердечно-сосудистую систему влияние натурального кофе объясняется присутствием следующих нутриентов: При сердечной недостаточности не рекомендуется употреблять много кофе
При сердечной недостаточности не рекомендуется употреблять много кофе
 Кофейные зерна имеют сложный химический состав, который и определяет его вкус и аромат. Но самым главным их компонентом является кофеин. Именно он обладает бодрящим свойством. По своей природе кофеин — это органический алкалоид, который впервые был открыт в 1820 году.
Кофейные зерна имеют сложный химический состав, который и определяет его вкус и аромат. Но самым главным их компонентом является кофеин. Именно он обладает бодрящим свойством. По своей природе кофеин — это органический алкалоид, который впервые был открыт в 1820 году. Этот напиток способен также оказывать влияние и на сосуды пищеварительной системы человека, заставляя их сужаться. Вследствие чего органы начинают лучше работать, а сам процесс пищеварения ускоряется и становится более интенсивным. Именно из-за этого, вскоре после выпитого кофе, возникает чувство голода.
Этот напиток способен также оказывать влияние и на сосуды пищеварительной системы человека, заставляя их сужаться. Вследствие чего органы начинают лучше работать, а сам процесс пищеварения ускоряется и становится более интенсивным. Именно из-за этого, вскоре после выпитого кофе, возникает чувство голода. Работоспособность резко возрастает, усталость проходить и появляется чувство бодрости. Также происходит и увеличение умственной активности. Но такое стимулирующее действие возможно только при пониженном давлении. При повышенном же, появляется чувство слабости и головокружения, а в отдельных случаях может даже произойти гипертонический криз.
Работоспособность резко возрастает, усталость проходить и появляется чувство бодрости. Также происходит и увеличение умственной активности. Но такое стимулирующее действие возможно только при пониженном давлении. При повышенном же, появляется чувство слабости и головокружения, а в отдельных случаях может даже произойти гипертонический криз.

 Подготовка к общему анализу мочи начинается за сутки. Из рациона следует исключить солёные, острые блюда, свеклу, яркие ягоды. По согласованию с лечащим врачом прекращают приём медикаментов, способных вызвать кровотечение или изменить цвет мочи. Витаминные комплексы также временно отменяют. На тот же срок ограничивают физические нагрузки и половые контакты.
Подготовка к общему анализу мочи начинается за сутки. Из рациона следует исключить солёные, острые блюда, свеклу, яркие ягоды. По согласованию с лечащим врачом прекращают приём медикаментов, способных вызвать кровотечение или изменить цвет мочи. Витаминные комплексы также временно отменяют. На тот же срок ограничивают физические нагрузки и половые контакты. Цистоскопию или рентген с применением контрастных веществ во время беременности проводят в крайних случаях, когда предполагаемый вред от процедуры меньше, чем опасность самого заболевания. При возможности, заменяют такие аппаратные обследования компьютерной томографией.
Цистоскопию или рентген с применением контрастных веществ во время беременности проводят в крайних случаях, когда предполагаемый вред от процедуры меньше, чем опасность самого заболевания. При возможности, заменяют такие аппаратные обследования компьютерной томографией.



















 Мальчики или девочки с показателями ниже нормы находятся в состоянии сонливости и слабости.
Мальчики или девочки с показателями ниже нормы находятся в состоянии сонливости и слабости.






 Печень является одним из наиболее крупных непарных органов человека, имеет железистую структуру. Анатомически железа делится на четыре доли, каждая из которых выполняет собственные функции
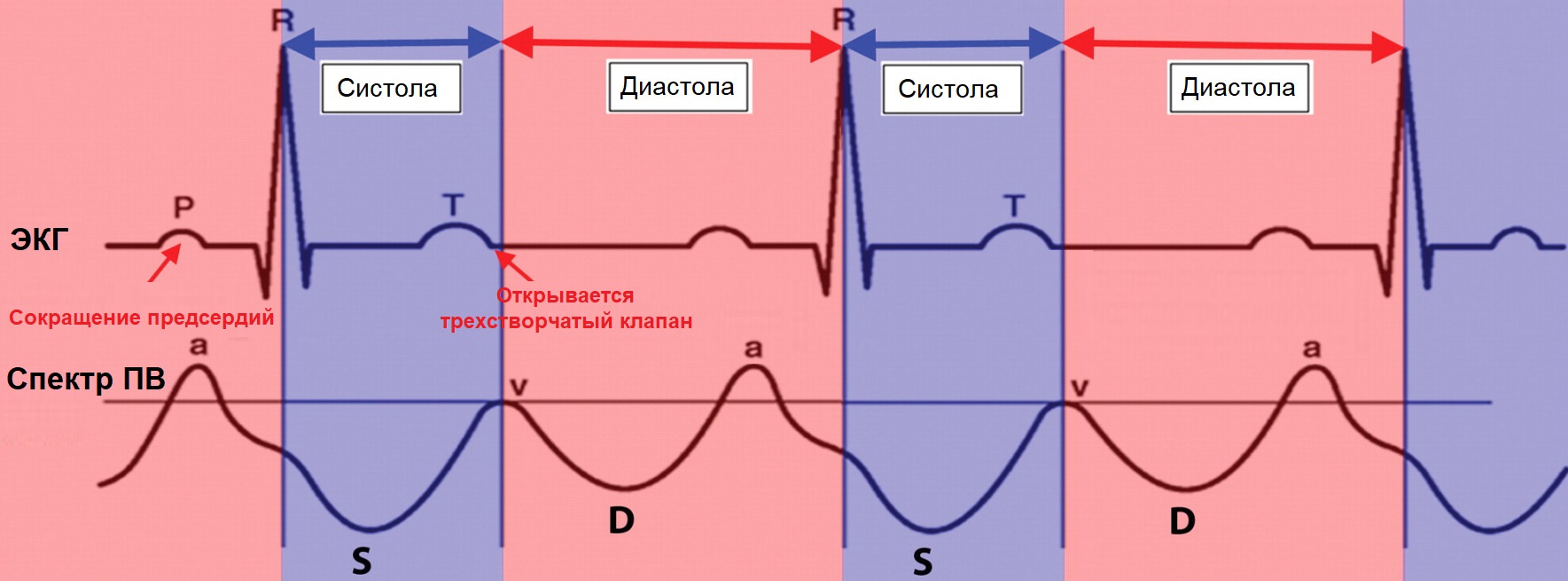
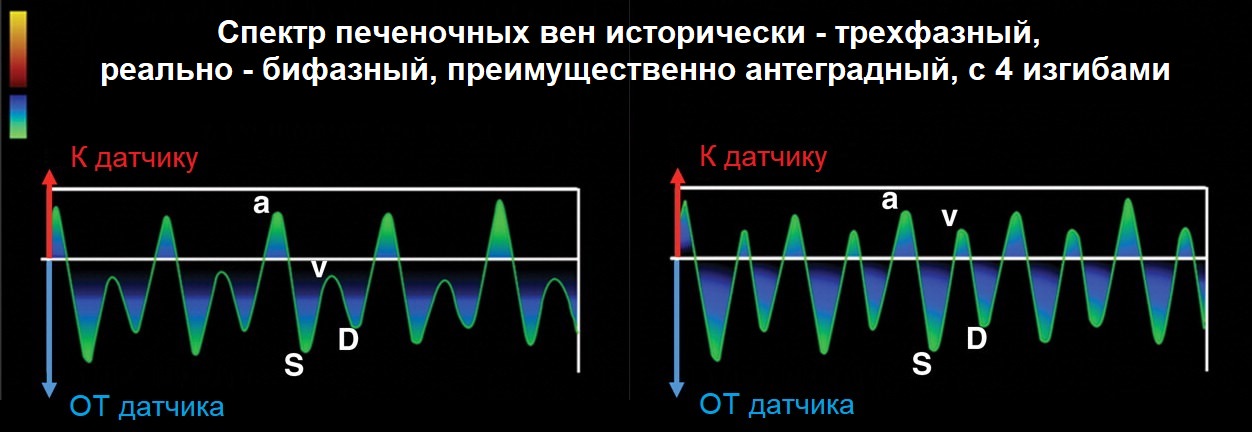
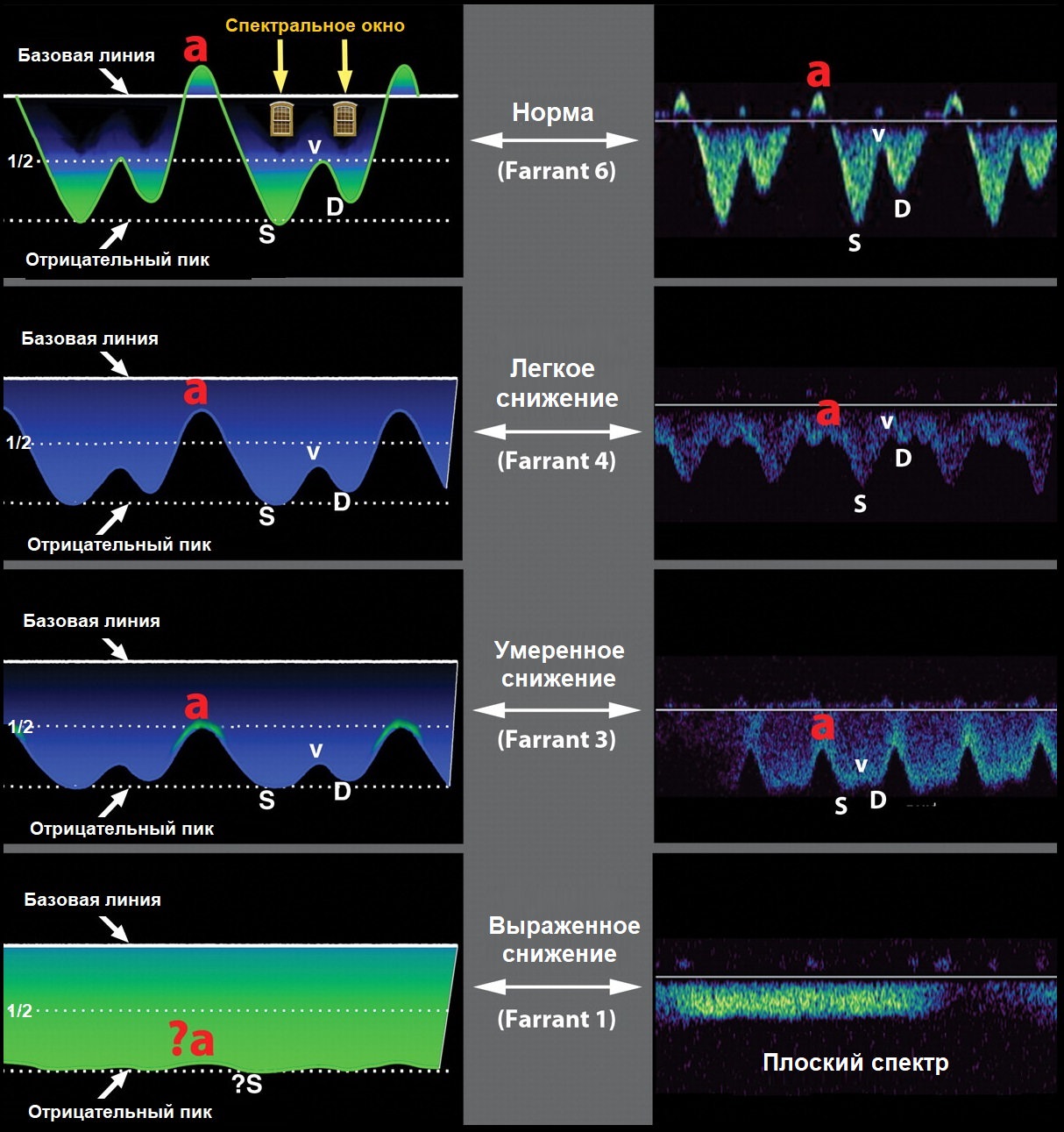
Печень является одним из наиболее крупных непарных органов человека, имеет железистую структуру. Анатомически железа делится на четыре доли, каждая из которых выполняет собственные функции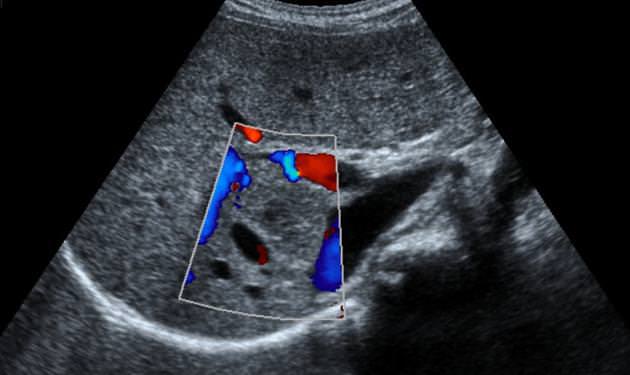 При гепатите печень начинает хуже отображать волны, на экране она выглядит достаточно темной. Помимо этого, заболевание характеризуется тем, что края органа закругляются, одна или обе его доли увеличиваются в размерах. Структура его становится неоднородной, также визуализируются расширенные портальная и селезеночная вены.
При гепатите печень начинает хуже отображать волны, на экране она выглядит достаточно темной. Помимо этого, заболевание характеризуется тем, что края органа закругляются, одна или обе его доли увеличиваются в размерах. Структура его становится неоднородной, также визуализируются расширенные портальная и селезеночная вены. Доброкачественность можно определить визуально, но подтверждается диагноз только биопсией
Доброкачественность можно определить визуально, но подтверждается диагноз только биопсией
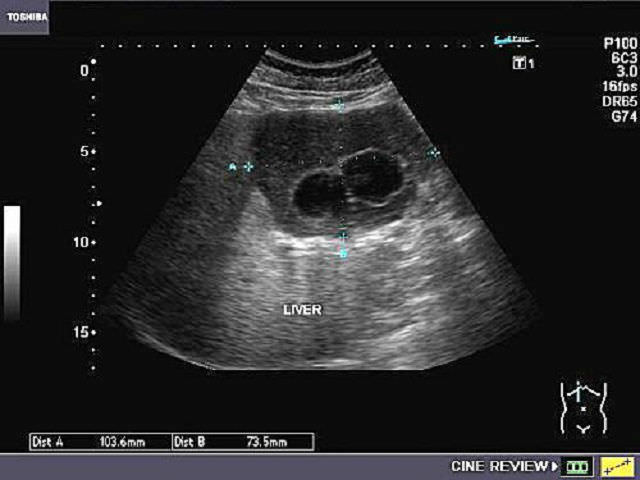 Цирроз печени на ультразвуковом исследовании
Цирроз печени на ультразвуковом исследовании


 Для этого берут полотенце, смачивают его в яблочном уксусе и обматывают больную конечность. Процедуру следует выполнять в положении лежа, желательно, чтобы ноги были приподняты. Для этого под них подкладывают подушку или валик. Держать такой компресс на ноге нужно не менее 30 минут.
Для этого берут полотенце, смачивают его в яблочном уксусе и обматывают больную конечность. Процедуру следует выполнять в положении лежа, желательно, чтобы ноги были приподняты. Для этого под них подкладывают подушку или валик. Держать такой компресс на ноге нужно не менее 30 минут.

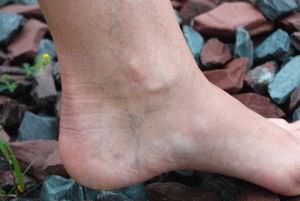
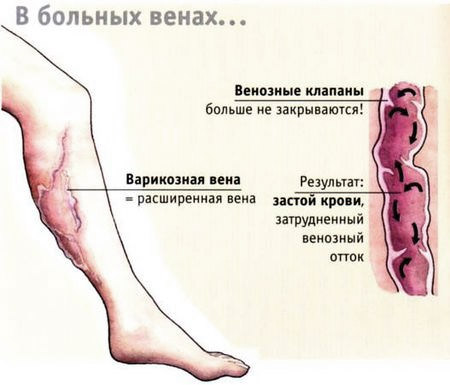
 Рецепт 1. Одним из самых эффективных способов является компресс из яблочного уксуса при варикозе. Для этого необходимо марлю обильно смочить в уксусе, приложить к ноге в проблемной зоне (на месте выступающих вен), зафиксировать бинтом, тканью или полотенцем. Ноги необходимо поднять (можно под ноги подставить подушку или опереться ногами на стену). Через полчаса ноги опустить, компресс снять.
Рецепт 1. Одним из самых эффективных способов является компресс из яблочного уксуса при варикозе. Для этого необходимо марлю обильно смочить в уксусе, приложить к ноге в проблемной зоне (на месте выступающих вен), зафиксировать бинтом, тканью или полотенцем. Ноги необходимо поднять (можно под ноги подставить подушку или опереться ногами на стену). Через полчаса ноги опустить, компресс снять.
 Компресс из листьев белокачанной капусты дополнит уксусные втирания при лечении варикоза
Компресс из листьев белокачанной капусты дополнит уксусные втирания при лечении варикоза Составляющие для компресса из яблочного уксуса
Составляющие для компресса из яблочного уксуса





 Для начала необходимо подчеркнуть универсальность яблочного уксуса — это средство можно использовать против самых разных заболеваниях, не только при варикозно расширенных венах, так что назначением препаратов, изготовленных с использованием этого средства, можно существенно укрепить защитные функции организма, провести профилактику возникновения и прогрессирования патологий сердечно-сосудистой системы.
Для начала необходимо подчеркнуть универсальность яблочного уксуса — это средство можно использовать против самых разных заболеваниях, не только при варикозно расширенных венах, так что назначением препаратов, изготовленных с использованием этого средства, можно существенно укрепить защитные функции организма, провести профилактику возникновения и прогрессирования патологий сердечно-сосудистой системы.