Лечение сосудистой сеточки в домашних условиях методы народной медицины
С чем связано появление проблемы
Купероз связан с нарушением кровообращения в коже. Это явление имеет медицинское название – телеангиэктазия, и характеризуется как устойчивое расширение капилляров и других мелких сосудов кожи, имеющих невоспалительный характер.
Обычно поражается лишь незначительная часть капилляров. Поэтому такая проблема не оказывает серьезного влияния на кровоснабжение тканей. Купероз не причиняет физического дискомфорта и не является опасным заболеванием, но свидетельствует о хрупкости сосудов и локальном застое крови.
Вначале проявления купероза носят временный характер, но если не проводить удаление сосудистых звездочек, то они могут стать постоянными.
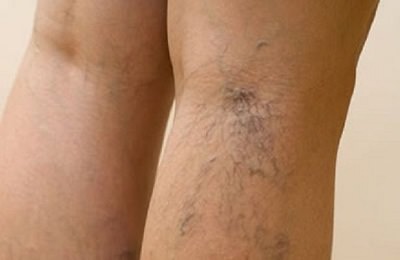 Тогда речь будет идти уже не о простом косметическом недостатке, а о патологическом симптоме, который способен спровоцировать развитие и более серьезных осложнений купероза:
Тогда речь будет идти уже не о простом косметическом недостатке, а о патологическом симптоме, который способен спровоцировать развитие и более серьезных осложнений купероза:
- отеки;
- судороги;
- воспаления на коже;
- ранки;
- шрамы и рубцы.
Чтобы определить, как избавиться от сосудистых звездочек, важно найти причину их появления. Если неправильно установить причину возникновения купероза и не ликвидировать ее, капиллярные сетки будут появляться снова и при этом могут еще больше разрастаться
Сосудистые звездочки — причины появления
Основной причиной возникновения сосудистых звездочек является низкая проходимость капилляров, их плохая эластичность и, в следствие этого, недостаточная степень выполнения своих функций. Это явление вызывает повышение давления в венах и стенки этих сосудов деформируются, вот вам и звездочки.
Среди других причин, по которым могут возникать сосудистые звездочки, следует отметить:
- Частое и длительное стояние на ногах, которое само по себе сильно нагружает сосуды нижних конечностей.
- Заболевания кожи, сосудов, различные гормональные расстройства, к примеру, нарушения работы щитовидной железы и неконтролируемое употребление гормональных препаратов.
- Так же подобное явление может быть вызвано проблемами с печенью, яичниками, избыточным весом, курением.
- Еще могут возникнуть сосудистые звездочки при беременности.
Поскольку полностью безопасного и оптимально эффективного средства лечения подобных проблем традиционная медицинская наука пока что не выработала, приходится обращаться к мудрости медицины народной. И в данном случае выражение: кто ищет, тот найдет, полностью отвечает действительности. Ниже перечислю некоторые народные средства от сосудистых звездочек.
Лечение сосудистых звездочек в домашних условиях
• Превосходные результаты в лечении сосудистых звездочек дает следующий метод: берем равные части молотых листьев лимонника, толокнянки, смородины и зверобоя. Одну столовую ложку этого сбора, залейте стаканом крутого кипятка. Утром перед едой и на ночь необходимо выпить половину стакана этого настоя.
• Очень полезно для лечения сосудистых звездочек в домашних условиях использовать зеленые помидоры. Но нужны именно зеленые помидоры. Дело в том, что в них есть кислота, которая в уже созревших плодах отсутствует. А значит должного эффекта лечение сосудистых звездочек красными помидорами уже не даст. Но не стоит думать, что зеленые помидоры нужно принимать внутрь. Их режут и прикладывают мякотью к местам, где появились звездочки. Подержать такую примочку надо не более двух – трех минут, иначе могут возникать негативные явления на коже в виде покраснений. После процедуры будет не лишним нанести на кожу увлажняющий крем.
• Если смазывать сосудистые звездочки на коже яблочным уксусом, то можно достичь весьма впечатляющих результатов и довольно быстро от них избавиться. Подобное лечение следует проводить на протяжении месяца. Хотя положительный эффект может проявиться гораздо раньше.
Лечение сосудистых звездочек на ногах народными средствами
• Также для избавления от звездочек на ногах могут помочь компрессы из ромашки и череды. Для этого 1 ст ложку какой либо травы залейте стаканом кипятка, прокипятите 5 минут, дайте немного остыть отвару, смочите в нем марлю и обмотайте проблемные места. Держать до высыхания, делать 2 — 3 раза в день.
• Помимо этого используются различные ванночки. Берем половину стакана цветов ромашки и календулы в равных частях, заливаем эту смесь кипятком — примерно литр. Процеживаем полученный отвар, как остынет. В этом настое следует держать ноги 15 — 20 минут, добавляя по необходимости теплую воду. Также такой настой подходит для компрессов.
• Очень хорошие результаты дает лечение сосудистых звездочек, при помощи ванночки из хвои. Для приготовления ванночки, стакан любых хвойных иголок заливаем полутора литрами кипятка. Опять же процеживаем через десять минут и опускаем в полученный настой ноги.
• Таким же образом используют ванночку из коры дуба и ромашки. Половина стакана цветков ромашки, заливается одним литром кипятка. Отставляем настой, ему нужно завариваться в течение двух часов. Дальше, три ложки коры дуба заливаем половиной литра кипятка и даем настояться. В результате, оба отвара надо смешать и использовать полученную смесь для ванночки на 30 минут.
Как видите, лечение сосудистых звездочек народными средствами, достаточно простое, но весьма эффективное.
Симптомы венозной недостаточности
Когда у человека только начинают развиваться сосудистые звездочки, то можно отметить, кроме внешнего вида, еще и другие признаки проблемы. В ногах постоянно можно ощутить тяжесть, усталость появляется даже после незначительной нагрузки, у некоторых людей появляются незначительные судороги нижних конечностей. Спустя некоторое время на коже начинают постепенно появляться и сами сосудистые звездочки. Если в этот момент не начать лечить проблему, то достаточно скоро сквозь кожу можно будет рассмотреть крупные узлы, которые образовывают вены. В запущенной форме удаление звездочек возможно только при помощи хирургического вмешательства.
Большая часть врачей склоняется к тому, что если образовались звездочки на ногах, лечение нужно начинать не только сосудов, но еще и пищеварительной системы. Данный дефект, как они утверждают, может говорить о том, что у человека имеются серьезные заболевания печени, поджелудочной железы, почек или непосредственно желудочно-кишечного тракта. Причинами развития звездочек могут стать разного рода сбои в функционировании этих органов. Это приводит к сильной интоксикации, что прямым образом влияет на кожный покров человека.

Появление сосудистых звездочек должно насторожить человека, ведь это может говорить о таких серьезных заболеваниях, как цирроз печени, разного рода гепатиты, воспалительный процесс в желчном пузыре. Подобное возникает при сильном гормональном сбое (что часто и случается при беременности). Нельзя пить слишком много спиртных напитков, принимайте витаминные комплексы, ведь гиповитаминоз приводит серьезным проблемам со здоровьем, и речь идет не только о сосудистых звездочках.
Сосуды под кожей могут очень сильно расширяться, как уже говорилось выше, в связи с беременностью, дисбалансом в женских органах. Даже родовая деятельность может стать причиной появления сосудистых звездочек или даже варикоза. То же самое происходит и в случае длительного приема контрацептивов гормонального характера. С этим нужно быть очень осторожными, ведь от гормонов в целом зависит состояние человеческого здоровья.
Сосудистые звездочки народные средства
Как и в случае с медикаментозного лечения, нетрадиционные способы не помогут, если не устранена основная причина, вызывающая проблему.
Получится, что это не терапия, а временная маскировка дефекта, который вскоре снова появится.
Если тактика лечения выбрана правильно, то народные рецепты будут для неё отличным дополнением. Тем более что методы нетрадиционной медицины разнообразны, и подразумевают использование:
- масок;
- компрессов;
- травяных чаёв;
- соков овощей и фруктов;
- ванночек;
- обёртываний.
10 рецептов народных средств лечения сосудистых звёздочек
Целительская кладовая всегда полна средствами, применимыми при многих заболеваниях. Звёздочки на теле тоже не исключение. Рассмотрим наиболее интересные и востребованные рецепты:
1. Сок зеленых помидоров
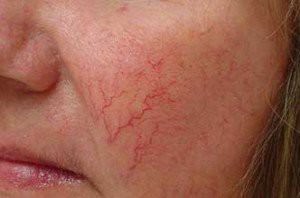
Многие хвалят чудодейственные свойства сока зелёных помидор, содержащих особую кислоту, способную возвращать стенкам сосудов тонус и эластичность. Для одной процедуры необходимо нарезать несколько колец помидора и приложить на проступившие сосудики не более, чем на несколько минут, чтобы не остались красные пятна. Потом на эти места наносят питательный крем для тела. Полный курс длится до полутора недель.
2. Яблочный уксус
Эффективен в борьбе с проступившими сосудами яблочный уксус
Для заметного эффекта нужно его осторожно втирать в проблемные места до трёх раз в сутки на протяжении месяца. Целители рекомендуют наружные процедуры совмещать с пероральным приёмом, при котором в стакане воды разводят столовую ложку уксуса и утром натощак выпивают
3. Свежевыжатые соки
Способствуют укреплению стенок сосудов свежевыжатые соки сливы, моркови и капусты, которые нужно пить хотя бы по половине стакана ежедневно.
4. Маска на основе тысячелистника
На лице можно убрать сосудистые звёздочки с помощью маски на основе тысячелистника. Кроме небольшой горсти его свежих цветов понадобятся: сливки, один желток, мёд и чайная ложка жидкого мёда. Все ингредиенты нужно взять в приблизительно одинаковых пропорциях. Хорошо перемешанное средство заваривается 200 мл кипятка с добавлением небольшого количества сметаны и крахмала. Смесь не должна растекаться. Наносить её в течение 1,5 недели по 15 минут ежедневно.
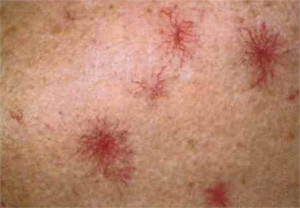
5. Смесь календулы и ромашки
 Календула и ромашка обладают множеством полезных свойств. Эффективны они и в этом случае. Необходимо залить литром кипятка стакан сухой смеси из них. Травы взять в одинаковом количестве. Лечебное средство должно настояться и быть приятной для тела температуры. Затем, его нужно перелить в глубокую ёмкость, чтобы была возможность опустить туда ноги до колен.
Календула и ромашка обладают множеством полезных свойств. Эффективны они и в этом случае. Необходимо залить литром кипятка стакан сухой смеси из них. Травы взять в одинаковом количестве. Лечебное средство должно настояться и быть приятной для тела температуры. Затем, его нужно перелить в глубокую ёмкость, чтобы была возможность опустить туда ноги до колен.
6. Ванночки из сосновых иголок
Ванночки из сосновых иголок тоже помогают. Нужно залить стакан их 1,5 л. кипятка, настоять не менее четверти часа. Выполнять процедуру таким же образом, как с ромашкой и календулой.
7. Отвар ромашки и коры дуба
Эффективна ванночка из ромашки и дубовой коры. Отвары готовятся отдельно друг от друга. Ромашку в количестве половины стакана запаривают литром кипятка, а дубовую кору (6 ч. л. проваривают в пол-литровой ёмкости с водой). После того как оба ингредиента настоятся до тёплого состояния – их смешивают и переливают в ведро для принятия ванночки.
8. Чайный гриб
Чайный гриб хорошо убирает сосудистые звёздочки. Необходимо отрывать от него небольшие ломтики и использовать как примочку на больное место. Такое лечение длится один месяц ежедневно.
9. Капустный лист
Можно дополнить лечение яблочным уксусом прикладыванием на ночь капустного листа к проблемным участкам. Их предварительно обдают кипящей водой, и, упаковав в целлофан, помещают на 24 часа в холодильник. По истечении этого времени, листочки можно использовать.
10. Молоко и корень петрушки
Если от купероза избавиться сложно, то на помощь придут молоко и корень петрушки. Его натирают как можно мельче и заваривают стаканом кипятка. Когда настой будет готов, необходимо добавить половину порции молока. Готовое средство прикладывают, как компресс, на лицо. По истечении четверти часа его нужно убрать и намазать проблемные зоны увлажняющим кремом. Частота процедуры – два раза в неделю.
Сосудистые паутинки на теле хорошо лечатся, если их не запускать и вовремя устранять причину. Выбор методов – огромен. Народная медицина тоже сможет помочь в решении этого вопроса.
Удаление сосудистых звездочек в домашних условиях
1. Если красновато-синюшная сеточка появилась на лице, ее можно убрать с помощью листочков алоэ. Для этого сорванный лист сначала кладут на 6-7 дней в холодильник. Затем тщательно очищают кожу и смазывают ее мякотью растения. После окончания процедуры, следует нанести питательный крем. Если появится небольшое пощипывание кожи, переживать не следует. Через два дня оно пройдет. Для лечения сосудов потребуется провести минимум 25 процедур, которые выполняют обычно через день или два.
2. Для устранения ломкости капилляров следует ежедневно употреблять свежую, замороженную или консервированную вишню.
3. Эффективным способом избавления от звездочек и сеточек на ногах считают применение яблочного уксуса. Этим народным средством смазывают расширенные капилляры не менее трех раз в день. Лечение длительное, но уже по истечению месяца будут обязательно видны первые положительные визуальные результаты.
4. Помогут убрать дефект и маски, которые готовят из таких ингредиентов: цветков тысячелистника, меда (лучше всего из цветков донника), сливок, лимонного сока и желтка яйца (куриного или перепелиного). Свежие соцветия измельчить и взять их — две столовые ложки. (Можно использовать и сухое сырье, но его предварительно заливают кипятком.) Добавить по чайной ложке: меда, сливок, лимонного сока и две ложки – желтка. Все тщательно перемешать и нанести на кожу. Держат средство не менее 10 минут.
5. Широко известный способ, который получил много положительных отзывов по избавлению от капиллярных сеточек, базируется на применении зеленых помидоров. Ими смазывают проблемные места в течение 25-30 дней. Кровообращение восстанавливается и дефект исчезает.
 6. В домашних условиях можно лечиться следующими мазями, приготовленными из эфирных масел. Потребуется масло кипариса, но также подойдет и масло лимона. К нему добавляют масло авокадо или миндальных косточек. Смесь наносят ежедневно на проблемные места 1,5-2 месяца подряд, затем делают месячный перерыв и повторяют курс.
6. В домашних условиях можно лечиться следующими мазями, приготовленными из эфирных масел. Потребуется масло кипариса, но также подойдет и масло лимона. К нему добавляют масло авокадо или миндальных косточек. Смесь наносят ежедневно на проблемные места 1,5-2 месяца подряд, затем делают месячный перерыв и повторяют курс.
7. Для ног с капиллярным дефектом кожи полезно делать лечебные ванночки и компрессы. Потребуются цветки ромашки и календулы. Их нужно взять по полстакана, залить двумя литрами кипятка. В теплый настой опускают ноги, смачивают ткань и делают компрессы.
Мнение эксперта
Появление сосудистых звездочек может быть связано как с наследственной патологией артерий и вен, так и с различными состояниями нашего организма (ожирение, беременность, чрезмерные физические нагрузки). Иногда подобная дилатация сосудов проходит сама собой, но чаще приходиться попотеть, чтобы кожа вновь стала чистой.
Существует множество способов устранения данной проблемы: от хирургического лечения (лазерная коагуляция) до применения народных средств. Кто-то хвалит алое, иные в восторге от чайного гриба или каштана, третьи поют дифирамбы зеленым помидорам. Какой из описанных способов выбрать именно вам, решайте самостоятельно. Только не забудьте перед началом терапии посетить врача.
8. Поможет при сосудистых звездочках чайный гриб. Его полезно не только употреблять внутрь как напиток, но и лечиться наружно. Для этого ежедневно небольшой кусочек гриба прикладывают к пораженному месту на полчаса. Лечение длительное: не менее трех месяцев.
9. Уменьшить ломкость капилляров и снизить визуальные проявления красных дефектов кожи на лице поможет отвар из таких трав: испанского мха, березовых листьев, цветков ромашки, листьев подорожника, шишек хмеля. Все смешивают в равных пропорциях, берут три ложки смеси, запаривают ее стаканом кипятка и когда настой остынет, протирают им проблемные участки лица и тела. Такие процедуры необходимо проводить не менее двух раз в день.
10. Очень хорошо от капиллярных звездочек на ногах помогает капуста. Ее нужно прикладывать на ночь, закрепив бинтом.
Аппаратные методы
Электрокоагуляция
Удалить сосудистые сплетения на различных частях тела можно путем прижигания их электрическим током высокой частоты.
Недостатком метода является воздействие на окружающие здоровые ткани.
В результате процедуры могут образоваться рубцы, пигментные пятна или зоны, лишенные пигментации.
Лазерная фотокоагуляция
С помощью лазера удается «запаять» расширенный капилляр за 1-2 процедуры. Дальнейший регресс приводит к исчезновению сосудистых дефектов и выравниванию кожи.
Лазер, в отличие от тока, не затрагивает соседние участки и действует только на пораженную поверхность.
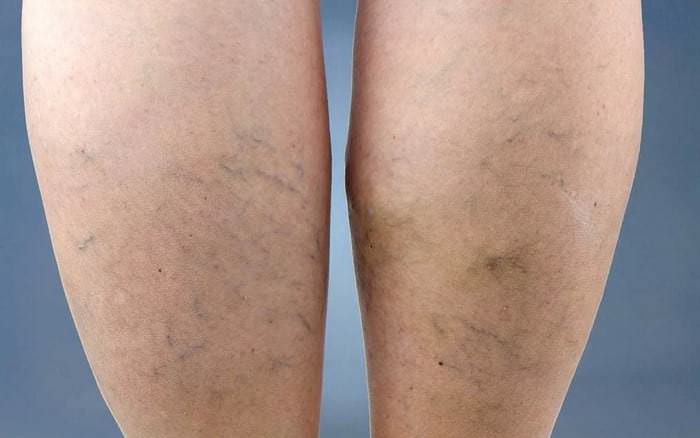
Склеротерапия
Суть метода состоит во внутрисосудистом введении вещества, склеивающего стенки капиллярного русла.
Для поддержания эффекта в качестве препятствия для восстановления кровотока на место манипуляции накладывается эластичная повязка.
Склеенные капилляры больше не участвуют в микроциркуляции, венозная сетка исчезает спустя несколько недель.
Радиоволновая хирургия
С помощью аппарата, излучающего волны высокой частоты, хирург делает надрез без контакта с кожей, коагуляция выполняется воздействием тех же волн. На месте операции не остается следов, рубцов, венозная паутинка исчезает без следа.
Такой способ наименее травматичен, однако, он пригоден только для воздействия на одиночные мелкие сосуды.
Озонотерапия
Метод заключается во введении в пораженные недугом капилляры воздушной смеси, обогащенной азотом.
Обладая высокой окислительной способностью, азот и кислород воздействуют на стенки сосудов, устраняя проблему. Метод не имеет побочных эффектов и не требует проведения реабилитационных мер.
Применение инвазивных методик
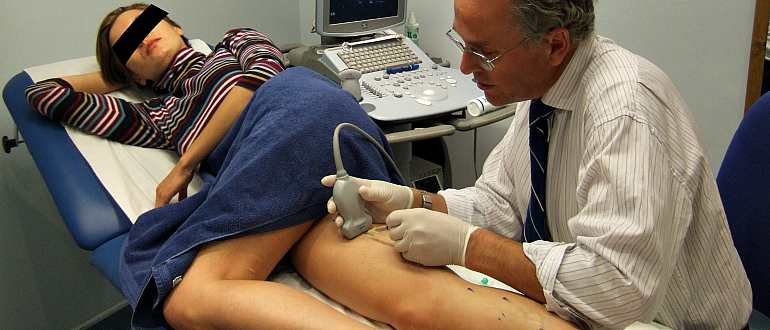 Несмотря на эффективность консервативной терапии в определенных случаях она может оказаться бесполезной или не дать ожидаемого эффекта. На помощь приходят инвазивные методы, отвечающие как убрать сосудистые звездочки на ногах и включающие:
Несмотря на эффективность консервативной терапии в определенных случаях она может оказаться бесполезной или не дать ожидаемого эффекта. На помощь приходят инвазивные методы, отвечающие как убрать сосудистые звездочки на ногах и включающие:
- Склеротерапия. Этот метод в современной медицине считается наиболее безопасным и безболезненным. Его принцип состоит в введении в поврежденный капилляр специального вещества, под воздействием которого стенки сосуда склеиваются, а затем постепенно рассасываются. Эффективность этого метода не хуже обычного хирургического. Склеротерапия может быть пункционной, лазерной, компрессорной либо катетерной, но лучшим методом считают foam-form. Среди преимуществ, присущих склеротерапии, можно отметить ее результативность – рассматриваемый дефект исчезает после проведения первого сеанса, вены становятся не столь заметными. Полностью сосудистые сетки исчезают спустя две или три недели. Склеротерапия может использоваться как самостоятельный метод либо проводиться в комплексе с хирургическим вмешательством. Этот способ противопоказан к применению при вынашивании ребенка и в период кормления грудью, при непереносимости вводимых препаратов, при тромбозах, тромбофлебитах, гнойных и воспалительных очагах на кожном покрове конечностей.
- Электрокоагуляция. На стенки сосудов воздействует высокочастотный ток, пропускаемый через тонкую иглу, который разрушает белки и расширяет просветы, улучшая циркуляцию крови. Количество сеансов назначается в зависимости от площади поражения. Если это небольшой участок, может оказаться достаточно одной процедуры. Большой плюс метода – его низкая стоимость. Но такой способ достаточно болезненный и требует применения местного обезболивания, при этом повреждаются расположенные рядом здоровые ткани, после обработки на кожном покрове может образоваться пигментация и рубцы.
- Лазерная коагуляция. Патологический сосуд поглощает луч лазера, нагреваясь под его воздействием, в результате чего стенки капилляра слипаются, здоровые же ткани не затрагиваются. Для минимизации неприятных ощущений кожный покров вокруг обрабатываемой зоны охлаждается. Для проведения процедуры применяют специализированные сосудистые лазеры. Метод безболезненный, позволяет лечить даже мелкие капилляры. Но лазерная коагуляция показана не всем, многое зависит от типа кожи. Вдобавок одной процедуры может не хватить, иногда необходимо провести до семи сеансов для получения желаемого результата.
- Радиоволновая терапия. Метод позволяет устранять только одиночные поврежденные капилляры, для чего выполняют радиоволновой разрез и вводят в ткани тончайший электрод. Плюсы – отсутствие боли, ожогов, повреждений тканей, расположенных в непосредственной близости от дефекта. Единственный недостаток метода – высокая стоимость процедуры.
- Озонотерапия. В поврежденный сосуд вводится смесь озона и кислорода, в результате чего происходи его разрушение, и звездочка исчезает. Этот способ только начинает набирать популярность, для получения ожидаемого эффекта может понадобиться до пяти процедур, в процессе которых пациент ощущает заметный дискомфорт. Плюс – на кожном покрове не остается рубцов и пигментации.
Необходимо понимать – у каждого метода есть свои достоинства и недостатки. Иногда применение радикальных методик, напротив, провоцирует появление звездочек, пятен, рубцов.
Симптоматика и клиническая картина
Сосудистые звездочки не являются самостоятельным заболеванием. Они –лишь одно из внешних проявлений заболеваний внутренних органов.
Рекомендация читателей:
Для чистки СОСУДОВ, профилактики тромбов и избавления от ХОЛЕСТЕРИНА — наши читатели пользуются новым натуральным препаратом, который рекомендует Елена Малышева. В состав препарат входит сок черники, цветы клевера, нативный концентрат чеснока, каменное масло, и сок черемши.
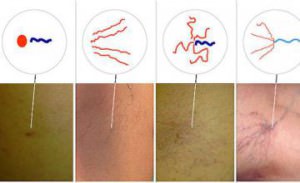
Только консультация врача-терапевта и проведение всех необходимых диагностических процедур позволит установить причину их появления. Обнаружить сосудистые звездочки на коже легко. Телеангиэктазии на грудной клетке, животе и спине могут быть разными по размеру и цвету:
- единичные точечные звездочки темного цвета, вокруг которых расположены капилляры фиолетового цвета;
- сеточки или паутинки из сосудов красного цвета;
- сосудистые спиральки из извитых сосудов красного цвета, которые не имеют тенденции к соединению в сеточку;
- древовидные сосудистые звездочки напоминают ветки дерева, имеют фиолетовый цвет и тенденцию к соединению.
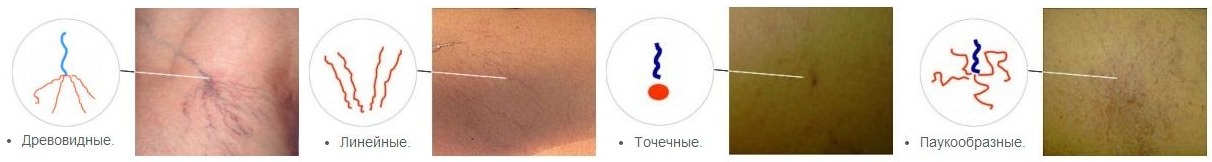
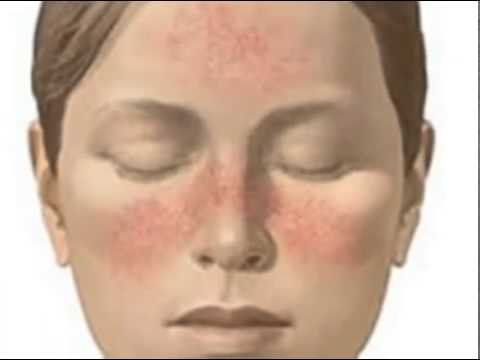
Виды купероза
Обычно появление сосудистых звездочек не сопровождается зудом, болью или другими неприятными ощущениями. Иногда больные жалуются на чувство жжения или покалывания в области появления сосудистых звездочек.
При синдроме портальной гипертензии появление сосудистых звездочек сопровождается и другими симптомами застоя в системе воротной вены:
- Чувством тяжести в животе.
- Болями по всему животу.
- Симптомами плохого питания (тонкая подкожная клетчатка, сухость кожи, мышечная слабость).
- Асцитом (скоплением жидкости в брюшной полости).
- Симптомом «головы медузы» (просвечиванием расширенных вен стенок брюшной полости сквозь кожу).
- Увеличением размеров печени и селезенки.
Особенности симптоматики при беременности
Сосудистые звездочки на коже беременной чаще всего появляются на нижних конечностях, на поздних сроках могут появиться и на теле (животе, спине). Сосудистые звездочки на коже грудной клетки беременной женщины встречаются редко, но они не свидетельствуют о патологии, а являются внешними проявлениями венозного застоя в системе воротной вены печени.
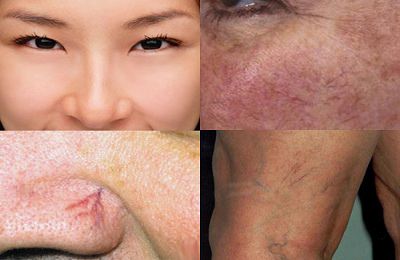 Появление видимых сосудов на груди беременной женщины должно насторожить и беременную, и ее врача, так как подобные проявления могут указывать на развитие онкологического процесса в груди.
Появление видимых сосудов на груди беременной женщины должно насторожить и беременную, и ее врача, так как подобные проявления могут указывать на развитие онкологического процесса в груди.
Наши читатели рекомендуют!
Многие наши читатели для ЧИСТКИ СОСУДОВ и снижения уровня ХОЛЕСТЕРИНА в организме активно применяют широко известную методику на основе семен и сока Амаранта, открытую Еленой Малышевой. Советуем обязательно ознакомиться с этой методикой.
От причины появления сосудистых образований и выраженности симптомов зависит тактика лечения и ее эффективность. Чем раньше начать лечение, тем лучше получится его результат. Поэтому при появлении первых петехий, звездочек или сеточек необходимо обратиться к врачу, чтобы не пропустить серьезной патологии и уменьшить вероятность возникновения последствий.

https://youtube.com/watch?v=QT5qBtpesnw
Вы все еще думаете что ВОССТАНОВИТЬ сосуды и ОРГАНИЗМ полностью невозможно!?
Звездочки на ногах причины появления, профилактика и лечение
Венозные звездочки: как с ними бороться
Сосудистая сетка (сосудистые или венозные звездочки) на ногах (иногда и на лице) встречается практически у каждой второй женщины. Это расширенные внутрикожные сосуды, которые бывают красного или синего цвета и разной формы (древовидной, в виде пятен и пр.). Причины их появления различны. В частности, это гормональные изменения в организме, в том числе прием гормональных препаратов, различные заболевания (печени, щитовидной железы и др.), вредные привычки, продолжительное нахождение в вертикальном положении, избыточный вес, травмы, полученные в результате химического пилинга, неконтролируемое посещение солярия, индивидуальные особенности организма и др.
Методы устранения венозных звездочек необходимо разделить на те, что используются в медицинских центрах, и те, проведение которых возможно в домашних условиях. В стационаре врачи осуществляют микросклеротерапию (в капилляры вводят специальные препараты, которые склеивают мелкие сосуды, после чего они постепенно рассасываются) и элоскоагуляцию (на сосуды воздействуют высокочастотным биполярным электрическим током, добиваясь такого же результата), а также практикуют устранение подобного дефекта с помощью лазера. Прибегая к медицинским услугам, надо отдавать себе отчет в том, что это косметические процедуры, которые решают проблему с эстетической стороны, но не устраняют ее причину, поэтому венозные звездочки могут появляться и в дальнейшем. Отсюда вывод: необходимо принимать превентивные меры и не допускать их возникновения.
Профилактика сосудистой сетки на ногах предполагает:
— систематический прием контрастных процедур (душ, ванночки);
— занятия физкультурой (ходьба, плавание, езда на велосипеде);
— ношение лечебных колготок и обуви на невысоком каблуке;
— включение в рацион продуктов, содержащих витамины С, Е и Р (чеснок, грецкие орехи, оливковое масло, бобовые и цитрусовые);
— сведение к минимуму копченостей, жирных, мучных и сладких блюд.
Кроме того, полезно после трудового дня лечь на диван, приподняв ноги, чтобы обеспечить отток крови.
Если венозные звездочки еще только начали проявляться, помогут и народные средства.
Звездочки на ногах лечение народными средствами
Рецепт 1
Требуется: каланхоэ перистое, вода (сколько потребуется).
Приготовление. Измельчить листья каланхоэ, наполнить ими пол-литровую банку, залить холодной кипяченой водой и настаивать 7 дней в темном месте, периодически встряхивая емкость, затем процедить.
Применение. Натирать ноги от стоп к коленям.
Процедуру проводить в течение 3 месяцев.
Рецепт 2
Требуется: алоэ древовидное (сколько потребуется).
Приготовление. Положить растительное сырье в холодильник на 3 дня.
Применение. Натирать соком алоэ (достаточно 10 капель) проблемную зону не менее 10 раз в сутки через каждые 2 дня в течение 1 месяца.
Рецепт 3
Требуется: по 0,5 стакана измельченной зелени петрушки огородной, воды и молока.
Приготовление. Залить растительное сырье кипящей водой, настаивать 20 мин, процедить, влить молоко и перемешать.
Применение. Накладывать компрессы с приготовленным средством на 30 мин.
Рецепт 4
Требуется: 1 зеленый помидор.
Приготовление. Разрезать плод пополам.
Применение. Приложить помидор срезом на проблемный участок, через 3 мин смазать кожу питательным кремом.
Процедуру проводить не более 10 дней.
Лечение ТАЭ и профилактика возникновения сосудистых звездочек
В основном, сосудистые звездочки просто маскируются в видимых местах или игнорируются. Учитывая то, о чем они могут «намекать» владельцу, такое беспечное отношение опасно. Желательно обращаться к специалисту, в особенности при большой распространенности ТАЭ, их видоизменении, кровоточивости.
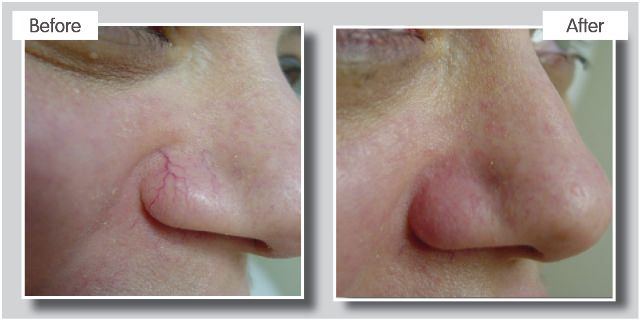
В случае, если врач или пациент настаивают на кардинальном решении – удалении телеангиэктазии, то у современной медицины есть несколько вариантов. Они основаны на принципе уменьшения диаметра сосудов (последующего прекращения кровотока) путем их склейки.
Варианты вмешательства для удаления/лечения ТАЭ:
- Электрокоагуляция, при которой в расширившийся сосуд вводится микроэлектрод. Он разогревается под проводимым высокочастотным током, тем самым нагревая кровь и ткань стенок сосудов — при этом они склеиваются;
- Склеротерапия, во время которой проводится пломбирование питающего ТАЭ сосуда, используя склерозант;
- Фотокоагуляция – нагревание происходит с помощью специальных ламп, метод более травмоопасный;
- Лазерная коагуляция – сводится к тому же, отличие в способе нагрева стенок сосуда лазерным лучом;
- Озонотерапия также основана на введении вещества в сосудистую звездочку – озоно-кислородной смеси, которая распрямляет и сужает сосуды.
Кроме медикаментозных и хирургических методов решения проблем с ТАЭ, есть эффективные методы народной медицины (для профилактики и уменьшения/удаления сосудистых звездочек):
- Наружное применение различных составов, к примеру, на основе уксуса, трав и растительных соков;
- Активный образ жизни и избегание факторов, провоцирующих ТАЭ, таких как неудобные обувь и позы сидения;
- Выполнение разминки при длительном пребывании в одном положении.
Сосудистые звездочки «атакующие» кожу не так уж и безобидны. Они не только «вредят» внешнему виду, зачастую представительниц слабого пола. За ними могут скрываться серьезные заболевания как кожи, так и внутренних органов и систем. Кроме того, их могут спровоцировать различные причины. Потому по вопросам, связанным с телеангиэктазией, необходимо обращаться к специалистам.
Имеются противопоказания. Проконсультируйтесь с врачом.
(Пока оценок нет)
Популярное:
- Венозная сетка на ногах: как избавиться?
- Классификация венозной недостаточности
- Варикоз под коленом: способы лечения
Оставить комментарий
Единая запись на консультацию к флебологу
Автор
Ушаков Константин Сергеевич
Флеболог , Хирург, Проктолог
Стаж 14 лет, специализируется на лечении варикозного расширения вен
Последние новости
Каталог препаратов
Самое популярное
Как избавиться от варикоза за 2 недели. Древний способ китайских медиков.
Врачи поражены! Этот революционный метод работает
Верни своим ножкам здоровье и красоту! Лечение варикоза без таблеток и операций!
Вот чего «боится» варикоз…Избавитесь от варикоза в домашних условиях!
-
Клиники
- Москва
- Рига
- Санкт-Петербург
- Консультация врача
-
Рубрики
- Новости
- Методы лечения варикоза
- Профилактика варикоза
- Виды варикоза
- Атеросклероз
- Тромбоз
- Лечение купероза (сосудистых звездочек)
- Отзывы
- О проекте
Подберите средство для ваших вен
Что лечить
Не важно
Не важно
Варикоз
Купероз
Кого лечить
Не важно
Не важно
Мужчина
Женщина
Подобрать средство
Главная / Виды варикоза
Успей прочесть бесплатно, осталось 3 дня!
{«cookieName»:»wBounce»,»isAggressive»:false,»isSitewide»:true,»hesitation»:»»,»openAnimation»:false,»exitAnimation»:false,»timer»:»»,»sensitivity»:»»,»cookieExpire»:»14″,»cookieDomain»:»»,»autoFire»:»»,»isAnalyticsEnabled»:false}

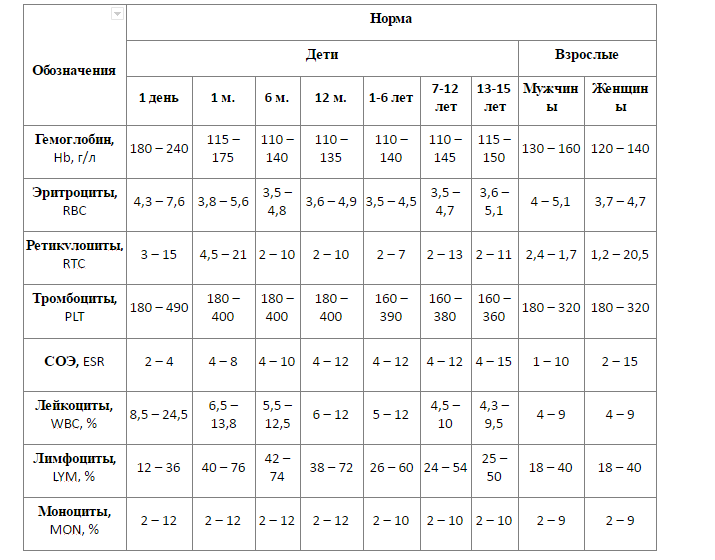
 Анализ крови на сахар позволяет установить концентрацию глюкозы в ней на текущий момент, а главное, способность организма реагировать на повышение уровня сахара немедленной выработкой инсулина. Патологическое нарушение на любом этапе этого процесса приводит к ухудшению самочувствия человека, а перешедшая в хроническую стадию болезнь может вызвать необратимые изменения в работе некоторых органов. Как правило, обратившиеся к эндокринологу пациенты страдают от гипергликемии, причиной которой может быть неправильная диета, эндокринопатия или преддиабетическое состояние, а также и сам диабет первого или второго типа. Однако встречаются ситуации, когда клинические признаки указывает на гипогликемическое состояние, выраженное в пониженном уровне сахара в крови.
Анализ крови на сахар позволяет установить концентрацию глюкозы в ней на текущий момент, а главное, способность организма реагировать на повышение уровня сахара немедленной выработкой инсулина. Патологическое нарушение на любом этапе этого процесса приводит к ухудшению самочувствия человека, а перешедшая в хроническую стадию болезнь может вызвать необратимые изменения в работе некоторых органов. Как правило, обратившиеся к эндокринологу пациенты страдают от гипергликемии, причиной которой может быть неправильная диета, эндокринопатия или преддиабетическое состояние, а также и сам диабет первого или второго типа. Однако встречаются ситуации, когда клинические признаки указывает на гипогликемическое состояние, выраженное в пониженном уровне сахара в крови. Проводится ГТТ по следующей схеме: пациент, придя утром к врачу, натощак сдает кровь, в которой измеряется сахар, после чего выпивает глюкозу, разведенную в стакане простой воды. Жидкость очень приторная, и чувствительные люди могут страдать из-за возникающего чувства тошноты (в такой ситуации глюкоза вводится внутривенно). В последующие два часа медик несколько раз замеряет уровень сахара с интервалом в полчаса, и по итогам теста составляется кривая снижения концентрации глюкозы в крови, отражающая функциональность поджелудочной железы (ответственной за синтез инсулина). Нередко полноценный ГТТ оказывается излишним, если уже по истечении первого часа показатели явно слишком высокие для нормы, или очевидно соответствуют норме здорового человека.
Проводится ГТТ по следующей схеме: пациент, придя утром к врачу, натощак сдает кровь, в которой измеряется сахар, после чего выпивает глюкозу, разведенную в стакане простой воды. Жидкость очень приторная, и чувствительные люди могут страдать из-за возникающего чувства тошноты (в такой ситуации глюкоза вводится внутривенно). В последующие два часа медик несколько раз замеряет уровень сахара с интервалом в полчаса, и по итогам теста составляется кривая снижения концентрации глюкозы в крови, отражающая функциональность поджелудочной железы (ответственной за синтез инсулина). Нередко полноценный ГТТ оказывается излишним, если уже по истечении первого часа показатели явно слишком высокие для нормы, или очевидно соответствуют норме здорового человека.











 Лечение цереброваскулярной болезни острой формы должно начинаться незамедлительно, для чего пациента обязательно госпитализируют в стационар. Основными целями лечения являются купирование признаков общемозгового нарушения кровоснабжения, максимальное восстановление очаговых патологий, а также лечение должно быть направлено на нормализацию дыхания и сердечной деятельности.
Лечение цереброваскулярной болезни острой формы должно начинаться незамедлительно, для чего пациента обязательно госпитализируют в стационар. Основными целями лечения являются купирование признаков общемозгового нарушения кровоснабжения, максимальное восстановление очаговых патологий, а также лечение должно быть направлено на нормализацию дыхания и сердечной деятельности.
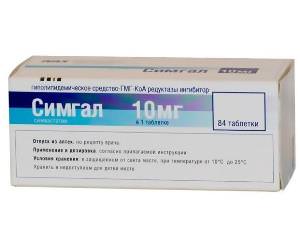 На фоне диетического питания с ограничением животных жиров (свинина, полуфабрикаты, кулинарный жир), трансжиров (маргарин), включением в рацион не менее 400 г овощей и фруктов назначаются медикаменты.
На фоне диетического питания с ограничением животных жиров (свинина, полуфабрикаты, кулинарный жир), трансжиров (маргарин), включением в рацион не менее 400 г овощей и фруктов назначаются медикаменты.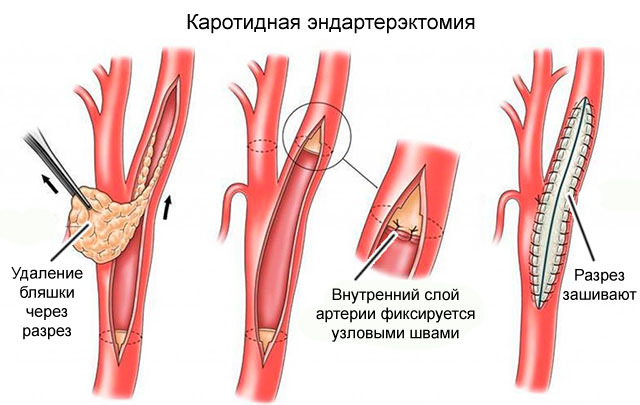

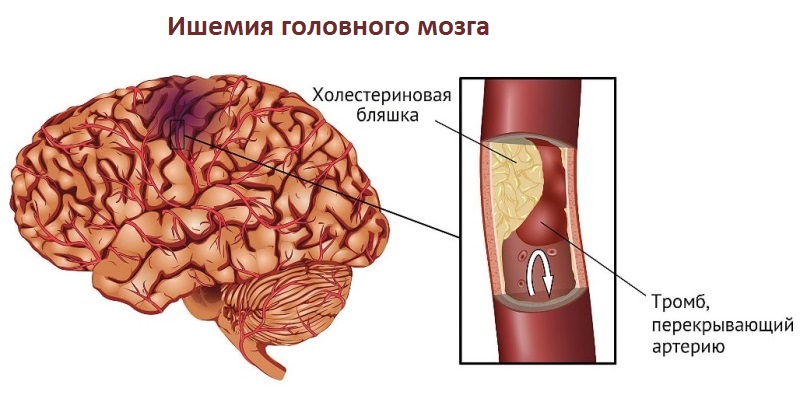
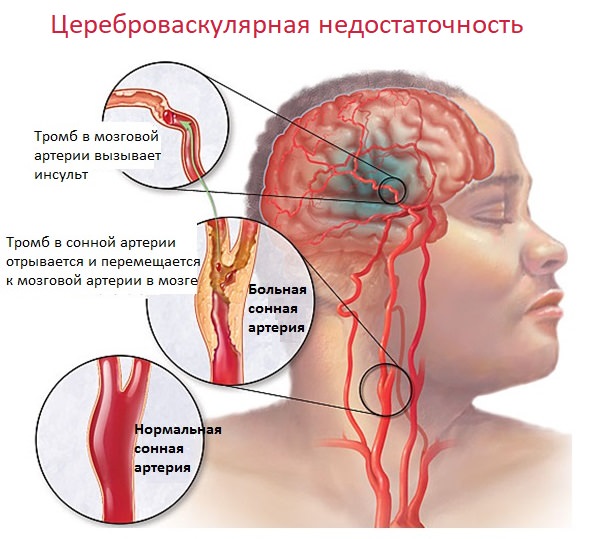
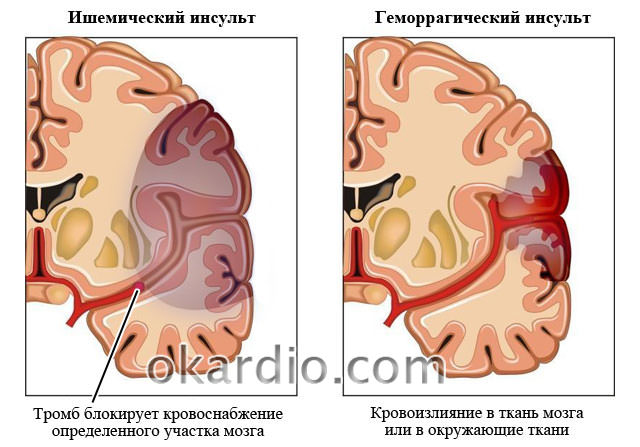
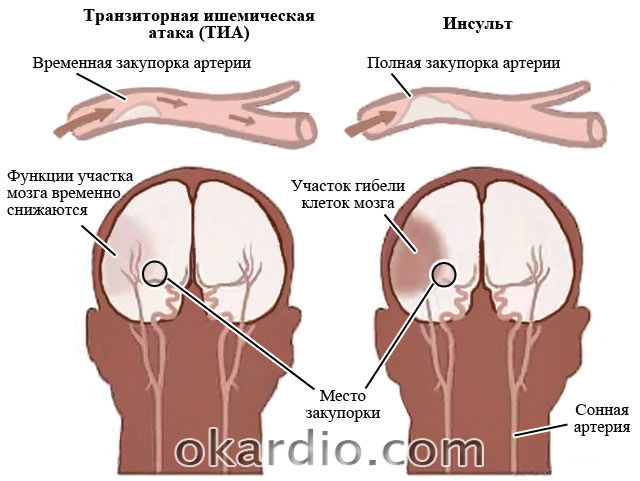
 Цереброваскулярная недостаточность острого типа характеризуется яркими, быстро нарастающими симптомами. Ишемический инсульт развивается из-за закупорки кровеносного сосуда атеросклеротической бляшкой или тромбом или из-за спазма сосудов. Кровь не может преодолеть препятствие и происходит кислородное голодание участка мозга.
Цереброваскулярная недостаточность острого типа характеризуется яркими, быстро нарастающими симптомами. Ишемический инсульт развивается из-за закупорки кровеносного сосуда атеросклеротической бляшкой или тромбом или из-за спазма сосудов. Кровь не может преодолеть препятствие и происходит кислородное голодание участка мозга.







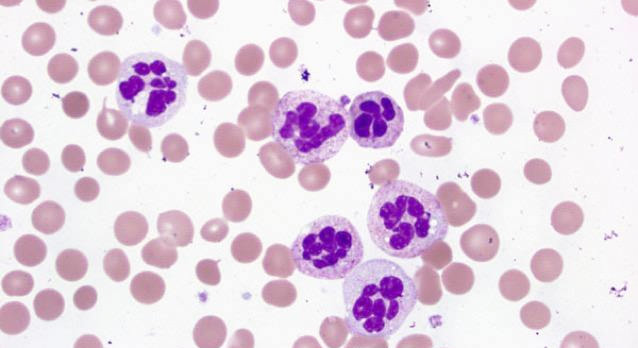
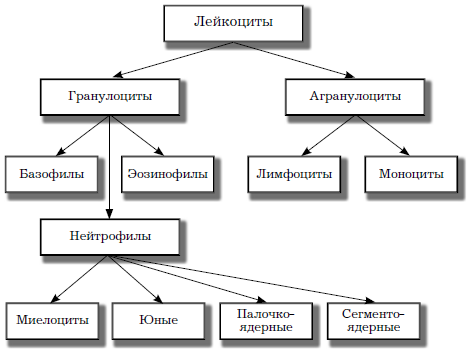
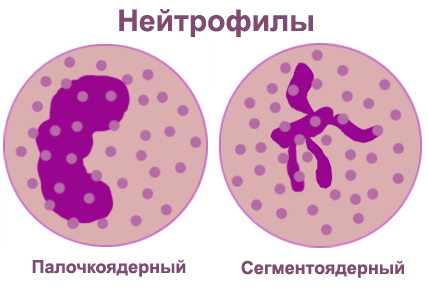
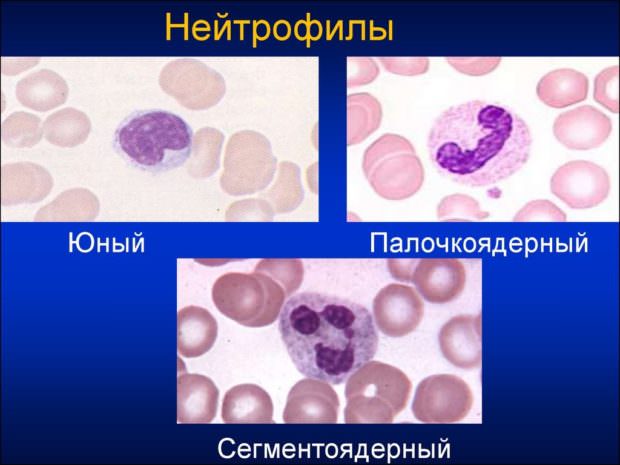 Виды нейтрофилов
Виды нейтрофилов






 Лечебные мероприятия
Лечебные мероприятия
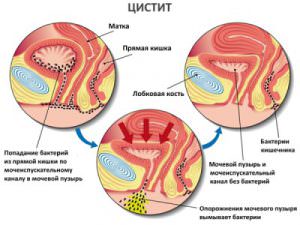

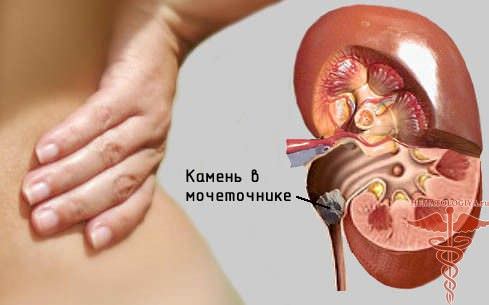
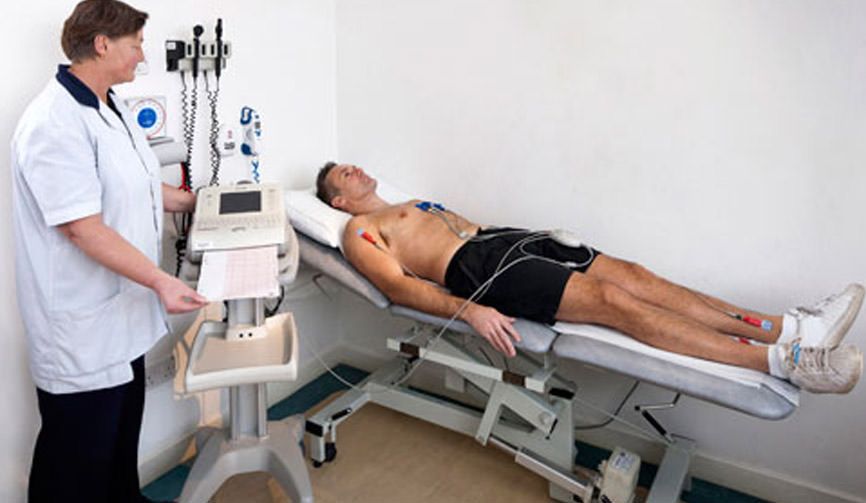 Точный диагноз может быть поставлен больному с помощью ЭКГ.
Точный диагноз может быть поставлен больному с помощью ЭКГ.
 У спортивных девушек показатель отклоняется от нормального в сторону уменьшения.
У спортивных девушек показатель отклоняется от нормального в сторону уменьшения.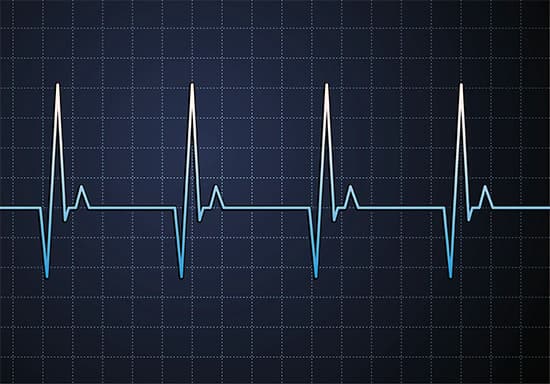

 Для восстановления нормального показателя ЧСС человеку может быть назначен Аминалон.
Для восстановления нормального показателя ЧСС человеку может быть назначен Аминалон. При такой патологии можно обогатить рацион цветной капустой.
При такой патологии можно обогатить рацион цветной капустой. Улучшить свое состояние можно, выполняя перекаты на спине.
Улучшить свое состояние можно, выполняя перекаты на спине.