Гидроцефальный гипертензионный синдром мозга
Первоначальные позывы заболевания и симптомы
Больному человеку можно помочь в том случае, если заболевание было выявлено специалистами на раннем этапе возникновения. Но даже если болезнь запущена, необходимо начать лечения, для облегчения общего состояния здоровья и облегчения.
Рассмотрим симптомы, которые свидетельствуют о наличии гипертензионного синдрома:
- Внезапные приступы головной боли либо постоянный частые боли. Болезненные ощущения возникают в основном в утреннее и вечернее время. В голове ощущается тяжесть, боль и распирание, от которых человек даже может просыпаться ночью. Боль распространяется по всей голове, поэтому ее точное место локализации определить невозможно.
- Появляется приступ тошноты, который может возникнуть внезапно или быть регулярным. Такое состояние возникает в основном в утреннее время либо после приема пищи, вне зависимости от того, жирная она или нет. Может возникнуть даже рвота.
- Частичная потеря зрения. При гипертензии зрение начинает ухудшаться. Начинает двоиться в глазах, может надвигаться затуманенная пелена. Снижается реакция на яркий свет.
- Нестабильность артериального давления. Происходят скачки артериального давления, которое сопровождается ускоренным сердцебиением и выступлением обильного пота на кожных покровах. Такой приступ нередко напоминает сердечный приступ.
- Повышенная возбудимость и быстрая утомляемость. Наступает повышенная возбудимость внезапно и без причины. Утомляемость может наступить даже при незначительных физических нагрузках.
- Боли в спине и ослабление тонуса в мышечной массе. Боль может охватывать все отделы позвоночника. Ослабление мышц – весьма неприятный симптом. Происходит частичный парез, который по симптомам напоминает паралич одной стороны тела.
- Симптомы метеозависимости. Именно люди с гипертензионным синдромом страдают от изменчивости погодных условий. При изменении атмосферного давления самочувствие человека резко начинает ухудшаться.
- Симптомы гиперестезии. Человек постоянно ощущает подкожный неприятный зуд, от которого начинается его раздражение и появляется возбудимость. По кожным покровам «бегают мурашки», таким образом, кожа становится также гиперчувствительной.
Важно знать! Если вы обнаружили у себя похожие симптомы более трех видов, советуем незамедлительно обратиться к неврологу
3 Диагностика
При диагностике синдрома и выявлении его причин необходимо сдать общий, гормональный и биохимический анализы крови. Основным методом диагностики у новорожденных и детей до 1 года является нейросонография – ультразвуковое исследование мозга через большой родничок. У детей более старшего возраста и взрослых проводят следующие инструментальные обследования:
- магнитно-резонансную или компьютерную томографию (МРТ или КТ);
- электроэнцефалограмму;
- офтальмоскопию;
- УЗИ брюшной полости;
- ультразвуковую допплерографию (УЗДГ) сосудов головы.
Признаки гипертензии
На рентгенографических снимках присутствуют следующие симптомы:
- увеличенные нижние рога боковых желудочков;
- отсутствие визуализации субарахноидальных пространств, межполушарной и боковых щелей мозга;
- извитость зрительного нерва;
- расширение передних рогов боковых желудочков;
- пониженная плотность ткани;
- «пустое турецкое седло»;
- уплощение задней поверхности глазного яблока.
Рентгенологическое исследование мозга (МРТ и КТ ) проводится также с целью исключения других патологий – наличие объемных процессов, тромбоз вен. В сложных случаях делают рентгеноконтрастный снимок. Наиболее информативным является метод люмбальной или вентрикулярной пункции, при которой в области поясницы или в боковые желудочки мозга вводится игла в пространство, заполненное ликвором. Измерение давления производится при помощи датчиков. Эта процедура противопоказана при наличии смещений структур и выраженном отеке мозга, так как она может закончиться летальным исходом для пациента. У пункции имеются осложнения – внутричерепные инфекции и кровоизлияния, инфицирование спинного мозга, повреждение функциональных областей мозга и кровеносных сосудов.
При проведении офтальмоскопии выявляются следующие признаки:
- отек зрительного нерва;
- расширение слепого пятна, приводящее к выпадению поля зрения;
- кровоизлияния в глазном дне;
- сужение артерий и расширение вен;
- снижение остроты зрения.
Так как непосредственное измерение внутричерепного давления – травматичный и инвазивный метод, то в медицинской науке ведутся поиски более безопасных способов диагностики. К ним относятся:
- Транскраниальная допплерография – ультразвуковое сканирование сосудов головного мозга, при котором оценивают разницу в кровотоке в средней мозговой артерии и в период сокращения и расслабления сердечной мышцы. Превышение значения в 0,8-0,9 является признаком внутричерепной гипертензии.
- Измерение давления через лабиринт внутреннего уха.
Особенности гипертензионно синдрома у новорожденных и у детей
 Гипертензионно гидроцефальный синдром синдром у грудничков и детей синдром диагностируют чаще, чем у взрослых.
Гипертензионно гидроцефальный синдром синдром у грудничков и детей синдром диагностируют чаще, чем у взрослых.
Часто диагноз ставится детскими неврологами и педиатрами безосновательно (в 97% случаев), поскольку практически все его симптомы аналогичны признакам синдрома нервно-психической возбудимости.
Вместе с тем, если гипертензия и гидроцефалия на самом деле присутствуют, то бдительные родители это всегда заметят. В таком случае у ребёнка:
- постоянно болит голова;
- его может тошнить и рвать фонтаном;
- он часто грустит, вялый, капризный, усталый;
- отказывается есть и всё время как будто чего-то боится.
Более серьёзными признаками являются:
- нарушения сознания;
- психическая нестабильность;
- умственная отсталость и отсталость в развитии;
- косоглазие.
Признаки гипертензионного синдрома у грудничков может:
- выбухать, напрягаться и пульсировать родничок;
- расходятся саггитальные швы;
- увеличивается в размерах голова;
- младенец слабо сосёт грудь;
- плач его похож на стон;
- может наблюдаться тремор или судороги и даже паралич.
У детей старше 1 года, роднички у которых закрылись, гипертензионно-гидроцефальный синдром развивается приступообразно, быстро. Рвота не облегчает состояние.
- малоподвижными;
- раздражительными;
- может наблюдаться такой эффект, как «лицо страдальца»;
- ухудшается зрение;
- голова часто фиксируется в одном положении.
Головные боли, тошнота и головокружения могут быть признаками других нарушений функциональности головного мозга, развития опухолевых процессов, других заболеваний.
Разные причины появления гипертензионно-гидроцефального синдрома предполагают разное лечение. Оно может быть консервативным и хирургическим.
К лечению приступают после полной диагностики. Больные с таким синдромом госпитализируются в обязательном порядке без вариантов.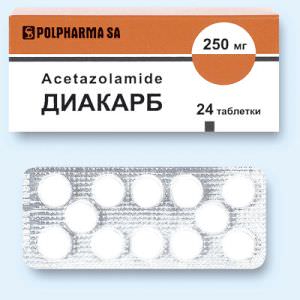
Медикаментозное лечение основано на приеме пациентами лекарственных средств, улучшающих ликвородинамику (диакарб, ацетазоламид и другие).
Оперативное вмешательство проводится в крайнем случае, если нужно удалить закупорку сосудов головного мозга или провести шунтирование. Чаще всего применяют именно шунтирование полостей мозга. Через шунт должен будет происходить отток лишней жидкости в спинномозговой канал.
Лечение гипертензионно-гидроцефалического синдрома у взрослых
При гидроцефалии у взрослых чаще всего проводятся операции с целью отвода ликвора из черепа. Опухоли удаляются полностью.
Медикаментозное лечение помогает при нейроинфекциях (антибиотики). У взрослых гипертензионно-гидроцефальный синдром не лечится с помощью народных или гомеопатических средств, массажа или иглоукалывания.
Гипертензионно гидроцефальный синдром у новорожденных детей
Наиболее благоприятный прогноз при гипертензионно-гидроцефалическом синдроме у младенцев. У детей постарше всё зависит от адекватности лечения и его своевременности.
Лечение проводится амбулаторно с использованием медикаментов, по обыкновению диакарба (препарат увеличивает отток ликвора и снижает секрецию цереброспинальной жидкости).
Если диакарб не помогает, а болезнь прогрессирует, то показана госпитализация в нейрохирургическое отделение.
При наличии изменений неясного характера очень важно правильно продолжать лечение, поскольку назначение слишком серьёзных средств либо полный отказ от терапии приведут к негативным последствиям. Последствия гипертензионно-гидроцефального синдрома опасны для людей разного возраста и часто чреваты осложнениями
Последствия гипертензионно-гидроцефального синдрома опасны для людей разного возраста и часто чреваты осложнениями.
К наиболее угрожающим, медики относят:
- задержку психического и физического развития;
- недержание мочи и кала;
- глухоту;
- слепоту;
- паралич;
- кому;
- эпилепсию;
- выбухание родничка;
- летальный исход.
Необходимо помнить, что успешно вылечить гипертензионно-гидроцефальный синдром возможно в любом возрасте
Главное, вовремя обратить внимание на выше перечисленные симптомы и обратиться к специалистам, имеющим длительный опыт в неврологии и нейрохирургии
Не нужно отказываться от лечения или затягивать с ним, иначе время будет упущено, правильный диагноз поставят поздно, что может привести к необратимым последствиям для здоровья и даже к смерти.
Ребенок с гипертензионно гидроцефальным синдром 8 степени сложности.
Клиническая картина
Это заболевание имеет несколько значительных симптомов. К ним в первую очередь надо отнести головную боль. Чаще всего такое состояние развивается по вечерам и утром, потому что в горизонтальном положении жидкость в голове выделяется активнее, а её всасывание заметно снижается.
Не менее важен и другой клинический признак – тошнота, и даже рвота, которые также более выражены в утренние часы.
К другим частым проявлениям нездоровья также можно отнести:
- Повышенную нервозность.
- Быструю утомляемость от физической или умственной работы.
- Предобморочные состояния.
- Колебания артериального давления.
- Сердцебиение.
- Потливость.
- Тёмные круги, появляющиеся под глазами, а также большое количество расширенных мелких вен в этой области.
- Снижение полового влечения.
- Метеочувствительность.
Однако все эти проявления ликворно-гипертензионного синдрома могут соответствовать и другим патологиям головного мозга. Поэтому пациент должен максимально подробно рассказать о своём состоянии, а врач — назначить все необходимые диагностические процедуры, помогающие установить точный диагноз и назначить единственное правильное лечение.
Причины и виды гипертензионного синдрома
Причинами повышения давления внутри черепа обычно служит появление какой-то дополнительной ткани или объема жидкости в нем, которые не помешаются в имеющемся пространстве и сдавливают мозг. Среди наиболее вероятных факторов развития ГС можно указать:
- в ткань мозга или под оболочки.
- Нарушение циркуляции ликвора.
- Травмы.
- Нейроинфекции и воспалительные процессы (менингиты, энцефалиты).
- Патологическое течение беременности и родов (внутриутробная гипоксия и инфекции плода, стремительные, преждевременные или запоздалые роды, травмы во время прохождения по родовым путям и т. д.).
По течению гипертензионный синдром может быть острым
и хроническим
. В первом случае наблюдается быстрое увеличение давления в полости черепа и нарастание симптомов поражения мозга, возможны кома и смещение мозговых структур. Хроническая ВЧГ характеризуется постепенным увеличением давления, которое обычно не достигает максимальных и угрожающих жизни цифр.
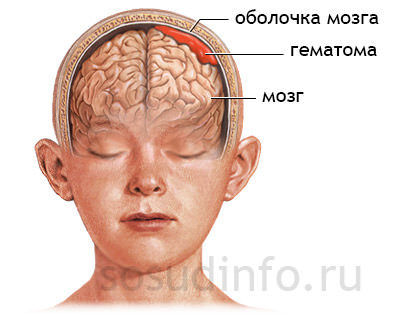
возникновение ГС из-за гематомы (либо образования) в полости черепа
Большую группу причин ВЧГ составляют различного рода образования, которые приводят к патологии в основном у взрослых.
К их числу относят как злокачественные, так и доброкачественные опухоли, метастазы, и крупных размеров. Все эти процессы создают дополнительный объем в черепе, содержимое которого начинает плохо помещаться, следствием чего становится повышение давления и компрессия мозга.
Нередко ВЧГ появляется при увеличении размеров мозга вследствие его отека, сопутствующего инсультам, воспалительным процессам, ушибам, токсическим поражениям при патологии печени, отравлениях, сильной гипоксии. Увеличивающийся мозг занимает все больше пространства, и давление в черепе нарастает.
Нарушения кровообращения в сосудах мозга также могут способствовать ГС. Так, затруднение венозного оттока при дисциркуляторной энцефалопатии, аномалиях сосудистого русла, дефектах костных структур позвоночника приводит к накоплению венозной крови в мозговых синусах, что способствует хроническому, постепенному повышению давления в черепе.
Гипертензионный синдром у детей нередко возникает по причине патологии ликвородинамики,
которая может заключаться в избыточном образовании спинномозговой жидкости, нарушении ее выведения или циркуляции по межоболочечным пространствам и желудочкам. Ликвор создает дополнительный объем, который не в состоянии скомпенсировать даже податливые кости у грудничков, и развивается ВЧГ, которую именуют ликворно-гипертензионным синдромом.
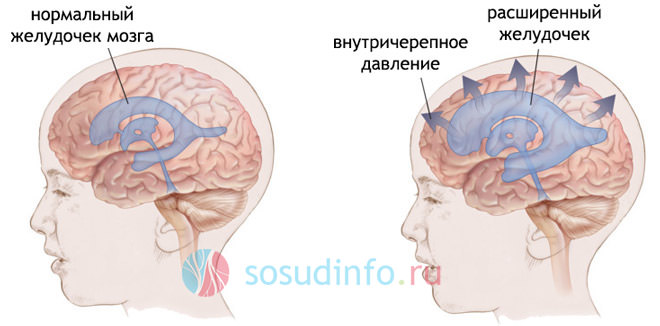
Ликвородинамические нарушения сопровождаются скоплением избытка жидкости в полостях – желудочках мозга
. Последние расширяются, оттесняют ткань мозга на периферию, что может привести к атрофии полушарий. Такие формы ВЧГ называют гипертензионно-гидроцефальным синдромом, указывая тем самым на наличие и ВЧГ, и . В клинике возможно преобладание как симптомов гидроцефалии, так и внутричерепной гипертонии.
У новорожденных малышей повышению давления внутри черепа способствуют родовые травмы и патология течения родов, длительная гипоксия, внутриутробное инфицирование
цитомегаловирусом, токсоплазмой и другими возбудителями. На этом фоне уже до рождения в мозге ребенка могут сформироваться кисты, пороки развития и аномалии, препятствующие нормальному току ликвора. Таким детям диагноз может быть выставлен уже в роддоме.
Вне зависимости от причин, следствием внутричерепной гипертонии всегда является нарушение функции нейронов по причине сдавления мозга, неадекватного обеспечения его кислородом, ишемических повреждений, поэтому проявления ВЧГ обычно стереотипны.
Симптомы заболевания
Благоприятный исход лечения происходит в том случае, если симптомы гипертензии были выявлены на ранних этапах. Именно поэтому необходимо знать, как проявляет себя данная патология:

- Головные боли, которые могут носить как постоянный, так и временный характер. Проявляют себя, прежде всего в утренние и вечерние часы. В голове может ощущаться болевой синдром, тяжесть или распирание. При этом больной нередко просыпается среди ночи от боли.
- Приступ тошноты, который также может носить регулярный или временный характер. Проявляется в утреннее время или сразу после приема пищи.
- Скачки артериального давления. У человека диагностируется учащенное сердцебиение и обильное потоотделение. Часто эти признаки гипертензии напоминают сердечный приступ.
- Ухудшение зрения или частичная его потеря. Может наблюдаться двоение или затуманивание. Также снижается реакция глаз на яркие источники света.
- Быстрая утомляемость и возбудимость, которая возникает без видимых причин.
- Метеозависимость. Для гипертензионного синдрома характерно резкое ухудшение самочувствия при изменчивых погодных условиях.
- Болевые ощущения во всей спине и снижение тонуса мышц. Может также наблюдаться парез, который похож на частичный паралич тела.
- Чувствительность кожи при гипертензии. Человек может ощущать «мурашки» или зуд, который возникает под кожей. Такие проявления вызывают чувство возбудимости и раздражения.
2 Симптомы
У грудничка первого года жизни наблюдаются следующие симптомы патологии:
- увеличение окружности головы в каждом месяце более чем на 1 см у доношенных и больше 2 см у недоношенных малышей;
- беспокойство, повышенная возбудимость;
- расхождение швов черепной коробки;
- выбухание большого родничка;
- обильные и частые срыгивания, особенно в утренние часы;
- плохой, чуткий сон или повышенная сонливость;
- симптом Грефе – когда ребенок смотрит вниз и у него видна верхняя часть белка («выпученные» глаза);
- чрезмерная двигательная активность.
У детей более старшего возраста отмечаются следующие признаки:
- частая головная боль, не имеющая определенной локализации, усиливающаяся по утрам, при кашле, чихании, укачивании;
- головокружение;
- тошнота и рвота, не связанные с приемом еды, после рвоты у ребенка наступает небольшое облегчение;
- неустойчивость в позе Ромберга (ноги вместе, руки вытянуты вперед, глаза закрыты );
- ухудшение зрения (затуманивание, потемнение, двоение, выпадение полей зрения);
- повышенная тактильная, слуховая и зрительная чувствительность;
- раздражительность, психоэмоциональная неустойчивость и нарушения сна;
- увеличение секреции слюнных желез, не связанное с приемом пищи;
- снижение когнитивных способностей, ухудшение памяти.
Для подростков и взрослых людей характерны следующие признаки синдрома:
- Ведущий симптом – головная боль (в 90% случаев) различной силы, с выраженной интенсивностью в утренние часы, сопровождающаяся тошнотой и рвотой (в 30% случаев), усилением выраженности при наклонах головы вниз и при кашле. Боль по утрам обусловлена биологическим ритмом выработки ликвора (40% этой жидкости производится между 4 и 6 часами) и носит распирающий характер с ощущением выдавливания глаз.
- Головокружения.
- Временные нарушения зрения (потемнение, затуманивание в центральной части, раздвоение, выпадение полей зрения), отмечаются в 70% случаев, предшествуют головной боли или происходят в начале заболевания.
- Шум в голове (у 60% больных).
- Ложное ощущение света в глазах (более 50% случаев).
- Ограничение движения глазных яблок по направлению к наружной стороне.
В критических случаях появляются следующие симптомы:
- дыхательные расстройства;
- нарушение сознания;
- судорожные припадки;
- изменение размера зрачков, отсутствие реакции на свет, слепота;
- двигательные нарушения;
- летаргия.
Зрительные изменения при отсутствии своевременного лечения в 10% случаев приводят к необратимому ухудшению зрения.
Лечение
Нужно отметить, что повышенное внутричерепное давление не только вызывает множество неприятных симптомов, но и является серьезной угрозой для здоровья и жизни человека. Постоянное влияние высокого давления на головной мозг препятствует его нормальной деятельности, что неизменно приводит к ухудшению его интеллектуальных способностей и нарушению нервной регуляции работы внутренних органов. В результате у человека может повышаться артериальное давление, появляться гормональные нарушения.
Именно поэтому после выявления такого синдрома нужно начинать лечение внутричерепной гипертензии. Чаще всего для нормализации внутричерепного давления применяют мочегонные препараты, которые помогают увеличить скорость выделения ликвора и способствуют его лучшему всасыванию. Такую терапию проводят курсами. Если же часто случаются рецидивы, то препараты нужно принимать постоянно – к примеру, раз в неделю. В легких случаях гипертензионный синдром лечат без применения медикаментозных средств. В такой ситуации назначают следующие мероприятия:
- Нормализация питьевого режима.
- Мануальная терапия, остеопатия, которые позволяют разгрузить венозное русло головы.
- Гимнастические упражнения для снижения внутричерепного давления.
В сложных случаях, когда признаки внутричерепной гипертензии носят угрожающий характер, может понадобиться хирургическое вмешательство, которое предполагает вживление шунтов для отвода ликвора.
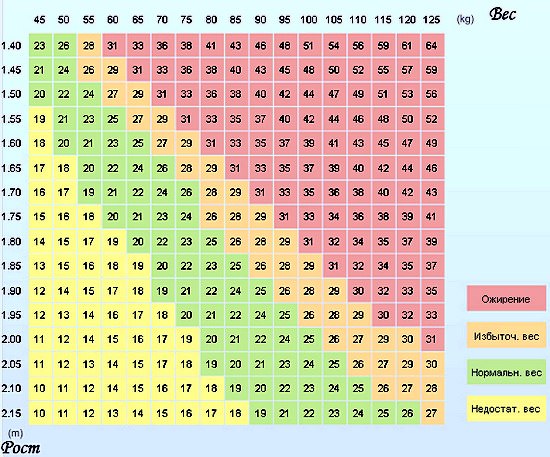
Таблица показателей ИМТ
Для корректировки повышенного артериального давления и приведения его к норме стоит придерживаться правильного питания и диеты, которая будет включать простую воду, свежевыжатые соки, овощи (за исключением картофеля, его старайтесь употреблять как можно реже), приготовленные на пару. Разнообразьте свой рацион продуктами, содержащими калий и магний – свекла, крупы, морская капуста, курага, морковь – они помогут укрепить сердечную мышцу, которая, при повышенном давлении подвергается чрезмерной нагрузке. Не забудьте исключить употребление соли, кофе, продукты, содержащие сахар, исключением могут стать сухофрукты. По возможности, ограничьте употребление животных жиров (колбасы, копчености, сливочное масло, торты и выпечку).
Надеемся, что наши советы помогут Вам избежать заболеваний и оставаться всегда в хорошем самочувствии.
Первая помощь
Вам помогут, в первую очередь, мочегонные препараты. Затем необходимо принять препарат, содержащий калий. Зачем? Диуретики (научное название мочегонных лекарств) обеспечивают выход воды из организма, таким образом понижая общее давление в сосудах. Но, вместе с тем, вымывают калий. А нехватка калия в организме может привести к судорогам. Поэтому, для своей же безопасности, рекомендуем принять калийсодержащий препарат, который также нормализует питание мозга.

Резко проявившийся гипертонический синдром можно купировать раствором маннита и мочевины. Эти препараты дадут быстрый эффект, который продлится до восьми часов.
Однако, не стоит забывать о том, что купировать приступ – лишь часть дела. Нельзя пускать заболевание на самотек. Необходимо обратиться к врачу, который подберет медикаментозную терапию и откорректирует течение заболевания и дальнейшее выздоровление.
5 Лечение
Пациентам при гипертензионном синдроме показан покой в течение всего периода лечения, так как излишняя активность усугубляет состояние. Основу консервативной терапии составляют следующие мероприятия:
- 1. Улучшение оттока крови из полости черепа. Для этого головной конец кровати должен быть приподнят на 30-40 градусов, а под голову необходимо подложить небольшую подушку для предотвращения запрокидывания головы. Эти простые меры позволяют снизить внутричерепное давление и облегчить состояние больного.
- 2. Использование седативных и обезболивающих средств (Пропофол, Мидазолам, Диазепам, Дроперидол и другие). Психоэмоциональное возбуждение и боль приводят к повышению артериального и внутричерепного давления. Болевые импульсы способствуют возникновению очагов возбуждения в структурах мозга, что может спровоцировать судороги и расширение зоны повреждения мозга. В условиях стационара применяют внутривенное или внутримышечное введение обезболивающих средств (Фентанил, Промедол, Налбуфин, Буторфанол).
- 3. Если состояние больного сопровождается повышением температуры, то необходимо применять антипиретические препараты (Анальгин, Димедрол, Кеторолак) и физические методы охлаждения: накладывание на шею емкости со льдом, обтирание прохладной водой, охлаждение тела при помощи вентилятора. Повышенная температура приводит к росту кровенаполнения головного мозга и повышению внутричерепного давления. Снижение температуры мозга с 39,5 до 38,5 градусов способствует уменьшению давления с 17 мм рт.ст. до 13 мм рт.ст.
- 4. Основным лекарственным средством при гипертензии является Ацетазоламид (Диакарб). У взрослых начальная доза составляет по 500 мг дважды в день, дозировку постепенно увеличивают до 2-2,5 г/сут. Лечение должно проводиться длительно, в течение нескольких месяцев. Этот препарат не только способствует нормализации внутричерепного давления, но и эффективен у пациентов со зрительными расстройствами.
- 5. У больных с гипертензионным синдромом необходимо постоянно контролировать уровень артериального давления, так как при нарушении саморегуляции мозгового кровотока оно приводит к повышению внутричерепного давления. Для снижения артериального применяют Лабеталол, Нитроглицерин, Эналаприл, Нимотоп и другие препараты.

Экстренная терапия в условиях стационара включает следующие меры:
- 1. Устранение расстройств дыхания при помощи искусственной вентиляции легких (ИВЛ), применение седативных средств для синхронизации дыхания и ИВЛ с целью предотвращения повышения внутригрудного давления.
- 2. Уменьшение болевого синдрома при помощи анальгезирующих средств.
- 3. Снижение внутрибрюшного давления при помощи препаратов, стимулирующих перистальтику пищеварительного тракта, установка желудочного или кишечного зонда.
- 4. Применение гипотермических и гипотензивных препаратов.
- 5. Использование гиперосмолярных растворов Маннитола, хлорида натрия и комбинаций последнего с коллоидными препаратами.
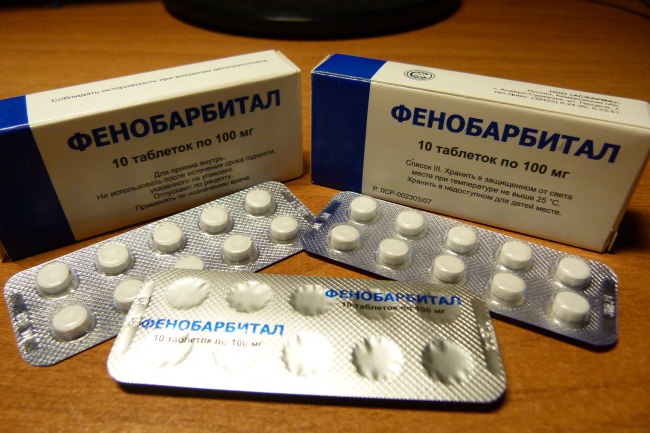
- 6. Применение барбитуратов (Фенобарбитал, Тиопентал натрия, Суритал, Бревитал и других), угнетающих обменные процессы и снижающих кровоток в мозге. В высоких дозах они способствуют уменьшению внутричерепного объема крови.
Для лечения детей используют следующие средства:
- диуретики для дегидратационной терапии (Маннитол, Фуросемид, Диакарб);
- седативные (сульфат магния);
- ноотропные (Фенибут, Анвифен);
- витамины группы B;
- симптоматические средства по показаниям узких специалистов.

В качестве профилактики заболевания у детей необходимы:
- 1. соблюдение режима;
- 2. сбалансированное питание с ограничением количества соли и жидкости;
- 3. регулярное выполнение физиопроцедур (ЛФК, массаж);
- 4. умеренные физические нагрузки;
- 5. ограничение зрительной и психоэмоциональной нагрузок;
- 6. профилактика инфекционных заболеваний, ожирения и травматизма.
У взрослых хороший результат показывает диета с целью снижения массы тела. При неэффективности консервативной терапии и резком ухудшении зрения применяют хирургические вмешательства:
- серийные люмбальные пункции;
- декомпрессию оболочки зрительного нерва;
- шунтирование вен головного мозга;
- декомпрессивную трепанацию черепа (краниотомию).
Последний метод является наиболее агрессивным и имеет выраженные положительные эффекты, но не применяется в широкой клинической практике из-за отсутствия достаточной доказательной базы и возможных осложнений.

 Медикаментозный способ позволяет выводить камни при помощи специальных препаратов.
Медикаментозный способ позволяет выводить камни при помощи специальных препаратов.






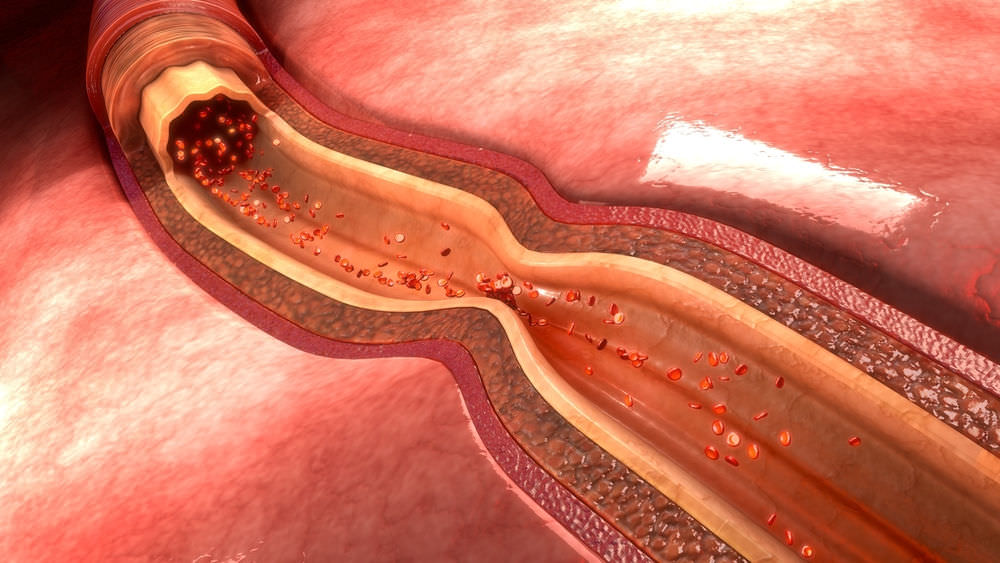

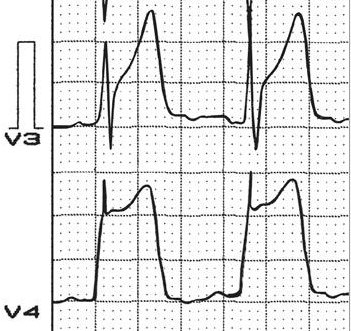

 Если существует подозрение на вариантную стенокардию, больной должен быть госпитализирован. Лечение преследует цель устранить ангиоспазм и ишемию миокарда, свести к минимуму появления аритмии, исключить вероятность острого инфаркта и внезапной смерти.
Если существует подозрение на вариантную стенокардию, больной должен быть госпитализирован. Лечение преследует цель устранить ангиоспазм и ишемию миокарда, свести к минимуму появления аритмии, исключить вероятность острого инфаркта и внезапной смерти.
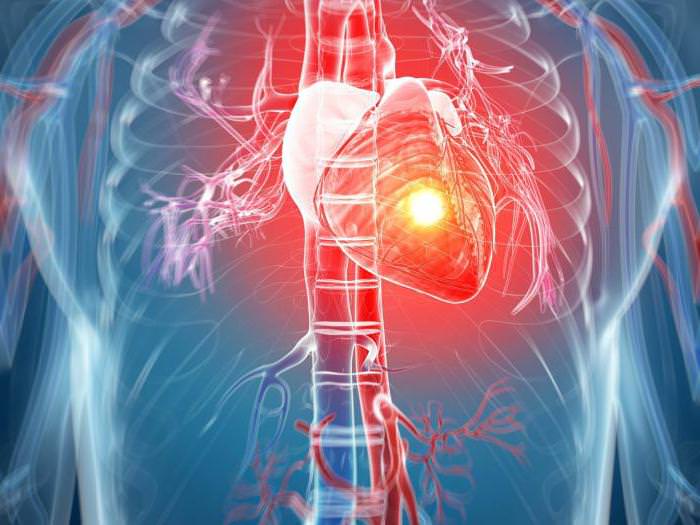



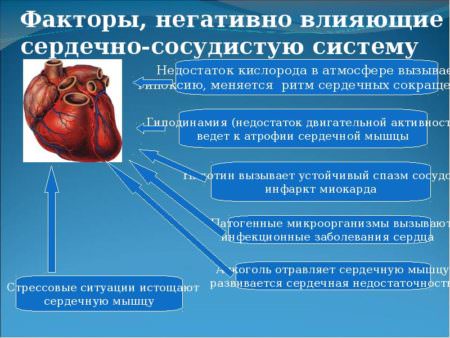 Факторы, негативно влияющие на работу сердца
Факторы, негативно влияющие на работу сердца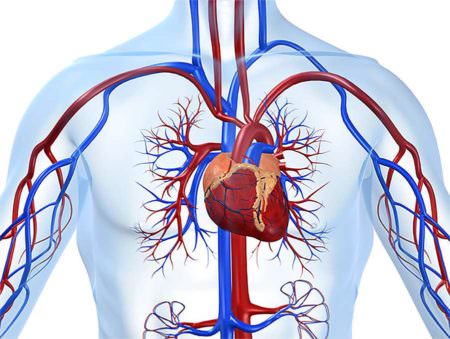 Работа сердца зависит от множества факторов
Работа сердца зависит от множества факторов

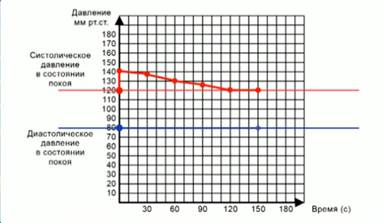
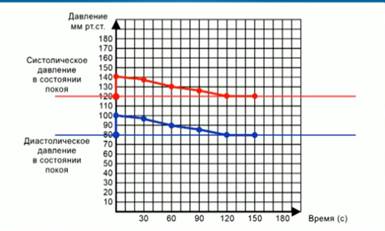





 Бесспорная практическая ценность шкалы заключается в том, что ее можно использовать в диагностике заболеваний у детей старше двух лет и, конечно взрослых всех возрастов.
Бесспорная практическая ценность шкалы заключается в том, что ее можно использовать в диагностике заболеваний у детей старше двух лет и, конечно взрослых всех возрастов.







 Воздушные кругляшки с четкими и ровными границами всегда напоминают о недостатке пищевых волокон в рационе. Такие шарики появляются как результат нарушения функции всасывания в системе пищеварения и обладают способностью выходить из ануса легко.
Воздушные кругляшки с четкими и ровными границами всегда напоминают о недостатке пищевых волокон в рационе. Такие шарики появляются как результат нарушения функции всасывания в системе пищеварения и обладают способностью выходить из ануса легко.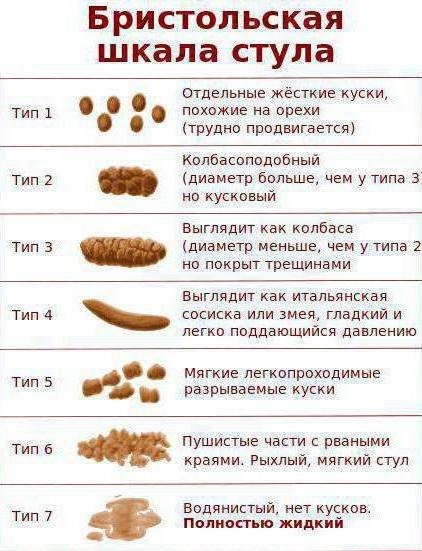


 Стоит отметить, что данную шкалу в полной мере можно применять для внешней оценки стула взрослых людей и детей старше 1,5–2 лет. У маленького ребенка критерии немного другие. Например, полужидкий стул у грудничка относится к норме и не должен вызывать беспокойство у родителей. Насторожиться стоит, если кашицеобразные испражнения младенца на грудном вскармливании аномально зловонно пахнут, а в подгузнике заметны примеси густой слизи или желеобразные вкрапления. Формирование такого стула характерно для врожденных генетических патологий системы пищеварения и метаболических нарушений.
Стоит отметить, что данную шкалу в полной мере можно применять для внешней оценки стула взрослых людей и детей старше 1,5–2 лет. У маленького ребенка критерии немного другие. Например, полужидкий стул у грудничка относится к норме и не должен вызывать беспокойство у родителей. Насторожиться стоит, если кашицеобразные испражнения младенца на грудном вскармливании аномально зловонно пахнут, а в подгузнике заметны примеси густой слизи или желеобразные вкрапления. Формирование такого стула характерно для врожденных генетических патологий системы пищеварения и метаболических нарушений.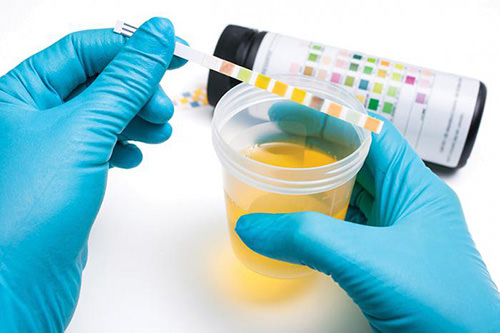

 Общий анализ необходим для обнаружения заболеваний в начальной стадии до появления первых симптомов
Общий анализ необходим для обнаружения заболеваний в начальной стадии до появления первых симптомов




 При попадании в организм патогенного возбудителя активируется иммунитет. За уничтожение бактерий отвечают нейтрофилы, при попадании вируса лимфоциты определяют зараженные клетки и уничтожают их. Поэтому при вирусных патологиях диагностируют лимфоцитоз. Подобное явление сохраняется во время течения заболевания и после него.
При попадании в организм патогенного возбудителя активируется иммунитет. За уничтожение бактерий отвечают нейтрофилы, при попадании вируса лимфоциты определяют зараженные клетки и уничтожают их. Поэтому при вирусных патологиях диагностируют лимфоцитоз. Подобное явление сохраняется во время течения заболевания и после него. Лимфоциты также понижаются при ВИЧ. Данное заболевание негативно влияет на красный костный мозг и вызывает гибель многочисленных лимфоцитов.
Лимфоциты также понижаются при ВИЧ. Данное заболевание негативно влияет на красный костный мозг и вызывает гибель многочисленных лимфоцитов. Если, наоборот, уровень лимфоцитов снижается, тогда развивается лимфоления. Ее появление могут спровоцировать гнойные поражения. Этому легко найти объяснение. Лимфоциты находят в организме проблемный участок и собираются все там, чтобы как можно эффективнее противостоять инфекции. Лимфоления наблюдается при циррозе печени, отравлении наркотиками или низкокачественными алкогольными напитками, а также при онкологических заболеваниях.
Если, наоборот, уровень лимфоцитов снижается, тогда развивается лимфоления. Ее появление могут спровоцировать гнойные поражения. Этому легко найти объяснение. Лимфоциты находят в организме проблемный участок и собираются все там, чтобы как можно эффективнее противостоять инфекции. Лимфоления наблюдается при циррозе печени, отравлении наркотиками или низкокачественными алкогольными напитками, а также при онкологических заболеваниях.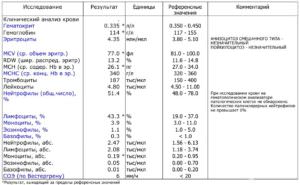
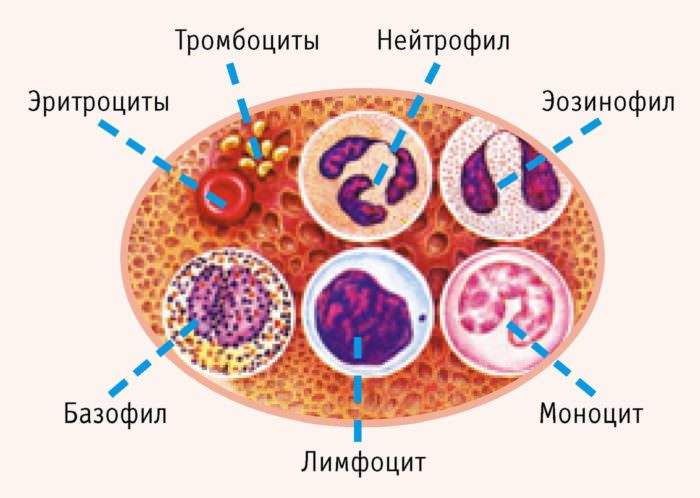
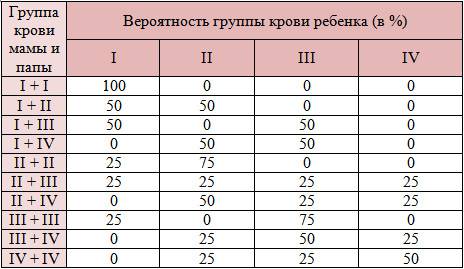
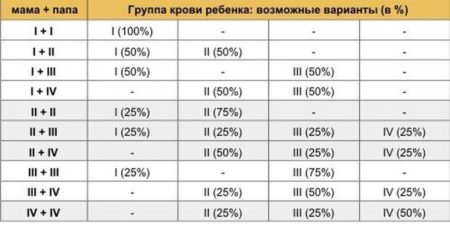 Таблица вероятности наследования
Таблица вероятности наследования

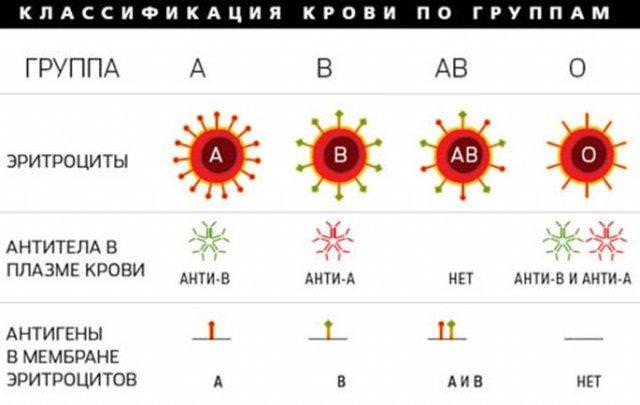
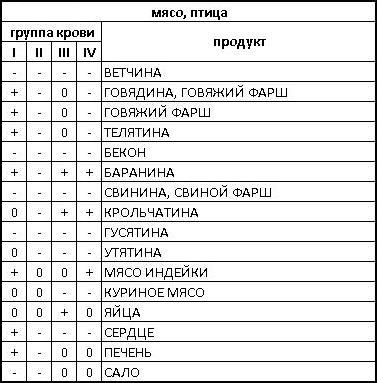
 Законы Менделя утверждают, что родители с первой группой крови, будут производить детей, без антигенов А- и В- типа
Законы Менделя утверждают, что родители с первой группой крови, будут производить детей, без антигенов А- и В- типа
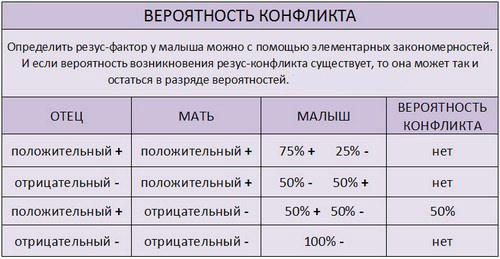



 Стремление достичь наилучших результатов
Стремление достичь наилучших результатов