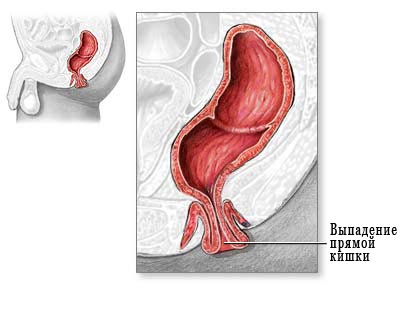
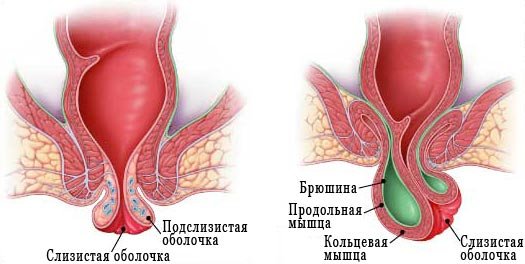
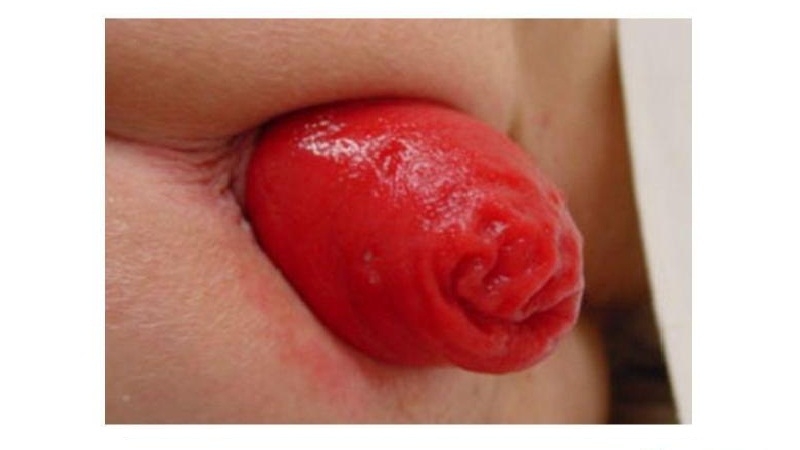
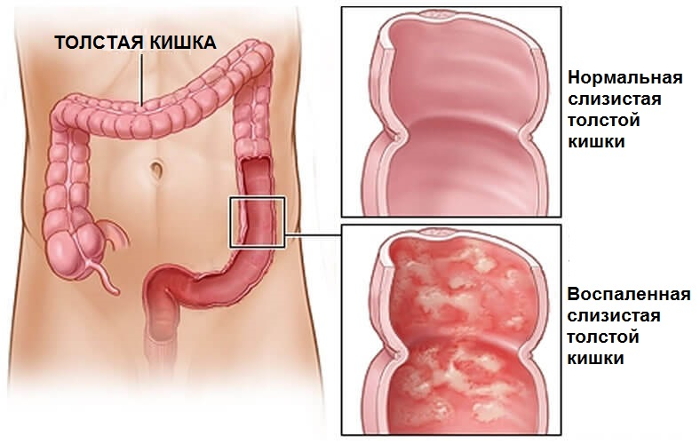
Дегидратация организма
Обезвоживание организма: симптомы обезвоживания у ребенка и у взрослого, лечение


Обезвоживание или дегидратация – это дефицит жидкости в организме. Данное состояние оказывает выраженное негативное влияние на работу всех органов и систем. Непосредственной причиной обезвоживания является ситуация, когда организм получает воды меньше, чем теряет.
Оглавление: Причины обезвоживания Симптомы обезвоживания Последствия обезвоживания Что может сделать при обезвоживании сам пострадавший? Что могут сделать окружающие для лечения обезвоживания? Профилактика обезвоживания
Причины обезвоживания
К наиболее частым причинам развития дегидратации относятся:
- чрезмерно интенсивное потоотделение;
- тепловой удар;
- обильный диурез (повышенное отделение мочи, например, на фоне приема диуретиков);
- сахарный и несахарный диабет;
- болезнь Аддисона;
- острая диарея;
- сильная рвота;
- малое потребление жидкости (возможно на фоне выраженной тошноты или потери аппетита).
Обратите внимание: обезвоживание и температура тела часто взаимосвязаны. При гипертермии на фоне ряда заболеваний потеря воды организмом несколько возрастает.
Симптомы обезвоживания
Дегидратация в норме стимулирует центр жажды в головном мозге, поэтому человек начинает больше пить.
Обратите внимание: важным признаком обезвоживания у взрослых является быстрая утомляемость.
Если необходимое количество жидкости не поступает, то наступает более тяжелая степень обезвоживания. При этом сокращается диурез и снижается уровень потоотделения. Чтобы частично компенсировать нехватку воды в крови, организм «забирает» воду из клеток.
На следующей стадии клетки «сморщиваются», а их функциональная активность нарушается. Наиболее чувствительными к дегидратации являются клетки головного мозга, поэтому одним из важнейших признаков серьезного обезвоживания является спутанность сознания.
Не исключено также развитие комы.
Важные признаки обезвоживания:
- чувство жажды;
- сухость во рту;
- уменьшение потоотделения;
- снижение объема отхождения мочи;
- изменение цвета мочи (до темно-желтого);
- появление темных кругов под глазами;
- головокружение;
- головная боль;
- общая слабость;
- снижение тургора кожи (недостаточная эластичность);
- нарушения сознания;
- снижение артериального давления (ортостатическая гипотензия);
- потеря веса (не всегда);
- повышение температуры тела (более характерно для обезвоживания у детей).
Важно: обезвоживание у детей всегда проявляется снижением активности малыша.
Дефицит воды требует своевременной и адекватной компенсации. При нехватке жидкости в крови человека значительно возрастает уровень натрия, что отрицательно сказывается на работе организма.
Последствия обезвоживания
Обезвоживание, особенно обусловленное сильной рвотой и (или) диареей, приводит к тому, что с водой теряются важные электролиты. Их нехватка становится причиной нарушения перемещения воды из внутриклеточного пространства в кровяное русло. Как следствие, объем воды в кровотоке снижается еще больше.
При критической потере жидкости (а также потере ионов калия и натрия), АД падает до опасных цифр. Наиболее тяжелым осложнением в данном случае является шок и параллельное повреждение клеток центральной нервной системы, печени и почек.
Признаками развития шокового состояния являются:
- сонливость;
- учащенный пульс слабого наполнения;
- бледность кожных покровов;
- частое дыхание;
- холодный липкий пот;
- потеря сознания.
Частое обезвоживание в ряде случаев может стать причиной появления иммунодефицитных состояний, а также спровоцировать развитие неврологических патологий (рассеянного склероза и болезнь Альцгеймера), системных аутоиммунных патологий (волчанка, астмы и даже злокачественных опухолей).
Что может сделать при обезвоживании сам пострадавший?
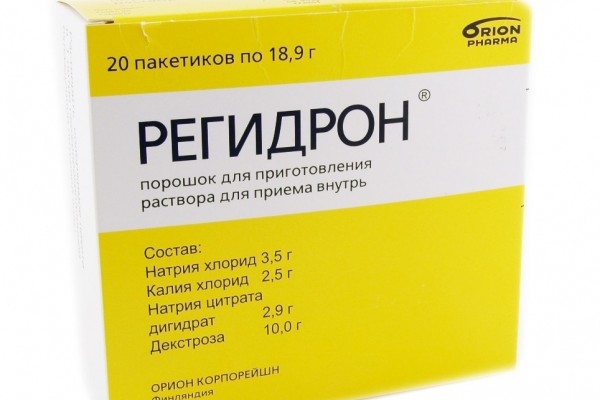
В первую очередь нужно пить как можно больше жидкости. Лучше, если это будет чистая вода или специальные аптечные растворы для регидратации. Восстановить нормальный уровень электролитов поможет, в частности, препарат Регидрон.
Нельзя потреблять алкогольсодержащие напитки (например, пиво). Их мочегонные свойства только усугубят обезвоживание.
Что могут сделать окружающие для лечения обезвоживания?
Если признаки обезвоживания появились у грудничка или ребенка младше 10 лет, нужно срочно вызвать бригаду «скорой помощи». Для восполнения недостатка жидкости могут потребоваться внутривенные вливания препаратов.
Если у взрослого человека отмечается резкое снижение артериального давления и имеет место нарушения сознания, также нужно вызвать «неотложку», поскольку пациенты нужно провести комплекс противошоковых мероприятий. Тяжелая дегидратация всегда требует внутривенного восполнения недостатка жидкости и электролитов.
Профилактика обезвоживания
Организм человека в среднем на 70% состоит из воды. Поэтому нехватка этого жизненно важного соединения и растворенных в нем электролитов быстро нарушает функциональную активность целого ряда органов и систем.
Дегидратация – это одно из патологических состояний, которые гораздо проще предотвратить, чем впоследствии ликвидировать.
Нужно в течение дня соблюдать питьевой режим, т. е. потреблять определенное количество жидкости вне зависимости от физической активности, окружающей температуры и общего самочувствия.
Важно: для взрослого человека норма потребления воды при высокой температуре окружающей среды и на фоне физической активности составляет 1 литр в час!
Особенно важно следить за тем, чтобы адекватное количество воды потреблял ребенок. К группе риска по обезвоживанию относятся груднички (особенно если развивается понос и рвота).
Симптомы обезвоживания у детей до года
Обратите внимание: в жаркую погоду активный ребенок должен выпивать не менее 150 мл воды в полчаса.
Также нужно внимательно следить за питьевым режимом родственников пожилого и старческого возраста – у них дегидратация может развиться очень быстро в силу возрастных особенностей организма.
При острых заболеваниях, особенно связанных с повышением температуры тела, жидкости нужно пить в 1,5-2 раза больше обычного.
Более подробную информацию о симптомах, методах профилактики и лечения обезвоживания вы получите, посмотрев видео-обзор:
Викторова Юлия, медицинский обозреватель
Обезвоживание: симптомы и лечение

Категория: Прочие заболевания и состоянияПросмотров: 40883
Обезвоживание – процесс, появляющийся из-за большой потери организмом жидкости, объем которой в несколько раз преобладает над объёмом, который потребляет человек. Вследствие этого происходит расстройство нормальной работоспособности организма.
Зачастую проявляется жаром, рвотой, диареей и повышенным потоотделением. Наступает чаще всего в жаркое время года или при выполнении тяжёлых физических нагрузок при не слишком большом приёме жидкости.
Такому расстройству подвержен каждый человек, вне зависимости от пола и возраста, но по статистике наиболее часто предрасположены дети, лица пожилой возрастной группы, и люди, страдающие от хронического протекания того или иного заболевания.
Поскольку при обезвоживании сгущается кровь, резкое восполнение утраченной жидкости может привести к образованию отёков или стать причиной летального исхода.
Организм человека в большей степени состоит из воды, её он употребляет на протяжении всей жизни и готовит на ней еду.
Жидкость является хорошим помощником в ликвидации отработанных продуктов жизнедеятельности, участвует в дыхательной функции. Без употребления воды человек не сможет прожить более десяти дней.
Как правило, обезвоживание начальной и средней тяжести легко устранить, нужно лишь больше принимать жидкости. Сильная дегидратация более опасна, поэтому необходимо как можно скорее обратиться за помощью к специалистам или доставить пострадавшего в медицинское учреждение для немедленного лечения.
Особенно опасна дегидратация для новорождённых и детей менее трёх лет, именно поэтому родители часто задаются вопросом, как определить обезвоживание. Для этого достаточно лишь следить за цветом урины и общим состояние ребёнка — в таких случаях его будет довольно трудно разбудить, во время плача не будет слез, малыш будет постоянно беспокоен.
При первых признаках дегидратации у детей нужно немедленно вызывать врачей и начинать правильное лечение.
Этиология
Обезвоживание организма проявляется тогда, когда человек теряет много жидкости на протяжении дня, но не восполняет утраченную влагу.
При протекании такого расстройства организм на самом деле высыхает — очень часто это можно наблюдать при прогрессировании патологий с хроническим течением и из-за большой загруженности, когда человек не может прервать свою работу для того, чтобы попить.
Нередко возникает при длительных туристических походах — в таких случаях очень часто бывает, что группа людей не может добраться до источника воды, а запасов жидкости им недостаточно. Таким образом, в группу риска входят:
- новорождённые или грудные дети – очень часто подвергаются обезвоживанию из-за недостаточной массы тела;
- люди пожилого возраста – чем старше человек, тем меньше способность организма удерживать воду. Кроме этого, в силу возраста, люди едят и пьют меньше чем молодые, а в некоторых случаях и вовсе забывают это делать. Такие факторы осложняются ещё и тем, что у людей старшей возрастной группы наблюдается несколько хронических заболеваний. Иногда обезвоживание можно связать с прекращением менструации, сахарным диабетом и приёмом большого количества медикаментов;
- протекание в организме хронических патологий, среди которых: сахарный диабет, почечная недостаточность, ангина (эти болезни отягощаются высокой температурой тела, которая ещё больше способствует появлению обезвоживания);
- люди, страдающие алкогольной зависимостью;
- профессиональные спортсмены – сильные физические нагрузки могут привести к обезвоживанию не только в жаркие периоды года, но и в холодные. Особенно высокому риску подвергаются люди, участвующие в марафонах;
- люди, живущие или работающие на больших высотах (более двух с половиной тысяч метров над уровнем моря);
- личности, которые вынуждены работать под открытым небом в жаркую и влажную погоду. При этом высока вероятность не только обезвоживания, но и теплового удара, что может стать причиной появления осложнений.
Помимо этого, к данному расстройству могут привести внутренние процессы организма:
- сильная диарея и рвота – понос сам по себе вынуждает организм отдавать больше воды, а если данный процесс сопровождается рвотой это вдвойне опасно для человека, так как он теряет в два раза больше жидкости, питательных веществ и минералов. Зачастую этому подвергаются новорождённые и дети младшего возраста;
- высокая температура тела – чем выше температура, тем больше теряет человек жидкости;
- высокое потоотделение – при интенсивной физической деятельности и не пополнении запасов воды развивается обезвоживание. Но такое нарушение может наблюдаться не только в жаркую и влажную погоду, оно может развиться и в холодное время года. К данному расстройству склонны дети старше десяти лет и подростки. Это обуславливается тем, что они сами не могут понять и обнаружить первые признаки дегидратации;
- учащённое испускание мочи. К этому может привести сахарный диабет, некоторые лекарственные препараты или чрезмерное употребление спиртных напитков.
Разновидности
В медицинской сфере существует классификация недуга по степени его протекания, поэтому обезвоживание может быть:
- лёгким – когда теряется до двух литров жидкости;
- средней тяжести – потеря не более четырёх литров;
- тяжёлое – свыше четырёх литров;
- осложнённое – лишение более десяти литров воды, что несёт угрозу жизни человека.
По влиянию на солевой баланс, обезвоживание организма делится на:
- изотоническое – баланс находится в пределах нормы;
- гипертоническое – концентрация повышена;
- гипотоническое – уровень солевого баланса понижен.
Симптомы
Тест для определения степени обезвоживания организма
В зависимости от степени протекаемого расстройства и возрастной группы, будут отличаться признаки обезвоживания. Для начальных степеней будут характерны:
- жажда и сухость в ротовой полости;
- повышенная усталость;
- постоянная сонливость;
- нарушения в испускании мочи. Если дети старшего возраста, подростки и взрослые на протяжении восьми часов не выделяют урину, необходимо восполнить запасы жидкости и обратиться за консультацией к специалисту;
- головные боли;
- трудности выведения каловых масс;
- сухость кожных покровов.
Симптомами обезвоживания на тяжёлых стадиях являются:
- сильная потребность в воде;
- появление раздражительности у взрослых, а у детей отмечается спутанность сознания;
- возрастание частоты сердцебиения;
- отсутствие пота и мочи;
- потеря эластичности кожных покровов;
- частое дыхание.
Признаки обезвоживания у ребёнка будут выражаться:
- сухостью слизистых оболочек;
- отсутствием слез при плаче;
- постоянной сонливостью и суетливостью;
- перепадами настроения;
- изменением окраса мочи. При этом выделения сопровождаются неприятным запахом;
- продолжительными интервалами между испусканиями урины — у грудных малышей составляет три часа, а у детей до трёх лет – шесть;
- западанием родничка;
- потерей сознания – но только в очень тяжёлых случаях.
Симптомы обезвоживания у ребёнка
Сильная жажда не всегда свидетельствует об обезвоживании организма. В случаях с маленькими детьми и людьми пожилого возраста, отличительным признаком будет изменение прозрачности и окраса мочи — чем она темнее, тем сильнее стадия дегидратации и возрастает опасность для жизни человека.
Если выражается хотя бы один из признаков обезвоживания у грудничка или ребёнка до трёх лет, родителям необходимо незамедлительно обратиться за помощью.
Осложнения
В случаях несвоевременного обращения к врачу или поздно начатого лечения, дегидратация вызывает ряд осложнений, среди которых:
- тепловая травма или опасный для жизни тепловой удар – возникают на фоне интенсивных нагрузок, сильного выделения пота и отсутствия поглощения какой-либо жидкости;
- отёчность головного мозга – выражается из-за приёма большого количества воды после продолжительного обезвоживания. В таком случае организм человека не успеет перестроиться и закачает достаточно много жидкости в клетки, из-за чего они могут лопнуть;
- приступы сильных судорог – появляется по причине дисбаланса электролитов;
- шоковое состояние от пониженного давления и недостаточности кислорода в организме. Является одним из самых опасных последствий обезвоживания;
- почечная недостаточность и прекращение выполнения функции фильтрации;
- коматозное состояние;
- летальный исход.
Диагностика
Как только были обнаружены первые симптомы обезвоживания, необходимо вызвать скорую помощь.
В то время пока кто-то из родственников или тех людей, которые оказались рядом с пострадавшим, ждут приезда врачей, им необходимо подготовить полную информацию о том, в какое время были выявлены признаки обезвоживания и какими именно они были.
Вне зависимости от того, кто пострадал — взрослый или маленький ребёнок, нужно давать больному жидкость, лучше всего, если это будет очищенная вода, но обязательно тёплая, ни в коем случае нельзя давать человеку пить соки, компоты или морсы.
Первая помощь при обезвоживании
Для врача не составит сложности диагностировать заболевание, потому что данное расстройство имеет свои характерные признаки для каждой возрастной категории — особенно ярко проявляются они у детей.
Для определения степени расстройства врач назначает дополнительные анализы, среди которых:
- общий анализ мочи – позволяет обнаружить обезвоживание и его стадию;
- анализ крови – проводится для проверки содержания электролитов в кровяном русле.
В случаях, когда после этих мероприятий не удалось с точностью определить недуг, назначается обследование на сахарный диабет и инструментальная диагностика таких органов, как печень и почки.
После подтверждения диагноза врач приписывает лечение, которое будет отличаться для детей и взрослых.
Лечение
Лечение детей и грудничков состоит из приёма лечебного раствора, в который входит – калий, натрий и другие питательные вещества. Пропорции рассчитываются для каждого маленького пациента индивидуально.
Данный раствор необходимо давать небольшими порциями и тёплым. Продолжительность приёма зависит от изменения цвета мочи. Если произошло так, что ребёнку стало плохо, необходимо подождать около часа, а затем повторить процесс.
При этом можно продолжать кормить ребёнка грудью.
Детям постарше через несколько часов после употребления раствора можно давать продукты, обогащённые углеводами. Такие методы лечения проводятся при лёгкой степени расстройства в домашних условиях. Если степень обезвоживания умеренная, лечение проводится в клинических условиях.
Основывается терапия на назначении того же раствора, только не перорально, а в виде инъекций. После этого малыша отправляют домой, но на следующий день необходимо показаться врачу снова. При тяжёлых стадиях лечение ребёнка проводится только в стационаре, и помимо раствора, доктор может предписать антибиотики и лекарственные препараты против рвоты и диареи.
После выписки из больницы необходимо несколько дней вызывать врача на дом для проведения осмотра.
Лечение дегидратации у взрослых на начальных стадиях производится самостоятельно, но по рекомендации специалиста. Зачастую необходимо просто увеличить употребление жидкости и не забывать её вовремя принимать.
Но необходимо пить только воду, желательно комнатной температуры, воздержаться от кофе, чая и сладких газированных напитков. При тяжёлых стадиях нужно принимать в пищу продукты богатые углеводами.
На протяжении всего лечения больной должен постоянно наблюдаться у врачей.
Профилактика
Для того чтобы предотвратить обезвоживание необходимо:
- принимать достаточное количество жидкости при первых ощущениях сухости во рту;
- ограничить употребление газированных напитков, в частности пива;
- во время любых заболеваний пить много тёплой воды, для того чтобы избежать нарушения концентрации электролитов;
- перед выполнением физических нагрузок выпивать несколько чашек воды, но никак не соков. Не стоит забывать во время тренировок или работы восполнять недостаток жидкости в организме;
- при первых же признаках обезвоживания у ребёнка немедленно вызывать врачей.
Заболевания со схожими симптомами:
Кетоацидоз (совпадающих симптомов: 7 из 20)
Кетоацидоз – опасное осложнение сахарного диабета, которое без адекватного и своевременного лечения может привести к диабетической коме или даже к летальному исходу.
Состояние начинает прогрессировать в том случае, если организм человека не может в полной мере использовать глюкозу как источник энергии, так как в нём не хватает гормона инсулина.
В таком случае активизируется компенсаторный механизм, и организм начинает использовать в качестве источника энергии, поступающие жиры.
…Норовирус (совпадающих симптомов: 7 из 20)
Норовирус – это болезнетворная бактерия, которая выступает в качестве провокатора кишечной инфекции, которая в медицинской сфере известна под названием кишечный грипп. Такое заболевание диагностируется в независимости от половой и возрастной принадлежности.
…Отравление мышьяком (совпадающих симптомов: 7 из 20)
Отравление мышьяком — развитие патологического процесса, который спровоцирован попаданием в организм токсического вещества. Подобное состояние человека сопровождается ярко выраженной симптоматикой и при отсутствии специфического лечения может привести к развитию серьезных осложнений.
…Гипонатриемия (совпадающих симптомов: 6 из 20)
Гипонатриемия — наиболее распространенная форма нарушения водно-электролитного баланса, когда происходит критическое cнижение концентрации натрия в сыворотке крови. При отсутствии своевременной помощи не исключается вероятность развития летального исхода.
…Сотрясение головного мозга (совпадающих симптомов: 5 из 20)
Сотрясение головного мозга – это патологическое состояние, возникающее на фоне получения той или иной по специфике травмы головы. Сотрясение мозга, симптомы которого ни в коей мере не связаны с сосудистыми патологиями, сопровождается внезапным нарушением функций мозга. Что примечательно, при получении травмы сотрясение головного мозга диагностируется порядка в 80% случаев.
…
Обезвоживание организма (дегидратация): причины, симптомы у взрослых, у детей, как бороться с недостатком жидкости в нашем организме

Доля воды составляет как минимум две трети среди жидкостей, циркулирующих в организме. Она помогает функционировать органам пищеварения, способствует детоксикации, выводя вредные вещества через кожу, при посредничестве выделительной системы, служит смазкой для суставов, не дает пересыхать слизистой.
Уменьшение количества жидкости в организме сразу заметно. Сигнал о том, что пришло время пополнить запасы воды, поступает, когда ее уровень падает на 1-2% — возникает жажда.
Причины
Под обезвоживанием организма (дегидратацией) понимается недостаточное содержание в нем жидкости и важных солей, что негативно влияет на функционирование органов. Организм здорового человека на 60% состоит из воды, потеря и нарушение водно-солевого баланса способно вызвать кучу проблем с функциональностью всего человеческого организма.
Провоцирует обезвоживание:
- диарея – препятствует поглощению воды в желудочно-кишечном тракте, в том числе из продуктов, которые ее содержат;
- рвота, вызванная отравлением пищей или алкоголем;
- интенсивное потоотделение – следствие физической нагрузки или возникающее при простудных заболеваниях;
- диабет – некоторые группы лекарств для нормализации уровня инсулина действуют как диауретики;
- частое мочеиспускание – может быть как особенностью организма, так и следствием заболевания, приема антигистаминных препаратов, лекарств от гипертонии, антипсихотических средств.
Хотя с проблемой обезвоживания может столкнуться каждый, но для определенных групп людей риск повышается. Например, чаще подвергаются обезвоживанию спортсмены — марафонцы, участники триатлона или велогонок, баскетболисты. В группе риска – альпинисты, которые во время восхождений теряют много жидкости с потом и дыханием приводящая к дегидратации.
Пожилые люди подвержены обезвоживанию из-за того, что с возрастом ощущение жажды ослабевает, человек может просто не понять, что хочет пить (или забыть, если есть нейродегенеративные нарушения).
Симптомы
Распознать обезвоживание организма можно по признакам:
- интенсивной жажды;
- сильной потливости;
- сухости во рту;
- сонливости, не характерной ранее усталости, головокружению;
- скудному количеству мочи, запору;
- сухой, холодной коже;
- мышечным спазмам.
При тяжелом обезвоживании симптомы у взрослых сопровождается:
- спутанностью сознания;
- падением давления;
- учащается сердцебиение, дыхание;
- начинает лихорадить;
- мочеиспускание почти прекращается;
- возможна потеря сознания.
Хроническое обезвоживание чревато:
- повреждением печени;
- суставов;
- мышц;
- образованием камней в почках.
Крайне опасно обезвоживание для ребенка. Необходимо следить за симптомами у детей:
- впавший родничок;
- пересыхание кожи, слизистых;
- скудное слезотечение;
- сонливость;
- почти сухие подгузники (скудные выделения);
- учащенное дыхание.
Последствия
Из-за нехватки воды и болезни дегидратации (эксикоза) возникает 95% нейродегенеративных и сосудистых заболеваний, вот самые распространенные:
Нехватка воды провоцирует гибель нервных клеток. Центральный отдел нервной системы (орган мышления) не может адекватно работать без воды. В целом, человеческий мозг весит примерно от 1.
5 до 2 килограммов, при общем весе 50 килограмм орган мышления забирает 25% жидкостей поступающий в организм. Центральный отдел нервной системы выполняет каждый день сложнейшую работу, это орган должен постоянно ощущается.
При нехватке воды клетки в мозгу отмирают и влекут за собой нейродегенеративные заболевания.
Как избежать обезвоживания
Лечение в домашних условиях дегидратации проста, и заключаются она в употребление питьевой воды. Поскольку это состояние представляет опасность для жизни, пополнять организм чистой водой необходимо сразу после потери жидкости. Бутылка воды (особенно в летний период) должна постоянно быть под рукой — и не только у тех, кто занимается спортом.
Одним из признаков того, что пора восстановить водный баланс, является темная, мутная моча (такой цвет свидетельствует о том, что почки удерживают жидкость). С пополнением запаса воды урина приобретает нормальный светло-желтый оттенок.
Вода должна быть свежей, чистой. Опасности подвергаются водители, которые оставляют бутылки с водой (как правило, большой вместимости) в автомобиле. В жару пластиковая тара выделяет канцерогенные вещества. Такая жидкость не только не принесет пользы организму, но и способна навредить.
Какие напитки нежелательны
Не пытайтесь избавиться от обезвоживания с помощью спортивных напитков. Пусть реклама и утверждает, что они помогают поддерживать баланс электролитов, но на самом деле ингредиенты, из которых они состоят, только вредят здоровью.
Не годятся для восполнения запасов жидкости и пакетированные соки, газированные напитки, бутылочный чай, квас. Не спасает и отметка об отсутствии сахара в их составе – заменители еще более вредны для здоровья, чем натуральный сахар.
Можно использовать родниковую воду, артезианскую, но желательно провести ее химический анализ. Кроме того, что вода может содержать различные минералы, в слишком большом количестве не нужные организму, не исключено проникновение в источники вредных примесей из-за плохой экологической обстановки.
Дистиллированную воду можно употреблять лишь в периоды голодания. Это чистая, но «мертвая» жидкость, использовать ее постоянно нельзя. Нормальный диапазон рН для воды составляет 6,5 – 7,5 единиц.
При хранении воды избегайте пластиковой посуды (в ней много опасных для организма веществ – бисфенолов, фталатов), ее отлично заменят стеклянные бутылки, глиняные кувшины.
Если хочется разнообразия, можно приготовить органический сок – овощной, фруктовый. При употреблении фруктового сока нужно соблюдать осторожность — он слишком калориен. Лучшие натуральные напитки – из листовых овощей (сельдерея, шпината), огурца, моркови, яблок.
Можно употреблять кокосовую воду (это хороший заменитель коммерческих спортивных напитков). В ней есть и аминокислоты, и антиоксиданты, благодаря чему напиток обладает противовоспалительными свойствами.
Единственное предостережение – в таком напитке тоже довольно много сахара, поэтому нельзя употреблять его в больших количествах.
Идеальна кокосовая вода после кардиотренировок, она позволяет пополнить запасы жидкости и минералов.
В заключении
Прислушивайтесь к организму — при возникновении жажды, сухости во рту или появлении других симптомов обезвоживания срочно восстанавливайте баланс жидкости. Критическое состояние может развиться очень быстро (особенно при высокой температуре и сухом воздухе).
Если появилась рвота, лихорадка, диарея, трудности с глотанием (даже жидкость не удается «протолкнуть» в пищевод), необходимо поскорее обратиться за врачебной помощью.
Что делать при обезвоживании организма?

Организм каждого из нас состоит из жидкости приблизительно на 80%. Кровь, большинство органов, спинной и головной мозг, глаза, да и каждая клеточка организма в большинстве своем состоят из воды, поэтому недостаток этой жизненно важной жидкости неизбежно приводит к разладам в работе всех процессов в организме.
Что такое обезвоживание организма? Дегидратацией или обезвоживанием называют такое нездоровое состояние организма, в результате которого в человеческом теле происходит большая потеря жидкости, которая не восполняется необходимым количеством воды.
К сожалению, абсолютно никто не застрахован от дегидратации, однако в группу высокого риска входят пожилые люди, дети, и пациенты с какими-либо хроническими заболеваниями.
Эта статья поможет разобраться, почему может происходить обезвоживание, как оно проявляется, к чему приводит, и, самое главное, как производить наилучшее лечение в домашних условиях обезвоживания организма.
Причины
Почему происходит обезвоживание? Потеря жидкости может происходить в результате действия различных факторов:
- сильно повышенная температура тела;
- преизбыток сахара;
- интоксикация в результате отравления химикатами;
- при кишечной инфекции с острой формой рвоты;
- при диарее;
- кровопотеря из-за травм, ранений или женских заболеваний;
- тепловой или солнечный удар;
- обильное потоотделение (связанное с интенсивными тренировками, повышенными физическими нагрузками или жаркой погодой);
- недостаток питания или питья;
- увеличенное образование мочи (полиурия);
- злоупотребление алкоголем (утренняя головная боль и есть симптомом обезвоживания организма);
- ожоги.
Напитки, вызывающие обезвоживание
Некоторые врачи рассматривают воду только как среду, растворяющую и транспортирующую различные вещества, и думают, что для восполнения запасов этой жидкости подходят любые напитки.
Поэтому на простой вопрос, какую воду полезнее употреблять, врачи отвечают: любую, и как можно больше. Однако это вовсе не так.
Кофе, чай, газированные напитки, алкогольные напитки, пиво, содержат в себе не только воду, но и другие компоненты, обезвоживающие организм. Научно доказано, что при их потреблении человеческий организм не приобретает воду, а теряет ее.
Следовательно, при регулярном потреблении этих напитков, совершенно незаметно наш организм приходит к состоянию дегидратации.
Приведем простой пример. Большинство из нас лечат простуду или лихорадку лечебным горячим чаем, однако в реальности этот напиток больше способствует потере жидкости в организме. Это происходит в результате потения.
Обезвоживание в результате употребления медикаментов
Для того, чтобы организм усвоил любой медицинский препарат (химическое вещество), необходимо потратить определенное количество воды, а это приводит к ещё большему обезвоживанию.
Помимо этого, в настоящее время можно проследить неутешительную тенденцию – приблизительно 90% медикаментов назначается и применяется без разумных обоснований (человек борется не с причиной заболевания, а с его следствием), что ещё больше ухудшает состояние здоровья человека.
Степени и виды обезвоживания
Степени дегидратации:
- легкое (потеряно 5-6% воды или 1-2 л);
- среднее (потеряно 6-10% или 2-4 л воды);
- тяжелое (потеряно 10% или более 4 л воды);
- острое обезвоживание (потеряно более 10 л воды) – такая степень дегидратации может закончиться летальным исходом.
Виды обезвоживания:
- изотоническое (состав соли в крови нормальный);
- гипертоническое (повышенный уровень солей крови);
- гипотоническая (пониженный уровень солей крови).
Признаки обезвоживания организма
Как проявляется дегидратация? Симптомы этого заболевания можно различить, учитывая степень тяжести его проявлений.
Таким образом, симптомами обезвоживания являются:
- сухость во рту;
- жажда;
- редкое мочеиспускание;
- головные боли;
- спутанность сознания, не исключается развитие комы;
- усталость;
- мышечные спазмы;
- головокружение;
- запоры;
- общая слабость;
- сухость, покраснение кожи с потерей ее упругости;
- учащенное дыхание;
- запавшие глаза;
- низкое кровяное давление;
- учащенное сердцебиение;
- замедление движений тела;
- предобморочное состояние, потеря сознания;
- отсутствие здорового аппетита;
- появление темных кругов под глазами;
- сонливость;
- учащение пульса;
- рвота, тошнота;
- повышенная температура тела;
- желудочно-кишечные расстройства;
- покалывание в конечностях;
- отдышка;
- повышение вязкости крови, уменьшение ее объема;
- сухие глаза;
- отсутствие слюновыделения;
- синюшность кожи;
- мышечные спазмы;
- распухание языка;
- неразборчивая речь;
- неспособность глотать;
- притупление зрения и слуха.
Усталость без явной причины. Вода – это главный источник энергии в организме. Пища не несет никакой ценности, пока все содержащиеся в ней питательные вещества не вступят в реакцию гидролиза.
Вспыльчивость, раздражительность. Раздражительность – это некий маневр, попытка мозга не производить работу, которая требует больших энергозатрат. Интересно, что если раздражительный человек выпьет пару стаканов воды, он гораздо быстрее успокоится.
Страхи, тревога. С помощью чувства тревоги мозг дает сигнал о сильном недостатке воды.
Уныние, подавленность. Обезвоживание приводит к быстрому истощению запаса аминокислот, а это, в свою очередь, может быть причиной не просто плохого настроения, но и даже чувства уныния.
Депрессия. Дефицит воды неизбежно вызывает дефицит дофамина, эпинефрина и норэпнефрина, что может быть причиной тоски и депрессивного состояния.
Вялость. Это сигнал того, что для нормальной работы мозга следует выпить воды.
Беспокойный сон. Если организм оказался в состоянии обезвоживания, даже не стоит рассчитывать на спокойный здоровый сон. Полноценный сон может привести к ещё большему обезвоживанию, поскольку с потом (во время сна под одеялом) выводится немалое количество воды.
Если организму дать воды с небольшим количеством соли, качество сна сразу нормализуется.
Беспричинное нетерпение. Для нормальной работы мозг вынужден тратить немало энергии. В случае, если энергии явно не хватает, мозг обычно пытается закончить работу в самые быстрые сроки. Такую хитрость мозга часто называют “нетерпением”.
Невнимательность. Чем больше насыщен мозг водой, тем больше энергии ему позволено потратить на накопление информации в отделах памяти. Точно таким же образом обезвоживание приводит к недостатку внимания у детей, увлекающимися сладкой газировкой.
Одышка, что не обусловливается инфекциями или лёгочными заболеваниями. Люди, которые любят занятия физической культурой, обязаны употреблять необходимое количество воды.
Сильная тяга к таким напиткам, как кофе, чай, алкоголь, газированные напитки. Таким образом ваш мозг информирует о необходимости в воде.
Эти часто бесконтрольные желания основываются на условном рефлексе, что связывает восполнение запасов воды с потреблением таких вышеперечисленных напитков, которые, как мы уже говорили, на самом деле приводят к куда большей дегидратации.
Сны о реках, морях или других водоёмах – это форма неосознанного выражения необходимости в утолении жажды. Мозг специально создаёт сны такого рода, чтобы побудить человека утолить жажду, даже в период глубокого сна.
Домашний тест на обезвоживание
Чем грозит обезвоживание человеческого организма? К вероятным осложнениям можно отнести:
- шок (кожные покровы бледные, дыхание участилось, выступает холодный пот, кожа становится липкой, пульс учащается, затем замедляется, человек теряет сознание);
- повреждение почек;
- дегидратация может привести смертельному исходу, особенно в случае инфекционных заболеваний и ослабленного иммунитета.
Последствия
К чему приводит дегидратация, как у взрослых, так и у детей? По мере возрастания обезвоживания, при продолжительном дефиците жидкости, происходит постепенное уменьшение объема жидкости внутри клеток.
Далее снижается количество межклеточной жидкости. Затем организм получает нужное ему количество воды из крови.
Чем опасно обезвоживание организма:
- нарушение нормального функционирования пищеварительной системы и транспортировки необходимых полезных веществ;
- заметное повышение артериального давления;
- иммунная система ослаблена, и, в результате этого, появляется большой риск развития различных заболеваний;
- ускоренное преждевременное старение у взрослых;
- остановка выведения токсинов;
- нарушаются функции печени, почек;
- хрящевые ткани организма больного усиленно разрушаются.
Следствием сильного, продолжительного обезвоживания являются развитие, либо обострение, различных иммунодефицитных патологий: хронический бронхит, астма, красная волчанка.
С новой силой проявляется рассеянный склероз, усиливается болезнь Альцгеймера, болезнь Паркинсона. Есть большая вероятность развития онкологических заболеваний, может появится бесплодие.
Что делать при обезвоживании организма
При умеренной дегидратации человека больного следует положить на кровать в свежей, прохладной комнате, и давать ему пить воду маленькими глотками или через соломинку.
Почему рекомендовано пить именно так? Только таким образом можно эффективнее достичь восстановления нужной концентрации жидкости в организме.
Если нет возможности поместить больного в комнате, где есть кондиционер, обязательно положите его в тень. Тело оберните влажной простыней или обливайте его прохладной водой.
Важно помнить, что резкая потеря большого количества воды, либо же ее присутствие в ничтожно малом количестве сильно повышает чувство жажды, однако, если неумеренно начать пить воду, есть большая вероятность получения сильной отечности, а, в некоторых случаях, даже гибели.
Что надо пить при обезвоживании организма? Приготовьте такой раствор: в одном литре немного теплой воды растворите одну чайную ложку сахара, три четвертых чайной ложки соли, а также половину стакана свежевыжатого апельсинового сока.
Зачем понадобились сахар, соль, сок? Необходимо не только восполнить потерю воды, но и калия, солей, натрия. Сахар же необходим для лучшего поглощения соли и воды.
Пока не пройдут все симптомы обезвоживания сохраняйте несложную диету. При дегидратации рекомендовано употреблять продукты, которые содержат в своем составе калий и натрий. К ним можно отнести помидоры, изюм, зеленые овощи, орехи, картофель, бананы, цитрусовые.
Очень полезными окажутся легкие овощные бульоны. Со временем, когда признаки дегидратации пройдут, выпивайте около двух литров чистой воды ежедневно.
Если ваша работа связана с физическим трудом, или же у вас повышена температура тела, объемы поглощаемой жидкости следует увеличить.
Полезно выпивать стакан воды сразу после пробуждения, за 30 минут перед едой и через полтора часа после еды. Однако пить воду нужно не спеша, небольшими глотками.
Если вы будете в достаточных количествах и регулярно пить, ваше тело будет в нужное время регистрировать нехватку воды, и вы будете ощущать жажду. Но при этом не допускайте употребление алкоголя, кофе, чая и газированных напитков.
Если же тревожные признаки дегидратации сохраняются продолжительное время, следует обратиться к врачу. Специалист может установить точную причину обезвоживания, и, если больной из-за рвоты не пьет воду, восстановит баланс воды в организме с помощью введения электролитов через вену.
Обезвоживание организма — симптомы и что делать
Роль фруктов в лечении обезвоживания
Как избавиться от дегидратации? Оказывается, многие фрукты содержат в себе большое количество жидкости, и поэтому именно они могут стать прекрасными защитниками организма от обезвоживания.
При первых появившихся признаках обезвоживания старайтесь употреблять в пищу как можно больше сочных фруктов и овощей. Согласно результатам некоторых исследований, такие продукты увлажняют тело в два раза лучше, чем стакан чистой воды.
Водянистые овощи и фрукты содержат сахар, минералы, соли и работают аналогично с изотоническими напитками, потребляемыми спортсменами.
Овощи и фрукты, которые врачи рекомендуют включать в рацион: арбуз, дыня, грейпфруты, клубника, огурцы, виноград, апельсины, папайя, шпинат, кабачки и помидоры. Их можно есть как закуску, можно делать из них овощные или фруктовые коктейли, добавлять в салаты.
Предельного внимания особенно заслуживают бананы. Это прекрасный фрукт, который можно применять в лечении обезвоживания, поскольку, как сказано выше, вместе с потерей воды организм теряет также много калия.
А банан, как никто другой, богат этим микроэлементом. Полезно съедать по несколько бананов на протяжении дня или же готовить из них коктейли и смузи.
Профилактика обезвоживания
Как предотвратить дегидратацию? Ниже представлены эффективные советы врачей для защиты от обезвоживания:
- избегайте физических нагрузок в жаркое время;
- выделяйте время для отдыха в прохладе;
- носите в сумке бутылку воды;
- не злоупотребляйте алкоголем;
- не ешьте много сахара и сладостей;
- носите только дышащую одежду из натуральных тканей;
- при выполнении физических нагрузок потребляйте специальные напитки, которые содержат в себе электролиты.
Тщательно придерживаясь всех этих рекомендаций, вы всегда будете чувствовать себя жизнерадостным, здоровым и полным сил!