Что делать если ребенка укусил клещ: симптомы, 5 этапов удаления клеща, профилактика
Что делать при укусе клеща у ребенка?

С наступлением весны многие родители выезжают с детьми на природу или отправляются на прогулку в парк. Но радость от игр на свежем воздухе может быть омрачена, если случилось так, что ребенок пострадал от укуса клеща. В этом случае важно не паниковать, а предпринять определенные действия, чтобы обезопасить кроху от последствий укуса.
Как определить, укусил ли ребенка клещ?
Клещи (как личинка, так и взрослая особь) — носители опасных инфекционных заболеваний. Сразу же после прогулки, обязательно осмотрите тело ребенка. Большое внимание уделяйте тем местам, где эти вредоносные насекомые обычно предпочитают прятаться. Следует тщательно осмотреть:
- шею;
- спину;
- грудную клетку;
- область возле ушей и голову;
- подмышечные и паховую области.
Самый явный признак укуса клеща — обнаружение его на теле ребенка. Клещ становится заметным по истечении 5‐12 часов после укуса, когда он сильно увеличивается в размере.
Клещи представляют огромную опасность для совсем маленьких детей и новорожденных, поскольку иммунитет у них еще не успел сформироваться в полной мере.
Начальные симптомы при укусе клеща у ребенка могут проявиться в течение 2-5 часов после нападения. В этом случае в месте укуса отмечается сильный зуд, отек и покраснение, а самочувствие ребенка резко ухудшается. Слабость, озноб и недомогание свидетельствуют о реакции организма на наличие инородного тела.
Если клещ оказался носителем опасного вируса, то помимо характерных симптомов укуса, возможны следующие признаки начала заболевания:
- повышение температуры тела, жар, некоторая спутанность сознания;
- общая слабость, вялость и отсутствие аппетита;
- головная боль и боль в спине;
- место укуса клеща отекает и изменяет цвет.
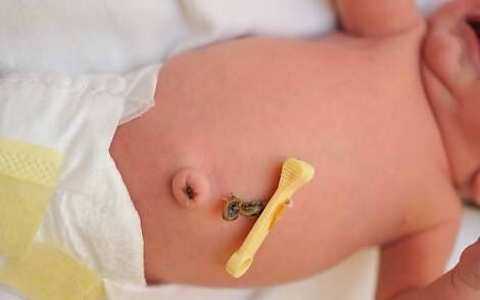
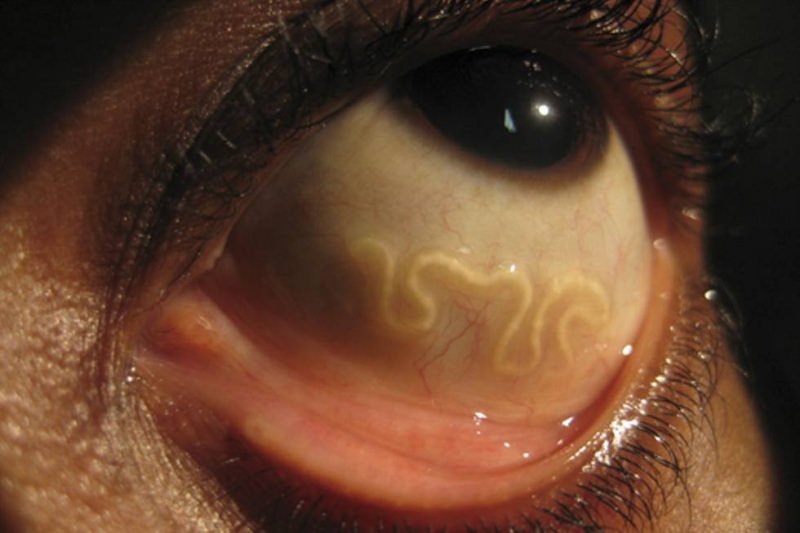
Как выглядит след от укуса клеща у детей, смотрите на фото
Самое главное — удалить клеща, и чем быстрее это сделать, тем меньше вреда он сможет нанести организму ребенка.
Что делать, если ребенка укусил клещ?
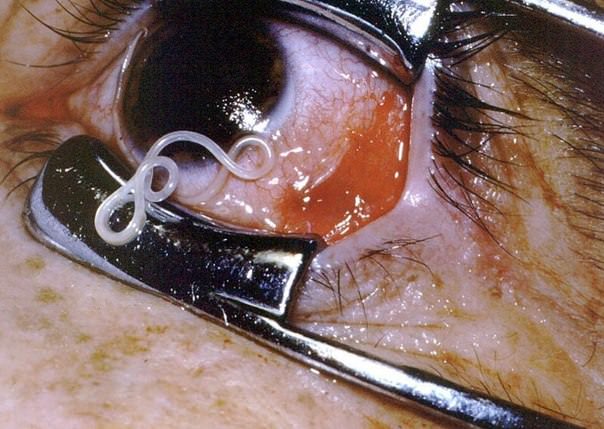
Если ребенок подвергся нападению клеща, постарайтесь его извлечь таким образом, чтобы под кожей не осталась головка вредителя. Существует несколько методов извлечения клеща, которые различаются лишь применяемым при этом инструментов.
Если для этой операции, вы выбрали изогнутый пинцет или зажим, то следует, захватив насекомое максимально близко к хоботку, слегка его потянуть, а затем начать вращать вокруг оси в любую, удобную для вас сторону. Обычно удается извлечь клеща после одного или трех оборотов.
Для удаления клещей существует и специальное приспособление, внешний вид которого напоминает вилку с двумя зубцами. Тела клеща помещается между зубьями, после чего аккуратно выкручивается из ранки.
Обратите внимание
В случае, когда под рукой ничего, кроме грубой нити не оказалось, то можно воспользоваться и ею. Нужно сделать петлю, с помощью которой захватить клеща поближе к хоботку, а затем, не спеша, начать вытягивать его, покачивая из одной стороны в другую.
После извлечения клеща из тела ребенка, обработайте ранку йодом, а руки вымойте с мылом. В случае неудачной попытки, лучше поехать с ребенком в травмпункт или больницу.
Некоторые родители задумываются о том, что делать после удаления клеща. Прежде всего это вредоносное насекомое нужно положить в банку со смоченной водой ватой, а затем отправить на анализ в СЭС.
Это делается для того, чтобы определить, является ли клещ разносчиком какой-либо опасной инфекции.
После укуса нужно обязательно посетить врача, а через 10 дней после поражения сдать кровь на наличие инфекции.
Если в течение последовавших за укусом 2-4 недель, у ребенка повысилась температура, он жалуется на головную и мышечную боль, наблюдается покраснение и затвердение места поражения — не раздумывая обращайтесь к врачу!
Что делать если укусил энцефалитный клещ ребенка
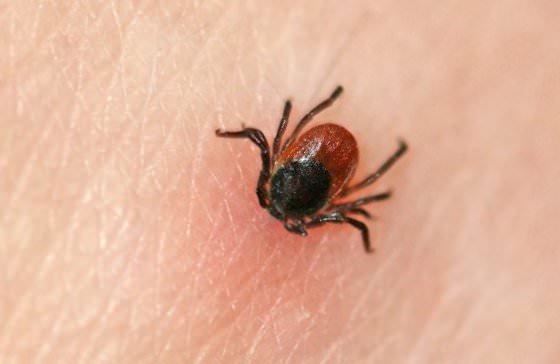
С приходом тепла многие родители стараются ежедневно совершать прогулки с малышом в городском парке или по лесу. А ведь именно парковые зоны, заболоченные местности и просеки являются рассадником разнообразных насекомых — комаров, клещей и иных, которые могут заразить ребенка.
Всем родителям следует знать, как обезопасить малыша и если ребенка укусил клещ, что делать в такой ситуации.
Симптомы
Когда имеется покраснение после укуса, которое не проходит спустя определенное время, следует знать дополнительные симптомы, сопутствующие такой травме. Поскольку скрытый период заражения длится около трех месяцев, необходимо внимательно наблюдать за состоянием малыша.
Когда ребенку два года и его укусил клещ, что делать нужно знать точно. В течение инкубационного времени часто возникает слабость, головная боль, апатия, сонливость, температура повышается, пропадает аппетит. Затем болезнь резко развивается:
- Возникают мышечные боли;
- Появляется лихорадка;
- Судороги;
- Происходит деградация нервной системы.
Что делать, если укусил энцефалитный клещ ребенка? Когда болезнь происходит в средне тяжелой или тяжелой форме, к основным симптомам может добавиться рвота, тошнота, параличи, судороги, ухудшение памяти, возможен даже летальный исход. Иногда клещевой энцефалит провоцирует такие заболевания, как гепатит и миокардит.
Показав малыша местному педиатру, придется сдать все назначенные анализы. С их результатами нужно посетить инфекциониста. При повышении температуры врач назначит прием антибиотика.
Кроме вируса энцефалита, проникающего сразу в кровь, из клеща в организм могут проникнуть бактерии (боррелии). Их присутствие обнаруживается по таким ранним симптомам, как покраснение в месте укуса, появляющееся в период от 3 дней до месяца после посещения природы. Такое покраснение достигает диаметра 3-4 см, а затем исчезает.
Важно
Признаки нарушений функционирования нервной системы заметны через месяц или спустя две недели. Одновременно развивается слабость, возникает головная боль, ощутима потеря веса, тошнота, боли в затылке, ногах и спине, небольшая температура.
Если заболевание вовремя не диагностировать, спустя некоторое время появятся признаки запоздалого боррелиоза Лайма. После перенесения этого заболевания иммунитет на него не формируется, заразиться можно повторно.
Лечение
В случае если ребенка до года укусил клещ, что делать необходимо экстренно? Требуется принять неотложные меры, попытаться вынуть впившееся в тело насекомое. Существует несколько корректных методов избавления от клеща, которые часто используются родителями для решения подобной проблемы:
- Можно использовать щипчики, пинцеты. Если нет под рукой таких предметов, то следует воспользоваться пластырем, аккуратно прилепив его кусочек к коже вокруг насекомого. Когда пластырь мощный, то из кожи клещ вытащится без всяких проблем. Нельзя во время процедуры давить на насекомое, чтобы оно не лопнуло или не сплющилось под липкой лентой.
- Когда нет ни того ни другого, можно взять обыкновенную нить, из которой сделать петлю, накинуть ее на раздутое тело клеща, убедится, что петелька охватила не брюшко, а «шею» паразита. Затянуть, а затем аккуратно, не дергая сильно, подтягивать строго вверх нитку, перпендикулярно коже.
Запрещается:
- Использовать масло или бензин, прижигать насекомое спичкой, поскольку оно может пустить зараженную слюну в ранку и риск заражения бореллиозом или энцефалитом возрастет;
- Выдергивать рывком или вытаскивать клеща пальцами;
- Доставать клеща булавками, иглами.
Случается так, что головка клеща остается в коже. Бояться этого не стоит — это своего рода заноза. Опасно, если в коже ребенка осталось тельце насекомого, в котором содержатся ядовитые вещества.
Достать головку можно с помощью продезинфицированной иглы. Процедура аналогична той, когда извлекают занозу. Приоткрывают место укуса и извлекают головку насекомого. После этого поврежденную зону обработать антисептиком и промыть мыльным раствором, смазав напоследок йодом.
Чтобы родители и ребенок могли оставаться спокойными, необходимо обратиться после укуса за квалифицированной помощью. Тем более, когда ребенок очень маленький.
Профилактика
Чтобы избежать вышеописанных проблем, важно родителям соблюдать меры предосторожности. Выходя на прогулки в лесную зону, руки и ноги ребенку лучше полностью закрыть одеждой. На голову надеть панамку, желательно иметь ветровку.
Желательно одевать малыша в светлые тона, поскольку так можно быстрее заметить клеща до момента, пока он вопьется в кожу. Когда одежда сшита из скользящей ткани, то клещ не сможет удержаться на ней.
Рекомендуется во время прогулок по парковой зоне использовать специальные защитные средства от насекомых. Препараты бывают двух видов — репеллентные, отпугивающие насекомых и акарицидные, убивающие клещей. Первый вид наносится на одежду и кожу, второй — лишь на одежду.
После возвращения с прогулки обязательно осмотреть ребенка, а также принесенные из леса цветы, грибы или ягоды на наличие паразитов. Когда в регионе были случаи заражения энцефалитом, то желательно сделать всей семье прививки от заболевания.
Курс вакцинации включает две прививки, интервал между ними составляет от 30 дней до трех месяцев. В дальнейшем ревакцинацию можно проводить спустя три года.
Вакцинации от клещевого энцефалита не ставятся детям до года, поскольку это чревато последствиями. Вызывается такое действие тем, что препараты иммуноглобулина, в основе которого имеется белок, могут провоцировать аллергическую реакцию.Узнайте, каковы причины возникновения прыщей у детей на теле.
Рекомендуем прочитать, как помочь ребенку при боли в ушах.
Вам будет полезно узнать здесь, как избавить ребенка от вшей.
Ребенка укусил клещ: что делать? — КлубМАМА.ру

Ребенка укусила клещ: первая помощь
Клещ паукообразное мелкое насекомое, запускающее под кожу своё жало, а потом и голову. Среда обитания абсолютно разная, может быть, как и леса, поля, так и улицы города.
Когда клещ укусил ребёнка, нужно действовать незамедлительно, но главное не создавать панику. Для начала необходимо определить на самом деле это клещ или может какое-то другое насекомое.
В основном клещи впиваются в те части тела, которые были открыты, например: голова, шея, область груди, спины и т.д.
Совет
Это происходит незаметно и безболезненно, поэтому очень часто их присутствие обнаруживают не сразу, а спустя некоторое время.
Главные симптомы укуса клеща:
- Укус выглядит в виде красного распухшего шарика на поверхности кожи, из которого торчит половина тела клеща.
- Повышается температура тела.
- Ощущается слабость в теле.
- Возникают головная боль.
- Возможно, появляется тошнота и рвота.
Что же нужно делать в первую очередь при укусе клеща
Даже если после укуса насекомого прошло немного времени риск заразиться клещевыми инфекциями возможен. Данное насекомое может быть переносчиком огромного количества заболеваний, и поэтому после того, когда вы его достанете, необходимо сохранить и отдать на исследование в инфекционную больницу.
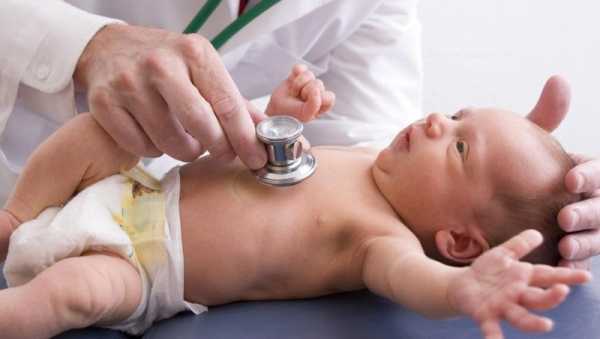
Пошаговое описание извлечение клеща:
- Помыть с мылом руки.
- Надеть перчатки.
- Обработать поверхность кожи с клещом спиртом.
- Пинцетом пытаться зацепить клеща, у самой кожи, при этом можно пошатать его с одной стороны в другую и потихоньку крутящими движениями, его извлечь.
Важно помнить! Извлекать клеща нужно только выкручивая его, нельзя выдёргивать, потому что в этом случае хобот насекомого может остаться в кожном покрове и продолжать реакцию всасывания глубже.
Если всё-таки при удалении паразита оторвалась голова от туловища, нужно потереть место укуса спиртом и удалить хобот иглой.
Так же в наше время придумали различные приспособления для удаления клещей, которые можно купить в аптеке вашего города.
После того, как насекомое благополучно достали, необходимо сразу же обработать рану зелёнкой, и в дальнейшем на протяжении трёх дней, несколько раз в день продолжать мазать. Затем ребёнка нужно отвести на осмотр к врачу, а клеща на проверку.
Ребенка укусила клещ: куда обращаться?
Укус клеща в любом случае создаёт риск заражения организма инфекционными заболеваниями, поэтому если вы заметили данное насекомое на теле ваше ребёнка необходимо обязательно посетить врача.
Даже если вы смогли самостоятельно извлечь паразита, необходимо записаться в поликлинику по месту жительства для осмотра педиатром раны и состояния ребёнка.
Если симптомы инфекцией от клеща не проявляются сразу, вероятность заражения практически исключается, но через пару недель всё равно рекомендуется вторично сдать анализ крови.
Ребенка укусил клещ зараженный боррелиозом
Как писалось выше, укус клеща может привести к заболеванию различных инфекционных заболеваний, и одной из них является боррелиоз. Данное заболевание происходит очень тяжело и имеет определённые стадии развития, которые протекают через некоторый промежуток времени.
Возможность поражения суставов, нервной системы, но пугаться не стоит, так как при правильном лечении она полностью излечивается. Главной особенностью боррелиоза заключается в том, что она не переносится от человека к человеку.
Жертвой данной болезнью может стать любой человек, как взрослый, так и ребёнок.
Стадии развития инфекционного заболевания боррелиоза:
Важно помнить! Что тела данной инфекции появляются в крови не сразу, после укуса клеща, а только через несколько недель. Поэтому при первичной сдачи крови можно не обнаружить данное заболевание.
Обязательно с периодичностью в месяц, нужно регулярно сдавать анализы и обследоваться у врача в течение месяца. Для полного удовлетворения того, что ребёнок не заразился от укуса клеща боррелиозной инфекцией.
Лечение инфекционного заболевания боррелиоза
Курс лечения боррелиоза заключается в антибиотиках. Которые назначает лечащий врач, при этом таблетки бывают разного действия, в зависимости от стадии развития заболевания и проявляющих симптомов.
Для первой стадии в основном рекомендуют такие препараты как: Амоксициллин, Амосин, Аксетин, Антибиоксим, Зиннат, Зинацеф, также одним из самых эффективных антибиотиков для лечения это стадии заболевания является Тетрациклин.
Если в ходе развития инфекции возникли неврологические симптомы, тогда для лечения необходимо купить Доксициклин.
При поражении сердца эффективными являются средства Цефтриаксон, Азаран, Аксоне, Биотраксон, Тороцеф, Триаксон.
А если в результате заболевания был выявлен артрит, тогда лучше всего взять для лечения Амоксициллин, Амосин, Оспамокс, Экобол.
При прохождении данных курсов лечения могут возникать разные побочные действия лекарства. На теле ребёнка появляться незначительная сыпь, при этом не стоит волноваться, потому что данное действие вещает об успешно проводимом лечении.
Любой курс лечения антибиотиками должен продолжаться от десяти дней.
Важно помнить! Перед тем, как применять любое лекарственное средство необходимо проконсультироваться с лечащим врачом.
Ребенка укусила энцефалитный клещ
Насчитывается многочисленное количество разновидностей клещей, энцефалитный является не исключением.
Сам период продолжительности развития данным заболеванием составляет около месяца.
Симптомы, которые проявляются при заболевании энцефалитом:
- Самый главный симптом проявления вируса это жар.
- Головная боль.
Если наблюдаются такие симптомы необходимо сразу же обратиться к врачу. Если нужны гарантии того, что клещ при укусе ребёнка не заразит инфекциями, рекомендуется делать прививки. Они повышают иммунитет на продолжительное время. Данная вакцинация проводиться осенью и весной.
Ребенка укусил клещ:Отзывы читательниц
Илона Матвеева 1985г. (г. Москва): Лично моё мнение, если ребёнка укусил клещ, не нужно заниматься самодеятельностью, и пытаться его достать самостоятельно, потому что может не получиться и половина клеща останется под кожей. Лучше всего, сразу же вызывать скорую, и ехать в больницу, или самим добираться. Но с этим медлить нельзя.
Там врачи сами всё сделают правильно и сразу же проверят клеща на переносимые болезни.
Елена Смирнова 1969г. (г. Санкт-Петербург): Спасибо за очень интересную и познавательную информацию. Ваша статьянамочень помогла. Потому что у меня впервые ребёнка укусил клещ, и честно говоря, даже не знала, что делать.
А ваша статья подробно описывает, как и что нужно делать.
Лиля Гукова 1974 (г. Москва): Статья замечательная. Узнала много нового, но вот, к сожалению немного печальная ситуация получается, потому что понимаю, что лучше ребёнку сидеть дома, так как нет гарантии защиты от клещей!
Светлана Исаченко 1970г. (г. Тверь): Спасибо, что подсказали про симптомы укуса клеща и про технологию его удаления с кожи. У меня с ребёнком такая ситуация впервые, поэтому я новичок в этом деле.
Мария Вертинская 1988г. (г. Верхнедвинск): Мне понравилась статья, узнала достаточно много полезной информации.
Наткнулась на неё случайно, недавно ездили в грибы, в лес и у ребёнка по приезду домой увидела клеща на шее. Сразу же принялась в интернете искать по этому поводу информацию. И увидела вашу статью.
Благодарю вас за качественную информацию, которую как оказалось немного сложно найти в интернете.
Ирина Бабахина 1968г. (г. Орёл): Статья достаточно познавательная! Но есть проблема,нашим врачам по большому счёту плевать на людей, которых укусил клещ. Моего ребёнка укусил клещ,я дома самостоятельно удалила клеща и сразу же поехали в больницу. Врач сначала не верил что укусил клещ.
Обратите внимание
После чего он сказал, что ничего страшного. Ссылаясь на то, что каждый день людей кусают клещи, они их достают и живут нормально дальше. И вообще он сказал, что якобы у нас не зарегистрированэнцефалит, так как мы живём не насевере не втайге! Посоветовал помазать ранку йодом и отправил нас домой.
Вот и вся помощь.
Ребенка укусил клещ , что делать: Видео Доктор Комаровский
Что делать если ребенка укусил клещ?
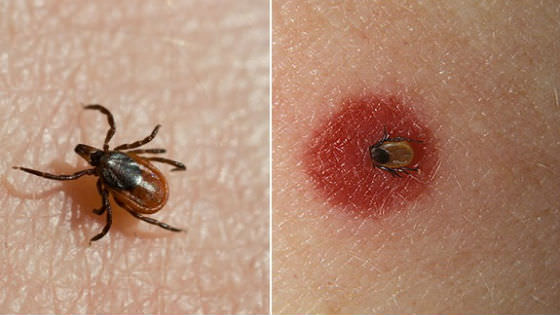
Если ребенка укусил клещ, то надо обязательно принимать меры, потому что данные паразиты не только питаются человеческой кровью, но и переносят различные инфекционные заболевания. Более всего опасны укусы клещей для новорожденных, ведь дети в таком раннем возрасте еще не имеют сильного иммунитета и только начинают приспосабливаться к новым условиям жизни.
Как выглядит клещ? Это маленькое насекомое темного цвета, которое цепляется к коже людей и животных. Заметить клеща после укуса сложно, он в большинстве случаев обнаруживается уже после того, как, насосавшись крови, увеличивается в размере.
Характерные симптомы
Клещ может укусить любого человека, и хорошо, если это будет незаразный клещ. Но по внешним признакам определить его опасность невозможно, это выясняется только после начала клещевой инфекции. Она попадает в организм человека со слюной насекомого.
Симптомы укуса клеща проявляются уже после того, как он присосался и пьет кровь.
Сам укус безболезненный, потому что насекомое выделяет в ранку некое вещество, которое оказывает анестезирующее действие, и вовремя почувствовать это удается нечасто.
В том месте, куда укусил клещ, кожа краснеет и появляется отечность, зуд бывает не всегда. Признаки клещевой инфекции могут проявиться и через несколько часов, и через несколько недель.
У ребенка поднимается температура, которую невозможно сбить никакими препаратами, она держится несколько дней. Через какое-то время малыш начинает жаловаться на головную боль, тошноту, бывает рвота.
Иногда симптомы проявляются неярко, ребенок вялый, плохо спит. Но такие скрытые признаки более опасны, потому что обострение может наступить резко и стать крайне сильной нагрузкой на неокрепший организм.
Чтобы клещевая инфекция не привела к тяжелым последствиям, надо сразу же обезвредить паразита и обратиться к врачу. Последующий месяц необходимо внимательно следить за состоянием здоровья ребенка и при малейших нарушениях срочно обращаться за помощью.
В чем состоит опасность
Насекомое является переносчиком различных заболеваний, самыми опасными из которых являются боррелиоз и энцефалит.
Боррелиоз — это крайне тяжелая патология. Если его вовремя не лечить, то страдает сердце, сосуды, суставы и нервные клетки. Заболевание после клещевого укуса протекает латентно, и первые признаки можно заметить только через пару недель.
При отсутствии лечения патология вызывает хронические осложнения и может привести к инвалидности. Симптомами заболевания являются: слабость и скованность в мышцах, повышение температуры, сыпь и покраснение кожного покрова.
Важно
Место укуса сначала краснеет, потом становится бледным и синеватым, появляются головные боли, признаки интоксикации организма.
Энцефалит — это вирусное заболевание, в результате которого наступает отравление. Если патология не лечится должным образом, то возможно поражение спинного и головного мозга. Если ребенка укусил энцефалитный клещ, то через какое-то время поднимается температура, малыш жалуется на боль в мышцах, у него пропадает аппетит, появляется чувство онемения в шее, нарушается сон, может быть рвота.
Как вытащить клеща у ребенка?
В домашних условиях это можно сделать несколькими способами. Основные правила:
Удалять клеща можно пинцетом. Нужно захватить насекомое и аккуратно поворачивать то в одну, то в другую сторону. Он выйдет быстро, достаточно сделать несколько оборотов.
Существует специальный крючок, который предназначен именно для извлечения данного паразита. Он похож на двузубую вилку, надо поместить клеща между зубцами и выкрутить.
Можно воспользоваться ниткой. Сделайте петлю и захватите ею насекомое возле хоботка. Затем расшатывайте клеща из стороны в сторону, он постепенно выйдет из ранки.
После удаления необходимо ранку смазать спиртом или йодом. Рекомендуется дать ребенку антигистаминный препарат.
Ни в коем случае нельзя смазывать клеща кремом или маслом. Тогда у вас не получится извлечь хоботок, паразит погибнет, но перед этим выбросит еще порцию яда в организм ребенка.
Не рекомендуется вытаскивать клеща пальцами или выдавливать его, в этом случае в ранку попадет инфекция и может начаться воспалительный процесс.
Если клещ у ребенка на голове, то вытащить его будет сложнее. Укус в голову более опасен, поэтому, если вы сомневаетесь, что сможете правильно извлечь насекомое, немедленно ведите ребенка в ближайшее медицинское учреждение.
Что делать дальше
После того как вы вытащили насекомое, его надо поместить в банку с намоченным водой кусочком ваты и отвезти в инфекционное отделение любой клиники. Там будет проведен анализ, который выявит, является ли клещ носителем инфекции.
Ребенка надо показать врачу и проконсультироваться по поводу наличия вирусов. Через 10 дней нужно сдать кровь малыша на анализ, чтобы определить наличие инфекции.
Если у ребенка в течение месяца после укуса поднялась температура, заболела голова, появились покраснения или рвота, то надо немедленно обращаться в больницу.
Меры предосторожности
Знание некоторых фактов поможет родителям уберечь себя и своего ребенка от укуса клеща. Нужно помнить следующее:
Соблюдайте меры предосторожности:
Необходимость вакцинации
Вакцинирование делится на 2 этапа. Перерыв между прививками составляет максимум 4 месяца. Повторную прививку делают через 3 года. Если ребенку больше 12 лет, тогда прививка осуществляется каждые 5 лет. Крохам до 12 месяцев такая процедура противопоказана, лучше начинать прививать свое чадо после 3 лет.
Прививка рекомендуется не от укуса насекомого, а от опасного заболевания, которое он передает. Если этот паразит укусит привитого ребенка, то последний либо не заразится, либо заболевание будет протекать без последствий и в легкой форме.
Если у ребенка есть аллергическая реакция на мясную продукцию и куриные яйца, то прививка противопоказана. Кроме того, ее не делают при поражении печени и почек, во время гриппа или обострения других заболеваний.
Совет
Вакцинация может вызвать припухлости и красноту кожного покрова, способны возникнуть уплотнения на коже в месте прививки. В такой ситуации строго противопоказано заклеивать это место пластырем или смазывать какими-либо препаратами.
У малыша может появиться признак интоксикации, но это не опасно и через несколько дней пройдет самостоятельно.
Что делать, если ребенка укусил клещ?
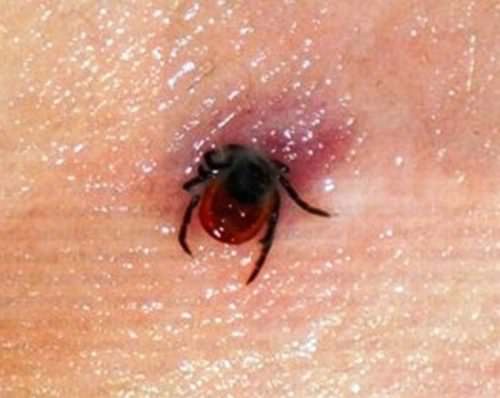
Укус клеща представляет большую опасность для здоровья взрослых и, особенно, детей. В силу незрелого иммунитета дети гораздо тяжелей переносят заболевания, переносчиками которых являются иксодовые клещи.
Две наиболее распространенные инфекции – клещевой энцефалит и боррелиоз – способны вызвать тяжелые поражения нервной системы вплоть до полной инвалидизации и смертельного исхода.
Правило номер один – если ребенка укусил клещ, надо постараться как можно быстрей доставить его в ближайшее медицинское учреждение. Если нет такой возможности, клеща надо вытащить, рану – продезинфицировать. Заранее спланируйте свои действия на случай повышения температуры и ухудшения состояния ребенка.
Для таких случаев у вас в аптечке должен быть детский анаферон и ампулы иммуноглобулина.
Симптомы укуса клеща у ребенка
Как правило, впиваются самки клеща, их хоботок вместе с головой может пробыть под кожей до 10 суток. Гораздо реже совершают укусы самцы, при этом они «отваливаются» через 3-4 часа и сам факт укуса может остаться незамеченным.
На месте прокола могут возникнуть характерное покраснение и припухлость, которые появляются также после укуса комаров. Клещ может «путешествовать» по телу взрослого человека в поисках лучшего места до 24 часов. В случае с ребенком на такой срок рассчитывать не приходится – более тонкая кожа и особый детский запах способствует быстрому укусу.
Где в первую очередь искать клещей:
- подмышками и в паховой области;
- задняя сторона шеи и голова, за ушами;
- локтевые и коленные сгибы;
- живот.
Впившегося клеща достаточно трудно перепутать с простой родинкой или бородавкой. Более того, заметное покраснение кожи сразу привлекает внимание.
Какой клещ укусил ребенка – энцефалитный или «стерильный», без лабораторных исследований определить трудно. В любом случае взрослым необходимо знать симптомы, при проявлении которых необходимо срочно везти малыша к врачу.
Клещевой энцефалит
Заболевание начинается остро, с высокой температуры и ломотой в мышцах и костях, может возникнуть тошнота или рвота. Характерна светобоязнь и сильные головные боли. Проявляется, как правило, в первые семь или 10 дней после инфицирования. Самолечение противопоказано и недопустимо.
Клещевой боррелиоз
Болезнь довольно часто протекает в скрытой форме. Характерный признак – мигрирующая эритема вокруг укуса.
Представляет собой как будто расплывающиеся по воде круги. Последствия заболевания – тяжелые, необходимо немедленно обратиться к врачу.
Клещ у ребенка – что делать?
Обнаружив на ребенке впившегося клеща, вы должны сохранять спокойствие и действовать быстро и точно.
Прежде всего, постарайтесь не напугать ребенка. Это в создавшейся ситуации – лишнее. При невозможности попасть к врачу необходимо как можно быстрее удалить клеща.
Нужно знать. Клеща нельзя вырывать или вытаскивать резким движением, так как потом придется отдельно удалять голову вместе с хоботком из-под кожи, временами – хирургическим путем.
Его аккуратно выкручивают специальными приспособлениями, при помощи суровой нитки или руками в перчатках.
Не забудьте продезинфицировать ранку йодом, зеленкой или спиртом.
Обратите внимание
Вытащенного клеща следует убрать в герметичную тару (контейнер), туда же следует положить смоченную в воде ватку. Это делается для того, чтобы довезти клеща в лабораторию живым.
В любом случае, через два или три дня, вы будете должны показать ребенка врачу и сообщить об укусе. Вполне вероятно, что потребуется сдать анализы на наличие антител, но не раньше, чем через 10 дней.
Важно. Если вашего ребенка укусил энцефалитный клещ, не факт, что он обязательно заболеет. При сильном иммунитете инфицирования можно избежать. Однако, явиться к врачу для сдачи анализов необходимо обязательно!
Куда обращаться, если ребенка укусил клещ?
В городах эндемичных районов по клещевому энцефалиту обращаются сразу же в травмпункты. Уже в течение более 20 лет страховые компании предлагают специальные программы по страхованию от клещевых инфекций. В приложении к договору обычно указаны медицинские учреждения, оказывающие услуги укушенным клещами.
Куда сдать клеща на анализ — адреса клиник и лабораторий в РФ
Детям помощь оказывается в России бесплатно. Но – в случае положительного результата при наличии страховки вакцинация будет произведена гораздо быстрей.
В течение 21 дня после укуса вам придется пристально наблюдать за ребенком и в случае подозрений на наличие клещевых инфекций сразу же вызывать Скорую помощь или обратиться самим к врачу-инфекционисту.
Меры профилактики
В данном случае имеет смысл подстраховаться. Наибольшая активность клещей наблюдается в мае-июне месяце. Именно в это время не следует пускать ребенка гулять в затененных местах с густой травой или низким кустарником.
Собираясь в лес, приготовьте «правильную» одежду – брюки или штаны должны быть заправлены в носки, свитер – в брюки. На ногах – резиновые сапоги или высокие ботинки. Желательно наличие плотных манжет на рукавах.
Вся одежда обрабатывается заранее (не на ребенке) специальными акарицидными средствами для детей. Не забудьте про шапку или платок, а так же зону воротника. Этими же средствами можно пользоваться и в городе на прогулках. Вернувшись домой, в обязательном порядке следует ребенка осмотреть и переодеть.
Если вы хотите на 100% защитить своего ребенка от контакта с лесными клещами, советуем обратить внимание на специально разработанную линейку противоклещевых костюмов для детей:
на фото детская модель из линейки костюмов БИОСТОП
Проживая в эндемичном районе, можно оформить страховой полис от клещевых инфекций. Цена – невысокая, в пределах 200 рублей. Как вариант, можно провести вакцинацию. Но педиатры идут на это неохотно.
Что делать, если ребенка укусил клещ, вы теперь знаете точно и наверняка. В двух словах это будет выглядеть следующим образом – вытащить клеща и бегом к врачу.
Ребенка укусил клещ – чем это грозит, что делать сразу после укуса и после удаления клеща?

В летнее время после прогулки в лесопарковой зоне мамы могут обнаружить на ребенке клеща. Эти маленькие, практически незаметные букашки являются переносчиками и возбудителями страшных инфекций. Часто родители не знают, как действовать, если ребенка укусил клещ. Неправильная, несвоевременная помощь может привести к летальному исходу.
Как понять, что ребенка укусил клещ?
В большинстве случаев клещ плотно впивается в кожу, поэтому обнаружить его можно по появившемуся накануне бугорку на поверхности тела. Однако возможны и такие случаи, когда после уксуса он открепляется, оставляя небольшой след. Чтобы вовремя и правильно отреагировать, каждая мама должна знать, как выглядит укус клеща на теле.
После каждой прогулки необходимо внимательно осматривать тело ребенка. Излюбленные места внедрения этого паразита волосистая – часть головы, подмышечные впадины, область ушей, паховая зона и внутренняя часть локтевого сгиба.
Непосредственно в этих местах кровеносные сосуды располагаются ближе к поверхности кожных покровов. На месте укуса спустя непродолжительное время появляется покраснение, чаще округлой формы, с точечкой в центре.
Это и есть место внедрения клеща.
Чем опасен укус клеща для ребенка?
Развитие заболевания происходит толь спустя время после того, как ребенка укусил клещ. Это затрудняет диагностику.
На фоне общего благополучия большинство пациентов замечают резкое ухудшение самочувствия, повышение температуры тела, сильную головную боль.
Важно
При дифференциальной диагностике, поиске причин выясняется, что в недалеком прошлом мама замечала наличие красного пятна на коже ребенка, которому не придала значения.
Безответственное отношение родителей в таких случаях может привести к развитию тяжелых инфекционных заболеваний, которые провоцируют патогены, переносимые клещом. Среди возможных осложнений называют следующие последствия укуса клеща:
- клещевой энцефалит;
- болезнь Лайма (боррелиоз).
Клещевой энцефалит – инкубационный период, симптомы
После того как произошел укус энцефалитного клеща, первые возможные симптомы болезни появляются спустя 1–26 дней. Непосредственно столько длится инкубационный период.
Чаще заболевание начинается с сильного озноба, головной боли. Ребенок при вопросе о месте локализации болезненных ощущений указывает на лобную область. Часто так бывает, когда клещ укусил ребенка в голову.
Спустя короткое время появляются другие симптомы:
- снижение аппетита;
- рвота;
- головокружение;
- бессонница.
Продолжительность лихорадки при клещевом энцефалите не превышает 3–5 дней. Спустя это время симптоматики угасает. Однако уже на 5–15 день межлихорадочного периода происходит повторное повышение температуры до 39–40 градусов. Одновременно появляются менингиальные симптомы, позволяющие заподозрить клещевой энцефалит:
- светобоязнь;
- ригидность затылочных мышц.
При тяжелой форме заболевания возможны следующие симптомы:
- галлюцинации;
- бред;
- эпилептические припадки;
- психомоторное возбуждение.
Болезнь Лайма – инкубационный период, симптомы
Причиной болезни Лайма является спирохета, которая переносится иксодовыми клещами. Естественными хозяевами боррелий являются позвоночные животные, млекопитающие, птицы. Питаясь их кровью, инфицируются клещи, которые могут передавать возбудителя человеку.
Если произошел укус клеща, боррелиоз разовьется на 100 %. После того как боррелиозный клещ укусил ребенка, первые признаки заболевания могут появиться спустя 7–14 дней (инкубационный период), реже – через несколько месяцев.
В течении заболевания различают 3 стадии:
Зная, что надо делать при укусе клеща, какие меры предпринимать, родители смогут предотвратить возможное развитие осложнений.
При обнаружении паразита на поверхности кожи нужно принять меры по его скорейшему удалению. Клеща нужно извлечь целиком. Процедуру проводят предельно аккуратно.
Если мама не уверена в своих силах, не знает, как это сделать, лучше обратиться за квалифицированной помощью в медучреждение.
Клещ укусил ребенка – что делать сразу?
Первая помощь при укусе клеща у детей предполагает быстрое удаление паразита. При этом нельзя касаться его голыми руками. Если клещ инфицирован, он может заразить не только того, кого укусил, но и взрослого, оказывающего помощь.
При извлечении клеща пинцетом необходимо действовать следующим образом:
После укуса клеща место его внедрения в кожу отрабатывают антисептическим раствором. Извлечённого паразита помещают в емкость и доставляют в медучреждение для лабораторного обследования. Обязательно необходимо отметить в календаре дату, когда это произошло, чтобы отследить время появления симптомов заболевания и быстро начать терапию.
Ребенка укусил клещ – куда обращаться?
Когда ребенка укусил клещ, что делать, куда обращаться – большинство мам не представляет. Кроме того, сам факт вызывает у родителей панику и растерянность, что мешает принятию правильного решения. Для исключения возможного инфицирования необходимо обратиться в центр гигиены и эпидемиологии или же в приемное отделение местной клинической больницы.
Укус клеща – профилактика
Разобравшись с тем, чем опасен укус клеща, необходимо назвать основные меры профилактики.
Укус клеща у ребенка может спровоцировать грозные инфекционные заболевания. Чтобы этого избежать, необходимо соблюдать ряд правил:
Первая помощь при укусе ребенка клещом

Что делать если ребенка укусил клещ и как правильно отреагировать на эту неприятную и опасную ситуацию. С приходом лета многие родители пытаются выехать с детьми на природу, где есть свежий воздух, красивые поляны, усеянные разнотравьем, и чистый прозрачный водоем.
У кого нет возможности куда-нибудь выехать, просто гуляют с малышами в парках. Именно в этих на первый взгляд чистых и безобидных местах могут прятаться, поджидая свою жертву, маленькие паукообразные клещи.
Дети в таком случае становятся потенциальной жертвой для клеща, и главная задача взрослых состоит в том, чтобы уберечь детей от паразитов или правильно вытащить клеща у ребенка, если тот все-таки попал под кожу.
Симптомы и признаки инфицирования
Симптомы у ребенка, которого укусил клещ, могут проявиться не сразу. Все дело в том, что этот маленький по размеру паукообразный жучок проникает под кожу совершенно безболезненно (благодаря выделяемому анестезирующему ферменту).
Клещ выбирает такие участки на коже, где она тонкая, а значит, добраться до вожделенных сосудов с кровью несложно. Опасен ли укус клеща для ребенка, этот вопрос беспокоит многих родителей.
Однозначного ответа на него нет, ведь все зависит от того, заразно ли насекомое.
Внешние признаки инфицирования клеща обычно отсутствуют. Определить опасность можно только после изучения насекомого, которого нужно отнести после извлечения из тела в лабораторию.
Симптомы и признаки болезни в инкубационный период проявляются не остро. Если клещ не заразен, то на месте укуса будет круглое красное пятно и торчащее в нем темное тельце насекомого. В случае инфицирования паразита, вскоре (в зависимости от работы иммунной системы) проявятся следующие симптомы:
- повышение температуры тела (сбить ее будет крайне сложно);
- боль в области головы;
- озноб;
- болезненность шейного отдела позвоночника;
- тошнота, сильные приступы рвоты;
- диарея;
- боль в области живота;
- головокружение;
- нарушение равновесия;
- появление судорог;
- нарушения со стороны опорно-двигательного аппарата.
Чем опасен укус клеща для ребенка? Опасность состоит в том, что клещи могут быть переносчиками опасных заболеваний, в том числе и энцефалита (болезнь, при который поражается головной мозг). Энцефалитного клеща визуально распознать невозможно, поэтому при возможности нужно отнести паразита к врачу для выявления возможного инфицирования.
В дальнейшем нужно наблюдать за малышом и вовремя реагировать на появившиеся настораживающие симптомы. Любые изменения в поведении и самочувствии детей должны насторожить взрослых и стать поводом обращения к специалисту. При укусе клеща можно подавать малышу в качестве профилактики любое противовирусное средство: «Анаферон», «Иммунофлазид», «Назоферон», «Интерферон».
Как извлечь паразита
Итак, если родители увидели, что ребенка укусил клещ что делать? Главное — сохранять спокойствие и не паниковать. По возможности при вылазках на природу следует носить с собой изогнутый пинцет или нитку.
Если клещ был заметен дома, то нужно взять нитку, сделать петельку и аккуратно накинуть ее на торчащее тельце насекомого.
Дальше нужно не спеша потянуть клеща, прокручивая его при этом, чтобы не оборвать.
Делать это можно с помощью специального прибора, который предназначен непосредственно для удаления клеща.
Благодаря ему вытащить клеща у ребенка будет очень просто, ведь во время манипуляций тело паразита не будет передавлено, что позволит вытащить его целиком и предотвратит выливание содержимого насекомого в организм малыша.
Совет
Приобрести его лучше заранее и постоянно иметь под рукой вместе с градусником, пинцетом и другими приборами, помогающими в уходе за здоровьем детей.
Как вытащить клеща, чтобы не повредить, и чего не следует делать. Вытаскивать паразита из тела нужно осторожно, не спеша, несмотря на острое желание быстрее спасти свою кроху. Чего нельзя делать:
Укус клеща, а именно то место, где паразит проник в кожу ребенка, нужно промыть и продезинфицировать. Чтобы не гадать, будут ли какие-то неприятные последствия после укуса, нужно поместить паукообразное существо в маленькую банку с крышкой или стеклянную колбу, после чего доставить его в срочном порядке в лабораторию на исследование. Если клещ заразен, врач назначит соответствующее лечение.
Если клещ проник под кожу, а под рукой нет подходящего инструмента для его извлечения, можно выдернуть из головы длинный волос и попытаться извлечь клеща им.
Можно попробовать достать паразита с помощью подсолнечного масла. Немного его нужно капнуть туда, где виднеется черная точка клеща, после чего паразит должен выползти сам.
Средство это относится к народным и в врачебной практике не применяется.
При возможности нужно обратиться в травматологический пункт, где врач самостоятельно извлечет клеща из тела малыша. Сделает он это профессионально, по всем правилам, на месте проведя обследование ребенка и паразита.
Возможные последствия
Если клещ укусил ребенка, последствия будут отсутствовать в 90% случаев. То есть место укуса со временем пройдет, воспаление устранится, а родители внимательнее в дальнейшем отнесутся к данной проблеме. Но не следует исключать возможности передачи клещом опасных заболеваний — энцефалита и боррелиоза.
При боррелиозе у ребенка возникает покраснение кожи в месте прокола, пятно начинает увеличиваться и видоизменятся. Данное заболевание опасно тем, что со временем приводит к поражению центральной нервной системы, кожи, сердца, поражается костно-мышечный аппарат.
Если при укусе клеща и в дальнейшем появятся эти признаки, необходимо в срочном порядке ехать к врачу-инфекционисту, который назначит экстренную терапию. Если своевременно не провести лечение, последствия могут быть самые печальные, вплоть до инвалидности малыша.
Обратите внимание
Энцефалит клещевой может спровоцировать укус клеща, при этом острая картина заболевания проявится в течение 2 недель. При этой болезни поражается головной мозг, соответственно, и симптомы будут характерные: головокружение, потеря координации, головная боль и т. д. Если вовремя не начать лечение (на самом раннем этапе) последствия энцефалита — инвалидность и летальный исход.
Лечить энцефалит непросто, поскольку даже самая эффективная на первый взгляд терапия не всегда дает положительный результат. В качестве лечения применяют противовирусную терапию, применение гормонов, противоаллергических средств, противосудорожных, общеукрепляющих препаратов.
Паукообразные насекомые могут переносить ряд других болезней, не менее опасных, чем энцефалит. Именно поэтому так важно при укусе клеща правильно провести его извлечение, обследование насекомого и при необходимости комплексное лечение.
Лечебные мероприятия
Итак, если клещ укусил малыша, действовать нужно экстренно и правильно. Сначала паразита нужно извлечь и обратиться к врачу, не позднее чем через 3 суток с момента контактирования клеща с кровью малыша.
В первую очередь врач обследует ребенка и введет ему в качестве профилактики энцефалита соответствующую вакцину и иммуноглобулин.
Это снизит риск в дальнейшем развития опасной болезни, если даже инфицирование произошло.
Антибактериальные препараты назначают крайне редко, поскольку клещи являются переносчиками вирусных заболеваний, против которых антибиотики являются абсолютно беспомощными.
А вот иммуноглобулин в этом случае будет действовать очень хорошо, но на его приобретение понадобится кругленькая сумма денег.
После клещевого укуса ребенок должен находиться под наблюдением в стационаре, где ему будет назначена терапия, правильное питание, прием витаминных средств. Чтобы поддерживать иммунитет и свои силы, будет назначен постельный режим.
Важно
Чтобы защитить ребенка от энцефалита, переносчиком которого являются клещи, необходимо своевременно вакцинировать ребенка. Вакцинацию эту проводят бесплатно всем деткам, и если малыш здоров, то ее нужно провести в обязательном порядке. Во взрослом возрасте прививку тоже можно сделать, но она может вызвать ряд нежелательных осложнений.
При боррелиозе применяют антибиотик. Единственным эффективным против этой болезни называют «Доксициклин». Назначают его детям, возраст которых старше 9 лет. Для маленьких деток могут назначить «Амоксициллин», «Кларитромицин». Вакцинации от боррелиоза на данное время не существует.
Профилактические меры
Чтобы защитить ребенка от укуса клещей, следует придерживаться ряда простых правил. В частности необходимо во время прогулки в места обитания паразитов (леса, посадки, болотистая местность, поляны, парки) надевать на малыша закрытую одежду. На голову лучше надеть панамку, поскольку очень часто клеща можно найти на голове — под волосами, на затылке или за ушами.
Одежда должна быть светлых тонов — так на ней лучше увидеть маленькое насекомое. Гладкая скользящая одежда станет препятствием к доступу паразита к телу. Поскольку на ней он будет скользить и не сможет карабкаться.
Паразиты обитают на ветках деревьев, кустарников и высокой траве, котораярастет на обочине вдоль тропинок. Чтобы не столкнуться с этими неприятными насекомыми, необходимо гулять только посередине тропы и не забегать в высокие заросли. Если малыш все же ослушался и побежал играть в высокую траву, после возвращения его нужно хорошо осмотреть.
Можно приобрести специальные реппеленты от клещей, продающиеся в виде кремов или спреев. Ими нужно обработать кожу или одежду малыша, согласно инструкции. После купания в водоеме или повышенного потоотделения средство может смыться, поэтому через определенный период времени обработку нужно повторить.
После того, как ребенок вернулся домой с прогулки, его тело нужно полностью осмотреть на предмет наличия клеща. Особое внимание следует уделить ногам, голове, рукам, животику. При наличии паразита, его нужно извлечь и отнести в больницу. Раздевать и осматривать ребенка на прогулке нежелательно, поскольку так для клеща освободится еще больший доступ к телу, куда он заберется тайком.
Если родители хотят провести время, в том числе и ночь, на открытом воздухе или в палатке, взяв с собой детей, следует обязательно позаботиться о спальных мешках для каждого из членов семьи.
Поляну перед поселением на ней можно обработать специальным химическим средством от клещей.
Совет
Место остановки на ночь нужно выбирать на светлой и открытой поляне с короткой травой — такие места не очень привлекают паразитов.
Обязательно с собой на прогулку или природу нужно брать аптечку, в который помимо зеленки, ваты, пластыря и других необходимых средств должны быть пинцет, шелковая нить или инструмент для извлечения клещей. Следует приобрести в аптеке маленькую колбу с крышкой, на случай если придется помещать туда паукообразного «зверя».
Если клещ попадет в дом (редко, но бывает), то нужно вынести и вытрусить все ковровые покрытия, обработать жилище специальными средствами от клещей. После этого помещение необходимо проветрить и хорошо вымыть. Постельное белье, одежду и другие вещи лучше дополнительно перестирать.
В обязательном порядке всем детям нужно делать прививки и следить за их иммунитетом, питанием. Хороший и здоровый иммунитет не защитит от укуса клеща, но поможет бороться с возможными заболеваниями, переносчиками которых являются паукообразные.