Эрозия и дисплазия шейки матки при климаксе: признаки и лечение
Дисплазия шейки матки: причины, симптомы и признаки, методы диагностики
Дисплазией называется предраковое состояние матки, которое на начальных этапах своего развития является обратимым. Если же заболевание перетекает в запущенную форму, риск развития онкологической опухоли становится чрезвычайно высоким.
Именно поэтому необходимо как можно раньше обнаружить патологию и приступить к её лечению.
Тем не менее на ранних стадиях диагностика существенно осложнена, так как недуг, в большинстве случаев, протекает в скрытой форме, без каких-либо выраженных проявлений.
Наиболее часто дисплазия обнаруживается у женщин детородного возраста, однако, может возникать и у представительниц старшего поколения, хотя случается это крайне редко. Прогноз на успешное исцеление зависит не только от возрастной принадлежности пациентки и общего состояния её организма, но и от того, на какой стадии развития находится недуг, от степени поражения слизистой оболочки органа.
Характеристика патологии
Дисплазия представляет собой определённые изменения, затрагивающие эпителиальный слой (слизистую) в указанной области. Так, у пациентки обнаруживается патологическое разрастание клеток эпителия и изменение их структуры. Нарушается процесс созревания и отмирания клеток, что и приводит к избыточной пролиферации (разрастанию).
Дисплазию принято считать предраковым состоянием, так как изменённая ткань слизистой с высокой степенью вероятности может переродиться в онкологическую опухоль злокачественной формы. Именно поэтому пациентка, страдающая этим недугом, нуждается в пристальном внимании со стороны специалистов.
Нередко дисплазия развивается на фоне эрозии шейки, но эти два понятия следует дифференцировать друг с другом. Так, при эрозии, возникающей при травматическом повреждении тканей, не происходит структурного изменения слизистой органа, тогда как при дисплазии подобные изменения развиваются довольно быстро.
Причины возникновения
К развитию дисплазических изменений шейки приводят самые разнообразные негативные факторы.
Наиболее распространённой причиной возникновения болезни считается папилломавирус 16 и 18 типов, которые являются онкогенными.
Известно, что длительное пребывание вируса в женском организме (в течение полутора лет) в 80% случаев приводит к возникновению дисплазии. К числу других провоцирующих причин относят:
- Многочисленные аборты.
- Изменения гормонального фона (например, во время менопаузы или приёма гормональных лекарственных средств).
- Хронические инфекционные заболевания, поражающие органы мочеполовой системы женщины.
- Ранняя половая жизнь и частая смена сексуальных партнёров.
- Вредные привычки (в частности, курение, употребление алкоголя и наркотических средств).
- Неполноценное питание.
- Наследственный фактор.
- Механическое повреждение слизистой.
- Множественные роды или рождение ребёнка в раннем возрасте.
- Раковая опухоль головки полового члена партнёра.
- Другие патологические изменения в области шейки (например, эрозия).
- Стойкое снижение иммунитета, вызванное частыми стрессами, заболеваниями аутоиммунного характера, приёмом некоторых групп лекарственных препаратов.
- Слабая дисплазия характеризуется незначительным поражением эпителиального слоя (до 30%).
- Умеренная степень возникает при поражении 30—60% эпителия.
- Тяжёлая форма развивается при значительном поражении слизистой. Нередко эта форма приводит к развитию раковой опухоли.
Симптомы и признаки этого заболевания возникают на 2 или 3 стадии развития недуга. Поэтому заболевание нередко обнаруживается случайным образом во время прохождения планового гинекологического осмотра.
Существует ряд определённых признаков, наличие которых может свидетельствовать о развитии патологического процесса (чаще всего они возникают, если причиной возникновения изменений является бактериальная, вирусная либо грибковая инфекция):
- Появление характерных выделений из влагалища. Эти выделения имеют слизистую или творожистую консистенцию, нередко обладают выраженным неприятным запахом.
- После полового акта или использования гигиенических тампонов, у женщины возникают мажущие кровянистые выделения.
- Зуд, жжение, ощущения дискомфорта в области промежности.
Если имеет место предраковое состояние шейки матки, симптомы его проявляются в виде тянущей боли в нижней части живота. Болезненные ощущения усиливаются при физической нагрузке, резком изменении положения тела, половых контактах. Боль возникает внезапно, имеет довольно выраженный, острый характер, через некоторое время болезненные ощущения проходят самостоятельно.
Методы диагностики
На основании одних лишь клинических проявлений определять недуг довольно проблематично, особенно если речь идёт о слабовыраженной дисплазии шейки матки на ранней стадии её развития. Поэтому, если имеются какие-либо подозрения на заболевание, необходимо пройти много диагностических исследований, таких как:
- Гинекологический осмотр шейки при помощи специальных зеркал. Этот метод считается довольно информативным при 2 или 3 степени развития недуга. Врач визуально отмечает патологическое разрастание эпителиальной ткани и образование на слизистой оболочке органа характерных белесых бляшек. К сожалению, на ранней стадии недуга выявить какие-либо специфические изменения слизистой удаётся в редких случаях.
- Кольпоскопия – детальное исследование слизистой шейки, позволяет заметить даже незначительные изменения её тканей. Прежде всего исследуемую область обрабатывают уксусной кислотой или йодом, что приводит сужению сосудов слизистой, в результате этого даже мельчайшие изменения становятся более видимыми. На наличие дисплазии указывает появление небольших бугорков на эпителии, наличие элементов лейкоплакий, возникновение характерного рисунка (поверхность слизистой покрывается специфическими линиями).
- Для оценки состояния слизистой оболочки и определения масштабов изменения её клеток, проводится цитологическое исследование мазка из матки. Для взятия биологического материала необходимо использовать специальную щёточку, которой соскабливают клетки верхнего слоя эпителия для их последующего изучения.
Лечение дисплазии направлено на устранение патологических процессов, предотвращение развития осложнений (в частности, раковой опухоли), сохранение репродуктивной функции женщины. Способы терапии назначаются лечащим врачом исходя из индивидуальных особенностей женского организма и стадии, степени тяжести недуга.
При дисплазии на ранней стадии её развития, пациентка нуждается в регулярном наблюдении со стороны врача. Какие-либо медикаментозные средства в этом случае не назначаются, так как организм нередко справляется с этим недугом самостоятельно. Тем не менее женщина должна пересмотреть свой образ жизни, неукоснительно соблюдать все предписания специалиста. А именно:
- Отказаться от вредных привычек.
- Придерживаться правил здорового питания.
- Выбирать качественные способы контрацепции.
- Регулярно посещать гинеколога для профилактического осмотра (не реже 2 раз в год).
Умеренная
К сожалению, в этом случае без определённых медицинских манипуляций обойтись уже невозможно, так как организм уже не в состоянии самостоятельно остановить патологический процесс.
Для успешного лечения недуга необходимо установить причину развития заболевания и устранить её негативное воздействие. Только в этом случае удастся избежать неприятных последствий.
Далее, выбирают один из следующих способов терапии:
- Прижигание поражённого участка шейки для восстановления нормального строения эпителиального слоя.
- Криотерапия (использование жидкого азота) считается наиболее современным и безболезненным способом устранения дисплазических повреждений. Отзывы пациенток в полной мере это подтверждают.
- Лечение радиоволнами также считается высокоэффективным и безопасным методом терапии, однако, стоимость указанной процедуры делает её не всегда доступной.
- Цервикальная неоплазия – иссечение поражённого участка. Довольно болезненный, но эффективный способ лечения, позволяющий остановить патологический процесс.
Тяжёлая форма недуга
Тяжёлая степень дисплазии считается опасным явлением, так как имеет место обширное повреждение эпителиального слоя шейки матки, и патологический процесс продолжает распространяться, охватывая все новые участки других органов половой системы. Нередко третья степень дисплазии приводит к бесплодию, развитию раковых опухолей. Лечение недуга заключается в хирургическом удалении поражённых тканей. Нередко шейка матки удаляется полностью.
Лечение народными средствами
Важно помнить, что лечение при помощи средств народной медицины допустимо только с одобрения лечащего врача, и только на ранних стадиях развития дисплазии. Так, устранить воспалительный процесс, поражающий слизистую шейки матки, поможет отвар крапивы.
Небольшое количество свежего сырья необходимо измельчить, залить кипятком, нагревать на водяной бане в течение получаса. После этого стерильный марлевый тампон пропитывают полученным отваром, вставляют во влагалище на ночь. Курс лечения составляет 2 недели.
Вместо крапивного отвара можно использовать свежий сок алоэ.
Беременность
Многих женщин, которые столкнулись с этой проблемой, интересует вопрос, можно ли зачать, выносить и родить на свет здорового ребёнка, если поставлен диагноз дисплазии? Однозначного ответа нет. Все зависит от степени развития недуга.
Так, слабовыраженная дисплазия не является противопоказанием к беременности и родам, однако, важно понимать, что беременной женщине в этом случае будет необходимо повышенное внимание врача.
Причём обсудить этот вопрос стоит ещё на этапе планирования беременности. Если речь идёт о дисплазии умеренной стадии, не все так однозначно.
Значение имеет и общее состояние здоровья женщины, а также причина, которая привела к развитию недуга. Рожать при тяжёлой форме заболевания крайне не рекомендуется.
Предотвращение развития недуга
Для того чтобы снизить риск возникновения дисплазии (особенно тяжёлой формы) важно заботиться о своём здоровье, отказаться от вредных привычек, соблюдать правила здорового образа жизни, полноценно питаться, укреплять свой иммунитет.
А также важно вовремя посещать врача – гинеколога для планового осмотра. В этом случае вероятность обнаружения инфекционных и других заболеваний, способных привести к развитию дисплазии, существенно увеличивается.
А значит шансы не допустить возникновение недуга или обнаружить его на ранней стадии, довольно высоки.
Отзывы о лечении
2 года назад столкнулась с такой проблемой, как дисплазия. Согласно имеющейся информации, это заболевание считается предраковым состоянием. После обследования врач назначил криодеструкцию, которая действительно помогла.
Ангелина, 38 лет
У меня обнаружили дисплазию на ранней стадии. Врач сказал, что медикаментозного или какого-то другого лечения не требуется, нужно лишь вовремя проходить осмотр. С согласия врача применяла травяные ванночки, на следующем осмотре врач сказал, что состояние слизистой приходит в норму.
Марина, 28 лет
Перенесла процедуру прижигания, но так как повреждения были уже довольно обширными, пришлось удалять некоторые участки слизистой хирургическим путём. Заживало долго, но сейчас все в порядке.
Евгения, 34 года
Дисплазия шейки матки
Дисплазия шейки матки – заболевание, связанное с изменением эпителиальной ткани выстилающей шейку матки слизистой. В отличие от эрозии шейки матки данная патология встречается редко, в основном у женщин детородного возраста (от 25 до 40 лет).
Специалисты рассматривают дисплазию в качестве предракового состояния и рекомендуют не откладывать лечение болезни на поздний срок. Диагноз ставится в зависимости от того, насколько обширны изменения эпителия. Своевременная терапия дисплазии – верная профилактика очень распространенного сегодня рака шейки матки.
Классификация заболевания
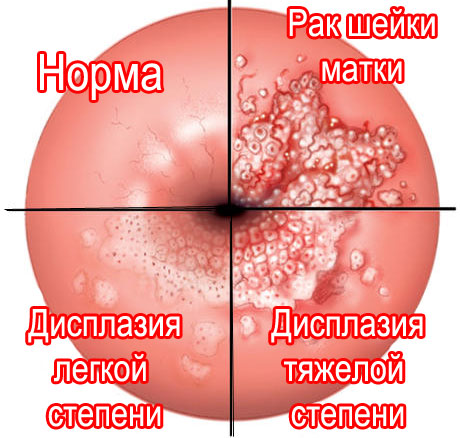
Система классификации дисплазии шейки матки была разработана с целью облегчения постановки диагноза. В своем развитии заболевание проходит три основных стадии, каждая из которых требует особого лечения. Чем более запущена дисплазия, тем выше риск развития онкологии.
Дисплазия шейки матки 1 степени (CIN1) затрагивает отдельные клетки эпителия слизистой, расположенные, как правило, в самых верхних его слоях, не имеет характерных признаков и достаточно трудно диагностируется. Определить болезнь на раннем этапе ее развития можно, прибегнув к скринингу.
Дисплазия шейки матки 2 степени (CIN2) предполагает распространение процесса изменения клеток в более глубокие слои слизистой. Внешние признаки заболевания также отсутствуют.
Дисплазия шейки матки 3 степени (CIN3) характеризуется сильными и обширными изменениями структуры эпителия слизистой матки, затрагивает самый глубокий слой слизистой – базальный, собственно предраковое состояние. Иногда на данном этапе развития болезни уже диагностируется карцинома in city (местная, еще не получившая распространения в организме опухоль).
Дисплазия способна поражать различные участки слизистой шейки матки, в частности обнаруживаться на наружной ее части, в канале, соединяющем влагалище и матку, и в области, примыкающей к самой матке.
Симптомы дисплазии
Само по себе наличие патологических процессов слизистой матки никак не проявляется, однако оно часто бывает сопряжено с различными инфекционными заболеваниями половой сферы (ИППП), имеющими ярко выраженную симптоматику. У многих женщин с подобным диагнозом также обнаруживается цервицит (воспалительный процесс цервикального канала), ВПЧ, трихомониаз.
Подозрения на дисплазию шейки матки должны возникнуть при наличии следующих симптомов:
Данные симптомы характерны для многих заболеваний женской половой сферы, в том числе сопряженных с дисплазией шейки матки. При отсутствии сопутствующих болезней дисплазия никак не проявляется и может быть установлена только в ходе медицинского обследования пациентки.
Читайте также: Возможные причины болей внизу живота в постменопаузу
Специалист может заметить характерные для дисплазии изменения слизистой еще при осмотре. Пораженная заболеванием слизистая оболочка становится красной, рыхлой, на ней могут отмечаться пятна различного диаметра и цвета (чаще всего светло-розовые), незначительные изъявления, эрозии.
Лечение дисплазии
Для определения болезни необходимо провести ряд исследований, в частности:
- кольпоскопию, позволяющую не только увидеть структурные изменения слизистой, но и взять ткань на дальнейшее ее изучение в лаборатории;
- биопсию, в ходе которой берется небольшой фрагмент измененной слизистой. Далее этот фрагмент подлежит цитологическому исследованию, позволяющему выявить наличие раковых клеток;
- осмотр шейки матки гинекологом.
Большинству женщин с подозрениями на дисплазию рекомендуется сдать анализ на ИППП, поскольку основной причиной развития этого заболевания считается довольно распространенная инфекция – ВПЧ. Наиболее точный результат дает ПЦР.
На вопрос о том, как лечить дисплазию шейки матки, отвечают специалисты гинекологи и гинекологи-онкологи. Терапия назначается с учетом степени развития заболевания и причины его возникновения.
Причин возникновения болезни очень много.
Спровоцировать атипичные процессы в слизистой могут беременность, тяжелые роды, любые хирургические вмешательства в область половой сферы женщины, а также курение и низкий иммунитет.
Лечение начальной стадии развития заболевания проводится консервативными методами. Пациентке назначаются иммуностимулирующие препараты, витамины. Женщина с подобным диагнозом, независимо от возраста, должна находиться под наблюдением специалиста и регулярно проходить обследование (каждые 3 месяца). Существуют случаи самопроизвольного излечения дисплазии шейки матки.
В тех случаях, когда вероятность развития рака велика, применяются более радикальные методы лечения, в частности прижигание дисплазии.
При наличии высокого риска рака шейки матки, измененный участок слизистой просто удаляется. Процедура проводится с применением лазера, жидкого азота, радионожа.
При обнаружении начальной стадии рака рекомендована ампутация шейки матки, при этом сама матка остается нетронутой и полностью выполняет свои функции.
Конизация шейки матки при дисплазии
Процедура конизации шейки матки относится к радикальным методам лечения. Среди основных ее показаний – дисплазия 2 и 3 степени. В ходе выполнения конизации измененный участок слизистой оболочки полностью удаляется, соседние ткани при этом остаются целыми и невредимыми.
Подобный метод лечения не используется в случае обнаружения злокачественной опухоли шейки матки. Также конизация противопоказана при наличии ИППП. В подобном случае сначала проводится лечения инфекции антибиотиками, затем назначается удаление дисплазии.
Конизация шейки матки при помощи скальпеля считается устаревшим способом лечения. Сегодня процедура проводится более щадящими методами (лазерная и радиоволновая конизация). В первом случае на удаляемый участок ткани оказывается воздействие лазерного луча, полностью выжигающего атипичную ткань, во втором – высокочастотный ток, под действием которого клетки слизистой буквально испаряются.
Операция проводится в стационарных условиях. После ее окончания пациентка в течение 3-4 дней остается в медицинском учреждении и подлежит наблюдению врача. В первые несколько часов после процедуры ее могут беспокоить тянущие боли, незначительные выделения крови из влагалища. Результат лечения оценивается спустя 2-3 недели с момента выполнения операции.
Конизация шейки матки осуществляется под местным обезболиванием, осложнения возникают редко. При правильном проведении процедуры на слизистой остается незначительный рубец, не являющийся в последующем препятствием для рождения ребенка.
Дисплазия шейки матки и беременность
Дисплазия часто возникает у беременных женщин на фоне изменения гормонального фона их организма.
Если заболевание прогрессирует медленно и находится на начальном этапе развития, особой необходимости в лечении нет. Специалисты в подобном случае рекомендуют подождать до рождения ребенка.
Часто после родов заболевание прогрессирует, поэтому в подобных случаях наблюдение врача просто необходимо.
Если женщине, предполагающей в будущем беременность, был поставлен диагноз дисплазии 2 или 3 степени, лечение проводится наиболее щадящим методом (лазерная конизация шейки матки).
Также вы можете посмотреть видео для получения более подробной информации о дисплазии шейки матки.
Информация о схожих заболеваниях:
Дисплазия шейки матки
Дисплазию шейки матки относят к разряду довольно серьёзных заболеваний. Под этим термином скрываются изменения в клетках эпителия ШМ, вызванные чаще всего присутствием в организме вируса папилломы человека. Подобное состояние этого отдела половой системы относят к предраковым.
Дисплазия шейки матки — это рак или нет? Ответ на этот вопрос прост. Дисплазия шейки матки не имеет отношения к раковым заболеваниям, но при определённых условиях видоизменённые клетки могут переродиться и стать основой для раковой опухоли. Если заболевание выявлено на начальной стадии, то возможно обратить процесс и устранить имеющиеся изменения.
Борьба с дисплазиями и является одним из направлений профилактической борьбы с раковыми опухолями. При эрозии шейки матки повреждается механическим путем. При дисплазии шейки матки нарушения носят более выраженный характер и затрагивают ткани, выстилающие шейку матки полностью.
Данную патологию чаще всего выявляют у женщин от двадцати пяти до тридцати пяти лет. При этом заболевшие не предъявляют никаких жалоб. Изменения в тканях в шейке матки обнаруживаются при обычном осмотре. Для подтверждения диагноза назначают клинические и лабораторные обследования.
Анатомия
Маточная шейка является последним барьером, защищающим матку от проникновения инфекции из влагалища. Она является её нижним отделом, который имеет узкую цилиндрическую форму. Частично она расположена в брюшной полости и частично выдвигается во влагалище.
Часть шейки матки, расположенную во влагалище, легко можно рассмотреть с помощью гинекологических зеркал. Шейка матки соединяет влагалище с маткой посредством узкого цервикального канала.
У этого канала имеется два отверстия. Одно отверстие открывается во влагалище, данный конец шейки матки называют наружным зевом и второй конец открывается непосредственно в матку.
Его называют внутренним зевом.
Цервикальный канал покрыт слизистой образованной слоем эпителиальных цилиндрических клеток. Как и у слизистой во влагалище у него имеются железистые клетки. Их основная задача выработка специального секрета, который препятствует перемещению бактерий из влагалища в полость матки.
Здоровый эпителий цервикального канала имеет ровную бледно-розовую окраску. Сама слизистая состоит из нескольких слоев.
Слой, граничащий с мышцами, сосудами и нервными окончаниями полностью сформирован из базальных клеток. Его клетки способны размножаться за счёт деления.
В норме клетки базального слоя имеют круглую форму. В своём составе каждая клетка имеет очень большое округлой формы ядро.
Клетки из базального слоя по мере гибели клеток из двух остальных слоёв заменяют их собой и берут на себя их функции. При этом они видоизменяются и становятся неотличимыми от клеток образующих промежуточный или функциональный слой.
Такой процесс называют созреванием. У клеток в первую очередь видоизменяется ядро, которое становится значительно меньше. Сами клетки уплощаются.
За счёт клеток базального слоя способных к делению происходит обновление клеток двух других слоев. Два следующих два слоя, промежуточный и функциональный, не способны к делению.
В этом и нет необходимости, так как эти отделы эпителия выполняют совсем другие задачи.
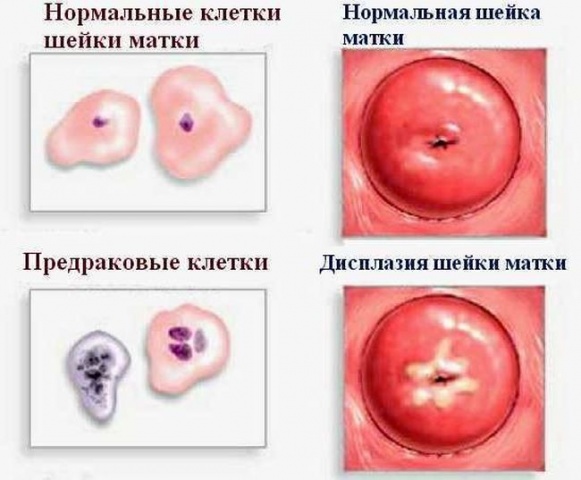
При дисплазии шейки матки строение клеток и расположение слоёв сильно изменяется. Клетки промежуточного и функционального слоя становятся крупными и теряют свои очертания, становясь бесформенными. Четкое разделение между слоями исчезает, а сами клетки вместо одного ядра имеют сразу несколько ядер.
Степени
По степени имеющихся изменений патологический процесс подразделили на три стадии. Чем больше слоёв слизистой поражено, тем серьёзней положение пациентки.
При лёгкой дисплазии или дисплазии первой степени шейки матки изменена лишь нижняя треть эпителия. Сами изменения незначительны и форма клеток практически не затронута. Дисплазия 1 степени шейки матки имеет весьма благоприятный прогноз. Вероятность полного излечения пациентки очень высока.
При умеренной дисплазии или дисплазия шейки матки 2 степени изменения носят более выраженный характер. Патологический процесс охватывает уже нижнюю и среднюю часть клеток. Слои между клетками в этой области уже не отслеживаются.
При тяжёлой или третьей степени патологии изменены все клетки, образующие слизистую, но сами изменения не затрагивают сосуды, мышцы и нервные волокна, которые неизбежно оказываются втянутыми в процесс при инвазивной форме рака шейки матки.
Причины
Вирус папилломы человека — это главная причина развития дисплазии и рака ШМ. Вирусы, вызывающие дисплазию относятся к группе ВПЧ-16 и ВПЧ-18. У подавляющего числа пациенток, а точнее у 98%, обнаруживаются данные типы вирусов внутри клеток плоского эпителия шейки матки.
Изменения в клетках не происходят сразу после проникновения вируса через их оболочку. ВПЧ потребуется от года до полутора лет для того, чтобы полностью перестроить клетку внутри которой он находится. Вероятность развития повышается при снижении уровня иммунитета, когда защитные силы организма не могут сдерживать рост и распространение ВПЧ.
- Иммунодефицит является отягощающим фактором. Он может развиться на фоне постоянных стрессов, при наличии хронических заболеваний на борьбу с которыми организму приходится тратить много сил. Иммунитет снижается за счёт приёма некоторых лекарственных препаратов и при скудном рационе питания.
- Вредные привычки могут способствовать быстрому развитию дисплазии шейки матки. Особенно это относится к табакокурению. Среди курящих женщин дисплазию диагностируют намного чаще.
- Вялотекущие хронические воспалительные заболевания половой системы могут спровоцировать развитие дисплазии.
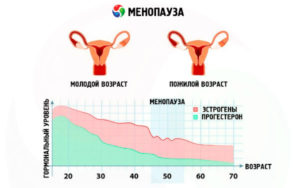
- Гормональные сбои, особенно возникшие из-за менопаузы, беременности, употребления препаратов, содержащих гормоны, также могут привести к дисплазии шейки матки.
- Ранние роды, начало половой жизни в юности.
- Механические травмы шейки матки, например, во время проведения аборта, или при установки внутриматочной спирали, разрывы в родах.
Симптомы
Без осмотра гинекологом и последующих клинических обследований дисплазию шейки матки выявить очень сложно, так как ярко выраженные симптомы при этом заболевании полностью отсутствуют. Признаки и симптомы дисплазии шейки очень похожи на признаки и симптомы других заболеваний, никак не связанных с дисплазией.
У этой патологии нет своей собственной, присущей только ей клинической картины. Скрыто данное заболевание протекает у десяти процентов женщин.
Чаще всего женщины, имеющие дисплазию ШМ, обращаются к врачу по поводу кольпита или цервицита. Причиной тому становится присоединившаяся к дисплазии инфекция.
У женщины появляются жалобы на жжение, зуд и обильные выделения с непривычным цветом, запахом и консистенцией.
Всё это признаки более характерные для таких заболеваний как кольпит или цервицит. Иногда у некоторых пациенток в выделениях может появляться примесь крови после использования тампонов или по окончанию полового акта. Болей при наличии дисплазии шейки матки никогда не бывает.
Преображение клеток эпителия слизистой занимает много времени. Если дисплазия вызвана воспалительным процессом, то после соответствующего лечения негативные процессы могут быть остановлены и начнётся возвращение клеток и их структур к прежнему здоровому состоянию. Однако чаще всего дисплазию выявляют на её поздних этапах, а к этому времени изменения в клетках очень быстро прогрессируют.
У некоторых пациенток дисплазия протекает вместе с другими заболеваниями, спровоцированными вирусом ВПЧ, например, совместно с поражением остроконечными кондиломами влагалища, вульвы, заднего прохода. Также этому заболеванию могут сопутствовать хламидиоз, гонорея.
Диагностика
Из-за отсутствия клинической картины диагностика дисплазии шейки матки затруднена. Изменения могут быть выявлены совершенно случайно во время профилактического осмотра.
Видимыми глазу нарушения в строении клеток становятся только на последней стадии заболевания. В это время происходит изменение цвета слизистой, появляется блеск у тканей, образующих наружный зев.
Во время осмотра могут быть обнаружены пятна, которых у здоровых тканей быть не должно, а также патологическое разрастание эпителия.
Для подтверждения диагноза проводится кольпоскопия шейки матки. Кольпоскоп позволяет хорошо рассмотреть ткани, так как позволяет десятикратно увеличить изображение необходимого участка тканей. Одновременно с изучением внешнего вида шейки матки берётся забор проб тканей, при этом шейка матки обрабатывается уксусной кислотой и раствором Люголя.
Берётся и специальный мазок, который изучается под микроскопом. Соскоб берётся с разных участков шейки матки для того чтобы повысить вероятность обнаружения атипичных клеток. Этот вид обследования также помогает обнаружить вирус папилломы человека. При его присутствии обнаруживаются клетки маркеры, имеющие сморщенные ядра и ободок. В таких клетках и локализуется вирус.
Читайте также: Нормы и причины повышенного соэ при менопаузе
При подозрении на дисплазию шейки матки обязательно осуществляется забор тканей на биопсию. В этом случае для изучения стараются взять участок тканей с уже видоизменёнными клетками. Этот метод обследования позволяет с высокой долей вероятности подтвердить или опровергнуть наличие дисплазии шейки матки.
Иммунологическое обследование позволяет обнаружить штаммы вируса ВПЧ и уровень его концентрации в организме. Одновременно с этим врачи пытаются обнаружить образцы вирусов и их маркеров, способных вызвать рост раковой опухоли. И лишь после получения всех данных пациентке назначается лечение.
Лечение
Лечение дисплазии шейки матки разных степеней проводится по-разному. При подборе схемы лечения обязательно учитывается возраст женщины и объём подверженных изменениям тканей. На выбор способа лечения оказывают влияние и сопутствующие патологии.
Определяющая же роль отводится ответу на вопрос, придётся сохранять женщине способность к деторождению или нет. Если в будущем женщина ещё планирует завести детей, то более радикальные методы лечения врачами не используются. Исключением являются ситуации, когда состояние пациентки требует именно такого подхода к решению проблемы.
Ведущая роль в лечении дисплазии шейки матки принадлежит иммуностимуляторам. Такой выбор препаратов вполне объясним. Врачам необходимо поднять уровень иммунитета у пациентки и таким образом снизить активность вируса ВПЧ. Такой вид лечения показан при обширном поражении клеток эпителия шейки матки и при склонности к повторным появлениям изменений.
При необходимости участок с видоизменёнными клетками полностью уничтожается. Возможность удалить пораженные клетки даёт метод криотерапии. При отсутствии необходимой аппаратуры, поражённый участок можно удалить с помощью электрокоагуляции, радиоволновой терапии, аргонового или углекислого лазера.
Любой из этих методов даёт хорошие результаты, особенно радиоволновое лечение дисплазии шейки матки. Но окончательный выбор делается с учётом физического состояния женщины и её индивидуальных особенностей. Все вышеуказанные способы являются наиболее щадящими. В ходе операции не страдают здоровые ткани.
Действию того же жидкого азота подвергаются лишь участки с видоизменёнными клетками. В том случае если женщина в будущем не планирует рожать ребёнка, ей проводят удаление пораженных клеток хирургическим путём или полностью удаляют не только изменённые клетки, но и всю шейку матки. В этом случае полностью исключается повторное возвращение заболевания.
Если патология была обнаружена у молодой пациентки, на самой ранней стадии, специалисты занимают выжидательную позицию.
В этом случае есть надежда на то, что молодой организм и его иммунитет самостоятельно справятся с проблемой.
В этом случае каждые три месяца проводятся цитологические исследования, и если будет дважды получен положительный результат, принимается решение о хирургическом лечении, предусматривающем удаление поражённого участка.
При лечении тяжёлых последних стадий дисплазии применяется преимущественно хирургический способ лечения с обязательной ампутацией шейки матки. Оперативному вмешательству в любой форме предшествует курс специальной терапии, который включает в себя приём противовоспалительных препаратов. Таким образом проводится санация очагов воспаления.
Иногда такие меры дают неплохой результат, и даже при дисплазии 3 степени шейки матки степень имеющихся изменений уменьшается. В очень редких случаях необходимость в оперативном лечении отпадает полностью, так как происходит регрессия заболевания.
Лечение дисплазии шейки матки народными средствами проводить не рекомендуется, так как есть риск перерождения патологии в рак. Терапия должна проводиться опытным врачом и своевременно.
Реабилитация
После хирургического лечения организму требуется восстановление и реабилитация. Длительность этого периода равняется четырём неделям.
В течение этого времени у пациентки могут возникать небольшие проблемы, являющиеся последствиями операционного вмешательства. В первую очередь могут возникнуть жалобы на боль внизу живота. Продолжительность этих болей небольшая от трёх до пяти дней.
Самые сильные болезненные ощущения будут после удаления тканей проведённого с помощью лазера. Значительно увеличиться количество выделений из влагалища. Такое явление может наблюдаться в течение четырёх недель. Выделения длительно будут идти после использования жидкого азота.
Иногда после завершения хирургической терапии может начаться длительное достаточно обильное кровотечение из влагалища. При этом появятся боли в нижней части живота, сопровождаемые подъёмом температуры до 38 градусов. Эти симптомы являются признаками серьёзных осложнений. В этом случае женщине требуется срочная медицинская помощь.
Профилактика
Профилактика дисплазии и рака ШМ предусматривает борьбу с инфекциями, передающимися половым путем. Врачи выделяют в особую категорию венерические заболевания, которые наносят серьёзный удар по иммунной системе и могут стать причиной появления и развития дисплазии шейки матки.
Снизить иммунитет может авитаминоз, поэтому женщина должна следить за своим питанием и принимать витаминные комплексы. По возможности, должны быть исключены из жизни все неблагоприятные факторы, приводящие к появлению дисплазии. Обязательными должны стать ежегодные профилактические осмотры врачом гинекологом.
Эрозия шейки матки
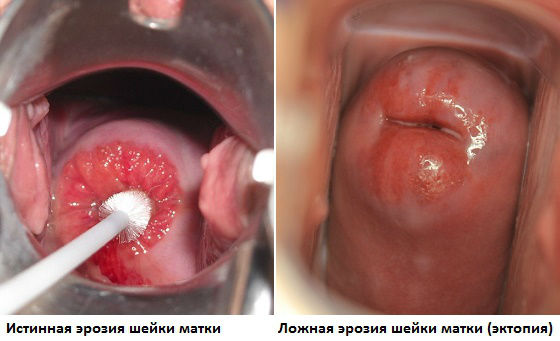
Эрозия (лат. разъедание) — это процесс слущивания клеток покровного эпителия с влагалищной части шейки матки.
Является наиболее частой патологией женских половых органов. Нередко, обратившись к врачу гинекологу совсем по другому поводу, женщина узнает о том, что у нее обнаружена эрозия шейки матки. В этой статье я попытаюсь дать наиболее исчерпывающую информацию о том, что это такое, с чем связано возникновение и, конечно, в каких ситуациях и как лечить.
Чтобы лучше разобраться в патологических процессах, возникающих на шейке матке, стоит разобраться в особенностях ее строения.
Особенности строения шейки матки
В шейке матке различают часть, которую врач видит при осмотре гинекологическим зеркалом – влагалищную часть, и надвлагалищную часть, посередине которой проходит канал шейки матки (цервикальный канал).
Влагалищная часть шейки матки покрыта слизистой оболочкой бледно-розового цвета с гладкой блестящей поверхностью, она образуется многослойным плоским эпителием. Слизистая канала шейки матки покрыта однослойным плоским эпителием. Получается, что слизистая оболочка шейки матки образуется их двух генетически разных типов эпителия.
А зона, где они граничат между собой называется переходной зоной. В различные возрастные периоды женщины эта зона располагается в различных местах.
У новорожденных девочек переходная зона находится на влагалищной части шейки матки, у девочек до периода полового созревания она перемещается чуть ближе к отверстию канала шейки матки, а у большинства из них после наступления половой зрелости она размещается у наружного отверстия цервикального канала. У женщин в преклимактерическом периоде, климаксе и менопаузе зона углубляется в цервикальный канал.
Иногда у женщин в возрасте до 20-21 года переходная зона еще не сместилась к каналу шейки матки, что может расцениваться как псевдоэрозия и назначается лечение. На самом деле, это не патологическое состояние и если нет признаков воспаления, никакого лечения не требуется.
Причины возникновения эрозии шейки матки
Отторжение поверхностных клеток чаще всего возникает в результате воспаления. В то же время научные исследования подтверждают наличие разнообразных причин, вызывающих эрозию шейки матки. Основная причина — механическая. В результате физического воздействия происходит слущивание многослойного плоского эпителия, после чего часто возникает воспалительный процесс.
- Спровоцировать появление эрозии могут инфекционные заболевания, передающиеся половым путем — трихомоноз, хламидиоз, уреаплазмоз, вирус генитального герпеса и др.. Микроорганизмы разрушают структуру клеточных мембран и выделяют токсические вещества.
- Доказано также, что при нарушениях менструального цикла и гормонального обмена у женщин часто встречается и эрозия.
- Существует иммунологическая теория, доказывающая возникновение патологии шейки матки при снижении защитных функций организма. Часто эрозия встречается у женщин, которых врачи относят к “группе риска”. У таких пациенток нарушения менструального цикла сочетаются с воспалительными заболеваниями половых органов и наличием большого числа абортов. К этой же категории принадлежат женщины, которые ведут беспорядочную половую жизнь.
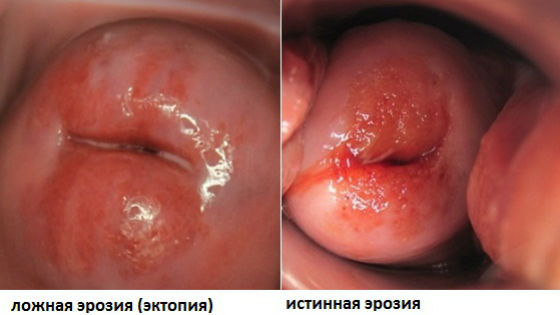
Гинекологи используют два термина, отличая псевдоэрозию (эктопию) от истинной эрозии шейки матки.
При псевдоэрозии (эктопии) происходит замещение клеток эпителия на цилиндрический эпителий.
Точнее было бы сказать, что при псевдоэрозии матки границы цилиндрического эпителия (то есть клеток, выстилающих внутренний канал шейки матки) смещаются за пределы наружного зева. Псевдоэрозию выявляют в те или иные периоды жизни у 35-40% женщин.
Женщину, как правило, ничего не беспокоит. При присоединение инфекции могут появиться жалобы на бели из половых путей, боль внизу живота, появление контактных кровянистых выделений после полового акта.
Истинная эрозия сопровождается действительным отторжением клеток с дефектом покровной ткани шейки матки. В результате этого повреждаются кровеносные сосуды, и больные жалуются на кровянистые выделения из половых путей после интимного контакта. Из-за присоединившегося к этому процессу воспаления часто появляются боли и патологическая секреция (бели).
Диагностика
Врач-гинеколог выявляет заболевание при простом осмотре шейки матки в зеркалах. Более детально исследуют эрозию с помощью кольпоскопа — оптического прибора. Обычно эрозия располагается вокруг наружного зева шейки матки в виде ярко-красного или розового пятна. При этом кровеносные сосуды в области желез шейки матки четко выражены и хорошо видны врачу.
Во время осмотра врач берет на исследование мазок или маленький кусочек ткани с патологически измененного участка (биопсия). Клетки взятого материала более детально исследуются под микроскопом. При уточнении диагноза важно исключить наличие атипических клеток, которые являются признаком онкологического процесса.
Лечение эрозии рекомендуют проводить комплексно, с учетом причины возникновения.
Необходимо ликвидировать воспалительный процесс, а при выявлении специфической инфекции назначают антибиотики и противомикробные препараты (хлорофиллипт и др).
Широко используется физиотерапия — низкочастотный ультразвук, гелионеоновый лазер. При отсутствии эффекта патологически измененные участки ткани удаляют хирургическим путем.
При лечении эрозии применяются и другие методы:
- диатермокоагуляция (прижигание электрическим током);
- криодеструкция (“замораживающий” метод с использованием жидкого азота);
- хирургическая лазерокоагуляция (обработка лазером);
- химическая коагуляция лекарственными препаратами.
Молодым, не рожавшим женщинам хирургические методы лечения не рекомендуются. Хороший эффект дает использование гомеопатических препаратов, ванночек из настоя лекарственных трав, тампонов с облепиховым маслом. Исследования врачей также доказали благоприятное лечебное влияние гормональных контрацептивов.
Противозачаточные таблетки регулируют менструальный цикл, усиливают восстановительные процессы и способствуют эпителизации (заживлению) эрозии.
Женщины в возрасте 18-21 года, если эрозия у них без признаков воспаления, подлежат наблюдению, лечение им не назначается.
Профилактика
С целью профилактики эрозии шейки матки многие гинекологи рекомендуют рациональную контрацепцию, чтобы максимально снизить риск нежелательной беременности и аборта.
Также не стоит забывать, что при наличии нескольких половых партнеров необходимо использовать презерватив.
Регулярный осмотр у гинеколога позволяет вовремя выявить заболевания шейки матки, что обеспечит благоприятный исход лечения.
Севостьянова Оксана Сергеевна
Предраковое состояние шейки матки, диагностика и лечение
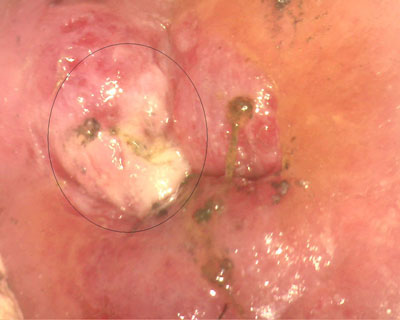
Онкология не возникает мгновенно, рак шейки матки — не исключение. Этот длительный процесс начинается с фоновых заболеваний, как с благодатной почвы, на которую ложатся провоцирующие факторы.
Предраковое состояние шейки матки — пограничное состояние тканей: ещё не рак, но уже далеко не норма. Этот пугающий и достаточно размытый для многих женщин термин требует уточнения.
Чтобы вовремя устранить такую патологию, следует подробнее узнать, как она возникает, чем бывает спровоцирована и что делать при её обнаружении.
Зона бурь
Шейка — это видимая при гинекологическом осмотре часть матки, выдающаяся во влагалище. Её поверхность покрыта многослойным плоским эпителием (МПЭ), способным противостоять инфекциям, травмам и патологически агрессивной среде влагалища. Такой вид ткани имеет много слоёв, быстро регенерирует, обладает светло-розовым или сероватым цветом.
Читайте также: Аднексит: признаки и лечение воспаления придатков у женщины при менопаузе
Внутренняя поверхность шейки (цервикальный канал), покрыта совсем другим типом эпителия — цилиндрическим. Он более нежный, однослойный и не приспособлен для испытаний, приходящихся на влагалищную часть. Цвет тканей яркий, красный, позволяющий определять зону перехода (трансформации) во внешнем зеве.
Граница между этими тканями наиболее уязвима, гинекологи называют её «зона бурь» или зона трансформации, так как именно здесь возникает большая часть патологий (как онкологически опасных, так и фоновых).
Условно опасными являются любые изменения в покровных тканях шейки матки. Но отличают фоновые и предраковые заболевания шейки матки по основному признаку — затронута ли морфология клетки.
Фоновые процессы
Фоновыми заболеваниями считают любые отклонения от нормального состояния слизистой оболочки, когда клетки сохраняют свои свойства и структуру, но могут быть обнаружены «не на месте» или быть повреждены.
Фоновые заболевания шейки матки развиваются в присутствии таких неблагоприятных факторов:
- Раннее начало половой жизни: незрелый эпителий легко повреждается.
- Поздние первые роды или бездетность. Постоянные овуляции приводят к истощению репродуктивных и защитных сил организма.
- Частая смена половых партнёров: опасность половых инфекций и воздействие чужеродной микрофлоры, на которую не успевает выработаться иммунитет.
- Травматичные роды, разрывы с последующим рубцеванием, аборты или выскабливания.
- Воспаление или дисбактериоз во влагалище.
Гормональные изменения в подростковом возрасте, в менопаузе, эндокринные нарушения у женщин любого возраста также могут приводить к различным заболеваниям и патологическим состояниям.
Эрозия (истинная)
Любые неблагоприятные условия во влагалище могут вызвать нарушение целостности эпителия, покрывающего шейку матки. Возникают воспалённые участки, изъязвления, некоторые участки тканей погибают. Такое состояние называют истинной эрозией.
При устранении травмирующего фактора, затухает воспаление, разрушенные ткани быстро регенерируют, покрываясь здоровыми, молодыми слоями плоского эпителия. Обычно истинная эрозия заживает быстро — эпителизация происходит самостоятельно за несколько недель.
Псевдоэрозия (эктопия)
Если же эрозированная поверхность покрывается цилиндрическим эпителием вместо плоского, диагностируют псевдоэрозию.
Зона перехода одного вида тканей в другой смещается, при осмотре обнаруживает себя пятнами и мраморными разводами красного цвета.
Так как эндометрий имеет меньше защитных свойств чем плоский эпителий, то появившись «не на месте», он легче поражается инфекциями, травмируется, кровоточит. Часто эктопия бывает врожденной и лечения не требует.
Вариантом эктопии является эктропион (выворот) слизистой из шейки матки во влагалище при незрелости половой сферы у девушек и девочек, а также после родов в зрелом возрасте. Эродированный эктропион — тот же выворот, но в результате разрывов шейки или тела матки. В таком случае псевдоэрозия сопровождается возникновением рубцов.
Лейкоплакия
На разных стадиях псевдоэрозии может наблюдаться аномальное ороговение тканей. Поражённые участки возвышаются над уровнем нормального эпителия в виде белых бляшек, которые не удаётся убрать как налёт.
Простая лейкоплакия не затрагивает глубокие слои, не приводит к изменению клеток и относится к фоновым заболеваниям шейки матки. Атипичная форма характеризуется усиленным делением клеток с изменением их строения и является предраковым состоянием.
Эритроплакия
Редкая форма патологии плоского эпителия, когда он истончается настолько, что сквозь него просвечивают кровеносные сосуды. В результате поражение выглядит как неровное красное пятно на фоне более бледной, здоровой ткани.
Полипы
Такие разрастания эндометрия появляются чаще всего внутри цервикального канала. Их появление связывают с гормональными, иммунными, обменными нарушениями в организме. Эти образования округлой формы на тонких ножках могут появляться поодиночке или группами. Предвестником онкологических аномалий является только аденоматозный вид полипов.
Папилломы
Наросты вирусной природы обнаруживаются на шейке матки в виде чётко очерченных розеток, состоящих из вытянутых нитей или сосочков. Как причину патологического разрастания эпителия, чаще всего выявляют вирус герпеса и папилломовирус человека (ВПЧ). Склонность к злокачественному перерождению имеют папилломы нескольких видов, самые агрессивные из вирусов — 16 и 18 штаммы ВПЧ.
Эндометриоз
Часто встречающаяся патология, когда внутриматочный эндометрий разрастается за нормальные пределы, покрывает соседние органы, обнаруживается в брюшине либо «врастает» в мышечные стенки матки.
Процесс провоцируют травмы слизистой при обследованиях, операциях, разрывах.
Во время менструаций, эндометрий имплантировавшийся в неподходящих местах, под воздействием гормонов начинает кровоточить, в результате окружающие ткани воспаляются.
Все перечисленные заболевания сами по себе не превращаются в онкологию. Для развития предраковых процессов, кроме «почвы» в виде фоновых заболеваний шейки матки, необходимы провоцирующие факторы и дополнительные условия.
Как возникает предраковое состояние
Изменяют строение клетки изнутри, а значит провоцируют её перерождение, некоторые агрессивные инфекции. Их возбудители способны проникать в клетку и внедрять в ядро свою ДНК.
Главными инфекционными агентами предрака, по статистике, являются:
- вирус папилломы человека (ВПЧ), обнаруживается у 95% пациенток с раком шейки матки;
- вирус герпеса 2 типа, в последние годы часто диагностируют герпес 1 типа;
- внутриклеточные бактериальные инфекции, такие как хламидия трахоматис.
Дополнительно повышает вероятность развития предрака наличие нескольких инфекций или их сочетание с ВИЧ.
Благоприятную среду для развития патологии создают такие факторы:
- курение;
- сниженный иммунитет;
- ранняя сексуальная активность, частая смена партнёров;
- бесконтрольное применение гормональных контрацептивов;
- травмы шейки матки, связанные с родами или абортами, использование внутриматочной контрацепции;
- несбалансированное питание, нехватка витаминов;
- возрастные изменения репродуктивных органов;
- генетическая предрасположенность.
Чаще всего отмечается присутствие сразу нескольких негативных факторов, что ухудшает прогноз и затрудняет лечение патологии. Для успешной терапии требуется изменить образ жизни, иначе лечение не даст результата, возможны рецидивы и повторные заражения.
Дисплазия — предрак шейки матки
Под термином дисплазия обобщают все виды предраковых состояний шейки матки. В специальной литературе и при постановке диагноза, правильное научное название — цервикальная интраэпителиальная неоплазия (ЦИН или CIN).
О дисплазии говорят, когда в шеечном эпителии происходят нарушения уже внутри клетки. Изменяется размер и форма ядра, иногда ядер становится несколько, появляются лишние вакуоли. Обычно клетки склонны к ускоренному делению, но не распространяются за пределы слизистой оболочки.
Дисплазия развивается начиная с глубоких слоёв эпителия, продвигаясь к поверхностным слоям. Самый верхний слой при этом не поражается и все изменения протекают скрытно, в срединных слоях тканей.
Классификация:
- CIN-I — лёгкая степень дисплазии: затронуто не более трети толщины слизистой, начиная от базального слоя (ткани основы);
- CIN-II — состояние средней тяжести с изменением структуры тканей и атипичными процессами в клетках половины толщины слизистой;
- CIN-III — тяжёлая степень дисплазии с поражением более 2/3 тканей, значительными аномалиями клеток, их быстрым делением.
- четвёртой стадии у дисплазии нет, за этой границей начинается онкология.
Цитологические признаки дисплазии:
- акантоз;
- гиперкератоз;
- паракератоз;
- усиление активности деления клеток;
- дискариоз: полиморфизм и вакуолизация ядер;
- пролиферация клеток;
- очаги атипии.
Две первые стадии медицина относит к обратимым процессам. Своевременное, адекватное лечение может остановить патологический процесс. За счёт роста нормальных клеток, аномальные «выталкиваются» на поверхность и отторгаются. Третья стадия — это опасное состояние, приводящее к развитию рака шейки матки и требующее хирургического лечения.
Диагностика
Как правило, фоновые и предраковые (доброкачественные) заболевания шейки матки проходят без специфических признаков. В этом и заключается коварство подобных болезней — без регулярных осмотров у гинеколога определить, что патологический процесс начался, невозможно. Симптомами в виде выделений, болей проявляют себя сопутствующие инфекции или запущенные стадии.
- При гинекологическом осмотре выясняются предпосылки для дальнейших обследований. Для раннего выявления патологий проводят расширенную кольпоскопию, цитологические исследования мазков, анализы на инфекции.
- Кольпоскопия позволяет врачу точнее рассмотреть общие, видимые изменения шейки матки. Пробы с окрашиванием выделяют места патологического состояния эпителия. Кольпомикроскопия по точности может быть сравнима с гистологическим исследованием, не нарушает при этом целостности тканей.
- Цитологические исследования мазков из разных отделов матки дают неполную картину, их точность едва достигает 50 %, потому для уточнения диагностики назначают гистологическое исследование, взяв пробы методом биопсии.
- При помощи пробы Шиллера (окрашивание Люголем) выявляют участки для биопсии. Патологические ткани не окрашиваются, с таких мест берут материал для анализа. Биопсия даёт достоверный результат при диагностике дисплазии, определении её стадии. Также обязательна процедура в случае устойчивой эрозии.
- Анализ на ВПЧ, вирус простого герпеса, хлимидии и другие инфекции.
- Анализы и исследования — далеко не всё, что требуется для эффективного лечения. На приёме у гинеколога следует максимально откровенно обсудить все факторы риска и негативные моменты, влияющие на развитие болезни. Без общей оценки качества жизни и социального поведения женщины, невозможно рекомендовать адекватную терапию и уменьшить риски злокачественных образований.
При кольпоскопии врач выявляет патологические участки, не окрашенные раствором Люголя (препарат на основе йода). Эти очаги носят название ацетобелый эпителий. При проведении процедуры выявляются и другие изменения:
- пунктация;
- мозаика (грубая и нежная);
- сосудистая сетка.
Все эти явления свидетельствуют о наличии патологии и требуют дополнительного обследования.
Большое значение в диагностике предраковых состояний и рака шейки матки является обнаружение признаков ВПЧ-инфекции. Типичные проявления ВПЧ-инфекции в гинекологии представлены в таблице.
| Состояние | Краткая характеристика |
| Койлоцитоз | Появление больших темных клеток со светлой зоной вокруг ядра. Клетки двухъядерные или многоядерные |
| Дискератоз | Патологическое ороговение в клетках многослойного плоского эпителия. Появляются клетки с мелким ядром и ярко-розовой цитоплазмой. Клетки накапливают кератин |
| Паракератоз | Появление пласта ороговевших клеток |
| Гиперкератоз (лейкоплакия) | Формирование отдельного рогового слоя |
Лечение
Установив точный диагноз и выяснив причины его возникновения, гинеколог определяет стратегию лечения. В случае фоновых заболеваний и начальных стадий предрака, показано консервативное лечение с постоянным отслеживанием результатов.
Возможные направления терапии при заболеваниях шейки матки:
- излечение половых инфекций;
- гормональная коррекция;
- антивирусная терапия;
- меры по укреплению иммунитета;
- смена метода контрацепции;
- отказ от курения.
В любом случае будут выписаны витаминные комплексы для поддержания нормальной работы всех систем организма и повышения сопротивляемости инфекциям.
Частоту наблюдений определяет лечащий врач, но обязательное условие — кольпоскопия и цитология хотя бы раз в 3 месяца. Наблюдение ведётся около 2-х лет, если ситуация усугубляется, могут быть предложены методы по хирургическому удалению патологических тканей. Чаще всего, строгое соблюдение рекомендаций со временем позволяет избавиться от неприятного диагноза.
Для оперативного лечения фоновых и предраковых заболеваний шейки матки разработано много современных методов аппаратного удаления. Для иссечения используют радиоволновой и лазерный ножи, прижигание и удаление вымораживанием.
Наряду с современными применяют обычное хирургическое удаление в ходе классической операции. В каждом случае способ избавления от нежелательных тканей подбирается по показаниям, доступности и возможным рискам для пациентки.
Для удаления тканей с предраковыми изменениями и рака на ранних стадиях существуют специальные методики конизации, частичного и полного удаления шейки. В запущенных случаях, а также для пациенток в постменопаузе применяют полное удаление матки и придатков. Каждой женщине по силам не допустить ситуации, когда врачам приходится сражаться уже не просто за здоровье, а за жизнь пациентки.
Дисплазия — самая частая патология из всех возможных заболеваний шейки матки, и только около 10 % тяжёлых дисплазий переходят в стадию онкологии. Потому услышав пугающий диагноз — предраковое состояние шейки матки, следует не паниковать, а действовать. Современная медицина, помноженная на усилия самой женщины, способны победить этого опасного врага.
Профилактика
Профилактика рака шейки матки включает:
- Отказ от случайных половых связей.
- Соблюдение интимной гигиены.
- Своевременная реализация репродуктивной функции.
- Регулярные осмотры у гинеколога.
- Обязательное обследование при планировании беременности.
- Своевременное лечение выявленной фоновой и предраковой патологии шейки матки.
Эффективным методом профилактика рака является вакцинация против ВПЧ. Перед постановкой прививки не лишним будет проконсультироваться с врачом.