Бывает ли при климаксе у женщин пмс: отличия симптомов и методы лечения состояний
Симптомы климакса у женщин | Любимый доктор


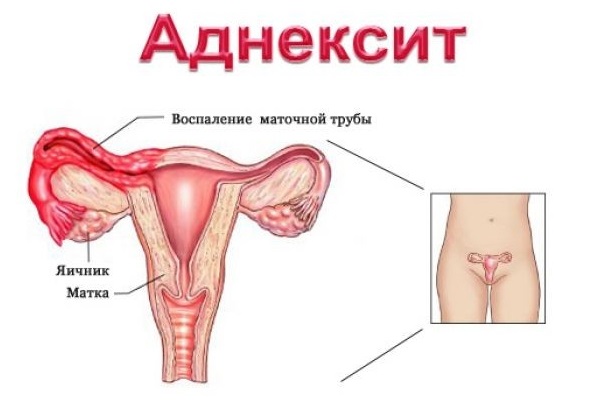
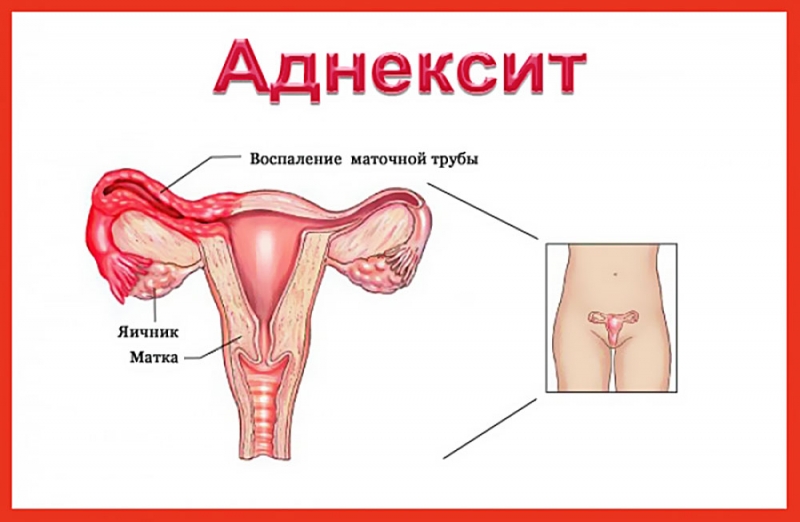
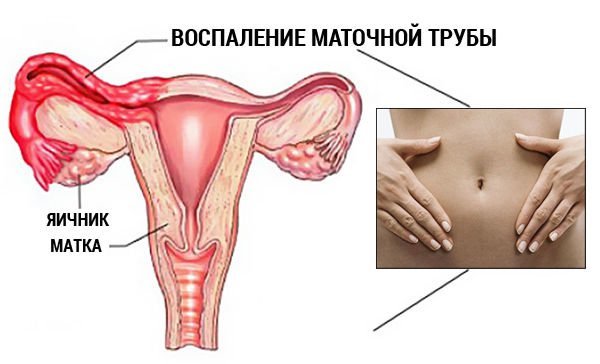
Климакс (менопауза у женщин) — это обычное возрастное состояние организма, что означает начало выхода женщины из детородного возраста.
На этом этапе происходит постепенное и естественное снижение уровня женского гормона — эстрогена.
Этот процесс затрагивает почти все процессы, происходящие в женском организме, особенно — центральную нервную систему, эндокринные железы, сердечно-сосудистую систему…
Объясним это явление проще. В норме, раз в месяц яйцеклетка выходит из яичников и направляется в матку. Если не было оплодотворения — тогда яйцеклетка должна покинуть матку.
Наконец, в определённый возрастной период (обычно около 45 лет и старше) наступает момент, когда весь запас яйцеклеток вышел.
Как раз в этот период «обрываются все гормоны», что и даёт нам все ниже перечисленные симптомы климакса.
В наше время существуют методы, позволяющие подтвердить реальное наступления менопаузы.
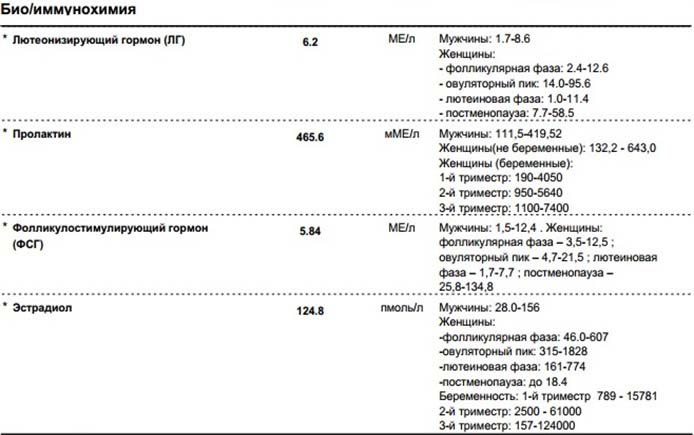
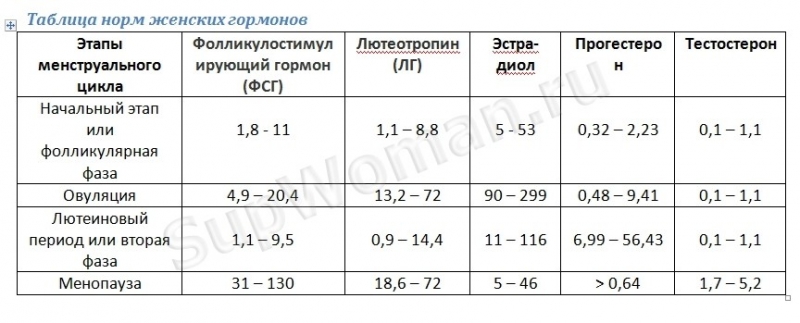
Для этого достаточно сдать анализ на ФСГ (фолликуло-стимулирующий гормон), который заставляет яичники выделять яйцеклетки.
Если он их не выделяет, то мозг это чувствует и пытается его стимулировать всё больше и больше. Поэтому первым признаком наступления климакса является повышенный уровень этого гормона.
Все женщины без исключения проходят через этап менопаузы и избежать её не удастся. Поэтому единственный верный выход — правильно подготовить себя к наступлению климакса, как физически, так и психологически. При правильном подходе, как правило, большинство женщин чувствуют себя нормально и живут полноценной, яркой жизнью, занимаются спортом, путешествуют и находят новые занятия и увлечения.
Симптомы наступления климакса
У некоторых женщин во время климакса могут наблюдаться сильно выраженные расстройства, такие как:
- Приливы;
- Озноб;
- Головокружение;
- Сухость кожи;
- Боли в мышцах и суставах;
- Повышенное потоотделение;
- Учащённое сердцебиение;
- Повышенная возбудимость;
- Скачки артериального давления;
- Бессонница или наоборот — сонливость;
- Беспокойство, стресс;
- Перепады настроения;
- Депрессия;
- Иногда — маточные кровотечения.
У других женщин, обменные нарушения могут произойти совсем незаметно и без выраженных расстройств. Иногда женщина немного прибавляет в весе и на этом все её проблемы заканчиваются. Можно сказать, что таким женщинам повезло, так как их организм устроен по-другому.
Если вы относитесь к первой группе — не нужно преждевременно расстраиваться.
Если вы не можете справиться самостоятельно — в наше время медицина способна помочь в любом из вышеперечисленных симптомов климакса.
Каждый возрастной период характеризуется своими изменениями со стороны здоровья и зная это, можно отодвинуть срок появления нежелательных последствий при климаксе или даже избежать некоторых из них.
Раздражительность при климаксе
Низкий уровень эстрогена в период менопаузы, является главным виновником рассеянности у женщин, а также частых перепадов настроения и раздражительности. Однако, не нужно бояться этого периода. Не забывайте, что это временные трудности. В наше время справиться с ними довольно легко. Медицина накопила очень большой опыт в том, как помочь женщине сделать её жизнь спокойной и здоровой.
Часто бытует мнение, что при климаксе женщина не может контролировать свои эмоции. Однако, это мнение ошибочно и имеет под собой доказанное научное подтверждение.
Длительные исследования, проводимые университетом в Питтсбурге опровергли мнение, что период менопаузы сопровождается беспричинными стрессами, беспокойствами и частыми перепадами настроения.
Такие случаи состояний были выявлены у тех женщин, которые и раньше входили в группу с отклонениями здоровья, т.е. были отмечены как страдающие частыми депрессивными состояниями или ПМС (предменструальный синдром). Поэтому можно сказать, что с наступлением климакса, т.е.
в период менопаузы, психическое здоровье женщины будет мало чем отличаться от поведения женщин детородного периода.
Как низкий уровень эстрогена влияет на организм женщины во время климакса
В течение многих лет на эстроген были возложены функции регулирования многих жизненно важных процессов в организме и поддержания его в нормальном состоянии.
Основная функция эстрогена у женщин — развитие женских вторичных половых признаков, таких как рост груди, эндометрия, регулирование менструального цикла. Также этот гормон отвечает за прочность костей, регулирует уровень холестерина в крови, работу сердечно-сосудистой системы и играет немаловажную роль в обменных процессах.
Со временем, уровень эстрогена у женщин начинает падать. Параллельно снижению эстрогена, начинается уменьшаться плотность костной ткани, что может повлечь за собой развитие остеопороза. В этот период необходимо особое внимание уделять продуктам питания и препаратам, стимулирующих костеобразование. Особенно для предотвращения остеопороза важны витамин Д и кальций.
Заместительная гормональная терапия
Многие врачи отмечают, что заместительная гормональная терапия может предотвратить возникновение проблем, связанных с наступлением климакса. Здесь следует отметить такой интересный факт, как усиление влечения к противоположному полу.
При заместительной гормональной терапии в значительной степени повышается уровень андрогенов (агрессивных гормонов, вырабатываемых надпочечниками), которые способны усиливать влечение.
Поэтому такое лечение может превратить вашу жизнь в сплошное удовольствие и поднять её на уровень, который был вам подвластен только в подростковом возрасте.
Однако, необходимо учитывать, что при длительном приёме гормональных препаратов повышается риск заболевания раком молочной железы. В последнее время врачи стали прибегать к таким методам лечения только в особых случаях и под тщательным наблюдением.
Фитоэстрогены при климаксе
Нам повезло жить в такое время, когда наука может предложить новые альтернативные методы во многих областях медицины.
В наше время, широкое применение для поддержания женщин во время менопаузы, нашли препараты, содержащие натуральные вещества (фитоэстрогены), обнаруженные в составе многих растений.
Они имеют структуру, аналогичную женскому эстрогену и даже входят в состав большинства продуктов питания. Включив в свой рацион продукты, богатые фитоэстрогенами, можно значительно улучшить самочувствие во время менопаузы.
Как женщины переносят климакс?
Как говорится, каждая идёт по жизни со своим набором симптомов. Не все женщины переносят климакс одинаково. На эту тему проводились исследования в США, которые выявили, что независимые, целеустремлённые женщины с сильным характером, менее подвержены негативным симптомам менопаузы, чем женщины традиционно мягкие, эмоциональные, с ярко выраженными женскими чертами характера.
Как правило, первая группа была занята работой, имела свои собственные увлечения, занималась спортом, творчеством. Отсюда можно сделать вывод, что эти женщины были настолько вовлечены в социальную жизнь, что просто не имели свободного времени и не обращали внимания на такие «мелочи», как изменения состояния во время климакса.
(Visited 2 029 times, 1 visits today)
ВОЗМОЖНО ВЫ НАЙДЁТЕ ОТВЕТЫ НА СВОИ ВОПРОСЫ В КОММЕНТАРИЯХ НИЖЕ ⇓
Предменструальный синдром у женщин, причины и последствия ПМС

После проведения ряда исследований учеными также выяснилось, что причиной развития ПМС могут стать множество иных отклонений и первоначальные предположения ученых оказались ложными.
Яркой особенностью развития ПМС является проявление симптоматики примерно во второй половине менструального цикла, которое начинается накануне месячных. Именно поэтому большинство женщин ложно воспринимают эти симптомы как предвестник менструации? и данные изменения в психике и физиологии объясняют именно им месячными, воспринимая процессы как подготовку организма.
Хоть и сам подход является логичным, тем не менее, он полностью ложный.
Кроме этого в ряде исследований выяснилось, что развитие предменструального синдрома никак не связано с приближением менструации или же протеканием самих месячных, а совсем наоборот, данная симптоматика указывает на настолько незаметные процессы в организме женщины, о существовании которых они даже и не догадываются.
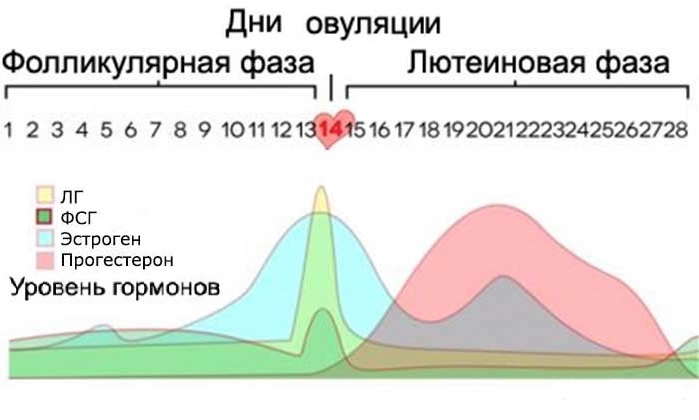
В данном случае речь идет об овуляции. У большинства женщин данный процесс происходит во второй половине менструального цикла, в так называемой лутеальной фазе. Проявление ПМС может либо совпадать с овуляцией, либо же может протекать на несколько дней позже или раньше нее.
Если ПМС (предменструальный синдром) возникает в период окончания овуляции, то в таком случае наблюдается снижение уровня серотонина, биологически активного вещества, которое играет важную роль в передаче нервных импульсов в головном мозге.
Предполагается, что непосредственное понижение уровня серотонина является основной причиной развития психологических симптомов ПМС, в частности подавленность, повышенная раздражительность, депрессивное состояние.
Иной основной причиной развития предменструального синдрома, как предполагают исследователи, является недостаточность кальция и магния в организме женщины. Данные минералы играют одну из главных ролей в передаче нервных импульсов и в обмене веществ.
При приеме лекарственных препаратов, которые повышают уровень серотонина, а также при приеме добавок с минералами, происходит значительное облегчение симптоматики.
Ранее считалось, что причиной развития ПМС (предменструального синдрома) являлись гормональные сбои, но после проведения ряда опытов, ученые опровергли данную теорию и указали, что при ПМС концентрация гормонов у здоровых и больных женщин идентична.
Во время овуляции в организме женщины происходит физиологическое повышение прогестерона и небольшое понижение выработки эстрогена. В связи с этим ученые предполагают, что ПМС напрямую связана с физиологическими изменениями уровней эстрогена и прогестерона в организме женщины примерно во второй половине менструального цикла.
Некоторые исследования показали, что курение и избыточный вес влияют на интенсивное проявление предменструального синдрома. Особенно это касается женщин, чей уровень ИМТ соотносится с 30 и выше. В данном случае женщины подвержены проявлению ПМС примерно в три раза чаще.
У курящих женщин симптоматика проявляется в два раза чаще, чем у некурящих.
Таким образом, не курение и избавление от избыточного веса является одним из общедоступных методов в борьбе с предменструальным синдромом. При ведении здорового образа жизни нервные расстройства возникают реже.
Синдрому ПМС подвержены только те женщины, у которых происходит менструация. Девочки до их появления, а также женщины в период менопаузы не подвержены нервным и физическим расстройствам. В случае отсутствия месячных и при этом при проявлении характерной симптоматики следует обратить внимание на развитие иного заболевания.
В большинстве случаев предменструальному синдрому подвержены женщины в возрасте от шестнадцати до сорока пяти лет. В данной возрастной категории развитие ПМС возникает примерно в девяноста процентах случаев. При этом примерно тридцать процентов женщин утверждают, что ПМС проявляется регулярно. Только от трех до восьми процентов женщин страдают тяжелой формой расстройства.
Девочки с недавно возникшими месячными страдают расстройствами крайне редко.
При наступлении менопаузы все симптомы исчезают.
Несмотря на то, что при приеме противозачаточных таблеток овуляция не происходит, симптомы ПМС (предменструального синдрома) все же сохраняются. Если в данном случае расстройства вас беспокоят, обратитесь к своему врачу-гинекологу.
ПМС проявляется рядом психологических и физических признаков, а именно:
Подавленность, повышенная раздражительность, тревожные ощущения, беспокойный сон
В большинстве случаев у женщин проявляется характерные симптомы, как повышенная раздражительность, слабость и подавленность, острое депрессивное состояние, частые резкие и необоснованные приступы гнева. В это же время одно состояние быстро сменяется на другое. Частая апатия, полное безразличие к происходящему и прочие симптомы.
Следует понимать, что проявление описанных состояний нельзя считать признаком плохого характера, психологического расстройства и прочих причин.
Боли в груди, в сосках, при ПМС (предменструальном синдроме)
Читайте также: Артроз и остеохондроз: почему при менопаузе болят суставы?
Большинство женщин жалуются на напряженность и болезненность в области груди и сосках во время ПМС, они могут быть как болезненными, так и не сильно. Женщины обращают внимание на данный симптом, так как опасаются развития ракового заболевания.
На самом деле не стоит бояться характерного признака, и он никак не связан с раковым заболеванием. Обычно напряженность в груди связанна с задержкой в организме воды.
Увеличение массы тела при ПМС
Обычно повышение массы тела не связанно с накоплением килограммов, а является проявлением периодичной задержки воды в организме женщины. Такой процесс связан с изменениями в водно-солевом балансе организма в период овуляции. На протяжении первых нескольких дней месячных «лишние» килограммы исчезают.
Отеки как симптомы ПМС
Характерный признак, как и выше указанный, связан с накоплением и задержкой воды в организме женщины во время овуляции. Не стоит переживать по этому поводу и считать явным признаком почечного заболевания или варикозного расширения вен.
Повышение или понижение аппетита. Возникновение предпочтений к определенным продуктам
Повышение аппетита один из ярких симптомов развития предменструального синдрома. В большинстве случаев ПМС у женщин сопровождается ноющими болями внизу живота, что в свою очередь влияет на снижение аппетита, проявление тошноты до и после еды.
Данный симптом не требует никакого лечения.
При повышении аппетита следует не ограничивать себя в еде, так как это главный источник энергии и хорошего настроения, лишние килограммы можно устранить во время физической нагрузки. В случае пониженного аппетита, наоборот, необходимо заставлять себя есть.
Головные боли при ПМС (предменструальном синдроме)
Очень часто женщины жалуются на головные боли, которые возникают перед или во время менструации. Во время ПМС боли характеризуются интенсивностью.
Не стоит путать ПМС с мигренью, при которой головная боль сопровождается сильными и продолжительными приступами, в основном возникает только с правой или с левой стороны. При этом наблюдается непереносимость яркого света, сильного звука, запахов, сопровождающаяся тошнотой и рвотными позывами. При подозрении мигрени следует обратиться к врачу-невропатологу.
Повышение температуры тела при ПМС
Женские половые органы обладают феноменальной способностью: влиянием на температуру тела. Во время попадания в центр терморегуляции в головном мозге гормоны способны воздействовать на его работу и тем самым повышать температуру тела примерно на пол или на один градус.
Такой феномен наблюдается ежемесячно при высокой концентрации прогестерона после овуляции и за несколько дней до появления менструации. Многие женщины, которые измеряют температуру тела в данный период, отмечают повышение температуры тела до тридцати семи градусов.
Повышение температуры тела природный процесс, которого не стоит бояться.
Другие симптомы ПМС
Иными характерными симптомами ПМС становятся: ноющие боли внизу живота разной интенсивности, боли в области поясничного отдела, вздутие живота, понос или запор, частые позывы мочеиспускания.
Стоит ли беспокоиться при появлении характерных признаков?
Проявление описанной симптоматики вполне природный процесс, которого не нужно бояться. Кроме этого предменструальный синдром не требует дополнительного лечения. Такие признаки не нуждаются в рассмотрении врачом-гинекологом.
Тяжелая форма предменструального синдрома
Примерно десять процентов женщин страдают на тяжелую форму предменструального синдрома. Такие признаки проявляются в сильной степени и влияют на работоспособность женщины, затрудняют общение с окружающими, возникают трудности и конфликты в семье.
В медицине данное явление имеет название предменструальное дисфорическое расстройство. Термин дисфорический указывает на острое нарушение настроения, что в свою очередь вызывает чрезмерную раздражительность, подавленность, агрессивность.
Если характерные симптомы вам мешают нормально жить, следует обратиться к врачу для назначения медикаментов, помогающих справляться с сильными перепадами настроения.
Формы проявления ПМС (предменструального синдрома)
Под формами обычно врачи подразумевают симптомы, которые проявляются у женщин. К ним относятся:
1 Нейропсихическая форма, характеризующаяся раздражительностью, депрессивным состоянием, грустью.
2 Отечная форма, где проявляются отеки и боли в груди, ногах, ступнях, повышение массы тела.
3 Цефалгическая форма, характеризующаяся острыми головными болями похожими на мигрень.
4 Кризовая форма, при которой учащается пульс, наблюдается головокружение, беспокойство, чувство паники и нехватки кислорода.
Возникновение ПМС
Следует отличать ПМС от прочих заболеваний, которые идентичны симптоматикой и признаками протекания. Такие заболевания могут возникать не только за несколько дней до месячных, но и во время или же после них.
При наблюдении за данным процессом следует не приписывать все к ПМС, а по мере необходимости пройти консультацию у психиатра, невролога, терапевта, а также у гинеколога.
Анализы и обследования для выявления ПМС
Пока не существует точных обследований и анализов, по которым врач с легкостью смог выявить предменструальный синдром. Но, тем не менее, назначаются несколько анализов, которые позволяют отличить ПМС от схожих по симптоматике заболеваний. Во время проведения анализов наличие ПМС даст отрицательные результаты, что указывает на абсолютно здоровый организм женщины.
Проблема ПМС решается гинекологами во время двух сеансов.
Во время первого визита врач проводит консультацию, а также общий гинекологический осмотр. По мере необходимости назначаются анализы, и выписывается направление к другим специалистам для исключения иного заболевания. Второй визит назначается не ранее, чем через два месяца. Иногда врач может уже во время первого посещения назначить необходимый курс лечение.
На протяжении двух месяцев женщина должна вести дневник своего самочувствия и состояния здоровья. Во время второго сеанса врач анализирует всю симптоматику и назначает точное лечение.
Что должно входить в дневник самочувствия?
В большинстве случаев гинекологу достаточно наличия анализов, по которым уже назначается им лечение. Данное назначение возможно при условии точного описания психологического и физиологического состояния пациентки.
Для указания максимально точных симптомов врачи настоятельно рекомендуют при ПМС вести дневник, в который вписываются все характерные признаки, поскольку во время приема можно часть важной информации забыть или постесняться сказать.
Ежедневные записи являются самой точной характеристикой состояния женщины.
Кроме этого ведение записей укажет насколько результативное было назначено лечение, а также позволит выявить связь симптомов с развитием также того или иного гинекологического заболевания.
Пмс и интимная жизнь. пмс и беременность
Зачатие ребенка происходит за несколько дней до начала овуляции или во время нее. Хоть и в большинстве случаев симптомы ПМС возникают после овуляции, имеется высокий риск зачатия ребенка во время предменструального синдрома.
Отличительные черты ПМС от первых недель беременности
В связи с тем, что многие признаки синдрома по своему характеру схожи с признаками беременности для многих женщин, у которых имелся риск зачатия, очень важно правильно отличить данные явления друг от друга.
Что означает задержка месячных во время ПМС?
Задержки менструации не всегда означают наличие беременности. Точные причины запоздания месячных следует выяснить у гинеколога.
Возникает ли ПМС во время беременности?
Во время беременности предменструального синдрома быть не может, поскольку на период развития плода блокируется работа яичников.
Но следует учитывать, что некоторые симптомы ПМС могут сохраняться, например, повышается раздражительность, изменение аппетита, депрессия или апатия и прочие.
В большинстве случаев данные симптомы могут и возникать, и пропадать, и имеют периодический характер.
После родов яичники быстро возобновляют свою работу и таким образом, возобновляются признаки ПМС.
Лечение ПМС в домашних условиях
Симптомы ПМС могут длиться долгие годы, так что просто их перетерпеть или переждать невозможно. Если вы замечаете, что симптомы в значительной мере мешают жить, устраните их при помощи медикаментозного лечения. Иначе вы рискуете большую часть времени пробыть в плохом расположении духа.
Соблюдение диеты и правильного питания при предменструальном синдроме
При обогащенном питании углеводами в значительной мере улучшается психологическое состояние женщины. Для контроля массы тела старайтесь есть больше овощей и меньше вредной и жирной пищи. Потребление сладкого сведите к минимуму. Кроме этого для поддержания контроля над эмоциональным фоном рекомендуется отказаться от кофе или употреблять его в меньших количествах.
Употребление витаминов во время ПМС
В качестве основного лечения предменструального синдрома используют различные витаминные комплексы, это же касается и минералов. Но выбор тех или иных полезных добавок должен быть осторожным, так как некоторые витамины способны вызвать ряд побочных действий.
Так, например, витамин В6 рекомендуется применять для лечения легких форм ПМС. Тут также следует учитывать, что суточная норма витамина не должна превышать двухсот миллиграмм, в противном случае может развиться сильное неврологическое расстройство с поражением чувствительных, а также двигательных нервов.
Физические нагрузки как метод лечения ПМС
При проведении легких физических упражнений симптомы ПМС уменьшаются, причем в значительной мере.
Таким образом, для подавления предменструального синдрома старайтесь употреблять больше витаминов и минералов, откажитесь от сладостей, кофе и вредных привычек, таких, как курение. Соблюдайте режим дня, занимайтесь спортом без особого перенапряжения, регулярно посещайте гинеколога.
При соблюдении всех рекомендаций уже через пару месяцев вы почувствуете как симптомы начнут проявляться в меньшей мере или исчезнут вовсе. Данные советы позволят настроится на необходимый лад без употребления лекарственных препаратов.
Лечение отдельных симптомов ПМС
Для устранения физических симптомов используются лекарства трех видов:
1 Мочегонные средства;
2 Противовоспалительные препараты;
3 Оральные контрацептивы.
Наиболее результативными в устранении синдрома являются именно оральные контрацептивы, которые прописываются гинекологом. Обычно используются препараты имеющие в своем составе дроспиренон.
Оральные контрацептивы назначаются на несколько месяцев. В случае отсутствия результатов лечение продлевается.
Для устранения болей в животе, а также для устранения головной боли, боли в мышцах и суставах, рекомендуется использовать противовоспалительные, а также обезболивающие препараты.
В случае психологических симптомов врачи назначают употребление антидеприсантов, а также успокоительных, которые применяются строго по рецепту.
Рекомендации мужчинам, если у женщины ПМС
Если у вашей женщины выявлено ПМС:
1 Постарайтесь понять, что плохое настроение это не признак дурного тона. ПМС вполне реальное расстройство, от которого страдает большая часть женщин.
2 Во время ПМС постарайтесь помогать женщине по дому, возьмите в свои руки большую часть дел.
3 Постарайтесь заранее распланировать и выявить те дни, когда у женщины проявляется предменструальный синдром. В это время предложите ей встретиться с подругой, съездить отдохнуть или куда-то сходить.
Соблюдение таких простых правил поможет не только пережить сложный период вашей женщине, но и облегчить общение и даже извлечь пользу из данного периода. Почувствовав заботу и помощь в этот период времени, ваша женщина обязательно оценит поступок и будет благодарна за понимание и помощь.
Предменструальный синдром – симптомы и признаки ПМС, причины, лечение предменструального синдрома

Многие уверены, что предменструальный синдром – это очередная женская «блажь», проявление характера и банальные капризы. А вот врачи достаточно серьезно относятся к рассматриваемому явлению – проводят различного рода исследования, подбирают лекарственные препараты для облегчения состояния женщины, разрабатывают профилактические меры.
Читайте также: Начало климакса и менопауза: что это такое, причины возникновения
Оглавление: Что известно о предменструальном синдроме Причины ПМС Симптомы и признаки ПМС Помощь женщине при ПМС – Чем поможет врач – Как избавиться от ПМС своими силами – Народная медицина при ПМС
Что известно о предменструальном синдроме
Захотелось срочно купить себе колечко, расплакались при виде соседского малыша, считаете, что чувства к мужу прошли? Не делайте поспешных выводов, а постарайтесь быстро сориентироваться – как скоро должны начаться месячные.
Такое странное, ничем не мотивированное, поведение чаще всего объясняется предменструальным синдромом.
Удивительно, но еще в начале 20 века подобные отклонения считались признаком развития психического заболевания, и только после исследований врачи и ученые сделали однозначный вывод – рассматриваемое состояние напрямую связано с колебаниями уровня гормонов в крови, которые считаются закономерными.
Например, если понижается уровень эстрогена и/или прогестерона, то это может спровоцировать:
- повышение уровня моноаминоксидазы – это вещество вырабатывается тканями головного мозга, его повышенный уровень вызывает депрессию;
- понижение уровня серотонина – вещество тоже выделяется тканями головного мозга, но оно влияет на настроение и активность;
- повышение продукции альдостерона – он провоцирует различные изменения в организме, от вкусовых предпочтений до ощущения усталости.
Предменструальный синдром протекать может по-разному: у некоторых женщин это состояние практически не меняет привычный образ жизни, но некоторые представительницы прекрасного пола испытывают буквально страдания от собственной раздражительности, смены настроения и даже истерик.
Единственное, что всегда укажет на проявление именно предменструального синдрома – его цикличность.
Запомните один простой факт – если любые отклонения в поведении и самочувствии появляются в конкретные дни менструального цикла, а с приходом месячных или сразу после них исчезают, то это явно предменструальный синдром.
Обратите внимание: если характерные для ПМС симптомы не исчезают и после месячных, появляются в середине менструального цикла, то это повод обратиться за помощью к терапевту и психиатру.
Чтобы не ошибиться в диагностике, стоит завести себе дневник, в котором нужно фиксировать все изменения в здоровье, патологические проявления согласно датам наступления – так можно будет определить цикличность появления симптомов. Оптимальный вариант – обратиться сразу к специалистам для проведения точной диагностики.
Причины ПМС
Даже современной медицине сложно назвать конкретные причины появления и развития предменструального цикла, но зато есть выделенные факторы, которые будут способствовать рассматриваемому явлению. К таковым относятся:
Обратите внимание: на появление предменструального синдрома влияет и количество искусственных прерываний беременности, и количество родов, и различные патологии гинекологического характера.
Симптомы и признаки ПМС
В медицине принято классифицировать симптомы ПМС по группам:
- Вегетососудистые нарушения – будут присутствовать головокружения, внезапные «скачки» артериального давления, головные боли, тошнота и редкая рвота, боли в области сердца, учащенное сердцебиение.
- Нервно-психические нарушения – характеризуются повышенной раздражительностью, плаксивостью, депрессией и немотивированной агрессией.
- Обменно-эндокринные нарушения – отмечаются повышение температуры тела и озноб, периферийные отеки, сильная жажда, одышка, нарушения в работе пищеварительной системы (метеоризм, диарея или запор), снижение памяти.
Кроме этого, предменструальный синдром у женщины может проявиться и в различных формах:
Нейропсихическая
При такой форме рассматриваемое состояние будет проявляться нарушениями в психической и эмоциональной сфере.
Например, будут присутствовать нарушения сна, резкая смена настроения, вспыльчивость и немотивированная раздражительность, агрессия.
В некоторых случаях у женщины, наоборот, появляется апатия к окружающему миру, вялость, депрессия, панические атаки, непреходящее чувство страха и тревожности.
Отечная
У женщины будут отмечаться отеки верхних и/или нижних конечностей, повышенная жажда, увеличение веса, спонтанные боли в суставах, зуд кожной поверхности, снижение количества отделяемой мочи.
При отечной форме предменструального синдрома обязательно будут присутствовать симптомы нарушения работы пищеварительной системы – могут быть запоры или диарея, повышенное газообразование.
Кризовая
При развитии такой формы ПМС у женщин обычно диагностируются заболевания разной степени тяжести почек, органов желудочно-кишечного тракта, сердечно-сосудистой системы. А проявляться рассматриваемый синдром будет болями в сердце, «скачками» артериального давления, приступами учащенного сердцебиения и чувства страха/паники, учащенным мочеиспусканием.
Цефалгическая
Обязательно при диагностировании этой формы предменструального синдрома будут выявлены у женщины в анамнезе заболевания желудочно-кишечного тракта, сердечно-сосудистых заболеваний, гипертонией.
Цефалгическая форма ПМС проявляется болями в области сердца, мигренью, повышенной чувствительностью к ранее привычным ароматам и звукам, тошнотой и рвотой.
Отдельно стоит упомянуть, что имеют место быть атипичные проявления предменструального синдрома – повышение температуры до субфебрильных показаний, повышенная сонливость, язвенный гингивит, стоматит, аллергические проявления (например, отек Квинке), приступы рвоты.
Обратите внимание: описанные нарушения могут проявляться у женщин в разной степени – например, чаще всего отмечаются повышенная раздражительность, боль в груди, слабость. Остальные проявления могут либо вовсе отсутствовать, либо быть слишком неинтенсивными.
Помощь женщине при ПМС
Многие женщины пытаются решить проблему предменструального синдрома самостоятельно – они употребляют какие-то успокоительные, обезболивающие, оформляют больничный лист, чтобы избежать проблем на работе, стараются меньше общаться с родственниками и друзьями.
А ведь современная медицина предлагает каждой женщине четкие меры для облегчения самочувствия при рассматриваемом синдроме. Нужно всего лишь обратиться за помощью к гинекологу, а он, в тандеме с другими узкими специалистами, подберет эффективное лечение ПМС.
Чем поможет врач
Обычно специалисты подбирают симптоматическое лечение, поэтому сначала женщина будет полностью обследована, опрошена – нужно четко понимать, как проявляется предменструальный синдром у конкретной пациентки.
Общие принципы облегчения состояния женщины при ПМС:
- При психоэмоциональных нарушениях (раздражительность, депрессия, агрессивность, плаксивость и другое) врач может подобрать эффективное успокоительное средство – это будут лекарственные препараты с мягким седативным действием, которые не вызывают привыкания.
- Ибупрофен, Кетанов и Нимесулид (нестероидные противовоспалительные средства) назначаются при жалобах на болевые ощущения в пояснице, внизу живота.
- Если у женщины диагностируется отечная форма предменструального синдрома, то обязательно нужно будет принимать специфические противоотечные средства и чаще всего они будут растительного происхождения.
- При кризовой и цефалгической формах ПМС специалист может назначить Парлодел – его обычно принимают во 2 фазе менструального цикла, но если при обследовании обнаруживается повышенный уровень пролактина, то данное средство следует принимать постоянно – он будет оказывать нормализующий эффект при накоплении в организме.
- Если у женщины ПМС протекает в цефалгической и отечной форме (присутствуют симптомы для этих двух форм), то целесообразно будет употреблять Напросин или Индометацин – это антипростагландиновые препараты.
- При ПМС у женщин чаще всего выявляется повышенный уровень гистамина, поэтому врач может выбрать для лечения антигистаминные препараты – их принимают за 2 дня до предполагаемого ПМС (вот почему так важно вести дневник менструального цикла).
- Чтобы улучшить кровообращение в центральной нервной системе, женщине нужно будет принимать Грандаксин, Ноотропил или Аминолон на протяжении 15-20 дней.
Обратите внимание на два фактора:
- Антидепрессанты и транквилизаторы назначаются только при присутствии множества нейропсихических симптомов – к таким препаратам относятся Тазепам, Золофт, Рудотель и другие.
- Гормональная терапия будет уместна только после обследования женщины на предмет состояния ее гормональной системы.
Как избавиться от ПМС своими силами
Существует ряд мер, которые помогут женщине облегчить свое состояние, снизить интенсивность проявлений предменструального цикла. Они достаточно просты, но от этого не менее эффективны. Женщины должны соблюдать следующие рекомендации:
- Физическая нагрузка. Ни в коем случае нельзя забывать об активности – гиподинамия признана всеми врачами, как прямой путь к ПМС. Не стоит сразу же ставить олимпийские рекорды – достаточно будет больше ходить пешком, делать зарядку, посещать бассейн, ходить в тренажерный зал, в общем, можно выбрать занятия «по душе».
Что это дает: регулярные занятия физической культурой повышают уровень эндорфинов, а это способствует избавлению от депрессии и бессонницы.
- Коррекция питания. За неделю до предполагаемого начала предменструального цикла женщина должна ограничить употребление кофе, шоколада, отказаться от алкогольных напитков. Необходимо сократить количество употребляемой жирной пищи, но увеличить количество продуктов в рационе с высоким содержанием кальция в организме.
Что это дает: обмен углеводов остается в пределах нормы, смена настроений и раздражительность не провоцируются кофеинсодержащими продуктами.
- Полноценный ночной отдых. Речь идет о сне – он должен быть глубоким и достаточно продолжительным (не менее 8 часов). Если женщина не может быстро заснуть, то ей рекомендуется совершать прогулки на свежем воздухе по вечерам, выпивать перед сном стакан теплого молока и принимать медовую ванну.
Что это дает: именно полноценный сон «отвечает» за крепость иммунитета, нормальную работу центральной нервной системы.
- Прием препаратов витамина В6 и магния. Это нужно делать за 10-14 дней до начала месячных, но только под контролем врача – он, кстати, грамотно подберет конкретные комплексы. Часто женщине назначают Магнерот, Магне В6.
Что это дает: учащенное сердцебиение, немотивированные тревога и раздражительность, усталость и бессонница либо вовсе будут отсутствовать, либо иметь низкую интенсивность.
- Ароматерапия. Если у женщины отсутствует аллергия на эфирные масла, то будет полезно использовать масло можжевельника или бергамота для приема теплых ванн. Причем, сеансы ароматерапии нужно начинать проводить за 10 дней до начала месячных.
Что это дает: аромат бергамота и можжевельника повышает настроение, стабилизирует психоэмоциональный фон.
Народная медицина при ПМС
Существует ряд рекомендаций и из серии «народная медицина», которые помогут избавиться от проявлений предменструального синдрома или, как минимум, снизить их интенсивность. Конечно, стоит предварительно проконсультироваться с гинекологом и получить одобрение на такое решение проблемы.
Наиболее популярными, эффективными и безопасными народными средствами для облегчения проявлений предменструального синдрома считаются:
- Настойка календулы. Ее нужно принимать по 10 капель три раза в день перед каждым приемом пищи.
- Корни одуванчика. Из них готовят отвар по классическому рецепту (чайная ложка сырья на 200 мл кипятка, настоять) и принимать по половине стакана 2 раза в сутки перед едой. Этот отвар помогает снизить отеки и избавиться от болевого синдрома в груди.
- Травяной сбор. Нужно смешать по 2 части крапивы, манжетки, календулы и по 1 части мелиссы, лепестков роз и ромашки аптечной. Затем готовится настой в пропорции 1 столовая ложка сбора на стакан кипятка, настоять его нужно в течение 3-5 часов. Принимается отвар травяного сбора по одной чашке (150 мл) 2-3 раза в день.
- Отвар жасмина и тысячелистника. Смешать 30 гр цветов белого жасмина и 40 гр тысячелистника, залить стаканом кипятка, настоять 15 минут. Принимать отвар нужно по 100 мл три раза в день. Такое средство поможет избавиться от болей внизу живота, если начинать его прием за неделю до предполагаемого начала месячных.
Предменструальный синдром – это не капризы и не «блажь» женщины, а достаточно серьезное нарушение здоровья.
И относиться к ПМС нужно серьезно – в некоторых случаях игнорирование симптомов рассматриваемого явления может привести к проблемам в психоэмоциональном плане.
Читайте также: Правила применения и показания для назначения дивигеля при климаксе
Только не нужно пытаться самостоятельно облегчить свое состояние – каждая женщина с предменструальным синдромом должна пройти обследование и получить грамотные рекомендации от специалиста.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
ПМС: формы и признаки. Как купировать симптомы предменструального синдрома?

Устоявшееся представление о хрупкости женского организма обосновано: в отличие от мужчин, представительницы слабого пола действительно обладают более сложной физиологической организацией, которая необходима для выполнения репродуктивной функции.
Иллюстрация тому — предменструальный синдром (ПМС), состояние, способное пошатнуть физическое и психическое самочувствие даже самой уравновешенной и здоровой барышни.
В этой статье мы разберем расхожие предрассудки, связанные с этим состоянием, и выясним, как облегчить течение ПМС.
Правда и мифы о ПМС
С предменструальным синдромом связано множество стереотипов — это объясняется тем, что к настоящему времени ученые еще не окончательно выяснили механизмы возникновения такого явления.
К тому же о широком распространении ПМС среди женщин публично заговорили сравнительно недавно (раньше все, что было связано с менструальным циклом, представляло своеобразное табу в обществе).
Неудивительно, что представительницы слабого пола, которым посчастливилось никогда не испытывать симптомы дискомфорта перед месячными, а также некоторые мужчины считают эту проблему надуманной.
Согласно мнению некоторых социологов, ПМС является культурным феноменом: узнав о существовании этого синдрома, женщины начинают искать у себя признаки психологической нестабильности в обозначенный срок, и каждый месяц в эти дни объясняют причины плохого настроения именно предменструальным расстройством.
Тем не менее большинство экспертов склоняются к позиции, что предменструальный синдром — сложный физиологический процесс, который может характеризоваться эндокринными, психоэмоциональными и вегетососудистыми нарушениями.
По статистике проявления ПМС наблюдаются у половины женщин репродуктивного возраста, из них примерно у 5–10% симптомы столь выражены, что становятся причиной утраты трудоспособности.
Неслучайно это состояние входит в международную классификацию болезней Всемирной организации здравоохранения: другими словами, диагностированный предменструальный синдром — обоснованная причина для получения больничного листа.
Как правило, продолжительность ПМС составляет от двух дней до недели, при этом с возрастом этот показатель, как и степень выраженности симптомов, имеют тенденцию увеличиваться.
В чем же причина такого явления? За несколько суток до завершения менструального цикла концентрация половых гормонов в крови у женщины ощутимо снижается: организм понимает, что беременность не наступила, и готовится к обновлению внутреннего слоя матки и очередному витку подготовки к зачатию.
При этом, согласно одной из теорий развития ПМС, кратковременное изменение гормонального фона, затрагивающее также и синтез биологически активных веществ в центральной нервной системе, приводит к характерным симптомам — задержке жидкости в организме, головной боли, уплотнению молочных желез и резким переменам настроения.
При этом с возрастом женщины — и, как следствие, с ростом числа хронических заболеваний и патологий половой системы — проявления ПМС усиливаются.
Ученые полагают, что причина, по которой предменструальный синдром оказался эволюционно выгодным приобретением, заключается в том, что такое состояние (зачастую сопровождающееся раздражительностью и агрессивностью) повышает вероятность расставания с бесплодным партнером.
Как определить наличие предменструального синдрома
Как понять, что является причиной вашего плохого самочувствия накануне месячных? Врачи советуют каждой женщине вне зависимости от наличия или отсутствия у нее признаков ПМС вести краткий дневник, отражая в нем любые изменения самочувствия на протяжении всего менструального цикла.
Для этих целей можно использовать одно из многочисленных мобильных приложений.
Если вы заметите, что определенный «набор» симптомов повторяется в схожем виде из месяца в месяц в последние дни перед физиологическим маточным кровотечением — скорее всего, это можно отнести к предменструальному синдрому.
Существует четыре формы ПМС, объединяющих сходные типы проявлений:
- При нервно-психической форме на первый план выходят нарушения эмоциональной сферы: женщина становится плаксивой, апатичной, раздражительной, ее способна выбить из колеи даже легкая физическая усталость или неприятная новость, которая в другие дни вызвала бы лишь минутное расстройство.
- Цефалгическая форма ПМС характеризуется мигренью, доходящей до чувства тошноты. Боль при этом может отдавать в область глаз, сопровождаться потливостью, слабостью, онемением пальцев рук. Некоторые женщины именно по этим признакам догадываются о приближении менструации.
- Отечная форма проявляется задержкой жидкости в организме: за несколько дней до месячных женщина отмечает, что у нее припухло лицо или появилась тяжесть в молочных железах. Отеки могут появляться и на ногах — во второй половине дня. Одновременно с этим женщина может ощущать тягу к соленой пище, что свидетельствует о нарушении водно-солевого обмена в организме.
- При кризовой форме ПМС, которая изначально чаще наблюдается у дам, имеющих склонность к скачкам артериального давления, синдром обнаруживает себя гипертонией по вечерам: цифры на тонометре превышают норму, учащается пульс и возникает чувство нехватки воздуха.
Зачастую предменструальный синдром проявляется в смешанной форме: головная боль и отеки сочетаются с раздражительностью, а общее чувство разбитости и слабости — с перепадами давления.
В тяжелых случаях ПМС способен стать причиной для звонка в «неотложку», особенно, если женщина после 40 лет подозревает у себя гипертонический криз, инфаркт миокарда или инсульт.
Не редки и обратные ситуации — успокаивая себя мыслью, что дело всего лишь в переутомлении и типичных предшественниках месячных, пациентка игнорирует тревожные симптомы серьезного недуга.
Нет ничего предосудительного в том, чтобы при выраженном ПМС обратиться за консультацией к врачу. Во-первых, чтобы пройти обследование и убедиться, что причина дискомфорта — именно в этом явлении, а не в хроническом заболевании, требующем специального лечения.
Во-вторых, медицина располагает арсеналом средств, способных значительно облегчить предменструальный синдром, а в некоторых случаях — даже предотвратить его наступление.
При этом, к сожалению, универсального лекарства, позволяющего раз и навсегда справиться с ПМС, пока не изобретено — но, возможно, подобное средство однажды появится на аптечных прилавках.
Немедикаментозные подходы
Если ПМС не доставляет выраженного дискомфорта, то, вероятно, удастся обойтись и без лекарственных средств.
Ученые отметили, что предменструальный дискомфорт чаще наблюдается у городских жительниц — это может быть связано с неправильным образом жизни и избыточными стрессами, которые также отрицательно влияют на гормональный фон. Поэтому первый шаг в решении проблемы ПМС — это стабилизация эмоциональной сферы.
- Психологическая поддержка подразумевает индивидуальные консультации с психологом или занятия в специализированных группах, нацеленных на борьбу со стрессами. В рамках занятий вы либо будете беседовать о своих переживаниях и разбираться с причинами хронических тревог, либо — практиковать техники расслабления: дыхательную гимнастику, арт-терапию и т.д.
- Физиотерапия. Многие женщины отмечают, что курсы массажа или аппаратных процедур (например, гидротерапии) приводят к уменьшению или исчезновению симптомов ПМС. Такой подход особенно полезен тем, у кого есть и другие проблемы со здоровьем — например, остеохондроз, последствия перенесенных операций и так далее.
- Коррекция образа жизни зачастую позволяет безо всяких вспомогательных методов улучшить состояние перед менструацией. Так, правильное питание и регулярные физические нагрузки помогают сбросить вес, а здоровый сон является профилактикой мигрени даже в тех случаях, когда она обусловлена ПМС, а не хроническим недосыпанием. Доказано, что у женщин, соблюдающих распорядок дня, предменструальный синдром встречается реже и протекает легче, чем у других.
Гормональная терапия при ПМС
Еще одно направление борьбы с предменструальным синдромом — прием половых гормонов. Такое лечение проводится исключительно под контролем врача.
Цель гормонотерапии — устранение физических симптомов ПМС. Самым распространенным методом является назначение комбинированных оральных контрацептивов (КОК), которые временно «выключают» функции яичников и берут на себя задачу по регуляции менструального цикла.
Благодаря этому дисбаланс половых гормонов, обуславливающий проявления предменструального синдрома, исчезает. В некоторых случаях врачи рекомендуют принимать КОК в непрерывном режиме — то есть без перерывов на 7 дней после окончания приема каждой пачки таблеток.
В тяжелых случаях, когда использование КОК невозможно или неэффективно, пациентке могу выписать гестагенные препараты (на основе, например, даназола) или средства из группы агонистов гонадотропин-рилизинг гормона (гозерелин, бусерелин). Результативность такого лечения достигает 85%, однако длительный прием подобных лекарств иногда приводит к побочным эффектам, поэтому их не назначают на срок более полугода.
Лекарственные препараты, назначаемые женщинам для снятия симптомов ПМС
Справиться с ПМС можно и без гормонов — особенно когда это состояние проявляется в основном в нервно-психической форме. Снять раздражительность и чувство угнетенности помогают препараты из разных групп, традиционно используемые как успокоительные средства и нормотоники (стабилизаторы настроения).
- Лекарства на растительной основе — такие как «Фито Ново-сед», «Ново-Пассит», «Деприм Форте» уменьшают чувство тревоги и страха, а также могут помочь при приступах меланхолии.
- Витамины, гомеопатия, БАДы: экстракт левзеи, настойки женьшеня, лимонника, боярышника, валерианы являются природными средствами, повышающими жизненный тонус и устраняющими чувство подавленности. Препарат «Мастодинон» — гомеопатическое средство, разработанное специально для борьбы с ПМС. Также врачи нередко выписывают пациенткам поливитаминные комплексы, которые нормализуют обмен веществ и уменьшают соматические проявления синдрома.
- Безрецептурные и рецептурные седатики — это лекарства, применяемые по различным показаниям, которые могут оказаться эффективными и при ПМС. «Афобазол», «Персен», «Фито Ново-Сед» — наиболее популярные безрецептурные препараты, что позволяет использовать их без обращения к врачу. В случае если врач назначил вам препарат, продаваемый исключительно по рецепту, следует соблюдать особую осторожность с дозировками и контроль за побочными действиями.
Мнение эксперта: о применении «Афобазола» во время ПМС рассказывает специалист компании-производителя препарата
«Афобазол» — современный препарат, направленный на восстановление нормальной работы нервной системы и быстро устраняющий проявления повышенной раздражительности и тревожности. Эффект «Афобазола» сохраняется после завершения курса, что позволяет испытать облегчение при ПМС на протяжении продолжительного времени после лечения.
«Афобазол» не вызывает зависимости и не влечет синдром отмены, благодаря чему можно использовать его в те периоды жизни, когда это действительно необходимо. Еще один плюс «Афобазола» состоит в том, что он не вступает в межлекарственное взаимодействие.
Это позволяет использовать его как одно из средств комплексной лекарственной терапии.
- Нейролептики также называют антипсихотическими препаратами — их принимают для купирования выраженных эмоциональных расстройств, психозов, тяжелой деменции. В небольших дозировках они обладают успокоительным, противотревожным и снотворным эффектом, однако длительное их применение способно утяжелить проявления ПМС.
Поскольку признаки ПМС индивидуальны у каждой женщины, в вопросах лечения этого состояния не всегда разумно пользоваться советами подруг или родственниц — особенно если они переносят последние дни цикла перед менструацией легче, чем вы.
Будьте последовательны в выборе средств против предменструального синдрома и в случае, если коррекция образа жизни и использование безрецептурных препаратов не облегчают ваше состояние, обязательно обратитесь за консультацией к доктору.