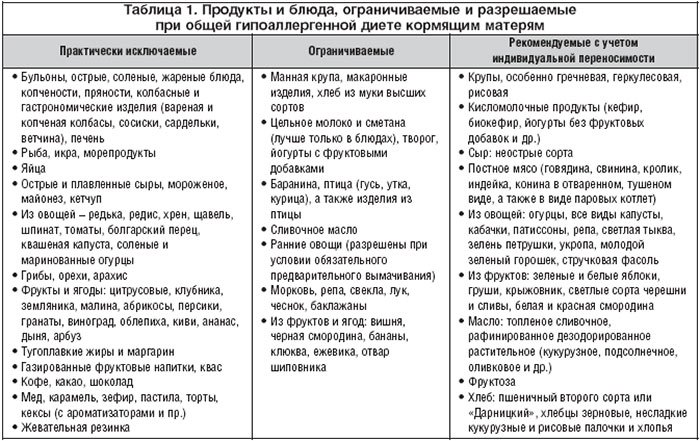
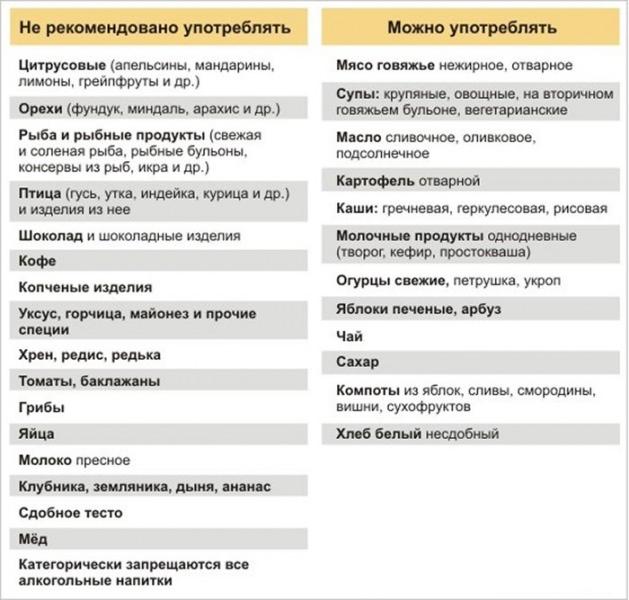
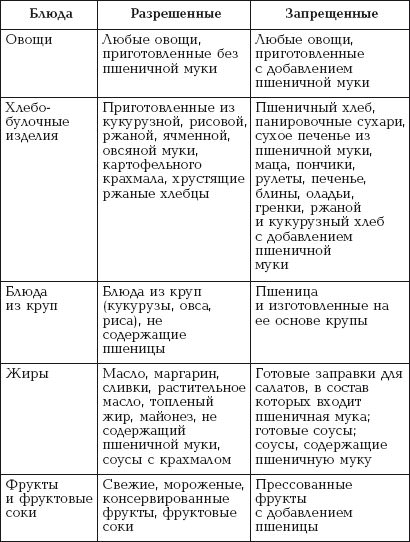
Дизурические расстройства: что такое дизурия у детей, 2 причины, виды, лечение
Виды и причины дизурии у детей и взрослых

Затрудненное мочеиспускание может быть вызвано различными причинами и имеет множество проявлений. Все эти признаки называются дизуретические расстройства. Они являются не самостоятельными заболеваниями, а служат симптомами многих болезней. В зависимости от причины, патологические состояния требуют определённых способов лечения и профилактики.
Главным проявлением синдрома служит нарушение отхождения и количества мочи. Встречается проблема у мужчин и женщин в любом возрасте. Патология по МКБ обозначается кодом R 30.0.
Дизурия и её характерные особенности
Дизурия – это любые виды нарушения мочеотделения, связанные с его разными аспектами. Это могут быть не только неприятные ощущения, но и частота акта, его полнота, скорость, регулируемость.
На основе этих жалоб врач может предположить, симптомом какого заболевания служит нарушение выделения мочи. Более точно это следует определить при помощи различных диагностических обследований.
Разновидности дизуретических расстройств и их признаки
В зависимости от причины возникновения, трудности с оттоком урины могут носить различный характер. Наиболее частыми являются рези в мочеиспускательном канале, тяжесть внизу живота, дискомфорт после опорожнения, чувство переполненности. Формами патологии могут быть:
Все эти расстройства требуют комплексной терапии, при обнаружении подобных признаков следует обязательно обратиться за консультацией к врачу. Острая задержка мочеиспускания(ОЗМ) является неотложным состоянием, больному необходима ургентная помощь.
Этиология и механизм развития
Симптом проблемного мочеиспускания, называемый дизурия, обычно возникает в результате патологий урологической системы. Это могут быть проблемы с пузырём, мочеточниками, почками. У женщин частой причиной служат нарушения со стороны гинекологии: миомы, беременность, ПМС.
Невротическими причинами патологии могут быть как эмоциональное перенапряжение, алкогольное опьянение, стресс, так и заболевания, поражения центральной и периферической нервных систем в результате травм. Сахарный диабет приводит к проблемам с отделением мочи. Врожденные патологии, приобретённые дефекты вызывают различные виды дизурии.
Мужские факторы
В силу анатомических особенностей строения мочеполовой системы у мужчин дизурия у них чаще всего является следствием уменьшения просвета уретры.
Причины этого могут быть разными. У сильного пола проблемы с мочеиспусканием часто возникают из-за простатита, доброкачественной гиперплазии предстательной железы.
Увеличиваясь в размере, она сдавливает канал, затрудняя отток, вызывая неполное опорожнение. Это приводит к различным осложнениям, таким как застой, воспаление.
Обратите внимание
Во время полового акта наблюдается дискомфорт, жжение, преждевременное семяизвержение.
Ещё одной из частых причин дизурических проявлений у мужчин служит мочекаменная болезнь. Из-за затруднения выведения солей в виде мелкого песка появляется раздражение, боль. Образовавшиеся более крупные кристаллы, небольшие камешки могут частично или полностью перекрыть уретру и вызвать острую задержку мочи.
Женские факторы
Распространенными причинами возникновения дизурии, присущими слабому полу, являются период беременности и наступление менопаузы. Растущий плод давит на мочевой пузырь, позывы возникают при меньшем объёме наполнения, будущая мама вынуждена чаще его опорожнять.
Во время климакса развиваются гормональные перестройки, мышцы промежности ослабевают, хуже происходит иннервация сфинктера уретры, женщине труднее сдерживать струю. Также к этому возрасту может развиться эндометриоз, миома, пролапс гениталий.
Все эти факторы вызывают различные проблемы с оттоком мочи.
Часто временные нарушения мочевыделения возникают после родов, особенно если трудно отделяется детское место или была проведена операция кесарева сечения. Тогда мочу выводят специальным катетером.
Задержка мочеиспускания у детей
Наиболее частыми причинами нарушения мочеиспускания в детском возрасте, особенно в грудном, у младенцев первого года жизни, являются врожденные проблемы. При этом они могут касаться не только выделительной системы, но и неврологии.
Доктор Комаровский при любых проявлениях дизурии рекомендует провести обследование малыша на инфекционные заболевания. При этом некоторые симптомы могут быть нормальными до определённого возраста. Так, например, недержание ночью, которое называется специальным термином «энурез» и встречается чаще у мальчиков, не должно вызывать беспокойства до 4-5 лет.
Общие причины
Самыми распространёнными причинами, вызывающими дизуретические явления у обоих полов, служат воспаления уретры, мочевого пузыря.
Могут вызвать затруднение или болезненность при отхождении мочи и другие заболевания малого таза. Тяжело происходит отток урины у лежачих больных, им часто приходится выводить её с помощью катетеризации.
Проблемы с отделением мочи у мужчин и женщин возникают при таких состояниях:
- цистите;
- пиелонефрите;
- мочекаменной болезни;
- геморрое с большими внутренними узлами;
- заболеваниях, передающихся половым путём;
- опухолях;
- свищах мочеиспускательного канала;
- врожденных патологиях строения;
- неврологических проблемах.
В зависимости от причины дизурии подход к лечению будет разный. При возникновении такого синдрома первым действием должно быть обращение за медицинской помощью.
О проблемах с мочевыделительной системой может сигнализировать такой симптом, как гипоизостенурия. Она проявляется низкой плотностью урины на протяжении суток. Этот показатель можно посмотреть в специальных таблицах, но лучше, если анализ расшифрует врач.
Последствия
Появление проблем с мочеиспусканием вызывает у человека сильный дискомфорт, ухудшает его качество жизни. Неконтролируемый отток вносит ограничения в активную деятельность пациента. Он начинает замыкаться в себе, меньше общаться с окружающими. Особенно это значимо для пожилых людей.
Ночное недержание у подростков делает для них невозможным различные поездки, путешествия. Такая проблема может нанести тяжёлую психологическую травму формирующейся личности.
Затруднённость мочеиспускания приводит к застою, повышению концентрации токсинов, грозит развитием воспалительных процессов. Может начаться отложение песка и формирование конкрементов в пузыре, что вызовет тяжелые проявления мочекаменной болезни.
Диагностическое обследование
Алгоритм обследований для правильной постановки диагноза при дизурии должен начинаться со сбора подробного анамнеза. Для женщин обязательно посещение гинеколога со взятием мазков. Клинические анализы крови, мочи должны сочетаться с биохимией, дополнительным посевом урины на флору, бактериологическим обследованием отделяемого уретрального канала.
При необходимости врач включит в комплекс и диагностический метод цистоскопию. Также информативно будет для выявления патологии специальное уродинамическое исследование. Может понадобиться консультация невропатолога.
Варианты решения проблемы
Устранение неприятного проявления должно быть направлено на ликвидацию выявленной при диагностике основной причины, приведшей к проблеме. Симптоматическая терапия обычно неэффективна или даёт временное облегчение.
Лечение дизурии может быть консервативным и хирургическим, требующим нахождения пациента в стационаре, в отделении урологии. Подбирается терапия врачом, исходя из поставленного диагноза и возможных побочных эффектов.
В домашних и амбулаторных условиях лечение может состоять из применения таких средств и мероприятий:
- приема лекарств в форме таблеток, капель, инъекций;
- гомеопатических препаратов;
- рекомендованной диеты;
- соблюдения питьевого режима;
- отваров трав;
- упражнений для укрепления мышц промежности;
- средств гормональной терапии;
- электропроцедур;
- методов народной медицины;
- специальных приспособлений для поддержания органов малого таза в правильном положении.
Операция может заключаться в удалении опухоли, инъекционного введения специальных препаратов в окружающие ткани, фиксации мочевого пузыря в нормальном положении, пластики выделительной системы, формировании искусственного канала для оттока. Вопрос о необходимости такого вида коррекции решается лечащим доктором.
Советы по предупреждению дизурии
Профилактика возникновения дизурии должна начинаться с детства. Главной задачей родителей является наблюдение за новорожденным и малышом более раннего возраста. Внутриутробные патологии могут проявиться как в первые дни жизни, так и в период роста, когда дитя начинает бурно развиваться. Любые отклонения от нормы должны насторожить, ребёнка следует показать врачу.
У взрослых предупреждающие мероприятия должны быть направлены на здоровый образ жизни. Также важным является внимательное и бережное отношение к своему организму. Рекомендуется выполнять следующие действия:
- регулярно заниматься спортом;
- вести активный образ жизни;
- начинать утро с зарядки;
- регулярно посещать врача;
- выполнять упражнения Кегеля для укрепления тазовых мышц;
- соблюдать принципы правильного питания;
- придерживаться питьевого режима.
Следование этим правилам дает возможность предупредить развитие проблемы, получить хороший профилактический отзыв. При возникновении подозрительных симптомов своевременное обращение к врачу поможет вовремя распознать патологию, начать качественное лечение.
Заключение
Любое нарушение выделения мочи, особенно сопровождающееся резями, трудным оттоком, гематурией, повышением температуры тела, отёками требуют обязательного обращения за медицинской помощью. Приступ почечной колики является неотложным состоянием, следует прибегнуть к экстренной помощи.
Дизурия является симптомом множества патологий, лечить самостоятельно такое состояние недопустимо. В запущенных случаях оно может привести к тяжёлым последствиям, угрожающим жизни пациента.
Что такое дизурия, как она проявляется и лечится у женщин и мужчин?

Дизурия — симптом нарушения деятельности органов выделительной системы, для которого свойственны проблемы с мочеиспусканием. Дизурические расстройства включают в себя болезненность и затруднения во время опорожнения, неполное опустошение мочевого пузыря и задержку мочи. Патология может возникать у людей любого возраста и пола.
Формы патологии
Дизурические явления классифицируются в зависимости от сути возникшей проблемы. Они могут быть связаны с нарушением вывода мочи, ее накоплением и сочетанием двух патологий одновременно.
В медицинском сообществе принято выделять следующие виды дизурий: недержание, поллакиурия, энурез, ишурия, странгурия.
- При недержании больной не в состоянии контролировать процесс мочеиспускания, и оно может происходить непроизвольно, но сопровождается неожиданным и сильным позывом. Подобное нередко встречается у женщин на последних сроках беременности и считается физиологической нормой;
- Поллакиурия характеризуется частыми позывами к опорожнению мочевого пузыря, урина при этом выделяется маленькими порциями. Нарушение может наблюдаться в любое время суток, даже во время покоя (сна). Болезненное мочеиспускание обычно возникает на фоне гинекологических или урологических заболеваний: во время похода в туалет чувствуется жжение и острая боль в уретре;
- При энурезе недержание мочи практически непрерывное, предварительные позывы к опорожнению при этом полностью отсутствуют. Патология бывает двух видов: ложной и истинной, а причины бывают физиологическими или психологическими. Дизурия у детей данного вида особенно распространена;
- Еще один вид дизурии — это ишурия, при которой больной не может освободить мочевой пузырь самостоятельно. Делится на два типа: нейрогенный или механический. В первом случае из-за поражения нервной системы возникают спазмы гладкой мускулатуры, во втором наблюдается закупорка мочеиспускательного канала или путей;
- При странгурии процесс опорожнения затруднен. Сопровождается он жжением и тупой болезненностью. Облегчения после похода в туалет не наступает: больного постоянно преследует ощущение неполного освобождения мочевого пузыря.
Возможные причины
Дизурия возникает под действием приобретенных патологий или изъянов работы мочеполовой системы. Наиболее распространенные причины — воспалительные процессы в органах малого таза, гинекологические заболевания и различные инфекции, которые передаются при незащищенном половом контакте. У мужчин дизурия часто становится первым симптомом патологий предстательной железы.
В зоне риска одинаково находятся люди различных возрастов и пола. Спровоцировать подобные нарушения могут:
- повышенное содержани сахара в крови;
- сильные переохлаждения;
- алкоголизм;
- неврозы, регулярные стрессы;
- потеря тонуса мышечного аппарата;
- новообразования различного происхождения;
- заболевания почек;
- избыточный вес;
- повреждения нервных волокон спинного или головного мозга.
Вызвать изменение мочеиспускания могут также некоторые медицинские средства — диуретики, стимулирующие выработку и вывод урины.
Схожие симптомы встречаются и в том случае, если пострадал не мочевой пузырь, а близлежащие органы — кишечник, почки, аппендицит. В редких случаях вызывают дизурию серьезные нарушения гигиенических норм.
Подобное обычно затрагивает женщин. Физиологически уретра расположена недалеко от ануса и влагалища, в которых могут проявлять активность патогенные микроорганизмы.
Мочеиспускательный канал короче, чем у мужчин, и бактериям проще попасть в мочевой пузырь.
У маленьких детей (до пяти лет) рефлексы не сформированы полностью, и полноценно управлять мускулатурой мочеполовой системы им сложно. Нарушения процесса мочеиспускания можно отнести к возрастной физиологической норме. Неприятные ощущения при этом не возникают. У деток постарше дизурию чаще вызывают инфекции и переохлаждения.
Распространенные симптомы
Симптоматика дизурии зависит от формы патологии, степени ее развития и сопутствующих заболеваний. Самые очевидные признаки — болезненность или дискомфорт при освобождении мочевого пузыря, слишком частые или редкие позывы к опорожнению, нарушения процесса выделения мочи.
Больгой обычно сталкивается еще и симптомами, к которым относятся:
- постоянное жжение или зуд в области половых органов;
- помутнение мочи;
- появления кровяных клеток в урине;
- болезненные ощущения в эпигастральной области;
- выделения из влагалища.
Активные воспалительные процессы сопровождаются интоксикацией в виде повышения температурных показателей. Продолжительная задержка мочи опасна симптомами токсического отравления организма — тошнотой, рвотой, головокружениями, сильной слабостью тела. Возможно повышение артериального давления.
Необходимая диагностика
При возникновении тревожных симптомов следует идти на прием к участоковому врачу, который расскажет о том, что такое дизурия и чем она опасна. Посетить нужно также уролога, нефролога или гинеколога. Обязательная часть приема — сбор анамнеза (жалоб) больного, дополнительно может потребоваться осмотр, включающий пальпацию живота.
Для уточнения диагноза назначаются:
- исследование мочи и крови;
- развернутый анализ по Нечипоренко;
- биохимия крови;
- бакпосев мочи на флору;
- УЗИ;
- цистоскопия.
Во время ультразвукового исследования изучается состояние органов мочеполового аппарата. При цистоскопии в полость мочевого пузыря вводится длинная гибкая трубка, оснащенная специальной видеокамерой. Так врач сможет оценить состояние органа и обнаружить возможные изменения.
В некоторых случаях рекомендуется пройти комплексное уродинамическое исследование. Во время процедуры к коже промежности прикрепляются специальные датчики. С их помощью получается информация о том, как работают сфинктеры мочевых путей и мочевой пузырь.
Если найти причину дизурии не получится, больной направляется к неврологу, чтобы исключить проблемы с психическим и эмоциональным состоянием.
Способы лечения
Оптимальная терапия подбирается только после проведения всех диагностических мероприятий и уточнения причины дизурии. Из-за вероятности опасных осложнений, которые влекут за собой проблемы с мочеиспусканием, самолечение строго запрещено. По возможности ставка делается на консервативную терапию.
Она включает в себя:
- прием медикаментов;
- физиопроцедуры;
- лечебную физкультуру;
- диету;
- гормональную терапию.
- При необходимости допускается использование народной медицины — натуральные травяные отвары и чаи.
Если проблемы связаны с возрастом, рекомендуются специальные упражнения, позволяющие укрепить тазовое дно. Похожий эффект достигается физиотерапией: во время процедуры происходит стимуляция ослабленных мышц. При климаксе рекомендуется заместительная гормональная терапия.
Серьезные патологии и отсутствие эффекта от консервативных методов лечения — показания для проведения оперативного вмешательства. Хирургия необходима при злокачественных образованиях, некоторых формах доброкачественных опухолей, врожденных недостатков мочеполовых органов или травмах мочевого пузыря.
Отсутствие лечения чревато быстрым развитием осложнений. Инфекционные и воспалительные заболевания (вульвовагинит, пиелонефрит, цистит) переходят в хроническую форму, которая с трудом поддается лечению. Постоянная задержка мочи опасна появлением токсичных веществ в крови и постоянным отравлением организма.
Лекарственные препараты
Медикаментозная терапия зависит от первопричины, спровоцировавшей появление дизурии. При инфекциях используются антибиотики: Цефалексин, Зиннат, Йипрофлоксацин, Ноцлин, Офлоксин. Оптимальный препарат подбирается лечащим врачом.
Курс приема и дозировка определяются индивидуально. Неприятные симптомы могут пропасть уже в течение первых двух-трех дней лечения, но прерывать процесс запрещено. В противном случае возможно повторное обострение, которое лечится сложнее.
Важно
При активном воспалительном процессе лечение дизурии требует нестероидных противовоспалительных средств. Могут назначаться Ибупрофен, Кетопрофен, Диклофенак, Мелоксикам, Нимесулид. Они обладают также жаропонижающим и обезболивающим эффектами, что позволяет значительно облегчить состояние больного.
Чтобы избавиться от спазмов, потребуются спазмолитики: Дротаверин, Но-Шпа, Спазмол, Спаковин, Спазмонет. Облегчают процесс образования и выведения мочи диуретики, к которым относятся:
- Монитол;
- Спиронолактон;
- Торасемид;
- Флуросемид;
- Метолазон;
- Индапамид.
Подобные препараты необходимы и при артериальной гипертензии.
Каждый из препаратов имеет свои противопоказания и побочные действия. Перед применением необходимо тщательно изучить инструкцию по применению. При появлении любых негативных реакций организма, дальнейший прием отменяется.
Народные средства
Рецепты народной медицины используются в качестве вспомогательных средств для усиления основного терапевтического эффекта. Полностью заменить собой традиционное лечение с использованием медикаментов они не могут. При выборе продуктов обращать внимание стоит на индивидуальные особенности организма: многие рецепты содержат аллергены.
Для предотвращения обсеменения микроорганизмами стенок мочевого пузыря, советуют пить черничный, брусничный или клюквенный соки и морсы. С помощью подобных напитков также удается ускорить процесс выведения урины из организма. Для борьбы с кишечной палочкой, которая может быть устойчивой к антибиотикам, подходят натуральное нерафинированное кокосовое масло. Пить 20 мл натощак.
Широко используются различные отвары и настои. При дизурии подходят:
- листья толокнянки;
- полевая ярутка;
- ромашка;
- алоэ;
- вишневые плодоножки;
- мать-и-мачеха;
- пастушья сумка;
- птичий горец.
Две-три столовых ложки травы заливаются 500 мл крутого кипятка и в течение 15-20 минут греются на водяной бане. Когда жидкость остынет, ее необходимо процедить. Пить по четверти стакана, хранить готовый отвар разрешается не дольше суток.
Профилактика
Наиболее верный способ профилактики — придерживаться здорового образа жизни. Необходимо избегать переохлаждений, тщательно следить за чистотой половых органов и вовремя лечить любые воспалительные, бактериальные и раковые заболевания. Откладывать визит к врачу при появлении тревожных симптомов не стоит.
В рационе должно быть большое количество здоровой пищи — свежих овощей и фруктов, достаточного количества белка и молочных продуктов. Каждый день рекомендуется выпивать не менее двух литров воды. Газированные напитки, алкоголь и крепкий чай заменяются натуральными соками, домашними компотами и морсами.
Снизить вероятность проблем с мышцами тазового дна поможет регулярная физическая активность. При сидячей работе следует каждый час устраивать разминку: достаточно просто пройтись по коридору или подняться по лестнице. Пользу принесет любой понравившийся вид спорта — бег, йога, велосипед, плавание. В качестве профилактики можно выполнять специальные упражнения для укрепления тазовых мышц.
Исключить желательно вредные привычки и чрезмерные физические нагрузки, включающие поднятие тяжестей. В холодное время года организму необходима поддержка — витаминно-минеральные комплексы с большим количеством витамина С.
Симптоматика и лечение дизурических расстройств

Дизурические расстройства представляют собой общие нарушения процесса нормального мочеиспускания.
Недуг может характеризоваться нарушением накопления урины в мочевом пузыре, болями, неполным опорожнением.
Болезнь не самостоятельная, а является лишь симптомом поражения органов мочеиспускательной системы, который должен заставить больного обратиться к врачу за оперативным лечением. Дизурия – что же это такое?
Причины
Есть несколько причин, которые вызывают дизурические явления:
- Урологические или нефрологические. Это могут быть болезни мочевого пузыря, почек, мочеточников.
- Гинекологические. Воспаление или инфекция половых органов, беременность или ПМС.
- Неврологические. Стрессы, состояние острого или частого опьянения, заболевания нервной системы.
- Эндокринный. К этой группе относится сахарный диабет.
- Патологическое развитие опасных для нормальной жизнедеятельности дефектов мочеполовой системы после операции или травмы.
Симптоматика
Признаки заболевания напрямую зависят от самого механизма и формы нарушения, потому их делят на несколько групп:
Случается, что дизурия сопровождается болями, которые доставляют огромный дискомфорт. В случае появления симптоматики надо обратиться к специалисту за диагностикой и квалифицированным лечением.
Диагностика
Чтобы поставить точный и правильный диагноз, необходимо пройти несколько важных исследований:
- Консультация с врачом, который по опросу соберет всю нужную информацию о признаках и самом синдроме.
- Общение с гинекологом, невропатологом и урологом.
- Анализы крови.
- Анализы мочи.
- Анализ урины на бактерию или инфекцию.
- Цистоскопия.
Комплексное обследование необходимо, потому как заболевание имеет несколько причин своего проявления. Необходимо внимательно проанализировать всю информацию, которая поможет определить вид нарушения и прописать эффективное лечение.
Формы
Существуют такие виды дизурии:
- Поллакиурия. Проявляется частым мочеиспусканием и только маленькими порциями. Может быть дневной, ночной или же постоянной.
- Энурез. Практически непрерывное и абсолютно не произвольное недержание без предварительного позыва.
- Заболевание проявляется затрудненным мочеиспусканием, которое в процессе сопровождается болями.
- Ишурия. Освободить мочевой пузырь самостоятельно просто не получается. В этом случае выделяют механическую или нейрогенную природу болезни.
- Болезненность. Боли в течение мочеиспускания могут быть вызваны гинекологическими или урологическими недугами.
- Обычное недержание. Моча выделяется без природного контроля, потому что появляется неожиданный позыв к выделению урины.
Когда вы заметили любое нарушение, надо сразу идти к специалисту, который поможет пройти правильное обследование и выявить причины заболевания. В случае острой формы болезни нужна госпитализация пациента.
Лечение
Дизурический синдром надо лечить после обследования, чтобы подобрать идеальную тактику. Все напрямую зависит от истинных причин заболевания и его формы. Направляют терапию на устранение боли и уменьшение проявившегося в постоянной форме дискомфорта. Могут назначить консервативную методику или хирургическое вмешательство.
Консервативное и оперативное лечение включает такие пункты:
- Разные упражнения для укрепления мышц.
- Соблюдение каждой рекомендаций по питанию и нормализация привычного питьевого режима.
- Постоянные тренировки мочевого пузыря, постановка режима процесса мочеиспускания.
- Прием лекарств, которые могут расслабить мочевой пузырь.
- Использование противовирусных, разных антибактериальных и противогрибковых медикаментов.
- Использование успокоительных, когда проблема вызвана стрессом или же нервным перенапряжением.
- Прием разных препаратов, которые влияют на нервы, регулирующие работу мочевого пузыря.
- Использование вспомогательного специального устройства, которое помогает удерживать мочеполовые органы в малом тазу.
- Специализированная электростимуляция мышц промежности, чтобы укрепить их и восстановить функции.
- Гормональное лечение, если недержание появляется на фоне климакса.
Осложнения
Заболевание под названием дизурия приводит к значительному ухудшению качества жизни пострадавшего пациента. Повышается вероятность заразиться опасной инфекцией или бактерией, получить воспаление в области мочевой или половой системы.
Когда получается длительная задержка урины, происходит значительное повышение в крови разных токсичных продуктов жизнедеятельности. Иногда недуг приводит и к летальному исходу.
Обращайте внимание на первичные симптомы, которые сопровождают болезнь. Как только вы видите, что признак не проходит, а только усугубляется, сразу надо обращаться к квалифицированному специалисту. Который точно знает, как правильно и эффективно вылечить нарушение в работе органов.
Совет
Надо правильно относиться к своему здоровью, иначе это приведет к негативным и нежелательным последствиям, острым осложнениям.
Если вам назначена госпитализация, от нее не стоит отказываться, так как болезни требуют контроля со стороны врача, постоянной диагностики и своевременной коррекции подобранного лечения.
Если ситуация усугубилась, может быть назначена операция или другое вмешательство, которое поможет наладить мочеиспускание и даст забыть о болезни и ее неприятных симптомах, болях, которые становятся все сильнее с каждым днем.
Причины развития дизурического синдрома и особенности лечения
Термин дизурический синдром объединяет все отклонения, связанные с процессом мочеиспускания. Это может быть невозможность сходить помочиться, частые позывы в туалет или боли при опорожнении мочевого пузыря. Чаще дизурические расстройства сопровождают болезни мочеполовой сферы и неврологические патологии, но могут проявляться и как самостоятельные отклонения.
Признаки патологии
Дизурический синдром проявляется по-разному. Это может быть:
Энурез у малышей до 3 лет не считается патологией, если нет признаков болезненности. Ночное недержание мочи у маленьких детей обусловлено тем, что у них еще недостаточно сформирован контроль за работой мочевыделительной системы.
Клинические проявления
Возникающие при дизурическом синдроме симптомы зависят от характера возникшего нарушения:
- боль внизу живота;
- изменение частоты позывов (учащение или урежение);
- невозможность контролировать работу сфинктера мочевого пузыря (энурез или затруднение выведения урины).
В зависимости от причины, вызвавшей дизурию, может дополнительно появляться следующая симптоматика:
- зуд или жжение в промежности;
- изменение характера выделяемой урины (помутнение, наличие примесей);
- лихорадка;
- появление выделений из мочеиспускательного канала.
Синдром нарушения мочеотделения не только причиняет больному мучительные неудобства: частые ночные позывы срывают сон, а при поллакиурии или энурезе человек избегает посещений общественных мест, старается находиться недалеко от туалета. Дополнительной опасностью является то, что присоединяются вторичные инфекции. При застое мочи в ней активно развивается микрофлора, а частые позывы раздражают уретру.
Причины появления синдрома
Патологические состояния, провоцирующие синдром дизурии, условно разделяют на несколько групп:
- Урологические. Симптомы дизурии чаще встречаются при инфекциях или опухолях мочевыводящей сферы, мочекаменной болезни или после появления рубцов на мочевом пузыре.
- Андрологические. У мужчин болезнь провоцируют опухоли простаты и мочеполовые инфекции.
- Гинекологические. У женщин нарушение мочевыделения вызывают пролапс матки, слабость мышц промежности и воспалительные заболевания половых органов. Физиологический дизурический синдром у женщин может возникать при беременности, перед месячными или во время климакса.
- Эндокринные. Дизурия чаще проявляется при диабете, реже ее провоцирует дисфункция щитовидной железы и другие гормональные расстройства.
- Неврологические. Сбои в работе симпатической и парасимпатической систем приводят к нарушению иннервации мочевого пузыря. Причиной становятся травмы или опухоли головного и спинного мозга, злоупотребление алкоголем, прием психотропных средств.
- Психологические. Переутомление и стрессы приводят к рефлекторной задержке мочи или вызывают частые позывы.
- Физиологические. Временное нарушение возникает в период реабилитации после операций или травм мочевого пузыря.
Лечение зависит от причины, вызвавшей патологию. Не нужно пытаться самостоятельно справиться с возникшей проблемой: неграмотное самолечение усугубит патологический процесс.
Диагностические мероприятия
Дизурия выявляется после опроса пациента, а для определения провоцирующего фактора человеку назначают дополнительное медицинское обследование:
- анализы крови и мочи;
- гинекологический мазок у женщин или тест на простатический антиген у мужчин;
- УЗИ почек и органов малого таза;
- КТ;
- биопсия новообразования (если есть опухоли);
- уретроскопия (визуальный осмотр с помощью специального катетера).
После проведения дифференциальной диагностики и выявления причины развития патологии человеку подбирают лечение.
Лечебные мероприятия
В медицине нет диагноза дизурический синдром, его указывают после основного заболевания, провоцирующего расстройство мочевыделения. Лечить начинают основной недуг, а чтобы оказать помощь пациенту и снизить тяжесть симптоматики, назначают:
- лекарства, снижающие тонус мочевого пузыря (М-холинолитики, альфа1-адреноблокаторы) для уменьшения частоты позывов;
- антибиотики при инфекциях мочевыделительной системы;
- нестероидные противовоспалительные средства для уменьшения боли и неинфекционного воспаления;
- упражнения для укрепления мускулатуры промежности и мышц дна таза;
- электростимуляция мышц промежности.
Хирургическое вмешательство проводится только при нарушении проходимости мочевыводящих путей (опухоли, патологические сужения, спайки). Прогноз операции зависит от причины нарушений: при онкологии благоприятен не во всех случаях, а при доброкачественных опухолях или спайках почти всегда наступает полное выздоровление.
Профилактика
Чтобы предотвратить развитие дизурического синдрома, нужно снизить риск формирования провоцирующих заболеваний. Для этого необходимо:
- своевременно лечить воспалительные процессы мочеполовой сферы и другие патологии, провоцирующие возникновение синдрома;
- избегать травм живота, позвоночника и головного мозга;
- полноценно отдыхать и постараться адекватно реагировать на стрессы;
- не переохлаждаться;
- отказаться от алкоголя и вредных привычек.
Больным необходимо запомнить, что дизурия – не отдельная болезнь, а признак другой патологии. Не нужно пытаться самостоятельно справиться с проблемой, следуя советам знакомых или используя найденные в интернете рецепты. Самолечение принесет лишь временное облегчение и только усугубит течение патологии.
(1
2.Синдром дизурических расстройств

Боль и резь при
мочеиспускании, учащение или урежения
этого акта, недержание (дневное или
ночное).
Энурез – максимальное
выражение дизурических расстройств,
характерные для цистита, уретрита,
пиелонефрита, мочекаменной болезни и
опухолей мочевыводящей системы.
Синдромы
расстройства диуреза:
Олигурия
– уменьшение
количества мочи. Наблюдается при
физиологических состояниях- в жарком
помещении, при недостаточном введении
жидкости, лихорадочных состояниях
вследствие усиленного потоотделения,
при рвоте и поносах, в начале нефритов, при нарастании отеков.
Анурия
– диурез
менее 1/15 нормы, свидетельствует о
почечной недостаточности, особенно
острой.
Полиурия
– увеличение
диуреза в 2 раза по сравнению с нормой,
зависит в основном от процесса реабсорбции
воды в дистальных канальцах.Понижение
коэффициента реабсорбции воды на 1%
увеличивает диурез на 500 мл.Встречается
при чрезмерном употреблении жидкости,
диабете, в период схождения отеков при
сердечных и почечных заболнваниях.
Паллакиурия
– увеличение
общего количества с учащением
мочеиспусканий.
Гипостенурия
– низкий
удельный вес мочи (1002-1005). Наблюдаеться
при обильном питье, в период схождения
отеков.
Изостенурия-
когда удельный
вес мочи 1010-1012, т. е. как плазма крови.
Указывают на тяжелую почечную
недостаточность.
3.Мочевой
синдром – обобщающий
проявляется
изменением количества и частоты
выделяемой мочи (олигурия, анурия,
полиурия, ишурия, поллакиурия), ее
физико-химических свойств (гематурия,
протеинурия, глюкозурия).
Гематурия-
присутствие более 1000 эритроцитов в 1
мл. мочи по пробе Нечипоренко или более
1 млн. эритроцитов при исследовании
методом Каковского-Аддиса. Различают:
микрогематурию-более 3 эритроцитов в
п/зр., макрогематурию (по цвету мочи).
Причины гематурии:1)почечные-
гломерулонефрит, травмы различных
отделов .2) внепочечные, связаны с
нарушениями коагуляции и тромбообразовании.
3)
патология мочевыводящих путей –
мочекаменная болезнь, инородные тела
в мочевом пузыре, уретре, новообразования.
Протеинурия.
Лабораторный критерий, определяющий
наличие белка в моче. В разовой порции
мочи здорового человека белок может
определяться в следовых количествах;
в суточном объеме мочи белок в количестве
не более 150-200 мг/сут. Выделяют высокую,
умеренную, следовую протеинурию.
Высокая
протеинурия- концентрация белка в общем
анализе мочи выше 1,0 г/л; умеренная –
концентрация белка в общем анализе мочи
от 0,03 г/л до 1,0 г/л.Следовая протеинурия
– эпизодическое выявление белка в
разовых порциях мочи 0,033г/л.
Белок в моче
обнаруживается при физическом напряжении,
воспалительных и хронических заболеваниях
почек, когда повышается проницаемость
мембранного фильтра.
пиурия-это выявление
в моче большого количества лейкоцитов
и патологических бактерий, что является
показателем инфицированности мочевой
системы. В норме при обычной микроскопии
у мальчиков 2-3 в п/зр., у девочек до 5 в
п/зр.
Бактериурия
появляется
при инфекции мочевых путей. В норме у
здоровых детей и взрослых число бактерий
в 1 мл мочи не более 100 000 микробных
тел и не более 10 000- для условно-патогенных
бактерий. Моча
здорового ребёнка бактерий не содержит.
Обратите внимание
Бактерии в моче обнаруживают главным
образом при воспалительных заболеваниях
мочевыводящих путей, наружных половых
органов. Бактериурию считают
диагностической, если в 1 мл мочи выявляют
0,5-1,0х105и
более микробных тел (у детей до 3-4 лет —
1,0×104).
В оценке бактериурии имеет значение и
характер микрофлоры.
С целью идентификации
микроорганизма, определения его
чувствительности к антибактериальным
препаратам и подсчёта количества
микробных тел в единице объёма производят
посев мочи.
Цилиндрурия
– белковые
или клеточныеобразования
канальцевого происхождения .Различают
три вида цилиндров:
1) гиалиновые –
белковые образования, имеющие нежные
контуры, гладкую поверхность.
2) зернистые — четко
контурирующиеся образования, состоящие
из плотной зернистой массы.
3)
восковидные – имеют резкие контуры и
гематогенную структуру, желтоватого
цвета. встречаются при хронических
заболеваниях почек.При обычной микроскопии
допустимы лишь гиалиновые цилиндры 0-2
в п/зр, повышение этого числа встречается
при гломерулонефритах
Нарушение, инфекции мочевыделения у детей, причины, симптомы и лечение
Дизурические расстройства (дизурия)
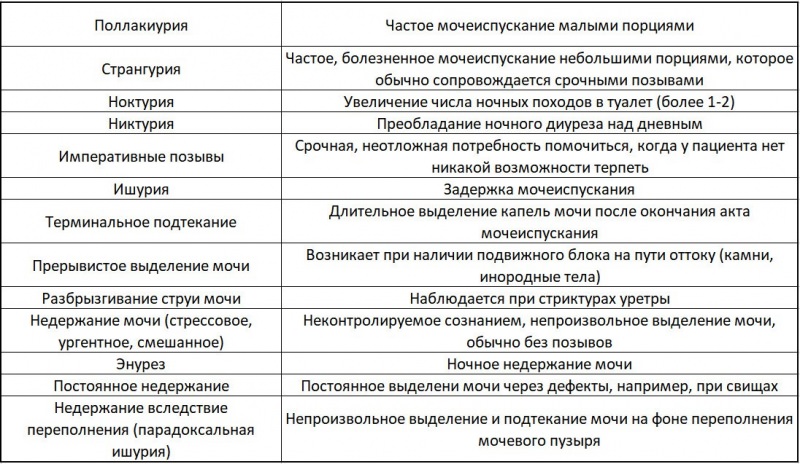
Дизурия — расстройство мочеиспусканий в виде их болезненности, частых или редких мочеиспусканий, ложных (императивных) позывов к ним, а также отсутствия контроля за сохранением мочи в мочевом пузыре (недержание, энурез, неудержание).
О болезненных мочеиспусканиях говорят при наличии у ребенка неприятных ощущений во время акта мочеиспускания (чувство боли, жжения и пр.). Об учащении или урежении мочеиспусканий судят по изменению ритма в сравнении со свойственной данному ребенку частоте до появления заболевания. Недержание мочи — это непроизвольное выделение мочи без позывов к мочеиспусканию.
Энурез (ночное недержание мочи) — непроизвольное мочеиспускание во время сна. Неудержание мочи — непроизвольное выделение небольших количеств мочи.
Наиболее частые причины полиурии
Физиологические. Привычное избыточное потребление воды (полидипсия). Привычное избыточное потребление солей с последующей полидипсией.
Патологические. Тубулопатии, интерстициальный нефрит, почечная недостаточность; сахарный диабет, несахарный диабет: ренальный, нейрогенный; пиелонефрит, врожденные аномалии почек; полидипсия, в том числе психогенная; неконтролируемый прием диуретиков.
Наиболее частые причины олигурии (анурии)
Физиологические. Обильное потоотделение.
Патологические. Преренальные: обезвоживание при заболеваниях органов пищеварения, голодание в грудном возрасте, сердечная недостаточность; ренальные: гломерулопатии, интерстициальный нефрит; отеки различного происхождения; постренальные: механическое препятствие мочеотделению, например, мочекаменная болезнь.
Наиболее частые причины никтурии
Физиологические. Избыточный прием жидкости или солей во второй половине дня.
Патологические. Пиелонефрит, гломерулопатии, почечная недостаточность.
Наиболее частые причины дизурических явлений
Физиологические. Охлаждение организма (см. также физиологические причины полиурии и олигурии).
Патологические. Уретрит, цистит, мочекаменная болезнь, пиелонефриты, инфекции мочевыводящих путей, синдром Рейтера, нейрогенный мочевой пузырь, вегетативная дисфункция.
Наиболее частые причины недержания и неудержания мочи
Энурез, нейрогенный мочевой пузырь; сахарный диабет; несахарный диабет: ренальный, нейрогенный; цистит.
Особенности обследования детей с нарушением мочевыделения
При сборе анамнеза важно выяснить особенности питания и питьевого режима ребенка, исключить неконтролируемый прием диуретиков самим пациентом, особенно в подростковом возрасте. При впервые возникших отклонениях выясняют характеристики мочевыделения ребенка до его заболевания (частота, их объем и т. д.
), нужно попытаться хронологически связать появление симптомов нарушения мочевыделения с перенесенными или переносимыми заболеваниями, приемом медикаментов и токсических веществ. Проведение учета суточного диуреза с подсчетом выпитой жидкости возможно в домашних условиях после соответствующего инструктирования родителей.
Углубленный сбор анамнеза производят с учетом предполагаемой патологии.
При проведении осмотра ребенка следует обращать внимание на возможные отеки, как массивные (подкожная клетчатка; полости перикарда, плевры, брюшины), так и скрытые.
При лабораторном обследовании обязательными методами являются: клинический анализ крови, общий анализ мочи, УЗИ почек, мочевого пузыря, органов брюшной полости, а при подозрении на отеки — полости перикарда и плевры.
Вспомогательными лабораторными методами являются: анализ мочи по Нечипоренко, определение суточной экскреции белка с мочой, проведение пробы по Зимницкому, выявление бактериурии путем посева мочи, определение количества и фракционного состава белка в сыворотке крови.
При выявлении патологии в зависимости от ее характера ребенок может быть проконсультирован специалистами поликлиники или диагностического центра: нефрологом, урологом, эндокринологом, кардиологом, психоневрологом.
Показаниями для госпитализации могут быть:
- остро возникшие нарушения мочевыделения, свидетельствующие о существенном нарушении функции почек (олигурия и анурия, полиурия, выраженная артериальная гипертензия и т. д.);
- наличие клинически выраженных симптомом нарушения мочевыделения, происхождение которых после проведенного амбулаторного обследования остается невыясненным;
- состояния, вызывающие тревогу у родителей или самого ребенка.
Госпитализацию производят в общесоматический, нефрологический или урологический стационар.
Инфекция мочевыводящих путей у детей
Инфекции мочевыводящих путей у детей встречаются очень часто, особенно у девочек. К мочевыводящим путям соотносятся:
Воспаление обычно сочетает поражение не одного, а нескольких органов, а лечение болезней идентичное. Поэтому принято называть именно инфекцией мочевыводящих путей (ИМП), особенно на первых порах, когда врач еще не успел разобраться, какой орган воспалился. В дальнейшем диагноз может быть более точным (цистит, цистопиелит, уретрит и др.).
Причины ИМП
Уже из названия ИМП становится понятным, что основная причина патологии в попадании инфекции в мочевыводящие пути. Чаще всего — это бактерии золотистый стафилококк и кишечная палочка.
Микробы могут попадать в мочевыводящие пути разными способами: из почек при пиелонефрите, через кровь, но все-таки самый частый путь — восходящий.Восходящий путь проникновения инфекции в мочевыводящие пуги. Бактериальное воспаление начинается с наружных половых органов.
Девочки достаточно часто страдают воспалением наружных половых органов, вульвитами, особенно если не соблюдаются правила личной гигиены: редко меняется нижнее белье, нерегулярно подмываются.
Важно
В грудном возрасте ребенок еще не может контролировать акт дефекации, и если долго лежит грязный в испачканных калом пеленках, бактерии из кишечника могут попасть на наружные половые органы и в мочевыводящие пути.От наружных половых органов инфекция проникает в мочеиспускательный канал, вызывая уретрит.
Причиной уретрита могут быть и глисты острицы (см. «Энтеробиоз»). Во время сна они заползают в мочеиспускательный канал и несут с собой огромное количество микробов. Инфекция поднимается по мочеиспускательному каналу вверх, в мочевой пузырь и по мочеточнику может добраться до лоханки почки.
Способствует развитию И МП переохлаждение (купание в холодной воде, ношение тонких капроновых колгот зимой и т. д.).
Инфекции мочевыводящих путей больше других подвержены:
- Недоношенные, ослабленные новорожденные.
- Дети с иммунодефицитом.
- Дети с пороками развития мочевыводящих путей.
- Дети с мочекаменной болезнью.
- Дети с нейрогенным мочевым пузырем или рефлюксом (см. «Пиелонефрит»).
- Дети с запорами.
- Дети, в семье которых кто-то из родственников страдает ИМП или пиелонефритом.
- Дети, у которых ИМП уже была хотя бы один раз.
Клинические проявления и диагностика ИМП
Ведущим показателем того, что у ребенка есть инфекция мочевыводящих путей, являются изменения в анализе мочи: увеличение количества лейкоцитов, эпителия и появление бактерий. Так же могут появиться белок и эритроциты.
Характерны жалобы на расстройства мочеиспускания:— боли и рези при мочеиспускании;— недержание мочи;— мочеиспускания частые, малыми порциями;— ложные позывы на мочеиспускание.
Инфекция, поднимаясь вверх, создает реальную опасность для почки, ее воспаления с развитием пиелонефрита, серьезного заболевания, требующего длительного лечения.
При выраженном воспалении мочевыводящих путей может повыситься температура и появиться слабость, головная боль. Однако чаще ИМП не отражается на общем состоянии ребенка и даже порой обнаруживается случайно, при профилактическом исследовании анализа мочи. Поэтому появление этих симптомов, скорее всего, свидетельствует о том, что ИМП осложнилась воспалением почки, пиелонефритом.
Лечение ИМП
Обильное питье. Рекомендуются брусничный и клюквенный морсы, слабоминерализованная вода (славяновская, смирновская), травяной чай (фитотерапия, см. ниже).
При воспалении наружных половых органов: подмывание растворами фурацилина, слабо-розовым раствором марганцовки, отваром ромашки. На область воспаленной вульвы накладывают аппликации с синтомициновой эмульсией (подробно см. «Вульвит»).
Антибактериальная терапия (препараты-уросептики). Назначает врач.Физиотерапия (назначает врач-физиотерапевт).
Фитотерапия. При ИМП широко используется как во время острого процесса, так и после него для закрепления результатов лечения. Фитопрепараты — дополнение к основному лечению.
Совет
Их применение не исключает прием антибиотиков и других лекарств, которые назначит ребенку врач. Приведены дозы, рассчитанные на взрослого человека.
Для расчета детских доз пользуйтесь приложением «Особенности приема лекарств у детей».
Дизурия лечение. Нарушение, инфекции мочевыделения у детей, причины, симптомы и лечение. Этиология и механизм развития
Дизурия – медицинский термин широко применимый в урологии, который свидетельствует о различных заболеваниях мочеполовой и других систем организма.
Дизурия – это собирательное понятие в медицине, включающее в себя любые расстройства мочевыделения.
Может сопровождаться болезненными ощущениями, частым/редким мочеиспусканием, чувством неполного опустошения мочевого пузыря, ложными позывами, недержанием.
Согласно современной статистике, частота дизурических явлений в женской популяции больше, чем в мужской. Это связано с особенностями строения женской мочеполовой системы. Дизурия у детей встречается одинаково часто среди девочек и мальчиков.
Причины развития дизурии
Дизурия не является самостоятельным заболеванием, а только симптомом физиологического или патологического состояния организма. К основным ее причинам относятся физиологические и патологические факторы.
Среди физиологических причин выделяют стресс, переутомление, беременность, климакс у женщин, переохлаждение, индивидуальную реакцию организма на изменение диеты или физической активности, алкогольное опьянение, у пожилых людей – слабость тазовых мышц.
К патологическим причинам относят такие:
- различные заболевания мочевыделительной системы (нефрит, нефросклероз, тубулопатии, цистит, уретрит, камни, пороки развития, новообразования);
- гинекологические/андрологические заболевания (вульвит, цервицит, эндометриоз, уреаплазмоз, хламидиоз, опухоли, пороки развития);
- заболевания нервной системы (поражение ЦНС, нарушение иннервации органов малого таза);
- болезни обмена веществ (сахарный диабет, ожирение);
- проведенные оперативные вмешательства;
- прием некоторых лекарственных средств (диуретики, кофеин могут усиливать диурез; антидепрессанты, антагонисты кальция, b-адреномимеметики могут служить причиной задержки жидкости).
Симптомы дизурии
Несмотря на разную причину нарушений мочеиспускания, можно выделить основные симптомы у больных с этим состоянием:
- болезненные ощущения при мочеиспускании;
- частые позывы, выделение мочи в малом количестве;
- непроизвольное мочеиспускание;
- чувство недостаточного опорожнения;
- затрудненное мочеиспускание, о причинах такого состояния у мужчин можно .
Среди других симптомов выделяют
- зуд по ходу мочевых путей;
- жжение в уретре во время мочеиспускания;
- патологические выделения из половых путей;
- боли области лобка, нижней части живота и пояснице;
- ухудшение самочувствия, высокую температуру тела.
Сочетание основных и дополнительных симптомов свидетельствует о тяжелом протекании заболевания.
Формы дизурии
В связи с различными механизмами развития дизурических явлений их можно разделить на три основные группы: нарушение накопления, выведения урины, их комбинация.
При нарушении накопления урины наблюдается учащение мочеиспускания больше 8 раз в течение суток (поллакиурия). Она подразделяется на две формы: дневная (при мочекаменной болезни) и ночная (чаще у мужчин с доброкачественной гиперплазией простаты). Вторую форму связывают с увеличением железы в результате повышенного кровенаполнения тазовых органов в ночное время.
Ишурия проявляется неспособностью к самостоятельному мочеиспусканию. Выделяют нейрогенную (спазм гладких мышц) и механическую (наличие препятствия по ходу оттока урины – опухоль, камень).
Обратите внимание
Наиболее опасна острая задержка мочеиспускания, возникающая на фоне полного благополучия и сопровождающаяся повышением температуры, ознобом.
Как осложнение этого процесса может возникнуть почечная недостаточность.
Задержка мочеиспускания может быть хронической. Состояние больного ухудшается постепенно, посещение туалета не вызывает дискомфорта, но остается определенный объем урины в мочевом пузыре после мочеиспускания. Одной из причин этого является механического препятствие для нормального оттока урины.
Странгурия – затрудненное мочевыделение с неприятными ощущениями, чувством неполного освобождения мочевого пузыря. Среди причин развития этого состояния наиболее значимыми являются аденома простаты (затруднение мочевыделения наблюдается утром), мочекаменная болезнь, неврологические нарушения.
Болевой синдром при мочеиспускании сопровождает многие заболевания мочеполовой системы и чаще носит воспалительный генез. При цистите наблюдаются болевые ощущения в конце акта мочеиспускания. Боли в начале мочеиспускания могут возникать при поражении чашечно-лоханочной системы почек.
Недержание – состояние, при котором моча выделяется непроизвольно, без позыва. Существует истинное (через естественные пути) и ложное (через патологические отверстия или дефекты стенок мочевыделительных путей) недержание. В свою очередь оно подразделяется на императивное, стрессовое, ночное.
Императивное недержание характеризуется сверхсильным желанием сходить в туалет.
Такое состояние может развиваться при гиперактивном мочевом пузыре или наличии острых воспалительных процессов в нижних отделах мочевых путей (уретра, мочевой пузырь).
Основа – слабость сфинктера и мышц промежности.
Чаще непроизвольное мочеиспускание развивается у женщин пожилого возраста и связано с опущением стенки влагалища, перенесенными патологическими родами, а в период климакса и менопаузы – с нарушением образования эстрогенов.
Этот вид доставляет большой дискомфорт больным, так как напряжение мышц пресса и повышение давления в брюшной полости вызывают мочеиспускание не только при поднимании тяжестей, но во время кашля, смеха.
Важно
Ночное недержание (энурез) – мочеиспускание во сне. Причинами такого явления становятся стресс, гиперактивность детрусора, «маленький» мочевой пузырь, аномалии развития, невылеченная патология мочеполовой системы, побочное действие или высокие дозы лекарственных препаратов.
Особенности дизурии в детском возрасте
Случаи «мокрых» ночей у малышей не редки. Это не должно вызывать особого беспокойства у родителей.
Такое состояние считается нормой для детей до 5 лет – к этому времени завершается формирование условного рефлекса.
Но если подобные состояния участились или присоединились затруднение мочеиспускания/боли, это может свидетельствовать о каком-либо воспалительном процессе и служит поводом для похода к врачу.
Диагностика
Дизурические расстройства являются симптомом многих болезней, поэтому необходимо комплексно подходить к их диагностике. Тщательный сбор жалоб, анамнеза болезни и физикальный осмотр помогают врачу двигаться в нужном направлении и выбирать оптимальную тактику лечения.
Необходимые исследования:
- исследование крови (общий, биохимический анализы);
- моча на общий анализ, бактериологическое исследование, анализ по Нечипоренко;
- УЗИ органов – почек и малого таза (поиск патологии мочевыделительной системы);
- цистоскопия (визуальный осмотр стенок мочевого пузыря);
- внутривенная пиелография (применяется для диагностического поиска камней, новообразований, сужений/расширений, пороков развития);
- изотопная урофлоуметрия (используется для изучения характеристик струи);
- консультации узких специалистов – уролог, гинеколог.
У мужчин при подозрении на наличие заболеваний предстательной железы проводится пальцевое исследование простаты, определение простатспецифического антигена, УЗИ железы.
Лечение
Для оптимального подбора терапии необходимо точно знать причину дизурии. Лечение должно проводиться под контролем врача во избежание осложнений или хронизации процесса. Основными задачами лечения являются
- устранение этиологического фактора;
- улучшение самочувствия пациента (убрать болевой синдром, неприятные ощущения, измененное мочеиспускание).
Предпочтение отдают консервативным способам лечения. При воспалительном процессе используют антибактериальные, противовирусные или противогрибковые препараты в зависимости от возбудителя заболевания. Важно разработать план посещения туалета, питьевой режим, диету (исключаются шоколад, цитрусовые, изюм, орехи, кофе/чай, сыры).
При развитии осложнений, невозможности консервативной терапии используют хирургические методы. Лечение оперативным путем показано в таких случаях:
- новообразования органов мочевыделительной системы;
- мочекаменная болезнь;
- образование свищевых ходов;
- опущение органов;
- формирование искусственного сфинктера уретры.
Не нужно медлить, откладывая посещение врача на потом! Проблемы с мочеиспусканием могут привести к необратимым процессам, присоединению дополнительных заболеваний, развитию осложнений, высоким моральным и материальным затратам.
Дизурия — это так называемое расстройство мочеиспускания, при котором данный процесс сопровождается болезненными ощущениями. Более того, при такого рода заболевании необходимость в самом мочеиспускании возникает в несколько раз чаще. В данной статье мы расскажем об этом весьма популярном недуге, а также рассмотрим, какие симптомы дизурии выделяют специалисты.
Основные причины
На сегодняшний момент выделяется большое количество факторов, провоцирующих развитие такого заболевания, как дизурия. Это прежде всего различного рода воспалительные процессы в самом мочевом пузыре. Довольно редко этот недуг появляется вследствие туберкулеза или камней непосредственно в мочеточнике.
Дизурия у женщин, как правило, возникает по причине воспаления в половых органах, а также из-за рака матки. Кроме того, способствовать этому недугу могут и общие факторы в виде отрицательных эмоций или разнообразные психогенные реакции.
При остром цистите дизурия у мужчин сопровождается которое может проявляться в любое время суток. Как правило, наблюдаются настолько сильные позывы, что пациент буквально не может удержать мочеиспускание.
В связи с тем что само всасывание из мочевого пузыря относительно мало, температура тела при цистите чаще всего субфебрильная, то есть варьируется в промежутке от 37 до приблизительно 37,5 градусов.
Первичные признаки недуга
Как утверждают специалисты, одним из симптомов распространенного у мужчин простатита как раз является дизурия. Это знает наверняка каждый.
Однако чтобы отличить такого рода заболевание, врачам следует обратить внимание на следующие явления: озноб, относительно резкое повышение температуры тела, тахикардия.
Все дело в том, что в период болезни именно эти параметры чаще всего и возрастают.
Совет
При таком диагнозе, как дизурия, у мужчин в обязательном порядке проверяют организм на наличие камней в самом мочевом пузыре, а также на Заметим, что при таких недугах данный диагноз чаще всего имеет место быть у пожилого населения мужской половины человечества.
Расстройство мочеиспускания, возникающее по вине аденомы, выражено преимущественно в ночное время суток, днем недуг не так явно себя проявляет.
Если в мочевом пузыре присутствуют камни, то заболевание проявляется, как правило, при серьезных физических нагрузках, ходьбе, дорожной тряске и т.д.
Первичными симптомами рака простаты являются частые позывы к мочеиспусканию, которые в свою очередь уже сопровождаются болезненными ощущениями, а по завершении имеется чувство неполного опорожнения самого пузыря. Данная ситуация особенно характерна для ночного времени суток.
Заметим, что, если в мочевом пузыре последовательно развиваются туберкулезные явления, то развивается и дизурия. Это происходит постепенно, не сразу.
В первую очередь пациенты начинают жаловаться на учащенное мочеиспускание без каких-либо серьезных болевых ощущений.
Через буквально несколько дней появляется дискомфорт и боль, сама моча выделяется небольшими порциями, нередко с примесями крови.
Дизурия у женщин, впрочем, как и у мужчин, нередко может быть спутником мочекаменной болезни. Заметим, что больные, как правило, испытывают частые позывы к походу в туалет, однако при этом выделяется лишь небольшое количество мочи.
Диагностика
При появлении первичных симптомов врачи настоятельно рекомендуют без промедлений обращаться за квалифицированной помощью. Заметим, что перед тем, как назначать саму терапию, специалист должен провести диагностику недуга с целью определения первопричины. Как правило, назначается ряд инструментальных и лабораторных исследований.
Врач чаще всего ориентируется при постановке окончательного диагноза на результаты ультразвукового исследования почек и самого мочевого пузыря, непосредственно анализ мочи, ее чувствительность к некоторым антибиотикам и на флору. При наличии различного рода нарушений невралгического характера у пациента дополнительно назначается МРТ, компьютерная томография.
Только после всех вышеперечисленных манипуляций можно уже переходить к самой терапии.
Заболевание дизурия: лечение
В первую очередь лечение данного недуга должно быть направлено на уменьшение болевых ощущений и дискомфорта.
Если проблема появилась вследствие последовательного развития так называемой мочекаменной болезни, простатита или весьма распространенного цистита, врачи рекомендуют использовать тепло, подкожно вводить препараты «Атропин» или «Папаверин».
Что касается обезболивающих препаратов, то с хорошей стороны зарекомендовали себя следующие средства: свечи ректальные с белладонной или анестезирующими веществами — «Анестезин», «Промедол», а также микроклизмы с лекарством «Амидопирин».
Обратите внимание
Если заболевание отличается умеренностью, то специалисты прибегают к помощи различных анальгетиков (к примеру, препараты «Амидопирин» или «Анальгин»). Если при диагностировании не удалось выявить истинные причины, приведшие к развитию этого недуга, врачи прописывают спазмалитики и анальгетики, но при этом тепло следует полностью исключить.
Все дело в том, что тепло категорически противопоказано при развитии туберкулезных явлений непосредственно в мочевом пузыре. Заметим, что выбор конкретных препаратов в этом случае зависит от некоторых факторов: стадия болезни, возраст пациента, наличие осложнений и т.д. Именно поэтому ни в коем случае не стоит заниматься самолечением.
В противном случае можно лишь навредить своему организму и не победить проблему.
Когда необходима госпитализация?
При острой форме недуга, как правило, требуется экстренная госпитализация. Все дело в том, что даже незначительное промедление при установке диагноза и его лечении угрожает серьезными последствиями для самого пациента, вплоть до так называемого бактериемического шока.