Экзостоз: симптомы и лечение, удаление экзостоза, осложнения, профилактика
Появление атипичных новообразований в полости рта – явление, которое никогда не случается без причины. Чаще всего предпосылкой подобным неприятностям становится травма или стоматологическое заболевание. Один из возможных вариантов развития событий – появление костного нароста – экзостоза.
Несмотря на то, что в большинстве случаев дефект легко можно обнаружить на ощупь, большинство пациентов обращаются за помощью уже на запущенной стадии. Далее в этой статье поговорим о том, что это – экзостоз зуба, в каких случаях он обычно появляется и как проводится процедура по его удалению.
Экзостоз – что это такое и причины его появления
Экзостоз челюсти (остеофит) представляет собой участок затвердевшей хрящевой ткани, который выделяется на поверхности челюсти и проявляется в виде шишки на слизистой.
Причиной данного явления чаще всего выступает сложное удаление зуба или иная травма. При незначительных размерах новообразование обычно не вызывает чувство дискомфорта.
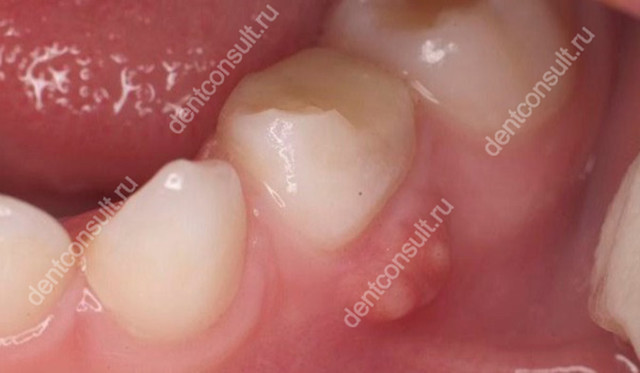
Как правило, данное явление локализуется в области срединного небного шва или на десне в области альвеолярного отростка нижней челюсти1.
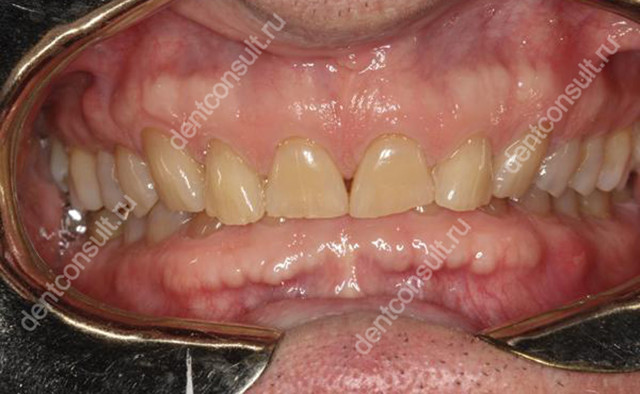
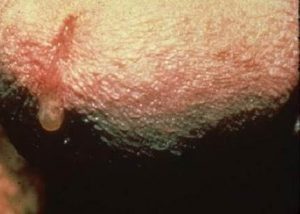
Экзостоз — дефект легко можно обнаружить на ощупь
Если дефект не слишком выражен, он никак не сказывается на функциональности челюстной системы и состоянии мягких тканей. Однако если нарост продолжает увеличиваться в размерах, тогда слизистая истончается и подвергается постоянной травматизации. Появляются трудности с открыванием рта, а при нажатии на выступ появляются болезненные ощущения.
Среди прочих возможных предпосылок к появлению экзостозов специалисты выделяют следующие причины:
- инфекции и воспалительные процессы, приводящие к постепенному разрушению костной ткани и ее атрофии. Сюда можно отнести флюс и свищи с гнойными процессами, кистозные новообразования, сифилис в хронической форме,
- механическое травмирование – повреждение целостности отдельных участков челюстно-лицевого аппарата может стать причиной фрагментарного разрушения косной ткани,
- аномалии роста и развития отдельных зубов, провоцирующие искривление участков костной ткани и формирование узелковых затвердений,
- проблемы с эндокринной системой – гормональный дисбаланс отражается на качественном составе костной ткани, в результате чего та утрачивает плотность, начинает постепенно атрофироваться, что создает благоприятные условия для формирования костных образований.
Не вылеченный флюс может стать причиной появления костного нароста
«Мне удаляли экзостоз в челюсти, и могу сказать, что не все так страшно, как описывают. Меня тоже в одной стоматологии напугали, сказали, что срочно нужна операция. А оказалось, что это не такая уж страшная процедура. У меня появился нарост из-за неправильно удаленного зуба. После удаления день побыла дома, пила обезболивающие. Потом все неприятные симптомы пошли на убыль».
MarinaF, г. Москва, из переписки на форуме www.32top.ru
Самой же распространенной причиной появления экзостоза считается сложное удаление зуба мудрости. Костное новообразование нередко формируется в лунке удаленного зуба. Виной всему может стать нарушение технологии выполнения процедуры или же особенности клинической картины.
Экзостоз на десне – характерная симптоматика
В большинстве случаев диагностировать наличие аномалии на ранней стадии удается только на приеме у стоматолога.
При подобных проблемах невозможно провести имплантацию, установить протез, а из возможных последствий запущенной стадии патологии специалисты выделяют в том числе нарушение прикуса и смещение подбородка.
По мере увеличения размеров нароста все ярче проявляются и сопутствующие признаки проблемы. Ниже перечислены характерные симптомы:
- появление новообразования выпуклой формы без каких-либо видимых причин,
- ощущение присутствия в полости рта инородного тела, доставляющего дискомфорт во время приема пищи и произношения звуков – при выраженной форме патологии,
- неприятные болезненные ощущения при надавливании,
- если образование затронуло суставные фрагменты, возможны нарушения в функциональности нижней челюсти,
- заметное покраснение слизистой в причинном месте.

Неприятные ощущения присутствия инородного тела во рту
При обнаружении одного или сразу нескольких выше перечисленных симптомов нужно сразу же обратиться к стоматологу. Чем дольше пациент будет тянуть с лечением, тем более выраженными и серьезными будут последствия такого бездействия.
Как проводится диагностика
Чаще всего пациент самостоятельно может обнаружить проблему только тогда, когда новообразование уже достигло существенных размеров.
Лучше, если дефект будет выявлен на ранней стадии, например, во время профилактического осмотра у стоматолога. Это еще одна важная причина посещать кабинет специалиста не реже, чем дважды в год.
В рамках диагностики врач также может предложить следующие мероприятия:
- рентген-диагностика – снимок позволит специалисту внимательно изучить экзостоз, определить его точную локализацию, размеры, скрытые дефекты,
- биопсия, цитология – данные процедуры проводятся в тех случаях, когда требуется дифференцированная диагностика для исключения онкологических опухолей.
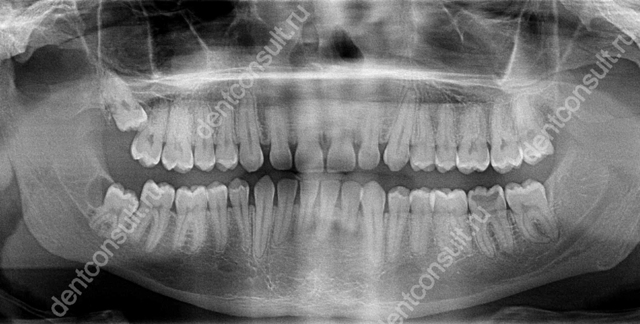
Снимок позволит специалисту внимательно изучить экзостоз
В отдельных ситуациях также назначают общий анализ крови, направляют пациента на консультацию к другим узконаправленным специалистам.
В каких случаях назначают удаление, какие есть противопоказания
Присутствие во рту выраженного костного образования требует радикальных мер, а именно хирургического удаления экзостоза. К подобной мере прибегают при наличии следующих показаний:
- стремительное увеличение размеров костного узелка,
- выраженный дискомфорт во время приема пищи и разговора,
- нарушение эстетики,
- в качестве профилактики перед имплантацией и протезированием.
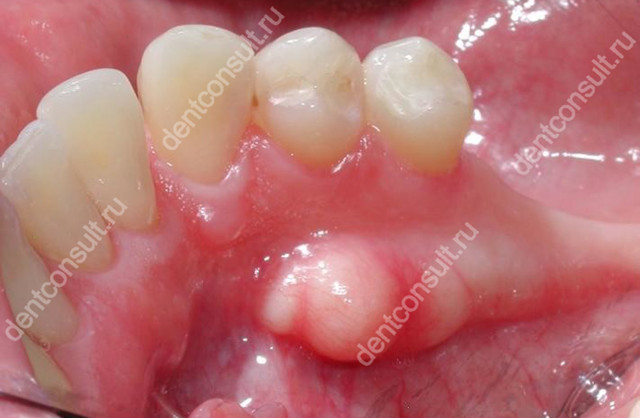
При больших размерах показано удаление нароста
Что касается противопоказаний, то подобная операция не может быть проведена при наличии у пациента проблем с надпочечниками и в работе эндокринной системы, нарушений свертываемости крови, при сахарном диабете.
Как проводится удаление экзостоза
Мы выяснили основные причины и характерную симптоматику патологии, а теперь перейдем к рассмотрению вопросов о том, что делать и как лечить экзостозы на деснах. Стандартная процедура включает в себя следующие этапы:
- введение местной анестезии,
- обработка тканей полости рта антисептиками,
- выполнение полостного надреза на десне для обеспечения беспрепятственного доступа к костному образованию,
- удаление шишки – может проводится с помощью инструмента долота или с использованием лазерного аппарата,
- шлифовка костных фрагментов с целью придания ровного рельефа,
- наложение швов и стерильной повязки.
Без учета подготовительных мероприятий сама процедура длится около часа – при условии использования лазера. Если же удаление проводится с применением стандартного инструментария, потребуется больше времени – порядка 1,5-2 часов.
Нюансы послеоперационного периода
После удаления экзостоза наступает реабилитационный период, который длится в среднем около недели. За это время рана заживет, и челюстная кость вернутся в норму. Операция считается относительно простой, хоть и занимает достаточно много времени. В отдельных случаях после процедуры врач назначает курс антибиотиков для исключения риска развития воспалительных процессов.
В первые часы после ампутации костного выступа придется придерживаться особой диеты – разрешается употреблять только мягкую пищу. Вот еще несколько важных рекомендаций:
- исключить температурные перепады в еде,
- стараться не притрагиваться к причинной области языком и пальцами,
- отказаться от физических нагрузок как минимум на пару дней после операции,
- исключить спиртное и алкоголь, которые могут существенно затормозить процесс восстановления тканей.
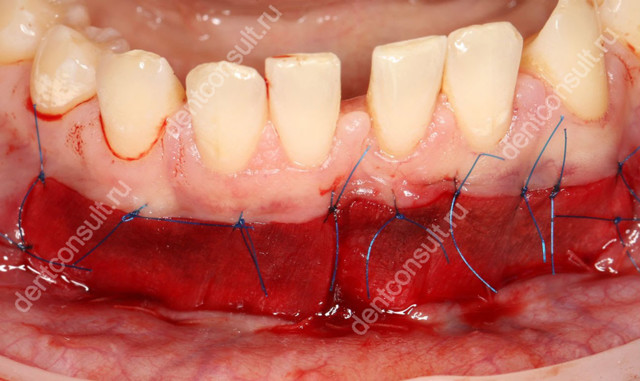
Послеоперационный период проходит достаточно быстро
Непосредственно после операции может незначительно повыситься температура тела – это естественная реакция организма на хирургическое вмешательство.
Возможные осложнения после операционного лечения
Осложнения после операции чаще возникают по вине самих же пациентов. Проблемы обычно появляются как следствие несоблюдения рекомендаций врача и правил гигиены. Среди возможных нежелательных вариантов развития событий выделяют следующие процессы и явления:
- расхождение швов вследствие слишком интенсивной жевательной нагрузки или травмирования причинной области твердыми продуктами питания,
- развитие воспалительного процесса, сопровождаемого отечностью слизистой и даже гнойными процессами. Чаще всего причиной становится неудовлетворительный уход за раной и полостью рта в целом.
При появлении подобных осложнений важно как можно скорее попасть на прием к врачу. В противном случае игнорирование проблем приведет к еще более серьезным последствиям.
Советы по профилактике
Гарантированно избежать подобной проблемы невозможно, но есть возможность существенно снизить риск ее появления или выявить дефект на начальной стадии его формирования.
Для этого нужно бережно относиться к состоянию полости рта, тщательно следить за гигиеной, не пропускать профилактические осмотры, по возможности исключить травмирующие факторы и не запускать стоматологические патологии – вовремя приступать к лечению.
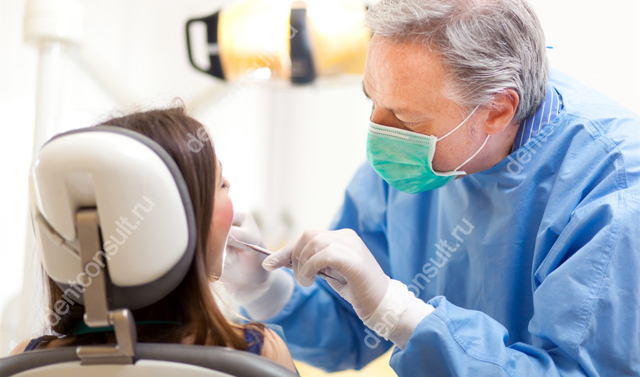
Профилактические осмотры помогут вовремя распознать проблему
Также эксперты рекомендуют систематически проводить самодиагностику – время от времени внимательно осматривать ткани ротовой полости на предмет аномальных новообразований.
Делать это нужно только чистыми руками, аккуратно ощупывая каждый участок челюстного аппарата, в том числе небную зону.
При обнаружении подозрительного нароста следует как можно быстрее обратиться за помощью к стоматологу.
Читайте также: Боль в желудке: причины возникновения, диагностика, характер боли в желудке и методы лечения
Примерная стоимость процедуры
Стоимость процедуры будет зависеть от региона обращения и ценовой политики стоматологической клиники, в которую вы обратитесь. Непосредственное влияние на цену также оказывает сложность предстоящей операции, размеры экзостоза и выбранная технология его удаления. Так, средняя стоимость ампутации костного челюстного новообразования варьируется в диапазоне от 2000 до 3000 рублей.
- Расмуссон Л. Закрытие локальных дефектов альвеолярного отростка, 2001.
Лечение экзостоза операцией

- Обратная связь
- ПОЗНАВАТЕЛЬНОЕ
- Сила воли ведет к действию, а позитивные действия формируют позитивное отношение
- Как определить диапазон голоса — ваш вокал
- Как цель узнает о ваших желаниях прежде, чем вы начнете действовать. Как компании прогнозируют привычки и манипулируют ими
- Целительная привычка
- Как самому избавиться от обидчивости
- Противоречивые взгляды на качества, присущие мужчинам
- Тренинг уверенности в себе
- Вкуснейший «Салат из свеклы с чесноком»
- Натюрморт и его изобразительные возможности
Применение, как принимать мумие? Мумие для волос, лица, при переломах, при кровотечении и т.д.
- Как научиться брать на себя ответственность
- Зачем нужны границы в отношениях с детьми?
- Световозвращающие элементы на детской одежде
- Как победить свой возраст? Восемь уникальных способов, которые помогут достичь долголетия
- Как слышать голос Бога
- Классификация ожирения по ИМТ (ВОЗ)
- Глава 3. Завет мужчины с женщиной
-
Оси и плоскости тела человека — Тело человека состоит из определенных топографических частей и участков, в которых расположены органы, мышцы, сосуды, нервы и т.д.
-
Отёска стен и прирубка косяков — Когда на доме не достаёт окон и дверей, красивое высокое крыльцо ещё только в воображении, приходится подниматься с улицы в дом по трапу.
-
Дифференциальные уравнения второго порядка (модель рынка с прогнозируемыми ценами) — В простых моделях рынка спрос и предложение обычно полагают зависящими только от текущей цены на товар.
- Экзостоз
- Что такое экзостоз?
Экзостоз — это костное или костное и хрящевое разрастание неопухолевого типа на поверхности костей (вид линейного, шаровидного и другого образования). Экзостоз по своей структуре состоит из хрящевых тканей (окостеневая по схожести как нормальная хрящевая ткань) и поэтому название «хрящевые» экзостозы не совсем точно показывает сущность всего процесса.
Процесс окостенения при экзостозе обычно сопровождается превращением в губчатую кость, заключённой снаружи в тонкую и плотную костную скорлупку. Поверхность костного экзостоза — это слой, покрытый гиалиновым хрящом, толщина которого составляет всего несколько миллиметров. Из такой хрящевой головки в дальнейшем проистекает рост всего экзостоза.
По данным М. В. Волкова (1974), это заболевание составляет 27 % от всех первичных опухолей и опухолеподобных дисплазий скелета у детей, а по данным Adler (1983), костно-хрящевые экзостозы среди доброкачественных опухолей костей встречаются в 40% случаев.
Заболевание встречается в двух формах: множественная экзостозная хондродисплазия и солитарный костно-хрящевой экзостоз. Как солитарные, так и множественные костно-хрящевые экзостозы могут поражать любую кость.
Излюбленной локализацией являются метафизы длинных трубчатых костей. В 48% от всех костно-хрящевых экзостозов выявляются поражения дистального метафиза бедренной кости, проксимальных метафизов плечевой и большеберцовой костей.
Заболевание обычно выявляется в детском и подростковом возрасте.
Клиническая симптоматика зависит от формы заболевания, локализации, размеров экзостозов, их формы и взаимоотношения с окружающими органами и тканями.
При солитарных поражениях, как правило, выявляются костной плотности, неподвижные по отношению к кости, различных размеров и формы опухолевидные образования; кожные покровы над ними обычно не изменены.
Костно-хрящевые экзостозы больших размеров могут оказывать давление на сосуды или нервные стволы, вызывая боль.
Расположение экзостозов в области позвоночника с их ростом в сторону позвоночного канала может вызвать компрессию спинного мозга.
При множественной форме экзостозной хондродисплазии нередко на первый план выступают такие симптомы, как низкорослость, косорукость, деформация коленных суставов.
Большие экзостозы нередко являются причиной тяжелых деформаций, обусловленных выбуханием экзостоза за пределы кости, его давлением на соседнюю кость и ее искривлением, нарушением эпифизарной зоны роста и недоразвитием эпифиза.
Последнее часто приводит к развитию лучевой или локтевой косорукости (при недоразвитии эпифиза лучевой или локтевой кости), вальгусной или варусной деформации.
Рентгенологическая картина. В начале своего развития экзостозы располагаются в непосредственной близости к эпифизарной хрящевой пластинке со стороны метафиза.
С ростом кости, отодвигаясь от эпифиза, экзостоз может располагаться в диафизарной части кости. По отдаленности экзостоза от эпифиза можно судить о давности его появления.
Форма экзостозовРост экзостоза продолжается обычно в период роста костей, но иногда увеличение его размеров отмечается и после закрытия зон роста.
Одним из грозных осложнений течения костно-хрящевых экзостозов является их озлокачествление. По данным разных авторов, такие осложнения возникают в 3—25% случаев.
Перерождению подвергаются хрящевые покрытия экзостоза, происходят выраженная пролиферация, массивные разрастания хрящевой ткани. Чаще озлокачествление наблюдается у взрослых больных.
Перерождающиеся экзостозы локализуются в основном на костях таза, большеберцовой, бедренной и плечевой костях.
Лечение костно-хрящевых экзостозов только хирургическое. зависит от их локализации.
Причины экзостоза
Причинами формирования экзостоза могут быть воспалительный процесс, ушиб, ущемление, аномалии надкостницы и хряща, такие инфекционные заболевания как сифилис, недостаточность функций эндокринной системы или её отдельных желез. Экзостоз представлен, в целом, как стойкое образование, однако отмечаются случаи, когда процесс формирования экзостоза со временем уменьшается и экзостоз навсегда исчезает.
Зачастую, медленно увеличивающийся и не вызывающий болевых ощущений, экзостоз не отмечается клиническими симптомами, оставаясь незаметным как для больного, так и для врача. Обнаруживают экзостоз при рентгенологическом исследовании, или при пальпации уплотнений, которые уже видны при осмотре.
Большое количество научных работ посвящено выяснению причин экзостоза, их внимание направлено на изучение наследственности при этом заболевании. Однако даже наличие в определённых случаях семейных экзостозов, которые передаются по наследству, ещё не даёт никаких оснований для объяснения возникновения данного заболевания.
Костно-хрящевой экзостоз
Часто костные разрастания не проявляются до 8 лет, однако во время активного роста скелета в период с 8 до 16 лет может произойти активизация и развиться экзостоз. Ускоренное развитие костно-хрящевого экзостоза отмечается в период полового созревания и обнаруживается на малоберцовой и большеберцовой кости, а также в нижней части бедра, на лопатке и ключице.
Кисти и стопы костно-хрящевой экзостоз поражает намного реже и никогда не поражает область черепа. Количество наростов при костно-хрящевом экзостозе может варьироваться — от единиц до десятков, похожая ситуация и с размерами — от горошины до большого апельсина.
Не всегда получается осуществить прощупывание экзостозов при исследованиях, поэтому для точного определения их количества применяется рентгенография. Это единственный способ для получения данных о размерах, формах и строении костно-хрящевого экзостоза.
Костно-хрящевой экзостоз бывает двух видов:солитарный костно-хрящевой экзостоз и множественная экзостозная хондродисплазия. Оба вида экзостозов могут поразить любые кости.
Излюбленная локализация — это метафизы длинной трубчатой кости. 50% всех костно-хрящевых экзостозов отмечаются поражением бедренной кости, проксимального метафиза плечевого сустава и большеберцовой кости.
Костно-хрящевой экзостоз обычно проявляется в подростковом и детском возрастах.
Методы диагностики
Клиническая картина при костно-хрящевом экзостозе зависит от формы заболевания, её локализации, размера экзостозов, формы и связи с находящимися рядом тканями и органами.
Экзостозы огромных размеров могут оказать влияние на нервные стволы и сосуды, при этом вызывая болевые ощущения.
Костно-хрящевой экзостоз в области позвоночника, с дальнейшим ростом в область позвоночного канала, может повлечь за собой компрессию спинного мозга.
Диагностика экзостозов невозможна без рентгенографического обследования. Так как в большинстве случаев, обнаружить образовавшийся нарост при пальпации не удается. Проведение рентгенографии позволяет получить представление о числе экзостозов, о форме наростов, их размерах, строении и развитии.
При этом нужно учитывать, что хрящевой покров, покрывающий нарост снаружи, на рентгенограмме не виден. То есть, истинные размеры экзостоза всегда больше, чем видно на снимке.
Это обстоятельство особенно сильно выражено у детей, так как у них размер верхнего хрящевого нароста нередко достигает 8-10 мм.
Лечение
Не существует методов консервативного лечения экзостоза. Возможно только проведение хирургической операции. В каком случае, необходимо делать операцию: Если наблюдается быстрый рост экзостозов. Если наросты сдавливают нервы или сосуды. Если нарост столь крупный, что проявляется визуально.
Операции детям до достижения ими возраста 18 лет стараются не проводить, так как у них часто наблюдается самостоятельное разрешение экзостозов. Однако если наросты причиняют дискомфорт или очень быстро увеличиваются в размерах, то операция необходима. Оперативное лечение экзостоза может проводиться под общей или местной анестезией.
Читайте также: Стало плохо с сердцем, что делать: первая помощь во время приступа
Выбор метода обезболивания зависит от локализации нароста и его размера. Техника операции заключается в удалении костяного нароста при помощи долота. После чего производится сглаживание кости. В большинстве случаев, операция производится через небольшой разрез. Период реабилитации после операции по удалению экзостоза занимает не более 14 дней.
В случае удаления единичного нароста больной может начинать вставать уже в день операции. На первом этапе после операции рекомендуется щадящий двигательный режим. Затем, после уменьшения отека назначается восстановительно-тренировочный режим. Необходимо восстановить мышечную силу, амплитуду движения.
Очень важно, чтобы движения в процессе тренировки не причиняли боль. Тренировки на первом этапе проводят под руководством методиста ЛФК, затем продолжаются самостоятельно.
Лечение экзостоза операцией
Лечение экзостозов только хирургическое. В случае образования множественных экзостозов в первую очередь производится удаление разросшихся участков костной ткани, сдавливающих нервы и сосуды.
Лечение экзостоза операцией проводится врачами травматологами-ортопедами под общей или местной анестезией, в зависимости от размеров разрастаний на поверхности кости и их локализаций.
При операции производится удаление разросшихся участков костной ткани с последующим сглаживанием.
При лечении экзостоза в нашем центре травматологии и ортопедии производится операция с минимальной травматизацией тканей и применением современной техники, а также с наложением внутренних косметических швов, что позволяет возвратиться к активному образу жизни в кротчайшие сроки. Своевременные методы диагностики экзостоза с дальнейшим эффективным лечением (при необходимости) помогают избежать последующих осложнений этого заболевания.
Осложнения экзостоза
При больших экзостозах возможно их давление на соседние кости, при этом иногда наблюдаются изъяны костей, деформация костей конечностей. В очень редких случаях наблюдаются переломы ножки экзостоза. Самым грозным осложнением является превращение экзостоза в злокачественную опухоль.
Наиболее часто происходит злокачественный переход при экзостозах бедра, лопатки, таза, позвонков; гистологически такая остеогенная саркома может иметь строение хондросаркомы, хондромиксосаркомы и веретеноклеточной саркомы, т. е.
злокачественной опухоли самой различной морфологической структуры.
Профилактика
Единственная профилактика экзостоза – это регулярное обследование, профилактический осмотр. Особенно его важно проводить среди детей, так как образование экзостоза может стать причиной неправильного развития скелета и доставит немало неприятностей в будущем.
- Министерство образования и науки РФ
- ФГБОУ ВПО
- ВСГУТУ
- РЕФЕРАТ
- по физкульуре
- на тему: Экзостозная болезнь
- Выполнила:
ст. гр. Б445 Кан А. Р.
Проверила:
Батуева Д. В.
г.Улан-Удэ
2015 г.
Экзостоз: 6 причин развития остеофитов, 4 показания к оперативному лечению, 5 правил восстановления
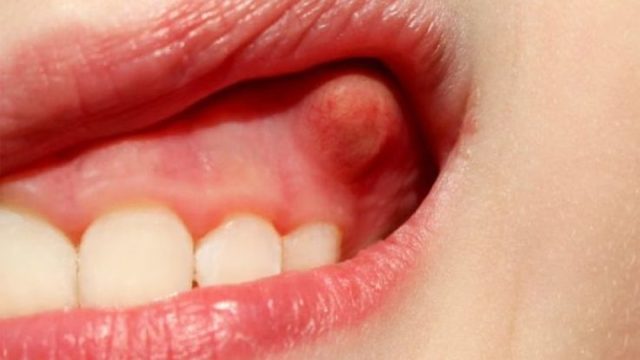
Экзостозы ещё называют остеофитами. Они могут возникать как на нижней, так и на верхней челюсти. Чаще всего это бывает после удаления зубов или из-за возрастных изменений альвеолярного отростка, а также после травмы. На верхней челюсти экзостозы чаще всего можно наблюдать на щёчной поверхности альвеолярного отростка. А на нижней челюсти — с язычной поверхности в области малых коренных зубов, реже в области больших коренных зубов, резцов и клыков.
Иногда остеофиты обнаруживают у новорождённых детей в области срединного нёбного шва, так называемый нёбный торус.
У пяти-одиннадцати процентов пациентов с частичной или полной потерей зубов наблюдаются симметрично расположенные остеофиты.
Механизм появления экзостозов
Что такое экзостоз? Сначала на альвеолярном отростке образуется хрящевой выступ, нарост, со временем твердеющий и перерождающийся в кость. Костный нарост на десне вновь покрывается хрящевой тканью, которая в свою очередь снова окостеневает. И так повторяется очень долго.
Вырост увеличивается достаточно медленно и безболезненно и может достичь десяти сантиметров и больше.
Причины и клиническая картина экзостозов
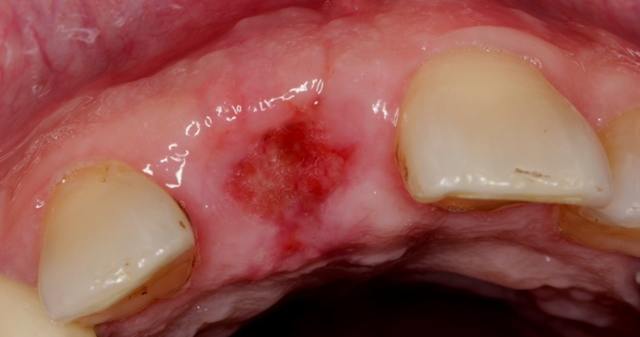
- После удаления зубов, когда не проводится сглаживание альвеолярной кости и краёв лунки, а также при травматической экстракции, когда образуются костные выступы-шипы.
- Кроме этого, при неправильной репозиции отломков сломанной челюсти тоже образуются остеофиты. Повреждённые ткани начинают срастаться, и возникает осложнение: клетки хрящевой ткани активно разрастаются в произвольном направлении. Чаще всего это происходит тогда, когда пациент не соблюдает режим и рекомендации по обеспечению неподвижности челюстей после перелома.
- Причиной экзостозов может быть остеома. При её периферической форме выросты образуются по краю челюсти и происхождение их в этом случае — диспластическое.
- Ещё одна причина появления экзостозов — запущенные воспалительные заболевания пародонта, сопровождающиеся гнойным процессом.
- Неправильный рост или наклон зубов при патологиях прикуса может вызывать формирование узловых затвердений.
- Патология эндокринной системы приводит к гормональному дисбалансу, вызывает нарушение обменных процессов, которые отвечают за качественный состав костной ткани.
Обычно при небольших размерах остеофитов жалоб у пациентов не бывает. Их выявляют при осмотре и подготовке к протезированию. Рот у пациентов с экзостозами открывается свободно. Слизистая оболочка над выростами не изменена, подвижная.
При истончении слизистой, которое наблюдается при увеличении экзостозов, повышается риск её травматизации ортопедическими конструкциями. При пальпации выросты ощущаются как плотные образования с гладкой или бугристой поверхностью, которые не спаянны с окружающими тканями.
При расположении остеофита в области височно-нижнечелюстного сустава могут быть болевые ощущения, ограничения открывания рта, нарушения окклюзионных контактов. Подчелюстные лимфоузлы не пальпируются.
Однако с увеличением объёма новообразования оно начинает доставлять дискомфорт. Например, могут появиться дефекты дикции, затрудняется приём пищи.
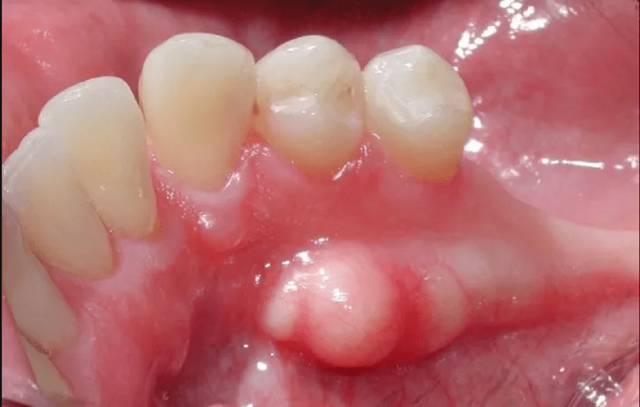
Диагностика экзостозов
Диагностика экзостоза челюсти основывается на жалобах пациента, данных анамнеза, результатах осмотра и рентгенологического исследования.
Выявляется плотное образование на альвеолярном отростке или ветви челюсти, не спаянное с мягкими тканями, бугристое или гладкое на ощупь. Слизистая оболочка над остеофитом не изменена в цвете, может быть истончена.
На рентгенограмме виден костный выступ с чёткими контурами. Очагов деструкции в кости не наблюдается.
Дифференциальная диагностика экзостозов проводится со злокачественными и доброкачественными новообразованиями костной ткани.
Лечение экзостозов
Экзостозы в стоматологии лечат только хирургическим путём.
Основными показаниями к операции являются:
- быстрый рост экзостоза;
- дискомфорт и неудобство при приёме пищи и разговоре;
- выраженный косметический дефект и большой размер остеофита;
- затруднение проведения ортопедического лечения.
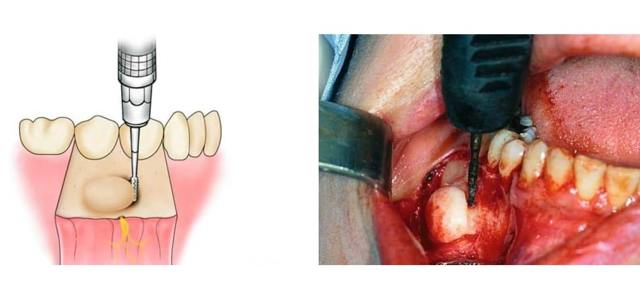
Проводят удаление выроста единым блоком, после иссечения слизистой оболочки и отслаивания слизисто-надкостничного лоскута. Далее альвеолярный отросток сглаживают фрезой или острым бором.
Заканчивается операция наложением швов.
Иногда при операции бывает необходимо устранить дефицит костной ткани, образующийся при удалении значительных наростов, тогда используют остеопластические материалы и мембраны.
Прогноз при экзостозах благоприятный. После удаления остеофитов происходит заживление и восстановление костной ткани, которое позволяет оптимально запротезировать пациента. Экзостозы крайне редко перерождаются в злокачественные опухоли.
Но если их не удалять, то остеофиты могут начать давление на зубы, что приведёт к их смещению и изменению прикуса. Поэтому экзостозы надо вовремя оперировать.
Существует ряд противопоказаний к операции:
- сахарный диабет в стадии декомпенсации;
- плохая свёртываемость крови;
- патология надпочечников;
- заболевания щитовидной железы в стадии декомпенсации.
При приведении показателей крови в норму удаление экзостозов проводят в плановом порядке.
От хорошей подготовки к операции будет зависеть успех лечения. После первичной консультации, пациента направят на рентгенологическое исследование. Это нужно для точной постановки диагноза.
На снимке определяется размер экзостоза, его форма и очаг локализации.
Кроме того, обязательно сделать анализ крови на свёртываемость, сахар и другие патологии, которые могут стать противопоказанием.
В некоторых случаях может потребоваться консультация узких специалистов.
Восстановление после удаления экзостозов
Период реабилитации после иссечения экзостоза занимает от четырёх дней до недели. Для ускорения заживления и профилактики осложнений важно соблюдать некоторые правила:
- в послеоперационный период избегать слишком холодной и слишком горячей пищи для предотвращения расхождения швов;
- рекомендуется ограничить употребление твёрдых и вязких продуктов, также для предотвращения расхождения швов;
- ограничение физической активности;
- тщательная гигиена полости рта;
- при назначении врача использовать антисептические растворы, такие как Хлоргексидин, Мирамистин, Ротокан для полосканий.
После операции может появиться отёк и незначительные боли. В этом случае необходимо использовать анальгетики, лучше всего нестероидные противовоспалительные препараты, такие как Ибупрофен, Ибуклин, Найз, Нимесил.
Сразу после операции рекомендовано держать холодный компресс в районе операционной раны. Это уменьшит отёк в последующем.
Профилактика экзостозов
Специфической профилактики экзостозов нет. Для выявления этой патологии необходимо регулярно каждые полгода посещать стоматолога с целью профосмотра. При подозрениях на остеофит можно провести рентгенологическое исследование. Экзостоз не опасен для жизни человека, но может создать определённые сложности при проведении ортопедического лечения.
Читайте также: Трансабдоминальное УЗИ малого таза: показания и противопоказания, подготовка к обследованию, алгоритм проведения
Заключение
Из всего вышесказанного понятно, что мы не в состоянии предотвратить появление экзостозов. Но если они всё-таки появились, не стоит тянуть с их удалением. Отсрочка операции может привести к росту новообразования, зубочелюстным аномалиям и прочим неприятным последствиям. Посещайте своего стоматолога каждые полгода, и многих проблем с зубами можно будет избежать!
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
(8
Что такое экзостоз и как его лечить?
Экзостоз — что это?
Экзостоз — это доброкачественный плотный, твердый нарост на плоскости кости. Он поражает полость рта и постепенно образовывается из затвердевшей хрящевой ткани. Выглядят эти новообразования как узлы, разграниченные между собой извилинами.
Их количество разнится от одного до нескольких сразу. Эстетически похожи на шиповидные уплотнения слизистой оболочки от розового до белого цветов. Размер их варьируется от горошины и достигает габаритов крупного яблока. Чаще всего они обосновываются возле моляров со тороны нёба либо на изгибе нижней челюсти.
Определяет длительность заболевания существенная боль непостоянной напряжённости и ноющего происхождения. Очень часто имеет место быть нарушение функционирования нормального состояния сустава, который стоит рядом с наростом. Характерно накопление боли в придатках и эпиметафизах длинных трубчатых костей.
В разрастании опухоли происходит истончение коркового слоя. Возможно истончение и вздутие замыкательной пластины придатка, иногда появляются сложившиеся периостальные наслоения в области метафиза кости.
Причины появления экзостоза
Как правило, экзостоз относится к наследственным заболеваниям, но определить его наличие порой сложно, так как развивается не принося дискомфорта носителю и в течение долгого времени о себе никак не заявляет. Хотя прощупать его иногда удаётся.
Помимо наследственных фактов, имеют место быть воспалительные процессы разного характера (флюс, сифилис), травмы (неправильное срастание костей приводит к образованию нароста), аномалии развития челюсти, некоторые эндокринные заболевания.
Бывает и так, что экзостоз образовывается после сложного удаления зуба. Есть сведения о том, что он может пройти сам по себе, просто рассосаться.
Костно-хрящевые экзостозы делятся на 2 вида:
- Множественная экзостозная хондродисплазия ( отклонение направления в процессе роста на территории хрящевой пластины и зоны роста хрящей);
- Солитарный костно-хрящевой экзостоз ( врождённое доброкачественное образование — остеохондрома).
Исходя из происхождения экзостоза, можно сделать выводы о его размере, форме и месторасположении. Если нарост возник после травмы, то он может находится на сросте костей. При воспалительном процессе — место дислокации находится рядом с очагом гноя.
Наследственный недуг выявляется в раннем возрасте, максимальный рост его приходится на пубертатный период ребёнка и в лечении чаще всего не нуждается, так как к 18-ти годам имеет свойство проходить. Окончательный диагноз может быть основан после рентгенологического исследования.
Симптомы
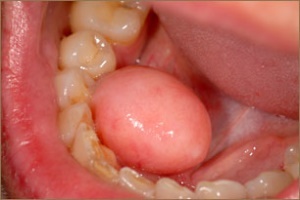
- Шишки во рту непонятного происхождения;
- Создаётся ощущение, что языку не хватает места;
- Происходящее трение языка в зоне десен,
- Ноющая боль в челюстном районе.
ВРАЧИ РЕКОМЕНДУЮТ!
Через неделю зубы будут здоровее, а дыхание — свежим…Эффективная профилактика и лечение зубов в домашних условиях….Читать далее »
Показания к удалению экзостоза
Прямым основанием для удаления экзостоза является его быстрый рост. Также одним из показаний к хирургическому вмешательству может служить планируемое протезирование (смена зубов или зубного ряда протезами).
Увеличенный нарост — это не только выглядит визуально неприемлемо, это опасно для здоровья в целом и чревато осложнениями, а запоздалое оперативное вмешательство обещает быть гораздо травматичнее своевременного. Человек, элементарно, может жаловаться на периодическую боль, ведь происходит давление на корни зубов.
Доброкачественное новообразование в легкую может превратиться в злокачественную опухоль (рак).
Удаление допустимо только хирургическим путём, никакая местная терапия не принесет результатов. Лишнюю костную ткань нужно удалять.
- Даже при тщательном уходе за зубами, со временем на них появляются пятна, они темнеют, желтеют.
- Вдобавок, эмаль истончается и появляется чувствительность зубов к холодным, горячим, сладким продуктам или напиткам.
- В таких случаях наши читатели рекомендуют использовать новейшее средство — зубную пасту Denta Seal с эффектом пломбирования.
- Она обладает следующими свойствами:
- Выравнивает повреждения и заполняет микротрещины на поверхности эмали
- Эффективно удаляет зубной налет и препятствует образованию кариеса
- Возвращает зубам естественную белизну, гладкость и блеск
Подробнее читайте об этом тут >>
Прежде чем лечь под нож хирурга — нужно пройти тщательное обследование. Определить точную причину и знать последствия. Операцию должен проводить высококлассный специалист. Время операции составляет не более 2-ух часов и применяется общий или местный наркоз (всё зависит от объёма производимых удалений).
Происходит чередование нескольких этапов. Врач обеззараживает специальными дезинфицирующими составами ротовую полость. На десне делается небольшой надрез. Сам процесс избавления от нароста на десне происходит с помощью долота или лазера.
То есть, костяное образование сначала удаляется, а потом сглаживается путем шлифовки бормашиной. После нужных инсинуаций накладываются швы и частная повязка. При не глобальных вмешательствах — пациент может покинуть медицинское учреждение в тот же день.
Реабилитационный промежуток продолжается от 2-ух до 5-ти суток. Иногда после процедуры остается небольшой отек, боль на месте проведения операции.
В такой ситуации следует принимать анестетики и препараты, назначенные врачом для заживления раны. Безусловно, следует следить за швами, не допускать их расхождения, следить за твёрдостью принимаемой пищи.
Прогноз практически в 100% случаев хороший, ткани быстро срастаются и наступает скорейшее выздоровление.

Истории наших читателей!
«Зубы стали очень чувствительны к холодному и горячему, сразу начиналась боль. Подруга посоветовала пасту с эффектом пломбирования. За неделю неприятные симптомы перестали беспокоить, зубы стали белее.
Через месяц заметила, что небольшие трещины выровнялись! Теперь у меня всегда свежее дыхание, ровные и белые зубки! Буду использовать для профилактики и поддержания результата. Советую.»
Читать далее »
Противопоказания к удалению

Нужно учитывать имеющиеся противопоказания к операционному вмешательству: диабет (эндокринная болезнь, повышенный уровень сахара в крови), плохая свёртываемость крови (во время операции рана может не закрыться и кровоточить), наличие проблем с эндокринной системой (гормональный дисбаланс), плохая работа надпочечников, заболевания щитовидной железы.
После операции в редких случаях обостряются хронические заболевания, особенно сердечно-сосудистой системы.
ВРАЧИ РЕКОМЕНДУЮТ!
Многие пациенты жалуются на излишнюю чувствительность, изменение цвета эмали и кариес. Зубная паста с эффектом пломбирования не истончает эмаль, а, наоборот, максимально укрепляет ее.
Благодаря гидроксиапатиту прочно закупоривает микротрещины на поверхности эмали. Паста предотвращает ранее разрушение зубов. Эффективно устраняет зубной налет и препятствует образованию кариеса. Рекомендую.
Читать далее »
Осложнения, возникающие после операции
Осложнения часто лежат на совести пациента. Расхождение швов на ране в большинстве случаев бывает от недобросовестного отношения к своему здоровью больного. Активное жевание твердой пищи — почти абсолютная гарантия плохого исхода операции.
Не рекомендуется употребление алкогольных напитков, жевательной резинки и мягких конфет, табачной продукции. Стоит исключить оральный секс. Бережно производить чистку зубов. Физическую активность следует отложить, пробежки тренажерный зал — не пойдут на пользу на всём протяжении реабилитационного периода.
Лечащим врачом назначаются антибиотики и промывания полости рта специальными составами и растворами. Рану нужно беречь от любого воздействия и заражения. При наличии низкого иммунитета и большого количества микробов во рту, процесс заживления затягивается до календарного месяца.
Профилактика
Единственной профилактикой экзостоза может являться постоянное и качественное обследование. Самостоятельные проверки полости рта на посторонние наросты и дискомфорт, нужно прощупывать десна и рассматривать на наличие кровоточивости и каких-либо изменений. При серьёзном отношении к здоровью — положительный результат не заставит себя ждать.
Не стоит жалеть средств и времени для осмотра и поддержания нормальных функций своего организма и своих близких. Работа, учеба, домашние дела — вещи важные, но по сравнению с самочувствием — второстепенные.
Сегодня человек сэкономит на здоровье, а завтра потратит целое состояние на восстановление его же. Будьте бдительны, не дайте болезни одержать победу над Вами.
Хорошего здоровья и бодрости Вам!
Внимание!Ирригатор для зубов…Быстрый способ убрать запах изо рта, зубной камень и кровоточивость дёсен в домашних условиях… Читать далее »