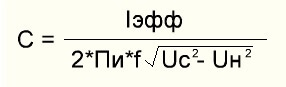Коагулограмма крови: расшифровка, нормы, показатели коагулограммы крови

Коагулограммой называется анализ крови на показатель её свертываемости. Врачам важно знать этот результат при подготовке пациента к операции. Необходимо иметь данные о свертываемости крови в случае, если у человека она нарушена, если в анамнезе имеются заболевания печени, сердечно-сосудистой и аутоиммунной системы, варикоз вен нижних конечностей. С помощью коагулограммы выясняют причины кровотечения и наблюдают за состоянием крови женщины во время беременности.
Как сдать анализ крови на коагулограмму правильно – советы по сдаче анализа
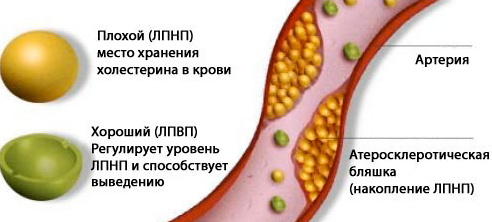
- Система свертываемости крови называется гемостазом и защищает организм человека от чрезмерной кровопотери.
- Анализ, проверяющий работу этой системы, называется гемостазиограммой, или коагулограммой.
-

За правильную работу гемостаза отвечают эндокринная и нервная функции организма. Чтобы кровь успешно справлялась со своими основными функциями, она должна быть достаточно жидкой. Благодаря циркуляции крови по сосудам, происходит питание тканей, транспортируются во все органы полезные вещества, в действии находится иммунная система, организму обеспечена нормальная терморегуляция.
- Снижение свертываемости крови приводит к обильным кровопотерям в случае кровотечений различного происхождения.
-

- Гиперкоагуляция, наоборот — к образованию сгустков, то есть тромбов.
- Поскольку анализ на коагулограмму жизненно важен, врач всегда хочет получить точные данные анализа.
- Чтобы правильно сдать кровь на коагулограмму, к анализу следует грамотно подготовиться. Существует ряд правил подготовки, соблюдение которых гарантирует безошибочность результатов:
- Нельзя принимать пищу в течение 8-12 часов перед сдачей анализа.
- Рекомендуется накануне вечером съесть только легкий ужин.
- Перед анализом можно пить, но только обычную питьевую воду.
- Запрещается пить перед анализом кофе или чай, соки или алкогольные напитки.
- Рекомендуется также воздержаться от курения в течение часа перед сдачей крови.
- Непосредственно перед забором крови на коагулограмму следует выпить стакан чистой воды.
- За 15 минут до сдачи крови не рекомендуется перенапрягаться эмоционально или физически.
- Перед забором крови нужно быть спокойным, уравновешенным и расслабленным, не напряженным.
- Пациент, принимающий медикаменты, которые влияют на свертываемость, должен уведомить медиков об этом.
Пациентам, испытывающим при заборе крови симптомы головокружения или обморочного состояния, необходимо предупредить об этом специалиста, который берет анализ!
Все показатели коагулограммы крови – что означает каждый показатель, расшифровка

Стандартный анализ крови на коагулограмму включает в себя множество показателей. Профессиональной расшифровкой полученных данных занимаются квалифицированные специалисты, анализируя все параметры в совокупности.
Особенно полезны данные коагулограммы крови, если у пациента:
- Имеется склонность к образованию тромбов.
- Началось послеоперационное, маточное или другое кровотечение.
- Проводится лечение антикоагулянтами.
- В анамнезе перенесенный инсульт или инфаркт.
- Есть болезни сосудов.
- Присутствуют заболевания печени.
Основные показатели коагулограммы следующие:
- Время свертывания означает временной промежуток между тем, как кровь начала идти из ранки, например, при порезе пальца, и тем моментом, когда кровь останавливается, поскольку в ней образуется сгусток фибрина. Интервал этот в норме для капиллярной крови составляет от 30 секунд до 3-5 минут. Венозная кровь сворачивается дольше – в течение 5-10 минут. Данный показатель говорит о том, как тромбоциты справляются со своей работой.
Длительность кровотечения из ранки может быть больше, если число тромбоцитов снижено по какой-либо причине, если наблюдается нехватка витамина С или человек долго принимает лекарства-антикоагулянты, например, аспирин, а также при гемофилии или болезнях печени. Быстрее кровь сворачивается после перенесенных обильных кровотечений и при использовании средств гормональной контрацепции.

- Протромбиновый индекс (ПТИ) измеряют как отношение времени свертывания плазмы крови здорового человека, так называемой, контрольной крови, к времени свертывания крови больного, у которого берется анализ. Значение ПТИ показывает состояние печени человека. При беременности данный показатель возрастает – это нормально. Патологический сдвиг в большую сторону значения протромбинового индекса происходит при применении пероральных противозачаточных препаратов, а также если есть риск возникновения тромбов. При снижении ПТИ, появляется опасность кровотечений.
При анализе коагулограмма крови норма протромбинового индекса колеблется в пределах 93-107%. Для поддержания нормального состояния этого показателя организму нужен витамин К.
- Тромбиновое время, равное в норме 15-18 секундам, измеряет интервал превращения фибриногена в фибрин. Если тромбиновое время меньше нормы, скорей всего, в крови избыток фибриногена. Удлинение тромбинового промежутка связано с наследственным недостатком этого белка или с тяжелой печеночной недостаточностью.
При использовании в лечении пациента гепарина данный показатель необходимо строго контролировать!

- Активированное частичное тромбопластиновое время (АЧТВ) — самый чувствительный показатель свертываемости крови, обозначающий время образования кровяного сгустка после соединения с плазмой хлорида кальция и с рядом других компонентов. В норме коагулограмма ачтв показывает интервал 30-40 секунд. Показатель чутко реагирует на изменение любой другой составляющей коагулограммы в пределах 30 или 40 процентов. Увеличение АЧТВ наблюдается при дефиците витамина К и заболеваниях печени.
- Активированное время рекальцификации (АВР) помогает понять, как протекает один из этапов свертывания крови. В норме показатель колеблется в пределах от 50 до 70 секунд. Если в анализе коагулограмма авр короче нормативного, значит можно говорить о состоянии тромбофилии. При удлинении временного промежутка появляется опасность обильной кровопотери в случае кровотечения. Увеличение времени рекальцификации происходит из-за снижения в крови числа тромбоцитов, при гепариновой терапии, при критических состояниях, таких как ожог, травма, шок.
- Концентрация фибриногена составляет в норме от 5,9 до 11,7 мкмоль/л. Понижается показатель при болезнях, поражающих печень. Повышается — при злокачественных новообразованиях, при нехватке гормонов щитовидной железы, острых инфекционных заболеваниях.

- Растворимые фибрин-мономерные комплексы (РФМК) показывают изменение молекул фибрина под действием плазмина и тромбина. Верхний предел нормы РФМК на 100 мл составляет 4 мг. При исследовании коагулограмма рфмк расшифровка показателя служит маркером внутрисосудистого свертывания крови. Изменение его зависит от тех же причин, что и варьирование фибриногена.
- Тромботест позволяет зрительно увидеть количество содержащегося в крови фибриногена. Нормой является тромботест 4 или 5 степени.
- Толерантность плазмы к гепарину показывает количество в крови тромбина. Анализ определяет время, за которое в плазме крови образуется сгусток фибрина после введения в неё гепарина. В нормальной крови здорового человека это происходит за 7-15 минут. О снижении устойчивости крови к действию гепарина свидетельствует промежуток толерантности более четверти часа. Снижается гепариновая устойчивость при болезнях печени. Меньше семи минут время толерантности будет при гиперкоагуляции, характерной для беременности, раковых опухолей, послеоперационных периодов, заболеваний сердечно-сосудистой системы.
- Фибринолитическая активность характеризует способность крови самостоятельно растворять появившиеся тромбы. За этот показатель отвечает в плазме фибринолизин, способный расщеплять структуру тромба. Если тромбы в крови растворяются быстрее нормы, значит у человека повышенная кровоточивость.

- Продолжительность кровотечения по Дьюку характеризует время кровотечения при уколе пальца специальным ланцетом. Укол делается на определенную глубину – 4 мм. Затем через каждые 15-30 секунд с помощью особой бумаги с ранки снимается одна капелька выступившей крови. При этом бумага не касается пальца. После удаления одной капли крови, засекается время, когда из ранки выступит следующая. Таким образом проверяется время остановки капиллярного кровотечения. В норме оно составляет примерно от 1,5 до 2-х минут. На результат этой пробы влияют серотонин и кровяные пластинки.
- Фибриноген – это синтезируемый печенью белок. При определенных факторах он преобразуется в кроветворной системе в высокомолекулярный белок фибрин. Волокна фибрина служат основой для образования тромбов. фибриногена в здоровой крови должно быть в пределах 2-4 г/л.
Опасное снижение уровня фибриногена коагулограмма показывает при:
- Токсикозах во время беременности.
- Сбоях в работе гемостаза.
- Циррозе печени.
- Тяжелой форме гепатита.
- Недостатке витаминов группы В и аскорбиновой кислоты.
- Приёме рыбьего жира.
- Использовании анаболиков, антикоагулянтов.
Увеличивается содержание фибриногена в крови при пневмонии, острых инфекциях и различных воспалительных процессах, после родов, во время беременности, после перенесенных операций, при ожоговых травмах, гипотиреозе, инфаркте или инсульте, как последствие приема гормональных препаратов.

- Фибриноген В – в анализе здоровой крови данный маркер должен быть негативным.
- Ретракция кровяного сгустка — нормальный её уровень в процентах составляет от 44 до 65. Это показатель уменьшения в объеме кровяного сгустка, его сокращения с выделением при этом сыворотки крови. Повышение ретракции характерно для анемий. Снижение происходит вследствие увеличения количества эритроцитов и уменьшения тромбоцитов.
- Время рекальцификации плазмы (ВРП) в норме составляет от 60 до 120 секунд. Это один из важных показателей гемостаза, перекликающийся с АВР и фиксирующий время свертывания оксалатной и цитратной плазмы, которое засекается с момента введения в неё солей кальция. Сокращение времени рекальцификации свидетельствует о гиперактивности системы свертывания.
Коагулограмма крови — таблица норм показателей для взрослых и детей
Основные показатели коагулограммы – таблица нормативов:
У детей показатели несколько отличаются. В частности, для новорожденных норма фибриногена составляет 1,25–3,00 г/л.
Исследование крови коагулограмма ребенку делается перед любым хирургическим вмешательством, при подозрении на гемофилию или другую аномалию кроветворной системы, при частых носовых кровотечениях.
Общий анализ крови у детей и взрослых — таблицы, расшифровка результатов
Какое значение имеют показатели коагулограммы при беременности – нормы и причины отклонения от норм
Женщинам делается коагулограмма крови при беременности три раза, во время каждого триместра. Под влиянием гормональной перестройки всего организма во время беременности система гемостаза женщины изменяется.
Но эти изменения носят не патологический, а нормальный, физиологический характер. В женском организме образуется третий, маточно-плацентарный круг кровообращения.
Количество движущейся внутри будущей матери крови возрастает.
В норме в течение первого триместра беременности время свертывания крови у женщины может значительно увеличиться. По мере приближения к родам этот показатель, наоборот, существенно сокращается. Это обусловлено тем, что организм начинает защищать себя от предстоящей при родах кровопотери.
Такое исследование, как коагулограмма при беременности, необходима для своевременного выявления угрозы преждевременных родов или выкидыша в результате тромбообразования. Нарушение гемостаза женщины может отрицательно сказаться на мозговой деятельности развивающегося плода.
Кроме того, имея на руках данные о свертываемости крови рожающей женщины, врачи смогут предотвратить избыточную потерю крови и помочь при внезапном аномальном кровотечении.
При получении показателей исследования с опасными отклонениями от нормы, доктора назначают дополнительный анализ крови коагулограммы беременной.
Такая необходимость возникает, чаще всего, при наличии у будущей матери заболеваний сосудов, при варикозном расширении вен, при болезнях печени или иммунной системы, если у беременной отрицательный резус-фактор или имеется предрасположенность к повышенной свертываемости крови.
Вот некоторые нормальные показатели коагулограммы беременной:
Протромбин является одним из ключевых показателей коагулограммы во время беременности. Его отклонение от нормы сигналит о преждевременной патологической отслойке плаценты!
Забор анализа делается из вены натощак.
Общий анализ мочи — таблицы, расшифровка результатов
Оцените — (1
Коагулограмма крови: расшифровка, таблица и норма

Гемостазиограмма (коагулограмма) — это анализ крови, проводящийся для определения уровня ее сворачиваемости. Расшифровка гемостазиограммы крови имеет большое значение в процессе подготовки пациента к операции. Она помогает не допустить такие возможные осложнения, как кровотечения и тромбоз. Изучение сворачиваемости непременно производится во время прохождения беременности, и в случае, если в анамнезе находятся заболевания сосудов, сердца и печени. Наличие аутоиммунных болезней тоже является показанием для проведения гемостазиограммы крови. Анализ дает возможность определить причину кровотечения.
Читайте также: Оксалатные камни и песок в почках: причины образования, как вывести
Общие сведения
Система гемостаз (свертываемости крови) защищает пациента от опасной кровопотери во время нарушения целостности стенок сосудов на фоне хирургических вмешательств и травматических повреждений.
За нормальный гемостаз отвечают в организме эндокринная и нервная системы.
Для того чтобы кровь выполняла адекватно свои основные функции (регуляция температуры тела, снабжение тканей питательными веществами и кислородом), у нее обязаны быть нормальные реологические свойства, то есть текучесть.
Снижение свертываемости (гипокоагуляция) на фоне разных патологий может приводить к кровопотере, которая опасна для жизни. Это состояние является причиной появления тромбов (кровяных сгустков), закрывающих просвет сосудов. Вследствие тромбозов образуется ишемия тканей, которая ведет, в том числе к инсультам и инфарктам.
Основные элементы системы гемостаза:
- плазменные факторы;
- тромбоциты;
- ткани эндотелия сосудистой стенки.
Правила сдачи коагулограммы
Сбор крови производится из вены в районе локтевого изгиба. Чтобы не допустить неверной трактовки и искажений результатов, к обследованию необходимо подготовиться тщательным образом.
Правила сдачи коагулограммы:
-

за 10−15 часов до обследования нельзя употреблять пищу;
- не следует накануне на ночь переедать;
- необходимо исключить психические и физические нагрузки за полчаса до анализа;
- пациентам с никотиновой зависимостью нежелательно курить хотя бы за 2 часа до анализа;
- соки, чай, алкоголь и иные напитки запрещены — можно употреблять лишь чистую воду.
Если человек принимает фармакологические препараты-антикоагулянты, то он обязан сказать про это врачу. Если во время забора крови для обследования коагулограммы начинает появляться обморочное состояние или развивается головокружение, то необходимо сразу же уведомить врача.
Показания и способ проведения анализа
Показания к коагулограмме следующие:
- перенесенные до этого инсульты и инфаркты;
- высокая склонность к тромбообразованию;
- заболевания печени;
- заболевания сосудов;
- подготовка к оперативному вмешательству;
- беременность.
Кровь берется шприцем либо при помощи вакуумной системы. На руку жгут не накладывается.
Пункция обязана быть атравматичной, чтобы не допустить искажения данных из-за попадания в собранный материал значительного количества тканевого тромбопластина.
Наполняют кровью две пробирки, однако для выполнения анализа применяется лишь вторая. В стерильной пробирке находится антикоагулянт — цитрат натрия.
Как лучше приучить ребёнка к горшку: во сколько можно начать
Нормы и расшифровка коагулограммы

Во время стандартного анализа на коагулограмму определяется большой ряд показателей, оценивающиеся в совокупности.
Протромбиновый индекс (ПТИ) отражает соотношение длительности сворачиваемости крови в норме к продолжительности свертывания у пациента. Варианты нормы (референсные значения) — 96−100%. У беременных этот показатель повышен (до 120% и более), это патологией не является.
Показатели ПТИ дают возможность определить отсутствие или наличие заболеваний печени. Индекс увеличивается на фоне использования гормональных контрацептивов.
Повышение показателей относительно нормы указывает на риск появления тромбоза, а понижение — о возможном кровотечении.
Для того чтобы протромбиновый индекс находился в норме, организму необходимо регулярное поступление витамина К.
https://www.youtube.com/watch?v=10yMPKY7KkA
Время сворачиваемости — это интервал времени между началом кровотечения и его завершением при образовании фибринового сгустка. Венозная кровь сворачивается — за 7−12, а капиллярная — за 0,7−4 минуты.
Длительность кровотечения увеличивается на фоне гиповитаминоза С, тромбоцитопении, приеме средств из группы непрямых антикоагулянтов (в том числе Варфарина, Трентала и ацетилсалициловой кислоты), заболеваний печени и гемофилии.
Длительность сворачиваемости снижается после обильных кровотечений, а у женщин — и на фоне использования пероральных контрацептивов.

Активированное частичное тромбопластиновое время (АЧТВ) — это значение, которое отражает длительность образования сгустка после добавления к плазме хлорида кальция (CaCl2). Нормальные показатели составляют приблизительно 35−45 секунд. Изменения происходят во время отклонения других показателей коагулограммы в диапазоне 35%. Удлинение этого интервала времени свидетельствовать может о гиповитаминозе К или заболевании печени.
Тромбиновое время отображает скорость трансформации фибриногена в фибрин. Норма составляет 14−19 секунд. Снижение этого промежутка времени с большой долей вероятности указывает на избыток фибриногена, а его увеличение — о функциональной выраженной недостаточности печени при циррозе, на фоне гепатита или недостаточной концентрации в сыворотке этого протеинового соединения.
Постоянный мониторинг этого значения коагулограммы очень важен во время лечения гепарином.
Время рекальцификации плазмы (ВРП) — это значение коагулограммы, которое коррелирует с АВР и отражает временной промежуток коагуляции цитратной сыворотки с препаратами солей кальция. Норма составляет 1,5−2 минуты. Сокращение времени говорит о высокой активности гемостаза.
Активированное время рекальцификации (АВР) у здоровых людей составляет примерно 40−60 секунд. Это значение помогает определить прохождение одной из стадий коагуляции.
Снижение АВР является симптомом тромбофилии, а повышение отмечается при использовании антикоагулянтов (гепарина), тромбоцитопении, развитии шокового состояния, обширных ожогах и серьезных травмах.
Пониженное значение АВР говорит об увеличении риска появления массивного кровотечения.
У здорового человека количество фибриногена составляет 6−12 мкмоль/л. Его снижение происходит во время проблем с печенью, а повышение — при гипофункции щитовидной железы и злокачественных новообразованиях.
Количество фибриногена во время отсутствия заболеваний находится в пределах 2,5−4,5 г/л. Это протеиновое соединение образуется в печени, и трансформируется под воздействием факторов свертывания в фибрин, его нити — это основная структура тромбов.
Если коагулограмма показывает значительное снижение значения, это может быть симптомом таких патологий:
- тяжелые заболевания печени;
- нарушение гемостаза;
- нехватка аскорбиновой кислоты и гиповитаминозы группы В;
- токсикоз во время беременности.

Уровень снижается на фоне употребления рыбьего жира, а также при лечении анаболиками и антикоагулянтами.
Увеличение количества фибриногена отмечается при значительных по размеру ожогах, гипотиреозе, острых инфекциях, острых нарушениях циркуляции крови (инфарктах и инсультах), на фоне гормонотерапии, послеоперационных вмешательств, а у женщин — во время беременности. В норме Фибриноген В не определяется.
Фибринолитическая активность — это значение коагулограммы, которое отображает способность крови человека растворять появившиеся тромбы. За эту функцию отвечает в организме компонент противосвертывающей системы — фибринолизин. Во время его повышенной концентрации время растворения тромбов увеличивается, таким образом, повышается кровоточивость.
Растворимые фибрин-мономерные комплексы (РФМК) показывают изменение на молекулярном уровне белковой структуры фибрина под воздействием плазмина и тромбина. Нормальным является показатель, который не превышает 5 мг/100 мл. Вариабельность этого значения объясняется такими же причинами, как и изменение количества фибриногена.
РФМК — это маркер, который дает возможность принять своевременно мероприятия по предотвращению появления ДВС-синдрома.
Толерантность плазмы к гепарину. Норма составляет — 8−17 минут. Анализ дает возможность определить количество в крови тромбина. Понижение значения с большой долей вероятности говорит о заболеваниях печени.
Если временной интервал менее 8 минут, то можно заподозрить наличие злокачественных новообразований или сердечнососудистые патологии.
Гиперкоагуляция часто отмечается на состоянии послеоперационных вмешательств и на поздних сроках беременности (третий триместр).
Тромботест дает возможность зрительно определить количество фибриногена в обследуемом материале. В нормальном состоянии — это тромботест 3−5 стадии.
Сроки абортирования и аборт на 7 неделе беременности

Время кровотечения по Дьюку — это отдельный анализ, в процессе которого обследуется капиллярная кровь, а не венозная. Подушечка на пальце прокалывается глубоко на 5 мм с помощью ланцета. Проступившая кровь из прокола убирает специальной бумажкой каждые 20−35 секунд (не касаясь кожного покрова). После каждого удаления засекают время до появления следующей капли. Время завершения кровотечения из сосудов у здорового человека составляет 1,5−2 минуты. На этот показатель, в частности, влияет содержание медиатора серотонина.
Ретракция кровяного сгустка выражается снижением его количества и полным отделением от плазмы. Нормальный показатель — 44−60%. Повышение показателя отмечается при разных формах анемии, а уменьшение является результатом эритроцитоза.
Особенности коагулограммы у детей
У детей показатели нормы коагулограммы сильно отличаются от нормы у взрослых. Таким образом, у новорожденных детей нормальное количество фибриногена — 1,3−3,5 г/л.
Показания проведения коагулограммы у детей:
- предстоящее оперативное вмешательство;
- диагностика заболеваний гемопоэтической системы;
- подозрение на гемофилию.
Коагулограмма во время беременности

При беременности коагулограмма производится не менее трех раз (в каждом триместре).
Во время беременности в норме изменяются показатели гемостаза, это вызвано гормональной перестройкой организма женщины, появлением маточно-плацентарного круга и увеличением общего количества циркулирующей крови.
В первом триместре скорость свертывания значительно увеличивается, а в третьем — сильно снижается, обеспечивая женщине этим самым защиту от вероятной кровопотери во время родоразрешения.
Коагулограмма дает возможность определить угрозу преждевременных родов или самопроизвольного аборта в результате образования тромбов.
Нарушения работы в свертывающей системе беременной отрицательно сказывается на ЦНС будущего малыша.
https://www.youtube.com/watch?v=RuA0uXdZJfQ
Обязательный анализ коагулограммы требуется, если у женщины есть в наличие заболевания сосудов либо определена печеночная недостаточность. Коагулограмма исследуется также при отрицательном резус-факторе и снижении иммунитета.
Нормальные показатели отдельных значений коагуграммы у беременных женщин:
- АЧТВ — 18−22 секунды.
- тромбиновое время — 12−19 секунд;
- протромбин — 80−140%;
- фибриноген — 7 г/л.
Отклонение количества протромбина от нормы может говорить об отслойке плаценты.
Сворачиваемость крови собой представляет надежный защитный механизм нашей кровеносной системы. Большое количество заболеваний и патологий разных органов способно повлиять на ее работу. Потому контроль за нормальным функционированием гемостаза с помощью определения коагулограммы является надежным способом диагностирования множества болезней и профилактикой возможных осложнений.
Расшифровка коагулограммы при беременности (с указанием норм)
Коагулограмма (или гемостазиограмма) – анализ, необходимый для оценки способности крови свертываться. Он способен указать на склонность беременной к образованию тромбов или кровотечениям, что помогает предупредить развитие патологий формирования плода, отслойки плаценты и осложнений при родах.
статьи:
и при расширенной коагулограмме:
-
- Антитромбин III
- D-димер
- Волчаночный антикоагулянт
Показания и подготовка к сдаче крови на коагулограмму
При беременности предусмотрены три плановые сдачи крови на коагулограмму:
- Сразу после постановки на учет по беременности.
- В промежутке 22-24 недель.
- В промежутке 30-36 недель.
Внеплановая сдача крови на гемостазиограмму производится по показаниям:
- продолжительное предшествующее бесплодие;
- привычное невынашивание беременности;
- осложнения (многоплодная беременность; беременность, наступившая в результате ЭКО; а также отставание плода во внутриутробном развитии; ранний или поздний гестоз; фетоплацентарная недостаточность);
- варикозное расширение вен у будущей мамы;
- образование гематом (синяков) после незначительных ушибов, носовое кровотечение, кровоточивость десен при чистке зубов;
- курение и прочие вредные привычки беременной женщины;
- необходимость в оценке работы печени. В данном случае гемостазиограмма позволяет оценить функционирование печени за счёт отслеживания формирования в ней факторов протромбинового комплекса;
- наблюдение за состоянием свертывающей системы крови у женщин, которые в течение продолжительного времени лечились прямыми антикоагулянтами (например, Гепарином);
- подозрение на нарушение свёртываемости крови.
Чтобы получить достоверные показатели свертываемости крови нужно делать гемостазиограмму натощак. Не рекомендуется принимать пищу за 8 часов до сдачи анализа, в том числе пить соки, чай, кофе. Воздержитесь от употребления сладкого (в том числе, от жвачки с сахаром). Можно пить только чистую воду без газа.
За полчаса до того, как сдавать кровь, следует воздержаться от курения, если будущая мать имеет такую вредную привычку. А также не рекомендуется физически перенапрягаться за 30-40 минут до сдачи анализа. Эмоционально женщина должна быть спокойна, допустимо лишь лёгкое волнение.
Кровь для анализа забирается из вены на сгибе руки.
Расшифровка показателей коагулограммы
При простой гемостазиограмме обязательно выявляют:
- Протромбин + МНО
- АЧТВ
- Фибриноген
- Тромбиновое время
Читайте также: Интерферон – применение, виды и классификация препарата
Расширенная коагулограмма назначается при наличии отклонений в простой коагулограмме или же проводится сразу вместо неё. Тогда дополнительно указывают:
- Антитромбин III (АТ3)
- D-димер
- Волчаночный антикоагулянт
Направление для проведения расширенной гемостазиограммы выдается по показаниям. К ним относятся:
- привычное невынашивание беременности;
- предшествующее продолжительное бесплодие;
- внутриутробная гибель плода в прошлом;
- многоплодная беременность;
- наследственные заболевания крови;
- тяжелые формы токсикоза (гестоза).
Расшифровку анализа производит лечащий врач в женской консультации.

Нормы показателей коагулограммы, необходимые для расшифровки результатов анализа
Протромбин + МНО
Протромбин (фактор II) – один из основных факторов свёртываемости крови. При своевременном обнаружении отклонения этого показателя от нормы, врач способен вовремя предупредить развитие тромбоза, отслоение плаценты или появление кровотечения в процессе родоразрешения. Именно поэтому желательно проводить коагулограмму в каждом триместре беременности.
Кроме того уровень протромбина позволяет врачу предположить наличие сбоев в работе печени и пищеварительной системы женщины. Каким образом протромбин связан с этими органами? – спросите вы.
Ответ таков: протромбин вырабатывается в печени при участии витамина К. Одна часть этого витамина производится микрофлорой кишечника, а другая – поступает в организм с пищей, которую необходимо переварить, чтобы получить заветный витамин К.
- В процессе пищеварения участвует желудочно-кишечный тракт и печень, ведь она вырабатывает желчь для желудочного сока. И если уровень протромбина понижен, значит:
- 1) печень не справляется со своими обязанностями;
- 2) затруднено всасывание витамина К из ЖКТ (например, из-за таких заболеваний как энтероколит или язвенный колит);
- 3) выработка витамина К происходит не вполне из-за нарушенной микрофлоры кишечника.
В таком случае назначаются дополнительные анализы крови на ферменты печени (АЛТ и АСТ), которые чаще всего входят в состав биохимического анализа крови «плюс» выписываются направления на повторный общий анализ крови и мочи (возможно, кала). При необходимости могут назначаться УЗИ этих органов или другие диагностические исследования.
Современные лаборатории протромбин измеряют по Квику (в %). Нормальное значение протромбина входит в диапазон 78-142 %.
Некоторые лаборатории производят расчёт только протромбированного индекса (ПТИ). Его норма в разных лаборатория своя, её необходимо узнавать у лаборанта.
Повышенный уровень протромбина (более 142 %) может быть выявлен при:
- склонности к образованию тромбов. Сюда относят предынфарктные состояния и инфаркт миокарда, тромбоэмболические состояния, повышенное содержание глобулинов в крови и гипогидратацию, которая возникла из-за повышенной кровяной вязкости;
- приеме препаратов, которые затормаживают действие кумарина (например, витамина К) или могут его снизить (мепробамат и кортикостероиды).
Если протромбин понижен (менее 78 %), то выявляется:
- гипофибриногенемия, характеризующаяся низким уровнем содержания фибриногена в крови;
- недостаток витамина К в женском организме (геморрагический диатез у малыша);
- недостаточность свертывающего фактора протромбина, вследствие чего у беременной появляется склонность к кровотечениям.
Прием будущей мамой антикоагулянтов и кумаринов, а также лекарственных средств, усиливающих их действие, тоже приводит к понижению протромбина в крови.
МНО (Международное нормализованное отношение) показывает скорость формирования кровяного сгустка. Анализ на определение уровня протромбина + МНО регулярно назначается людям, которые принимают антикоагулянты – препараты, предотвращающие тромбоз.
Если будущая мама лечится прямыми антикоагулянтами, то в результатах коагулограммы должно быть указано и значение Международного нормализованного отношения, о чём женщина должна заранее сообщить, чтобы для нее дополнительно произвели расчет и МНО (на англ. INR – International normalized ratio).
Если женщина не лечится препаратами, разжижающими кровь, то значение МНО в результатах анализа, как правило, не указано (его просто не высчитывают, ведь в этом нет необходимости).
МНО здорового человека входит в границы 0,8-1,2. Но в зависимости от заболевания и тактики его лечения нормативный диапазон может быть иным. Следовательно, для каждого пациента норма этого показателя определяется лечащим врачом и называется она «целевым диапазоном МНО».
- Если МНО ниже нормы, то доза антикоагулянта недостаточна и риск возникновения тромбоза всё еще высок.
- Если МНО выше нормы, то подобранная доза антикоагулянта избыточна и теперь повышается риск появления кровотечения.
- Таким образом, расчёт МНО необходим для регулировки дозировки препарата, назначенного для снижения риска тромбообразования.
АЧТВ
АЧТВ (активированное частичное тромбопластиновое время) – период времени, в течение которого формируется кровяной сгусток.
В лаборатории это время определяется при помощи следующего опыта. Сперва отделяется плазма крови, а далее к ней добавляются реактивы (кальциевая соль соляной кислоты, каолин-кефалиновая смесь и другие). Так имитируется начало природного процесса свертывания крови в организме человека.
В результате эксперимента устанавливается наличие факторов, участвующих в свертывании или их дефицит. Также определяется присутствие в крови компонентов, замедляющих процесс свёртывания. Ну и, конечно же, засекается то самое время, за которое образуется сгусток крови.
Нормальное значение АЧТВ для будущих мам входит в диапазон 17-20 сек.
Для не беременной женщины норма АЧТВ входит в следующие временные рамки 24,0 – 38,2 сек.
АЧТВ = 21 и более секунд. Если после добавления реактивов в плазму крови сгусток сформировался дольше, чем за 20 секунд, то это говорит о склонности к кровотечениям из-за наличия у женщины:
- второй или третей фазы диссеминированного внутрисосудистого свертывания (ДВС-синдрома);
- гемофилии А, В, С;
- повышенной выработки антител к фосфолипидам.
АЧТВ может быть повышено при лечении будущей мамы гепарином, поэтому чтобы получить достоверный результат необходимо за 2 дня до анализа отменить гепарин или сдать дополнительно кровь на волчаночный антикоагулянт и на антитела к кардиолипину.
АЧТВ = 16 и менее секунд. А если сгусток сформировался менее, чем за 17 секунд, то это указывает на:
- начальную фазу ДВС-синдрома, характеризующуюся повышенной свертываемостью крови, когда при получении травм в крупных кровеносных сосудах быстротечно образуются сгустки, а в мелких – тромбы;
- тромбоэмболию или тромбоз;
- повышенное содержание активированных факторов свертывания;
- получение травмы во время забора крови для проведения анализа (анализ необходимо пересдать, кровь лучше отобрать из вены второй руки).
Фибриноген
Ещё одним фактором свертывания крови является фибриноген. Фибриноген (фактор I) – особый белок, который призвано считать главным компонентом кровяного сгустка.
У здоровых людей он вырабатывается печенью и распространяется по всей кровеносной системе. На месте повреждения стенки сосуда фибриноген преобразуется в нерастворимый фибрин, который и становится основой тромба.
Такой тромб закупоривает повреждённый сосуд, тем самым останавливая кровотечение.
Только при достаточном количестве компонентов кровяного сгустка, тромб стабилен и остается на месте травмы сосуда до заживления. Если наблюдается дефицит факторов I и II – человек склонен к повышенному кровотечению, а при его избытке – наблюдается тромбоз без наличия повреждения (то есть образуются патологические тромбы, которые способны отрываться от стенок сосудов и перекрывать кровоток).
- Фибриноген измеряют в мг/дл или г/л. Чтобы получить значение компонента в г/л, необходимо произвести расчет по формуле:
- мг/дл•0,01•0,555 = г/л.
- Норма фибриногена:
- примерно до 12 недели беременности – это 2,00-4,00 г/л;
- с 3 месяца и до конца срока беременности допустимо увеличение фибрина до 6,5 г/л;
Уровень фибриногена не должен опускаться ниже 0,5 г/л. Это критический уровень фибриногена в крови.
Повышение уровня фибриногена может указывать на:
- течение острого заболевания воспалительного и инфекционного характера (например, грипп);
- недостаток гормонов, вырабатываемых щитовидной железой;
- нарушение белкового обмена;
- недавнее хирургическое вмешательство;
- повышенное содержание эстрогенов;
- обширный ожог.
Низкий фибриноген (менее 2,0 г/л) может быть следствием:
- ДВС-синдрома;
- недостатка витаминов В12 и С;
- токсикоза;
- сердечной недостаточности;
- острого промиелоцитарного лейкоза;
- осложнений после родов;
- поражения печени тяжелого характера;
- тромболитической терапии.
Тромбиновое время
Тромбиновое время (ТВ) – это время, в течение которого образуется сгусток после смешивания плазмы крови с тромбином. При беременности норма ТВ составляет от 10,3 до 25 сек.
Увеличение ТВ (более 25 сек.) говорит о:
- низком фибриногене (до 0,5 г/л);
- патологии печени вследствие наличия дефектов фибриногена на молекулярном уровне;
- произведении фибринолитической терапии;
- высоком содержании в кровяной сыворотке билирубина;
- наличии в крови прямых антикоагулянтов при лечении гепарином или другими подобными препаратами.
Низкое ТВ (менее 10,3 сек.) наблюдается при:
- высоком уровне фибриногена в крови;
- начальной стадии развития ДВС-синдрома.
Антитромбин III
Антитромбин III (АТ3) – сложный белок, производимый клетками сосудов и печени, и тормозящий процесс свёртывания крови. Он необходим для того, чтобы не допустить повышенного образования сгустков крови (тромбов).
В норме АТ3 составляет 70-120 %.
Высокий АТ3 (более 120%) наблюдается при:
- остром гепатите;
- наличии воспаления;
- холестазе;
- тяжелом течении острого панкреатита;
- лечении антикоагулянтами;
- недостатке витамина К.
Пониженный АТ3 (менее 70%) может быть следствием:
- врожденного дефицита антитромбина III;
- острого ДВС-синдрома;
- атеросклероза;
- хронической печеночной недостаточности;
- лечения гепарином;
- закупорки сосуда тромбом.
D-димер
D-димер является показателем, который характеризует процесс формирования тромба и растворения фибрина. В норме к концу беременности он повышается в 3-4 раза от исходного уровня. Но повышение D-димера должно быть постепенным. Стремительный рост может указывать на осложнения беременности, возможные заболевания почек и сахарный диабет.
Норма D-димера зависит от лаборатории.
Для независимой лаборатории «Инвитро» и клиники «Евромед» нормативные значения для беременных женщин:
- I триместр – меньше 286 нг/мл;
- II триместр – меньше 457 нг/мл;
- III триместр – меньше 644 нг/мл.
Значение D-димера не должно опускаться менее 33 нг/мл.
Для клиники «АльтраВита» норма D-димера во время беременности иная:
- I триместр – от 0 до 525 нг/мл;
- II триместр – от 438 до 1200 нг/мл;
- III триместр – от 888 до 2085 нг/мл.
Лабораторная служба «Хеликс»имеет свои нормы D-димера для беременных:
- до 13 недели – 0-0,55 мкг/мл;
- 13-21 неделя – 0,2-1,4 мкг/мл;
- 21-29 неделя – 0,3-1,7 мкг/мл;
- 29-35 неделя – 0,3-3 мкг/мл;
- 35-42 неделя – 0,4-3,1 мкг/мл.
- Перевод величин:
- мкг/мл • 1000 = нг/мл
- нг/мл • 0,001 = мкг/мл
- Например, 500 нг/мл = 0,5 мкг/мл.
Повышение уровня наблюдается при наличие:
- тромбоза глубоких вен, тромбоэмболии лёгочной артерии;
- ДВС-синдрома;
- инфекции, сепсиса;
- воспаления (при небольшом повышении значения D-димера);
- болезни печени;
- обширных гематом.
После проведения тромболической терапии или хирургического вмешательства (даже после удаления зуба) может увеличиваться значение D-димера. Поздний токсикоз также способствует увеличению этого показателя.
Волчаночный антикоагулянт
Волчаночный антикоагулянт (ВА) – антитела, препятствующие преобразованию протромбина в тромбин. В норме при беременности ВА отсутствует.
Появление антител говорит об аутоиммунных заболеваниях (например, системной красной волчанке, антифосфолипидном синдроме), когда организм принимает собственные клетки как чужеродные, и начинает с ними борьбу.
Как правило, при наличии ВА в крови наблюдается и рост АЧТВ.
Нормативный результат в секундах – 31-44 сек.
Выявление ВА происходит при:
- закупорке сосуда тромбом (тромбозе, тромбоэмболии);
- при упорном невынашивании беременности вследствие антифосфолипидного синдрома (АФС);
- язвенном колите;
- ревматоидном артрите или других аутоиммунных заболеваниях;
- наличии инфекционных заболеваний (ВИЧ, ВЭБ, парвовируса В19, гепатита).
ВА может обнаруживаться в крови человека, но в небольших количествах до 1,2 условных единиц (в некоторых лабораториях до 9 у.е.). Если волчаночный антикоагулянт условно-отсутствует, то в результатах анализа записывается «отрицательно», при его наличии в крови – «положительно».
- Лечение антикоагулянтами может приводить к ложноположительному результату, поэтому анализ на волчаночный антикоагулянт необходимо проводить до гепариновой или гепаринозаменяющей терапии.
- Если же расширенную коалограмму проводить во время лечения гепарином, то на положительный результат ВА не стоит обращать внимание.
- В зависимости от количества антител в пробе приписывается комментарий: «слабо», «умеренно» или «значительно».
Читайте также: Как подтвердить диагноз туберкулез
Бережная А.С.
Коагулограмма крови (анализ свертываемости крови): расшифровка у взрослых, норма в таблице
- С непрерывным развитием медицины, ученые получили множество методов исследования крови.
- Показатели анализов способствуют раскрытию полной картины состояния здоровья человека, наличие заболеваний, инфекций, патологий, профилактики развития заболеваний.
- Одним из анализов является – коагулограмма крови.
Что такое коагулограмма крови?
Коагулограмма крови – анализ, отображающий свертываемость крови. В широком смысле коагулограмма выявляет активность тромбоцитов. Свертываемость крови особо важный показатель.
Система свертываемости крови запускается двумя путями: внешний (снаружи сосуда, при обнаружении поврежденного места) и внутренний (при разрушении форменных элементов крови).
При деструкции стенки кровеносного сосуда высвобождается белок, который подает сигнал об необходимости активации защитного механизма. Находящиеся поблизости тромбоциты оперативно изменяют свою форму, сцепляются друг с другом, образую сеточку.
Место повреждения быстро закупоривается образованным сплетением, останавливая кровь и препятствуя проникновению вредоносных бактерий извне.
Медицинское название этого важного для организма процесса – гемостаз (процесс, включающий все стадии свертываемости вплоть до растворения защитного тромба).
Однако в любой, даже самой сильной системе возможны сбои.
Для чего необходимо делать коагулограмму крови?
Профилактика заболеваний
Тромбоз.
Тромбоз – заболевание при котором, без необходимости активации защитной функции, происходит формирование свертков крови.
Подобные сгустки крови называют эмболами, заболевание – тромбоэмболия.
Эмболы способны закупоривать артериальные сосуды. Формировании обструкции (преграды) более чем на 90%, вызывает нехватку кислорода (гипоксию), не говоря об накопление продуктов метаболизма. Гипоксия мозга, например, опаснейший диагноз, чаще приводящий к коме, в результате которой 80% случаев – летальные исходы.
Биохимический скрининг состояния здоровья будущей матери и ребенка
Особенно важен анализ для берременной женщины. Коагулограмму крови рекомендуется делать женщинам при наличии:
- заболеваний печени;
- нарушений свертываемости крови;
- варикоза;
- иммунных заболеваний.
Вынашивание плода – естественный природный процесс, связанный с образованием маточно-плацентарного кровообращения. При вынашивании организм подготавливается к кровопотере, что влияет на повышение некоторых показателей коагулограммы.
Беременным женщинам рекомендуется делать коагулограмму крови раз в три месяца.
Если у будущей матери серьёзные отклонения в свертываемости крови, медик назначает лечение. Неопределённая вовремя нарушенная свертываемость может грозить серьезными последствиями – выкидыш и преждевременные роды.
Коагулограмма крови необходима не только для выявления отклонений в системе гемостаза, но и для установки диагноза пациентов в некоторых случаях.
Как подготовиться к анализу?

Коагулограмма не требует особой подготовки. Однако есть моменты, которые желательно соблюдать для хорошей сдачи анализа:
- прием пищи – за 8 часов до момента забора крови;
- рекомендуется не употреблять жирную пищу;
- пить только воду;
- рекомендуется не курить в течение часа перед анализом;
- перед анализом необходимо постараться успокоиться эмоционально и физически;
- если пациенту назначен курс медикаментов, не связанный с причинами сдачи коагулограммы крови, необходимо уведомить об этом врача;
- при возникновении чувства недомогания, головокружения во время забора анализа, следует незамедлительно сообщить специалисту, принимающему анализы.
Причины высоких и низких показателей коагулограммы крови
Показатели коагулограммы выше нормы свидетельствуют об:
- инфекционно-токсическом и септическом заболевании;
- интоксикации организма;
- атеросклеротическом поражении сосудов;
- эндокринной патологии;
- возникновении диссеминированного внутрисосудистого свертывания (ДВС-синдрома) и др.
Показатели коагулограммы ниже нормы:
- лейкоз (лейкемия);
- миеломная болезнь;
- тромбоз вен;
- различные заболевания внутренних органов (печень, пищеварительная система);
- наследственные дефекты свертывания;
- конечная фаза ДВС-синдрома и т.д.
Перечисленные диагнозы – малость. Важно помнить, что это обобщенные данные. Чтобы выявить причину, нарушающую нормы гемостаза, необходимо расшифровка и конкретное сравнение с нормой каждого показателя, с учетом особенностей организма пациента.
Детально о показателях коагулограммы крови
- Фибриноген (белок, образуется в печени и отвечает за конечный этап образования тромба):
Причины пониженного фибриногена:
- донорство, принятие стероидов и др.
- хронически пониженный уровень фибриногена, с рождения нарушенный синтез;
- заболевания печени;
- несбалансированное питание.
Сниженные концентрации белка характеризуют неспособность к полноценному свертыванию крови, склонность к спонтанным кровотечениям.
Повышен показатель фибриноген:
- воспалительные процессы, увы самые различные, – острый фарингит, ревматоидный артрит, инфекционный мононуклеоз, пиелонефрит и др.;
- массивная деструкция ткани (сепсис, абсцессы легкого, гангрена, гнойники и т.д.);
- образование опухоли;
- инфаркт, инсульт, нарушение мозгового кровообращения;
- заболевания периферических сосудов (атеросклероз артерий, поражение сосудов при сахарном диабете, тромбофлебит, хроническая венозная недостаточность);
Ангиография
Не всегда повышенный или пониженный показатель фибриногена свидетельствует о проблемах со здоровьем.
Незначительное влияние на показатель у взрослого также может оказывать:
- курение;
- принятие контрацептивов на гормональной основе, эстрогенов;
- нагрузки;
- стресс;
- сахарный диабет;
- холестерин;
- ожирение.
У взрослых норма колеблется от 2-4 г/л, у беременных до 6 г/л, у детей содержание фибриногена в крови норма – 1,25–3 г/л.
- Активированное частичное тромбопластиновое время (АЧТВ):
Характеризует период времени, необходимый на реакцию тромбоцитов. Увеличенное тромбопластиновое время характеризует склонность к неконтролируемому кровотечению, долгой свертываемость крови.
Влияние на концентрацию АЧТВ так же может оказывать высокое содержание липидов в крови, наличие примесей гепарина в пробе крови.
Норма для женщин – 24-35 секунд, норма для мужчин – 14-20 с.
- Волчаночный антикоагулянт:
Иммуноглобулин, идентифицирующий антитела. Антитела влияют на время реагирования тромбоцитов. Всегда должен быть равен нулю. Повышенная концентрация указывает на наличие аутоиммунных заболеваний, тромбоэмболии, болезни Либмана-Сакса (волчанка), нарушение мозгового кровообращения, а также бесплодия и СПИДа.
Адгезия – прилипание тромбоцитов к поврежденной поверхности. Снижение свидетельствует о заболевании почек, лейкозе; повышение – атеросклерозе, тромбозах, инфаркте, сахарном диабете. Норма у женщин, вынашивающих ребенка, как правило, выше (см. таблица ниже).
- Протромбин и антитромбин:
Белки, участвующие в образовании и рассасывании тромбов. Протромбин образуется в печени.
Тромбиновое время – специальный лабораторный общепринятый показатель, характеризующий внешний путь активации гемостаза.
Протромбиновый индекс (ПТИ) – показатель измеряется в процентах и характеризует время 2-ого этапа свертывания – образования белков. ПТИ норма – 72-123 %.
ПТИ-анализ крови может указать на заболевания органов брюшной полости (печени и ЖКТ). Повышенный протромбин свидетельствует о:
- тромбоэмболии;
- предынфарктном состоянии;
- полицитемии;
- злокачественном образовании.
Пониженный говорит о приобретенном дефиците или дефиците с рождения. Нередко пониженный протромбин характеризует дефицитность витамина К. Протромбин – основной важный показатель для диагностики гемостаза.
- Международное нормализованное отношение (МНО):
МНО-анализ крови позволяет систематизировать данные коагулограммы крови. Соотношение (МНО), разработано Международным комитетом по изучению тромбозов и гемостаза и Международным комитетом по стандартизации в гематологии для простоты назначения лекарственных препаратов.
По показателю МНО медики оценивают влияние назначенных лекарственных средств.
После разрушения тромба (при распаде фибрина), в крови наблюдается фрагмент белка – D-димер. После восстановления пораженной части организма, образуется белок плазмин, который уничтожает и разрушает тромбы.
Количество фрагментов в крови позволяет выявить работу сразу двух процессов: образование тромбов и их растворение (фибринолиз). Между тромбообразованием и фибринолизом необходим баланс. Отсутствие баланса информирует о гемостазе.
Нормы показателей у взрослых и детей представлены в таблице ниже. Расшифровка коагулограммы крови позволит выявить расхождение каждого показателя: какой есть и сколько должен быть.
- Растворимые фибрин-мономерные комплексы (РФМК):
Немногие слышали о РФМК-анализе крови. РФМК-анализ крови является дополнительным показателем, входит в коагулограмму и считается важным лабораторным анализом, характеризующий систему гемостаза. Многие специалисты считают РФМК-анализ крови индикатором тромбинемии (образование мелких тромбов), начала ДВС-синдрома.
Показателей коагулограммы крови: нормы у взрослых и детей Таблица
| Показатели | для мужчин | для женщин | для беременных женщин | у детей(по возрасту) |
| Фибриноген | 2-4 г/л | Не более 6 г/л | 1,25–3 г/л | |
| АЧТВ | 24-35 секунд | 14-20 с | 24-35 с | |
| Волчаночный антикоагулянт | 0,8 до 1,2 | |||
| Адгезия, агрегация | 20–50 % | 30-60 % | 20–50 % | |
| Тромбиновое время | 11-15 с | |||
| Протромбиновый индекс | 72-123 % | |||
| Антитромбин | 75–125% | – новорожденные – 40-80 %
|
||
| МНО | 0,82–1,15 | |||
| D-димер | 0 до 500 нг/мл | |||
| РФМК | До 4 мг/100 мл | 5-7,5 мг/100мл | До 4 мг/100мл |
- Подводя итоги, хочется отметить: точную расшифровку анализов коагулограммы крови может интерпретировать хороший специалист – врач.
- Только он с высокой точностью сможет выявить отклонения от нормы для каждого пациента.
- История болезни каждого пациента – отдельная ситуация, требующая детального рассмотрения.
Видеозаписи по теме
Коагулограмма
Знаете ли вы, где сдать коагулограмму? На сегодняшний день произвести такую процедуру можно в любой современной клинике. К сожалению, не многие государственные медицинские учреждения способны предоставить такую услугу. Поэтому придется посетить пару-тройку клиник, перед тем как сдать сам анализ.
Проведение анализа требует использования определенного оборудования, которое есть далеко не везде. Поэтому желательно, перед тем как отправляться на сдачу анализа, позаботиться о поиске хорошей больницы. Следует отметить еще раз, процедура проводится далеко не в каждой поликлинике.
Перед тем как отправится сдавать анализ стоит проконсультироваться с врачом. Он даст особые рекомендации касательно процесса подготовки к анализу.
Ничего сложного в этом нет, придется просто отказаться от пищи за 8-12 часов и не принимать определенных медикаментов. По всем интересующим вопросам стоит говорить с врачом.
Проводится коагулограмма с соблюдением всех необходимых правил, это позволит получить точный и достоверный результат.
Сколько делается коагулограмма?
Многих людей интересует вопрос, сколько делается коагулограмма? Необходимо отметить тот факт, что сейчас век передовых технологий, поэтому долго ждать не придется. У человека берется кровь и в течение часа все результаты становятся готовыми.
Естественно, многое зависит от того, какая очередь на эту процедуру. В среднем узнать собственные показатели можно спустя один час. Правда, на сегодняшний день не всегда все проводится так быстро. Поэтому максимальное время ожидания составляет один день. Обычно, коагулограмма проводится в утренние часы и в это же время на следующие сутки человек может получить свои результаты.
Сама процедура взятия крови занимает считанные секунды и не представляет собой ничего сложного или болезненного. При необходимости быстро проводится не только сам анализ, но и доступными становятся его результаты. Обычно, коагулограмма не требует быстроты и делается исключительно перед вмешательствами, которые сопровождаются незначительными потерями крови.
Цена коагулограммы
Цена коагулограммы напрямую зависит от страны, города и самой клиники. Однозначно сказать в какую сумму выльется данная процедура сложно. В основном ее стоимость не превышает 100-250 гривен. Естественно, как и говорилось выше, все зависит от того, где она проводится.
Современные клиники за повышенное качество работы берут соответствующую сумму. Многое зависит и от того, где находится медицинское учреждение. Если его месторасположение ближе к столице, то цена будет соответствующей. Чем дальше, тем, естественно, меньше.
Следует отметить и тот факт, что большую роль играют и вспомогательные материалы. К их числу относят специальные пробирки.
Человек может приобрести ее как самостоятельно, так и воспользоваться услугами медицинского учреждения, в котором собирается сдавать анализ. Это тоже в каком-то роде влияет на цену.
Поэтому собираясь провести данную процедуру, стоит взять с собой 100-250 гривен. Если брать в учет города Российской Федерации, то здесь коагулограмма в среднем стоит 1000 рублей.