Ребенок часто какает
Сколько раз в день должен какать новорожденный: нормы

Новорожденный ребенок какает часто, что является признаком его здоровья. Обычно это стул жидкой, кашеобразной консистенции, желтого или зеленого цвета, с частицами створоженного молока или смеси.
Все эти «реалии» физиологии не должны настораживать родителей.
Если же к частому стулу или, наоборот, к его отсутствию добавляются другие симптомы — капризность малыша, плохой аппетит и набор веса, повышенное газообразование и колики, — нужно обратиться к педиатру.
Частота стула
При грудном вскармливании
Как должен какать новорожденный? Важно знать, что частота, цвет и консистенция стула у ребенка на грудном вскармливании могут меняться.
Это зависит от нескольких факторов: времени суток, питьевого режима и рациона мамы, индивидуальности организма. На частоту стула грудничка также может воздействовать физическое и эмоциональное состояние кормилицы.
Какие могут быть нормы частоты стула в разные периоды жизни грудничка?
- Первые сутки жизни. Первородный стул у новорожденного называется меконий. Это дегтеобразный черный стул, который появляется в первые сутки после рождения. Как часто должен какать новорожденный? Он может покакать от 1 до 6 и более раз. Это зависит от работы кишечника и его наполнения.
- Вторые—пятые сутки. В этот период стул может отсутствовать или же продолжаются испражнения первородным калом. Меконий скапливается в кишечнике ребенка еще до рождения, поэтому пока он не выйдет, не появится обычный кал. В этот период новорожденный какает 1–3 раза в сутки.
- Вторая неделя. Как часто новорожденный какает в этот период? Могут быть нерегулярные опорожнения, которые считаются нормой. Это зависит от индивидуальных особенностей организма ребенка и лактации. Считается, что в течение первых трех недель грудное молоко имеет непостоянный состав, лактация только устанавливается, это отражается на консистенции и частоте стула грудничка. Со второй—третьей недели у малыша могут начаться колики и газики.
- Третья—шестая неделя. Материнское молоко обладает слабительными свойствами. Поэтому частота стула может увеличиться до 10 раз в сутки. Это считается нормой. Сколько кормлений — столько и испражнений. Если малыш испражняется реже 4 раз в сутки, это может говорить о том, что у мамы не все в порядке с лактацией — вырабатывается мало молока.
- После шести недель. На удивление родителей частота дефекации может резко сократиться, малыш вообще может начать какать через день, два, а то и три. С чем это связано? В педиатрии этот период называют ферментным кризом. Пищеварительная система малыша реагирует на обновление материнского молока, которое происходит примерно в этот период. У грудничка начинают вырабатываться новые ферменты. Этот процесс может длиться несколько недель. Ребенок по-разному может себя вести: активно и долго сосать грудь либо брать ее с неохотой.
- Два месяца. Примерно к этому времени работа желудочно-кишечного тракта (ЖКТ) ребенка входит в индивидуальный ритм. Грудничок уже не так часто какает. Количество испражнений у одних детей может сократиться до одного—двух в сутки. Другие будут продолжать какать часто: до 6 раз в сутки. Это считается нормой.
- Шесть месяцев. В этом возрасте у малыша вырабатывается достаточно ферментов, что позволяет вводить прикорм. Еще до его начала можно заметить изменения в стуле: запах становится резким, типичным для фекалий, кал плотный, уменьшается частота дефекации.
На самом деле не существует каких-то установленных норм. Если малыш после каждого кормления какает, это не должно беспокоить маму.
Для контроля со второй недели жизни можно ежедневно взвешивать грудничка, который часто какает. При этом нужно знать, что на первой неделе жизни малыш теряет вес, а со второй начинает снова набирать.
Если есть нормальный набор веса (150 г в день), не стоит волноваться по поводу частоты стула.
При искусственном вскармливании
Бывают случаи, когда тип кормления не влияет на частоту стула грудничка. Наблюдения мам и педиатров подтверждают: ребенок на искусственном вскармливании все-таки какает реже. Это объясняется тем, что искусственная смесь переваривается дольше по сравнению с грудным молоком.
- Частота кормлений и стула. Было уже упомянуто о «формуле»: сколько раз новорожденный ест, столько же раз и какает. Для грудничка на искусственном вскармливании она также работает. Интервал между кормлениями может быть 3–3,5 часа, следовательно, частота стула сокращается.
- Консистенция кала. При искусственном вскармливании кал плотнее. Поэтому у детей-искусственников может быть нерегулярный стул, в разное время. Если кал долго продвигается по кишечнику, это может привести к его затвердению и запорам.
- Задержка стула. Если грудной ребенок не какает сутки, это уже признак задержки стула, чего нельзя сказать о грудничке на естественном вскармливании.
Грудничок может страдать от запоров или частого жидкого стула, потому что ему не подходит смесь. Тогда нужно проконсультироваться с педиатром и постепенно перейти на другую смесь.
Но если в течение месяца меняется несколько смесей, это тоже не очень полезно для ЖКТ ребенка. Ведь пищеварительной системе крохи нужно время для адаптации к составу смеси.
Если на новую еду переходят быстро и часто, у грудничка может либо увеличиться частота стула, либо, наоборот, уменьшиться.
В большинстве случаев запоры при грудном вскармливании довольно-таки редкое явление. Если ребенок какает раз в три дня самостоятельно, скорее всего, мамино молоко полностью усваивается. Это хороший знак.
Педиатры считают, что стул раз в 5 дней для младенца на грудном вскармливании при отличном самочувствии, — это норма. Но если у малыша колики, вздутие, он отказывается от еды, беспокойно себя ведет, нужно ему помочь.
Что делать, если новорожденный не какает?
- Давать сироп лактулозы. Основное действующее вещество этого препарата — лактулоза — молочный сахар, который оказывает полезное действие на работу кишечника. Это совершенно безопасное слабительное, его можно купить без рецепта. Врачи рекомендуют держать его в индивидуальной аптечке младенца. Единственный побочный эффект в первые дни приема — повышенное газообразование. Нельзя превышать дозу, начинайте с маленьких порций лекарства.
- Ставить детские свечи с глицерином. Их нужно применять только при необходимости. Как правило, достаточно поставить одну свечу, чтобы решить проблему. Если же грудничок не какает самостоятельно, а прибегать к свечам приходится регулярно, обязательно нужно обратиться к врачу.
- Поставить клизму или газоотводную трубку. Не рекомендуется делать эти процедуры часто, только в случае «скорой помощи», если задержка стула несколько дней, живот при этом вздут, малыша беспокоят колики, газики. О правильной постановке клизмы и газоотводной трубки читайте в нашей статье.
- Сделать массаж животика и гимнастику. Эти процедуры помогут кишечнику «заработать», будут способствовать отхождению газов и продвижению каловых масс.
Почему ребенок не какает? Возможно, ему просто-напросто нечем какать. У мамы вырабатывается мало молока, малышу не хватает еды, не из чего формироваться каловым массам. Выход в этой ситуации один — чаще прикладывать малыша к груди, повышать лактацию.
Если новорожденный не может покакать в течение 48 часов, это может указывать на врожденную болезнь Гиршпрунга. Ее главный симптом — хронический запор и вздутие, младенец не какает самостоятельно.
По статистике болезнь встречается у одного на пять тысяч новорожденных, чаще у мальчиков, чем у девочек. Часть кишечника малыша не сокращается и не проталкивает содержимое, что приводит к непроходимости и запору.
Еще одним симптомом этого заболевания является распластанный живот у грудничка (доктора называют его «лягушачьим»).
Болезнь имеет разные стадии. При коротком патологическом сегменте кишки проблема на первых порах устраняется при помощи клизмы. При длинном сегменте поражения кишки наблюдаются хронические запоры, усиливается кишечная непроходимость. Если малыш долгое время не опорожняет кишечник, может начаться интоксикация организма со рвотой.
При болезни Гиршпрунга показано хирургическое вмешательство и удаление пораженного участка кишки. После операции дети длительное время находятся под наблюдением врачей.
Сколько должен какать грудничок? От 4 до 10 раз в сутки в первые месяцы жизни — это средний показатель. Если малыш не какает 3 дня, это также может быть вариантом нормы. На частоту стула влияют не только тип кормления, режим дня, возраст грудничка, его самочувствие, прием лекарств, но и генетическая предрасположенность.
Как часто должен какать и писать новорожденный ребенок?

Сколько вопросов возникает у родителей в связи с уходом за новорожденным ребенком! То им кажется, что малыш часто чихает, то что он поносит, или, наоборот, стул слишком редкий. Так сколько же на самом деле какают младенцы в течение дня? И где та грань, когда пищеварение нарушается и нужно оказывать помощь?
То, что ребенок часто какает, говорит о его хорошем состоянии здоровья. Если малыш при этом прекрасно себя чувствует, отсутствуют другие симптомы, переживать по поводу творожистого стула или изменения цвета на желтый с оттенком зеленого не стоит. Однако когда кроха капризничает, плохо набирает вес, его сильно мучают колики, есть повод обратиться за консультацией к врачу.
Нормы опорожнения
На частоту освобождения от каловых масс, их цвет, запах, консистенцию влияет много факторов:
- способ вскармливания;
- принципы питания мамы;
- объем употребляемого питья;
- индивидуальные особенности организма.
Как же выглядит нормальный физиологический стул, и как он меняется по мере того, как новорожденный растет?
Если вскармливание грудное
Сутки после родов. Должен выйти первородный кал меконий. Он смолянистый как по цвету, так и по консистенции, немного липкий, запаха не имеет. Очень важно, чтобы меконий вышел именно в первые сутки после рождения.
Следующие 4-5 дней — так называемый переходной период. Если мекония первоначально было много в кишечнике, ребенок может продолжать какать им. Поскольку кормление только устанавливается, и малыш сначала получает небольшими порциями молозиво, а лишь на 3-4 сутки прибывает молоко, какают детки от 1 до 3 раз в сутки.
Вторая неделя. Стул ежедневный, но количество опорожнений колеблется от 1 до 10 в сутки. Первые три недели состав молока непостоянен, он меняется вместе с потребностями малыша. Совершенно нормально, когда ребенок какает каждый раз после кормления. Но к концу второй недели обычно начинаются кишечные колики и повышенное газообразование, вносящие свои коррективы в пищеварительный процесс.
При грудном вскармливании количество опорожнений за сутки варьируется от 10 до 1 или даже через день
До шестой недели. Мамино молочко передает месячному ребенку легкий слабительный эффект, поэтому какает он столько же раз, сколько и ест. В этот период считается, что если стул у крохи реже 4-х раз в сутки, значит, он не наедается, молока недостаточно и нужно срочно стимулировать лактацию. Для этого лучше всего обратиться к специалисту по грудному вскармливанию.
Советуем почитать:Понос у грудного ребенка
В 1,5-2 месяца. Казалось бы, все шло хорошо, как вдруг грудничок начинает опорожняться реже, раз в 2 или даже в 3 дня. В медицине подобное явление именуется ферментным кризом.
Грудное молоко вновь обновляется, а пищеварительная система малютки пытается адаптироваться, вырабатывая подходящие ферменты.
Подобная перестройка может затянуться на несколько недель, а со стороны кажется, что у малыша начался запор.
После отладки организм ребенка выбирает для себя индивидуальный режим опорожнения. В большинстве случаев акт дефекации осуществляется 1-2 раза за день. Однако есть детки, предпочитающие по-прежнему какать до 5-ти раз в сутки. Повторимся, что если отсутствуют другие подозрительные симптомы, волноваться не стоит.
6 месяцев. Время, когда вводится первый прикорм. Ферментная система крохи уже готова к новым дегустациям, поэтому и кал становится похож на «взрослый», с характерным резким запахом, оформленный.
Если вскармливание искусственное
Надо признать, что, находясь на искусственном вскармливании, новорожденный какает реже. Так происходит из-за того, что смесь, в отличие от грудного молока, более густая, а значит, дольше переваривается.
Малыши, питающиеся смесями, чаще страдают запорами
В начале частота стула в большинстве случаев будет совпадать с частотой кормлений: примерно каджые 3-4 часа.
Из-за того, что кал у искусственников плотнее и медленнее продвигается по кишечнику, нередко такие детки страдают запорами (о том, что такое запор и как его лечить, читайте здесь).
В отличие от ребятишек на грудном вскармливании, задержка стула на сутки у искусственников — сигнал к действию. Возможно, придется потрудиться, чтобы подобрать подходящую смесь.
О мокрых пеленках
А сколько раз в день малыш должен на первом году жизни писать? Этот вопрос также волнует многих мам. Интересен факт, что в первое сутки после рождения мочеиспускания вообще может не быть, и это нормально. Последующие несколько дней новорожденный редко писает, и моча может иметь насыщенный оранжевый цвет из-за повышенного содержания в ней уратов.
Зато потом мочеиспускания становятся настолько частыми, что по ним можно судить, наедается ребенок грудным молоком или нет. Первый месяц памперсы при смене увесистые, полные, потому что мочится кроха до 20-ти раз в сутки. Следующие месяцы — около 15-ти раз в сутки. Таким образом, если подгузники каждые 2-3 часа наполняются содержимым, все с вашим ребенком в порядке. Успехов вам в подсчетах!
Как часто грудничок должен какать и сколько: особенности работы кишечника у малышей

Стул — важный показатель нормального функционирования кишечника. Неудивительно, что родителей волнует, сколько раз в день новорожденный должен какать. Что считается нормой, а в каких случаях нужно обращаться к врачу?
Какая частота считается нормальной?
Первое, что надо запомнить, — понятие нормы, когда речь идет о грудничках, весьма условно. Если ребенок находится на грудном вскармливании, то опорожнять кишечник он может и раз в день, и 10, и даже раз в несколько дней. Главный показатель — самочувствие новорожденного. Если он в хорошем настроении, животик не болит, кал отходит легко, то вряд ли есть о чем беспокоиться.
Большинство детей на протяжении первого месяца жизни какают часто. Происходит это обычно до или сразу после кормления. Так как кроха регулярно прикладывается к груди, то и стул у него 7-8 раз в сутки. По мере роста частота испражнений уменьшается.
Двухмесячный ребенок уже делает это 3-6 раз. К концу второго месяца работа пищеварительной системы нормализуется. Часто родители отмечают, что к этому возрасту проходят колики. Налаживается и работа кишечника. Младенец теперь какает 1-2 раза в день.
Так происходит у многих детей, но не у всех. Сколько раз происходит дефекация, зависит от личных особенностей. Бывает, что и в 3-4 месяца грудничок какает часто, до 10 раз в день. Можно проконсультироваться у педиатра.
Но если ребенок хорошо набирает вес, то, скорее всего, это индивидуальная особенность. Другие малыши способны не какать по несколько дней, даже неделю.
Если нет признаков, что кроху беспокоит животик, то не стоит спешить осваивать клизму или свечи.
Для детей на искусственном вскармливании нормы отличаются. Какают они реже. В период новорожденности, то есть в первые 4 недели жизни, они делают это 3-5 раз. Уже в два месяца они обычно испражняются 1-2 раза в сутки.
Как выглядит кал здорового грудничка?
Если кроха какает регулярно и частота дефекации соответствует среднестатистическим показателям, это хорошо. Но родители продолжают беспокоиться и внимательно изучают консистенцию кала. Опять-таки, надо помнить о принципе «ребенок никому ничего не должен». И содержимое подгузников может отличаться у разных малышей, оставаясь при этом в пределах нормы.
Считается, что все в порядке, если имеются следующие признаки.
- Кал имеет желтоватый цвет. Оттенок может быть как светлым, так и темным. Допускается коричневый, иногда — зеленый цвет. У детей на искусственном вскармливании он может быть более темным.
- Консистенция — кашица, жидкая или густая.
- Стул в идеале без каких-либо примесей. Но из-за незрелости пищеварительной системы возможны комочки непереварившегося молока. Небольшое количество слизи без каких-либо других признаков патологий не повод бить тревогу.
- Запах не должен быть резким и неприятным, если малыш на грудном вскармливании. При питании смесями он более сильный и гнилостный.
Как влияет питание?
Кал грудничка зависит от его питания. Если он исключительно на грудном вскармливании, то имеет значение, что и сколько ест мама.
При употреблении жирной пищи, сладкого, некоторых овощей возможно вздутие живота у ребенка, повышенное газообразование, запоры и, наоборот, учащенный стул. Иногда появляется аллергия, один из симптомов — слизь в кале.
Поэтому когда начинаются проблемы с животиком, маме следует обязательно пересмотреть свое меню.
При этом не надо спешить переводить кроху на смесь. Часто она тоже не подходит и вызывает неприятные проявления. Тогда приходится подбирать другую.
Стул поменяется после введения прикорма. Этому не надо удивляться, ведь пищеварительная система начинает работать более активно.
Вероятно, сначала в кале появятся непереваренные комочки и даже немного слизи. Новые продукты еще сложно усвоить, поэтому надо обращать внимание на поведение ребенка.
Если нет рвоты, диареи, аллергии, то прикорм нужно продолжать. Кал постепенно будет менять консистенцию и запах.
Что делать, если у ребенка запор?
Из-за незрелости пищеварительного тракта родители нередко сталкиваются с нарушениями частоты стула. Одна из самых распространенных проблем у грудничков — запор. Он возникает из-за нехватки молока, неправильного питания мамы или неподходящей смеси, некоторых заболеваний. Проявляется так:
- стул задерживается на сутки и дольше, до этого был регулярным;
- ребенок беспокоится и плачет, безрезультатно тужится, в момент дефекации плачет;
- кал имеет плотную консистенцию.
Если у малыша не получается покакать, а животик болит, то ему надо помочь. В первую очередь следует попробовать согнуть его ножки и прижать к животу, легонько надавив. Также можно аккуратно свести локоть левой руки и коленку правой ноги, затем наоборот. После этого необходимо круговыми движениями слегка помассировать живот.
Бывает, что опорожнению кишечника мешает большое скопление газов. Живот при этом вздут, слышно урчание, ребенок беспокоится и плачет. В таких случаях также надо пробовать подвести ножки. Иногда помогает, если просто устроить малыша на руке животом вниз и таким образом его поносить столько, сколько получится. Также можно приложить нагретую пеленку.
Если все равно не получается справиться с проблемой, то стоит воспользоваться глицериновыми свечами для детей, газоотводной трубкой или микроклизмой. Применять для вывода газов пипетку нельзя: она может развалиться на части и поранить кроху.
Злоупотреблять подобными средствами не рекомендуется, чтобы не вызвать привыкание. Если запоры часто повторяются, то важно найти и устранить причину, которая их вызывает.
Особенно это актуально для детей старше трех месяцев: пищеварительная система к этому возрасту дозревает.
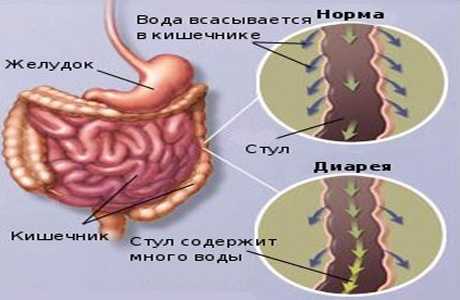
Диарея и другие проблемы
Нередко встречается и противоположная проблема — диарея у грудничка. Трудность в том, что не всегда легко отличить расстройство пищеварения от индивидуальной особенности, ведь новорожденный способен какать до 10 раз за день. Насторожиться надо, если испражняется кроха на несколько раз больше, чем обычно, а стул водянистый и имеет неприятный запах.
Причины могут быть разными:
- кишечная инфекция;
- лактозная недостаточность;
- неправильное питание матери при грудном вскармливании или неподходящая пища для самого ребенка;
- перекорм;
- реакция на лекарственные препараты;
- дисбактериоз.
Когда присутствуют и другие симптомы (рвота, вялость, повышенная температура тела), то надо обязательно обратиться к врачу.
При их отсутствии надо наблюдать за малышом, если понос не проходит, то тоже следует показаться специалисту. Важно давать грудничку часто пить, даже заставлять, сколько потребуется.
Обезвоживание у маленьких детей наступает быстро, а последствия могут быть катастрофическими.
Несмотря на то, что абсолютной нормы для частоты, цвета и консистенции нет, существуют некоторые тревожные признаки. Если они были замечены, то необходимо проконсультироваться с педиатром.
- Стул черного цвета. Это симптом кровотечений из верхних отделов желудочно-кишечного тракта. Но заранее пугаться не надо: возможно, все дело в приеме препаратов железа. Или ребенок проглотил немного крови из трещины на соске мамы.
- Бесцветный кал, особенно в сочетании с желтоватой окраской кожи и склер: так бывает, если есть препятствия для оттока желчи.
- Прожилки крови в каловых массах.
- Розовая слизь — симптом инвагинации кишечника.
Чтобы не пропустить проблемы со здоровьем у грудничка, приходится обращать внимание на его стул. Главное – помнить, что частота — это понятие индивидуальное. Поэтому нет однозначного ответа на вопрос, сколько раз в день должен какать ребенок.
Ребенок часто какает

Родители малышей тревожатся любым изменением в привычном ходе вещей, потому если им кажется, что ребенок часто какает, начинаются жаркие споры на эту тему и походы по врачам. На самом деле указанное явление может быть вызвано разными причинами, и далеко не все из них должны вызывать беспокойство.
Почему ребенок часто какает?
Маленькие дети, особенно груднички, проводят дефекацию почти после каждого кормления, это нормальный процесс. Конечно, метаболизм у всех разный, и если вам кажется, что ваш новорожденный ребенок часто какает, просто сверьтесь с нормами для детей в этом возрасте:
- 0-2 день после рождения темный кал 6-8 раз в сутки;
- 2-7 день после рождения желтый кал 4-6 раз в сутки;
- 1-6 месяц ярко желтый, горчичный кал после каждого кормления;
- 6-12 месяцев кал светло-коричневого цвета 3-5 раз в сутки;
- 12-24 месяца дефекация принимает индивидуальный характер, но в пределах нормы 1-3 похода в туалет в день.
Считается, что грудной ребенок часто какает в первые дни после родов из-за того, что его кишечнику следует очиститься от всего, что накопилось в нем за время беременности. Первоначально меконий имеет темно-зеленый, почти черный цвет. С каждым разом он становится все светлее и уже к 3 дню после рождения должен стать желтым с легким, едва заметным зеленым оттенком.
В дальнейшем частота дефекаций связана с характером питания малыша и его мамы. Как часто должен какать ребенок, находящийся на грудном вскармливании? В норме – после каждой кормежки. Иногда, в силу индивидуальных особенностей организма, процесс протекает реже. Если мама ест много свеклы, слив, абрикосов – дефекация проходит чаще.
Насторожиться следует, когда малыш какает больше 10 раз, а каловые массы водянистые и имеют неприятный кислый запах. Это свидетельствует о недостаточной выработке ферментов, или других отклонениях.
Если малыш какает всего раз в день, также следует обратиться к врачу.
Для детей, находящихся на искусственном вскармливании, нормой считается 2-3 дефекации в день, при этом цвет кала у них ближе к коричневому.
Что делать, если ребенок стал часто какать?
При слишком частой, ненормальной, дефекации, следует немедленно обратиться к врачу. В результате анализа кала будет установлен диагноз, самостоятельное лечение проводить ни в коем случае нельзя. Все, что вы можете сделать для малыша – это вовремя менять ему подгузник, соблюдать гигиену, давать немного чистой воды и следить за питанием.
Очень хорошо регулирует пищеварительные процессы у детей безглютеновая диета. Уже спустя неделю обычно наступает существенное облегчение.
Ребенок какает часто и понемногу

стала ставить глицериновые свечи, так сразу хорошо стала ходить, не сильно тужится и не плачет, сразу много сходила, но долго свечи ставить нельзя, будет привыкание, надо лечить причину.
я еще аципол даю, ну и слабительные продукты, сливовый сок, йогурт и т.д. в общем, диета
Ребенок часто какает: как справить с проблемой

Ребенок часто какает – плохо это или хорошо? Молодые мамы часто не могут понять, где норма, а где уже повод обращаться к врачу-педиатру или даже в неотложку. Ситуации бывают разными.
Во-первых, многое зависит и от состояния детского кишечника, особенно когда речь идет о новорожденных. Во-вторых, стул деток зависит и от питания, от режима дня и способа жизни. Его частота и консистенция меняется и с возрастом.
Педиатры установили общие нормы детского стула, на которые стоит ориентироваться, не забывая и об индивидуальных особенностях организма своего чада.
Как часто должен какать ребенок: нормы для новорожденных
Вопрос как часто должен какать ребенок, часто ставят своему врачу молодые мамы. Литературы на эту тему множество, но мнения значительно отличаются. Только что рожденный ребенок на 1-2 сутки своей жизни испражняется меконием. Так называют стул темно-зеленого, практически черного цвета.
Это первородный кал, это все то, что накопилось кишечнике малыша за весь период пребывания в утробе. Некоторые поначалу пугаются такому характеру испражнений, но это в порядке нормы. Малыш должен покакать на первые, в крайнем случае, на вторые сутки после своего рождения.
Иначе стоит обратиться еще в роддоме к врачу-педиатру, который посоветует, что делать в конкретной ситуации. Марьяна, 32 года:
На третьих сутках своей жизни кроха уже больше привыкает к маминому молочку. Стул его становится кашицеобразным, желтоватого цвета, периодически с вкраплениями мекония. Он еще считается переходным.
Как часто должен какать ребенок в этот период? Чаще всего малыш испражняется практически после каждого кормления. Именно поэтому не стоит паниковать и принимать какие-либо особенные меры.
Педиатры рекомендуют давать детские чаи для нормализации стула, не больше.
Через неделю после рождения характер испражнений снова немного меняется. Стул становится желтого цвета, однородный, без слизи и темных примесей мекония, с характерным кисловатым запахом. Ребенок может какать около 6 или даже 8 раз в сутки и это нормально.
Те дети, которые находятся на смешанном или искусственном вскармливании, могут какать около 3 или 4 раз в сутки. Иногда бывает так, что ребенку трудно сходить в туалет. Но даже если кроха какает через день, это еще считается нормой.
Как часто должен какать ребенок? Если у него нет проблем с кишечником, то пару раз в день, с возрастом количество уменьшается до 1-2 раз, раз в два дня.
Ребенок год часто какает: когда стоит паниковать?
Годовалый ребенок ест уже не только материнское молоко. До полугода малышу хватает исключительно его, после полугода водят первый прикорм. Соки, фруктовые, а затем с 8 месяцев и мясные пюре – все это влияет на характер и частоту детского стула. Надежда, 22 года:
Как вводят первый прикорм? Начинают обычно с фруктовых пюре и соков. Некоторые дают первые продукты уже в 3 месяца, другие ждут до шести месяцев. После введения в меню нового продукта, мать следит за состоянием ребенка – его активностью, настроением, а также за характером стула.
Если малыш капризничает, дергает ножками или показывает на животик – значит, у него возник дискомфорт или неприятные ощущения от еды. Высыпка – еще одно свидетельство того, что продукт для прикорма не подходит. В таком случае и стул может значительно измениться.
Ребенок год часто какает – это скорее не проблема, а следствие определенного типа питания.
Малыш, стул которого насчитывает 4-5 испражнений в день, не вне нормы. Это нормальный ребенок, который достаточно много ест, в меню которого входят продукты с нормализующим пищеварение эффектом.
Совсем другое дело, если стул малыша слишком редкий или имеет примеси других цветов, кроме коричневого. Конечно же, это может быть от пищи. В таком случае рекомендуют немного изменить рацион.
Если через два дня ничего не изменится к лучшему, стоит обращаться к врачу. Ненормальными считаются:
- слизь и кровь в стуле;
- слишком жидкий пенистый стул;
- зелень и белесые комочки в стуле;
- жидкий стул с повышением температуры тела;
- стул реже 1 раза в два дня на протяжении длительного времени.
В таком случае стоит обращаться к врачу, так как промедление может привести к серьезным последствиям.