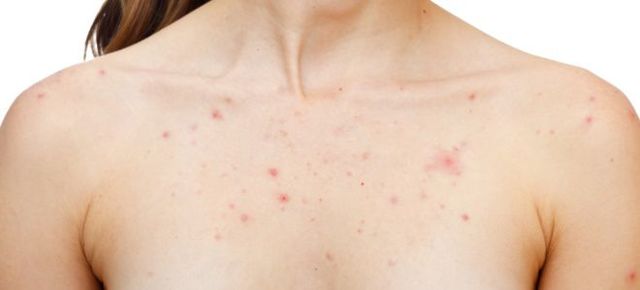
Какую микстуру пить ребенку при трахеите?

Трахеит – заболевание трахеи, при котором начинается воспаление ее тканей.
Такая патология лечится медикаментозным способом, и в зависимости от степени тяжести болезни, возраста пациента и возбудителя, вызвавшего болезнь, могут быть назначены определенные лекарственные препараты.
Что такое трахеит?
- Трахеит относится к воспалительным патологиям и поражает ткани трахеи в качестве основного заболевания или развиваясь на фоне воспалительных процессов гортани или глотки.
- В некоторых случаях патология развивается без присутствия патогенной микрофлоры, являясь результатом переохлаждения или при условии воздействия на верхние дыхательные пути различных раздражителей.
- Данное заболевание характеризуется такими симптомами:
-

боли в области грудины и в горле;
- небольшое повышение температуры (до 37 градусов);
- сухой кашель, усиливающийся по ночам и с утра;
- общее недомогание.
На ранних стадиях заболевание легко поддается лечению, поэтому важно при первых симптомах обратиться к врачу.
Общий подход к лечению трахеита
- В зависимости от возбудителя трахеит лечится разными медицинскими препаратами.
- Вирусная форма поддается лечению противовирусными препаратами, антибиотики в этом случае не принесут результата.
- При любой форме патологии необходимо соблюдать ряд правил в отношении общих мероприятий, которые помогут ускорить лечение:
- Курящим пациентам необходимо отказаться от сигарет (хотя бы на время лечения), так как табачный дым является сильным раздражителем дыхательной системы в целом.
- В процессе лечения необходимо пить больше теплых жидкостей, желательно чтобы это были травяные отвары, чай или компоты (напитки необходимо подогревать перед употреблением).
В то же время кофе, алкоголь, минеральную воду с газом и лимонады необходимо исключить. -

Температуру сбивать не стоит, если она не поднимается до значений от 38 и выше.
- В помещении, в котором находится пациент, необходимо 2-3 раза в неделю делать влажную уборку.
- Раз в день комнату необходимо проветривать.
Медикаментозные препараты для лечения трахеита
Существуют разные виды лекарственных препаратов в различных формах, которые нужно использовать при лечении трахеита.
Это и общее состояние больного, показания анализов, возраст пациента, переносимость и непереносимость определенных лекарств и многое другое.
Препараты для устранения причины заболевания

При любой форме трахеита лечение должно быть направлено на устранение главной причины, а симптоматическое лечение в данном случае имеет второстепенное значение.
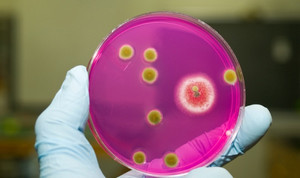
При заболевании бактериального происхождения лечение может осуществляться с применением антибиотиков:
- Амоксиклав.
Пенициллин полусинтетического типа, в основе которого – вещество амоксициллин и клавулановая кислота.
Такой антибиотик является средством широкого спектра действия и эффективен даже против микроорганизмов, вырабатывающих бета-лактамазы.Некоторые антибиотики теряют свои целебные свойства при контакте с этим веществом, но с амоксиклавом этого не происходит.
- Авелокс.
Антибиотик из разряда фторхинолонов на основе действующего компонента моксифлоксацина.
Это антибактериальный препарат, воздействующий непосредственно на клетки возбудителей, нарушая в этих клетках процессы воспроизведения ДНК, вследствие чего бактерии погибают.Лекарство относится к низкотоксичным препаратам, поэтому почти не имеет побочных эффектов.
Симптоматическое лечение, облегчающее состояние пациента
Один из таких симптомов – кашель. Если при трахеите он на протяжение нескольких дней остается сухим – из органов дыхания не выводится мокрота, которая не только содержит патогенную микрофлору, но и может затруднять дыхание.

В этом случае можно использовать отхаркивающее средство мукалтин, которое хорошо помогает даже при осложненных формах трахеита и при присоединении бронхита.
Средство имеет минимальное количество противопоказаний и может использоваться беременными женщинами и детьми в возрасте от двух лет и старше.
Другой противокашлевый препарат – синекод. Основу средства составляет вещество бутамират, которое провоцирует развитие продуктивного кашля, вследствие чего мокрота начинает выводиться из организма.
- 3 чайных ложки – детям от 12 лет и взрослым;
- 2 чайных ложки – в возрасте 6-12 лет;
- 1 чайная ложка – в возрасте 3-6 лет.
Таблетки
- Таблетки и леденцы для рассасывания могут дать положительный эффект в основном на ранних этапах развития болезни.
- Но даже при осложненных формах трахеита такие средства можно сочетать с более сильными лекарствами без опасения за негативные результаты при взаимодействии разных средств.
- Наиболее распространены следующие таблетки:
- Лазолван.

Препарат не только борется с патогенной микрофлорой, но и снимает симптоматику заболевания, облегчая выведение мокроты.
Средство можно принимать и в случае комбинированных заболеваний (фаринготрахеит, ларинготрахеит). - Доктор МОМ.
Средство не содержит искусственных компонентов и изготавливается на основе лекарственных растений.Хорошо помогает при раздражении горла, возникающем при сильном и постоянном кашле.
- Алекс Плюс.
Препарат оказывает частичное спазмолитическое действие, успокаивая бронхи и предотвращая бронхоспазмы, а также устраняет сухой непродуктивный кашель.
Спреи для орошения
Спреи также могут дать результат при легких формах трахеита на начальных стадиях.
Один из таких спреев – гексаспрей, изготавливаемый на основе биклотамола. Средство нейтрализует воспалительные процессы и снимает раздражение трахеи.
Лекарство может применяться и для лечения детей и беременных женщин. Вне зависимости от возраста дозировка средства одинаковая (два впрыскивания спрея три раза в день).

Другой препарат – ингалипт – также может применяться для лечения детей, но противопоказан во время беременности и грудного вскармливания.
Средство изготавливается из натуральных компонентов (перечная мята и эвкалиптовое масло) и оказывает противовоспалительный и смягчающий эффект, устраняя раздражение горла.
Какие лекарства использовать для лечения детей?
Для лечения детей можно использовать антибиотический препарат сумамед. Он выпускается в виде суспензии, которую можно давать детям из расчета 10 миллиграммов препарата на килограмм веса ребенка.
Курс лечения составляет не более трех дней, суспензия принимается один раз в сутки.

В качестве отхаркивающего средства можно использовать лекарство АЦЦ, которое помогает разжижать мокроту и способствует ее выведению.
Лекарство продается в виде таблеток, которые растворяют в воде (одна таблетка на полстакана воды). Детям в возрасте от двух до пяти лет такую порцию можно давать два раза в день, от 6 до 14 лет – три раза.
Трахеит у ребенка: причины, симптомы и лечение
Трахеит – воспаление дыхательной трубки, встречающееся как у взрослых, так и у детей. Трахеит у ребенка часто возникает как осложнение течения вирусных или бактериальных инфекций верхних дыхательных путей и гораздо реже вследствие механического или термического раздражения кожи.
Причины и предпосылки

Среди наиболее частых причин инфекций трахеит вызывают:
- Вирусы гриппоподобных болезней;
- Бактерии стафилококк, пневмококк, грибки.
Предпосылками для распространения инфекции и причинами возникновения изолированного трахеита служат:
- Слишком холодный или чрезмерно горячий вдыхаемый воздух;
- Длительное пребывание ребенка на улице без активных движений;
- Задымление или запыление окружающей среды.
Важно! Трахеит у ребенка, вызванный вирусами и микробами заразен, инфекция передается воздушно-капельным путем и может вызвать заболевания верхних дыхательных путей.
Трахеит у детей: симптомы и лечение

Симптомы воспаления дыхательного горла

Острый трахеит у детей проявляется достаточно ярко. Характерные признаки:
- Першение в горле;
- Саднение (болезненные, царапающие ощущения) и боль за грудиной;
- Трубный сухой кашель в начале заболевания;
- Трансформация кашля во влажный с постепенным увеличением количества мокроты с 4 – 5 дня болезни;
- Повышение температуры (при инфекционной природе заболевания).
Важно! Сухой лающий кашель и ухудшение общего состояния ребенка – повод обратиться к врачу. Причину трахеита выясняет специалист, он же назначает лечение.
Лечение трахеита у детей
Кашель, доставляющий страдания ребенку при трахеите возникает вследствие раздражения слизистой органа, недостаточным ее увлажнением.
Мокрота, продуцируемая бокаловидными клетками, выделяется для дезактивации и выведения из органов дыхания частиц, способных вызвать патологические процессы (вирусы, бактерии, пыль), а также увлажнить пересушенный эпителий.
В острый период болезни ее количество недостаточно. Как вылечить трахеит у ребенка и избежать осложнений?
Основные задачи лечения трахеита заключаются в следующем:
- Повысить увлажненность, а значит, эластичность слизистой трахеи;
- Не допустить распространения инфекции на бронхи и легкие;
- Устранить возбудителя инфекции или другие причины воспаления.
К сожалению, местные средства, применяемые при заболеваниях верхних дыхательных путей, не всегда эффективны при трахеите в силу недоступности дыхательной трубки для большинства процедур. Например, полоскание лекарственными средствами никак не помогает облегчить явления трахеита.
Поэтому значение имеет общее воздействие на организм и некоторые манипуляции, направленные на бронхолегочную сферу.
Лекарственные средства

К медикаментам, применяемым внутрь при трахеите, относят следующие:
- Антибиотики – при установлении бактериального происхождения воспаления трубки;
- Жаропонижающие средства – при повышении температуры у ребенка выше 38,5°С;
- Противокашлевые препараты – при мучительном кашле в первые 3 дня, до появления мокроты;
- Муколитики – при недостаточном выделении мокроты с 5-го дня болезни – у маленьких детей чаще в виде сиропов от кашля;
- Отхаркивающие средства – при затруднении с выведением мокроты;
- Антигистамины – при неинфекционной природе трахеита, для снижения аллергического воспаления;
- Противовирусные препараты для укрепления защитных сил организма;
- Средства народной медицины для приема внутрь – особое значение при «глубоких» простудных инфекциях имеет барсучий жир – это средство не только смягчает ощущения в горле, но и с успехом противостоит инфекции.
Важно! Если трахеит у ребенка вызван вирусом, антибиотики принимать категорически не рекомендуется: их воздействие на организм может ослабить защитные силы и привести к осложнениям. Все препараты назначает врач.
Физиопроцедуры и лечение в домашних условиях

- Физраствор (1 ч.л. соли на стакан воды);
- Минеральная щелочная вода (Боржоми);
- Чистая вода без добавок;
- Лекарственный растворы;
- Отвар или настой из растительного сырья, их используют только при теплой, паровой ингаляции.
Местные процедуры, показывающие хороший результат при трахеите:
- Прогревание ног (ношение шерстяных носков, смазывание стоп барсучьим жиром);
- Компрессы на верхнюю часть груди и шею;
- Согревающие мази на грудину.
Согревающие мази, например, хорошо зарекомендовавший себя барсучий жир, вызывают местное расширение сосудов и просветов дыхательного дерева. Это увеличивает воздухо- и влагообмен, усиливает перистальтику ресничек на слизистой трахеи, а значит, выводит больше патогенных составляющих болезни наружу.
Важно! Народные и гомеопатические средства при трахеите, как и при любой другой болезни у детей, применяют только с разрешения врача и при отсутствии аллергии.
При лечении трахеита важно, чтобы больной ребенок потреблял достаточное количество жидкости. Это предотвратит обезвоживание, весьма вероятное при повышенной температуре и большом количестве выводимой мокроты. Жидкость, выводимая почками и с потом, выносит из тела токсические вещества, неизбежно возникающие в организме при каждой болезни.
Читайте также: Гиперплазия щитовидной железы: степени патологии, первые признаки и методики лечения
Профилактика
В среднем острый трахеит у ребенка длится от 10 до 14 дней. При адекватном лечении болезнь проходит без следа. Но существует вероятность рецидива – при недостаточно точном следовании советам врача или самолечении болезнь возвращается и может перерасти в хроническую форму. В этом случае слизистая трахеи всегда будет причинять небольшие или значительные неприятности:
- Почти постоянное першение в горле;
- Периодические обострения с все более тяжелым течением и угрозой вовлечения бронхо-трахеального дерева;
- Осложнения в виде бронхитов и пневмоний.

- Пребывание ребенка в помещении со свежим, прохладным, достаточно увлажненным воздухом;
- Ежедневные прогулки (желательно дважды в день) при любой погоде;
- Активные физические нагрузки (предпочтительно на свежем воздухе);
- Правильное питание с физиологическим набором белков, углеводов и жиров, а также микроэлементов, в том числе и витаминов;
- Упорядочение режима дня, исключение переутомления и пассивного времяпровождения.
Для укрепления сопротивляемости органов дыхания полезны поездки к морю летом и профилактический прием общеукрепляющих средств (тот же барсучий жир, например) в осенне-зимний период.
Трахеит как отдельная болезнь возникает редко. Чаще всего она является следствием ларингита (возникает ларинготрахеит) или усугубляется трахеобронхитом.
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом.
Как лечить трахеит у детей
Когда у ребенка появляется насморк и повышенная температура в период подъема заболеваемости гриппом, мы связываем заболевания с текущей вирусной инфекцией. Она передается по воздуху, поэтому очень заразна. Если в доме появился больной взрослый человек, то ждите заражения членов семьи. Лечить приходится одновременно всех.

Трахеит у детей
Но для детей любая инфекция в носоглотке опасна быстрым распространением на нижние отделы дыхательных путей (гортань, бронхи, трахею). Трахеит – воспаление трахеи чаще всего инфекционной этиологии. Возможен аллергический вид болезни.
Вылечить трахеит возможно только с учетом причины. В детском возрасте трахеит сопровождает такие болезни, как корь, скарлатина, дифтерия, респираторные инфекции.
О чем необходимо помнить взрослым
Провокатором симптомов трахеита у ребенка является пребывание в чрезмерно сухом или влажном помещении, в накуренной комнате, переохлаждения. От присмотра взрослых людей зависит здоровье детей.
Родителям необходимо помнить, что у детей до 3–4 лет трахея является слабым местом организма. Потому что хрящевые кольца пока недостаточно плотные. Они не в состоянии выдержать воспалительный отек тканей и допускают сужение воздушного канала.
Поэтому у детей трахеит протекает особенно тяжело: кашель и насморк сопровождаются удушьем. Нужно начинать лечить ребенка при первых симптомах простуды.
При появлении кашля и повышенной температуры нужно вызвать участкового педиатра. Не пытайтесь самостоятельно давать лекарства ребенку. Только врач может назначить правильную дозировку с учетом возраста и веса ребенка.
Питание больного ребенка должно быть достаточно калорийным. Лучше готовить жидкие супы и каши на разведенном молоке. Рекомендуются овощные и фруктово–ягодные пюре. В старшем возрасте показаны свежие фрукты.
Обеспечьте маленькому пациенту обильное питье. Это может быть чистая теплая вода, чай с лимоном, соки, отвар шиповника, морс из клюквы.
Следите за нательной одеждой ребенка. Он потеет и рубашку необходимо менять дважды в день.
Детям показано противокашлевые средства (Глауцин, стоптуссин, либексин). Малышей лучше поить сиропом. Обязательно рекомендуются отхаркивающие средства, поскольку ребенок не умеет откашливать мокроту.
Антибиотики назначаются при бактериальной природы воспаления. На вирусы они не действуют.
Витамины и средства, повышающие иммунитет, врач назначает в период выздоровления.
Другие методы
Если у ребенка нет повышенной температуры, можно насыпать сухой горчицы в носки и оставить их на весь день для прогрева стоп.
Горчичники хорошо переносятся детьми. Но лучше ставить их обратной стороной через салфетку, пропитанную теплым растительным маслом. Получится длительный компресс.
Малышам рекомендуют греть руки до локтей в теплой воде, постепенно подливая горячую и увеличивая температуру.
Ингаляции
Применение ингаляций в лечении трахеита позволяет воздействовать местно на очаг воспаления. Особенно эффективными считаются домашние ингаляторы на основе ультразвука. Они обеспечивают мелкое распыление раствора и глубокое проникновение активного вещества. Перед применением следует внимательно ознакомиться с инструкцией. Не все препараты подходят для ингаляций.

Ингаляции при лечении трахеита у детей
Паровые ингаляции с помощью дыхания над горячим раствором соды, водой с добавленным эфирным маслом (пихты, эвкалипта), вареной картошкой, хлорофиллипта (чайная ложка на литр воды) нужно проводить очень внимательно, обеспечив безопасность ребенка от ожогов.
С малышом придется дышать взрослому человеку, накрывшись вместе банным полотенцем. Старшим детям удобно ставить кастрюлю внутрь перевернутой табуретки и предложить руками держаться за ножки.
Физиотерапевтические процедуры в поликлинике назначает врач. Помогает электрофорез с противовоспалительными средствами, индуктотермия.
Народные рекомендации для лечения
Ингаляции рекомендуется проводить 2–3 раза в день. Эффективно использование добавить в горячую воду несколько капель йода, анисового или ментолового масла, сока лука или чеснока. Эти средства должны фитонцидными свойствами и помогают снять воспаление.
Применение внутрь чаев из лекарственных трав успокаивает ребенка, снимает кашель. Для этого используют: цветы ромашки и календулы, листьев мяты, мать–и – мачехи, траву шалфея.
Заваривать отвар удобнее всего в пол–литровом термосе: столовую ложку травы на весь объем кипятка. Настаивать не менее получаса. Малышам не нужно давать лекарства в них возможна неожиданная реакция на растительное средство. А старшим детям можно применять отвар в виде чая, добавив мед по вкусу.
Что делать при частых обострениях хронического трахеита
У ребенка хронический трахеит возникает чаще всего по вине взрослых. Несоблюдение режима питания, курение в присутствии малыша, неадекватная одежду в холодное время нарушают защитную реакцию организма.
Во время обострения лечение такое же, как при остром трахеите. После улучшения состояния следует подумать, как не допустить прогрессирования болезни.
Режим
В дневном режиме нужно организовать обязательные прогулки на воздухе, частое проветривание комнаты ребенка, ежедневная влажная уборка.
Одежда должна соответствовать сезону. В холодное время лучше практиковать послойное утепления, а не комбинезоны. На руках у холод должны быть перчатки. Контролируйте сухость ног в обуви. Не позволяйте школьникам выбегать зимой без шапки на улицу.
- В питании необходимо предусмотреть ежедневные фрукты и овощи, соки.
- Народные средства
- По поводу применения лекарственных трав посоветуйтесь с врачом, не все растительные препараты хорошо переносятся детьми.
- Отвар готовится как чай заваривается в течение 15–20 минут, принимать нужно мелкими глотками в течение дня несколько раз.
- Луковый сок отжать и хранить в холодильнике. Перед применением развести одну чайную ложку на полстакана теплой воды и добавить меда. Пить 2–3 раза в день курсами по 3 недели.
- Сок редьки можно принимать таким же способом.
Прогревание можно проводить компрессами на грудную клетку, область шеи, горло. рекомендуется использовать:
- отвар лаврового листа,
- натертый хрен,
- камфорное масло.
Для этого пропитать хлопчатобумажную ткань теплым раствором, положить на кожу груди (спины) накрыть целлофаном и обвязать ребенка теплым платком. Компресс можно ставить на ночь. Он успокоит кашель и позволит ребенку хорошо поспать.
С целью активизации иммунитета назначают длительный прием пантокрин, элеутерококк, настойки аралии, женьшеня.
Выбор средства лечения ребенка необходимо согласовывать с педиатром. Нельзя допускать перехода воспалительного заболевания трахеи в хроническую форму. Во взрослом состоянии это грозит развитием хронического бронхита, бронхиальной астмы.
Трахеит

Это воспалительный процесс, протекающий в трахее. Относится к болезни верхних дыхательных путей, хотя трахея – воздухоносный орган, относящийся к нижним дыхательным путям. Зачастую протекает параллельно с ларингитом, ринитом, фарингитом и бронхитом. Изолированное течение трахеита от вышеперечисленных болезней встречается крайне редко.
Причины возникновения и виды трахеита
В зависимости от причины появления трахеит бывает инфекционным и аллергическим.
Инфекционную форму болезни вызывают стрептококки, стафилококки и различной этиологии вирусы. Возникает он при отсутствии лечения ринита, ларингита, бронхита, ларингита (вирусы и кокковые инфекции проникают вглубь и добираются до трахеи). Вдыхание холодного воздуха также провоцирует трахеит.
- Аллергический трахеит возникает при появлении аллергической реакции организма (например, вдыхание воздуха с пылью, парами и газами, сброшенными в окружающую среду, употребление продуктов с аллергенами).
- Может быть и смешанный (инфекционно-аллергический) трахеит.
- По своему течению трахеит бывает острым и хроническим.
- Острая форма трахеита возникает при первичном поражении слизистой трахеи, может развиться из-за низкого иммунитета на фоне вирусных заболеваний.
Если острый трахеит не правильно лечить или не лечить вовсе, он переходит в хроническое течение.
В зону риска развития хронической формы попадают курильщики, люди с хроническими заболеваниями полости носа и околоносовых пазух, с патологиями дыхательных путей.
Застойные явления в дыхательных путях, развившиеся на фоне сердечной недостаточности, эмфиземы легких, проблем с почками, также могут вызвать осложнения острого трахеита и перейти в хроническую форму.
Симптомы трахеита
Отличительная черта трахеита – сухой кашель, который мучает утром или ночью. Приступы кашля возникают при глубоком вдохе, при резких перепадах температуры воздуха. При приступах кашля сильно болит грудная часть и глотка.
Что касается общего состояния больного, оно может немного ухудшится – на вечер температура тела может быть субфебрильная (не выше 37,5-38). Вначале, во время кашля, мокрота вязкая и трудноотделяемая. Со временем она приобретает гнойно-слизистую структуру, легче отделяется и становится обильнее.
Эти симптомы присущи для острого трахеита, протекающего изолировано от других простудных заболеваний.
Если же, трахеит возникает как сопутствующая болезнь, к этим симптомам следует добавить признаки ларингита, ринита, бронхита.
В основном, трахеит протекает без осложнений. Но, если воспаление дошло до крупных бронхов, то кашель мучает больного постоянно и наблюдается трудно сбиваемая высокая температура.
При хроническом течении трахеита, обострения болезни возникают 3-4 раза на год, имеют симптомы, что и при остром трахеите.
Средняя продолжительность болезни – до 14 дней.
Читайте также: Когда проявляются первые симптомы ВИЧ
Если правильно питаться, можно облегчить течение трахеита и ускорить выздоровление. Чтобы помочь организму в выздоровлении требуется увеличить потребление белков (особенно животных) и снизить потребление углеводной пищи (углеводы создают хорошую микрофлору для размножения и роста микробов с бактериями).
Вся пища должна быть высококалорийной, содержать большое количество витаминов и все блюда должны подаваться в варенном виде или должны быть приготовлены на пару.
В сутки количество потребляемой жидкости должно достигать полтора-два литра. При этом стоит включать в эту дозу всю воду, супы, чай, компоты и соки.
При трахеите разрешается есть пшеничные сухари, супы (сваренные на овощном или не жирном бульоне), каши (овсяные, рисовые, пшеничные), варенная рыба и мясо нежирных сортов, вся кисло-молочная продукция с низкой жирностью и без наполнителей, яйца (сваренные всмятку или приготовленный из них омлет), овощи и фрукты в свежем виде. Из питься разрешаются соки, морсы, компоты, отвары из шиповника и ромашки, кисели, зеленый чай (черный чай лучше не пить, но если сильно хочется, то его нельзя сильно заваривать).
Средства народной медицины при трахеите
Для лечения инфекционного трахеита используют ингаляции, ставят горчичники на грудную клетку и область трахеи, делают горчичные обвертывания. Хорошо помогают растирания водкой или «звездочкой». Для ингаляций лучше брать листья шалфея, эвкалипта, мяты, сосновые почки.
Кроме того, больному дают настои трав из мальвы, ромашки, тимьяна, мяты, донника, корня солодки, мать-и-мачехи, подорожника, фенхеля, ежевики, копытня, сосновых почек, коровяка. Полезно пить чай с калиной, смородиной, облепихой, малиной, липой.
В борьбе с трахеитом помогает молочный напиток. Для этого кипятят стакан молока, добавляют в него мед со сливочным маслом (каждого ингредиента взять по столовой ложке), влить взбитый желток одного яйца и добавить соды (взять немного – на кончик чайной ложки). Все хорошо расколотить и пить вечером перед сном.
Для лучшего отхождения мокроты, больному необходимо делать массаж спины и грудины.
- только испеченные булочки и хлеб;
- жирные, наваристые бульоны и супы из них;
- все жаренные блюда;
- макаронные изделия, перловка и ячка;
- алкоголь, сладкие газировки, крепкий чай, кофе;
- бобовые культуры, редис, батат, капуста;
- вся еда, содержащая транс жиры, пищевые добавки, красители, Е коды;
- жирное молоко, кефир, сметана;
- продукты, на которые есть аллергия.
Следует ограничить потребление соли. Максимально допустимое количество за сутки — 5 грамм. Вся еда должна быть немного недосоленной, в сравнении с привычным вкусом блюда.
Такую диету нужно соблюдать около недели-двух, в зависимости от продолжительности болезни. Следует отметить, что выход с диеты не должен быть резким. Должен быть плавный переход к обычному режиму питания.
Трахеит у ребенка, лечение трахеита у детей
Трахеит может поразить организм ребенка любого возраста, но, в группу риска более часто попадают дети, которые имеют слабую дыхательную систему. При этом, трахеит может наблюдаться в организме ребенка и как самостоятельное заболевание, так и параллельно с другими вирусными инфекциями.
Определить трахеит у детей можно по лающему кашлю, сопровождающемуся болевыми ощущениями в грудной клетке, повышенной температуре тела, осиплости и хрипоте голоса. Появление трахеита можно наблюдать с первых дней заболевания, а, приняв меры лечения своевременно, избавиться от симптомов можно спустя три — четыре дня. Запущенная стадия трахеита может перетечь в хроническую форму.
Лечение
Ни при каких обстоятельствах не рекомендуется лечить трахеит у детей самостоятельно, так как при неправильно принятых мерах терапии заболевание может осложниться.
Лечение должно проводиться под наблюдением врача-педиатра.
Стоит отметить, что ни в коем случае нельзя использовать для лечения детского трахеита препараты, применяющиеся взрослыми — это чревато побочными эффектами и негативным действием на организм ребенка.
Основная задача при лечении трахеита у детей — избавиться от воспалительного процесса и изнуряющего кашля. Кроме этого, необходимо привести в нормальное состояние иммунную систему ребенка и компенсировать потерянные организмом витамины.
При вирусном трахеите неосложненном для терапии у детей антибиотики чаще всего не требуются.
В случае микробной природы трахеита (гемофильной или пневмококковой инфекции) антибиотики назначаются в обязательном порядке, как и в случае гнойных осложнений заболевания.
Подозрения на гнойный трахеит могут возникнуть, когда появляются выделения зеленого цвета в виде мокроты, повышается температура и происходят типичные изменения показателей в анализе крови.
Основное направление при лечении трахеита у детей — подавление сухого и навязчивого кашля. Важной задачей является добиться преобразования организмом ребенка сухого кашля в мокрый, тогда пройдет и болезненное состояние, и приступы кашля будут одолевать намного реже.
С этой целью, врач может назначить к применению капли или сиропы с муколитическими, отхаркивающими и противокашлевыми свойствами — «Стоптуссин»,«АЦЦ»,«Лазолван». Употреблять их нужно в течение не длительного периода — до изменения кашля с сухого на влажный.
После этого стимулировать нужно только выведение мокроты.
Положительный лечебный эффект при трахеите у детей оказывают полоскания полости горла растворами с антисептическим действием, ингаляции с применением раствора хлорида натрия (физраствора), минеральной воды либо других препаратов, которые разжижают мокроту.
Для того чтобы скорее отходила мокрота у детей при трахеите, врачи рекомендуют к употреблению внутрь щелочное питье в больших количествах — молоко с добавлением меда, масла или минеральной воды «Боржоми», чай с молоком, лимоном, малиной. С этой же целью применяются отвары из мать-и-мачехи, липового цвета, подорожника, шалфея, корня солодки, калины, мяты, ромашки, которые оказывают противовоспалительное и откашливающее действие.
Для восстановления иммунной системы детского организма при трахеите рекомендуется употреблять аскорбиновую кислоту и витамин А в больших количествах, принимать поливитамины и иммуномодуляторы.
Хронический трахеит лечится примерно такими же основными лекарственными препаратами, как и острый. Помимо лекарственных средств, проводится физиотерапия — ингаляции с ультразвуком, УВЧ, индуктометрия, электрофорез с применением йодида калия или хлорида кальция.
Как лечить трахеит у ребенка: лекарства, антибиотики, ингаляции
Воспаление трахеи (трахеит) диагностируют у многих детей. Ответ на вопрос, как вылечить трахеит у ребёнка, интересует многих родителей. Давайте разберёмся, какие меры нужно применять при заболевании, когда нужны антибиотики, а когда можно обойтись ингаляциями.
Лечение трахеита нацелено на устранение воспалительных процессов у детей, именно из-за них происходит раздражение рецепторов, находящихся в трахее, в результате чего возникает кашель.
Главная задача – «перевести» сухой кашель мокрый. После этого болезненное состояние отступает.
Лечение стоит продолжать до того момента, пока не прекратится кашель, и на слизистых трахеи не исчезнут воспаления.
Ответ на вопрос, как вылечить трахеит, может дать только врач, так как заболевание у ребёнка может быть вызвано различными причинами: вирусами, аллергенами, прочее. Лечение назначается в зависимости от характера возбудителей болезни. Чтобы оперативно остановить воспаление, необходимо применять комплексный подход.
Лечение трахеита у детей младшего возраста (до 5 лет) должно осуществляться только с применением тех разжижающих препаратов и жаропонижающих средств, которые рекомендованы данной возрастной категории. Давать ребёнку лекарственные средства для взрослых категорически запрещено.
Если болезнь протекает в острой форме, а её возбудителем является бактериальная инфекция, то врач назначает антибиотики. При легких формах трахеита антибиотики применять не стоит.
Во время лечения важно проводить соответствующие меры для поддержания иммунной системы, так как воспалительные процессы снижают иммунитет ребёнка. Для этого рекомендуют принимать поливитамины, аскорбиновую кислоту, иммуномодуляторы.
Витамины необходимо давать ребёнку и в период восстановления после болезни. В детской комнате необходимо часто проводить влажную уборку, проветривать её.
Чтобы ускорить процесс выздоровления, нужно давать малышу много жидкости комнатной температуры: травяные отвары, чаи, витаминные морсы.
При трахеите бактериальной природы у детей врач всегда назначает антибиотики, так как с формой заболевания, вызванной микробами, можно справиться только с применением медикаментозных средств этой группы.
Диагностировать бактериальный трахеит можно по тому, что к главному симптому заболевания (характерному кашлю) добавляются другие: повышенная температура, гнойная мокрота.
Антибиотики назначаются только после полного обследования, которое подтвердит наличие микробного возбудителя.
Отказ от антибиотиков при бактериальном трахеите может повлечь за собой развитие осложнений, к примеру, пневмонии.
Во время лечения от трахеита обычно используют препараты, которые относятся к природным пенициллинам, если у детей не наблюдаются положительные изменения, то врач может выписать полусинтетические пенициллины. Выбор антибиотиков осуществляется с учётом того, нет ли у ребёнка аллергии на конкретные лекарственные препараты.
Антибиотики при лечении воспалительных процессов трахеи выписывают для детей не часто, лекарство от трахеита может назначить только врач. Бесконтрольный приём антибиотиков в случае, если трахеит протекает тяжело, может принести вместо пользы вред.
Если трахеит носит вирусный характер, а ребёнку при этом дают антибиотики, то может возникнуть нарушение бактериальной флоры дыхательных путей. На вопрос, чем лечить трахеит у ваших детей, может дать ответ только врач.
Так как заболевание может быть вызвано различными причинами, то типовых рекомендаций не существует, в каждом конкретном случае доктор находит возбудитель, определяет форму протекания болезни, а затем уже подбирает эффективные методы лечения.
Ингаляции при трахеите
Одним из методов лечения при трахеите у детей являются ингаляции. Такие процедуры часто прописывают как дополнительное средство при лечении воспаления медикаментозным способом. Для ингаляций используют лекарственные травы и различные ингаляторные препараты.
Подобрать правильный вариант поможет врач. Самыми эффективными являются ультразвуковые ингаляции. Они проводятся с помощью небулайзера, что способствует равномерному распространению лекарственного препарата по дыхательным путям.
Если трахеит возник у ребёнка в 2 года или раньше, то лечение классическими ингаляциями применять достаточно сложно, ведь объяснить малышу суть процедуры вряд ли удастся.
Альтернативой может послужить следующее решение: на огонь нужно поставить кастрюлю с компонентами для ингаляции, закрыть дверь кухни, а затем с ребёнком на руках постоять десять минут возле кипящего отвара.
При хроническом трахеите показаны так называемые естественные ингаляции, то есть, поездки на море и походы в хвойный лес. Соленый и хвойный воздух позитивно сказывается на состоянии здоровья ребёнка с хронической формой трахеита, предотвращает рецидивы болезни.
Читайте также: Резкое похудение: причины у мужчин и женщин, причины быстрой потери веса
Эффективное лекарство от трахеита, ингаляции
Трахеит – это патологический процесс, который сопровождается воспалением трахеи. Возникает недуг по причине поражения организма вирусной или бактериальной инфекцией.
Диагностируют заболевание как у взрослых, так и у детей. Если адекватная терапия будет отсутствовать, то кашель будет мучить пациента в течение нескольких недель, а у детей это приведет к развитию асфиксии.
Так что затягивать с лечением патологии не стоит.
У взрослых
Основным симптом острого трахеита остается сильный и мучительный кашель. Справиться с ним можно будет только при условии, если терапия будет носить комплексный подход, в результате чего можно победить не только симптомы, но и саму инфекцию. По ссылке описаны все симптомы трахеита.
Антибиотики
Применять антибиотики при трахеите у взрослых стоит только в том случае, если на развитие недуга повлияла бактериальная инфекция. Это очень эффективный метод терапии. Когда у больного подымается температура тела, при кашле выделяется гнойная мокрота и имеется сильный кашель, то это все симптомы острого течения патологии.
В таком случае врач должна назначить антибактериальные медикаменты пенициллиновой группы. Чаще всего их вводят внутривенно 4-6 раз в день. Все зависит от тяжести течения патологического процесса. Антибиотики пенициллинового ряда оказывают широкий спектр влияния.
Самыми эффективными остаются такие медикаменты:
- Аугментин,
Аугментин для лечения трахнита у взрослого - Амоксиклав (а вот что лучше при ангине Амоксиклав или Сумамед, очень подробно рассказывается в данной статье)
- Флемоксин солютаб (можно ли пить Флемоксин Солютаб при ангине, поможет понять данная статья).
Нередко у пациентов имеется непереносимость рассматриваемых препаратов. Тогда врач пересматривает лечение и назначает антибиотики из цефалоспоринов.
Сегодня самые эффективные Зиннат, Цефиксим и Аксетин – лучшие антибиотики при бронхите у взрослых. Медикаментозные средства рассматриваемой группы могут выпускаться в формате таблеток или уколов.
Главное их преимущество в том, что их нужно принимать только раз в день.
Какие антибиотики при трахеите и ларингите стоит применять в первую очередь, поможет понять данная статья.
Также будет интересно узнать о том, можно ли делать ингаляции при трахеите, и как именно происходит эта процедура.
А вот как происходит лечение трахеита народными средствами в домашних условиях, поможет понять данная информация: https://prolor.ru/g/lechenie/traxeita-narodnymi-sredstvami.html
А вот как происходит лечение хронического трахеита у взрослых, и какие лекарственные средства используются в первую очередь, рассказывается в данной статье.
Когда трахеит протекает с осложнениями, то лечение будет основано на применении антибактериальных препаратов из группы макролидов. Чаще всего взрослым выписывают Азитромицин (а вот как происходит лечение гайморита Азитромицином, очень подробно рассказывается в данной статье).
Противовирусные, антигистаминные и отхаркивающие медикаменты
Терапия трахеита у взрослых сводится не только к тому, что нужно пить одни антибиотики.
Еще врач включает в схему терапии препараты, которые способны бороться с воспалением, аллергическими проявлениями и оказывать отхаркивающий эффект.
Они выпускаются в формате аэрозолей, таблеток, сиропов и ингаляций. Для трахеита, протекающего в легко степени, принимать антибактериальные препараты не стоит.
Синекод
Это очень эффективное средство от кашля детям. Он оказывает влияние на кашлевой центр, подавляя его. Для трахеита, сопровождающегося воспалением бронхов, Синекод является незаменимым. Его могут производить в формате сиропа и таблеток.
Его могут применять не только для лечения болезни у взрослых, но даже у детей. А вот беременных и кормящим грудью женщинам от такого лечения придется отказаться.
Лазолван
Это медикамент, который выступает в роли стимулятора моторных свойств дыхательной системы. Его прописывает врач в качестве секретолитика. Благодаря его активным компонентам можно победить трахеит и острое течение бронхита.
Препарат активно закрепился при лечении ларингита и фарингита, имеющих острое течение. При использовании Лазолвана принимать одновременно с ним другой противокашлевый медикамент запрещено. А вот как применяется Лазолван для ингаляций, и насколько это средство эффективно, очень подробно рассказывается в данной статье.
Эреспал
Это универсальное медикаментозное средство при лечении трахеита у взрослых. Он оказывает противовоспалительный и антигистаминный эффект. Производят его в виде таблеток. Длительность лечебного курса составит 1-2 недели.
Когда у пациента трахеит перешел в хроническую форму, то длительность терапии может составить 1 месяц. Запрещен Эреспан при вынашивании ребенка и при кормлении грудным молоком. А вот как применять сироп от кашля Эреспал, и насколько это средство эффективно. очень подробно рассказывается в данной статье.
Биопарокс
Это препарат, который обладает антибактериальным и противовоспалительным эффектом. Его производят в формате спрея, который применяют для орошения глотки. Также его могут задействовать для проведения ингаляций через носовую полость.
Применять Биопарокс стоит с осторожностью дамам при вынашивании ребенка и грудном вскармливании.
Сумаммед
Это препарат, который отлично купирует острую форму трахеита, вызванную бактериальной инфекцией. Также его могут задействовать при лечении хронического недуга в том случае, если возникают осложнения.
Производят в формате капсул и таблеток. Моно использовать и беременным и кормящим мамочкам.
У детей
Трахеит у детей: симптомы и лечение. Терапия детского трахеита может происходить в домашних условиях при помощи назначенных педиатром эффективных медикаментозных средств. Дополнить терапию могут нетрадиционные лекарства, которые облегчат симптоматику и общее состояние маленького больного.
Антибиотики
Почему-то их остерегаются многие родители. И где-то они правы. При лечении трахеита принимать их целесообразно только в сто случае, если в ходе диагностики стало известно, что на развитие недуга повлияла бактериальная инфекция.
Чаще всего врачи назначают Аугментин, Кларитромицин, Оспамокс. Эти препарат обладает широким спектром воздействия.
Аугментин в таблетках для детей
Привовирусные препараты
Назначать эти медикаменты стоит только в том случае, если точно ясно, что причина патологии – это вирусная инфекция. Эффективными для детей остаются таблетки Анаферон, Арбидол, Интерферон. Если сам патологический процесс протекает не тяжело, то врач откажется от применения антивирусных и антибактериальных средств.
Противовирусные препарат Анаферон для детей
Антигистаминные средства
Их задача сводится к тому, чтобы купировать отек при аллергической реакции на какой-то раздражитель. При терапии детского трахеита стоит обратить внимание на таблетки Тавегил, Диазолин, Супрастин или Эриус в виде сиропа.
Жаропонижающие средства
Если наблюдается подъем температуры, то врач назначает маленькому пациенту прием жаропонижающих средств. Их производят в виде свечей или сиропа. Стоит использовать Парацетамол, Ибупрофен, Панадол, Нурофен.
Отхаркивающие и муколитические средства
Чтобы облегчить непродуктивный и жесткий кашель при трахеите у ребенка, необходимо использовать эффективное отхаркивающее средство с муколитическим эффектом. Сегодня очень популярными остаются такие средства, как Муколтин, Амброксол, сироп Гербин и доктор МОМ.
Порой для купирования кашлевого рефлекса и нормализации сна малыша доктор назначает противокашлевые препараты. Самыми эффективным остаются Синекод и Стоптуссин (по ссылке вы найдете инструкцию к каплям Стоптуссин). Но только вести одновременный прием отхаркивающих и противокашлевых препаратов запрещено.
Ингаляции
Этот способ терапии отлично смягчит слизистую трахеи и облегчить кашель ребенка. Кроме ингаляции небулайзером с Боржоми, можно задействовать отвары из таких трав, как анис, ромашка, шалфей, мята, сок лука. А доставит в полость дыхательной трубки лекарственные компоненты можно, если задействовать в ингаляторах препарат Лазолван.
Лазолван для ингаляции для детей
Трахеит – это распространенное ЛОР-заболевание, от которого лечатся как взрослые, так и детки. При этом важно вовремя оказать пациенту адекватную терапию, чтобы не просто облегчить его состояние, но и не допустить развития осложнений. Ведь, если трахит перейдет в хроническую форму, то лечить его будет куда сложнее и дольше.
Также можно сделать молоко с боржоми от кашля.
Трахеит. Посоветоваться — как спать при трахеите
Доброй ночи, девочки.
Уже не знаю что делать, посоветуйте, пожалуйста.
С 12 января начала кашлять, кашель сухой, с 14 раскашлялась по полной программе, ни спать, ни жить невозможно( чем только ни лечила, питье, грудной сбор, бронхипрет, ингаляции и с амбробене и минералкой, сироп алтея, бесполезно… Сухой мучительный кашель((( температуры нет, чуть насморк…
С 17 не выдержала и пошла за биопароксом, с ним дело пошло лучше, конечно спать пыталась только полулежа, но облегчение на 3 день стало появляться… Съездила в поликлинику к терапевту — в легких чисто, трахеит. Из назначений морсы и сосать холс (и это при том, что я говорила, что спать даже сидя не могу, задыхаюсь от кашля), ну да ладно..
В итоге 7 дней пробрызгала биопароксом, кашель стал реже в разы, ночью даже смогла спать лежа… Но недолго продлилось счастье, числа 25 у меня защемило что то в ребрах, по наростающей…
На 3 день даже вздохнуть было тяжело, хорошо нашла чем девочки спасались, мажу меновазином и под шарф укутываю, стало лучше, но заболели дети, с температурой, соплями и кашлем.
Самое гадкое, что я видимо хватанула от них, и на непрошедший кашель все наложилось((( у меня потек нос, слава Богу без температуры, но опять начался раздирающий кашель((( и это при условии ребер, которые жутко болят при кашле ( была вчера у терапевта в жк, тайно надеясь, что кашель третью неделю показание к антибиотику, но нет…
Диагноз по прежнему трахеит, лечитесь мукалтином и лепите лепешку на грудь из картошки. Что мне делать я уже незнаю, сегодняшную ночь я не спала вообще, при условии, что я не лежу, а пытаюсь хотя бы сидя прикорнуть, но кашель раздирает, жутко щекочет в трахее, болят ребра, а про напряжение живота вообще молчу((( мелкий испинался, бедный… А самый ужас, что пошла 37 неделя(
Извините, что так длинно, а теперь вопрос- что бы вы сделали?
Пытаться попасть к другому терапевту и настаивать на выписке антибиотика? Или терпеть? Или пойти и самой купить антибиотик? Жить так невозможно, да и страшно… Рожать скоро, а у меня такая картина плачевная((((