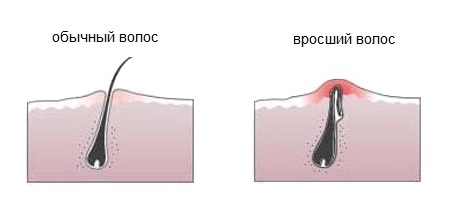
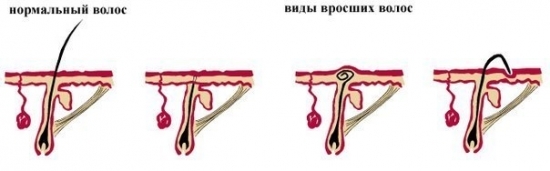
Как чистить зубы детям, лучшая зубная паста для детей, как чистить молочные зубы
В вопросах ухода за ребёнком особое место занимает тема ухода за зубками и полостью рта.
У родителей всегда возникает очень много вопросов: нужно ли чистить молочные зубы? Когда начинать чистить зубки? Какие средства гигиены подходят для самых маленьких, а какие – для детей постарше? Чтобы мамам не пришлось дожидаться консультации стоматолога в поликлинике, попробуем дать ответы на самые главные вопросы.

Зачем малышу чистить зубки?
В родительской среде можно встретить мнение, что за молочными зубами ухаживать не нужно – они ведь всё равно сменятся. Мнение это является ошибочным, и чистить зубки маленькому ребёнку всё-таки нужно.
Дело в том, что эмаль молочных зубов очень слабая, поэтому кариес поражает её очень легко.
Риск развития кариеса не связан также и с типом питания: даже если ребёнок ещё не получает прикорм, его зубки могут пострадать, поскольку и материнское грудное молоко, и молочная смесь содержат сахар.
Поражённые кариесом зубки могут стать источником инфекции, которая по нисходящей может разойтись по всему организму и вызвать серьёзные заболевания от ангины до пиелонефрита.

Знакомство со стоматологами в раннем возрасте вряд ли обрадует малыша, а запущенный кариес – это зубная боль, исключение больного зуба из процесса жевания (а значит, ребёнок не сможет как следует пережёвывать пищу), а в худшем случае – удаление зуба. Кстати, удалять молочные зубки до их естественной смены крайне не желательно. Это может нарушить процесс формирования прикуса, привести к дефектам речи или искривлению постоянных зубов. Чтобы не допустить таких серьёзных последствий, ухаживать за молочными зубками нужно в обязательном порядке.
Видео-советы родителям, как научить ребенка чистить зубы
Когда начинать уход за зубами?
Трудно назвать конкретный возраст, с которого стоит начинать ухаживать за зубами. Дело в том, что чистить зубы нужно с момента их появления, а это процесс очень индивидуальный. В среднем первый зубик появляется во рту в возрасте 6 месяцев, но некоторые детки обзаводятся зубами раньше, а некоторые только к году радуют родителей этим событием.
Прорезавшимся считается зубик, хотя бы одна вершина которого показалась из десны. Правда, уход за ним в этот период носит двоякий характер: с одной стороны, в период прорезывания местный иммунитет полости рта снижается, и высок риск подхватить инфекцию.
С другой стороны, десны воспалены, вокруг режущегося зуба образуется настоящая ранка, поэтому чистка может быть очень болезненной для ребёнка.
Читаем также: во сколько месяцев у ребенка режутся первые зубки
Некоторые стоматологи придерживаются мнения, что уход за полостью рта необходимо начинать, не дожидаясь первых зубов.
Во-первых, даже при отсутствии зубов во рту и прикорма в рационе, на слизистой скапливаются микроорганизмы, способные вызвать такие неприятные заболевания, как стоматит, гингивит, кандидоз.
Во-вторых, раннее начало ухода за полостью рта способствует выработке привычки к гигиене, и зубная щётка уже не вызывает у ребёнка такого протеста. Согласно этому подходу, уход за дёснами стоит начинать за 2-3 месяца до появления первых зубов, то есть в возрасте 3-4 месяцев.
Детские средства ухода за полостью рта
До появления молочных зубов гигиена полости рта ребёнка подразумевает протирание дёсен и язычка. Таким способом можно без труда убрать вредный налёт и очистить ротик малыша от бактерий. Протирать можно так же и самые первые зубки, которые даже мягкой щёткой чистить будет неприятно. Для протирания можно использовать следующие средства:
- Марлевый тампон или бинт, смоченный кипячёной водой (воду можно немного подсолить). Применять вату для этих целей нельзя: она не подходит по фактуре (не имеет шероховатостей) и может оставлять после себя волокна;
- Салфетки-напальчники «Зубкичистки» с ксилитом. Служат для очищения полости рта и зубов, для снятия боли от режущихся зубов, профилактики детской молочницы, защиты десен, профилактики кариеса. Есть со вкусом мяты и банана. есть без вкуса. Используются для очистки не только зубов, но и всей полости рта. Предназначены для детей с рождения до 6 лет;
- Дентальные салфетки. Салфетки для полости рта « spiffies» со вкусом винограда или яблока. Они пропитаны специальным безопасным антисептиком – ксилитом, поэтому хорошо дезинфицируют полость рта. Используются для очистки не только зубов, но и всей полости рта. Единственный минус – этот вариант будет накладным для семейного бюджета, поскольку салфетки одноразовые и стоят не дёшево.
Примерно после полугода у ребёнка пропадает выталкивающий рефлекс. С этого момента для чистки зубов можно использовать другие средства:
- Силиконовая щёточка-напальчник понадобится с 6 месяцев до 1 года. В этом возрасте ребёнок ещё не может сам держать зубную щётку и совершать нужные движения, поэтому чистить зубки удобнее будет с помощью такой щётки;
- Классическая детская зубная щётка. У такой щётки должна быть мягкая щетина, короткая удобная ручка и чистящая поверхность площадью примерно с 2 детских зубика.
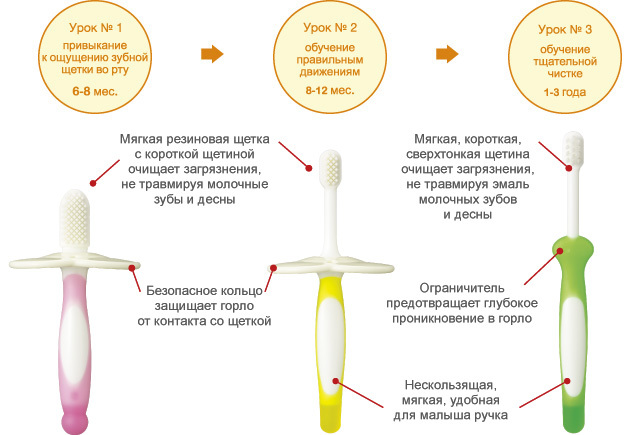
детские зубные щетки для самых маленьких
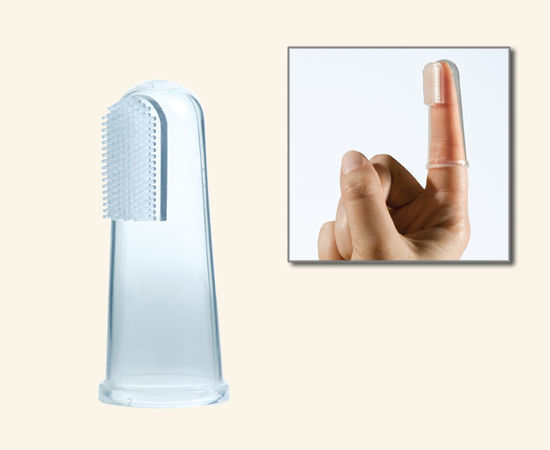
Зубная щетка напальчник
Вместе со щёткой нужно использовать зубную пасту. Зубная паста тоже подбирается согласно возрасту ребёнка:
- Гелеобразная зубная паста с нейтральным или молочным вкусом подходит для детей, ещё не получающих прикорм. Такая паста не содержит абразивных веществ, а нейтральный или молочный вкус не вызывают у ребёнка неприятных ощущений и отторжения;
- Зубная паста с фруктовым вкусом. Дети, которые уже знакомы с прикормом, хорошо относятся к «фруктовой» пасте: банановой, малиновой, клубничной.

Читаем также: ТОП-10 средств для ухода за вашим крохой
Как правильно чистить зубки
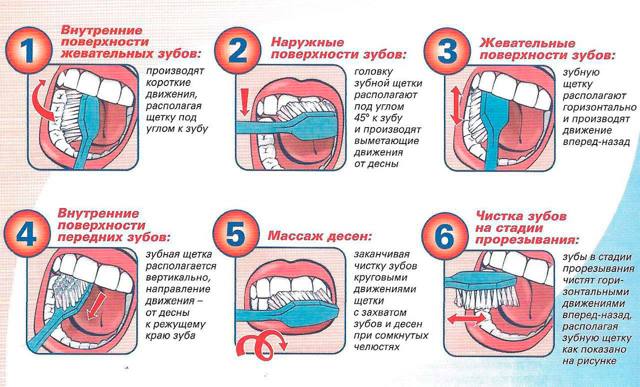
Техника чистки зубов
Чистить зубки нужно 2 раза в день: утром и вечером. Каждая процедура по продолжительности должна быть около 2-3 минут, но начинать чистить можно и с меньшего времени, чтобы ребёнок привыкал постепенно.
Очень важно не просто формально соблюсти процедуру, а почистить зубки правильно. Правила чистки детских зубов мало чем отличаются от взрослых, но не будет лишним их напомнить.
Девочки привет) вот не думала, что и меня коснется проблема растяжек, а еще буду писать про это))) Но деваться некуда, поэтому пишу тут: Как я избавилась от растяжек после родов? Очень буду рада, если и вам мой способ поможет…
- Щётку нужно прикладывать к зубам под углом 45 градусов и совершать ею «подметающие» движения от десны к режущему краю зуба.
- Чистить зубы нужно как с наружной, так и с внутренней стороны.
- Жевательную поверхность зубов нужно чистить круговыми поступательными движениями.
- Не забываем по язычок: его тоже обязательно нужно чистить с помощью обратной стороны щётки (практически все щётки имеют шершавую наружную сторону как раз для этих целей).
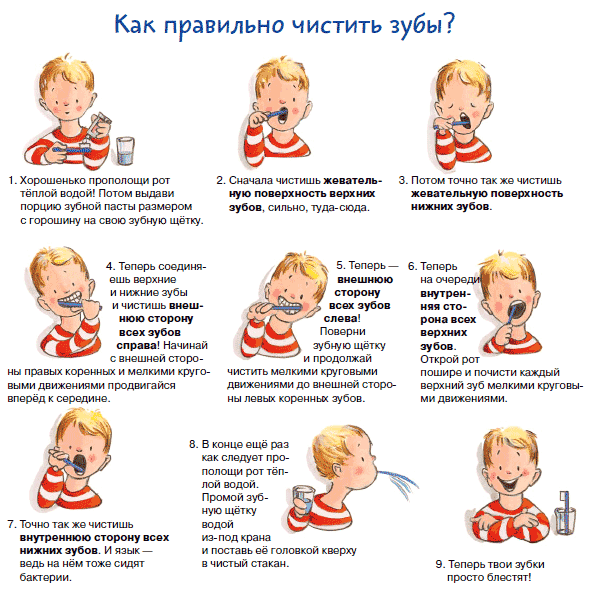
Как научить ребёнка самостоятельно чистить зубы: учимся играя
Чистить зубки самостоятельно ребёнок обычно начинает к двум годам, а первые попытки самому держать щётку в руках появляются около года. Лучший способ научить малыша орудовать зубной щёткой – это личный пример.
Детям свойственно подражать взрослым, ведь это лучший способ осваивать новые навыки. Именно поэтому начать лучше всего с совместного похода в ванну по утрам и вечерам.
Конечно, первые попытки малыша будут очень далеки от совершенства, но на то и нужны родители рядом, чтобы направлять неумелую ручку.
Ещё один хороший способ – поставить перед крохой зеркало. Дети очень любят рассматривать своё отражение. Видя себя, ребёнку легче контролировать движения и интереснее наблюдать, куда же он дотягивается щёткой.
Чтобы полезное занятие было ещё и интересным, можно внести в него элементы игры. Некоторые игры особенно зарекомендовали себя .
- Самым маленьким интересно будет чистить зубки в такт любимой считалочки, песенки или стихотворения. Особо талантливые мамы могут даже сами сочинить стихотворение, в котором будет звучать имя ребёнка;
- С детками постарше чистку зубов можно превратить в исполнение секретного задания по защите малыша от злющих Кариозиков;
- Очень эффективно привлекать к делу любимые игрушки ребёнка и вместе с мишкой или куклой ходить чистить зубки;
- Для отработки навыка чистки зубов можно устраивать семейные соревнования кто быстрее почистит зубы. Родителям, разумеется, стоит поддаться и проиграть состязание.
Читаем также: 12 эффективных способов приучить ребенка чистить зубы
Видео: как приучить ребенка 10-ти 11-ти месяцев чистить зубки и как сделать так чтобы процедура ему нравилась:
Если малыш отказывается чистить зубы
Редко когда чистка зубов сразу воспринимается ребёнком на «ура!». Ребёнок может противиться зубной щётке, поскольку воспринимает ее как инородный предмет (если речь идёт о раннем уходе за зубами), или потому что чистка доставляет или когда-то доставляла ему дискомфорт (например, в период активного прорезывания зубов). В любом случае, родителям не стоит сдаваться.
- Даже если малыш отказывается, продолжайте попытки вовлечь его в гигиеническую процедуру, но сильно не настаивайте. Достаточно просто каждый день предлагать ребёнку почистить зубки;
- Пробуйте разные средства: щётки, напальчники, разные пасты. Возможно, причина кроется именно в неприятии какого-то конкретного средства;
- Превращайте процесс ухода за зубами в игру. Игрушки, стихи, песенки настраивают малыша на нужный лад.
Реальное видео как ребенку в 1 год 9 месяцев мама чистит зубки (смотреть всем. Обратите внимание на реакцию ребенка ):
Когда меняются молочные зубы
Смена молочных зубов начинается в возрасте 5-7 лет. Когда начинают формироваться постоянны зубы, корни молочных начинают рассасываться. Зубы при этом расшатываются и постепенно выпадают.
Выпадают молочные зубы в том же порядке, что и прорезываются.
Чтобы немного ускорить процесс выпадения молочных зубов, можно давать ребёнку погрызть свежие овощи и фрукты – это увеличивает жевательную нагрузку.
Смена зубов – процесс длительный. Растянуться он может на 7-9 лет. Окончательно все постоянные зубы прорезываются к 14-16 годам, а «зубы мудрости» могут появиться только в 20-25 лет.
Несколько полезных советов
- Чтобы зубная щётка сама не стала рассадником инфекции, каждую неделю её нужно обрабатывать, хорошо промывая горячей водой. Менять щётку нужно каждые 2-3 месяца, а если ребёнок заболел – щётку лучше заменить, чтобы не допустить повторного инфицирования.
- Детская зубная паста не должна содержать фтора. Поскольку дети ещё не умеют полоскать рот, они проглатывают пасту. Фтор, попадая в организм через пищеварительный тракт, имеет свойство накапливаться в организме, а этот элемент очень токсичен.
- Регулярно посещайте стоматолога, даже если ребёнка ничего не беспокоит.
Профилактический осмотр позволяет выявить проблемы в самой начальной стадии и вовремя их устранить.
Школа здоровья
Тема: Как научить ребенка чистить зубы?
Правильный уход за молочными зубами – гарантия здоровых постоянных зубов, поэтому уделять внимание данному вопросу нужно буквально с пелёнок. Здоровье ребёнка очень зависит от родителей, и в их силах не только сохранить зубки здоровыми, но и привить ребёнку полезную привычку: тщательно следить за зубами и соблюдать гигиену полости рта.
Читаем также:
Добрый доктор Стоматолог мультфильм детям про зубы
Уроки от Пинги и Кроки: как научить ребенка чистить зубки:
Учимся вместе — Зачем чистить зубы — мультфильм Hello Kitty:
Девочки привет! Сегодня я расскажу вам, как же мне удалось прийти в форму, похудеть на 20 килограммов, и, наконец, избавиться от жутких комплексов полных людей. Надеюсь, информация окажется для вас полезной!
Хотите первыми читать наши материалы? Подписывайтесь на наш телеграм-канал
Как правильно чистить зубы детям до года и старше, с какого возраста нужно начинать
Не все родители знают, как правильно чистить зубы детям, а ведь от качества ухода за молочными зубами зависит состояние прорезавшихся постоянных. Чтобы уберечь ребенка от проблем с коренными молярами, резцами и клыками, необходимо приучать его к чистке и полосканию рта после прорезывания самого первого зубика.

Особенности строения молочных зубов
Молочные зубы формируются на шестой неделе внутриутробного развития. В норме их 20:
- 8 моляров;
- 8 резцов;
- 4 клыка.
Временные зубки состоят из тех же тканей, что и постоянные:
- дентина (у временных зубов он мягче и менее минерализован);
- эмали;
- пульпы.
Однако у молочных резцов, клыков и моляров есть особенности:
- низкие коронки;
- большое расстояние между коронками;
- длинные тонкие корни, которые рассасываются перед выпадением временного зуба и прорезыванием постоянного;
- тонкая эмаль – всего 1 мм;
- широкие каналы.
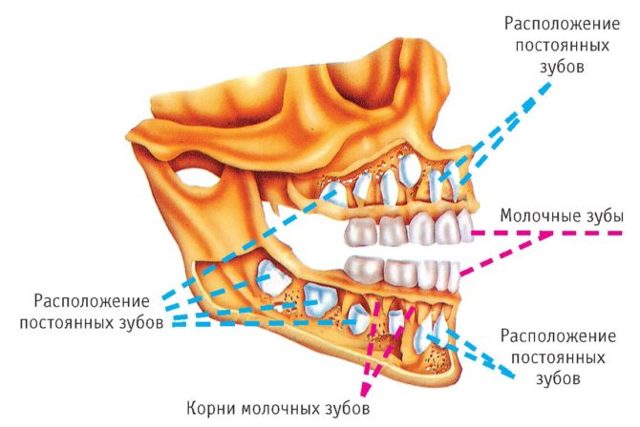
По строению молочные зубы лишь немногим отличаются от постоянных, поэтому они в не меньшей мере нуждаются в правильном уходе.
Начинать чистить зубы ребенку можно после прорезания самого первого резца.
Раннее приучение к гигиене станет прекрасной профилактикой против многих стоматологических заболеваний, которые могут поразить молочные резцы, а затем и сформированные под ними зачатки постоянных.
Если не ухаживать за зубами грудничка или ухаживать за ними неправильно, уже в первые три года жизни малышу придется посещать детских стоматологов. А может и терпеть сверление сгнивших зубов бором, что болезненно и неприятно для маленького ребенка даже при условии качественной анестезии.
Как правильно очищать ротик грудничка
Сразу после выписки из роддома необходимо начать протирать десны новорожденного ребенка плотным марлевым тампоном, смоченным в воде. Также можно смачивать тампон в:
- настое ромашки, если у младенца не наблюдается запоров;
- бактерицидном настое шалфея;
- отваре зверобоя, так как это растение укрепляет десны;
- противовоспалительном отваре календулы.
Не рекомендуется применять для обработки полости рта грудничка отвары и настои трав чаще 2–3 раз в неделю, так как злоупотребление ими может привести к аллергическим реакциям.
Соблюдение гигиены, подразумевающее обработку слизистой рта марлевым тампоном, необходимо и тем новорожденным, которые находятся на грудном вскармливании, и тем деткам, которые питаются искусственными смесями.
Грудное молоко не очищает ротовую полость, а загрязняет ее. Если не санировать рот малыша после кормления, то в нем начнут размножаться болезнетворные бактерии, что чревато инфицированием зубной эмали.
С какого возраста нужно начинать чистить зубы ребенку
Начинать чистить зубы малышу нужно с того момента, когда они начнут прорезываться. На первых порах лучше выполнять манипуляции без пасты, осторожно обрабатывая не только первый зуб, но и саму десну.
Можно воспользоваться специальной мягкой детской щеткой или силиконовой накладкой, надевающейся на палец родителя.
Последнее приспособление будет выполнять функцию не только щетки, но и десенного массажера, что облегчит боль от прорезывания.
Действовать в процессе чистки следует осторожно, так как десна около режущего зубика воспалена и болит, поэтому груднички могут плохо реагировать на гигиеническую процедуру. Но отказываться от нее нельзя: во время прорезывания ухудшается местный иммунитет, поэтому увеличивается риск инфицирования эмали.
Более подробно об уходе за полостью рта новорожденного рассказано в видео:
Сколько раз в день надо чистить зубы детям
И молочные, и коренные зубы надо чистить дважды в день – утром и вечером. Иначе под воздействием солей, кислот и сахара, находящихся в остатках пищи, на молочных зубах образуется кариес, который придется лечить у дантиста с помощью профессиональных инструментов.
Как правильно чистить зубы детям
Существует несколько общих правил качественной чистки зубов в зависимости от возраста малыша:
- Чистить зубы ребенку до года надо с помощью особой силиконовой накладки, которая фиксируется на указательном или большом пальце родителя.
- После года можно использовать щетку с силиконовыми ворсинками и специальным ограничителем, постепенно переходя на классические модели.
- С трех лет применяется обычная щетка с мягкими ворсинками. Важно, чтобы ее поверхность покрывала только две зубных коронки, иначе гигиеническая процедура будет недостаточно эффективной.
Детскую щетку необходимо менять раз в 3–4 месяца. Если срок эксплуатации еще не вышел, но щетка уже стала шероховатой по краям, следует поменять ее, так как между ворсинками могут начать образовываться и размножаться патогенные бактерии.
Как чистить зубы ребенку младше 1 года
Полгода – это тот возраст, когда родители должны начинать чистить зубы ребенку ежедневно. С 6 до 12 месяцев у детей режутся зубки, поэтому в этот период надо санировать их ротовую полость очень осторожно.
Грудничок еще не может принимать участие в гигиенической процедуре, но уже может выразить свое недовольство звуками и жестами, поэтому взрослый должен ориентироваться не только на технику дентальной чистки, но и на ощущения младенца.
Как правильно чистить первые зубки
Ключевые правила чистки:
-

нужные движения должны быть выметающими: от корня к верхушке;
- палец с силиконовой насадкой должен находиться во рту у ребенка под углом в 45 градусов к деснам;
- при обработке жевательных поверхностей палец с насадкой располагается горизонтально и очищает коронку поступательными продольными движениями;
- внутренняя зубная поверхность вычищается короткими быстрыми движениями;
- боковые зубики можно почистить круговыми движениями.
На каждый зуб должно приходиться около 10–15 движений. Во время процедуры нужно очищать не только дентальную эмаль, но и внутреннюю поверхность щек, язык и десен. Также чистить зубы годовалому ребенку можно с помощью специальных стоматологических или дентальных салфеток, которые можно приобрести в аптеке.
Почему нужно приучать ребенка чистить зубы раньше, чем с одного года
Начинать чистить молочные зубки малыша надо тогда, когда появиться первый резец или еще до его полного прорезывания. Полноценный уход за ротовой полостью поможет:
- сформировать правильный прикус;
- хорошо очищать ротовую полость от кариесогенных бактерий;
- предотвратить различные заболевания, в том числе кариес.
Как чистить зубы детям старше года

Ребенку старше 1 года можно приобрести первую зубную щетку с силиконовыми ворсинками. Она стоит дороже обычной, но такая трата средств оправдана: щетка с силиконовым ворсом не будет травмировать зубки ребенка и поможет качественно очистить десны и щеки. С ее помощью можно чистить даже первые зубки ребенка. Однако такие щетки быстро становятся непригодными к безопасной эксплуатации, поэтому не следует применять их в течение длительного времени.
Правила ухода за детской зубной щеткой с силиконовыми щетинками
Чтобы силиконовая щетка прослужила дольше, нужно соблюдать следующие правила ее эксплуатации:
- нельзя кипятить и даже просто обдавать щетку кипятком;
- после каждого использования следует мыть ее с мылом (детским, дегтярным, хозяйственным).
Нельзя помещать щетку в футляр, следует хранить ее в закрытом шкафчике, в стакане, отдельно от щеток взрослых членов семьи.
Зубные пасты для годовалых детей и грудничков

Чтобы начать чистить детские зубы с применением пасты, необязательно ждать, когда ребенку исполнится год или три. Большинство паст показаны детям старше 2 лет, однако, существует ряд производителей, в линейке товаров которых присутствуют хорошие зубные пасты без фтора, подходящие для детей младше одного года. Они абсолютно безвредны, и их можно проглатывать. Такие средства можно найти среди продукции марок:
- R.O.C.S.
- Elmex.
- Splat.
- Lacalut.
На каждой пасте указывается, с какого возраста она разрешена к применению – нужно чистить зубы ребенку только тем средством, которое ему не противопоказано и подходит для комплексного ухода за детскими зубами.
Начиная чистить зубки ребенку до одного года с применением пасты, необходимо следить за его реакцией. У некоторых малышей может начаться аллергия, поэтому при первых симптомах появления сыпи или непонятного покашливания, следует прекратить пользоваться пастой и показать малыша врачу.
Техника чистки зубов с пастой
Начинать чистить зубы с применением зубной пасты можно, когда у ребенка появиться первый резец, крайний срок – полтора годика. Не стоит ждать, когда у него разовьется кариес из-за отсутствия правильного ухода.
Процедура чистки с зубной пастой:
- на заранее увлажненную щетку наносится определенное количество пасты;
- щетку под прямым углом подносят к коронкам;
- очищать зубную поверхность надо выметающими движениями: от корней к верхушкам;
- внутреннюю дентальную поверхность очищают короткими движениями, щетка размещается под углом в 45 градусов;
- режущая и жевательная поверхности коронок обрабатываются в самом конце;
- после окончания процедуры следует прополоскать рот водой;
- примерная продолжительность каждой чистки – 2–3 минуты.
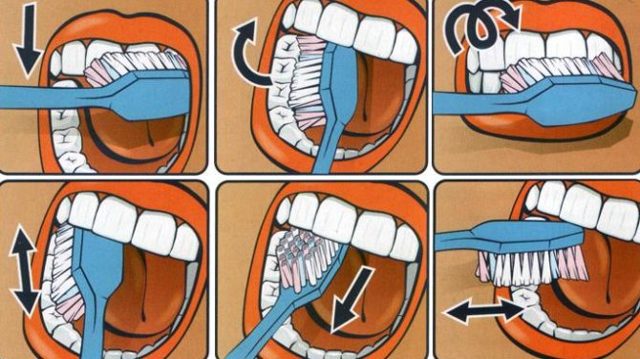
2–3 годика – это тот возраст, когда нужно начинать приучать ребенка чистить зубы самостоятельно.
Ополаскиватели для самых маленьких
Производители жидкостей для полоскания ротовой полости не рекомендуют применение таких средств детям младше шестилетнего возраста, так как велик риск, что малыш проглотит ополаскиватель.
Как приучить ребенка чистить зубы
Многие детки младше 1 года, а иногда и малыши постарше, не хотят чистить зубы, всячески выражая свое недовольство. В этом случае надо привлечь их внимание к гигиенической процедуре с помощью одного из таких методов:
- купить яркую щетку с любимым мультяшным героем и зубную пасту с приятным фруктовым вкусом;
- предложить малышу почистить зубы его игрушкам;
- чистить зубы вместе с ребенком и соревноваться с ним в качестве и скорости чистки.
Каждый родитель самостоятельно решает, с какого возраста начинать чистить зубы ребенку и использовать ли пасту, но промедление может отрицательно сказаться на здоровье крохи. Родители должны не только чистить зубы своим детям, но и научить их самостоятельному корректному уходу за ротовой полостью.
Более подробно о детских зубах, уходе за ними и приучению ребенка к чистке рассказывает доктор Комаровский в видео:
Когда начинать чистить зубы ребёнку и как правильно это делать: 9 главных вопросов и ответы врача-педиатра
Последнее обновление статьи: 29.03.2018 г.
С какого возраста нужно начинать чистить зубы ребёнку?
Время, когда надо начинать чистить зубки малышу, зависит от появления первого зуба. Ведь загнившие или потерянные зубы мешают хорошему питанию и развитию речи.
Чистить зубы ребёнка необходимо с момента появления первого зуба. Процедура проводится дважды в день. Если вы начнете рано, малыш быстрее привыкнет к процессу чистки.
Можно использовать зубные щётки. Они должны быть очень мягкими и иметь не более трёх рядов щетинок.

Первый зуб младенца, скорее всего, будет нижним передним. В большинстве случаев он появляется, когда малышу около шести месяцев. Однако время прорезывания первого зуба может сильно варьироваться. Некоторые новорождённые уже имеют один зуб! У других детей зубы появляются только в год.
У ребёнка в конечном итоге будет 20 молочных зубов. Всё это должно произойти к тому времени, когда малышу исполнится 2,5 — 3 года.
Лучше всего продолжать чистить ребёнку зубы, пока он не достигнет возраста, как минимум, семи лет. К этому возрасту ребёнок должен уметь делать это самостоятельно.
Ещё до того, как у малыша покажется первый зуб, неплохо было бы привыкнуть вытирать дёсны с помощью марли или мягкой влажной салфетки во время купания. Вам не нужно использовать никакую зубную пасту. Просто оберните указательный палец тканью или марлей и аккуратно протрите дёсны младенца.
Бактерии во рту обычно не могут навредить дёснам до появления зубов. Но иногда бывает трудно определить, когда зубы начинают прорезываться, поэтому желательно начать уход за ротовой полостью младенца пораньше.
Приобщение ребёнка к уходу за ртом должно впоследствии облегчить переход на чистку зубов.
В настоящее время разнообразие зубных паст, различных марок и ароматов, специально предназначенных для детей, значительно возросло. Наличие множества вариантов может сделать выбор наилучшей зубной пасты для стоматологического здоровья вашего реёенка более сложным процессом, чем ожидалось.
Выбор правильной зубной пасты является значимым фактором в становлении хороших привычек гигиены полости рта и в поддержании здоровой улыбки ребёнка.
При выборе наилучшей зубной пасты для ребёнка и его зубов учитывайте несколько параметров.
Безопасность
Выберите зубную пасту с отметкой одобрения СтАР (Стоматологическая ассоциация России). Важно подобрать зубную пасту, утверждённую как безвредный и действенный продукт для поддержания оптимального состояния зубов.
Чтобы убедиться в том, что вы покупаете продукт, рекомендованный СтАР, ищите их печать одобрения, которая должна быть расположена на коробке и тюбике с зубной пастой. Печать СтАР гарантирует, что зубная паста была объективно опробована и одобрена Советом безопасности СтАР по научным вопросам.
Самый надёжный информатор для рекомендаций стоматологического продукта – стоматолог вашего ребёнка. Как специалист детский стоматолог может направить родителей в выборе наилучшей зубной пасты для малыша.
Мягкость
Абразивные зубные пасты — не лучший вариант. Выбор зубной пасты, соответствующей возрасту ребёнка, весьма важен. Некоторые зубные пасты имеют в составе жёсткие ингредиенты, размывающие и изнашивающие защитное наружное покрытие зубов — эмаль.
Абразивы являются ключевыми в полировке и удалении зубного налёта, но большое количество фосфатов и глинозёма, обнаруженное в отдельных зубных пастах, может быть слишком высоким для молодой эмали. Фактически это приведет к тому, что молочные зубы станут слишком чувствительными.
Когда нужно начинать чистить зубы ребёнку зубной пастой, содержащей фтор? Согласно СтАР, дети практически всех возрастов должны применять зубную пасту, содержащую фтор, который защищает зубы от появления кариеса и бляшек (противокариозные зубные пасты).
Употребление очень большого количества фтора вредно, особенно маленьким детям, поэтому необходимо контролировать количество используемой фторированной зубной пасты.
Рекомендованное количество для детей до 3 лет — это размер рисового зёрнышка, для детей постарше рекомендуется размер горошины.
Дети до двух лет обычно не могут выплюнуть зубную пасту, поэтому для этого возраста необходимо подбирать зубные пасты без содержания фтора («PRESIDENT Baby», «Weleda», «Splat Juicy Set», «SPLAT Junior от 0 до 4 лет», «ROCS – PRO Baby», «ROCS baby – душистая ромашка»).
Приятный вкус
Принимайте во внимание вкус. Хотя аромат не может считаться технически значимым для здоровья зубов, выбор зубной пасты, которая приятна для ребёнка, помогает ему больше радоваться чистке зубов.
Некоторым детям не нравится вкус мятных зубных паст, потому что они вызывают покалывание в полости рта. Дети, как правило, более охотно чистят зубы, когда предлагаются «забавные» ароматы зубной пасты, такие как клубника или жевательная резинка.
Фактически, разрешая выбирать свои собственные ароматы пасты, дети даже могут просить чаще чистить зубы.
У ребёнка пятна на зубах, которые вы хотите удалить, но ещё слишком рано начинать лечение по отбеливанию зубов?
Отбеливающие зубные пасты могут принести пользу, но сначала проверьте рекомендуемый возраст для использования, написанный на упаковке. Обычно это 2 года, но всё зависит от конкретного продукта.
Отбеливающие зубные пасты могут дать положительный эффект при удалении поверхностных пятен, но более глубокие пятна от лекарств, травм или продуктов, которые глубоко окрасили зубы, не сдвинутся с места. Поговорите со стоматологом о причинах пятен на его зубах.

Посмотрите инструкцию по применению на упаковке зубной пасты, сколько продукта следует использовать в зависимости от возраста.
После того, как у ребёнка появились все постоянные зубы, можно начать использование мягкой формы отбеливания. Например, отбеливающие полоски.
Как правильно чистить зубы ребёнку?
Поскольку маленькие дети не знают, как правильно почистить зубы, родители должны их научить.
Этого будет легко достичь, выполняя следующие важные шаги:
- шаг 1: чтобы правильно чистить детские зубы, родитель или ребёнок должны направить мягкую щетинную зубную щётку под углом 45° к дёснам верхних и нижних зубов;
- шаг 2: зубную щётку следует осторожно перемещать взад-вперёд короткими штрихами вдоль зубов и дёсен. Подобным же образом следует продолжать вдоль внутренней и внешней поверхности каждого зуба;
- шаг 3: наконечник щётки следует поместить в вертикальное положение для достижения места за передними зубами сверху и снизу;
- шаг 4: для удаления бактерий на поверхности языка, необходимо почистить и его.
Как чистить зубы ребёнку в 1 год?
Необходимо привыкнуть чистить зубы ребёнка дважды в день. Сделайте это один раз утром, в то время, которое соответствует вашим обычным правилам. Вторая чистка должна быть перед сном, после кормления.
Чистите небольшими круговыми движениями, концентрируясь на области, где встречаются зубы и дёсны.
Помните, что во время прорезывания зубов дёсны ребёнка очень ранимы, поэтому будьте очень осторожны.
Когда вы закончите, убедитесь, что ребёнок выплевывает излишнюю зубную пасту, но не полощите рот водой. Когда немного зубной пасты остается на зубах, она работает лучше.

Если ребёнку около двух или трёх лет, пришло время начать учить его чистить зубы и ухаживать за ними самостоятельно. Хотя обучение элементарным методам и привычкам в области гигиены рта начинается с самого раннего детства, это процесс, который занимает несколько лет.
Дошкольники ещё не обладают отточенными моторными навыками, чтобы ловко манипулировать зубной щёткой. Поэтому важно продолжать обучение и контроль чистки зубов ребёнка, пока он не достигнет возраста 6 — 8 лет.
Ваш ребёнок, вероятно, захочет попробовать себя в этом деле. Обязательно проследите за тщательностью чистки.
Чтобы стимулировать интерес малыша к чистке зубов, используйте забавную щётку с любимым персонажем и ярким цветом. И пусть ребёнок смотрит, как мама и папа постоянно ухаживают за своими собственными зубами. Так он узнает, что эта привычка должна сопровождать его всю жизнь.
К сожалению, не каждый ребёнок любит чистить зубы. Когда у малыша режутся зубки, а дёсны очень чувствительны и болят, ребёнок может оказать сопротивление.
Вот что следует попробовать, если чистка зубов сопровождается борьбой между родителями и малышом:
- действуйте мягко. Дёсны рёбенка чувствительны, даже когда зубы не прорезываются. Поэтому, если малышу действительно не нравится щётка, попробуйте мягкую губочку и нежное прикосновение;
- пойте песню. Для некоторых детей небольшое отвлечение – это всё, что нужно, чтобы сделать чистку зубов комфортной. Пойте любимую мелодию в процессе чистки детских зубов. Малыш придёт в отличное настроение и может наградить улыбкой;
- покажите ему, как это делается. Наблюдение, как мама или папа чистят зубы и наслаждаются процессом, поможет превратить процедуру чистки зубов в игру: «Мама идёт первой … теперь твоя очередь!»;
- пусть он играет. Ребёнку, вероятнее всего, будет любопытно узнать о зубной щётке. Поощряйте его интерес, позволяя держать щётку и исследовать её в своем собственном темпе. Возможно, он даже может сам положит щётку в рот и будет пытаться ею орудовать.
Когда следует показать ребёнка стоматологу?
Рекомендуются отвезти ребёнка к дантисту в течение шести месяцев после появления первого зуба или после первого дня рождения. Между тем педиатр должен осматривать зубы ребёнка (если таковые имеются) при каждом посещении поликлиники.
Как ещё можно защитить зубы ребёнка?
Основной причиной распада зубов является сахар. Всякий раз, когда у вашего малыша во рту что-то сладкое, сахар начинает разрушать минеральную поверхность зубов.
Зубы ребёнка могут восстановиться после сладкой еды, но это может занять несколько часов. Если он часто ест сладости в течение дня, его зубы не успевают восстановиться.
Предлагайте ребёнку сладкую еду и питьё только во время еды, чтобы между сладостями был перерыв в несколько часов. Сладкое включает в себя сухофрукты, фруктовые коктейли и соки.
-

- Когда вы даёте ребёнку перекусить между приёмами пищи, выберите такие вкусные блюда, как сыр или овощи.
- Чтобы действительно дать ребёнку наибольшие шансы на здоровые зубы, делайте следующее:
- В качестве напитков предлагайте грудному ребёнку только материнское молоко, молочные смеси или охлажденную кипячёную воду.
- Избегайте фруктовых соков, ароматизированного молока и газированных напитков. Они обычно содержат много сахара и вызывают кариес.
- Примерно в полгода приучите грудничка пить из стакана. Когда ему исполнится год, попытайтесь отучить от использования бутылочки. По ночам в качестве питья давайте только молоко или воду.
- Обеспечьте ребёнку здоровое сбалансированное питание. Поощряйте его наслаждаться вкусными продуктами, такими, как овощи и каши. Не добавляйте сахар в пищу.
- Если вы используете приготовленные детские продукты, удостоверьтесь, что они не содержат сахара или подсластителей. Помните, что другие сахара, такие, как фруктоза и глюкоза, столь же вредны для зубов ребёнка, как и простой сахар.
- Если маленькому ребёнку нужно принимать лекарства, выберите варианты без содержания сахара.
Когда вы учите своих детей чистить зубы, сотрудники стоматологического кабинета могут в этом помочь. Выработка правильной привычки гигиены полости рта поможет детям на долгие годы сохранить здоровые зубы.
Профессиональная чистка зубов детям: с какого возраста делать и зачем?
Профессиональную чистку зубов детям можно и нужно делать. С какого возраста нужно посещать стоматолога с целью чистки первых зубов? Профессиональную гигиену нужно проводить после формирования молочного прикуса, то есть с 2,5 лет.
Проведение гигиены полости рта является профилактикой множества болезней организма. Ухаживать за зубками у детей необходимо с появлением первых молочных резцов.
Но даже при проведении регулярной чистки зубов с использованием подобранных средств возникает необходимость в проведении профессиональной гигиены у врача.
Зачем необходимо проводить чистку у детского стоматолога?
Маленький ребёнок не может проводить эффективное очищение зубов от налёта и микроорганизмов. При участии родителей в гигиенических процедурах качество чистки повышается, но так как применение зубной нитки для деток — сложная задача, многие не проводят чистку межзубных промежутков. В этом случае между зубами скапливаются остатки пищи и налёт, присоединяются микробы.
При низком уровне гигиены могут возникать различные заболевания в полости рта:
- папиллит,
- гингивит,
- кариес,
- пульпит,
- периодонтит,
- стоматит.
Часто наблюдаются заболевания ЛОР-органов, пищеварительной и иммунной систем. Наличие микроорганизмов во рту является источником инфекции и негативно сказывается на состоянии всего организма ребёнка.
Особенности профессиональной гигиены рта у детей
Профессиональная чистка зубов у детей имеет свои особенности. В связи с ростом и развитием тканей детям до 14 лет нежелательно проводить чистку с помощью ультразвука (скелера).
Это грозит повреждением зоны роста зуба или нарушением структуры слабо минерализованной эмали.
При наличии необходимости использования ультразвука (массивные отложение зубного камня) процедуру необходимо проводить деликатно, соблюдая меры предосторожности.
Очищение и полирование зубов у деток можно проводить методом Air-flow, но только после минерализации эмали, окончательное формирование которой происходит через год после прорезывания зуба. Метод является прекрасным для ликвидации твёрдого и мягкого налёта.

Показания и противопоказания к профессионально чистке зубов у детей
Врач-стоматолог проводит профессиональную гигиену молочных зубов при наличии мягкого или твёрдого зубного налёта, отложениях зубного камня, воспалительных заболеваниях дёсен, а также в качестве профилактики стоматологических заболеваний.
Противопоказания к профессиональной гигиене полости рта:
- стоматит (воспаление слизистой оболочки во рту);
- тонкая, хрупкая зубная эмаль;
- эрозия, гипоплазия эмали;
- аллергия на препараты, которые применяют во время чистки;
- острые инфекционные заболевания.
Как проводится чистка зубов у детского стоматолога?
На приёме у доктора, особенно в первый раз, важно рассказать ребёнку о необходимости ухода за зубками. При этом нужно морально настроить малыша, чтобы предупредить возникновения страха от стоматологических манипуляций.
Перед чисткой определяют уровень гигиены во рту. Для этого используют специальные красящие индикаторы, которыми покрывают зубы: чем насыщеннее цвет, тем хуже ухаживают за зубами.
Больно ли во время профессиональной чистки? Манипуляция является безболезненной, но при наличии воспалённых дёсен неприятной.
Процедуру чистки проводят с помощью абразивной пасты и щёточки. Для деток чаще используют пасты с фруктовыми вкусами, что делает процедуру более интересной. Вращающей на оборотах щёточкой, проводят очистку каждого зуба с двух сторон: вестибулярной и оральной.
- После манипуляций ребёнку проводят урок гигиены: показывают в зеркало, какими чистыми должны быть зубки, рассказывают, когда и как правильно чистить зубы дома, подбирают щётку и пасту.
-

- Рекомендации после чистки:
- Нежелательно принимать пищу в первые 2-3 часа после чистки.
- Следует исключить грубую пищу в первые сутки.
- 1-2 дня придерживаться “прозрачной диеты”, то есть не употреблять пигментированные, красящие продукты питания и напитки (свежевыжатые соки, свеклу, смородину, чёрный чай, приправы).
- Первые два дня не употреблять продукты, которые способствуют чувствительности зубов (цитрусовые, газированные напитки).
- Сменить зубную щётку и пасту (если врач рекомендовал).
- Проводить регулярную гигиену 2 раза в день.
- Проходить профилактический осмотр у стоматолога каждые 3-4 месяца.
Профессиональная гигиена полости рта у ребёнка является полезной, безболезненной и профилактической манипуляцией, которая поможет предотвратить болезни во рту и в организме, а также приучит малыша к уходу за зубами с самого маленького возраста.
Лиана Мохтари, стоматолог, специально для Mirmam.pro
Когда начинать чистить зубы ребенку
Из этой статьи Вы узнаете:
- когда начинать чистить зубы малышу до года,
- как правильно выбрать зубную пасту для ребенка (щетку),
- как чистить зубы ребенку в год, в 2 года…
Молочные зубы очень важны для ребенка, т.к. они обеспечивают и рост челюстей, и хорошее пережевывание пищи, участвуют в формировании правильного произношения (дикции). Поэтому родителям очень важно знать: когда нужно начинать чистить зубы малышу, как научить ребенка чистить зубы, какую пасту лучше и безопаснее всего использовать.
С какого возраста чистить зубы ребенку –
Когда начинать чистить зубы ребенку: начинать гигиенический уход за полостью рта малыша нужно еще до появления первых зубов, т.е. делать это необходимо с самого рождения. Кратность гигиены: по крайней мере 2 раза в день (после завтрака и после последнего дневного кормления).
Для очистки десен ребенка – 1) положите ребенка на колени (его голову кладите ближе к своей груди),
2) осторожно, но твердо, протрите чистым влажным марлевым тампоном по обе стороны верхних и нижних десен (для удобства кусочек бинта можно намотать себе на палец). Кроме того, существуют специальные тканевые напальчники для этих целей.
Марлевый тампон можно увлажнять обычной водой, но лучше для этого использовать специальные «пенки», которые предназначены для ухода и за деснами, и за зубами для малышей от 0 лет. Например, пенка для зубов и десен серии «SPLAT Junior» от 0 до 4 лет (рис.2).
Положительные свойства пенок для очистки десен – пенки «SPLAT Junior» содержат комплекс молочных ферментов (лактопероксидаза, лактоферрин, оксидаза глюкозы и лизоцим), которые повышают иммунитет слизистой и защищают ее в том числе от бактериальной и вирусной инфекции, например, стоматита. Экстракт лакричника, глицирризинат, креатин и аргинин – обладают противовоспалительным действием и тем самым уменьшают негативные симптомы прорезывания.
Первый вариант пенки помимо вышеперечисленного содержит кальций в форме Кальциса (такую пенку оптимально использовать до года), а второй вариант – низкую дозировку фторидов (100 ppm аминофторида и фторида натрия). Вторую пенку оптимально использовать с 1-го года. Стоимость пенок – от 160 рублей.
Как правильно чистить зубы детям –
Как правило, процесс прорезывания молочных зубов начинается в период 6-10 месяцев и заканчивается в период 24-31 месяцев. У одних детей этот процесс бывает тревожным и болезненным, у других – протекает практически без дискомфорта и раздражительности. Проверьте сроки появления зубов у вашего малыша на схеме, перейдя по ссылке выше.
Как чистить первые зубы ребенку – вначале, появившиеся зубки можно чистить также, как и беззубые десны – при помощи марлевого тампона и зубной пенки. Также существуют специальные силиконовые напальчники с силиконовой щетиной (рис.3-4), но их трудно найти в аптеках; легче всего приобрести их в китайских интернет-магазинах.
По мере привыкания ребенка к этой процедуре можно начать использовать зубную щетку. Четких сроков перехода с использования марлевого тампона на зубную щетку – не существует. Одни детские стоматологи рекомендуют подождать до тех пор, пока в ряду не появится 4 зуба, другие – рекомендуют ждать до наступления 2-х летнего возраста.
Зубная щетка для младенцев в виде силиконового напальчника: фото
Как правильно чистить зубы ребенку щеткой –
Как чистить зубы годовалому ребенку: чистите зубы дважды в день: утром (после завтрака) и перед сном. Чистка зубов должна длиться 2 минуты. Во время чистки особое внимание уделяйте большим жевательным зубам (их жевательная поверхность содержит бороздки, в которых в первую очередь и образовывается кариес у детей).
Как приучить ребенка чистить зубы – чтобы приучить ребенка к гигиене и сделать так, чтобы он не боялся этой процедуры – преподнесите это в виде игры. Т.е. поиграйте с вашим ребенком в чистку зубов: позвольте ему почистить зубы вашей щеткой Вам, а Вы (в свою очередь) почистите зубки своему ребенку.
Имейте в виду, что одной зубной щетки и пасты для хорошей гигиены полости рта недостаточно.
Это, кстати, касается и взрослых! Как только у ребенка формируются зубные промежутки, куда не пролазят щетинки щетки – необходимо хотя бы 1 раз в день стараться прочистить их зубной нитью.
Помните, что кариес образуется прежде всего в межзубных промежутках и фиссурах жевательных зубов, т.к. там хорошо задерживаются пищевые остатки (24stoma.ru).
Когда дети должны начать самостоятельно чистить зубы щеткой и нитью? примерно в 3-4 года нужно начать приучать ребенка чистить зубы самостоятельно.
Однако, у большинству детей не хватает координации, поэтому до 5-6 лет вам придется помогать ребенку и контролировать этот процесс.
Что касается зубной нити, то более-менее научить ребенка чистить ниткой зубы самостоятельно – можно в 10-12 лет.
Детские зубные щетки: как выбрать
Как выбрать зубную щетку ребенку: зубные щетки для детей выпускают только с мягкой щетиной. Головка такой зубной щетки намного меньше, чем у щетки для взрослых. Многие производители делают головки щеток прорезиненными, чтобы исключить возможность травмы нежной слизистой оболочки ребенка.
При покупке обратите внимание на упаковку – все зубные щетки для детей маркируются информацией о рекомендованном возрасте ребенка для такой щетки. Также стоит выбирать щетки, имеющие привлекательный дизайн, т.к. в этом случае щетка будет интересна малышу, и он будет меньше ее бояться.
Качественные модели зубных щеток для детей разного возраста (маркировка возраста на упаковке щеток) –
Меняйте щетку каждые 3 месяца, но возможно и раньше, если щетина зубной щетки «распушится» раньше этого срока (изношенная щетина очень плохо удаляет микробный налет). Если у вас два ребенка, то у каждого из них должна быть своя зубная щетка. Ни в коем случае нельзя чистить зубы ребенку чужой зубной щеткой (в том числе и своей).
Электрические детские зубные щетки – примерно с 3-х летнего возраста можно внести разнообразие в гигиену полости рта ребенка – при помощи электрической детской зубной щетки.
Такая щетка будет интересна ребенку и позволит сделать рутинный процесс чистки зубов намного более интересным.
Причем, чтобы ребенок не боялся – можно все делать опять в форме игры: Вы чистите зубки ребенку, а ребенок чистит зубы вам.
Только имейте в виду, что у каждого должна быть своя насадка, т.к.
Вы не должны заразить полость рта ребенка микрофлорой своей полости рта (по этой же причине нельзя есть с одной ложки, пробовать еду ребенка его ложкой).
Покупая электрическую щетку, обратите внимание на маркировку возраста: есть разные модели щеток, которые рекомендуют использовать с 3-х лет, с 5-ти лет, а также с 10-12 лет.
- Реклама
Как правильно выбрать зубную пасту ребенку –
Большинство родителей малышей не подозревают, что 99% отзывов о зубных пастах в интернете – это скрытая реклама или антиреклама. Причем, больше всего ее на женских форумах и блогах. Главная целевая аудитория таких комментаторов – женщины, т.к. в большинстве случаев именно они выбирают и покупают средства для гигиены и для детей, и для всей семьи.
Основная ложь и манипулирование в таких комментариях касается так называемого «вреда фторсодержащих зубных паст», и необходимости использовать у детей исключительно пасты с кальцием. Выгодно это нескольким российским производителям, специализирующимся на выпуске кальцийсодержащих зубных паст.
Стратегия выбора паст с фтором или кальцием у детей –
Во-первых – фтор уж совсем никак не является ядом и даже очень полезен для зубов (в том числе детских). И Российская стоматологическая ассоциация и Европейское общество стоматологов заявляет об исключительной пользе фторсодержащих зубных паст. И это подтверждают тысячи клинических исследований, проведенных по всему миру.
Далее мы рассмотрим: какую же пасту выбрать, исходя из возраста, состояния полости рта и др.условий, а также специальные пасты, которые облегчают симптомы прорезывания зубов и помогают для профилактики стоматита у ребенка.
- Дети в возрасте до 1-го года – строгие ограничения использования зубных паст со фтором есть только у детей в возрасте до 1 года. Т.е. в этом возрасте действительно оптимально использовать зубные пасты с кальцием (глицерофосфатом кальция или гидроксиапатитом). Это связано в большей степени с тем, что эмаль прорезающихся зубов очень слабая, т.к. содержит очень мало минералов (кальция), и поэтому она особенно уязвима перед кариесом.В меньшей мере это следствие того, что дети иногда проглатывают вкусную зубную пасту. Опасность при проглатывании представляют только лаурилсульфат натрия и консерванты (точнее – парабены), в меньшей степени – красители. Фтор при проглатывании может представлять опасность исключительно, если вы живете в регионе с повышенным содержанием фтора в питьевой воде. В этом случае ребенок получит еще больше фтора, и его суммарный избыток в организме (в период закладки и прорезывания зубов) может привести к флюорозу зубов.Однако, если вы используете дома фильтры для очистки воды, то нужно иметь в виду, что угольные и осмотические фильтры удаляют из воды примерно 80-84% фтора. А это значит, что в воде под краном может быть фтора много, а в воде из фильтра – мало. А если фтора мало, то резко повышается риск развития кариеса…Несколько отличных паст для детей: фото О лучших зубных пастах (с учетом их состава, цены, возраста ребенка) – читайте в нашем обзоре: → «Рейтинг лучших паст с фтором и кальцием для детей разного возраста»
- Дети в возрасте от 1 до 6 лет – многочисленные клинические исследования показали полную безопасность применения фторсодержащих зубных паст с концентрацией фтора до 500 ppm включительно у детей 1-6 лет. Все нормальные зубные пасты имеют на упаковке информацию о концентрации фторидов.В таком возрасте оптимально использовать зубные пасты с кальцием, но только, если у вашего ребенка полностью здоровые зубы, или есть лишь единичный кариес. Но, если кариозных зубов три и более, то ребенку нужна обязательно фторсодержащая зубная паста.
- Дети старше 6-ти лет – у детей старше шестилетнего возраста оптимальна концентрация фторидов в 1000 ppm. У детей старше 12 лет оптимально использовать такие же зубные пасты, как и у взрослых, т.е. с концентрацией фтора около 1400 ppm.Но если Вы хотите получить у ребенка супер крепкие и здоровые зубки, то мы рекомендуем: 1) либо чередовать зубные пасты – утром чистить пастой с глицерофосфатом кальция или гидроксиапатитом, а вечером – пастой с фтором в виде аминофторида или фторида натрия. 2) либо использовать регулярно пасту с кальцием, но после чистки зубов обязательно использовать жидкость для полоскания рта с фтором (такие ополаскиватели можно применять у детей с 6-ти лет).
Зубные пасты для облегчения симптомов прорезывания зубов –
Есть несколько зубных паст, которые содержат противовоспалительные компоненты, способные облегчить для ребенка процесс прорезывания зубов.
Вначале статьи мы уже рассказали о зубных пенках «SPLAT Junior» для детей от 0 до 4 лет, содержащих экстракт лакричника, глицирризинат, креатин и аргинин.
Кроме того, этот производитель выпускает для детей не только пенки с подобным составом, но и зубные пасты.
- Зубной гель с календулой «Weleda» (от 0 до 3 лет) – → инструкция по применению→ производитель: компания «Weleda» (Германия) → содержит: альгинат, экстракт календулы, масло мяты, эскулин и масло фенхеля.→ стоимость: 50 мл – от 230 до 300 рублей.
- Паста «ROCS Baby – душистая ромашка» (от 0 до 3 лет) – → инструкция по применению → производитель: Россия (Подмосковье) → содержит: альгинат, экстракт ромашки→ стоимость: 45 гр – от 180 рублей.
Зубные пасты, если у вашего ребенка частый стоматит –
В раннем детском возрасте у детей бывают достаточно частые вспышки разных форм стоматита на слизистой оболочке полости рта. Можно, конечно, регулярно лечить афтозую и герпетическую формы стоматита. Но значительно эффективнее – использовать для профилактики стоматита специальные зубные пасты, повышающие защитные свойства (местный иммунитет) слизистой оболочки полости рта.
Таким свойством обладает комплекс 4х ферментов: лактопероксидаза, лактоферрин, оксидаза глюкозы и лизоцим. Эти ферменты входят в состав –
- пенок для зубов и десен «SPLAT Junior» (рис.15),
- зубных паст «SPLAT Junior» (рис.16),
- зубной пасты «SPLAT Juicy Set» (рис.17).
Может ли мой ребенок использовать жидкость для полоскания рта?
Как правило, жидкости для полоскания рта не рекомендуется детям до 6-ти лет. Именно в этом возрасте у детей появляется навык не глотать жидкости при необходимости и сплевывать их. Важно отметить, что жидкости для полоскания рта не заменяют традиционной чистки зубов. Они ни в коем случае не помогают чистить зубы, но позволяют укреплять эмаль зубов за счет содержания фтора.
Последствия плохой гигиены полости рта у детей –
Многие родители весьма либо вообще легкомысленно относятся к гигиене полости рта у детей, либо считают текущую гигиены их ребенка, достаточной и хорошей, что в большинстве случаев является самообманом. Недостаточная гигиена прежде всего вызывает накопление мягкого микробного зубного налета и зубного камня, что в свою очередь приводит к –
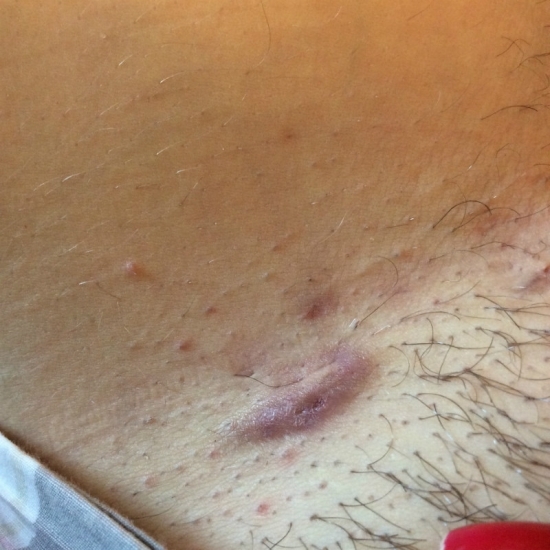
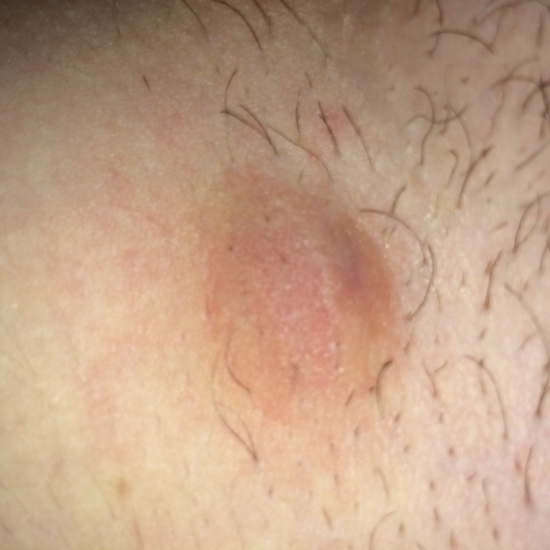
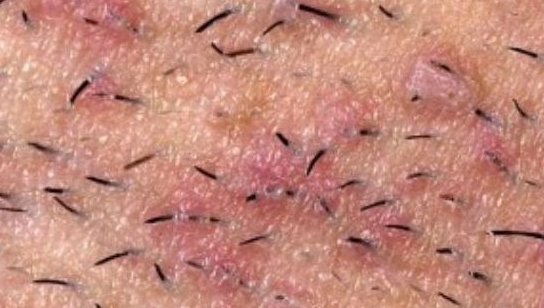
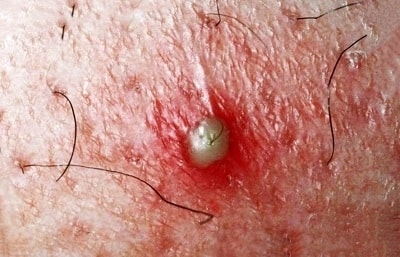
- появлению у ребенка гингивита, т.е. воспаления десен (рис.18-19),
- предрасположенность к развитию стоматита,
- разрушению зубов кариесом (рис.20-21),
- воспалению нервов в зубе (пульпит) и выраженным болям,
- далее – к появлению у ребенка свищей и гнойных шишек на десне (рис.22-23), что потребует уже обязательного удаления причинных молочных зубов.
Надеемся, что наша статья: С какого возраста нужно чистить зубы ребенку – оказалась Вам полезной! стоматолог Каменских К.В., стаж 19 лет.
Последняя редакция статьи: 03.08.2018
Правила