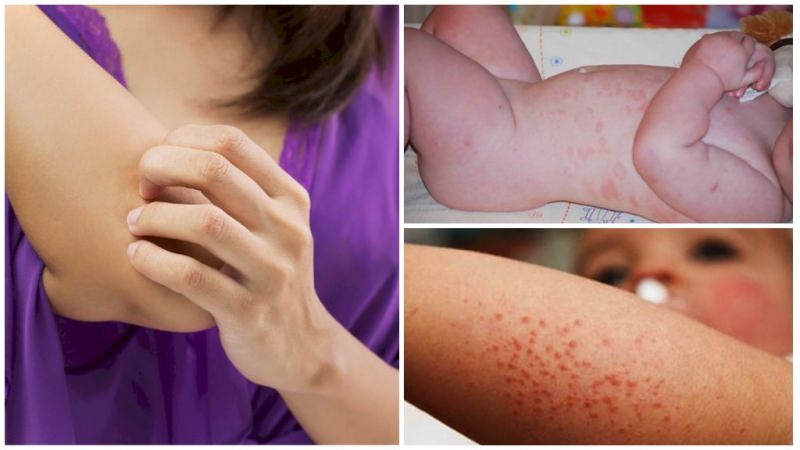
Ангиопатия сетчатки глаза — что это такое, причины, симптомы, лечение
Ангиопатия сетчатки глаза – что это, симптомы, лечение
Сегодня мы обсудим часто встречающийся в медицинской практике сопутствующий симптом — ангиопатию сетчатки, разберем, что это значит для здоровья человека, какие признаки и симптомы могут подсказать о проблеме, поговорим на alter-zdrav.ru о причинах, вида и стадиях, диагностике и лечении этой глазной патологии.
Ангиопатия сетчатки — что это такое, что значит, фото
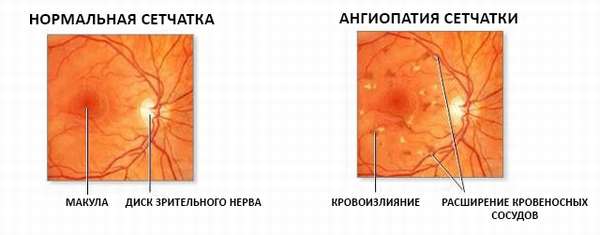
Ангиопатией сетчатки глаза называют патологию, возникающую как следствие прочих заболеваний различного характера и проявляющуюся функциональным изменением кровеносных сосудов, приводящем при отсутствии лечения к значительному ухудшению зрения или слепоте.
Самостоятельно эта патология не может возникнуть, поэтому в научных медицинских кругах ее называют не заболеванием, а симптомом.
Механизм действия болезни заключается в постепенном истончении стенок кровеносных сосудов, которые пронизывают дно глаза. С течением времени пораженные ткани охватывает некроз. Питание тканей глазных оболочек ухудшается и наступает кислородное голодание.
Омертвевшие клетки или отслоенный участок сетчатки невозможно вернуть в исходное здоровое состояние. Но при правильном лечении и профилактике, возможно, остановить процесс, не допуская его распространения. Во время осмотра офтальмолог видит, что сосуды заужены или расширены, извиты или завернуты в петли. Это зависит от первопричины ангиопатии глаза.
Причины ангиопатии сосудов сетчатки
Современный ритм жизни неуклонно ведет к развитию различных заболеваний сердечно-сосудистой системы. В основном именно они являются предшественниками ангиопатии сосудов глазного дна.
- Наличие или склонность к тромбозу.
- Пониженное или повышенное артериальное, или внутричерепное давление.
- Васкулит (воспаление кровеносных сосудов).
- Сахарный диабет.
- Искривления осанки.
- Высокое содержание холестерина, ведущее к закупориванию атеросклеротическими бляшками просвета сосудов.
- Наследственные сердечные или сосудистые заболевания.
- Естественные изменения, наблюдающиеся у пожилых или молодых людей. У последних ангиопатия возникает благодаря перестройке гормонального фона и изменениям всех систем организма.
- Травмирование глаза, черепно-мозговые повреждения или внезапное сильное сдавливание области груди.
- Ожирение.
- Период беременности.
- Шейный остеохондроз.
Предрасполагающие факторы
Помимо причин, обусловленных различными травмами и болезнями, существует ряд факторов, увеличивающих шанс развития патологии.
К ним относятся работа на вредном производстве, радиация, сильная загрязненность окружающей среды, регулярная излишняя нагрузка на органы зрения, длительное применение некоторых лекарственных средств, оказывающих токсическое действие на сосуды, курение.
Данная категория населения должна регулярно проходить профилактические осмотры у офтальмолога с целью выявления ангиопатии на ранней стадии.
Виды
В зависимости от состояния, вызывающего ангиопатию выделяют семь основных видов патологии.
- Гипертоническая ангиопатия наблюдается у пациентов, страдающих повышением артериального давления. Часто болезнь развивается при не лечении гипертонии. Во время осмотра доктор видит заметное артериальное сужение и венозное расширение. Если под влиянием гипертонических кризов сосуды разрываются, то мы говорим уже о гипертонической ретинопатии.
- Гипотоническая соответственно при хроническом пониженном давлении. Кровеносные сосуды приобретают извитую форму. Наблюдается пульсация вен, головокружения, зависимость самочувствия от погоды.
- Диабетическая ретинопатия характерна для людей с имеющимся диагнозом «Сахарный диабет». Изменения сосудов происходят из-за их «отравления» метаболитами лишней глюкозы. Этот вид включает в себя два подвида – микроангиопатический (поражение капилляров) и макроангиопатический (крупных сосудов). У диабетиков шанс ослепнуть в 20 раз больше, чем у не имеющих данной эндокринной патологии.
- Травматический вид патологии это следствие различных повреждений.
- Юношеская ангиопатия (болезнь ИЛЗА) обнаруживается в возрасте до 30 лет и возникает благодаря перенесенным инфекциям. К примеру, токсоплазмоз, туберкулез, ревматизм и прочие. Способствуют развитию ангиопатии в детском и юношеском возрасте травмы глаз, искривление позвоночника, имеющиеся заболевания почек, сахарный диабет и гипертония.
- У недоношенных детей. Возможно поражение обоих глаз. Патология обусловлена травмой, полученной при рождении или неблагоприятными факторами во внутриутробном периоде.
- Ангиопатия у беременных в период вынашивания плода. В первом триместре заболевание обнаруживается крайне редко. Причиной часто служит гипертония, гестоз, обострение хронических заболеваний или приобретение новых. Если симптом проявляется в легком виде, терапии он не требует и самостоятельно проходит после успешного родоразрешения в течение 2-3 месяцев. Если ангиопатия быстро прогрессирует, то советуют даже прерывание беременности по медицинским показаниям, на поздних сроках, показано кесарево сечение для благополучного извлечения плода и сохранения зрения матери.
Симптомы ангиопатии
За помощью с ангиопатией сетчатки глаза в основном обращаются уже на поздних стадиях. Так как в начале заболевания человек либо вообще не ощущает проявлений болезни, либо списывает их на банальную усталость после рабочего дня.
- Сильные или слабые часто возникающие головные боли.
- Болезненность глаз.
- Дискомфорт в глазных яблоках, чувство давления на них, рези, покалывания, пульсация.
- Ухудшение зрения, проявляющееся в ослаблении бокового зрения, размытости, выпадения отдельных зон, предметы, расположенные на дальнем расстоянии становятся трудноразличимы.
- Появление ярких или белых пятен, кругов, вспышек и мушек.
- Носовые кровотечения.
- Ощущение разрастание глазного яблока.
- У некоторых пациентов отмечается гематурия и болезненность в нижних конечностях.
Клинические проявления наблюдаются как регулярно, так и периодически. Это зависит от степени запущенности болезни и индивидуальных особенностей.
Стадии развития симптома
На стадии развития разделяют патологию, вызванную гипертонической болезнью. При внешнем осмотре глазного яблока степени определить невозможно. Это может сделать только окулист при исследовании глазного дна.
- Кровеносные сосуды приобретают извилистость и заметные отличия друг от друга – одни становятся сужеными, а другие расширенными. Диаметр кровеносного сосуда по всей длине неодинаков.
- Глазное дно бледнеет, а поражение сосудов прогрессирует, значительно возрастает их извилистость.
- Диаметр сужается настолько, что напоминает проволоку из меди. Наблюдаются тромбы и кровоизлияния.
- Самое тяжелое состояние ангиопатии. На глазном дне заметны белые пятна. Глазной нерв отечен, сетчатка покрыта сеткой кровоизлияний.
Диагностика ангиопатии, код по МКБ 10
Для постановки данного диагноза необходимо:
- Сбор анамнеза.
- Визуальный и инструментальный осмотр глазного дна окулистом под микроскопом. Предварительно капают капли для стойкого расширения значка.
- Сканирование ультразвуком в сочетанием доплеровским или дуплексным исследованием сосудов, измерение скорости кровотока.
- Рентген с применением контрастного вещества для выявления проходимости сосудов.
- МРТ.
Код по МКБ 10 ангиопатии сетчатки — H35.
Для большей успешности лечения необходимо выявить основную причину возникновения описываемого симптома и параллельно лечить это заболевание.
Лечение ангиопатии сетчатки глаза у взрослых и детей
Лечение ангиопатии предусматривает индивидуальный подход к каждому пациенту. Терапия назначается с учетом личных особенностей и изначально направлена на устранение факторов, вызвавших данное осложнение. Именно поэтому в лечении больного принимает участие не только врач — офтальмолог, но и прочие необходимые специалисты.
Медикаментозная терапия
- Средства, улучшающие кровоток, увеличивающие микроциркуляцию, укрепляющие оболочки кровеносных сосудов и снижающие их проницаемость. Актовегин, Кавинтон, Пармидин, Вазонит, Пентоксифиллин, Пирацетам, Арбифлекс, Добезилат кальция.
- Витаминные комплексы с повышенным содержанием В, Е, Р, С.
- Препараты, понижающие риск образования тромбоза. Лоспирин, Дипиридамол, Тиклопидин, Ацетилсалициловая кислота.
- Лекарства в форме капель для глаз, назначенные с целью дополнения витаминов или улучшения микроциркуляции крови и укрепления сосудов. Тауфон, Антоциан форте, Эмоксипин.
- Обязательное лечение травм, повышения или понижения давления, остеохондроза, диабета, нормализация веса и прочих первоначальных причин.
- Курс медикаментозного лечения стандартно проводится не реже пары раз в год, но по индивидуальным показаниям возможен более частый прием лекарств.
- Физиотерапия.
- Иглоукалывание.
- Лазер.
- Магнитолечение.
Лечение ангиопатии народными средствами
Нетрадиционная терапия, народная медицина достаточно активна в лечении ангиопатии и благодаря этому применяется широко. Лекарственные травы применяют в виде настоев и отваров. Но перед использованием конкретного средства рекомендовано посоветоваться с лечащим врачом, чтобы не допустить ухудшения состояния.
Применяются настои чаи на основе трав:
Василек. Птичий горец. Березовые почки. Семя укропа и тмина. Бессмертник. Валериана. Мелисса.
Хвощ.
Ромашка. Боярышник.
Тысячелистник.
Смородина.
Рябина.
Зверобой.
Также очень важно при сахарном диабете, гипертонии — наиболее частых причинах возникновения офтальмологической патологии, соблюдение диеты с уменьшением углеводов, контроля над сахаром в крови, лишними килограммами.
Лечение ангиопатии сетчатки лазером
Применение лазера довольно широко распространено в лечении заболеваний глаз. Коагуляция лазером подразумевает два вида – панретинальную и фокальную.
- Панретинальная подразумевает нанесение на сетчатку (за исключением желтой области) особых точек в количестве до двух тысяч. Благодаря этому, сетчатка становится менее востребована к кислороду, и поврежденные болезнью сосуды не приводят к ее отслойке. Одновременно питание кислородом желтого пятна увеличивается, и зрение больного улучшается.
- Фокальная применяется при более сильном поражении органов зрения, когда наблюдается отек желтого пятна. Суть метода заключается в запаивании поврежденных сосудов.
Как лечить ангиопатию сетчатки инъекциями
Инъекции лекарственных препаратов в область глаза — это преимущественный метод, благодаря которому ангиопатия в некоторых формах подлежит излечению. Благодаря современным методикам эта процедура отличается минимальным травмированием и безболезненностью.
В толщу стекловидного тела вводят Дексаметазон, Ранибизумаб. Они устраняют отек и создают благоприятные условия для формирования новых кровеносных сосудов.
Ангиопатия сетчатки глаза может необратимо оставить человека без возможности видеть, при отсутствии лечения ведет к развитию катаракты, глаукомы, но при своевременном обращении за помощью к медицинским специалистам возможно устранение всех неприятных симптомов и полное восстановление зрения.
Ангиопатия сетчатки глаза: почему ставится такой диагноз? Самые эффективные капли для лечения

Ангиопатия – заболевание сосудистой системы глаза, и такая болезнь не считается самостоятельным недугом, а говорит о наличии других офтальмологических патологиях.
Чаще всего при ангиопатии поражается вся сосудистая система глаза, при этом иногда могут возникать дополнительные последствия ангиопатии в виде порезов сосудов и их спазмов.
Ангиопатия сетчатки глаза и ее симптомы
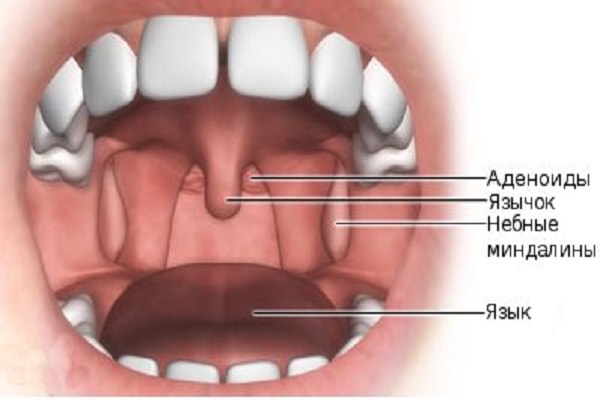
Глазное яблоко пронизывается сосудами, патологические изменения которых называют ангиопатией. В результате такого процесса нарушается тонус регуляции сосудов, и происходят их физиологические (органические) изменения.
Более того – само первичное заболевание еще невозможно диагностировать, а реакция сосудов уже происходит.
К основным симптомам болезни относятся:
- вспышки и внезапные проблески перед глазами;
- падение остроты зрения (иногда – до полной его утраты);
- помутнения зрения;
- стремительное развитие близорукости.
Это обратимое заболевание, но только на начальных стадиях и в случаях, когда удается точно установить первопричину.
Ангиопатия сетчатки глаза: лечение
Обычно ангиопатия сетчатки глаза или обоих глаз требует комплексного подхода при лечении: здесь не всегда важны рекомендации одного лишь офтальмолога, но и могут потребоваться советы кардиолога и невропатолога.
Обычно назначают три основных препарата: тауфрон, эмоксипин и айсотин.
Тауфрон
Тауфрон действует за счет активного вещества таурина, который способствует стабилизации клеточных мембран, стимулирует обменные и энергетические процессы в глазах, а также помогает быстрее заживлять уже имеющиеся повреждения и раны.
При применении такого средства нормализуется глазное давление, и в целом это лекарство эффективно при умеренных формах ангиопии.
Курс лечения назначается врачом, но в среднем длится 1-3 месяца при закапывании по 1-2 капли в каждый глаз трижды в день.
Такое средство противопоказано несовершеннолетним (до 18 лет), а также не рекомендуется использовать беременным женщинам. Если на компоненты лекарства у пациента начинается аллергия – средство отменяют.
Эмоксипин
Вместо тауфрона можно использовать эмоксипин, который способствует улучшению циркуляции крови в сосудах и укрепляет их.
Если при ангиопии у пациента наблюдается сильная светобоязнь – эмоксипин помогает снизить такие ощущения.
Обычно такое средство помогает при ангиопатии диабетического типа, но подходит и при других видах заболевания.
Закапывается по 1-2 капли в день, но курс лечения в зависимости от степени тяжести и особенностей протекания заболевания может длиться от нескольких дней до одного месяца. Иногда во время первых же процедур могут проявиться такие побочные эффекты:
- жжение в глазах;
- отек слизистой оболочки глаза и ее покраснение;
- зуд в глазах;
- скачки кровяного давления.
В таких случаях эмоксипин отменяется.
Айсотин
Альтернативой подобным лекарствам является более мягкий айсотин, но не все считают его традиционным, так как в свой основе айсотин содержит аюрведические травы.
Наряду с ангиопатией показаниями к применению айсотина являются ожоги глаз, утомление, конъюнктивит, глаукома.
В процессе лечения от ангиопии айсотин капают по две капли три раза вдень.
Народные методы лечения
Народные средства лечения ангиопии не могут быть основой всего курса: такое заболевание требует не только комплексного подхода, но и применения специально разработанных и прошедших клинические испытания лекарств.
Тем не менее, такие методы могут стать подспорьем при лечении и ускорить процесс выздоровления.
- На 20 граммов травы хвоща берется 30 граммов растения горец птичий и 50 граммов цветков боярышника. Эта смесь трав заливается 200 граммами кипятка и оставляется настаиваться в течение получаса. Затем отвар процеживается через марлю, чтобы устранить остатки трав.
Принимается средство за полчаса до приема пищи (трижды в день) по одной столовой ложке.
- Измельченный корень валерианы (15 граммов) смешивают с таким же количеством мелиссы, а затем добавляют 50 граммов тысячелистника к этой смеси. Такой сбор нужно залить стаканом воды и поставить на три часа в холодильник (но не в морозильную камеру). После этого средство нужно 15 минут нагревать на водяной бане, и остывшее средство разбавляется кипяченной водой так, чтобы в итоге получилось 250 граммов.
Такой стакан настоя необходимо выпить в течения дня, но не залпом, а порциями по несколько глотков.
Каждый день во время курса лечения, который можно продолжать на свое усмотрение, нужно готовить новое средство.
- Берется по половине столовой ложки ромашки и зверобоя и заливаются 500 граммами кипятка. Достаточно 20 минут, чтобы средство настоялось, после чего оно процеживается и готово к употреблению.
Одна часть средства пьется с утра натощак, вторая – после ужина.
Такими средствами не стоит злоупотреблять и не стоит продолжать курс лечения ими более одной-двух недель.
Профилактические меры
Но лучше исключить или свести к минимуму вероятность появления болезни, придерживаясь таких профилактических рекомендаций:
- необходимо регулярно проходить общий физический осмотр на наличие скрытых заболеваний: фактически агниопатию может вызвать любой недуг;
- лучше отказать от вредных привычек в виде табакокурения и употребления алкоголя;
- стоит приучить себя к регулярным физическим нагрузкам, и пусть если это будут не усиленные тренировки – то хотя бы легкие пробежки или зарядка.
Лучшая профилактическая мера – своевременное лечение.
Ангиопатия глазной сетчатки: болезнь, которую нельзя запускать
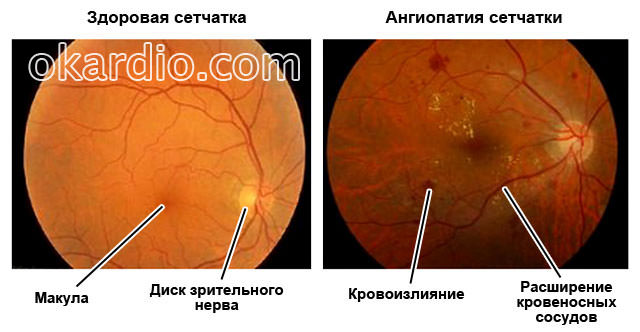
Содержание:
При ангиопатии происходит дестабилизация тонуса кровеносных сосудов, причиной чего выступает расстройство нервной регуляции. В просвете ухудшается приток (отток) крови. Ангиопатия сосудов сетчатки, как известно, проявляется патологическим изменением, являющимся продолжением многих заболеваний.
Не являясь самостоятельным заболеванием, она сигнализирует об иных патологических процессах, поражающих сосуды. Повреждение капилляров, сосудов глаза вызвано в основном спазмами, парезами сосудов.
Такому расстройству медики уделяют серьезное внимание, ибо в запущенном состоянии ангиопатия грозит потерей зрения.
Обратите внимание
Повреждением сосудов глазной клетчатки страдают взрослые, дети, но чаще оно проявляется после 30 лет. У ребенка ангиопатия сетчатки характеризуется довольно объективным признаком.
Она меняется с изменением положения ребенка (сидячее или стоячее), при физической нагрузке. У взрослых, естественно, на фоне стойкого повышение давления, также, атеросклероза довольно часто проявляется микроангиопатия головного мозга.
Бездействие приведет к патологическим, возможно, необратимым процессам.
Осложнения заболевания выражаются в атрофии зрительного нерва; сужением полей зрения, потерей зрения (частичной, полной). Существует классификация заболеваний, ставших причиной ангиопатии сетчатки. Соответственно ей определены несколько видов данного заболевания.
Виды ангиопатии глаза
Основные виды ангиопатии сетчатки глаза следующие:
- Юношеская.
- Гипертоническая.
- Травматическая.
- Гипотоническая.
- Диабетическая.
Болезнь Илза – проблема молодых мужчин
Первый вид считается наиболее неблагоприятным. Называется также болезнью Илза. Этиология юношеской ангиопатии не ясна. Характеризуется она воспалением сосудов сетчатки, как правило, венозных. Наблюдается кровоизлияние в сетчатке, стекловидном теле. Также внутри их образуется соединительная ткань. Порой возникают осложнения, например, отслоение сетчатки, глаукома, катаракта.
Гипертоническая ангиопатия: резко суженные артериолы второго порядка.
Гипертонический тип
Гипертоническая ангиопатия – следствие артериальной гипертензии. На глазном дне начинают возникать неравномерные сужения артерий. Наличие гипертонической болезни практически всегда приводит к нарушению структуры сетчатки. Это знаменуется ветвистостью вен, их расширением.
В глазном яблоке возникают точечные кровоизлияния. Может произойти помутнение глазного яблока. В запущенных случаях возможно полное изменение ткани сетчатки. При устранении гипертонии улучшается состояние глазного дна. Данное заболевание по гипертоническому типу встречается также у беременных.
Оно начинается, как правило, после шестого месяца развития плода.
Ангиопатия как последствие травмы
Травматическая ангиопатия возникает, как известно, из-за сдавления грудной клетки, при повреждениях позвоночника (шейного отдела), повышении внутричерепного давления, травме головного мозга. Возникновение при этом атрофии в зрительном нерве чревато ухудшением зрения. Своевременное лечение предупредит отслоение сетчатки, глаукому.
Гипотонический вид
Гипотоническая ангиопатия обычно проявляется, когда снижается тонус сосудов (мелких). Начинается переполнение сосудов кровью, может происходить также снижение кровотока. Результатом этого станет тромбообразование. Данный вид ангиопатии характеризуется ощутимой пульсацией, расширением артерий, ветвистостью.
Микро- и макро- расстройство при диабете
Очень распространена диабетическая ангиопатия. Ее появление связано с фактом несвоевременного лечения сахарного диабета. Причем отмечены два типа: микроангиопатия и макроангиопатия. Первый тип – это поражение капилляров, когда стенки их утончаются. Из-за этого в прилегающие ткани проникает кровь – происходит кровоизлияние. Также нарушается циркуляция крови.
Поражение крупных сосудов – это макроангиопатия. Если диабет не лечить, при этом будет зафиксирован высокий уровень крови, то возникнет угроза диабетической микроангиопатии. Изнутри сосудистой стенки произойдет накапливание жира, что приведет к ее уплотнению. Далее произойдет закупорка сосудов, вызывающая гипоксию тканей сетчатки. Нарушение данного типа вызывает ишемическое заболевание.
Страдают также периферические сосуды.
Причины возникновения ангиопатии. Симптомы
Причинами развития заболевания, по мнению медиков, выступают следующие факторы:
- Расстройство нервной регуляции, безусловно, отвечающей за тонус сосудов;
- Травмы головного мозга, позвоночника (именно шейных позвонков);
- Повышение внутричерепного давления;
- Вредные условия труда;
- Травмы глаз;
- Курение;
- Шейный остеохондроз;
- Особенности структуры сосудов (врожденные);
- Различные болезни крови;
- Пожилой возраст;
- Артериальная гипертензия;
- Системный васкулит (форма вазопатии);
- Интоксикация организма;
- Пресбиопия глаз.
Причины возникновения юношеской ангиопатии требуют дополнительных исследований. Это редкий вид данного заболевания. Основной же причиной повреждения сосудов, без сомнения, названа запущенная форма диабета, вызывающая нарушение гемостаза.
Но иногда подобное отклонение, к сожалению, наблюдается у новорожденного, хотя он не имеет вышеперечисленных заболеваний. Ангиопатию сетчатки обнаруживают еще в роддоме. Но волнения по этому поводу преждевременны. Заболевание может оказаться последствием тяжелых родов.
Чаще всего угрозы зрению новорожденного нет. Спустя некоторое время такая патология пройдет сама.
Сиптом Гвиста, при котором появляются желтые пятна на глазном яблоке – признак гипертонического типа поражения глаза.
Симптомы ангиопатии проявляются следующим образом:
- Ухудшается зрения (становится мутным изображение);
- “Молнии” в глазах.
- Полностью теряется зрение;
- Беспокоят носовые кровотечения;
- Боли в ногах;
- Наблюдается прогрессирующая близорукость;
- Проявляется дистрофия сетчатки;
- Кровь в моче;
- Случаются желудочно-кишечные кровотечения.
На глазном яблоке отчетливо видны желтые пятна, разветвление сосудов, извилистые мелкие сосуды, точечные кровоизлияния. Пациент зачастую при гипотонической ангиопатии чувствует пульсацию в глазном дне.
Диагностика. Назначение лечения
Для правильного, результативного лечения ангиопатии сетчатки глаза профессиональная диагностика очень важна. Заболевание диагностируется, естественно, только врачом-офтальмологом.
Для уточнения диагноза потребуются специальные исследования, например, ультразвуковое сканирование сосудов, дающее информацию относительно скорости кровообращения.
Благодаря доплеровскому (дуплексному) сканированию специалист видит состояние стенок сосудов.
Эффективно также рентгенологическое исследование. При процедуре вводится рентгенконтрастное вещество для определения проходимости сосудов. Иногда может применяться магнитно-резонансная томография. Это помогает наглядно изучить состояние мягких тканей.
Обнаружив ангиопатию, врач прописывает для улучшения кровообращения эффективные препараты: пентилин, вазонит, арбифлекс, солкосерил, трентал. Правда, при беременности ангиопатию лечить медикаментозно нежелательно.
Химическое воздействие на плод следует полностью исключить, чтобы сохранить здоровье. Поэтому врачи предусмотрительно не назначают препаратов, в частности улучшающих кровообращение.
Подбираются щадящие физиотерапевтические методы.
Для лечения диабетической ангиопатии к назначенным препаратам в обязательном порядке добавляют специальную диету. Из ежедневного рациона требуется исключить углеводные продукты. Медики рекомендуют также легкие (не напрягающие) физические нагрузки, что поспособствует необходимому потреблению мышцами сахара, улучшению состояния, нормальной работе сердечно-сосудистой системы. К
Важно
огда имеется повышенная хрупкость сосудов, целесообразно назначить добезилат кальция. Благодаря препарату улучшается микроциркуляцию крови, в необходимой степени уменьшается вязкость крови, довольно эффективно нормализуется проницаемость сосудов.
В лечении ангиопатии обоих глаз может предусматриваться использование физиотерапевтических методов. Различные процедуры (например, лазерное облучение, магнитотерапия, иглорефлексотерапия) улучшают общее состояние.
При гипертонической ангиопатии результативным является лечение, нацеленное на нормализацию давления, значительное понижение уровня холестерина. Назначается соответствующая диета. Офтальмолог обычно прописывает глазные капли, витамины (Антоциан Форте, Лютеин). При запущенном состоянии ангиопатии назначается гемодиализ. Процедура способствует очищению крови.
Вывести все публикации с меткой:
Перейти в раздел:
- Заболевания мозга и сосудов головы
Заболевание сетчатки глаза – ангиопатия
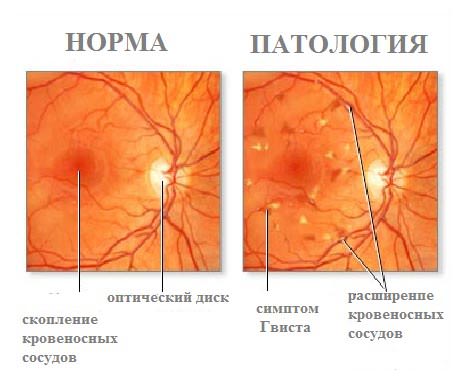
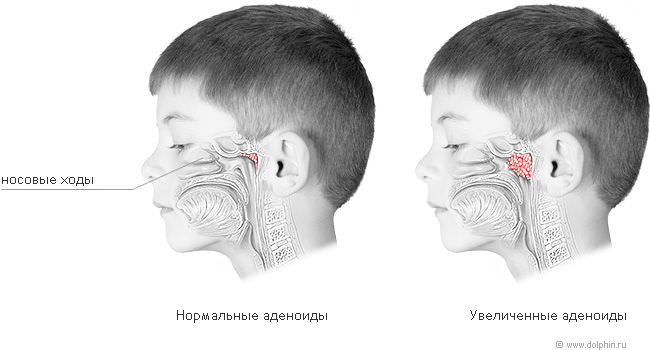
Ангиопатия сетчатки глаза представляет собой изменение кровеносных сосудов и капилляров, вызываемое расстройством нервной регуляции сосудистого тонуса, затруднением оттока и притока крови в просвете сосудов.
Данное патологическое состояние является результатом болезней, поражающих сосуды во всех отделах организма, а также сосуды сетчатки глаза, которые специалист-офтальмолог может увидеть при непосредственном осмотре глазного дна (офтальмоскопии).
Именно по этой причине термин «ангиопатия» используют при описании патологических изменений в сосудах глазного дна.
Заболевание может сопровождаться развитием сбоев в функционировании глаз, а также в их питании – это ведёт к появлению или дальнейшему прогрессированию дистрофии сетчатки, близорукости, вызывает такие симптомы, как затуманивание зрения или молнии в глазах.
Причины
Ангиопатия сетчатки глаза может развиваться под действием большого количества факторов, как внешней среды, так и при нарушении работы внутренних органов. Основными такими причинами можно назвать:
- травматические повреждения;
- шейный остеохондроз;
- курение;
- повышенный показатель внутричерепного давления;
- болезни крови;
- нарушение нервной регуляции тонуса стенки сосудов;
- сахарный диабет;
- работа на вредном производстве
- артериальная гипертензия;
- пожилой возраст;
- интоксикация организма;
- системные васкулиты которые имеют аутоиммунный характер;
- врождённые особенности строения стенок сосудов (например, телеангиэктазия).
Виды ангиопатии сетчатки
Ангиопатия сетчатки глаза – это сосудистая патология, в результате которой ухудшается кровообращение и питание тканей глазного яблока. Может быть вызвана различными причинами. Для назначения лечения необходимо выявить, что именно послужило причиной ее возникновения. Наиболее распространенные виды ангиопатии сетчатки:
- гипертоническая,
- диабетическая,
- ангиопатия недоношенных,
- юношеская,
- травматическая,
- при беременности.
Вас беспокоит халязион нижнего века? Вам стоит ознакомится с новостью и выбрать свой метод лечения данного заболевания.
Возникает бесконтрольное моргания глаза? Здесь о правильном лечении нервного тика.
Причиной гипертонической ангиопатии является артериальная гипертензия.
Для этого вида заболевания характерно неравномерное сужение артерий в области глазного дна, расширение вен, точечные кровоизлияния в различных частях глазного яблока, ветвистость глазного русла.
Если данный вид ангиопатии находится в запущенной стадии, то ткани сетчатки видоизменяются. При устранении данного заболевания глазное дно пациентов опять приобретает здоровый вид (при наличии до этого начальной стадии).
Совет
При отсутствии своевременной терапии сахарного диабета может возникнуть диабетическая ангиопатия глаз.
Выделяют два типа данного патологического состояния: микроангиопатию и микроангиопатию.
Ангиопатия сетчатки делится на четыри типа.
Первый тип представляет собой истончение капиллярных стенок, которое приводит к кровоизлиянию в ткани, находящиеся рядом, а также к нарушению показателей общей циркуляции крови.
При макроангиопатии поражаются сосуды глаз более крупного калибра. Развитие диабетической ангиопатии сопровождается утолщением базальных мембран, засорением стенок сосудов мукополисахаридами, в результате их просветы суживаются и в конечном итоге могут полностью закупорится.
Подобные патологические изменения значительно ухудшают показатели микроциркуляции крови, следствием чего является гипоксия тканей (недостаток кислорода). В крайне запущенных случаях отмечаются множественные кровоизлияния, которые приводят к значительному снижению зрительной функции.
При гипотонической ангиопатии отмечается пульсация вен, значительное расширение артерий. Характерна извитость сосудов.
Причиной возникновения травматической ангиопатии глаза является внезапное сдавливание грудной клетки, травмы шейного отдела позвоночника, а также головного мозга. Это можно связать с поражением сосудов непосредственно в шейном отделе позвоночника, повышением показателя внутричерепного давления и т.д.
Симптомы
Основными симптомами являются:
- помутнение или ухудшение зрения;
- носовые кровотечения;
- потеря зрения;
- дистрофия сетчатки;
- прогрессирование близорукости;
- молнии в глазах.
Диагностика
Для того, чтобы диагностировать ангиопатию, обычно достаточно обычного осмотра у офтальмолога, однако для выявления причины и тяжести заболевания и назначения соответствующего лечения необходима офтальмоскопия.
Эта процедура может быть прямой и проводиться с помощью линзы, специального инструмента и света, либо непрямой, дающей более четкую картину. Изменения, возникающие при ангиопатии – это извилистость сосудов, уменьшение их диаметра и четкообразность, кровоизлияния и скопления экссудата в тканях, беспорядочное разрастание дефективных капилляров.
Лечение
Диагностикой и лечением ангиопатии должен заниматься только квалифицированный специалист-офтальмолог. В данном случае врач назначает фармакологические препараты, способствующие улучшению микроциркуляции крови в сосудах глазного яблока: Трентал, Эмоксипин, Милдронат, Солкосерил и т.д.
В ходе терапии ангиопатии диабетической природы, кроме лекарственных средств, врач назначает пациенту специальную диету, исключающую из рациона все продукты с высоким содержанием углеводов. Пациентам с подобным диагнозом рекомендуются умеренные физические нагрузки, способствующие потреблению сахаров мышечной тканью и улучшающие функционирование сердечно сосудистой системы.
В терапии гипертонической ангиопатии ключевую роль играет нормализация показателя артериального давления, нормализация уровня холестерина. Терапия проводится обычно кардиологом или терапевтом.
Улучшить состояние пациентов с ангиопатией сетчатки можно с помощью специальных методов физиотерапии (иглорефлексотерапия, лазерное облучение, магнитотерапия).
Улучшить состояние пациентов с ангиопатией сетчатки можно с помощью лазерного облучения.
Исходя из этого, можно сказать, что в лечении данного заболевания принимают участие не только специалисты-офтальмологи, но и врачи смежных специальностей.
Офтальмологи могут рекомендовать пациентам сосудистые препараты в форме капель (Эмоксипин, Тауфон), таблетированные витамина для глаз (Антоциан Форте, Лютеин Комплекс) для улучшения микроциркуляторных свойств в сосудах глаза, а также сохранения нормального зрения у пациентов. Важно также физиотерапевтическое воздействие.
К наиболее эффективным физиоприборам для лечения данного патологического состояния, которым пациент может пользоваться самостоятельно дома для улучшения зрительной функции и состояния глаз являются «Очки Сидоренко», сочетающие в себе фонофорез, пневмомассаж, цветотерапию и инфразвук. Всё это позволяет достичь в короткие сроки максимально положительных результатов.
Профилактические меры
Для того, чтобы предотвратить появление данного заболевания, необходимо соблюдать несколько простых правил:
- соблюдать достаточную гигиену,
- стараться правильно питаться и вести здоровый образ жизни,
- избегать перенагрузок – как физических так и моральных,
- проходить профилактические осмотры для выявления патологий на первой стадии.
Вывод
Таким образом, ангиопатия сетчатки глаза не является самостоятельным заболеванием, а возникает при наличии определённых патологических состояний (артериальной гипертензии, сахарного диабета, травматических поражений и др.).
Среди её клинических проявлений можно отметить ухудшение зрительной функции, прогрессирование близорукости, носовые кровотечения, дистрофические процессы. Для устранения подобного заболевания важно своевременно его диагностировать, так как эффективность лечения запущенных случаев сводится к минимуму.
Терапией ангиопатии сетчатки глаза занимается не только офтальмолог, но и врачи смежных специальностей (терапевт, кардиолог). Для лечения используются фармакологические препараты для улучшения микроциркуляции в сетчатке, а также физиопроцедуры (фонофорез, массаж, иглорефлексотерапия).
Обратите внимание
Несмотря на то, что чаще всего причины ангиопатии очевидны, бывают случаи ее возникновения без видимых на то причин. Поэтому даже тем, кто не сомневается в здоровье своих глаз, нельзя пренебрегать регулярными осмотрами. Запущенная ангиопатия, оставшаяся без лечения, часто приводит к резкому падению зрения вплоть до слепоты.
Ангиопатия сетчатки глаза: причины, симптомы и виды патологии, как лечить заболевание зрения
Если вы вдруг стали замечать мелькание перед глазами, появление темных пятен, то не исключены изменения сосудов сетчатки.
Если начали испытывать пульсацию, резь и боль в глазах, то эти нарушения носят патологический характер. Давайте разберемся, что такое ангиопатия сетчатки глаза, признаками которой являются перечисленные ощущения.
Узнаем, в чем особенность данной патологии сосудов, почему она возникает, как лечится.
Это не самостоятельная болезнь, а лишь форма проявления сосудистых патологий. При ангиопатии сетчатки глаза происходят нарушения просвета кровеносных сосудов, их расширение, сужение, недоразвитость (у новорожденных) и пр.
В результате появляются аномальные образования из соединительной ткани, начинается отслойка, воспаление сетчатки глаза, помутнение хрусталика, зрение падает.
Диагностируются данные состояния только специальным оборудованием при осмотре глазного дна.
Ангиопатия чаще развивается у людей старше тридцати лет, новорожденных, реже – у детей переходного возраста. В медицине используется термин-аналог данной патологии – ретинопатия или ангиоретинопатия.
Юношескую ангиопатию (изменения кровеносных сосудов у подростка) называют болезнью Илза. На первых стадиях такие сосудистые патологии полностью обратимы, при устранении первопричины проходят самостоятельно.
Если же заболевание не диагностируется на ранней стадии, то прогрессирующая болезнь приводит к потере зрения вплоть до слепоты.
В зависимости от первопричины, вызывающей нарушение сосудов сетчатки, ангиопатия классифицируется следующим образом:
- Диабетическая. Развивается в результате сахарного диабета. Состояние характеризуется поражением мелких и крупных сосудов, выявляется на начальных стадиях заболевания, приводит к снижению остроты зрения. Встречается у 90% больных сахарным диабетом.
- Гипертоническая. Развивается по причине повышенного артериального давления, при котором разрушается внутренний слой стенки сосудов. Они фиброзируются, сдавливают вены, нарушают циркуляцию крови. При обследовании наблюдается эффект извитого глазного дна, характерный для гипертоников.
- Гипотоническая. Развивается по причине снижения тонуса сосудов, скорости кровотока, в результате чего образуются тромбы. Характеризуется ветвистостью, выраженным расширением артерий.
- Травматическая. Развивается при повреждениях шеи, сдавливании черепа, грудины, брюшной полости в результате внезапного повышения кровяного или внутричерепного давления. При травматическом виде болезни сужены сосуды глазного дна, наблюдается кровоизлияние в сетчатку, резкое падение зрения.
- Юношеская, опасная природа возникновения которой до конца не выяснена. Встречается (редко) у подростков в форме сосудистого воспаления сетчатки, характеризуется кровоизлияниями, разрастанием соединительной ткани, развитием катаракты и глаукомы. Считается самым неблагоприятным типом ангиопатии.
Ангиопатия сетчатки развивается вследствие смешанных патологий сосудов, на фоне полученных травм, инфекционных и внутренних заболеваний, раковых опухолей и пр. В число самых распространенных причин этого состояния включают:
- врожденные патологии сосудов;
- гипер- и гипотензию;
- сахарный диабет;
- естественное старение;
- травмы шеи и глаз;
- микроангиопатия головного мозга;
- заболевания крови;
- шейный остеохондроз;
- курение;
- занятость на вредном производстве.
Симптомы
Развивающаяся ангиопатия дает о себе знать часто возникающем потемнением в глазах, мельканием «мушек», появлением темных точек и пятен, резью, пульсацией, лопнувшими сосудами и болью в глазном яблоке.
Наблюдается помутнение зрения, головокружение, метеозависимость. Пациентов беспокоят боли в ногах, кровотечения из носа. Прогрессируют нарушения зрения, становятся стойкими.
При офтальмологическом обследовании выявляются и другие симптомы ангиопатии.
Изменения на сетчатке у новорожденных могут возникать при изменении положении тела, эмоциональных и физических нагрузках, поэтому в раннем периоде после родов патологией не являются.
Важно
Единственное внешнее проявление таких изменений – появление капиллярной сеточки на глазном яблоке. Возможными симптомами ангиопатии они являются лишь в более позднее время, когда выявляются при обследовании у невролога.
Патологическими изменениями сетчатки у грудничка считаются:
- сужение артерий;
- отек зрительного нерва;
- полнокровие и извитость вен;
- неровность диска зрительного нерва.
При беременности
Увеличивающийся объем циркуляции крови и равномерное расширение сосудов при беременности становится благоприятным фактором для развития ангиопатии, поэтому данная патология у женщин в этот период встречается очень часто.
Ее легкая степень не требует лечения, так как проходит примерно через пару месяцев после родов, в это же время начинается улучшение зрения.
Если ангиопатия глаз прогрессирует, развивается на фоне сильного токсикоза и повышенного давления, то женщине назначают гипотензивные средства, а в случае отслойки сетчатки показано кесарево сечение.
Методы лечения
При всех видах ангиопатии главное внимание уделяют устранению первопричины данной патологии. Лечение сетчатки глаза проводят и специфическими методами, направленными на нормализацию состояния сосудов и кровоснабжения:
- Фармакотерапия. При медикаментозном лечении назначаются препараты для нормализации кровообращения, уменьшения проницаемости стенок сосудов, препятствующие склеиванию тромбоцитов («Пентилин», «Пармидин», «Вазонит», «Арбифлекс», «Тиклодипин», «Трентал» и пр). В оба глаза рекомендуют сосудистые капли, например, «Тауфон» и препараты для улучшения микроциркуляции.
- Физиотерапевтическое лечение – магнито- и иглорефлексотерапия, лазерное облучение, гимнастика для глаз.
- Диетотерапия – исключение углеводных продуктов и животных жиров, обязательное дополнение рациона рыбой, овощами, молочными блюдами, фруктами.
- Витаминотерапия. Курсы лечения витаминами группы В, С, Е, Р (по две недели дважды в год).
- Средства народной медицины – траволечение настойками и отварами.
Видео как лечить ангиопатию глаз
Хотите узнать мнение специалиста о постановке диагноза «ангиопатия сосудов сетчатки» у детей до года? Почему ставится такой диагноз, что он означает, что кроется за столь размытой формулировкой? Как улучшить зрение? Посмотрите видео с лекцией врача-офтальмолога Вадима Бондаря. Из видеосюжета руководителя клиники альтернативной медицины Елены Шведовой вы узнаете об особенностях ангиопатии, развивающейся на фоне сахарного диабета.
При сахарном диабете
Что представляет собой ангиопатия сетчатки обоих глаз?
Такое явление, как ангиопатия сетчатки глаз выявляется в качестве симптома при различных заболеваниях. Это не самостоятельное заболевание, а значит, при его появлении необходимо выявить источник проблемы, это определяет, насколько успешным будет лечение недуга.
https://www.youtube.com/watch?v=E1eiw-5pwwI
Ангиопатия сетчатки глаз представляет собой поражение сосудов (кровоизлияние, расширение, спазм) и проявляется довольно выражено на обоих глазах.
При этом пациент жалуется на:
- Ухудшение зрения;
- Пелену или мелькание в глазах;
- Появление крови в моче;
- Боль в ногах;
- Носовые кровотечения.
Виды глазной ангиопатии
Поскольку сосуды сетчатки поражаются в результате какой-нибудь болезни, существует классификация ангиопатии глаз по видам:
- Диабетическая ангиопатия обоих глаз. Спровоцирована сахарным диабетом, а точнее – запущенностью этого заболевания. При этом состоянии могут поражаться как капилляры (микроангиопатия), так и крупные сосуды (макроангиопатия). Диабетическая ангиопатия сетчатки развивается постепенно. В результате глазные сосуды засоряются, сужается их просвет, нарушается кровообращение и питание тканей. Может значительно пострадать зрение;
- Гипертоническая ангиопатия сетчатки – возникает при хронически повышенном артериальном давлении. При этом большую нагрузку испытывает вся сердечно-сосудистая система. Разнокалиберные сосуды становятся извилистыми, поражается их эндотелий, мышечная оболочка утолщается, появляется распространение соединительной ткани. Возникают сосудистые сетки и скопление излившейся крови. В результате может наступить помутнение сетчатки.
- Гипотоническая – проявляется при систематически низком давлении. Гипотония приводит к вялости и истончению сосудистой стенки, в результате чего капилляры переполняются кровью, расширяются, теряют форму. Это состояние может привести к дистрофии сетчатки и появлению тромбов;
- Травматическая – возникает при сильном ударе, сдавливании и других повреждениях шейных позвонков, головы, грудины. При этом происходит резкое нарушение кровоснабжения сосудов головы, повышается давление внутри черепа, что еще больше усугубляет ситуацию;
- Юношеская – гормональные скачки, а также подростковая перестройка организма может спровоцировать ангиопатию сетчатки.
На нарушение кровообращения и изменение сосудов могут повлиять и другие факторы:
- Интоксикация (курение, алкоголь, прием большого количества медикаментов, вредное производство);
- Пожилой возраст – при нем сосуды наиболее уязвимы и подвержены патологическим процессам;
- Шейный остеохондроз;
- Заболевания крови;
- Беременность. Не всегда организм матери способен справиться с нагрузкой, возрастающей по мере увеличения плода. Ангиопатия входит в список последствий такой реакции на беременность, как гистоз;
- Ангипопатия также может наблюдаться и у новорожденного ребенка. Это чаще всего нормальное явление, но может свидетельствовать и о наличии заболевания.
Из всех перечисленных самым распространенным видом считается все-таки гипертоническая ангиопатия. Она имеет несколько степеней, определить которую сможет при осмотре врач-окулист:
- I степень характеризуется: сужением крупных и расширением мелких сосудов на сетчатке, различной величиной просвета и появлением извилистости;
- II степень проявляется излияниями и скоплением крови, эффектом «серебряной проволоки», которую напоминают сосуды, наличием тромбов, бледностью внутренней поверхности глазного яблока;
- III степень поражения сопровождается отеком сетчатки, обширными кровоизлияниями, размытостью и отеком зрительного нерва, белыми участками на глазном дне.
Диагностика и лечение
Патология может выявиться случайно – при профосмотре. Либо при наблюдении за основным заболеванием – диабетом, гипертонией, пониженным давлением.
Доктор проверяет глазное дно специальным аппаратом и оценивает состояние сетчатки и сосудов в обоих глазах. При подозрении на ангиопатию понадобится также УЗИ, магнитно-резонансная томография, рентген сосудов (ангиография).
Помимо препаратов, корректирующих основную болезнь, назначаются:
- Медикаменты для улучшения кровообращения и укрепления стенок сосудов глаз (Актовегин, Трентал, Кавитон, Эмоксипин);
- Снижающие проницаемость сосудов лекарства (Добезилат, Пармидин);
- Витаминные комплексы для восстановления зрения и укрепления капилляров;
- Разжижающие кровь препараты (Агапурин, Курантил, Персантин);
- Капли, улучшающие микроциркуляцию (Тауфон, Эмоксипин);
- Физиотерапевтические мероприятия (инфракрасное лазерное излучение, магнитотерапия, иглоукалывание).
В качестве поддерживающей терапии можно применять растительные экстракты и отвары из цветков ромашки, листьев мелиссы и зверобоя, цветков и плодов боярышника.
Если же патология сосудов сетчатки привела к необратимым последствиям, понадобится хирургическая операция. Одним из быстрых и эффективных способов такого лечения является лазерная коагуляция. Процедура проводится под местной анестезией, занимает всего 20 минут. В результате происходит сращивание поврежденных сосудов с сетчаткой.
Профилактика ангиопатии
Для того чтобы поддерживать сосуды, в том числе и глазные, в нормальном состоянии, важно соблюдать простые правила:
- Вести здоровый образ жизни. Это необходимо также для коррекции и предотвращения развития гипертонии, диабета, других заболеваний-провокаторов ангиопатии;
- Следить за хроническими болезнями, проходить курсы лечения, не запускать;
- Ежегодно осуществлять профилактический осмотр у офтальмолога, даже если не ощущается явных проблем со зрением;
- При наличии факторов риска (болезней, вредного производства, пожилого возраста) окулиста лучше посещать не менее 1 раза в полгода;
- При выявлении ангиопатии у беременных во избежание отслоения сетчатки назначается кесарево сечение.
Глаза – это важный орган, без которого мы не смогли бы получать столько информации и впечатлений о мире. Запущенная ангиопатия сетчатки может лишить человека нормальной жизни, сделать инвалидом. Поэтому любые, даже незначительные нарушения зрения должны вовремя корректироваться специалистом. А такие серьезные заболевания, как диабет и гипертония – держаться под постоянным контролем.
Ангиопатия сетчатки: виды, симптомы, лечение
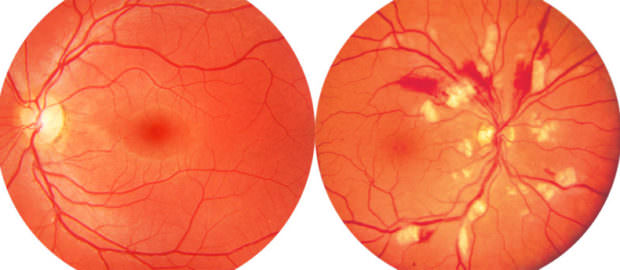
Как правило, это состояние чаще встречается в пожилом возрасте. Ангиопатия сосудов сетчатки — что это такое, как она возникает и при каких болезнях встречается? Расскажем об этом подробнее.
Суть патологии и ее опасность
Следует отметить, что ангиопатия сетчатки глаза – это не самостоятельный диагноз. Так называют процесс, протекающий в сосудах и приводящий к недостаточному кровотоку. Чаще всего этот ангиопатия носит системный характер и встречается при многих заболеваниях, о которых будет сказано ниже. Почти в 100% случаев речь идет об ангиопатии сетчатки обоих глаз.
В редких случаях, когда возникают признаки ангиопатии только с одной стороны, человеку нужна консультация офтальмолога или сосудистого нейрохирурга, поскольку асимметричный процесс говорит о местных проблемах: тромботическом поражении сосудов сетчатки, опухолевом процессе и других нарушениях.
Виды ангиопатии глаза
Это состояние можно классифицировать по многим различным признакам. Наиболее доступны для понимания два варианта классификации: по градиенту артериального давления и по поражению отдельных звеньев сосудистого русла.
Так, по разнице давления различают:
- Ангиопатию сетчатки по гипертоническому типу. Как правило, этому варианту сопутствует заболевание гипертонической болезнью. Вторая причина – симптоматическая церебральная артериальная гипертензия, при которой повышается давление именно в мозговых сосудах. Характерным признаком этого нарушения является появление точечных геморрагий (кровоизлияний) в тканях сетчатки. Как компенсаторный механизм артериальное давление может подниматься у беременных во 2 и 3 триместрах, что способствует развитию функциональной гипертонической ангиопатии сетчатки. После родов она проходит самостоятельно. Ангиопатия сетчатки на фоне гипертонии встречается чаще всего в пожилом возрасте.
- Ангиопатия сетчатки по гипотоническому типу. Этот вид нарушений сосудистого тонуса встречается значительно реже и проявляется значительным переполнением сосудов, особенно мелких, кровью, снижением тонуса сосудистой стенки, наличием застойных проявлений на глазном дне. Осложнением может быть тромботический процесс, происходящий в сосудах, а также их выраженная пульсация. Этот тип часто сопровождает течение артериальной гипотензии, то есть развивается у людей со склонностью к пониженному кровяному давлению.
Также различают ангиопатию сетчатки по венозному типу и по артериальному. Это разделение в большей части условно. Деление на артериальную и венозную ангиопатию появилось на основании данных осмотра, при котором сразу видно поражение того или иного отдела. Но на лечение и прогноз эта классификация не влияет.
Наконец, можно встретить термин нейроангиопатия сетчатки — что это такое? Сама сетчатка, несмотря на ее сложное устройство, состоит большей частью из нервной ткани: ведь периферический отдел зрительного анализатора состоит из палочек, воспринимающих свет, и колбочек, которые отвечают за цветное зрение. Поэтому все сосуды, снабжающие сетчатку, обеспечивают нервную ткань. По этой причине диагноз «нейроангиопатия» подразумевает ангиопатию, при которой могут быть определенные зрительные нарушения, например, мушки перед глазами или цветные пятна.
Причины возникновения ангиопатии
Чаще всего развивается гипертензивная ангиопатия сетчатки.
Ее источником могут быть многие состояния и болезни, например:
- артериальная гипертензия (гипертоническая болезнь);
- синдром внутричерепной гипертензии (повышение внутричерепного давления);
- функциональные нарушения, отвечающие за изменение сосудистого тонуса (например, вегето-сосудистая дистония);
- курение и злоупотребление алкоголем;
- последствия черепно-мозговых травм.
Пожилой возраст также является немодифицируемым фактором, он автоматически говорит о возросшем риске ангиопатии.
Особый вид патологии – диабетическая ретиноангиопатия. Она появляется в тех случаях, когда у пациента имеется сахарный диабет. Поражающим фактором является повышенное содержание глюкозы, которая вредит сосудам.
Диабетическая ангиопатия сетчатки наиболее быстро развивается при инсулинозависимом сахарном диабете, или диабете 1 типа. При этом возможно поражение в молодом возрасте, бывают случаи заболевания диабетической катарактой с последующей слепотой в возрасте до 20 лет.
При сахарном диабете 2 типа это состояние развивается в пожилом возрасте. Зачастую к этому моменту у пациента уже есть фоновая ангиопатия сетчатки, на которую наслаиваются новые симптомы, характерные для диабетических сосудистых нарушений.
Другими причинами развития ангиопатии могут быть системные поражения кровеносных сосудов и болезни крови: узелковый периартериит, тромбоцитопеническая пурпура, болезнь Вакеза или эритремия. Серповидноклеточная анемия или аутоиммунные нарушения тоже могут быть причиной этого состояния.
Симптомы и диагностика
Признаки ангиопатии сетчатки являются неспецифическими, то есть они могут существовать при разных болезнях. Так, при выявлении ее и последующей диагностики сахарного диабета начинают лечить основное заболевание. В результате правильной тактики уменьшаются и исчезают вовсе в том числе и симптомы ангиопатии.
К ним относят следующие жалобы:
- ухудшение зрения, появление тумана, мушек перед глазами;
- возникновение головных болей;
- регулярные носовые кровотечения;
- транзиторные ишемические атаки с развитием неврологической симптоматики и ее полным исчезновением в течение суток.
Определенное опасение вызывают такие симптомы, как сильные боли в суставах ног или периодическая гематурия (кровь в моче) и отеки, синяки и геморрагии, и даже трофические язвы. Казалось бы, это все далеко от глаз. На самом деле, ангиопатия сетчатки глаза, симптомы которой мы рассмотрели, – лишь вершина айсберга. Поражаются все сосуды в организме, которые увидеть просто нельзя.
Лечение
Прежде всего, должна быть тщательно проведена диагностика и поставлен основной диагноз, так как, не зная истинной причины, можно только немного улучшить состояние.
Лечение ангиопатии сетчатки глаза без учета этиологии обречено на неудачу.
Так, при сахарном диабете главным условием является прекращение роста уровня сахара крови и снижение его до нормы, поскольку именно высокая концентрация глюкозы поражает сосуды.
Основные принципы терапии следующие:
- улучшение микроциркуляции в капиллярах. Для этого используют Трентал, Пентоксифиллин;
- поливитаминные и минеральные комплексы, назначение витаминов группы В — тиамина, пиридоксина;
- применение альфа-липоевой кислоты (берлитиона) в качестве антиоксидантного средства;
- низкоуглеводная диета и сахароснижающая терапия при диабете;
- снижение массы тела;
- отказ от вредных привычек;
- нормализация уровня артериального давления;
- борьба с периферическими отеками;
- снижение уровня холестерина крови, приведение в норму индекса атерогенности.
Важными факторами являются подбор очков, зрительная гимнастика и профилактические наблюдение офтальмолога.
Лечение ангиопатии сетчатки глаза на начальной стадии народными средствами может принести некоторое улучшение.
Нужно помнить, что нет местных средств, действующих только на сосуды глаз. Лечение действует на сосуды всего организма. При лечении ангиопатии принимают травяные сборы для снижения артериального давления, успокоительные отвары.
В заключение хочется отметить, что гипертоническая ангиопатия сетчатки глаза является маркером заболеваний, несущих риск внезапной смерти. Известно, что инфаркт и инсульт напрямую связаны с течением артериальной гипертензии и атеротромбозом. Поэтому своевременное выявление ангиопатии и борьба с атеросклерозом могут не только продлить жизнь, но и сделать ее течение полноценным и радостным.