Кома после инсульта, шансы выжить, сколько продолжается, прогноз выхода
Кома при инсульте обусловлена нарушением мозгового кровообращения и дисфункцией всех систем организма, который таким образом проявляет защитную реакцию на фоне сильного стрессового воздействия. Своеобразный глубокий сон необходим во избежание летального исхода.

Почему пациент впадает в кому
- Кома после инсульта является следствием снижения или прекращения кровотока на некоторых участках мозга, поэтому пациент погружается в бессознательное состояние с частичной потерей рефлексивных реакций.
- Существует острое нарушение мозгового кровообращения с прорывом сосудов и кровоизлиянием в мозг (геморрагический инсульт) и нарушение мозгового кровообращения с повреждением ткани мозга, его дисфункции вследствие затруднения или прекращения поступления крови к тому или иному отделу (ишемическая форма патологии).
- Выделяются такие факторы, приводящие к состоянию комы:
- мозговое кровотечение при повышенном артериальном давлении;
- недостаточное кровоснабжение одного или нескольких внутренних органов;
- отек мозга на фоне гормонального дисбаланса и пониженного содержания кислорода в организме или отдельных органах и тканях;
- дегенерация стенок крупных сосудов;
- интоксикация организма;
- системная патология, характеризующаяся разрушением соединительной ткани и прогрессирующим течением, когда в основе развития заболевания лежит иммунопатологический процесс, нарушающий обмен коллагена (коллагеноз);
- авитаминоз;
- различные заболевания крови.

При геморрагическом инсульте коматозное состояние может привести к летальному исходу, т.к. наблюдается отмирание обширных участков мозга, а при ишемическом — пациенты в большинстве случаев самостоятельно выходят из комы.
Степени комы
Различают такие степени коматозного состояния при геморрагическом инсульте головного мозга:
Клиническая картина
Существуют такие признаки комы при инсульте:
- Длительное пребывание в бессознательном состоянии.
- Недостаточная мозговая активность.
- Неравномерное дыхание.
- Пульс прощупывается с трудом.
- Слабый ритм сердца.
- Гипотензия.
- Отсутствие реакции на различного рода раздражители.
- Непроизвольное мочеиспускание и испражнение.

Клиническая картина индивидуальна в каждом отдельном случае. Все зависит от степени поражения головного мозга и общего состояния внутренних органов.
Введение в искусственную кому
Инсульт и кома — часто сопровождающие друг друга состояния, но при этом иногда прослеживается необходимая взаимосвязь с целью сохранения жизни пациента. Медикаментозное введение в состояние комы практикуется для исключения изменений участков мозга.
Важно учитывать ряд таких особенностей:
- Искусственная кома целесообразна, когда речь идет о давлении на ткани мозга и возникновении отека по причине кровоизлияния. Таким образом можно заменить наркоз в критический период.
- Уменьшение болевой чувствительности (аналгезия) способствует сужению кровеносных сосудов и снижает напряженность церебрального потока крови. Можно избежать отмирания клеток мозга.
- Погружение в глубокий сон происходит за счет внутривенного введения препаратов, действующих угнетающе на ЦНС.
- Седация требует постоянного контроля за клиническими показателями больного. Любые реакции (например, на световой раздражитель) указывают на возвращение сознания. Поэтому медикам важно оказать своевременную помощь при выходе пациента из комы.
- Введение в искусственную кому сопровождаются побочными реакциями, которые выражены нарушением дыхательной функции (трахеобронхит, пневмония), почечной недостаточностью, патологиями нервной системы.
Лечение и уход
Кома при геморрагическом инсульте не имеет четких временных границ, поэтому делать прогнозы невозможно. Но важно медицинское обслуживание в период нахождения пациента в бессознательном состоянии.

Питание
Пища должна быть жидкой, т.к. в желудок она поступает через установленный зонд. Распространенными являются детские молочные смеси, фруктовое пюре, приготовленное в домашних условиях.
Гигиена
Важно следить за чистотой тела пациента: ежедневно очищать кожу от пота при помощи мыльного раствора, чистить зубы смоченной в соде марлей. Нужно обязательно расчесывать волосы и мыть голову не реже 1 раза в неделю.
Терапия
Человек в коме после инсульта нуждается в искусственной вентиляции легких.
Необходимо удалить гематому внутри мозга, т.к. подобное хирургическое вмешательство повышает шансы выздороветь.
Назначают такие медикаменты:
- химические вещества и лекарственные средства, угнетающие активность свертывающей системы крови и препятствующие образованию тромбов (антикоагулянты);
- нейрометаболические стимуляторы — лекарственные средства, предназначенные для оказания специфического воздействия на высшие психические функции (ноотропы).
Как вывести человека из комы
Выход из комы после инсульта состоит из таких этапов:
Когда человек вышел из комы, необходимо провести томографическое исследование для выявления пораженных участков мозга с целью определения программы лечения.
Вышедший из комы нуждается в психологической поддержке, т.к. он не может вернуться к привычной деятельности и образу жизни, что создает дополнительный стресс.

Вывести человека из комы необходимо последовательно, т.к. инсульт мог привести к деструкции клеток мозга, что сопровождается потерей важных для жизни функций. Во избежание распространения разрушения других участков мозга необходима грамотная реабилитация, включающая в себя и физические упражнения с постепенно увеличивающимся уровнем сложности.
Выйти из комы рекомендуется в окружении близких, способных морально поддержать больного члена семьи.
Последствия и прогноз
Если кома наблюдается при обширном поражении с кровоизлиянием в мозг, то сложно прогнозировать сроки выхода из бессознательного состояния. В данном случае важно учитывать наличие хирургического вмешательства и индивидуальные особенности организма.
Сколько дней продолжается
При ишемическом инсульте человек может находиться в коме не более суток, что обусловлено не такой большой площадью поражения головного мозга, как при геморрагической форме приступа.
Долго длится коматозное состояние при наличии обширных очагов поражения клеток. Пациент лежит без сознания в течение 2 недель. Но нередки случаи, когда кома продолжается 50 дней и даже несколько лет.
Если клетки мозга не насыщаются кислородом более 30 дней, то вернуть человека к жизни практически невозможно. Речь идет о поддержании жизнеспособности посредством специального медицинского оборудования, т.к. эвтаназия запрещена в России.
Шансы выжить
Если наблюдается кома после инсульта, шансы выжить минимальны, но большую роль играет возраст пациента. Вероятность выживания достаточно высокая у пациентов с ишемическим инсультом. Более точный прогноз можно получить при помощи лабораторного анализа крови и томографии.
Смерть наступает в течение 3 дней после вхождения в коматозное состояние. Не живут после комы, если имеют место такие факторы:
- повторный приступ, который привел к коме;
- отсутствие реакции на звуковой и световой раздражители, боль;
- возрастная категория старше 65 лет;
- снижение сывороточного креатинина до критического уровня — 1,5 мг/дл;
- обширные очаги поражения тканей мозга;
- отмирание клеток головного мозга.
Важно учитывать сопутствующие хронические расстройства и желание жить самого больного.
Кома после инсульта – сколько дней продолжается, шансы выжить
Кома – это пограничное состояние между жизнью и смертью. Результат торможения нервных импульсов в коре головного мозга, подкорке, нижележащих отделах.
Клинически проявляется заторможенностью или потерей сознания, снижением/отсутствием реакции на внешние раздражители, исчезновением рефлексов.
Рассмотрим, почему развивается кома после инсульта, какова ее продолжительность, шансы выжить, полностью восстановиться.

Механизм развития комы
Повреждение нейронов сопровождается изменением обмена веществ нервной ткани. Внутриклеточная жидкость выходит в межклеточное пространство.
Накапливаясь, она сдавливает капилляры, из-за чего питание нервных клеток еще больше ухудшается, их работа нарушается. Коматозное состояние может развиваться очень быстро (несколько секунд-минут) или постепенно (до нескольких часов, реже дней).
Чаще всего кома возникает после массивного или стволового инсульта, вызванного кровоизлиянием, реже закупоркой церебральных артерий.
Степени тяжести
Существует 5 степеней комы после инсульта различной тяжести:
- Прекома – умеренная спутанность сознания, оглушение. Пострадавший выглядит сонливым, заторможено реагирует на внешние стимулы либо наоборот излишне активен.
- 1 степень – выраженная оглушенность. Пациент очень медленно реагирует на сильные внешние раздражители, включая болевые. Может выполнять несложные действия (крутится в постели, пить), отвечать бессмысленным набором слов/отдельными звуками, мышечный тонус слабый.
- 2 степень – потеря сознания (сопор), базовые рефлексы сохранены (реакция зрачков на свет, закрытие глаза при прикосновении к роговице). При обращении к больному реакция отсутствует, его редкие движения хаотичны. Болевые рефлексы угнетены. Изменяется характер дыхания: оно становится прерывистым, поверхностным, неритмичным. Возможно непроизвольное мочеиспускание, испражнение. Наблюдается дрожание отдельных мышц, скручивание конечностей.
- 3 степень – потеря сознания, отсутствие болевой реакции, некоторых базовых рефлексов. Непроизвольное мочеиспускание, дефекация. Тонус мышц снижен. Пульс прощупывается плохо, дыхание неритмичное, слабое, температура тела снижена.
- 4 степень (запредельная) – отсутствие любых рефлексов. Агональное дыхание, сердцебиение, заканчивается смертью.
Зачем нужна искусственная кома
Искусственным называют коматозное состояние, которого достигают введением наркотических веществ (чаще всего барбитуратов) или охлаждением тела пациента до температуры 33 градуса.
Они вызывают сужение сосудов мозга, замедление церебрального кровотока, уменьшение объема крови.
Медикаментозная кома при инсульте необходима некоторым пациентам для устранения отека мозга – самого тяжелого осложнения, провоцирующего более 50% смертей.
Такая методика используется редко из-за большого количества осложнений, непредвиденного результата.
Продолжительность коматозного состояния
Длительность комы может быть очень разной: от нескольких часов до нескольких дней, недель. Некоторые пациенты умирают, не придя в себя. Редко больной пребывает в состояние комы несколько месяцев, год, более. Но шансы на восстановления после столь продолжительного коматозного состояния крайне малы.

Быстрый выход более вероятен при:
- умеренной площади некроза;
- ишемической природе инсульта;
- частичной сохранности рефлексов;
- молодом возрасте пациента.
Прогноз, восстановление после комы
Постинсультная кома считается самой тяжелой разновидностью коматозных состояний (1):
- только 3% больных удается выздороветь, полноценно восстановится;
- 74 % ком после инсульта заканчивается смертью;
- 7% пациентам удается прийти в сознание, однако они утрачивают все высшие функции (способность мыслить, разговаривать, совершать осознанные действия, выполнять команды);
- 12% больных остаются глубокими инвалидами;
- 4% людей выздоравливают, сохраняя нарушения средней степени тяжести.
Факторы, влияющие на прогноз:
- Локализация очага некроза. Если инсульт поражает продолговатый мозг, где расположены центры контроля дыхания, сердцебиения, смерть наступает очень быстро.
- Продолжительность комы: чем дольше она длится, тем меньше надежда на полноценное восстановление, выше риск летального исхода.
- Глубина комы. В медицине для ее оценки применяют шкалу Глазго. Во время обследования врач тестирует способность человека открывать глаза при воздействии различных раздражителей, речевую, двигательную реакцию. За каждый признак начисляется определенный бал (таблица). Чем ниже сумма балов, тем менее благоприятен исход для пациента.
РеакцияБал
Открытие глаз при нажатии
есть
2
нет
1
В ответ на вопрос пациент
отвечает невпопад
3
издает непонятные звуки
2
не реагирует
1
При сильном щипке конечность
отдергивается
4
сгибается
3
разгибается
2
не реагирует
1
Степень комы (по сумме баллов):
- 6-7 – умеренная;
- 4-5 – глубокая;
- 0-3 – смерть мозга.
Лечение, уход за больным
Схема лечения коматозных больных мало отличается от методики ведения других пациентов после инсульта. При ишемическом ударе основная задача врача – восстановить проходимость сосудов мозга, предупредить повторное тромбообразование. Оба типа инсульта требуют назначения мочегонных препаратов, уменьшающих отек мозга, снижающих внутричерепное давление.
Также больным назначаются лекарства для коррекции уровня артериального давления, работы сердца. Если человек не может самостоятельно дышать, его подключают к аппарату искусственной вентиляции легких.
Больные, пребывающие в коме после инсульта, требуют круглосуточного ухода. Для профилактики пролежней пациентов переворачивают каждые 2-3 часа, подкладывают под выступающие части тела подушечки, валики. Каждый день человека моют, подмывают, меняют памперсы или мочеприемники.
Коматозные больные питаются через зонд – пластиковую трубку, которою вводят в желудок через нос. Рацион пациента состоит из различных жидкий блюд: пюрированных супов, овощей, детских смесей.
Исследование показали, что пациенты, которым давали прослушать записи семейных рассказов родственников, поправлялись быстрее, лучше. Во время прокручивания записи в их мозгу активизировались зоны памяти, речи (4).
Поэтому родственникам рекомендуют разговаривать со своими близкими. Вначале обязательно представитесь. Затем расскажите больному, как прошел ваш день, вспомните какие-нибудь события, объединяющие вас. Обязательно выразите любовь, скажите, что ждете его выздоровления.
Выход из комы
Процесс выхода не напоминает пробуждение. Первый обнашивающий признак – пациент открывает глаза, держит их некоторое время открытыми. Пока что он не реагирует на голос, касание. Взгляд больного обычно не сфокусирован, он смотрит куда-то вдаль. Возможны хаотические движения руками, ногами.
По мере улучшения человек начинает «просыпаться» от боли (например, щипка), касания. Движения становятся более целеустремленными. Например, пациент может пытаться вытянуть катетер. К сожалению, иногда – это максимальный результат, которого можно добиться.
Про стабильное улучшение говорят, если человек начинает реагировать на обращение по имени, становится способным выполнять простые указания (пожми руку, пошевели ногой).
При хорошем раскладе состояние больного будет продолжать улучшаться. Он может начать узнавать окружающих, поддерживать разговор, выполнять просьбы, интересоваться происходящим.
Дальнейшее восстановление зависит от тяжести повреждения головного мозга инсультом, коматозным состоянием.
Литература
What Is a Medically Induced Coma? 2013
Placebo-Controlled Trial of Familiar Auditory Sensory Training for Acute Severe Traumatic Brain Injury: A Preliminary Report, 2015
Материал подготовлен авторами проекта согласно редакционной политике сайта.
Последнее обновление: Январь 1, 2019
Кома после инсульта шансы выжить
»
Ответы врачей
Инсульт (ишемический или геморрагический) у пациентов наблюдается при разрыве кровеносных сосудов в мозге. Причиной этому могут стать многие состояния – повышенное давление, атеросклероз, интоксикация, заболевания крови. Статистика неутешительна – свыше 50 % случаев заканчиваются остановкой сердца пациента. Еще один неблагоприятный исход развития болезни – апоплексическая кома.
Крайне тяжелый и опасный для жизни вид инсульта – геморрагический. Летальный исход отмечен в 90%. А те пациенты, что «выкарабкаются», навсегда останутся инвалидами. Именно при таком течении инсульта чаще наступает клиническая кома.
Кома после инсульта – бессознательное состояние пациента, при котором нарушаются функции ЦНС и физиологических систем. Какие-либо прогнозы при таком развитии инсульта делать сложно – многое зависит от степени комы и состояния организма человека.
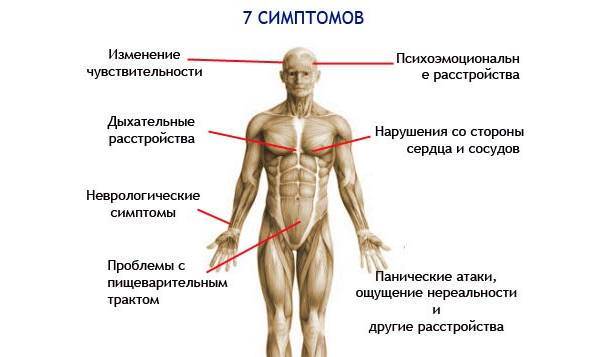
Симптомы и течение постинсультной комы

Кома в переводе с древнегреческого означает «сон». С виду так и есть – человек мирно спит. Вот только разбудить пациента, впавшего в такое состояние, нереально. Не реагируя на жизнь вокруг, он остается жив – органы продолжают (иногда с помощью аппаратов) функционировать. Но жизнь ли это?
Человек в глубокой коме:
- постоянно в бессознательном состоянии;
- испражняется самопроизвольно;
- теряет способность к поддержанию цикла сон/бодрствование;
- не реагирует на раздражители из внешней среды (звуки, боль, прикосновения, свет).
Кома при инсульте у каждого пациента проходит по-разному – кто-то подключен к аппаратам, а кто-то даже сохраняет глотательные рефлексы, что позволяет обойтись без зондового питания. Некоторые пациенты реагируют на яркий свет, совершают спонтанные движения, гримасничают или смеются. Но эти факторы не доказывают, что человек пришел в сознание – он не говорит, не слышит и не понимает.
Кома может наступить быстро – в первые часы развития инсульта. Но бывает (особенно при ишемическом инсульте ), что коматозное состояние по ряду симптомов возможно предугадать:
- головокружение;
- нарушение зрения;
- необычная сонливость;
- спутанное сознание;
- приступы зевоты;
- сильные боли в голове;
- онемение конечностей;
- паралич конечностей.
Если своевременно среагировать на тревожные признаки развития кровоизлияния в мозг и комы, у пациента появляется шанс выжить.
Степени постинсультной комы
Кома после инсульта длится обычно от 2 ч до 10 дн. Во врачебной практике были случаи, когда пациент после удара пребывал в коматозном состоянии несколько месяцев, и даже – лет. Точных прогнозов, сколько именно по времени оно продлится, не даст ни один специалист.
Чем дольше продолжается кома, тем сложнее потом проходит восстановление пациента. В большинстве случаев человек навсегда остается инвалидом – многие жизненно важные функции организма так потом и не возвращаются.
Кома характеризуется стадийностью процесса:
Пострадавшему сейчас нужен особый уход. И пусть он не чувствует и не слышит, ничего не говорит, питание ему все же требуется.
На всем протяжении коматозного состояния больной находится под ежедневным наблюдением медицинского.
Специалист, в зависимости от степени поражения головного мозга, назначает лечение, которое будет поддерживать жизнь пациента. В обязательном порядке проводятся мероприятия по предотвращению у него пролежней.
Каковы прогнозы на возвращение к жизни?

Прогноз на выживание человека, впавшего в кому, сделать сложно. Это зависит от многих факторов:
- степень тяжести комы;
- степень поражения мозга;
- причины, повлекшие за собой инсульт;
- место, где произошел инсульт;
- оперативность лечебных мер.
В большинстве случаев прогнозы неутешительны – остается немного шансов на то, что больной выйдет из состояния апоплексической комы. 3-я и 4-я степени особенно опасны.
Расстройства мозговой активности у некоторых пациентов приводят к вегетативному состоянию. Лишь в редких случаях такое состояние имеет преходящий характер, но врачи рекомендуют до последнего бороться за выздоровление человека. Ждать и надеяться – вот что остается родственникам. А если человек и «проснется», то впереди долгие месяцы и годы борьбы за выживание.
Максимальная летальность после обширного инсульта происходит спустя 1-3 дня после наступления тяжелой комы. Причиной тому становится отек мозга, его разрушение или сдавливание важных нервных центров. Летальный исход в коматозном состоянии увеличивают следующие факторы:
- «сон» наступил после повторного инсульта ;
- отсутствие физиологических реакций;
- возраст пациента более 70 лет;
- сывороточный креатинин в крови снижается до показателей 1,5 мг/дл;
- томография показывает обширные нарушения мозговой активности;
- дисфункция ствола головного мозга.
Родственники пострадавшего чаще готовятся к худшему. Но в жизни остается место чудесам – пациент выходит из комы. Во врачебной практике были случаи, когда даже после нескольких лет «сна» больной открывал глаза.
Выход из комы
Это только в фильмах показывают, что кома при инсульте заканчивается мгновенным пробуждением пациента, когда он через пару дней уже живет полноценной жизнью. На самом деле – коматозное состояние прерывается медленно. Проходят недели, прежде чем больной покажет признаки жизни.
Выход из комы проходит в несколько этапов:
Когда человек придет в сознание, томография четко покажет, какие именно зоны мозга поразил инсульт. Это облегчает выбор методики для дальнейшей реабилитации больного.
Жить прежней жизнью, активной и полноценной, у пострадавшего не получится даже спустя годы после комы. Реабилитационный период проходит очень долго и мучительно, как для пациента, так и для его родственников. Восстанавливать придется и двигательную, и мыслительную деятельность. Многие пациенты «с нуля» учатся есть, ходить в туалет и говорить, это сложнейший период.
Выздоровление больного зависит во многом только от него. Ежедневно ему придется напрягать всю силу воли, чтобы научиться жить заново, привыкнув к своему состоянию.
Кома при инсульте: стадии, сколько длиться, последствия, восстановление
Обширные инсультные поражения иногда провоцируют состояние, когда мозг не реагирует на внешнее раздражители – это кома при инсульте.
Осложнение встречается не очень часто, и возникшее состояние усугубляет течение болезни, требуя для пациента особой программы реабилитации.
Насколько восстановится человек после инсультного приступа, влияет характер мозгового поражения и особенности коматозных нарушений.
[toc]
Что такое сопор и кома
Сопор – тяжелое коматозное состояние при инсульте, когда из-за сильного угнетения нервной деятельности у больного возникают отклонения в работе жизненно важных систем:
- дыхание становится неровным;
- зрачки сужаются, нет реакции на свет;
- нарушается глотание (пациент давится водой или пищей).
Сопор является одной стадий комы. Если врачи говорят, что инсультник в сопорозном состоянии, то значит, что нарушены важные функции организма и прогноз может оказаться неблагоприятным.
Почему человек впадает в кому
При ОНМК развивается отек и некроз церебральных структур. Кома после инсульта – защитный механизм, позволяющий снизить нагрузку на поврежденный мозговые структуры.
Коматозное состояние вызывают:
- кровоизлияние в мозг;
- стволовой инсульт.
При ишемической форме кома развивается, если произошел обширный инсульт и затронуты отделы, отвечающие за регуляцию важных центров.
Патогенез развития состояния коротко можно описать, как нарушение нейронной связи клеток головного мозга, отвечающей за поступление и анализ импульсов, поступающих из внешней среды. Люди теряют сознание, рефлекторные реакции замедляются или совсем исчезают. Риск развития комы повышается после повторного инсульта.
Признаки комы при инсульте
Симптоматика нарастает постепенно, и признаки комы при инсульте будут зависеть от стадии патологического процесса. Для диагностики возникших нарушений неврологи и реаниматологи рекомендуют провести несложный тест, во время которого оценивают степень инсультных осложнений, проверяя у пациента:
- наличие паралича;
- речевые расстройства;
- отсутствие способности оценивать происходящее;
- нарушение памяти (полное или частичное);
- спутанность сознания.
Если при ишемическом инсульте симптоматика прогрессирует постепенно, то геморрагическая кома наступает в течение нескольких минут. При геморрагическом поражении у пострадавшего почти сразу происходит потеря сознания и угнетение защитных рефлексов.
Стадии комы
Прогноз лечения зависит от того, какая выявлена степень комы при инсульте. У человека с прекомой или 1 стадией коматозных нарушений прогноз благоприятнее, чем когда выявлена глубокая мозговая кома.
Важно знать!
При своевременном оказании медицинской помощи коматозный процесс удается остановить и снизить тяжесть возможных последствий.
Прекома
Основная характеристика возникшего состояния: глубокое оглушение. При этом человек:
- возбужден или подавлен;
- не в состоянии отвечать на вопросы;
- не может понять обращенную к нему речь.
Нередко состояние оглушения провоцирует появление галлюцинаций и психопатического бреда.
Рефлексы и двигательные функции сохранены, но пострадавший ощущает сильную слабость. Если помощь пациенту не оказана, то наступает состояние комы.
1 степень
Больной впадает в состояние ступора и при осмотре отмечается:
- замедление реакции на внешние раздражители;
- умеренный мышечный гипертонус;
- «плавающий» взгляд;
- снижение болевой чувствительности.
Пациент при коме 1 степени сохраняет воду или жидкую пищу, может самостоятельно пошевелиться, но неспособен к общению и не понимает речь.
Прогноз при первой степени зависит от длительности коматозного процесса. Если больной находился без сознания недолго и терапия была проведена своевременно, то есть шанс избежать тяжелых последствий.
2 степень
Сопор или кома 2 степени вызывает более тяжелые последствия:
- отсутствие сознания;
- неконтролируемые хаотичные движения;
- сужение зрачков и слабую реакцию на свет;
- нарушение дыхания (становится глубоким и шумным);
- появление судорожных подергиваний (мышцы бесконтрольно напрягаются и расслабляются);
- ослабление сфинктеров, сопровождающееся непроизвольной дефекацией и мочеиспусканием.
Прогноз второй степени зависит от характера мозгового поражения. Ишемический инсульт дает меньше последствий и при своевременно оказанной помощи возможно выздоровление, но шансы на полное восстановление снижены.
Геморрагический инсульт более опасен и симптоматика быстро прогрессирует. Часть людей, впавшие в кому после геморрагического инсульта, погибают в первые часы, а выжившие – почти всегда остаются инвалидами.
3 степень
Третья стадия или глубокая кома характеризуется развитием тяжелых нарушений:
- нет сознания;
- все рефлексы отсутствуют;
- зрачки сужены;
- атония (возможны судороги с утратой дыхания на непродолжительное время);
- снижение АД;
- частое поверхностное дыхание;
- утрачен контроль за естественными оправлениями (больные мочатся и ходят по большому «под себя»).
Кома 3 степени чаще возникает при геморрагическом инсульте с обширным кровоизлиянием.
При третьей степени прогноз неблагоприятен и последствия мозговых нарушений почти необратимы.
4 степень
Прогноз на выживание отсутствует – кома 4 степени вызывает гибель мозговой коры. У пациента отсутствует:
- самостоятельное дыхание;
- реакция зрачков;
- защитные рефлексы;
- мышечный тонус.
Пульса нет на крупных сосудах, давление не определяется. Сохранить жизнь пациента можно только при подключении к аппарату жизнеобеспечения.
Введение в искусственную кому
Сообщение, что была проведена медикаментозная кома, нередко пугает родственников пациента. Но искусственная кома при инсульте необходима, чтобы снизить нагрузку на мозговую ткань и обеспечить:
- соединение отростками сохранившихся мозговых клеток между собой для создания новых нейронных цепочек;
- перераспределение функций мозга (уцелевшие структуры начинают работу погибших клеток).
Близким инсультника подробно разъясняют: зачем вводят в искусственную кому и рассказывают, какие последствие может предотвратить искусственно вызванный коматозный процесс:
- после инсульта с геморрагией уменьшается давление гематом и снижается риск повторного кровоизлияния;
- при ишемическом приступе удается добиться перераспределения мозгового кровотока и уменьшить очаг некроза.
Пока пациент находится без сознания и не реагирует на раздражители, мозг быстрее восстанавливаться после приступа.
Сколько дней продолжается искусственно вызванное состояние, доктора решают индивидуально, оценивая восстановительные процессы с помощью КТ и контролируя жизненные функции больного. Иногда лечение занимает несколько недель, которые человек проводит в реанимации, под наблюдением персонала.
Продолжительность выхода из медикаментозного коматозного сна зависит от действия лекарств. После того, как препараты перестали вводить, постепенно возвращается реакция на внешние раздражители, появляется сознание и возможность сознательно двигаться.
Что чувствует человек в коматозном состоянии
Под влиянием телевидения, где пережившие кому рассказывали о своих видениях и о том, что слышали все разговоры в комнате, родственники инсультника интересуются: слышит ли человек и что видит, находясь в бессознательном состоянии. Но это только мифы, на самом деле, человек в коме после инсульта:
- не в состоянии фокусировать взгляд, а значит и видеть;
- не может воспринимать на слух шумы и не слышит.
Если коротко сказать, что чувствует человек в коме, то это естественные позывы к мочеиспусканию и дефекации, раздражение от холода или излишнего тепла и слабую реакцию на боль (если рефлексы сохранены). Других ощущений больные не испытывают.
Уход за больными в коме
Находящихся без сознания людей требуется кормить и обеспечивать гигиену. Если человек самостоятельно дышит, то гигиенические процедуры ограничиваются мытьем и профилактикой пролежней.
При отсутствии самостоятельного дыхания показана искусственная вентиляция легких. Если проводится ИВЛ при инсульте, то необходимо санировать дыхательную трубку для удаления скопившейся слизи. Это поможет снизить риск развития застойной пневмонии.
Питание
Если человек впал в кому, то самостоятельно кушать не может. Как кормят людей в коме, зависит от продолжительности коматозного процесса:
- первые несколько дней человеку делают внутривенные инфузии питательных растворов;
- если улучшения не происходит и пациент не может самостоятельно глотать пищу, то питание больного проводят через желудочный зонд.
Если кормление проводится с использованием зонда, то применяют детское питание, жидкие фруктовые и овощные пюре, бульоны.
Гигиена
Для предотвращения образования пролежней и других осложнений, ежедневно больному необходимо:
- обмывать тело водой с гипоаллергенным мылом;
- очищать полость рта от слизи;
- расчесывать волосы.
Мытье головы проводится не реже раза в неделю.
Чтобы предотвратить пролежни, требуется часто менять положение больного в постели и подкладывать под места, подвергающиеся давлению, валики или подушечки.
Лечение
Терапия подбирается с учетом характера поражений головного мозга. Для стабилизации состояния пациентам назначают:
- кроворазжижающие препараты;
- средства для улучшения мозгового кровотока;
- лекарства, укрепляющие сосуды.
Дополнительно могут прописывать препараты для снижения холестерина или гипотензивные средства.
Если произошло обширное кровоизлияние в мозг, то проводят хирургическое удаление гематомы, а затем подбирают необходимые для лечения медикаментозные средства.
Сколько может длиться кома
Сколько человек может находиться в коме? На продолжительность влияет тяжесть церебральных расстройств и способность организма инсультника восстанавливаться.
При геморрагическом инсульте, если человек дышит на аппарате, коматозное состояние продолжается годами. Развивается вегетативное состояние, когда люди живут в коме за счет аппарата жизнеобеспечения и принудительного кормления.
При ишемическом инсульте продолжительность комы обычно составляет от нескольких часов до нескольких суток. На то, сколько длится состояние комы, влияет:
- Возраст. У пожилых восстановление мозговых функций происходит медленнее, поэтому у старого человека коматозное состояние продолжается дольше.
- Характер поражения. Кровоизлияние в мозг дает более тяжелые последствия и пациенты с геморрагией лежат в коме дольше времени, чем те, кто перенес ишемический приступ.
- Общее состояние здоровья. Если человек ранее болел диабетом, авитаминозом, эндокринными болезнями и другими серьезными патологиями, то при инсульте состояние больного более тяжелое.
Сколько пациент может пролежать в коме, доктора не могут спрогнозировать из-за того, что способность к восстановлению у каждого пациента индивидуальна. Но чем дольше продолжается кома, тем больше вероятность серьезных осложнений и выше риск смерти.
Последствия комы
Если возникла кома после инсульта, шансы выжить зависят, в первую очередь, от стадии коматозного процесса:
- Кома 1 степени. Если длится недолго (до 5 дней), то у человека есть возможность не только выжить, но и почти полностью избавиться от возникших нарушений. Более продолжительный коматозный процесс повышает вероятность развития инвалидности.
- Кома 2 степени. Сопор вызывает более тяжелые последствия, но, при своевременно оказанной медицинской помощи шансы на выживание высокие, хотя полное восстановление почти не встречается. Таких людей ожидает инвалидность.
- Кома 3 степени. Прогноз тяжелый: пациенты редко приходят в себя. Большинство ведут вегетативное существование.
- Кома 4 степени. Мозг мертв. Для поддержания жизни требуется искусственная вентиляция легких. Это состояние провоцирует обширный инсульт с кровоизлиянием в мозг и без поддержки медицинской аппаратуры человек умирает вскоре после приступа.
На характер последствий влияют и другие факторы:
- Характер приступа. При ишемическом инсульте прогноз выживания выше, чем когда произошел геморрагический инсульт.
- Кратность инсультных поражений. После второго инсульта патологические изменения головного мозга тяжелее.
У молодых, даже при глубоком инсульте, больше шансов выжить, чем у лиц в пожилом и старческом возрасте.
Последствия для пожилых
При коме после инсульта у пожилых, прогноз тяжелее:
- геморрагический инсульт головного мозга часто заканчивается смертью;
- после ишемического инсульта, даже если кома была непродолжительной, последствия для стариков будут тяжелыми (I или II группа инвалидности и зависимость от ухода третьих лиц).
Если больной пережил обширный инсульт и смог выйти из комы, то нередко отмечаются следующие осложнения:
- тактильные расстройства;
- проблемы со зрением;
- появление аномальных рефлексов;
- ограничение подвижности;
- психические отклонения;
- нарушения речи;
- потеря памяти;
- невозможность самообслуживания.
Глубокая кома в 80 лет почти всегда заканчивается смертью или вегетативным существованием, а шансы выжить у пожилых в 90 лет – минимальны.
Но это лишь общие данные статистики. Некоторые девяностолетние старики, перенесшие геморрагию, бывшие в коме 10 дней и дольше, смогли не только прийти в себя, но и частично восстановить утраченные навыки. Случаи выздоровления – единичные, чаще прогноз тяжелый.
Риск смертельного исхода
Вероятность развития тяжелой комы, заканчивающейся смертью, повышают:
- повторный инсульт;
- геморрагическая апоплексия;
- обширный ишемический инсульт в ствол мозга;
- пожилой возраст;
- тяжелая степень геморрагической или ишемической комы;
- коматозное состояние, продолжающееся 7 дней и дольше.
Нередко человек погибает не от инсультных нарушений, а от коматозных осложнений, когда инфицируются пролежни, нарушается работа почек или развиваются застойные явления в дыхательных путях.
Как выводят из комы
В реанимации делают все возможное, чтобы вытащить человека из развившегося состояния. Но выход из комы после инсульта происходит поэтапно и иногда сопровождается временными психическими расстройствами.
Стадии выхода:
Люди, когда снижается тяжесть оглушения, пытаются общаться с медперсоналом. Если все происходит благополучно и инсультника удается вывести из комы, то далее подбирают соответствующую программу реабилитации. Но вероятность выхода после геморрагического инсульта невысокая.
Восстановление после комы
Коматозное состояние – травма для психики, поэтому близким инсультника требуется проявить максимум внимания, когда человек окажется дома. Врачи рекомендуют:
- Создать комфортную обстановку, позволяющую больному почувствовать, что после инсульта он не обуза. Это важный этап реабилитации.
- Освоить основные навыки массажа. Для восстановления работы мышц необходимы массажные процедуры.
- Соблюдать правила питания. Пища должна легко усваиваться и обеспечивать организм человека необходимыми питательными веществами.
Немаловажный фактор – внимание и похвала. Перенесшие кому инсультники острее переживают свои ограничения и радуются успехам. Важно замечать даже небольшой прогресс и подбадривать человека.
Инсультная кома – не приговор. Человек может выйти из коматозного состояния, а насколько он потом адаптируется к жизни, зависит не только от врачебных прогнозов, но и от психологического комфорта. Внимание и забота близких нередко помогает реабилитироваться даже «безнадежным» пациентам.
Если развилась кома после инсульта, что ждать родным больного
При развитии мозговой комы человек полностью теряет контакт с внешним миром. Это состояние возникает после геморрагического инсульта или крайне тяжелого течения ишемического.
Наступление запредельной комы означает смерть мозга. Более легкие степени могут завершиться восстановлением сознания или переходом на вегетативную регуляцию процессов жизнедеятельности.
Обычно прогноз для выздоровления неблагоприятный.
Причины комы после инсульта
Поступление сигналов из внешнего мира в головной мозг происходит через особую сеть нейронов, которая называется ретикулярной формацией. Она отвечает за уровень бодрствования, процессы возбуждения и торможения в центральной нервной системе. При инсульте возникает разрушение этой связи из-за:
- повышения внутричерепного давления;
- отечности мозговых тканей;
- непосредственного повреждения клеток стволовой части;
- обширного очага ишемии или кровоизлияния в полушариях мозга.
Чаще всего причиной комы является геморрагический инсульт, он может начинаться с тяжелой степени утраты сознания со смертельным исходом. У части пациентов бывает постепенное прогрессирование симптомов – от состояния оглушенности до прекращения реакции на окружающее.
Геморрагический инсульт
Ишемическая форма острого нарушения мозгового кровообращения приводит к коматозному состоянию только при закупорке крупной артериальной ветви. У таких пациентов, как правило, имеется повторный инсульт, отсутствует коллатеральная (обходная) сеть кровоснабжения, отмечается распространенное атеросклеротическое поражение сосудов.
Рекомендуем прочитать об ишемическом инсульте головного мозга. Вы узнаете о поражении левой и правой стороны мозга при инсульте, а также о поражении ствола головного мозга.
А здесь подробнее о геморрагическом инсульте головного мозга.
Симптомы изменения состояния
Главный признак комы – это закрытые глаза и отсутствие реакции на боль, звук, свет. Этим она отличается от всех остальных видов утраты сознания.
Больной полностью теряет контакт с внешним миром, и никакие виды стимуляции не выводят его из такого состояния.
Симптоматика определяется степенью угнетения высшей нервной деятельности.
В зависимости от глубины выделяют несколько видов этого тяжелого осложнения инсульта.
Виды осложнений инсульта
Описание
Прекома
- сознание спутанное,
- оглушенное,
- больной заторможен или возбужден,
- могут быть психические нарушения;
Первая степень
- ступор,
- реакция на раздражения замедленная, сниженная,
- пациент может пить, пошевелиться, но на обращенную к нему речь не отвечает,
- тонус мышц высокий,
- зрачки сужаются при направлении на них света, но глаза расходятся в стороны, «плавают»,
- кожные рефлексы очень слабые;
Вторая степень
- сопор,
- движения редкие и хаотичные,
- координация отсутствует,
- дыхание шумное, глубокое,
- непроизвольное выделение мочи и кала,
- зрачки узкие, реакции на свет практически нет,
- есть ответ на раздражение роговицы и глотки,
- подергивания отдельных мышечных волокон,
- после напряжения мышцы расслабляются и периодически спазмируются;
Третья степень
- отсутствует сознание, все виды рефлексов,
- зрачок менее 2 мм,
- мышечный тонус низкий, периодические судороги,
- непроизвольные физиологические оправления,
- артериальное давление резко снижено,
- дыхание редкое, не ритмичное, поверхностное,
- кожные покровы холодные;
Запредельная кома (4 степени)
- означает смерть головного мозга,
- нет рефлексов, тонуса мышц,
- широкий зрачок,
- останавливается дыхание,
- не определяется давление и пульс на крупных сосудах.
Сколько человек находится в коме
Продолжительность коматозного состояния очень индивидуальна. Она зависит от локализации и размера очага разрушения головного мозга, а также наличия сопутствующих поражений сердца и возраста больного.
Минимальная длительность составляет 1 — 2 часа, а максимальная продолжается несколько лет с переходом пациентов в вегетативное состояние, при котором нет активности коры головного мозга, но сохранены автономные рефлексы.
Несмотря на то, что после 6 месяцев возврат больного к полному сознанию практически невозможен, но он продолжает считаться живым человеком, которому требуется поддержание дыхания и сердцебиения. Чем длительнее период комы, тем меньше шансов на последующую нормализацию работы головного мозга.
Прогноз после ишемического, геморрагического
Мозговое кровоизлияние протекает обычно в более тяжелой форме. Смертность достигает у таких пациентов 70%, даже после проведенного удаления гематомы показатель не намного ниже. К неблагоприятным факторам относятся:
При ишемическом инсульте отмечается более доброкачественное течение, он редко сопровождается глубоким нарушением сознания. Это бывает при повторных сосудистых катастрофах, массивной закупорке артерий мозга холестериновыми бляшками, отсутствии лечения или полном пренебрежении рекомендациями врачей.
Закупорка артерий мозга
Прекома и первая степень комы еще могут дать больному шанс на выздоровление, при более высокой степени прогноз считается сомнительным, наступление запредельной комы обычно расценивается как летальный исход.
Последствия для пожилых
Прогноз для восстановления мозговой деятельности в пожилом возрасте гораздо хуже. После возвращения сознания у пациентов обычно сохраняется неврологический дефект в виде:
- снижения зрения;
- утраты чувствительности;
- двигательных нарушений – паралич, судороги, гиперкинезы;
- аномальных рефлексов;
- расстройств речевой функции, психики;
- стойкой потери памяти, способности к самообслуживанию.
Тем не менее окончательное заключение о последствиях коматозного состояния после инсульта можно сделать только на основе полной диагностики, которая включает УЗИ сосудов головы и шеи, МРТ или КТ мозга в сочетании с ангиографией.
Как выходят из глубокой комы
Если вовремя начать интенсивные реанимационные мероприятия, провести удачную операцию, а очаг поражения не распространяется на соседние зоны, удалось справиться с отеком мозга, то больной начинает приходить в себя. Процесс восстановления утраченных функций происходит в обратном порядке:
- вначале открываются глаза, возникает реакция зрачка на свет, роговичный рефлекс;
- появляется способность глотания и болевых ощущений, пациент может следить взглядом за перемещениями людей или предметов;
- сознание проходит стадии сопора и ступора, нередко отмечается бред и галлюцинации;
- возможны судорожные припадки;
- при благоприятном течении восстанавливается контакт с окружающими людьми.
Переход из состояния комы в вегетативное сопровождается открыванием глаз на вспышки света, громкие звуки, больной может издавать стоны, но осознанного реагирования на раздражители у него нет. Хватательный, жевательный и глотательный рефлекс сохраняются. Из-за полной неподвижности нередко появляется пневмония, пролежни, мочевые инфекции.
Восстановление функций головного мозга (до периода его полной гибели) происходит за счет таких процессов:
- трансформации стволовых клеток в нейроны;
- отрастания отростков сохранившихся клеток;
- замещения утраченных функций соседними участками мозга.
Рекомендуем прочитать об операции при инсульте. Вы узнаете о том, какую операцию делают при геморрагическом инсульте головного мозга, противопоказаниях к хирургическому вмешательству, а также о последствиях и прогнозе для больного.
А здесь подробнее о стволовом инсульте.
Кома после инсульта развивается у пациентов с обширным поражением, чаще при кровоизлиянии в головной мозг, появлении признаков отека и дислокации стволовой части. Это осложнение имеет четыре степени тяжести, которые и определяют в дальнейшем прогноз для восстановления мозга. У пожилых людей он менее благоприятен.
Выход из комы происходит на протяжении часа или нескольких лет. При этом может быть постепенное пробуждение сознания или переход в вегетативное состояние.