Чем лечить насморк у ребенка: все что нужно знать
Начинается насморк у ребенка: как остановить и что делать, предотвратить начинающийся насморк

Каждая мама рано или поздно впервые сталкивается с детским насморком. Заболеть им может даже самый здоровый, закаленный малыш, и бояться этого не стоит.
Главное – вовремя распознать начинающийся ринит и принять меры. Сам по себе этот недуг не опасен, но если его запустить, он может перерасти в серьезное заболевание.
Обратите внимание
Поэтому всем родителям важно знать, что делать, если у ребенка начинается насморк.
Ринит у детей, как впрочем и у взрослых, чаще всего возникает в межсезонье – осенью и весной. В этот период иммунитет ослабевает, из-за трудности оптимально одеться в переменчивую погоду часто случается переохлаждение организма, и подцепить вирусную инфекцию ребенку не составляет труда. А уж когда дети идут в детский сад, все мамы знают: адаптация без насморка не пройдет.
Как не пропустить насморк у ребенка?
На самом деле, невозможно, чтобы адекватные родители, должным образом осуществляющие уход за своим малышом, пропустили начало насморка у ребенка. Его признаки достаточно просты:
- из носа выделяется слизь;
- дыхание затруднено.
Обычно в самом начале заболевания из детского носика выделяются очень жидкие прозрачные сопли, по консистенции напоминающие воду. Это хороший признак, такой насморк не представляет опасности, если его не запустить.
Мамы также замечают, что ребенок начинает держать рот постоянно приоткрытым. Это означает, что носик малыша плохо дышит, и он пытается дышать ртом. Через несколько дней выделения из носа становятся более густыми, и уже не возникает необходимости каждые пять минут пользоваться носовым платком.
Если эти густые сопельки прозрачны, повода для беспокойства нет: насморк пройдет без особых последствий через 7-10 дней после обнаружения первых признаков заболевания.
Важно! Если выделения из носа вдруг приобретают неестественный желтый или зеленый цвет, это повод срочно обратиться к врачам: педиатру и отоларингологу!
Чтобы снизить риск развития осложнений и максимально облегчить состояние своих детей, мамы должны знать, чем и как лечить начинающийся насморк у ребенка.
Что делать в домашних условиях?
Чтобы остановить начинающийся насморк у ребенка, следует провести симптоматическое лечение. Следующая схема поможет облегчить проявления ринита в начале его развития:
С первых дней болезни важно обеспечить ребенку отдых и не допускать перенапряжения организма и нервной системы
Промывание носа
Промывание – полезная процедура, поддерживающая необходимую влажность слизистой носа и эффективно выводящая из носа все лишнее. При правильном проведении этой гигиенической манипуляции раствор, вливаемый в одну ноздрю носа, должен свободно вытекать из второй ноздри. Однако, в случае с маленькими детьми добиться полноценного промывания довольно сложно.
Для процедуры понадобится специальный раствор:
- соляной раствор, приготовленный в домашних условиях;
- физраствор, купленный в аптеке (натрия хлорид).
Для приготовления соляного раствора возьмите 1 ч.л. соли и растворите ее в 1 л. воды.
Несколько раз в день небольшое количество полученного средства комнатной температуры нужно вливать в носик ребенка с помощью пипетки или шприца без иглы и через несколько секунд давать ему свободно вытечь из носика.
Конечно, маленький ребенок еще не умеет сморкаться, поэтому вы можете удалить сопельки после промывания специальным аспиратором.
Осторожно! Промывание – это не закапывание раствора в нос! Он должен свободно вытечь из ноздри, унеся с собой лишнюю слизь.
С тем же успехом вы можете воспользоваться физраствором. Большая бутыль с 200 мл натрия хлорида стоит очень дешево и продается в каждой аптеке. Кстати, ингаляции с физраствором очень эффективны при начинающемся кашле, поэтому иметь такое средство дома под рукой лишним не будет.
Если вашему ребенку уже есть два года и больше, вы можете пойти по самому простому пути – приобрести в аптеке раствор морской воды в спрее. Цена на такое средство достаточно высока, но его форма очень удобна и позволяет сделать промывание носа быстрой и приятно процедурой.
Для лечения насморка у детей в возрасте до двух лет не рекомендуется использовать аптечные распылители с морской водой, ведь слишком сильная струя может загнать инфекцию вглубь носовых пазух и даже вызвать отит.
Важно
На первый взгляд процедура промывания носика малыша может показаться неопытной маме сложной задачей, но на самом деле она быстро приноровится и начнет выполнять эти простые манипуляции «на автомате».
В целом, регулярного промывания носового хода обеих ноздрей для лечения ничем не осложненного ринита будет достаточно для скорейшего выздоровления ребенка. Это позволит предотвратить начинающийся насморк и не даст развиться тяжелой болезни.
Сосудосуживающие препараты
Если вы видите, что ребенку слишком трудно дышать, стоит воспользоваться еще одним средством – сосудосуживающими каплями. Их может посоветовать вам врач или фармацевт. Такие капли нельзя капать дольше 7 дней подряд. Обязательно изучайте инструкцию, прежде чем воспользоваться лекарством, соблюдайте дозировку и не превышайте рекомендуемое время лечения.
Если у вас возникнут сомнения, всегда лучше обратиться к врачу за консультацией. Капли желательно использовать после промывания носа, чтобы носовой ход был чист и свободен от слизи.
Внимание! Не рекомендуется использовать народные рецепты для лечения ринита! В большинстве случаев промывание носа и в случае необходимости сосудосуживающие капли прекрасно справляются с насморком.
Использование сосудосуживающих капель – это крайняя мера, которая применяется при неэффективности остальных методов лечения
Когда обращаться к врачу?
Если насморк у ребенка при указанной выше схеме лечения долго не проходит, важно вовремя обратиться к врачу. Могут возникнуть осложнения или насморк может оказаться аллергическим. В подобных случаях без помощи специалиста не обойтись. Ведь только он сможет поставить правильный диагноз и назначить адекватное лечение.
Рекомендуется обратиться к врачу, если:
- насморк не идет на спад больше 10 дней после его начала;
- температура тела ребенка достигает 37°С и продолжает повышаться;
- ребенок выглядит вялым и апатичным;
- к насморку присоединяется кашель;
- выделения из носа приобрели желтый или зеленый цвет, в них появились кровяные прожилки;
- ребенок жалуется на головную или ушную боль.
Как избежать насморка впредь?
После первого перенесенного детского насморка мам начинает волновать вопрос: а как же избежать появления слизи из носа в следующий раз?
Для этого вы можете принять некоторые профилактические меры:
- регулярно проветривайте комнату ребенка;
- поддерживайте оптимальную температуру и влажность воздуха в спальне малыша;
- промывайте нос ребенку перед посещением общественных мест (например, поликлиники, торговых центров, детского сада) и после них,
- укрепляйте его иммунитет посредством полноценного питания, приема витаминов, закаливания.
Заключение
Теперь вы знаете, как остановить насморк у ребенка, если он начинается. Помните, что насморк – это не страшно, но и пускать ситуацию на самотек тоже не стоит. Профилактические меры и вовремя начатое лечение помогут вашим драгоценным деткам реже болеть и быстрее выздоравливать.
Лечим насморк у ребенка: советы по быстрому лечению

Ни одна мама не сможет спокойно спать, пока болеет ребенок. Насморк у детей – явление довольно частое, и от правильного и быстрого лечения будет зависеть его продолжительность. Избавить ребенка от заложенного носа можно с помощью капель, мазей, ингаляций, прогревания и народных рецептов.
Насморк и его причины
Насморк – это воспаление слизистой оболочки носа. Чаще всего ринит – не самостоятельное заболевание, а симптом ОРВИ, простуды, прочих вирусных болезней или аллергии.
Появление большого количества слизи – это защитный механизм, который помогает сражаться с инфекцией. В слизи содержатся вещества, которые эффективно борются с вирусом. Но при условии, что выделения не густые. А подсохшая слизь и вовсе становится прекрасным местом для размножения микробов.
Основные причины насморка у ребенка:
- Вирусные болезни(простуда);
- Переохлаждение, особенно в осенне-зимний период;
- Инфекционные заболевания;
- Перепады температуры;
- Травма носовой полости;
- Воздействие на организм аллергенов;
- Нахождение в носовых проходах постороннего предмета.
Так как иммунная система детей не так крепка, как у взрослых, и не всегда защищает от вирусов, дети подвергаются насморку чаще. Любой перепад температуры или общение со сверстниками в детском саду могут привести к появлению ринита.
Признаки появления насморка
В первые часы заболевания:
- малыш жалуется на жжение в носу, дискомфорт в горле;
- начинает чихать;
- постепенно закладываются носовые ходы.
Далее ребенок становится капризным, повышается температура и появляется слизь. Малыш плохо спит, отказывается кушать, и ведет себя беспокойно.
Полезные советы
Есть простые советы, которые помогут быстрее вылечить ринит:
- Давать ребенку обильное питье;
- Постоянно проветривать комнату;
- Делать ежедневную влажную уборку;
- Увлажнять воздух;
- Исключить контакт с пылью, дымом, резкими запахами;
- Не перегревать малыша.
Важно научить ребенка правильно высмаркиваться, закрывая поочередно каждую ноздрю. Если ребенок слишком мал, чтобы самостоятельно или при Вашей помощи высморкаться, то используйте аспираторы для носа для очищения проходов от слизи механическим путем.
Аспираторы бывают:
- В форме груши с мягким наконечником, например, фирмы «Нуби», «Чикко». Их цена невысока, около 100 рублей, и они снабжены специальной насадкой для предотвращения травм слизистой.
- Механический в виде трубки, фирм «Отривин-бэби», «Физиомер». Они стоят дороже, в районе 200-450 рублей, но лучше убирают слизь.
- Электронные аспираторы. Они эффективны при отсасывании слизи, но их цена может доходить до 5 тысяч рублей. Фирмы-изготовители – «Коклин», «Чистый нос».
- Вакуумные аспираторы, очень громоздкие и шумные.
Стадии ринита
Выделяют 3 основные стадии:
- 1 стадия – короткая, но самая стремительная. Появляется жжение в носу, чихание и сужение сосудов.
- 2 стадия – длится до 3 дней. Сосуды расширяются, слизистая ребенка приобретает красный оттенок и отекает, обильно выделяется слизь.
- На 3 стадии состояние улучшается, дыхание через нос налаживается, но слизь становится более густой.
Классически насморк у малыша длится до 7 дней, но при хорошем иммунитете он проходит и за 3-4 дня.
Старайтесь не допускать появления осложнений, и вовремя начинайте лечение ринита.
Методы традиционного лечения
Чем же лечат насморк у ребенка?
- Сначала советуют очистить носовые пазухи от слизи. Ребенку нужно правильно высморкаться, или при помощи специального аспиратора избавить нос от слизи.
- Затем в течение дня проводите промывание носовых ходов. Делают его с помощью воды с солью, настоев ромашки или шалфея, с увлажняющими каплями на основе морской воды – Аква Марисом или Отривином.
- Если насморк появился от вирусной инфекции, то его лечат препаратами интерферона, например, Гриппфероном( противовирусный препарат).
- Если отек не проходит, то детский ринит рекомендуют лечить препаратами на растительной основе, например Пиносолом с маслом эвкалипта и сосны. Либо используются капли с сосудосуживающим эффектом – Низивин, Нафтизин, Отривин. Такие капли применяются только при острой необходимости.
- При аллергическом насморке применяют антигистаминные препараты, например, Виброцил (можно капать детям до года).
Для облегчения дыхания во сне смочите ватный тампон или тряпочку эфирными маслами мяты или эвкалипта и положите ее рядом с кроватью ребенка.
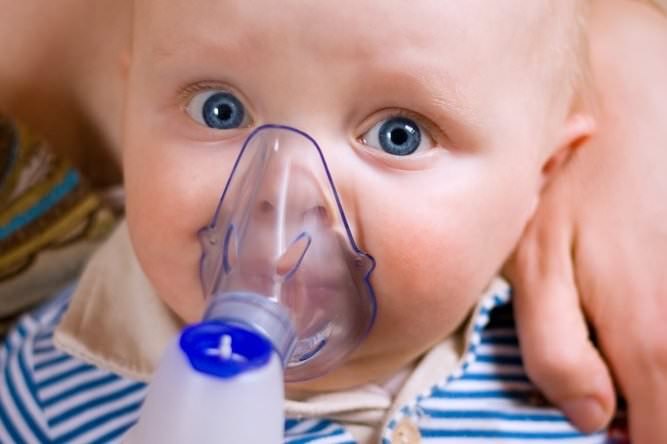
Очень полезным средством при рините у малыша будут ингаляции. В специальный прибор – небулайзер заливается кипяченая вода с 2-3 капельками эфирного масла(эвкалипта, шалфея, пихты), используя соответствующие насадки.
Детям постарше можно делать ингаляции над паром над кастрюлей или с помощью ингалятора.
Лечение народными средствами
Несмотря на множество противовирусных и сосудосуживающих препаратов для детей, не стоит исключать применение народных рецептов. Они безопасны для слизистой ребенка, проверены временем и помогают быстро убрать насморк.
Вот самые эффективные из них:
Натрите на терке свеклу и отожмите сок. По 2 капли средства закапывают в каждый носовой проход. Повторяют до 4 раз в день.
Смешивают пол ложечки сока чеснока и воды. Добавляют немного меда и закапывают малышу.
Равное количество сока лука и воды смешивают с медом и капают по 3-4 раза в день.
Промывайте нос отварами ромашки, шалфея или календулы.
Возьмите масло облепихи и сок календулы. Нанесите на ватные тампончики и на 20 минут поместите в носовые пазухи.
- Прогревание носовых пазух
Разогретую на чистой сковородке соль или сваренное яйцо остудить, положить в хлопковый или льняной мешочек и прикладывать к носу.
Важно: соль или яйцо должны быть теплыми, а не горячими, чтобы не обжечь носик малыша.
Проводите ингаляции над отварами из трав, над эфирными маслами, отварным картофелем.
Совет
Подойдет для ребенка в 2 года и старше.
Мед смешивается с водой, соком свеклы или соком Алоэ, настаивается и закапывается до 3 раз в день.
Благодаря содержащимся в них фитонцидам, они хорошо лечат насморк вирусного характера. Сделайте 5-6 надрезов на головке чеснока или возьмите половинку лука и дайте подышать их парами.
Заключение
Насморк приносит ребенку много дискомфорта, малыш плохо спит, кушает и капризничает. Начинайте лечить насморк с появления первых симптомов: промывайте и очищайте от слизи носик, давайте много питья, проветривайте комнату и увлажняйте воздух. При необходимости используйте капли, спреи или мази на растительной основе или воспользуйтесь советами народной медицины.
Лечение насморка у детей хронического и начинающегося – народные рецепты и схемы приема препаратов

Усиленное выделение слизи из носа у детей возникает чаще, чем у взрослых, а протекает в более тяжелой форме. Затяжной ринит со временем распространяется на легкие, бронхи, развивается воспаление уха (отит).
По этой причине необходимо быстрое лечение насморка у детей в домашних условиях, которое проводится, как медикаментозно, так и народными рецептами.
Чтобы избежать осложнений, ребенку необходимо снять отечность слизистой и вернуть нормальное дыхание носом.
Главный симптом детского ринита – интенсивное образование носовой слизи, которая сама по себе не опасна для здоровья. Она задерживает частички пыли, увлажняет вдыхаемый воздух, обладает антисептическими, защитными свойствами.
Однако при инфекционном или вирусном заболевании количество слизи увеличивается в несколько раз, ведь организм начинает усиленно вырабатывать муконазальный секрет, чтобы убрать из носоглотки патологические микроорганизмы.
В результате малыш страдает от обильного насморка.
В большинстве случаев лечение насморка у ребенка происходит в домашних условиях. Если простуда протекает с осложнениями, то может потребоваться госпитализация. Срочная медицинская помощь требуется малышу или дошкольнику, если у него наблюдается:
- температура тела выше 39,5°C;
- потеря сознания;
- дыхательная недостаточность;
- судороги;
- гнойные выделения в носу.
Для устранения симптомов насморка существует несколько методов лечения. Первое, что нужно сделать – очистить от слизи носовые ходы обеззараживающим раствором. Для этого используются солевые растворы, на основе морской соли, Мирамистина, Фурацилина. Далее метод лечения насморка назначается врачом в индивидуальном порядке, в зависимости от причины, вызвавшей патологию.
Чтобы лечение насморка у детей быстро происходило, применяются разные группы и формы препаратов. Для детей до 6 лет используют лекарства в виде капель, а для подростков – спрей. После диагностики врачи назначают лечение одним или несколькими из нижеперечисленных лекарственных групп:
- сосудосуживающие, после которых исчезает отек слизистой носа, восстанавливается дыхание;
- гормональные, обладающие противовоспалительной, противоотечной, противоаллергической активностью;
- антисептические, применяемые для уничтожения вирусов и грибов при бактериальном насморке;
- противовирусные, которые призваны уничтожать вирус, попадающий в организм;
- иммуномодулирующие, которые нужно использовать вначале болезни, чтобы избежать приема антисептиков и антибактериальных средств;
- гомеопатические, оказывающие противовоспалительное, противоотечное действие при остром рините;
- антигистаминные, которые назначают при аллергическом насморке.
Среди детских лечебных капель для интраназального введения существуют антибактериальные препараты, сосудосуживающие, антигистаминные и лекарства для питания и смягчения слизистой, приготовленные на масляной основе. Самые популярные:
Фурацилиновые капли в нос для детей
Если насморк развивается во время простуды, то это свидетельствует об активном размножении бактерий в полости носа. Помочь детскому организму избавиться от неприятного состояния помогут фурацилин-адреналиновые капли. Как видно из названия, состав препарата содержит два компонента. Фурацилин – отличный антисептик, который используют даже при гнойном гайморите.
Адреналин быстро сужает сосуды, что способствует облегчению дыхания через нос. В педиатрической практике данный препарат назначают в минимальной концентрации: закапывают в каждый носовой ход по 2-3 капли не более 3 раза/сутки. Длительность применения 3 дня. Если за этот период симптомы насморка не исчезли, назначается полный курс лечения каплями, но не более 7 суток.
Продолжительные и обильные выделения из носа быстро устраняются назальными спреями. При орошении носоглотки частички лекарства достигают даже внутренних пазух, а устройство флакона исключает передозировку и развитие побочных реакций. Самые популярные препараты для детей:
Ингаляции
Эффективный домашний метод лечения насморка – вдыхание пара (ингаляции небулайзером или отварами лекарственных трав). Терапия показана детям, у которых ринит развился на фоне ОРВИ или простуды.
Если насморк имеет аллергическую природу, то ингаляции отварами или другими средствами не помогут. В любом случае этот метод лечения должен быть согласован с врачом.
Для чего нужна ингаляция? С помощью данной процедуры можно:
- очистить носовую полость от выделений;
- увлажнить слизистую носа;
- стимулировать кровообращение;
- доставить в очаг воспаления антисептики, противовоспалительные и другие препараты.
Полоскания
При затяжных слизистых выделениях из носа при любом комплексном лечении назначаются полоскания носовой полости соляным раствором. Его можно купить в аптеке или приготовить самостоятельно.
Польза полосканий заключается в том, что хлорид натрия по составу близок по концентрации к сыворотке крови, поэтому детский организм не расценивает его как чужеродный элемент. Солевой раствор побуждает клетки мерцательного эпителия на активный иммунный ответ.
Полоскания показаны не только для лечения насморка, но и для профилактической очистки носика грудным детям.
Как прогреть нос в домашних условиях
Если причиной ринита у ребенка стал вирус, то эффективным лечением будет применение сосудосуживающих препаратов и согревающих компрессов.
В качестве грелки для носа может послужить отварное куриное яйцо, подогретая поваренная соль, ржаная лепешка. Все эти продукты в теплом виде заворачиваются в ткань и прикладываются к носовым пазухам.
Компрессы следует делать на ночь, так как есть возможность сохранить тепло дольше, закутав сына или дочку плотнее и уложив спать.
Чем лечить начинающийся насморк
Сопли на начальной стадии заболевания (если ринит не сопровождается температурой) можно убрать промыванием носа физиологическим раствором. Хорошие результаты дают народные средства от насморка для детей.
Отличными антисептическими свойствами обладает смесь сока алоэ с раствором меда (1:1 с водой). Средство используют при начинающемся рините разной этиологии. Для его приготовления нужно поместить лист алоэ в холодильник на ночь, затем с помощью терки отжать сок.
Водный раствор меда следует смешать с соком 1:1 и закапывать в каждый носовой ход за 2-3 часа до сна.
Лечение затяжного насморка у детей
Облегчить симптомы синусита или хронического ринита помогут антисептики и промывание носа солевыми растворами. Воспаление околоносовых пазух уберут сосудосуживающие капли и ингаляции муколитиков (средств, разжижающих слизь). При гнойном насморке необходимо:
- проводить системную антибактериальную терапию (Кларитромицин, Амоксициллин);
- применять противовоспалительные средства местного воздействия (Пиносол, Гидрокортизон);
- прибегать к физиопроцедурам (УВЧ, СМВ).
Чем лечить бактериальный насморк
Схема лечения основана на устранении патогенных бактерий, поэтому включает в себя очистку носовой полости, повышение иммунитета, восстановление тканей слизистой и профилактические меры для исключения рецидивов.
Широко используются лекарства для наружного применения в виде мазей, спреев, капель в сочетании с народными методами. Отличные результаты зафиксированы при промывании носа отваром шалфея и аптечной ромашки.
Для устранения бактериальной инфекции рекомендуется комплексное введение капель: Виброцила, через 5 минут Мирамистина, через 5 минут Изофры.
Лечение насморка у детей народными средствами быстро
При лечении ринита в качестве вспомогательного средства отлично подойдет эфирное масло эвкалипта. Использовать его можно несколькими способами: развести с водой 1:4 и промывать ребенку нос трижды/сутки или закапывать носовые ходы 4 раза/день.
Не менее эффективен при затяжном рините сок лука, разведенный с водой (3 капли на 5 мл). Его по 2 капли надо закапывать в каждую ноздрю по 2-3 раза/день. Разведенный с водой 1:1 сок каланхоэ тоже дает быстрый лечебный эффект для выведения избытка слизи из носа.
Его необходимо закапывать при насморке на любой стадии по 2-3 раза/день.
Видео
Как лечить начинающийся насморк у ребенка эффективно

Внимание к здоровью детей всегда повышено. Такое, на первый взгляд, привычное явление, как заложенность носика, не должно оставаться без должного лечения.
Когда нос малыша не может дышать, ему не хочется играть, кушать и спать. Приходится дышать ртом, а это совсем неудобно. Начинаются капризы, появляется опасность ухудшения состояния.
Поэтому вопрос, как лечить начинающийся насморк у ребенка, рекомендуется решать безотлагательно.
Обратите внимание
Порой родители сразу решают пичкать ребенка таблетками, приобретать капельки, как только начинается насморк, не разобравшись в природе его возникновения. Ринит имеет разную природу, его может вызвать простуда, аллергия, иногда физиология.
Срочное лечение требуется не во всех случаях, так как выделяемая в разумных пределах слизь необходима для правильного развития детского дыхательного аппарата. Поэтому самостоятельное решение о том, как вылечить заложенность, лучше не принимать, а обратиться за помощью к педиатру, при необходимости он назначит средства, которые вылечивают быстро.
Как остановить течение болезни? С помощью медикаментов либо народных методов, выбор делают на основании анализов, осмотра, личных противопоказаний, генетики и общего состояния маленького человека.
Как понять, что у ребенка начинается насморк?
Понять, как начинается насморк несложно, если уметь распознавать основные признаки. Предвестниками начинающегося ринита чаще бывают вялость, слабость и плохое настроение.
Малыш капризничает, ему не хочется играть, привычные любимые блюда не радуют. Ощущается жжение и заложенность, может возникнуть головная боль, подняться температура.
Эти признаки варьируются или могут вовсе не проявляются, в зависимости от типа ринита и его тяжести.
Как правило, сопельки на первых этапах незаметны. Они возникают приблизительно через день после начала заболевания. На первых этапах они прозрачные, затем становятся густыми и зеленоватыми.
К концу течения ринита окрашиваются в белый цвет. Часто температура тела повышается до 37–37,5 градусов, внутри нос отекает, маленькому больному становится тяжело дышать.
Вкус пищи не чувствуется и запах также, поэтому дети обычно теряют аппетит в это время.
Важно
Для новорожденных начавшийся ринитопасен тем, что сильно суживаются носовые проходы, они не могут кушать материнское молоко или смеси из бутылочек. К тому же, возникает одышка, и они плохо прибавляют в весе в этот период времени.
Обычно вылечить начинающийся насморк можно за 2–3 дня при правильном подходе к нему. Если иммунная система еще не особенно крепкая, такое состояние может продолжаться до 7 дней.
Чем лечить начинающийся насморк
Важно знать, чем лечить начинающийся насморк, основные проверенные методы народные и медицинские.
Их выбор зависит от состояния детей и от того фактора, что грудничок еще не может пожаловаться на недомогание, а дети постарше вполне в состоянии описать свое состояние.
Например, ребенок после трех лет вполне может сам высморкаться, не прибегая к помощи. Грудничку это недоступно. Как быстро вылечить насморк подскажут проверенные советы.
Медикаменты
Родители должны понимать, чем эффективно лечить только начинающийся насморк у своего ребенка. Лекарства давать стоит только по назначению врача и в случаях, когда маленький организм не может самостоятельно бороться с заболеванием. Поскольку появление сопелек все же не является опасной болезнью, то они вполне могут пройти без применения капель, аэрозолей и таблеток.
Иммунитет маленького человека способен побороть самостоятельно инфекцию либо вирус. Однако комфортные условия, перечисленные выше, детям следует создать. Заболевание неопасное, но создающее дискомфорт. Если есть опасения, что ринит усиливается и принимает более серьезные формы, следует обратиться за врачебной помощью.
При необходимости педиатр выпишет лекарства, среди них:
- Аквамарис – содержит морскую воду, которая позволяет очищать пазухи и дезинфицировать слизистую оболочку. Лекарство рекомендуют с первых дней жизни, обычно закапывают два – три раза в день по одной капельке в каждую ноздрю. Выпускается в виде спрея либо капель. Грудничкам рекомендованы капли, так как их носовые перегородки еще не сформировались, их можно повредить либо занести инфекцию, используя спрей. Препарат протестирован и безопасен;
- Аквалор Беби – препарат, содержащий морскую воду. Кроме того, в его составе калий, селен, цинк и магний. Эти вещества помогают повысить иммунитет. Способствует соблюдению гигиены, не только излечивает, но и подготавливает слизистую оболочку к использованию других медикаментов. Выпускают капли и спрей. При использовании Аквалора в качестве промывания носа, нужно чтобы ребенок наклонил голову набок, тогда раствор свободно вытечет, либо попросить его высморкаться по окончании процедуры;
- Назол Беби – сосудосуживающие капли, эффективно уменьшают отек. Лекарство назначают с осторожностью, больше трех суток закапывать Назол Беби нельзя. Противопоказан препарат при сердечно-сосудистых заболеваниях, диабете. Вызывает нервное перевозбуждение в случае передозировки.
- Отривин Беби – физраствор, увлажняющий слизистую носа и повышающий местный иммунитет. Применяют его обычно ежедневно по одной – две капли, противопоказаний нет, применять лекарство можно с грудничкового возраста.
- Виброцил – суживает сосуды и смягчает слизистую за счет входящего в состав лекарства лавандового масла. Помогает справиться с сопельками, все компоненты Виброцила натуральны, противопоказаний нет. На выбор – капельки, гель и спрей (после 5 лет).
Народные методы лечения
Порой народные средства избавления от сопелек справятся с проблемой намного лучше, чем медицинские препараты.
Выбор способа терапии все же за педиатром, к народным средствам относятся с вниманием, так как некоторые из них способны вызвать аллергию либо ожог. Обычно применяют закапывание настоя целебных трав, согревающие компрессы, ингаляции.
Концентрацию настоев и выбор целебного растения согласовывают с врачом, так как не все из них подойдут для раннего возраста. Среди проверенных средств выделяют следующие:
- сок каланхоэ оказывает противовоспалительное действие, вызывает быстрое отделение слизи;
- сок лука специально приготавливают. На сковороде подсушивают очищенные части луковицы для придания мягкости, добавляют растительное масло и настаивают полдня. Затем процеживают, настойка готова;
- свекольный или чесночный соки перед употреблением разводят водой 1:1;
- использование готовых масляных настоев для ингаляций. В составе, как правило, ромашка, мята, пихта, шалфей и др. В сборы для ингаляций добавляют половину чайной ложки соды на стакан;
- теплые компрессы – разогретую соль помещают в мешочки и прикладывают к пазухам. С такой же целью используют вареные теплые яйца;
- разогревающие грудные компрессы – отварную горячую картошку толкут, помещают в пакет, закрывают полотенцем. Полчаса держат на грудной клетке малыша.
Несомненно, заложенность и течение из носа – неприятное явление как у взрослого, так у маленького члена семьи. Ринит может начаться в любой момент. К детским сопелькам относятся с особенным вниманием по нескольким причинам.
Маленький человек порой не может еще объяснить, что его беспокоит, без лечения, вероятно, начнутся другие болезни. Когда малышу сложно дышать, его развитие замедляется, он не хочет кушать, играть и гулять.
Эти процессы важнейшие составляющие его роста и развития.
Чтобы избавиться от заложенности носа, не всегда требуются лекарства. Иногда достаточно создать необходимые условия для прекращения ринита и использовать безопасные, проверенные народные средства. Важно, что все манипуляции должны совершаться только под контролем педиатра.
Какие виды насморка бывают у детей и как их лечить?

Насморк так часто появляется у детей любого возраста, что иногда кажется обязательной принадлежностью дошкольного детства. Может быть, именно это обстоятельство заставляет многих родителей недооценивать значимость частых ринитов у детей старше года.
https://www.youtube.com/watch?v=4fIBnajW_Fc
Если насморк у грудного ребенка следует лечить сразу же после его возникновения, потому что малыш из-за заложенного носа не может полноценно есть и спать, то ринит у детей старше года требует точной диагностики и взвешенного подхода. Обычная простуда, пущенная на самотёк, может стать причиной гнойного ринита.
Насморк – это болезнь?
Ринит, или насморк – это воспаление носовых полостей в острой или хронической форме, выражающееся в нарушении свободного дыхания. Основное предназначение слизистой носа – защита респираторных органов от проникновения бактерий, вирусов и других патогенных организмов.
В норме они остаются в слизи носовых проходов, а после удаляются с помощью мерцательного эпителия. Если у ребенка начинается насморк, значит, защита ослаблена следующими факторами:
- Переохлаждение организма;
- Раздражение резкими запахами;
- Запыленный или сухой воздух;
- Воздействие холодного воздуха.
Преодолев защитный барьер, вирус проникает в клетки слизистой носа, созревает и размножается внутри них, а впоследствии уничтожает. Когда к содержимому носовых ходов присоединяется бактериальная флора, насморк переходит на следующий виток своего развития.
Если не удается быстро избавиться от насморка, он приобретает хроническое течение. При этом на слизистой появляются инфильтраты, она гипертрофируется или частично атрофируется.
Подобная ЛОР-патология практически никогда не диагностируется, как отдельное заболевание. Чаще всего хронический или острый ринит у детей – симптом вирусной, бактериальной инфекции или аллергии.
По данным медицинской статистики, каждый ребенок дошкольного или младшего школьного возраста за год переносит от 4 до 9 случаев насморка.
Не стоит недооценивать возможные последствия затяжного ринита:
- Замедление темпа физического и психического развития ребенка;
- Снижение успеваемости у школьников;
- Синусит;
- Пневмония;
- Бронхиальная астма;
- Отит среднего уха.
Диагностирование и лечение насморка у детей проводит педиатр или детский оториноларинголог. Для углубленного обследования и специфического лечения может потребоваться консультация аллерголога или пульмонолога.
Причины насморка
Чаще всего ринит у детей вызывают рино- и аденовирусы, вирусы гриппа, стрептококки и стафилококки, возбудители респираторных инфекций. Редко насморк может быть вызван грибками и бактериями, провоцирующими появление туберкулеза, гонореи, а так же хламидиями, микоплазмой.
Основные причины детского насморка:
- Инфицирование ребенка гриппом, аденовирусной инфекцией, дифтерией, скарлатиной, коклюшем, менингитом, корью;
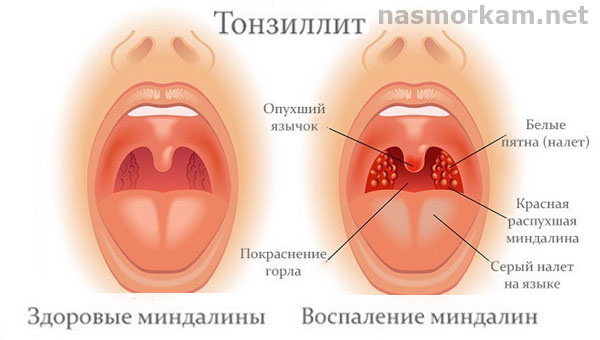
- Снижение защитной функции слизистой носа из-за тонзиллита, синусита, воспаление аденоидов;
- Побочное действие вакцинации;
- Катаральный диатез;
- Воздействие аллергенов (пыльца растений, домашняя пыль, шерсть животных, пища);
- Анатомические особенности (полипы носовой полости, искривление перегородки носа);
- Расстройство нейровегетативной регуляции кровоснабжения полости носа из-за длительного применения сосудосуживающих препаратов;
- Сосудистый невроз.
Причины возможных осложнений ринита связаны с возрастными особенностями анатомии верхних дыхательных путей. Если у годовалого ребенка верхнечелюстные пазухи отсутствуют, то у детей раннего дошкольного возраста они только начинают формироваться.
В 5-8 лет их размер минимален, оптимальной величины гайморовы пазухи достигают к 16 годам. Вследствие этого неправильное лечение ринита у детей до 7 лет осложняется отитом, у подростков – гайморитом.
Классификация ринита и его симптомы
Если классифицировать ринит у детей по форме протекания, выделяют острую и хроническую. Деление случаев ринита по течению патологии – сезонное, приступообразное и постоянное.
В острой форме патологический процесс развивается стремительно. В носу появляется чувство жжения, зуда, носовые ходы закладывает, из них течет обильная слизь.
Ребенок начинает чихать, из глаз текут слезы, появляется головная боль. Непрерывное течение слизи при продолжительном насморке приводит к раздражению крыльев носа и кожи верхней губы.
Совет
Поскольку естественный дренаж полости носа нарушен, и мерцательный эпителий не выполняет свои функции, в носовых ходах активно развивается бактериальная флора. Об этом можно судить по изменившемуся цвету слизистых выделений – она приобретает желто-зеленый цвет, становится мутной.
Спустя несколько дней острые симптомы стихают, объем слизи уменьшается, улучшается носовое дыхание. Если удается предотвратить насморк на ранней стадии, на 6-7 день симптомы ринита стихают, острая форма заканчивается выздоровлением.
Кашель и осипший голос у ребенка на фоне вышеописанных симптомов свидетельствуют о том, что инфекция проникла в глотку, гортань, трахею, или ниже – в бронхолегочный отдел. Такие осложнения часты у ослабленных детей с пониженным иммунитетом.
Основные виды насморка у детей – классификация по этиологии:
Простой катаральный ринит.
Симптоматика выражена менее остро – нарушено носовое дыхание, поочередно заложена то одна, то другая ноздря, постоянно присутствуют слизисто-гнойные выделения. Когда слизь затекает в носоглотку, ребенок храпит во сне, начинает кашлять, у него может возникнуть рвота.
Гипертрофический ринит.
Носовое дыхание затруднено постоянно, отмечается головная боль, нарушение слуха, голоса и обоняния. Гипертрофический затяжной насморк у ребенка школьного возраста приводит к повышенной утомляемости и снижению успеваемости.
Вазомоторный ринит.
Диагностируется у младших школьников и подростков по причине нарушенной регуляции кровоснабжения носовых полостей. Симптомы – обильное течение слизи, частое чихание, периодическое закладывание носовых ходов, тахикардия, потливость, приступы головной боли.
Приступы вазомоторного ринита возникают после стрессовых ситуаций, из-за перепадов температуры, резких перемен во внешней среде.
Атрофический ринит (озена), или зловонный насморк.
Носовое дыхание нарушено, в носу скапливаются вязкая слизь и грубые корки с неприятным запахом. При атрофии костных стенок нос может деформироваться.
Аллергический ринит.
Возникает, как реакция на внедрение в организм аллергена – чаще пыльцы растений, деревьев и злаков, реже – домашней пыли и плесневых грибов. Ребенок часто чихает, у него возникает зуд в носу, появляются обильные выделения из носа, нарушается сон и аппетит.
Патологический процесс не ограничивается только полостью носа, он захватывает верхнечелюстные пазухи, поэтому более точное название такого насморка – риносинусит.
Примерно 40 % всех случаев насморка у детей вызвано действием аллергенов. Поэтому, задаваясь вопросом, почему у ребенка долго не проходит насморк, стоит обратиться за консультацией к аллергологу.
Как лечить детский насморк?
Поскольку ринит – это чаще всего симптом какой-то патологии, основное внимание уделяется лечению этого заболевания. При насморке вызванном простудой отличным противовирусным и иммуномодулирующим действием обладает препарат Гриппферон в виде капель или спрея.
Выбор схемы лечения насморка зависит от возраста ребенка, от анатомических особенностей респираторной системы дошкольников, младших школьников и подростков.
Лечение насморка у дошкольников (от года до 7 лет)
Если ринит вызван вирусами, самое эффективное средство от вирусного насморка для детей дошкольного возраста – выжидательная тактика. Стоит набраться терпения и в течение 4-5 дней подождать, пока иммунитет ребенка самостоятельно подавит вирусную инфекцию.
Отказ от лекарств в этом случае даст возможность иммунной системе окрепнуть и впоследствии избежать частых рецидивов ринита.
Как облегчить дыхание при насморке у детей 1-7 лет:
- Чаще проветривать комнату ребенка;
- Поддерживать в ней стабильную влажность 50-60 %;
- Не кормить малыша насильно при отсутствии у него аппетита;
- Удалять излишнюю слизь;
- Обеспечить ребенку обильное теплое питьё.
Если спустя 5 дней симптомы ринита не идут на спад, применяется медикаментозное лечение. В этом возрасте следует избегать промывания носа при насморке, так как лекарственное средство, вводимое под напором в носовые ходы, вместе с инфицированной слизью легко проникает в среднее ухо и вызывает отит.
Для симптоматического лечения применяют сосудосуживающие детские капли с противовоспалительным и противотечным действием. Важно помнить, что препараты этого типа не применяют дольше 5 дней во избежание привыкания.
Эффективные капли от насморка для детей от года до семи лет:
- Виброцил;
- Бризолин;
- Отривин бэби;
- Назол бэби.
Если ринит вызван чрезмерной сухостью в помещении, облегчить дыхание ребенка ночью и днем поможет промывание носа при насморке солевыми растворами (Аква Марис, Физиомер). Важно применять это детское средство от насморка в виде носового душа – не делать им промывание, а всего лишь орошать нос.
Паровые ингаляции очень эффективны, если долго не проходит насморк у ребенка 3-7 лет и старше. Для ингаляций используют настои целебных трав (шалфей, ромашка, мать-и-мачеха, эвкалипт, солодка).
Широко применяются такие народные методы лечения детского ринита, как закапывание в нос следующих средств:
- Масло облепихи, черного тмина, шиповника;
- Морковный сок с оливковым маслом;
- Свекольный сок.
Применяя народное средство от острого или хронического насморка у детей, следует убедиться в отсутствии аллергии у малыша. Если ребенок храпит после насморка, у него появляется кашель или першение в горле, применяют растирание препаратом Доктор Мом (с 3 лет), перорально Эреспал в виде сиропа или таблеток.
Лечение аллергического насморка начинают с устранения аллергена, удаления из меню запрещенных продуктов, прекращения контакта с животными.
Терапия этого состояния включает в себя использование антигистаминных средств в форме таблеток (Дезлоратадин, Кларотадин, Фенистил), глюкокортикостероидов (Назонекс), капель Виброцил с противоаллергическим действием.
Лечение насморка у детей 8-16 лет
Чем лечить начинающийся насморк у подростка и у ребенка младшего школьного возраста? Для удаления слизи и для предупреждения гайморита у детей этого возраста проводят промывания носа изотоническим раствором. С этими же целями полсть носа орошают антисептиками (Протаргол) и сосудосуживающими средствами на основе оксиметазолина.
Для промывания носа используют:
- Солевой раствор (1 ч. л. на 1 л воды);
- Отвары целебных трав (календулы, зверобоя, мать-и-мачехи, ромашки), коры дуба.
В остальном лечение ринита не отличается от аналогичной терапии у детей младшего возраста.
Бесконтрольное лечение затяжного насморка вызывает у детей атрофию тканей носа, аллергию, медикаментозный ринит. Для профилактики рецидивов следует своевременно лечить инфекции, закаливать ребенка, исключить вредные факторы.
Если в детском саду или школе начинают делать вакцинацию, то обязательно узнайте у лечащего врача, можно ли делать манту при насморке. Почти во всех случаях делать прививки противопоказано.
Полноценное питание, занятия гимнастикой, оптимальный микроклимат в помещениях, где находятся дети, значительно снизит вероятность рецидивов.
Как быстро вылечить затяжной насморк у ребенка в домашних условиях / Mama66.ru

Как вылечить насморк у ребенка – проблема известная всем без исключения родителям. Болезнь, которой подвержены дети любого возраста, причиняет массу неудобств ребенку: затрудняется дыхание, притупляется обоняние. И это только первые, легкие симптомы.
Проблема требует незамедлительного разрешения, так как воспаление слизистой оболочки носа нельзя игнорировать. Это чревато разного рода осложнениями: от хронических заболеваний, до тех, что возможно излечить только через хирургическое вмешательство.
Детский организм, который интенсивно растет и формируется, имеет ряд особенностей. Учесть нужно каждую, задаваясь вопросом: как вылечить насморк у ребенка, чтобы исключить возможные осложнения и не нанести вреда.
Причины и симптомы
Прежде чем избавляться от проблемы нужно знать, чем вызван насморк.
Лучше всего это делать под наблюдением педиатра, потому как причин насморка может быть масса:
Методы лечения
Носовые ходы грудничков очень узкие и им зачастую трудно справляться с естественной выработкой слизи, особенно если родители, стараясь защитить ребенка от переохлаждения, нагревают воздух в комнате до тепличных температур.
Задумываясь о том, как быстрее вылечить насморк у ребенка, в первую очередь следует:
- проветрить комнату;
- сделать влажную уборку (еще лучше – запастись бытовым увлажнителем воздуха, если нет такой возможности – повесить на спинку кровати влажное полотенце);
- очистить нос увлажненной марлевой турундочкой (но ни в коем случае не ватными палочками. Они, в отличие от скрученной в жгут марли, неэластичны и могут травмировать слизистую, особенно если ребенок повернется или запрокинет голову во время чистки носа).
Быстро и эффективно вылечить насморк у месячного ребенка можно с помощью промывания. Для этого применяют аптечные препараты на основе морской воды (Аквамарис, Отривин, Аквалор, Долфин, Маример).
Любой из растворов следует нагреть до комнатной температуры и закапывать по 1-2 капли в каждый носовой проход. Желательно под голову ребенка подложить пеленку, чтобы на нее свободно стекала жидкость.
Необходимо также очистить нос от стекающей слизи с помощью обычной резиновой груши для спринцевания без пластмассового наконечника (жесткая пластмасса может поранить слизистую, а если скользнет глубоко – травмировать носовую перегородку).
Стоит помнить, что любые аптечные препараты можно капать не более 4 дней. Как правило, педиатры выписывают грудничкам следующие препараты:
- Протаргол;
- Полидекса;
- Назол (серия беби),
- Називин.
Для более эффективного лечения насморка следует на несколько дней исключить купание грудничка, давать ему в качестве дополнительного питья 1-2 ложки кипяченой воды.
Насморк у детей дошкольного возраста
С 3 лет ребенок уже может самостоятельно высморкаться. Однако, не стоит сильно дуть, чтобы не повредить сосуды. Если нос забит, можно закапать по 2-3 капли разбавленного сока каланхоэ (при условии, если у малыша нет на него аллергии).
Выбирая капли, следует внимательно изучить состав. Лучше всего для детей подходят средства на натуральной и травяной основе (Проторгол, Пиносол, Риноксил, Виброцил).
Подходят все те же препараты, которыми лечат грудничков, нужно просто увеличить их дозу – в соответствии с возрастом ребенка. Если же насморк затяжной обычно прописывают Изофру или Ксемелин.
Не следует применять:
- Санорин. Он часто вызывает аллергический отек. Такой препарат могут прописать только детям школьного возраста.
- Нафтизин. Он резко суживает сосуды. Им можно лишь слегка промокнуть слизистую носа, нанеся жидкость на турунду.
Смазать нос для облегчения дыхания можно и Йодоглицирином – дважды в день (утром и перед сном). Однако, что лучше использовать может посоветовать только врач.
Хорошо помогают теплые ванночки для ног, особенно если в них добавить морскую соль (а чтобы ребенку было интересней сидеть в теплой воде, можно ее подкрасить отваром ромашки или шалфея).
Народные средства
Также эффективно лечение насморка у детей народными средствами.
Для промывания носа грудничкам можно воспользоваться:
- негустым отваром аптечной ромашки (десертная ложка без горки на стакан воды, пропаривают 10 минут, остужают, процеживают);
- отваром календулы (на литр воды добавляют неполную столовую ложку сухого сбора. После того как настоится 10-15 минут — процедить);
- солевым раствором (9 грамм соли – неполная чайная ложка на литр кипяченой воды). Для детей после года солевой раствор делают более насыщенным – на литр кладут полную до краев чайную ложку крупной поваренной соли;
- настойкой из столовой ложки высушенных листьев мяты (перечной, не мелиссы), с двумя стаканами крутого кипятка. Раствор необходимо настаивать в течение часа, а затем процедить. Эту настойку можно пить дважды в день, добавляя в чашку неполную чайную ложку липового жидкого меда.
При лечении насморка не обойтись без паровых ингаляций:
- В литр кипящей воды нужно всыпать по столовой ложке малины и смородины, оставить отвар на несколько минут.
- Налить в маленький заварочный чайник кипяток, добавить в него 2 ст. ложки соды, 1 ст. л. поваренной соли. Размешать и подождать пока вода немного остынет. Затем поочередно подышать каждой ноздрей через носик чайника.
- Поставить у кровати ребенка глубокую емкость с горячей водой, в которую добавить несколько капель эфирных масел. Это может быть эвкалипт, мирта, пихта, лаванда.
Важно контролировать температуру воды в емкости для ингаляций — она не должна быть слишком горячей, чтобы ребенок не обжегся.
Капли для носа можно приготовить самостоятельно. Для грудничков рекомендуется:
- раствор с алоэ: 2 капли сока алоэ разбавляют кипяченой водой (важно, чтобы растению было более 3 лет);
- грудное молоко: по 2 капельки в каждый носовой проход.
Для детей после года более эффективными будут капли приготовленные из:
- высушенных лепестков календулы и листьев тысячелистника (его еще называют рыбкой или кровавником) – чайную ложку, заливают крутым кипятком. Укутывают на полчаса или пропаривают на водяной бане около 20 минут. Остужают, процеживают, и закапывают в каждый носовой проход дважды в день по 3-4 капли (младшим детям по 2);
- листьев мать-и-мачехи, шалфея, подорожника и цветов календулы. Все они должны поместиться в столовой ложке, которую высыпают в стакан кипятка. Затем отвар в течение 5 минут прогревают на водяной бане, полчаса настаивают, процеживают. Закапывают трижды в день по 2-3 капли в каждую ноздрю;
- мятного эфирного масла с жидким (лучше липовым) медом. Смешать по 1 чайной ложке каждого компоента, слегка подогрев мед. Раствор необходимо настоять в течение 15 минут – за это время масло и мед дополнят лечебные свойства друг друга. После необходимо смочить марлевую турунду и промазывают слизистую носа.
- сока красной свеклы. Десертную ложку смешать с чайной ложкой кипяченой воды и закапывать в нос (можно добавить чуточку липового жидкого меда, но необязательно). В чистом виде сок свёклы очень жгучий.
Можно сделать ребенку согревающий компресс: насыпать сухую горчицу в хлопчатобумажные носки. Такое прогревание заметно ускоряет процесс выздоровление. Однако, если у малыша температура, этот метод лечения следует исключить.
Осложнения насморка
При отсутствии своевременного лечения или при хронической форме инфекция слизистой носа распространяется на дыхательные пути. К наиболее частым осложнениям насморка относят:
Существуют и другие осложнения насморка, которые встречаются реже, однако, требуют более серьезного лечения:
- Гипосмия. Как правило, возникает при хроническом рините и может привести к полной потере обоняния.
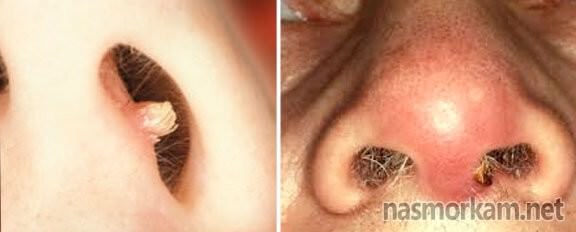
- Полипы. Доброкачественные образования в носовой полости облегчают проникновение аллергенов и бактерий.
- Дакриоцистит. Сопровождается выделением гноя из глаз. При запущенной стадии болезни проводят зондирование.
Несмотря на видимую легкость заболевания, ринит может привести к опасным осложнениям. Чтобы избежать серьезного медикаментозного лечения или хирургического вмешательства, лечением насморка стоит заниматься на ранней стадии заболевания.