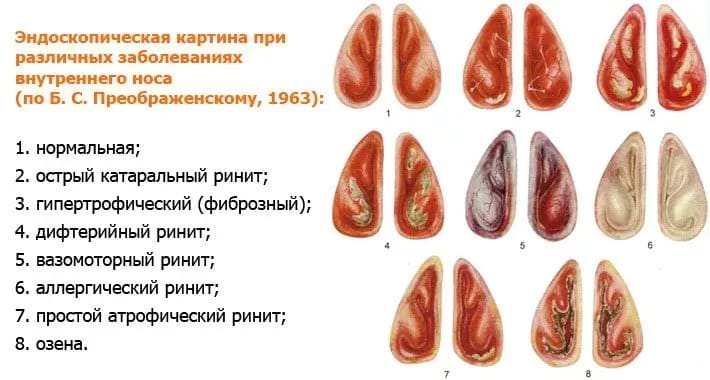
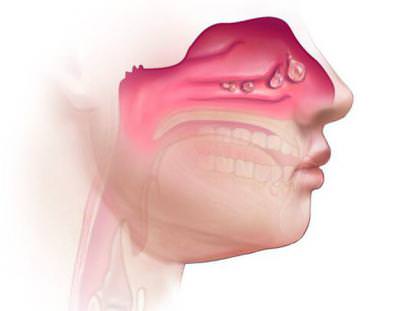
Этмоидит: симптомы и лечение. что это такое? как нужно лечить?
Этмоидит: симптомы и лечение

Из этой статьи вы узнаете:
- что такое этмоидит,
- этмоидит – симптомы и лечение (консервативное и хирургическое).
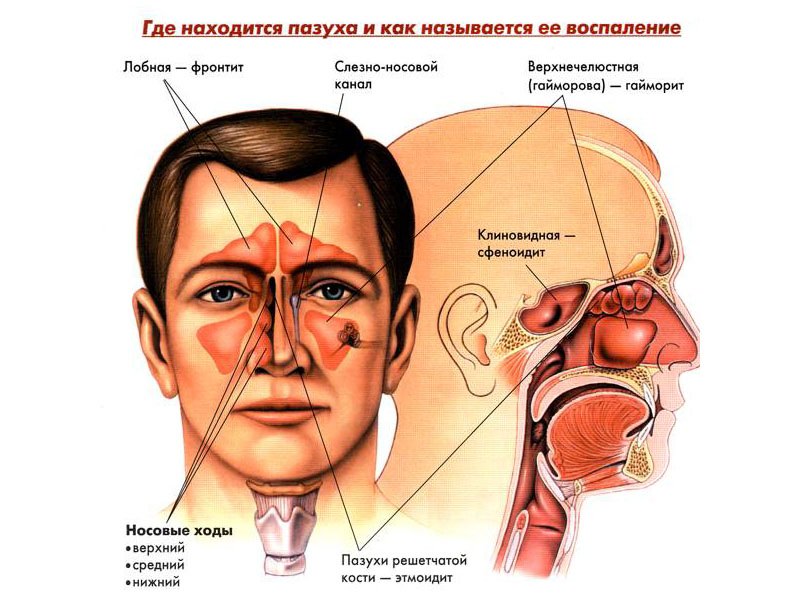
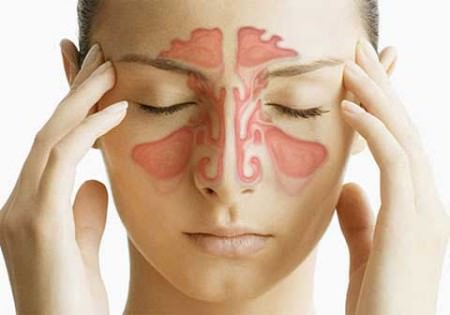
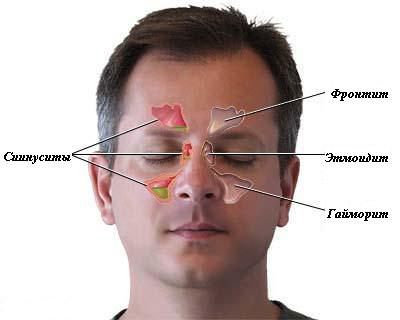
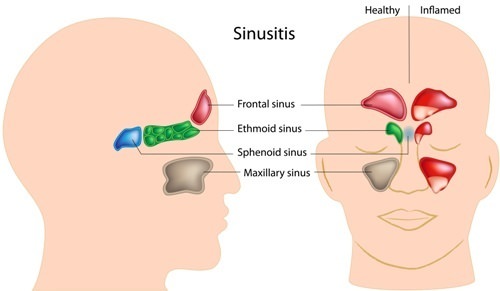
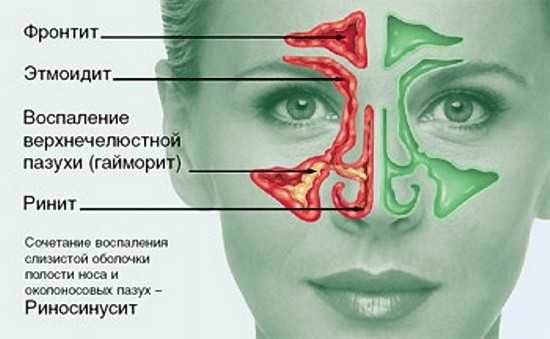
Этмоидит – это воспаление решетчатой пазухи (решетчатого синуса). Часто воспаление решетчатой пазухи называют обобщенным термином «синусит», под которым следует понимать воспаление любой из четырех пар придаточных пазух носа.
К придаточным пазухам носа (помимо решетчатой) также относят –
- гайморовые пазухи – их воспаление называется термином «гайморит»,
- лобные пазухи – их воспаление называется «фронтит»,
- клиновидные пазухи – их воспаление называется «сфеноидит».
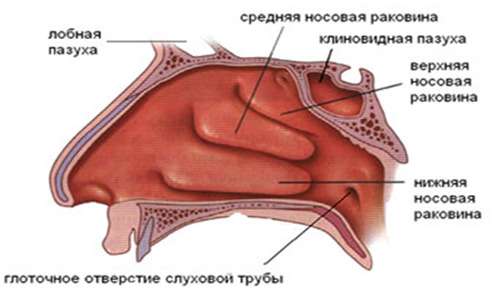
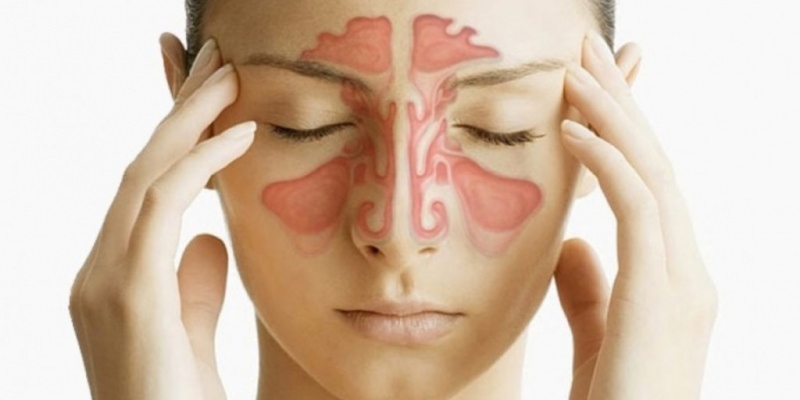
Решетчатый синус является парным (рис.1). Каждый решетчатый синус состоит из множества мелких полостей в кости (микропазух), заполненных воздухом и выстланных изнутри слизистой оболочкой. Синус имеет продолговатую форму и вытянут в передне-заднем направлении.
Этмоидит: фото, схема
Важная анатомическая особенность решетчатого синуса –
микропазухи передней части синуса (расположенных ближе к поверхности лица) имеют сообщение при помощи небольшого отверстия со средним носовым ходом; микропазухи задней части синуса, расположенные ближе к основанию черепа и клиновидной пазухе, имеют сообщение с верхним носовым ходом.
Соответственно при воспалении передней части синуса воспалительный экссудат и гной будет стекать в средний носовой ход, а при воспалении задней части синуса – в верхний носовой ход. Все это увидит ЛОР-врач при осмотре носовых ходов.
Обратите внимание
Это имеет важное значение для диагностики и определения доктором стратегии лечения этмоидита.
Вообще, этмоидит – это крайне опасное заболевание, и при несвоевременном лечении он может закончиться абсцессом глазницы, абсцессом мозга, сепсисом…
Этмоидит: причины возникновения
Как мы уже сказали выше: пазухи решетчатого синуса выстланы изнутри слизистой оболочкой, и сообщаются с носовыми ходами через небольшие отверстия. Эта слизистая оболочка имеет большое количество желез, вырабатывающих слизь, а поверхностный ее слой покрыт реснитчатым мерцательным эпителием (реснички которого движутся, чем способствуют выводу слизи из пазух в носовые ходы).
Этот активный транспортный механизм (плюс вентиляция пазух через отверстия) и обеспечивают здоровье пазух. Если же вывод слизи из пазух блокируется, то она накапливается там, а это как раз и способствует развитию инфекции и последующему нагноению.
Факторы, которые могут вызвать воспаление пазух:
вирус резко увеличивает продукцию слизи в пазухах и носовых проходах, а также вызывает развитие отека слизистых оболочек носа и пазух. Отек слизистых приводит к закрытию отверстий, через которые слизь из пазух поступает в полость носа. Кроме того, вирусные токсины блокируют двигательную активность мерцательного эпителия слизистой оболочки, что также нарушает вывод слизи из пазух.
На начальном этапе воспаление в пазухах имеет серозную природу, т.е. гноя в пазухах не обнаруживается. Но постепенно в замкнутом пространстве пазух (в отсутствии их вентиляции и наличия большого количества слизи) развивается бактериальная инфекция, что приводит к образованию в пазухах гноя.
хроническое воспаление носовых ходов имеет, как правило, бактериальную природу. Патогенные бактерии и их токсины также способствуют отеку слизистой оболочки носа и пазух, приводят к заложенности носа, увеличивают продукцию слизи в носу и пазухах.
Все это приводит к образованию гноя в пазухах. Также вялотекущее хроническое воспаление может привести к образованию полипов в пазухах и носовых ходах.
при аллергическом рините также происходит резкое увеличение продукции слизи и отек слизистых оболочек. В результате, вначале в решетчатых пазухах может возникнуть серозный этмоидит, при котором нет признаков гнойной инфекции. Но со временем (если не наладить отток слизи из пазух) может присоединиться бактериальная инфекция, и этмоидит может превратиться в гнойный.
→ хронические воспалительные заболевания носа, миндалин…
Этмоидит: симптомы
Этмоидит может иметь острое и хроническое течение. Острый этмоидит возникает, как правило, на фоне ОРВИ и гриппа, либо аллергического ринита. Для острого этмоидита характерны выраженные симптомы.
Хронический этмоидит, в свою очередь, имеет вялотекущую симптоматику; при нем очень часто в носовых ходах и самих пазухах можно увидеть образование полипов.
Изредка при хроническом этмоидите жалобы пациента могут полностью отсутствовать (24stoma.ru).
Основные симптомы, на которые могут жаловаться пациенты –
- головную боль (преимущественно в области между глаз),
- боли в области переносицы носа и внутренних углах глаз,
- отек век (особенно по утрам после пробуждения),
- длительный насморк (более 7-10 дней),
- слизистые или слизисто-гнойные выделения из носа,
- стекание слизи, гноя по задней стенке горла (если поражаются задние микропазухи решетчатого синуса).
Фото пациента с гнойным правосторонним этмоидитом (если серозный процесс переходит в гнойный, то веки уже не просто могут отекать, а появляется их покраснение, припухлость):
Симптомы более общего характера, наблюдаемые при этмоидите –
- отеки лица,
- головная боль, быстрая утомляемость, повышенная температура,
- больное горло, кашель,
- неприятный запах изо рта,
- уменьшение чувства вкуса и обоняния.
Важно: решетчатые пазухи отделены очень тонкими костными стенками от глазниц, поэтому при переходе воспаления от серозного к гнойному может появиться более серьезная симптоматика: потеря зрения, двоение в глазах, покраснение глаз и век, выпячивание глаз вперед. Также нужно учитывать, что воспаление передней части решетчатого синуса протекает обычно одновременно с поражением гайморовой и лобной пазух, а задних – с воспалением клиновидной пазухи.
Как диагностируется этмоидит –
Как правило, воспаление решетчатых пазух диагностируется Лор-врачом на основании жалоб пациента и результатов обследования ваших носовых ходов.
Врач проверит проходимость ваших носовых ходов, наличие отека слизистой оболочки, полипов или гнойного отделяемого в носовых ходах, присутствие аденоидов.
Однако, отсутствие гнойного экссудата из решетчатых пазух не может говорить об обязательном отсутствии этмоидита, т.к. в условиях выраженного отека слизистой пазухи могут быть полностью блокированными.
Дополнительные методы исследования –
1) Компьютерная томография (КТ) позволит определить степень воспаления решетчатого синуса, наличие в нем полипов, гноя. Особенно, ее важно провести, если у пациента есть симптомы, говорящие о распространении инфекции в область глазниц или других придаточных пазух носа.
2) Рентгеновское обследование возможно, но в отличие от КТ – оно при этой патологии весьма мало информативно.
3) В идеале, если ваш врач замечает обильные выделения из носа, то он возьмет образец слизи для микробиологического исследования. Это позволит определить природу этмоидита (вирусная, бактериальная или аллергическая).
Если причиной стала аллергия, то в слизи будет найдено много эозинофилов.
Этмоидит: лечение
Лечение может быть консервативным и/или хирургическим. Выбор тактики лечения будет зависеть от ваших симптомов, причины, вызвавшей развитие этмоидита, а также характера воспалительного процесса (серозного, гнойного или полипозного).
1. Лечение острого этмоидита –
Этмоидит лечение, как правило, бывает консервативным, но это только в ситуациях, когда еще не произошло нагноение решетчатого синуса. Главная цель консервативной терапии – это восстановление проходимости носовых ходов, снятие отека слизистой оболочки, чтобы восстановить отток слизи и воспалительного экссудата из пазух в полость носа.
Для этого могут быть использованы капли и спреи для носа + системные противовоспалительные препараты на основе ибупрофена. Также пациент должен самостоятельно регулярно промывать нос солевыми растворами, стараться спать с приподнятой головой, т.к. это способствует оттоку экссудата из пазух (24stoma.ru).
Капли для уменьшения заложенности носа –
нужно иметь в виду, что традиционные сосудосуживающие капли от насморка можно применять при синуситах не более 2-3 дней, т.к. к ним быстро развивается привыкание и они начинают лишь усугублять воспаление. Для снятия заложенности носа и отека слизистой при этмоидите оптимально использовать –
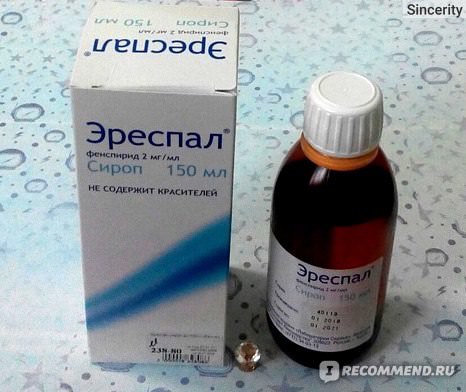
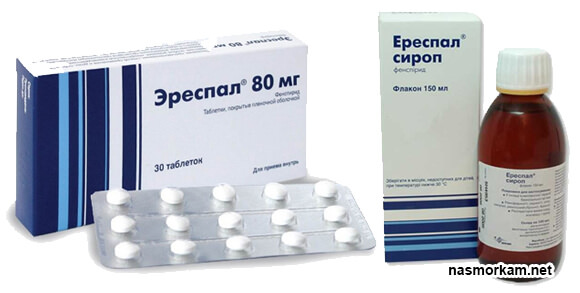
- Спрей «Ринофлуимуцил» (Италия, цена около 250 руб) – препарат состоит из 2-х активных компонентов, которые снижают выделение слизи и облегчают ее отхождение, а также снимают отек со слизистой носа. Этот препарат будет хорошо сочетаться с препаратами «Синупрет» и «Синуфорте», которые стимулируют эвакуацию воспалительного экссудата из пазух.
- Спрей «Назонекс» (Бельгия, цена от 500 руб) – в качестве активного компонента содержит низкую дозировку глюкокортикоидов. Спрей хорошо снимает заложенность носа (особенно при аллергическом рините), плюс его можно применять длительно (курсами по 2 или 3 месяца). Назонекс также будет отлично сочетаться со стимуляторами отхождения слизи из пазух (препаратами «Синупрет», «Синуфорте»).
Препараты, стимулирующие отхождение слизи из пазух –
есть несколько препаратов растительного происхождения, которые способны усиливать функцию мерцательного эпителия слизистой оболочки. Это приводит к ускорению эвакуации слизи и гноя из пазух в просвет носовых ходов через отверстия между ними.
- Препарат «Синупрет» (Германия, цена от 350 руб.) – выпускается в форме капель и драже. Содержит экстракты лекарственных растений, которые обладают противовоспалительным действием, и облегчают эвакуацию слизи и воспалительного экссудата из пазух.
- Препарат «Синуфорте» (Испания, цена от 2300 руб.) – выпускается в форме капель дня носа. Содержит только растительные компоненты. Также как и предыдущий препарат, он также способствует эвакуации гноя, слизи и воспалительного экссудата из пазух.
Лечение острого этмоидита аллергической природы –
при остром этмоидите аллергической природы лечение заключается в избегании контакта с аллергенами, проведении десенсибилизирующей терапии при помощи антигистаминных препаратов, кортикостероидов, противоаллергических спреев для носа с низкими концентрациями глюкокортикоидов (например, спрей «Назонекс»), применении препаратов кальция.
Хирургическое лечение острого этмоидита –
в случае развития тревожных симптомов, таких как: экзофтальм, ограничение подвижности глазного яблока, потеря остроты зрения – необходимо срочное начало интенсивной терапии, включающей в том числе и внутривенное введение антибиотиков. В случае отсутствия позитивной динамики при такой терапии (и тем более при ухудшении симптоматики) – необходимо срочное хирургическое вмешательство. Операция может быть проведена эндоскопически (изнутри носа), а также внешним доступом через разрез в углу глазной щели.
2. Лечение хронического этмоидита –
При хроническом этмоидите (как катальном, так и гнойном) в пазухах и носовых ходах, как правило, образуются полипы, наличие которых требует обязательного их хирургического удаления.
Антибиотики при этмоидите –
Как мы написали выше: острый фронтит чаще всего развивается на фоне ОРВИ и гриппа, а на вирусы антибиотики, как известно, не действуют. Пить антибиотики при остром фронтите имеет смысл только в случае присоединения бактериальной инфекции и развитии гнойного воспаления, но это происходит далеко не сразу.
Если есть показания к приему антибиотиков, то препаратом первого выбора является Амоксициллин в комбинации с Клавулановой кислотой. Препараты, которые содержат такую комбинацию: «Аугументин», «Амоксиклав». Если же у пациента есть аллергия на антибиотики группы пенициллинов, то лучше использовать –
- антибиотики группы фторхинолонов (например, «Ципрофлоксацин»),
- или макролиды («Кларитромицин», Азитромицин»).
Антибиотики при фронтите назначаются примерно на 10-14 дней. Однако, через 5 дней с начала приема необходимо оценить эффективность терапии. Если значимого улучшения не достигнуто, то лучше всего назначить более сильнодействующий антибиотик.
Осложнения при этмоидите –
Наиболее частыми осложнениями являются: внутричерепной менингит, тромбофлебит вен головы, абсцесс глазницы, абсцесс головного мозга. При подозрениях на наличие осложнений нужна срочная госпитализация, т.к. потеря времени может привести к потере здоровья и даже смерти пациента. Надеемся, что наша статья на тему: Этмоидит симптомы лечение у взрослых – оказалась Вам полезной!
Как лечить этмоидит: эффективные методы
Этмоидит – распространенное заболевание, связанное с развитием воспалительного процесса в полости носа, где расположен решетчатый лабиринт. Очень важно знать, как лечить этмоидит, поскольку заболевание имеет свойство быстро развиваться, что может привести к возникновению многих серьезных осложнений – гайморита, фронтита, энцефалита, менингита.
Особенности лечения
Лечение этмоидита, как правило, проводится с помощью применения консервативных методов.
В первые дни течения болезни главная задача – обеспечить отток слизи из носовых ходов. В этих целях применяются сосудосуживающие средства, которые снимают отечность носа.
Хорошо действуют на отекшую полость носа аппликации из адреналина, в растворе которого смачивают турунды и вводят их в носовые ходы на несколько минут. Достаточно эффективными являются комбинированные препараты. Выпускаются они в виде назальных средств, популярными являются такие препараты, как:
- Ринофлуимуцил;
- Изофра;
- Полимексин.
Как только состояние больного улучшится в случае лечения острого этмоидита, целесообразным становится проведение физиотерапевтических процедур – УВЧ, терапевтического лазера. Если отток слизи затруднен, перед лечением симптомов этмоидита у взрослых проводят промывания носа с использованием синус-катетера «ЯМИК».
С помощью устройства отоларингологи имеют возможность тщательно очистить носовые пазухи и ввести лекарственные препараты непосредственно в область поражения. При лечении этмоидита у взрослых и детей не обойтись без антигистаминных препаратов, действие которых также направленно на устранение отечности носоглотки.
Антибиотикотерапия
Исходя из того, что развитию этмоидита способствует бактериальная флора, без антибиотиков обойтись практически невозможно. Антибиотик при этмоидите может быть назначен только после определения микроорганизмов, вызвавших развитие воспалительного процесса.
Для этого из полости носа берут выделения и отправляют их на микробиологическое исследование. До момента, пока не будет определен возбудитель заболевания, допустимым является применение антибиотиков широкого спектра действия.
Продолжительность лечения этмоидита антибиотиками определяется только лечащим врачом.
Учитывая то обстоятельство, что антибиотики могут повлечь за собой неприятные последствия, в качестве альтернативы назначается препарат нового поколения Синуфорте.
В его основе – экстракт растения цикламена, которое направленное на повышение иммунитета и естественное очищение носовое полости. Средство принадлежит к гомеопатическим препаратам, поэтому не вызывает побочных действий.
Для лечения этмоидита у детей часто назначается вместо антибиотиков Синуфорте, что вызвано его мягким и в то же время эффективным действием на детский организм.
Физиотерапевтические процедуры
Физиотерапия является эффективным методом безоперационного лечения этмоидита. Физиотерапевтические процедуры хорошо дополняют собой медикаментозное лечение. Специалисты назначают такие процедуры:
Когда заболевание не удалось вылечить консервативными методами, проводится операция при этмоидите. Для этого в околоносовой пазухе делают прокол и через отверстие выкачивают гнойное содержимое, после чего промывают ее антибактериальным средством.
Народное лечение
В принципе лечение этмоидита народными средствами не рекомендуется, поскольку заболевание чревато развитием многих осложнений, опасных для здоровья человека. Однако в некоторых случаях при своевременно начатом лечении допускается применении народных методов в качестве дополнения к основной терапии.
Лечение этмоидита в домашних условиях можно провести с помощью меда, сока алоэ и лука. Из этих компонентов можно приготовить капли, взяв их в одинаковом количестве. Капать нос несколько раз в сутки 3–4 дня.
На водяной бане растопите немного хозяйственного мыла и ½ чайной ложки меда в 50 граммах молока. Капли способствуют отхождению слизи, капать несколько дней подряд.
Важно
В народной медицине при лечении воспалительных процессов носоглотки широко применяется свекольный и морковный сок, разведенный с растопленным медом 1:1. При закапывании капель следует, чтобы они попадали именно в носоглотку, а не в горло, иначе пользы от таких процедур не будет.
Для лечения этмоидита можно использовать сок цикламена или чистотела, от которых возникает чихательный рефлекс, благодаря чему очищаются носовые ходы от слизи и гноя. Капать нужно по 2 капли в каждый носовой ход.
Чтобы укрепить иммунитет при хроническом этмоидите можно принимать внутрь настойку элеутерококка, женьшеня или эхинацеи. Антибактериальное и противовоспалительное действие на полость носа оказывают отвары багульника болотного, хвоща полевого, кипрея узколистного, череды.
При этмоидите помогают скипидарные ванны. В емкость для принятия процедуры налейте желтого или белого скипидара, растворив его в количестве горячей воды, указанном в инструкции. Сесть в ванну, чтобы вода не покрывала область сердца, пробыть в воде до 10 минут. После принятия процедуры тело хорошо вытереть, выпить чай с малиной и лечь спать. Проводить манипуляции раз в два – три дня.
Нетрадиционная медицина использует и такой метод при лечении этмоидита, как гирудотерапия. Однако следует понимать, что этмоидит – это серьезное заболевание, поэтому не стоит прибегать к народной медицине без консультации специалиста.
Если у вас есть вопросы к врачу, пожалуйста, задайте их на странице консультации. Для этого нажмите на кнопку:
Этмоидит
Этмоидальный синусит или острый этмоидит – заболевание, для которого характерно воспаление слизистого эпителия, расположенного в ячейках решетчатой кости. Значение этого термина мало кому известно (чаще на слуху гайморит или синусит), но сама патология встречается очень часто.
Именно по этой причине необходимо знать, что собой представляет этмоидит, его симптомы и лечение. Патология довольно опасная, так как очаг воспаления располагается близко к головному мозгу и ветви тройничного нерва, который отвечает за иннервацию лица.
Этмоидальный синусит встречается как у взрослых, так и у детей.
Возбудители
Основными возбудителями гаймороэтмоидита являются те же вирусы, которые провоцируют возникновение ОРВИ, гриппа, риновирусной или же аденовирусной инфекции.
Причиной возникновения заболевания могут стать бактерии – стафилококки и стрептококки, а также патогенные грибки. В медицине встречались случаи, когда гаймороэтмоидит развивается из-за, так называемой, микст-инфекции.
В исследуемом материале выявляют сразу несколько возбудителей.
Этмоидальный синусит в редких случаях развивается первично.
Как правило, у детей дошкольного, школьного возраста и у взрослых он появляется в виде осложнения от других инфекционных заболеваний: синусит, ринит, гайморит.
В решетчатый синус инфекция попадает двумя путями: гематогенным (чаще всего) и контактным. Гаймороэтмоидит может поражать даже новорождённых детей. Причина – пупочный, внутриутробный и кожный сепсис.
Причины развития заболевания
Патологический процесс чаще всего запускается из-за инфекционной болезни, которая поражает организм человека и ослабляет его иммунитет. Как следствие, вирусы и бактерии начинают активно развиваться на слизистой оболочке носа. К основным причинам развития гаймороэтмоидита относят:
- аномалии носоглотки (врождённые и приобретённые на протяжении жизни);
- частые простуды, насморки;
- вирусные инфекции;
- грибковые, бактериальные, вирусные синуситы;
- хронические заболевания, связанные с носовой полостью (аллергический ринит в частности);
- травмы лица;
- ослабленный иммунитет.
Первые признаки этмоидального синусита у взрослых и детей проявляются на фоне ослабления иммунитета и воспаления околоносовых пазух. Люди старшего возраста более легко переносят это заболевание.
У детей же слизистая оболочка ячеек воспаляется намного чаще, и заболевание протекает тяжело, с высокой температурой тела. Патологический процесс может перейти на другие околоносовые пазухи.
В таких случаях принято говорить о развитии гаймороэтмоидита и фронтоэтмоидита.
Виды
По характеру протекания выделяют две формы этмоидального синусита:
По локализации воспалительного процесса различают:
- двухсторонний – ячейки с двух сторон решетчатой кости поражены;
- правосторонний – воспалены только ячейки справа;
- левосторонний – воспалены только ячейки с левой стороны.
Также заболевание классифицируют и по особенностям его течения. Выделяют три формы:
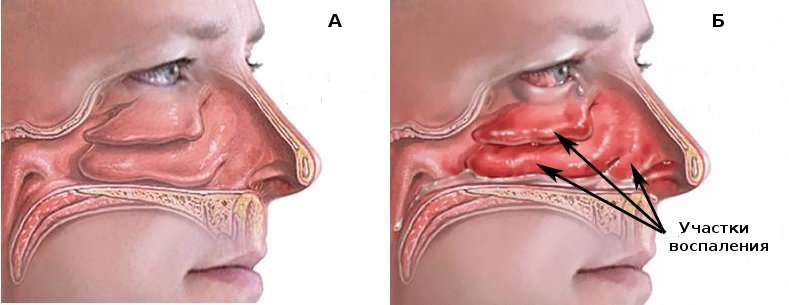
Область воспаления при этмоидите
Симптоматика острой формы
Острый этмоидит развивается на фоне инфекционных заболеваний. У человека появляется тяжесть у основания носа, носовые ходы заложены. Выделяется слизь вместе с гноем жёлто-зелёного цвета. Часто весь этот процесс сопровождает очень сильная головная боль.
Для этой формы характерно:
- повышение температуры до высоких цифр;
- общее состояние ухудшается;
- у пациента появляется чувство разбитости и усталости;
- боль в области корня носа, которая распространяется на глазницы;
- кожа внутренней части глазницы часто утолщена и очень чувствительна к прикосновениям;
- пульсирующие боли у основания носа и области лба (усиливаются ночью);
- быстрая утомляемость;
- фотофобия.
У пожилых лиц и маленьких детей патологический процесс может разрушать костные стенки ячеек, и воспаление постепенно перейдёт на мягкие ткани внутреннего угла глазницы. Если острый этмоидит не лечить, то процесс начнёт поражать окружающие ткани, образуются множественные очаги. Как следствие, возникнут внутричерепные и орбитальные осложнения, остеомиелит верхней челюсти.
Симптоматика хронической формы
Если заболевание ранее не было диагностировано и правильно пролечено, то у больного возникает хронический этмоидит. Часто этот патологический процесс является осложнением воспаления гайморовой пазухи (гаймороэтмоидит), фронтита или хронического насморка. Первые признаки этого заболевания проявляются у человека спустя два месяца после перенесённого острого этмоидита.
При обострении хронического этмоидита наблюдаются следующие симптомы:
- верхнее веко сильно опухает;
- из носа идут гнойные выделения;
- сильная головная боль;
- в области переносицы больной отмечает тяжесть, которая усиливается, если он наклоняет голову;
- гной и слизь стекают по носоглотке. Много выделений скапливается к утру и пациент с большим трудом их отхаркивает;
- при движении глаз пациент чувствует сильную боль.
Эта форма заболевания опасна тем, что слизистая оболочка средней раковины носа начинает разрастаться очень быстро, и вскоре смыкается с носовой перегородкой. Дегенеративные изменения в ней приводят к тому, что образуются полипы. Если же отёк не спадёт, то возникнет полипоз. Множественные полипы заполнят всю полость носа и начнут выходить наружу. Носовая перегородка будет деформироваться.
Осложнения
Если острый или хронический этмоидит не лечить, то гнойные массы могут распространиться на близлежащие органы. Развиваются осложнения, опасные не только для здоровья, но и для жизни человека. Наиболее часто возникают следующие проблемы:
- осложнения на глаза – флегмона глазницы, ретробульбарный абсцесс, эмпиема;
- разрушается решетчатый лабиринт;
- воспалительный процесс переходит на внутричерепные районы. Это наиболее опасное состояние, так как может развиться абсцесс мозга, разлитый гнойный менингит, арахноидит.
Более того, хронический этмоидит самостоятельно обнаружить практически невозможно. Поэтому медлить нельзя! При первых признаках заболевания необходимо сразу же посетить квалифицированного специалиста. «Залеченный» или не вылеченный полностью воспалительный процесс может привести к необратимым последствиям.
Диагностика
Наиболее информативным методом для оценки состояния пазух решетчатой кости при гаймороэтмоидите является компьютерная томография. В медицинских учреждениях также часто используют магниторезонансную терапию.
Этот метод имеет свои преимущества – высокую разрешающую способность и информативность. С его помощью можно диагностировать синуситы, вызванные грибками.
МРТ – это метод выбора для диагностики заболевания у детей, так как при его проведении не используют ионизирующие радиоизлучения.
Совет
Для диагностики этмоидального синусита у взрослых используют рентгенографические исследования. На снимке будет видно затемнение ячеек решетчатой кости.
Инструментальные методы обследования:
Эндоскопический осмотр
Лечение острого этмоидального синусита
Острый этмоидит необходимо лечить медицинскими препаратами. Терапевтические мероприятия будут направлены, в первую очередь, на уменьшение отёчности слизистой оболочки ячеек решетчатой кости.
Наиболее эффективный метод лечения – ЯМИК синус-катетер. При помощи такого катетера специалисты удаляют из поражённых ячеек гной, вводят в них лекарственные вещества, которые подавляют деятельность бактерий и вирусов, тем самым устраняя воспаление.
С бактериальной инфекцией лучше всего справляются антибиотики широкого спектра действия – Амоксициллин, Ципромед, Аугментин, Сумамед, Клацид. Также показан приём противовоспалительных препаратов, таких как Эбастин, Хлоропирамин. Заложенность носа устраняют при помощи сосудосуживающих средств. Наиболее эффективными являются Нафазолин, Диметинден.
Лечение хронического этмоидального синусита
Хронический этмоидит вылечить более сложно. Симптомы устраняют при помощи лечения комплексными препаратами – Полидекс, Биопарокс, Изофра. В составе данных средств присутствуют сразу несколько активных веществ – антибиотик, анестетик, сосудосуживающий препарат.
Физиотерапевтические процедуры также дают очень хороший эффект:
- фонофорез гидрокортизона;
- электрофорез растворами димедрола и хлорида кальция;
- УВЧ на пазухи решетчатой кости;
- носовую полость обрабатывают гелий-неоновым лазером.
Хирургическая операция
Оперативное вмешательство при этом заболевании показано только тогда, когда возникают осложнения, вызванные быстрым распространением воспалительного процесса на костную ткань и надкостницу. Ячейки решетчатой кости вскрывают из наружного доступа. Операция проводится под наркозом.
Первое, что необходимо хирургу – это обеспечить полноценный доступ к решетчатой кости. Для этого он расширяет носовой ход. После чего ячейки вскрываются. Все поражённые участки во время операции удаляются.
Народные методы лечения
Этмоидальный синусит лечить исключительно народными средствами ни в коем случае нельзя! Они могут служить в виде вспомогательной терапии. Основное лечение – антибиотики, сосудосуживающие и противовоспалительные препараты.
Дополнительно можно промывать носовые пазухи отваром шалфея, ромашки или крепкой заварки чёрного чая. Также можно промывать пазухи подогретым раствором багульника или кипрея.
Лечение этмоидита необходимо проводить только под строгим контролем лечащего врача!
Дополнительно к основному лечению можно промывать носовые пазухи
Этмоидальный синусит у детей
Это заболевание у детей встречается в изолированной форме. Поражаются синусы, так как именно они наиболее развиты с рождения. Лечение этмоидита у новорождённых, детей дошкольного и школьного возраста необходимо проводить только в условиях стационара!
У детей все симптомы выражены более ярко. Осложняет протекание заболевания высокая температура – до 40 градусов. Постепенно нарастают интоксикационные явления – рвота и тошнота.
Глаз, расположенный на стороне воспаления, полностью закрывается, а глазное яблоко перемещается вниз и немного в сторону. Если не оказать пациенту квалифицированную помощь, то осложнения могут появиться уже на третьи сутки из-за прорыва гноя. Если ребёнок не получит адекватного лечения, то на пятые сутки развиваются орбитальные и внутричерепные осложнения, сепсис.
Лечение этмоидита у детей проводится только в стационаре. В первую очередь необходимо провести активную антибактериальную терапию. Препараты вводятся внутривенно. Удаление гноя из пазух могут проводить при помощи электроотсоса. Также назначают сосудосуживающие препараты. Важно вовремя сбить температуру. С этой целью ребёнку назначают Ибупрофен или Парацетамол.
На стадии выздоровления назначают физиотерапию – ультразвук, УВЧ, СВЧ, гелий-неоновый лазер, магнит. Детей наблюдают в клинике до полного их выздоровления.
Профилактика
Поскольку этмоидальный синусит вызывается разнообразными микроорганизмами, то специфических мер его профилактики просто не существует.
Чтобы не дать развиваться данному патологическому процессу, необходимо предупреждать развитие заболеваний, которые могут послужить причиной его возникновения.
Кроме этого, показано принимать витаминные комплексы для укрепления иммунной системы в холодное время года.
Обратите внимание
Для того чтобы заболевание не развивалось у детей, нужно укреплять их иммунную систему с рождения. С этой целью можно использовать витаминные препараты (по возрасту), давать фрукты, обогащённые витамином С, проводить закаливание.
Этмоидит – причины, симптомы, диагностика и лечение
Этмоидит – это воспаление слизистой оболочки ячеек решетчатого синуса. Клинически проявляется головной болью с эпицентром в области переносицы, усугублением болевых ощущений при наклоне головы, интоксикационным синдромом, патологическими выделениями из носа, нарушением обоняния, чувством «заложенности».
При обследовании больного ведущее значение имеют жалобы, анамнез заболевания, риноскопия, общеклинические лабораторные тесты, рентгенография, КТ или МРТ. В ходе лечения применяются антибиотики, симптоматические средства, физиотерапевтические процедуры, при необходимости выполняется оперативное вмешательство.
Этмоидит, или этмоидальный синусит, является одним из наименее распространенных синуситов. Хроническая форма встречается несколько реже острой, составляет порядка 45-48% от общего количества воспалительных процессов в области решетчатой пазухи.
Чаще всего болезнь диагностируется у детей в возрасте до 6-7 лет, что связано со скарлатинозной инфекцией. У этой же категории пациентов отмечается наиболее высокая вероятность развития осложнений – примерно в 5-15% случаев. Среди представителей мужского и женского пола патология встречается с одинаковой частотой.
Наблюдается сезонность – острые процессы и обострения хронических этмоидитов чаще регистрируются в холодное время года (осенью и зимой).
Первичное воспаление клеток решетчатого лабиринта выявляется редко. Обычно этмоидит становится осложнением вирусных инфекций носоглотки и верхних отделов дыхательной системы: ОРВИ, аденовирусного и риновирусного воспаления носовой полости, гриппа.
Реже заболевание провоцируется патогенными стафилококками, стрептококками, гемофильной палочкой, грибами или их комбинациями. У детей пусковыми факторами могут быть скарлатина, корь, краснуха и другие инфекции детского возраста.
Возникновению воспалительного процесса в синусе способствуют:
- Недостаточность иммунитета. Этмоидит развивается на фоне угнетения активности местного и общего иммунитета. Эти состояния могут быть обусловлены длительной или бесконтрольной антибактериальной терапией, ВИЧ-инфекцией, сахарным диабетом или другими эндокринопатиями. Реже в роли предрасполагающих факторов выступают онкологические процессы, гемобластозы, декомпенсированные хронические соматические заболевания, первичные генетически обусловленные иммунодефициты.
- Хронические ЛОР-патологии. Инфицированию решетчатого синуса способствуют вялотекущие или часто рецидивирующие риниты (в том числе – аллергического происхождения), гаймориты, фронтиты, ларингиты, фарингиты, тубоотиты, различные варианты тонзиллитов. В детском возрасте большое значение имеют аденоидные разрастания, аденоидиты.
- Аномалии развития. Одним из важных этиофакторов этмоидита является нарушение полноценного дренирования полости решетчатого лабиринта. Данное состояние наблюдается при врожденных пороках носоглотки: слишком узких входных отверстиях ячеек, сужении среднего носового хода, деформации носовой перегородки.
- Травматические повреждения. Ухудшение дренажа пазухи и создание благоприятных условий для патогенной флоры отмечается при травматических деформациях с нарушением нормальной конфигурации решетчатой кости, которые наблюдаются при тяжелых черепно-мозговых травмах, обширных оперативных вмешательствах в лицевой области.
Ведущую роль в патогенезе этмоидита играет прекращение аэрации пазухи в комбинации с проникновением в ее полость патогенных вирусов или кокковой микрофлоры.
Поскольку поражение решетчатого лабиринта в большинстве случаев является вторичным процессом, его локализация зависит от первичного очага: при гайморитах и фронтитах воспаление возникает в передних ячейках, при сфеноидитах, фарингитах – в задних.
Проникая в пазуху, вирусы или бактерии провоцируют воспалительную реакцию, которая сопровождается отеком слизистой оболочки и реакцией экссудации. Патологоанатомическая особенность заболевания – быстрое развитие отечного набухания за счет рыхлости стромы слизистой. Эти явления, в свою очередь, еще больше ухудшают аэрацию и естественное дренирование.
Нарушение нормальной вентиляции приводит к изменению характера потока воздуха, что усугубляет повреждения слизистой и замыкает «порочный круг». Дальнейшее развитие этмоидита характеризуется полной закупоркой входных отверстий, местной гипоксией и снижением парциального давления внутри решетчатого лабиринта.
Остатки кислорода всасываются слизистыми оболочками, вследствие чего запускается анаэробный гликолиз. Продукты метаболизма смещают кислотно-основное равновесие и приводят к метаболическому ацидозу, что влечет за собой снижение активности лизоцима – фермента, отвечающего за местный иммунитет.
Важно
Сочетание перечисленных факторов становится причиной прогрессирования воспалительных реакций, размножения гноеродной флоры.
С учетом характера воспалительной реакции, распространенности процесса и формирующихся в пазухе изменений в клинической практике выделяют несколько разновидностей заболевания. По локализации этмоидит может быть правосторонним, левосторонним, двухсторонним. В зависимости от особенностей воспаления различают следующие варианты поражения решетчатого синуса:
- Катаральный. Характеризуется продукцией большого количества катарального отделяемого, его скоплением в полости пазухи и выходом через носовые ходы. Внешне отделяемое выглядит как светлая, полупрозрачная масса жидкой консистенции.
- Гнойный. Сопровождается выделением умеренного количества гнойного экссудата. Морфологически отделяемое представляет собой буро-желтую, зеленую или светло-коричневую субстанцию жидкой или густой консистенции.
- Отечно-катаральный. Отличительная черта – превалирование отека слизистых оболочек над процессами экссудации. Наблюдается небольшое количество катарального или гнойного отделяемого на фоне болей и выраженного синдрома интоксикации.
- Полипозный или гиперпластический. Встречается при хроническом этмоидите. Проявляется гиперплазией внутренней оболочки синуса по типу равномерного утолщения, формированием полипозных образований на ножке или широкой основе.
Поскольку воспаление решетчатого синуса является преимущественно вторичным, начальные признаки заболевания остаются незамеченными, ранние симптомы «накладываются» на клинические проявления первичных патологий. Чаще всего наблюдается сильная головная боль. По описанию пациентов, ее эпицентр находится «глубоко в переносице» или «внутри за глазами».
Характерная особенность – усиление боли при наклонах головы вперед и вниз. Помимо болевого синдрома отмечаются нарушения или утрата обоняния, заложенность носа, затруднение носового дыхания, экссудативные выделения различного характера, обычно – без запаха.
Выявляется синдром системной интоксикации, включающий гипертермию в пределах 37,5-38,5° С, общую слабость, утрату аппетита, бессонницу, раздражительность.
О хроническом этмоидите говорят при сохранении симптомов заболевания на протяжении 12 и более недель на фоне проводимой терапии. В стадии ремиссии симптоматика отсутствует, реже определяется периодическая слабовыраженная разлитая головная боль. При обострениях болевые ощущения такие же, как при острой форме.
Возобновляющиеся носовые выделения имеют неприятный запах, часто скудные, высыхают на слизистых оболочках носа, образуя корки. Вовлечение в процесс задних ячеек приводит к накоплению экссудативных масс в носоглотке, преимущественно в утреннее время, сразу после пробуждения. Клинически это проявляется чувством «комка», который практически не откашливается.
Осложнения обусловлены деструкцией стенок лабиринта при отсутствии соответствующего лечения или выборе неправильной терапевтической тактики (самолечении).
Кариес стенок пазухи приводит к эмпиеме и прорыву гнойных масс в прилегающую орбитальную полость, в результате чего развивается ретробульбарный абсцесс или флегмона глазницы, характеризующиеся экзофтальмом, отеком век, дистопией глазного яблока кнаружи, концентрическим сужением зрительных полей, появлением скотом и усилением болевых ощущений.
Совет
Редко процесс распространяется в полость черепа, провоцируя разлитой гнойный менингит, абсцесс головного мозга, арахноидит, энцефалит, тромбозы венозных синусов.
Диагноз выставляется при сопоставлении анамнестических сведений, результатов физикальных, лабораторных и инструментальных методов исследования.
Во время первичного приема отоларинголог уточняет жалобы и обстоятельства, на фоне которых развилось текущее состояние: предшествующие ОРВИ, травмы, иммунодефицит, наличие пороков развития и ранее перенесенных оперативных вмешательств в области лица. Диагностическая программа включает в себя:
- Переднюю риноскопию. При визуальном осмотре полости носа – риноскопии – отмечается диффузный умеренный отек и покраснение слизистых оболочек средних отделов. Под средней раковиной могут выявляться патологические выделения. При гиперпластической форме возможно наличие полипозных разрастаний.
- Общеклинические анализы. В ОАК определяется лейкоцитоз на уровне 10-13×109/л, сдвиг лейкоцитарной формулы влево с повышением количества палочкоядерных и юных нейтрофилов от 5% и от 2% соответственно, увеличение СОЭ от 10 мм/ч и выше. Выраженность изменений зависит от активности воспалительного процесса.
- Рентген пазух. Рентгенография придаточных пазух – базовый метод диагностики при этмоидите. Рентгенологически поражение ячеек лабиринта проявляется затемнением их просвета, снижением пневматизации, неровностью и утолщением или дефектами костных стенок. При эмпиеме возможна визуализация уровня жидкости.
- Томография. Компьютерная томография синусов используется при низкой информативности рентгенографии, признаках орбитальных или внутричерепных осложнений. Кроме того, исследование применяется для достоверной дифференциальной диагностики с другими патологиями. При необходимости сочетается с МРТ придаточных пазух носа.
- Пункцию решетчатой пазухи. Назначается сравнительно редко для определения характера патологического процесса путем забора материала для бактериологического, цитологического и гистологического анализа.
- Бактериологическое исследование. Проводится с целью идентификации патогенной флоры, подбора наиболее эффективного антибактериального препарата. Исследуемый материал – содержимое ячеек лабиринта, получаемое при пункции, реже – выделения из носа.
Дифференциальная диагностика острого этмоидита осуществляется с остеомиелитом фронтального отростка верхней челюсти, периоститом носовых костей, патологиями верхних зубов, воспалением носослезного мешка, нагноением врожденной кисты спинки носа и стрептококковым поражением кожи лица.
Хронический вариант заболевания требует дифференциации с другими формами синуситов, хроническим ринофарингитом, гипертрофическим ринитом, разрастанием аденоидных вегетаций, аденоидитом, кистой Торнвальда, доброкачественными или злокачественными новообразованиями носоглотки, носовых ходов.
Лечение легких форм патологии производится в амбулаторных условиях. Среднетяжелые, тяжелые и осложнённые этмоидиты требуют госпитализации пациента в отоларингологический стационар.
Основными целями проводимой терапии являются купирование воспалительного процесса, восстановление нормальной аэрации, эвакуация жидкости из пазухи, предотвращение потенциальных осложнений. Программа лечения состоит из следующих пунктов:
- Антибактериальные препараты. Эмпирическая антибиотикотерапия проводится средствами широкого спектра: цефалоспоринами II-III поколения, защищенными аминопенициллинами. При получении результатов бактериологического посева схема лечения корректируется в соответствии с чувствительностью микрофлоры.
- Симптоматические средства. Для устранения отека назначаются сосудосуживающие капли, ватно-марлевые турунды c раствором адреналина, Н1-гистаминоблокаторы. При болевом синдроме и гипертермии используются НПВС. Для укрепления иммунитета применяются поливитамины и иммуномодуляторы.
- Оперативное лечение. К хирургическому вмешательству прибегают при хронических этмоидитах. Суть методики заключается в раскрытии ячеек внутриносовым (эндоскопическим) или внешним способом, дренировании их полостей с дальнейшим промыванием. При необходимости в ходе операции выполняют септопластику, полипотомию, иссечение тканей гипертрофированной нижней носовой раковины.
- Физиотерапия. Назначается после купирования острой фазы воспалительного процесса с целью ускорения процессов репарации и регенерации. Представлена электрофорезом с антибактериальными препаратами, фонофорезом с кортикостероидами, УВЧ, гелий-неоновым лазером.
Прогноз при корректной, своевременно начатой терапии острого этмоидита благоприятный – в исходе наблюдается полное излечение. При хронических формах адекватная терапия позволяет достичь стойкой ремиссии.
Неспецифические профилактические мероприятия основываются на укреплении общих защитных сил организма, предотвращении переохлаждения, полноценном лечении других отоларингологических патологий, системных заболеваний, эндокринопатий, вторичных иммунодефицитов. Большое значение в профилактике синусита имеют соблюдения рекомендаций относительно приема назначенных препаратов, ранняя коррекция врожденных аномалий развития анатомических структур области носоглотки, предотвращение травм лица.
Признаки и методы лечения этмоидита у взрослых

Этмоидит – это воспалительное заболевание, одна из форм синусита. Код по МКБ-10 – J01.0. Патология поражает слизистые оболочки ячеек решетчатой кости носа.
Болезнь выявляется в среднем у 15% взрослых пациентов, страдающих от поражения пазух.
Этмоидит относится к числу наиболее опасных патологий, так как воспалительный процесс протекает в непосредственной близости от головного мозга.
Возбудители болезни и провоцирующие факторы
Для того чтобы понять, что это этмоидит, а не другая патология со сходной симптоматикой, необходимо обратиться к анатомии решетчатой (этмоидальной) кости. Внутренняя часть последней устлана слизистой оболочкой и имеет несколько камер, заполненных воздухом.
Этот элемент состоит из двух пластинок, через которые проходят кровеносные сосуды и обонятельный нерв. Верхняя часть кости формирует носовую перегородку и контактирует с другими носовыми пазухами. Поэтому рассматриваемое заболевание протекает по типу ринита и иных подобных патологий.
При этом этмоидит характеризуется воспалением тканей, относящихся к решетчатой кости.Спровоцировать патологию могут стафилококковая или стрептококковая инфекции. Также ткани в носовых полостях могут воспалиться при заражении организма гриппом, адено-, рино- и короновирусами.
Кроме того, грибковая микрофлора способна привести к появлению болезни.
Часто этмоидит развивается на фоне инфицирования полостей носа группой болезнетворных агентов.
Заражение указанными вирусами или бактериями не всегда вызывает воспаление тканей носовых пазух. Развитие болезни происходит вследствие снижения иммунитета, что способствует активному разрастанию патогенной микрофлоры. Кроме того, причины возникновения этмоидита обусловлены следующими факторами:
- болезни горла и носа;
- аллергический ринит;
- врождение патологии и дефекты носа.
Из-за близкого расположения носовых пазух этмоидит нередко развивается в виде осложнения гайморит, фронтита.
Если не проводится адекватное лечение, и воспалительный процесс распространяется за пределы начальной зоны, то возникают фронтоэтмоидит или гаймороэтмоидит. Когда патология поражает несколько пазух, то проявляется двусторонняя форма болезни.
В этом случае говорят о течении полисинусита (пансинусита).
В группу риска развития этмоидита входят пациенты с аденоидами или полипами. Такие наросты, формирующиеся в полости носа, препятствуют нормальному оттоку слизи. В результате в пазухах возникают оптимальные условия для роста и развития патогенной микрофлоры, провоцирующей воспаление местных тканей.
Классификация болезни
При первичном инфицировании решетчатой кости развиваеся острый этмоидит. В случае если патология приобретает запущенный характер, формируется хроническая форма болезни.
Локализация воспалительного процесса определяет следующие формы патологии:
- право- и левосторонняя;
- двусторонняя.
В случае распространения воспалительного процесса возникают следующие формы заболевания:
В зависимости от особенностей симптомов патология классифицируется на следующие типы:
Деление этмоидита на отдельные формы позволяет подобрать наиболее оптимальное лечение.
Первичное заражение (острый этмоидит)
Острый этмодит возникае на фоне инфицирования носовых пазух бактериальной микрофлорой. К признакам патологии относят следующие клинические явления:
- головные боли;
- заложенность носа;
- повышенная температура тела;
- высокая утомляемость;
- боль, локализующаяся в носу либо глазницах;
- общая слабость;
- ноющая боль в области лба;
- светочувствительность;
- появление светло-желтых выделений из носовых пазух.
Важно проводить лечение этмодита при появлении первых симптомов. Запущенная патология вызывает деформацию и разрушение стенок ячеек решетчатых костей, из-за чего воспалительный процесс распространяется на глазницы.
В группу риска возникновения подобных осложнений входят дети и пожилые пациенты.Острая форма заболевания развивается стремительно. В первый день у пациента температура тела поднимается до 39-40 градусов.
Одновременно с этим отмечаются приступы рвоты и спутанность сознания. Насморк появляется спустя несколько часов.
Характер клинической картины меняется в зависимости от типа возбудителя. Некоторые патогенные организмы атакуют нервную систему, поэтому пациент испытывает сильные головные боли. Кроме того, человек в первые часы становится возбужденным. Затем это состояние сменяется апатией.
Хроническая форма
Хроническая форма заболевания возникает, если не лечить острый этмоидит. Также к патологии приводят запущенные:
При хроническом этмоидите симптомы носят следующий характер:
- опухшие веки (симптом наиболее выражен по утрам, днем проявляется умеренно);
- гнойные и слизистые выделения из носовых пазух;
- затрудненное дыхание по утрам;
- головные боли пульсирующего характера;
- тяжесть в области переносицы;
- покраснение и боли в глазах.
При затяжном течении хронической формы возможна деформация носовой перегородки из-за разрастающихся полипов. Поэтому при возникновении симптомов, указывающих на этмоидит, лечение необходимо начинать незамедлительно.
Общие симптомы
При этмоидите симптомы и лечение у взрослых определяются формой патологии. Однако вне зависимости от типа заболевания клиническая картина в период обострения характеризуется следующими явлениями:
- лихорадочное состояние;
- снижение аппетита;
- нарушение сна;
- снижение работоспособности;
- снижение обоняния вплоть до полной утраты этой функции;
- приступы рвоты (частое срыгивание у ребенка до года);
- кишечные расстройства;
- неприятный запах изо рта;
- слезоточивость;
- влажная и горячая кожа.
В случае заражения организма патогенной микрофлорой, которая атакует органы ЖКТ, у пациентов развивается почечная недостаточность.
Возможные осложнения
Продолжительное течение хронической формы заболевания приводит к тяжелым последствиям:
Прогноз при этмоидите напрямую зависит от наличия и типа осложнений. При воспалении мозговых тканей пациенты нередко становятся инвалидами.
Особенности заболевания у детей
У малышей в первый год жизни этмоидит проявляет себя как отдельное заболевание. Это объясняется тем, что лобная пазуха завершает формирование в течение трех лет. У ребенка причиной развития патологии является сепсис.
При этмоидите у детей симптомы и лечение также определяются формой заболевания. У подростков часто одновременно протекают гаймороэтмоидит и фронтоэтмоидит.
При таком сочетании патологий пациентов беспокоят лихорадка, отек век, смещение глазного яблока, рвота и диспепсические расстройства.
Диагностика
При подозрении на этмоидит проводятся следующие мероприятия:1. Анализ крови. Метод считается малоинформативным, так как показывает наличие воспалительного процесса в организме, но не локализацию патологии.2. Передняя риноскопия.
Эта процедура позволяет выявить наличие покраснений слизистой оболочки, отечность тканей носа и сужение проходов, что характерно для воспаления.3. Рентген, МРТ и КТ. Каждый из методов помогает визуализировать проблемную зону и определить локализацию воспаления.4. Эндоскопия.
Также позволяет выявить локализацию воспаления и наличие гнойного экссудата, полипов.
Чтобы лечение было результативным, необходимо определить тип возбудителя, вызвавшего воспаление тканей. Для этого проводится бактериологическое исследование слизи, выделяющейся из носа. На основании полученных результатов подбирается антибиотик.
Лечение
Основной целью лечения этмоидита является уничтожение патогенной микрофлоры, вызвавшей воспаление тканей носа. Для этого назначаются антибактериальные лекарства. Кроме того, при необходимости применяются хирургические и физиотерапевтические методики. Избавиться от болезни в домашних условиях помогают средства народной медицины.
Медикаментозное лечение
Лечение этмоидита требует комплексного подхода. В зависимости от характера симптоматики и типа возбужителей назначаются:
- сосудосуживающие лекарства;
- антибактериальные препараты (предпочтение отдается антибиотикам широкого спектра действия);
- обезболивающие жаропонижающие средства.
В лечении патологии применяются:
При интенсивном болевом синдроме показан прием противовоспалительных нестероидных препаратов: «Ибуклин», «Нурофен» и другие. Также в лечении патологии применяются антигистаминные препараты и витаминные комплексы. Последние стимулируют работу иммунитета, за счет чего организм начинает самостоятельно бороться с активностью патогенной микрофлоры.
Физиотерапия
К физиотерапевтическим процедурам прибегают в случаях, когда интенсивность острого периода снижается. В лечении патологии применяются:
- электрофорез с антибактериальными препаратами;
- УВЧ;
- фонофорез с добавлением гидрокортизона;
- гелий-неоновый лазер;
- УЗИ.
Хорошие результаты демонстрирует промывание антибиотиком носовых пазух синус-катетером.
Оперативное вмешательство
Операция назначается при условии, если лечение с помощью медикаментов не принесло результатов. Процедура проводится посредством эндоскопа, который вводится непосредственно в полость решетчатой кости.
Кроме того, в зависимости от характера нарушений и причинного фактора назначаются септопластика или удаление полипов.
Народная медицина
Не рекомендуется заниматься самолечением этмоидита дома. Средства народной медины, применяемые в борьбе с заболеванием, должны быть согласованы с врачом. Этими препаратами нельзя заменять консервативную терапию.
Лечение народными средствами направлено на укрепление иммунитета и удаление слизи из носовых пазух. Для этого применяются:
- смесь чистотела и цикламена;
- соки из свеклы и моркови, смешанные с растопленным медом;
- смесь лука, алоэ и меда.
Также полезно промывать носовые полости ромашкой, шалфеем или багульником. Эти травы укрепляют местный иммунитет.
Профилактика
Предотвратить развитие этмоидита можно, если не допускать ослабления иммунитета. Для этого необходимо отказаться от вредных привычек, скорректировать рацион в пользу правильного питания и регулярно потреблять витаминные комплексы. Кроме того, рекомендуется вакцинироваться от вируса гриппа и своевременно лечить респираторные заболевания.