Дисплазия тазобедренных суставов у детей: лечение у новорожденных, грудничков, детей до года
Дисплазия тазобедренных суставов у новорожденных и детей до года: признаки, лечение и последствия

Дисплазия тазобедренных суставов – распространенная патология, диагностируемая у 3 из 1000 детей в младенческом возрасте. Чаще всего болезнь выявляется сразу после рождения и характеризуется недоразвитостью сустава или слабостью мышечных связок. Меры для коррекции патологии должны применяться сразу во избежание серьезных проблем со здоровьем у ребенка в будущем.
При раннем диагностировании заболевания у новорожденных и грудничков до 6 месяцев дисплазия хорошо поддается лечению и полностью исчезает к моменту первых шагов малыша. Однако при запущенных стадиях или прерванном лечении возможны проблемы с походкой ребенка. Прихрамывания будут сопровождать болезненные воспаления суставов.
Причины дисплазии у детей
Причин незрелости тазобедренных суставов немало. Статистики показывает, что заболеванию больше подвержены девочки (80% случаев), причем дисплазией левого тазобедренного сустава страдает около 60% заболевших. Чаще всего она развивается при беременности. В этот период на появление аномалий влияют следующие факторы:
Виды дисплазии тазобедренных суставов
Перечисленные факторы по-разному влияют на развивающийся организм малыша, поэтому и аномалии незрелости суставов будут индивидуальны. Врожденная дисплазия тазобедренных суставов у детей в зависимости от видов анатомических нарушений разделяется на три вида:
Заболевание может протекать в легкой и тяжелой формах. В зависимости от этого, дисплазию определяют по степени тяжести:
- I степень – предвывих. Такое отклонение от нормы развивается, когда головка бедра входит внутрь скошенной впадины сустава, при этом мышцы и связки не изменяются.
- II – подвывих. В полость сочленения входит часть смещенной вверх головки бедра. Кроме того, связки теряют тонус и растягиваются.
- III – вывих. Головка бедра смещается вверх и полностью выходит из впадины. Напряженные связки растягиваются, при этом хрящ лимбуса входит внутрь сустава.
Симптомы заболевания
В зависимости от вида ДТБС в различный период жизни болезнь будет проявляться у деток по-разному. Выраженные симптомы отклонений от нормального развития могут заметить внимательные родители или педиатр при очередном осмотре. При подозрении или постановке диагноза врач назначает консультацию ортопеда, у которого в дальнейшем будет наблюдаться ребенок.
У новорожденных
врожденная дисплазия тазобедренных суставов может выявиться у новорожденных еще в роддоме. это заболевание при 1 и 2 степени визуально распознать трудно, потому что малыш младше 2 месяцев не ощущает отклонений, но если вовремя проблему не устранить, чувство дискомфорта и боли начнет ощущаться с ростом костей и уплотнением хрящевой ткани.
при ранней дисплазии у новорожденных родителей могут встревожить следующие симптомы:
- асимметрия кожных складок в области подколенных впадин и ягодиц;
- ребенок реагирует плачем, когда его ножки пытаются развести;
- затруднительно развести согнутые в коленях ноги.
читаем также: как лечатся боли роста в ногах у детей? несимметричные кожные складочки на ягодицах и бедрах ребенка при дисплазии
однако дисплазия у новорожденных 3 степени выражена более ярко, поэтому ее трудно не заметить. в этом случае наблюдаются следующие симптомы:
у грудничков до года
эти симптомы сопровождаются дополнительными признаками:
- асимметрия кожных складок на ножках (но у грудничков младше 2 месяцев данный симптом — вариант нормы);
- синдром щелчка;
- мышечная атрофия;
- слабая пульсация артерии бедра;
- нарушение сосательного рефлекса.
у малышей после года
не выявленная и вовремя не вылеченная тазобедренная дисплазия доставит малышу и его родителям множество проблем. едва начав ходить, ребенок будет ощущать боль и дискомфорт. явными признаками проявления заболевания будут:
- прихрамывания;
- болезненные ощущения при ходьбе с последующим воспалением суставов;
- утиная походка, которая встречается при двухстороннем вывихе.
последствия болезни для ребенка
Не вылеченная дисплазия тазобедренного сустава опасна. Она приводит к тяжелым нежелательным последствиям, которые не всегда поддаются лечению. Впоследствии болезненные воспалительные процессы приводят к отмиранию мышц больной конечности, нарушению функций опорно-двигательного аппарата и инвалидности.
Последствия не вовремя обнаруженной дисплазии тазобедренных суставов чреваты инвалидностью
У детей, которые начали ходить, наблюдается перекос таза, болезненность и атрофия мышц. Такой ребенок поздно начинает ходить, при этом прихрамывает и капризничает. С возрастом развивается диспластический коксоартроз, который годам к 30 во время гормональной перестройки усиливает воспалительные процессы в суставе, заканчивающиеся его неподвижностью. Больной сустав заменяют искусственным.
Как диагностируют дисплазию?
При выявлении недоразвитости суставов у младенцев ортопед назначает полную диагностику заболевания. Помимо визуальных методов используют УЗИ. Младенцам от 3 месяцев могут дополнительно назначить рентгенодиагностику. Рентген всегда применяется при подозрении на вывих и двухстороннюю незрелость суставов. Все эти методы помогают врачу определить тяжесть заболевания.
Изучив результаты УЗИ и фото рентгена больного, ортопед поставит диагноз и назначит лечение (рекомендуем прочитать: как делается УЗИ тазобедренных суставов у грудничков?). Ребенка поставят на учет и будут наблюдать эффективность назначенного лечения в динамике. В основном младенцы до шестимесячного возраста быстро идут на поправку, сложнее лечить детей после года.
Особенности лечения
Однако, когда эти методы оказались неэффективны или болезнь диагностирована на поздних сроках, применяется хирургическое вмешательство.
Консервативные методы
Для лечения ДТБС 1 степени у новорожденных врач назначает широкое пеленание (рекомендуем прочитать: как осуществляется широкое пеленание на памперс и подробное видео).
Ребенка кладут на спину, ножки разводят и между ними укладывают валики из 2-3 пеленок. Все это фиксируется другой пеленкой на поясе грудничка.
Такой метод используется как для лечения, так и для профилактики тазобедренной дисплазии суставов. При 2 и 3 степени назначаются ортопедические приспособления:
Стремена Павлика
Когда вывих сформирован, а консервативное лечение не дало результата, применяется закрытое вправление сустава. Такая операция проводится детям от 1 года до 5 лет. После нее на больное бедро накладывается гипс сроком до 6 месяцев. Обычно такое лечение тяжело переносится детьми.
Физиотерапия
В зависимости от тяжести заболевания, врач может назначить физиотерапию как дополнительное лечение. В комплексе с основным оно поможет ребенку быстрее справиться с болезнью. К таким методам относится:
Лечебный массаж и гимнастика
ЛФК и массаж назначаются индивидуально. Применяются эти методы в комплексной терапии или с целью профилактики дисплазии. Массаж проводится курсами по 10 дней исключительно специалистом по назначению врача, после чего его повторяют через месяц. После сеансов лечебной физкультуры обычно родителям предписывают продолжать занятия дома.
Вовремя обнаруженную дисплазию можно искоренить одними массажами и ЛФК
Целью этих методов является:
- укрепление мышц;
- улучшение кровообращения;
- сохранение подвижности сустава и развитие физической активности ребенка;
- предотвращение появления осложнений.
Хирургическое вмешательство
При сильной недоразвитости головки сустава, поздней диагностике, неэффективном лечении и тяжелом вывихе со смещением возникает крайняя необходимость в хирургическом вмешательстве. Оперативный метод применяется для восстановления подвижности суставов и кровообращения. Однако существует большой риск осложнений после операции:
- воспалительные процессы;
- сильная кровопотеря;
- нагноение сустава;
- омертвление тканей.
Профилактические меры
Бывают случаи, когда заболевание развивается постепенно. Для предупреждения появления ДТБС рекомендуется профилактика. К профилактическим методам относятся:
ЧИТАЕМ ПОДРОБНО: динамическая гимнастика и массаж для новорожденных
Дисплазия тазобедренных суставов у детей: лечение у новорожденных, грудничков, детей до года
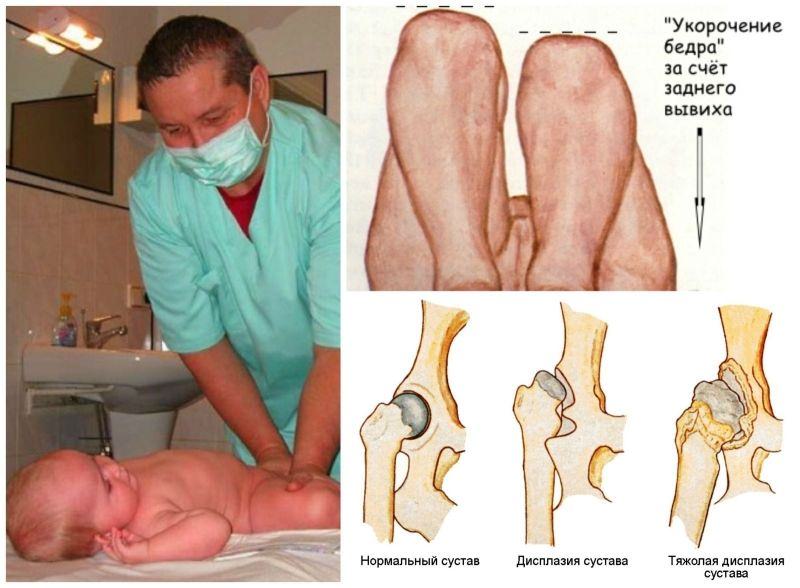
Последнее обновление статьи: 02.05.2018 г.
Дисплазия тазобедренного сустава у новорождённых — это его незрелость с нарушением развития всех звеньев, которые образуют тазобедренный сустав: костей и хрящей, составляющих основу, и мягких тканей (связок, капсулы, мышц) вокруг.
К сожалению, несмотря на обследование младенцев до полугодовалого возраста, выявить раннее заболевание удаётся не всегда. А ведь раннее начало лечения — это залог его эффективности и успеха.
При условии начала курса лечения до трёх месяцев почти у всех пациентов результаты очень хорошие. В возрастном промежутке от 3 до 6 месяцев хороших результатов лечения достигают лишь 80 %. Когда начинают лечение со второго полугодия, хороший результат виден лишь у половины детей.
Одной фразой «дисплазия тазобедренного сустава» принято называть нарушения правильного взаимодействия между компонентами сустава у малышей.
Причинами формирования дисплазии у детей считают следующие факторы:
Факторы, увеличивающие риск формирования дисплазии:
Степени дисплазии тазобедренного сустава
Дисплазия тазобедренных суставов по МКБ 10 (международная классификация болезней десятого пересмотра) имеет три стадии:
Врожденный вывих — это самая последняя степень дисплазии. Ребёнок рождается уже с вывихом, или он может развиться у годовалого малыша при запоздалой диагностике и терапии.
Дисплазия тазобедренного сустава у детей и её диагностика
Диагноз ставят во время осмотра, когда видят признаки дисплазии. Вовремя заподозрить дисплазию у малыша должен врач, осматривающий его в родильном отделении, чтобы потом направить на осмотр к ортопеду. Ортопед назначает лечение всем детям, больным и с подозрением на заболевание, до установления точного диагноза.
Подозревая дисплазию, ребёнку, помимо осмотра, назначают инструментальные исследования, по результатам которых выставляют диагноз. Введение новых методов диагностики увеличило шансы точной и своевременной постановки диагноза. Состояние суставов определяют с помощью метода УЗИ, рентгенографии и компьютерной томографии.
Дисплазия тазобедренных суставов у детей и её симптомы
С постановкой диагноза «вывих бедра» у малышей возникают определённые сложности, потому как у новорождённых чаще наблюдается предвывих, начальная стадия процесса.
Чтобы хорошо осмотреть ребёнка нужна, тёплая комната.Перед осмотром его лучше покормить. При таких условиях проще выявить симптомы дисплазии.
Основные симптомы дисплазии тазобедренных суставов:
- симптом соскальзывания;
- ограничение отведения в тазобедренном суставе;
- укорочение конечности;
- асимметрия складок на коже.
Симптом соскальзывания
Самый главный симптом предвывиха — это симптом соскальзывания. Он объясняется довольно лёгким вправлением и обратным вывихом головки бедра из полости сустава по причине растянутой капсулы и связок сустава. Симптом соскальзывания нельзя услышать при обследовании, он чувствуется руками так, как будто головка кости смещается.
Для его выявления ножки малыша необходимо согнуть в коленных и тазобедренных суставах, образуя прямой угол. В этот миг большие пальцы врача ложатся на внутреннюю, а оставшиеся пальцы — на наружную сторону бедра. Медленно начинают разводить бёдра в стороны. В это время головка бедра соскальзывает в вертлужную впадину, ощущается толчок.
Когда изменения в суставе нарастают, появляются другие симптомы.
Ограничение отведения
Ограничение отведения в основном наблюдается при повышенном тонусе мышц, отвечающих за приведение бедра. Оно проявляется во время неврологических болезней, поэтому при ограничении отведения нужен осмотр невролога. Определяя отведение в тазобедренных суставах, младенца кладут на спинку с ножками согнутыми в тазобедренных и коленных суставах.
Чтобы всё сделать правильно и выявить данный симптом, нужно добиться расслабления ножек новорождённого, поэтому лучше осматривать спящего ребёнка или дождаться, пока малыш привыкнет к рукам врача и совсем расслабиться.
Здоровые суставы позволяют развести ножки так, чтобы они коснулись поверхности стола наружной стороной бёдер. Ребёнок растёт, и симптом теряет свою значимость, он выявляется непостоянно.
Укорочение ножки
Укорочение ножки у детей достоверно определить трудно. Укорочение определяют по коленным чашечкам. Лежащему на спинке малышу ножки сгибают в тазобедренных и максимально в коленных суставах, устанавливая стопы рядом на столе. В таком положении видно, что коленная чашечка на стороне вывиха ниже.
Симметричность складок
Также при осмотре ребёнка учитывают симметричность складок кожи бедра.
На стороне вывиха паховая и ягодично-бедренная складки глубже, и видна их асимметрия.
При вывихе с двух сторон этого признака может не быть. А у новорождённых асимметричность складок часто наблюдается при здоровых суставах.
У только что родившихся детишек симптомы врождённого вывиха мало выражены и обнаруживаются не всегда. Поэтому, опираясь только на клинику, выставить диагноз довольно сложно. Сомневаясь, врач для уточнения отправляет ребёнка на УЗИ.
Дисплазия тазобедренных суставов у детей и её лечение
Лечить дисплазию тазобедренных суставов у детей до года можно при помощи операций и без них, используя отводящие приспособления.
Специалисты считают консервативное лечение наилучшим способом при его своевременном начале.
Лечить дисплазию следует сразу с рождения, с того момента, как были выявлены указывающие на неё симптомы. Первая неделя является решающей: сформируется здоровый сустав, или произойдет вывих.
Обратите внимание
Раннее лечение дисплазии — это такое отведение в суставах, при котором активность и подвижность в суставах сохраняются. Широкое пеленание при дисплазии тазобедренных суставов практикуют уже в родильном отделении до осмотра ортопеда с целью профилактики. Оно не является лечением дисплазии, но чем раньше начата профилактика, тем благоприятнее прогноз.
Чтобы придать ножкам положение сгибания и отведения, используются различные отводящие приспособления (шины, штанишки, повязки). Самым лучшим вариантом распорки при дисплазии тазобедренных суставов считаются стремена Павлика. Длительность курса зависит от состояния суставов и продолжается от 3 до 6 месяцев.
У детей старше 6 месяцев
Опытные ортопеды отдают предпочтение щадящему безнаркозному вправлению головки бедра способом вытяжения ножки и фиксирования её гипсовой повязкой. Это самый лучший и эффективный метод.
Ножки держат зафиксированными в течение 4 — 6 месяцев. Когда убирают гипсовую повязку, на ножки ребёночка устанавливают шину. Ширину шины-распорки при дисплазии меняют по ходу лечения, понемножку уменьшая.
Шину снимают, когда сустав полностью восстановится. Пока дети растут, они находятся под контролем ортопеда и периодически проходят восстановительное лечение.
Держите ребёнка на руках правильно. Прижимайте малыша к себе, придерживая его за спинку, чтоб он обнимал вас, широко расставив ножки.
ЛФК — это главный метод формирования здорового сустава и единственный метод, поддерживающий развитие моторных навыков.
Физические упражнения при дисплазии принято разделять на общеразвивающие и специальные. Первые применяют с рождения, а когда ребёнок подрастает, учитывают его психомоторные навыки. Специальные упражнения повышают обмен веществ и кровоснабжение в суставах и мышцах. С детьми до года выполняют пассивные, а с года до трёх лет — активные упражнения.
Гимнастика при дисплазии тазобедренных суставов делается только после проведения тепловых процедур.
Вначале упражнения направлены на устранение ограничения подвижности в суставе. Например, выкладывают малыша на животик в позе лягушки или согнутыми в коленках ножками выполняют круговые движения. Ребёнок в этом периоде находится в стременах.
Далее, когда вывих вправляется, упражнения проводят ежедневно, добавляя активные и подвижные. К примеру, если пощекотать подошвы, малыш активно задвигает ножками. В это время к лечению добавляются физиопроцедуры. Электрофорез при дисплазии тазобедренных суставов у детей выполняется с применением растворов кальция и фосфора. Проводится не меньше 10 сеансов.
После снятия фиксаторов укрепляют мышцы ног, используя массаж и гимнастику, не забывая про занятия плаванием.
Массаж при дисплазии тазобедренных суставов у новорождённых всегда сочетается с физическими упражнениями. Обычно назначают общий массаж с использованием классических приёмов.
Гидрокинезотерапия — это самый эффективный метод реабилитации для детей. Проведение упражнений в воде положительно влияет на лечение и даёт позитивный настрой.
Заключение
Сегодня дисплазия тазобедренного сустава стала встречаться намного чаще. Лечить её необходимо с рождения, используя комплексные методики. Соблюдая правила лечения, можно в дальнейшем достичь успешных результатов, избежать инвалидности и последствия дисплазии тазобедренных суставов у детей.
Оценка статьи:
(2
Дисплазия тазобедренных суставов

Дисплазия тазобедренных суставов – врожденная патология, характеризующаяся нарушением формирования и развития анатомических структур (мышц, связок, костей), образующих тазобедренное сочленение. Вследствие таких нарушений происходит смещение головки бедра относительно суставной поверхности тазовой кости.
В России дисплазию тазобедренного сустава (ДТБС или ДТС) выявляют у 2–4% новорожденных детей, 80% из них – девочки. Поражение левого сустава встречается чаще – в 60% случаев. Тазобедренный сустав (ТБС) сформирован головкой бедренной кости и вертлужной впадиной тазовой кости. По краю вертлужной впадины проходит хрящевой ободок, который ограничивает подвижность сустава.
Головка бедренной кости имеет шарообразную форму и покрыта суставным хрящом. С телом кости головка соединена с помощью шейки бедра – участок кости меньшего диаметра.
Важно
Головка бедра крепится к краю вертлужной впадины с помощью суставной связки, в которой проходит сосудисто-нервный пучок, питающий сустав. Также связка нужна для амортизации.
Снаружи сустав защищен суставной капсулой (сумкой), которая крепится по краю вертлужной впадины, а на бедренной кости накрывает головку и шейку бедра.
Причины дисплазии
Дисплазия тазобедренных суставов у детей возникает вследствие влияния целого ряда причин:
- Наследственная отягощенность. У почти трети пациентов удается выявить случаи заболевания у близких родственников.
- Тазовое предлежание. При таком положении плода в матке ДТБС возникает в несколько раз чаще.
- Неполноценное питание матери во время беременности. Отсутствие достаточного количества необходимых микроэлементов и витаминов приводит к патологии формирования суставного аппарата у плода.
- Ранний токсикоз.
- Прием во время беременности лекарственных средств.
- Наличие у матери гинекологических заболеваний.
- Родовая травма (чаще, когда плод крупный).
- Экология. В районах с плохой экологической ситуацией случаи дисплазии фиксируются в 4–5 раз чаще.
Классификация
Ацетабулярная дисплазия – нарушения развития касаются только вертлужной впадины сустава. Эпифизарная дисплазия. При этом виде изменяется угол, под которым шейка бедра соединяется с телом бедренной кости.
Тугоподвижность соединений приводит к деформациям и болевым ощущениям. Ротационная дисплазия.
Она характеризуется нарушением конфигурации структур в горизонтальной плоскости, что приводит к смещению головки бедренной кости относительно вертлужной впадины.
По степени выраженности проявлений ДТБС различают:
- Легкая степень – предвывих. Мышцы и связки нормального строения, но отмечается гипермобильность головки бедренной кости.
- Средняя степень – подвывих. Эта степень проявляется неполным смещением головки бедренной кости по отношению к вертлужной впадине. За пределы сустава головка бедра не выходит. Связки и капсула сустава растянуты.
- Тяжелая степень – вывих. Суставные поверхности головки бедренной кости и вертлужной впадины полностью смещены относительно друг друга. Головка бедра покидает полость сустава, а суставной хрящ попадает в суставную сумку.
Признаки
В зависимости от степени выраженности и вида дисплазии, а также от возраста ребенка, заболевание будет проявляться по-разному.
ДТСБ у новорожденных
При дисплазии 1 или 2 степени симптомы заболевания на первых днях жизни определить практически невозможно. А вот тяжелую степень дисплазии можно выявить у младенца еще в роддоме.
Возможны следующие симптомы: затруднение при разведении согнутых в коленях ножек и отведении бедра, асимметрия коленных чашечек, что указывает на укорочение одной ноги, когда ребенку разводят ножки, он плачет, видимая асимметрия бедра.
Признаки дисплазии у детей до года
Помимо трудностей при отведении бедра, у грудничков до года можно определить следующие симптомы. Асимметрия складок, которые находятся под ягодицами, под коленями и в паху. Но этот симптом можно оценить только после 3 месяцев, т. к.
у малыша в более раннем возрасте несимметричность складок является нормой. Синдром «щелчка». Это один из самых надежных признаков ДТБС. При осмотре ортопед специальным образом сгибает и отводит ноги ребенка так, что сустав возвращается в нормальное положение.
В это время слышен характерный щелчок.
Признаки дисплазии у детей после года
Если ДТБС не была вовремя выявлена и ребенок не получал лечения, то дети испытывают трудности при ходьбе. При попытке движения появляется боль, а в дальнейшем в суставе может возникнуть воспалительный процесс. При двухстороннем вывихе походка приобретает характерный вид – так называемая утиная походка. Если вывих односторонний, то наблюдается хромота на пораженную ногу.
Диагностика
Постановка диагноза, особенно у грудничков, не всегда является простой задачей. При легкой и средней степени дисплазии клинические признаки выражены слабо. Первый осмотр грудничка делает врач неонатолог еще в роддоме. В дальнейшем ребенка наблюдает врач-педиатр.
В один месяц, три и шесть месяцев детей в плановом порядке осматривает детский ортопед.
При постановке диагноза учитываются не только результаты осмотра, но и обязательно проводится подтверждение с помощью рентгенологического метода или ультразвуковой диагностики.
Рентгеновское исследование проводят детям старше 3 месяцев (в более ранние сроки этот метод неинформативен). На рентгеновском снимке можно определить вид дисплазии, степень выраженности нарушений и наличие сопутствующей патологии. У детей до года преимущественно используют метод диагностики УЗИ.
Он тоже высокоинформативен и при этом не несет дополнительной лучевой нагрузки.
Метод УЗИ тазобедренных суставов абсолютно безопасен даже для новорожденных
Лечение
Лечение у маленьких детей предвывиха и подвывиха тазобедренного сустава, а также большинства случаев вывиха осуществляется консервативным путем.
Широкое пеленание
Коксит тазобедренного сустава у взрослых
Этот метод используется как с профилактической, так и с лечебной целью. Суть метода в том, что он позволяет удерживать ножки ребенка в разведенном на 60–80 градусов положении. Для этого между ног ребёнка прокладывают 2 пелёнки, свернутые в несколько слоев, а третья пеленка фиксирует их на поясе.
Такое пеленание рекомендуют использовать:
- Детям из группы риска по ДТБС.
- Если у ребенка на УЗИ выявлена незрелость тазобедренного сустава.
- При дисплазии сустава, когда невозможно использовать другие методы коррекции.
Применение ортопедических конструкций
За время изучения ДТБС было сконструировано много приспособлений, позволяющих исправить врожденный вывих бедра без операции. Среди них шины Виленского, Волкова, Фрейка. Их используют при 2–3 степени дисплазии. Если ребенок уже старше, чем полгода, то применяются более жесткие гипсовые распорки.
Стремена Павлика называют золотым стандартом детской ортопедии. Их разработал чешский профессор Арнольд Павлик.
Совет
Если ДТБС диагностировали до достижения возраста полугода, то эффективность терапии с помощью стремян Павлика достигает 95%.
Стремена представляют собой грудной и голеностопные бандажи, соединенные специальными ремешками (штрипками). Такая конструкция позволяет надежно фиксировать сустав при сохранении подвижности ножек ребенка.
Стремена Павлика при дисплазии тазобедренного сустава
Массаж
Лечебный массаж назначают при всех видах дисплазии. Его можно делать и при наличии ортопедических конструкций, не снимая их. Массаж должен проводить именно детский специалист. Во время процедур улучшается кровообращение, укрепляются мышцы и связки. Массажист прорабатывает не только зону бедра, но и шею со спинкой.
Лечебная физкультура
Назначается практически при всех видах дисплазии. Врач подбирает для ребенка комплекс лечебных упражнений, которые выполняются каждый день или с интервалом в два–три дня. Сначала упражнения с ребенком выполняет инструктор ЛФК, а после освоения этой методики, родители.
Электрофорез
Методом выбора физиотерапевтического лечения у маленьких детей является электрофорез с кальцием, фосфором или йодом. Это метод помогает быстро доставить лекарственные средства в зону сустава, улучшает местное кровообращение и трофику (питание) тканей.
Хирургическое лечение
В настоящее время этот метод коррекции применяется довольно редко. Показанием к операции служит:
- Тяжелая степень вывиха.
- Поздняя диагностика патологии.
- Неэффективность консервативной терапии.
- Ущемление хряща в суставной сумке.
Последствия
Если дисплазию не начать лечить в грудном возрасте, то в дальнейшем могут возникнуть нежелательные последствия, такие как:
- Атрофия мышц пораженной ноги. На здоровой ноге мышцы, напротив, компенсаторно гипертрофируются.
- Возникает хромота.
- Вследствие смещения точки опоры происходит искривление позвоночника.
- Формирование «ложного сустава», сопровождающееся укорочением конечности и нарушением функции мышц. Это осложнение можно скорректировать только хирургическим путем.
Дисплазия тазобедренного сустава у взрослых
Легкие степени недоразвитости сустава могут остаться не диагностированными в детстве и проявят себя уже в возрасте старше 20 лет. Проявления болезни чаще всего запускает беременность (вследствие изменения гормонального фона женщины) или значительное уменьшение двигательной активности.
На начальных этапах для коррекции используют массаж, специальную гимнастику, физиотерапевтические методы. Для снятия болевого синдрома врач назначает препараты из группы нестероидных противовоспалительных средств (Найз, Ибупрофен, Нимесулид). Однако часто у таких больных быстро развивается прогрессирующий артроз.
У взрослых при прогрессирующем артрозе прибегают к эндопротезированию
Профилактика
Для предупреждения неправильного формирования ТБС необходимо соблюдать следующие простые меры:
- На этапе вынашивания ребенка женщина должна полноценно питаться, с достаточным количеством в рационе белка, Омега-3, полиненасыщенных жирных кислот, кальция и других микроэлементов.
- Избегать плотного пеленания малыша. Детям из группы риска лучше применять широкое пеленание.
- Комфортное положение ребенка при кормлении и на руках у взрослого. Не нужно прижимать ножки ребенка к себе слишком плотно.
- Делать лечебную гимнастику и массаж.
- Регулярно посещать ортопеда.
Вовремя поставленный диагноз и своевременное лечение приводят к правильному формированию сустава, и в дальнейшем человек живет полноценной жизнью.
Дисплазия тазобедренных суставов у грудничка, лечение и последствия у детей до года
Особенности развития патологии
Такая патология опорно-двигательного аппарата развивается вследствие воздействия на организм одного из многих факторов, вызывающих нарушение внутриутробной закладки органов. Эти факторы вызывают недоразвитие тазобедренных суставов и всех их элементов, формирующих сочленения.
Выраженная патология протекает с нарушением сочленения между вертлужной впадиной и головкой кости бедра.
Нарушение опорно-двигательного аппарата вызывает неприятные для ребенка клинические проявления, включая боль и осложнения при несвоевременном его лечении.
Врожденное недоразвитие диагностируют часто: у 3 новорожденных из 100 присутствует такая патология. Девочки больше подвержены заболеванию, чем мальчики.
К тому же недоразвитие чаще касается левой стороны, тогда как правая сторона подвергается изменениям реже. Двухсторонняя патология также встречается редко.
Причины и факторы, способствующие развитию патологии
Что такое дисплазия тазобедренных суставов и какие причины патологии? Неправильно сформированный тазобедренный сустав – следствие нарушения развития плода во внутриутробный период, закладки опорно-двигательного аппарата начиная с 4-5-й недели его пребывания в этой среде.
Дисплазия приводит к неправильному совмещению головки бедренной кости и вертлужной впадины
- мутации генов, что способствует развитию ортопедических отклонений с нарушением первичной закладки и формированию порока в тазобедренной области эмбриона;
- отрицательные физические и химические агенты, которые воздействуют на плод: ионизация, химикаты, яды, лекарственные средства, которыми злоупотребляет женщина в период вынашивания ребенка;
- ягодичное предлежание плода или крупный размер плода, что может стать причиной смещения суставов вследствие нарушения анатомической локализации плода в маточной среде;
- нарушенный водно-солевой обмен у плода при развитии внутриутробной инфекции или почечной патологии.
Недоношенные дети попадают в группу риска по развитию дисплазии тазобедренных суставов
Среди факторов, которые относятся к беременной женщине, можно выделить:
- развитие у беременной тяжелого соматического заболевания: дисфункции сердца, сосудистой патологии, тяжелой почечной или печеночной патологии, сердечного порока;
- развитие авитаминоза, анемии;
- нарушенные обменные процессы в организме женщины;
- развитие тяжелого инфекционного и вирусного заболевания;
- ведение нездорового образа жизни (злоупотребление курением или наркотическими средствами, алкоголем), несоблюдение правильного питания;
- ранний либо поздний токсикоз.
Существует группа риска по развитию такого патологического состояния, учитывая которую, врач может своевременно выявить дисплазию тазобедренного сустава у детей до года. В эту группу входят недоношенные малыши, крупные дети, а также дети, которые в утробе матери находились в тазовом предлежании. Во внимание берут, насколько отягощен анамнез и как протекала беременность.
Обратите внимание: если у ребенка слишком слабый мышечный тонус, это может говорить о гипотонусе у грудничка. Эта болезнь проявляется в неспособности мускул нормально функционировать.
Симптомы и степени тяжести
Первое обследование проводится еще в стенах роддома, сразу после рождения.
Если дисплазия была диагностирована именно в этот период, справиться с недоразвитостью бедренной области будет легче.
Иногда симптомы дисплазии тазобедренных суставов у детей можно заметить уже дома, после выписки с роддома (читайте о симптомах рахита у грудничков). Родителей должны насторожить следующие проявления:
- ассиметричность складок (ягодичные, паховые, бедренные): если положить малыша на ровную поверхность, например на пеленальный стол, и ноги в коленях, все паховые, бедренные и ягодичные складки будут находиться не на одинаковом уровне;
- разная амплитуда: если положить малыша на спину, согнуть ноги в коленях, а после – расправить их в стороны, колени не коснутся поверхности или будут иметь разный угол наклона.
Все симптомы такого состояния, как дисплазия тазобедренных суставов у грудничка, можно распределить по степени тяжести:
- 1 степень (предвывих): бедренная часть недоразвита, но смещения головки бедренной кости нет;
- 2 степень (подвывих): головка тазобедренной кости смещена частично;
- 3 степень (вывих): головка смещена целиком.
По степени тяжести патологии выделяют предвывих, подвывих и вывих
Перейдите по ссылке, чтобы узнать, опасна ли гематома на голове у новорожденного и как определить ее наличие.
Виды дисплазии
Патология может быть односторонней и двухсторонней. Последний вид диагностируют редко. Также в медицинской практике существует разделение патологии на следующие виды:
- ацетабулярное смещение: нестандартный размер вертлужной впадины, в основном уменьшенный, хрящевой купол недоразвит;
- вывих бедра: при нормальном развитии шейки бедра и его тела угол, их соединяющий, равен 40 ° (при нарушении угла происходит вывих);
- ротационное смещение: нарушено анатомическое строение и размещение костей (симптомы: косолапость, укорочение конечности).
Диагностика
Специалист осматривает бедра малыша еще в стенах роддома
Чтобы поставить правильный диагноз, врач выясняет, входит ли новорожденный в группу риска: перенесла ли беременная инфекционное заболевание или интоксикацию, в какой экологической обстановке она проживала, имеется ли отягощенная семейная наследственность и др.
Далее специалист осматривает бедра малыша. Такой осмотр проводят еще в стенах родильного дома: после того как наступит физиологический гипертонус мышц, диагностика будет затруднена.
Для подтверждения диагноза назначают инструментальные диагностические мероприятия.
Ультразвуковое исследование бедра – обязательный метод, помогающий выявить дисплазию.
В обязательном порядке УЗИ проводят детям в возрасте до 3 месяцев, у которых присутствуют признаки патологии. Манипуляция совершенно безопасная и достаточно информативная.
Исследуя деформированную область, врач проверяет состояние кости в целом, хрящевой выступ, угол наклона вертлужной впадины.
Обратите внимание
Рентген будет информативен при выявлении патологии у малышей возрастом после 7 месяцев. До 7 месяцев большая часть вертлужной впадины и головки кости покрыта хрящевой тканью, и на снимке рентгена она не будет визуализироваться.
Лечение дисплазии тазобедренных суставов у новорожденных специалисты разделяют на несколько групп:
- ортопедические;
- физиотерапевтические;
- хирургические.
Выбор способа терапии зависит от того, каковы особенности развития патологии и степень ее тяжести. В любом случае необходимо проводить лечебную физкультуру и массаж при дисплазии тазобедренных суставов у новорожденных. Перейдите по ссылке, чтобы узнать, как проводиться лечение паховой грыжи у ребенка и как диагностируется это заболевание.
Ортопедическая терапия
Основная цель ортопедической терапии болезни у грудничка – центрация бедренной кости в суставе и «наращивание» его крыши. Бедрам придают «вынужденное» положение с помощью приспособлений:
- подушечки Фрейка;
- отводящих штаников;
- отводящей шины Виленского;
- отводящей шины Кошля;
- отводящей шины Мирзоева;
- отводящей шины Волкова;
- стремян Павлика;
- аппарата Гневского.
Выбор приспособления и его примерка возложены на врача-ортопеда. Самостоятельно подбирать и выбирать приспособление категорически запрещено, ведь можно не только замедлить выздоровление, но и нанести дополнительный вред здоровью малыша. Врач проведет консультацию, как ухаживать за ребенком в приспособлении, как его снимать.
Ношение ортопедических приспособлений должно происходить круглосуточно. Его снятие возможно лишь на время принятия водных процедур, проведения массажа и лечебной физкультуры. При легкой дисплазии или в завершающий период терапии приспособление надевают только на ночь.
Физиотерапевтическое лечение
Дисплазия у новорожденного хорошо поддается лечению физиотерапевтическими методами. Одним из основных является электрофорез с лекарственными веществами. На больную область накладывают влажные пластины – электроды с раствором Эуфиллина (чаще всего). Электрофорез при дисплазии тазобедренных суставов у детей имеет минимум противопоказаний.
Иной способ физиотерапии – теплолечение, а точнее парафинотерапия. Воздействие на пораженные области белого парафина способствует их прогреванию. Для новорожденных используют именно белый вид парафина, так как в нем не содержатся какие-либо вредные вещества и примеси.
Часто назначают и магнитотерапию. На больную область воздействуют магнитным полем, что помогает ускорить обменные процессы и микроциркуляцию крови. Такие процессы способствуют ускорению развития тканей (мышечной, хрящевой, соединительной).
Уменьшить повышенную возбудимость, нервозность и гиперактивность у грудничка можно с помощью водолечения. Основное преимущество метода – возможность использования в домашних условиях. Например, в ванну для купания добавляют отвары из лекарственных трав или морскую соль.
Дополнить физиотерапию можно гимнастикой, которая при дисплазии тазобедренных суставов у новорожденных дает высокие результаты. ЛФК при дисплазии тазобедренных суставов у детей назначает врач с учетом особенностей развития патологии.
Хирургическое лечение
Вмешательство хирурга необходимо только при дисплазии тазобедренного сустава у детей после 1 года. Прямые показания к операции – истинный врожденный вывих и невозможность вправления консервативными методиками. Операцию проводят, если после закрытого вправления произошел повторный вывих.
Распространенная оперативная методика – открытое вправление кости бедра (остеотомия). Несмотря на ее эффективность, риск повторного вывиха все же остается. Еще один недостаток заключается в длительном реабилитационном периоде.
Осложнения при несвоевременном принятии мер
Несвоевременное начало терапии может вызвать достаточно опасные последствия. Когда малыш начнет ходить, он может хромать.
Хромота проявляется как едва заметно, так и ярко выражено (зависит от степени тяжести дисплазии).
Ему будет тяжело отводить ногу в сторону, его будет беспокоить постоянная боль в коленях и в тазовой области. Возможно даже перекашивание костей и атрофия мышц.
Профилактика
Ежедневные упражнения – хорошая профилактика патологии тазобедренных суставов
Избежать таких осложнений и развития патологии можно, если придерживаться несложных рекомендаций:
- ежедневная физическая активность (например вращательные движения ножками, их разведение в стороны и др.);
- приведение ножек в умеренное разведение (свободное пеленание);
- профилактический массаж;
- правильное держание ребенка на руках: к маме лицом, чтобы ножки охватывали ее туловище.
Профилактика касается и беременной женщины. Будущая мама должна вести здоровый образ жизни, соблюдать правильное питание, исключить воздействие вредных факторов.
Прогноз
Если своевременно начать принимать лечебные меры, можно надеяться на благоприятный прогноз и полное выздоровление. При отсутствии должной терапии исход зависит от степени тяжести патологии.
Выводы
Ребенок, которому поставили такой диагноз, до 16 лет состоит на учете у врача-ортопеда. Даже в младенческом возрасте патологию невозможно устранить за короткий срок, а если начать ее лечить не вовремя, коррекция займет еще больше сил и времени.
В заключение посмотрите следующее видео. В нем доктор Комаровский расскажет о том, что такое дисплазия тазобедренных суставов и как выявить ее у малыша.
Дисплазия тазобедренного сустава у детей до года
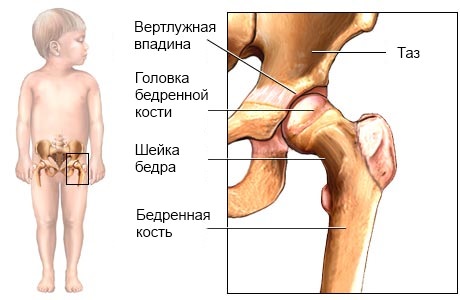
Дисплазия тазобедренных суставов у детей – врожденное недоразвитие суставной впадины и головки бедерной кости либо врожденная повышенная подвижность сустава из-за слабости связочно-мышечного аппарата.
Оглавление:
Такое нарушение развития элементов тазобедренного сустава (одного или сразу обоих) приводит к неправильному взаиморасположению суставных структур, вследствие чего головка бедра смещается относительно суставной поверхности, формируется подвывих, предвывих либо вывих сустава.
Нажмите на фото для увеличения
Четыре основные причины патологии:
ранние роды (недоношенность),
токсикоз или другие патологии беременности,
гормональные нарушения у матери во время вынашивания плода.
Патологию необходимо выявлять и лечить с первых дней жизни младенца – только так можно избежать серьезных нарушений двигательных функций ног. В раннем возрасте малыша дисплазия практически не беспокоит, но если ее вовремя не устранить, то впоследствии она может привести значительным трудностям при ходьбе и инвалидности.
По статистике диспластический процесс тазобедренных суставов (сокращенно ТБС) диагностируют у 2–3% новорожденных. В 80% случаев болеют девочки.
Важно
Дисплазия одного либо обоих тазобедренных сочленений успешно лечится. Комплексный подход плюс разработанные современные методики позволяют успешно устранять патологию в раннем детстве. Родителям нужно запастись терпением, потому что лечение в зависимости от степени недоразвития элементов суставов может быть длительным.
Далее из этой статьи вы узнаете о видах дисплазий, причинах их развития, особенностях симптомов у детей разных возрастов, о методах диагностики и современных способах лечения недуга.
Причины дисплазии тазобедренных суставов у детей
Точные причины этого врожденного недуга медики не знают. Существует несколько теорий, наиболее обоснованные их которых – это генетическая и гормональная:
Генетическая предрасположенность к ортопедическим отклонениям – причина закладки порока развития костно-суставных структур у плода на этапе его внутриутробного развития. Статистически доказана наследственность по женской линии у 25–30% новорожденных с диагностированной дисплазией тазобедренных суставов.
Гормональная теория подтверждена тем, что у девочек патологию обнаруживают чаще, чем у мальчиков. Во время вынашивания плода прогестерон (это так называемый «гормон беременности») размягчает хрящи и связки таза женщины, подготавливая к родам ее родовые пути. Попадая в кровь эмбриона женского рода, этот же гормон расслабляет связки его тазобедренных сочленений.
Факторы риска формирования дисплазии
(если таблица видна не полностью – листайте ее вправо)
Крупный размер, поперечное положение, ягодичное предлежание
Патологическое течение беременности
Маловодие, угроза выкидыша, токсикозы, прием медикаментов, многоплодная беременность
Гинекологические и другие болезни будущей матери
Аномалия матки, миома, анемия, ревматическая болезнь, осложненная пороком сердца
Острые вирусные и другие инфекции, перенесенные женщиной в период беременности
ОРВИ, грипп, сифилис, др.
Неправильное питание и нездоровый образ жизни будущей матери
Курение, употребление алкоголья во время беременности
Первые либо трудные роды
Классификация дисплазии
Три основные формы патологии:
Ацетабулярная – нарушение развития вертлужной впадины.
Дисплазия верхнего отдела кости бедра с изменением угла между головкой и вертлужной впадиной.
Ротационная – нарушение геометрии бедерной кости в горизонтальной плоскости по отношению к впадине.
Четыре степени тяжести патологии:
Незрелость ТБС – пограничное состояние, чаще наблюдаемое у недоношенных детей. Характеризуется отставанием развития суставные структур.
Предвывих – вертлужная впадина скошена, смещение головки кости бедра отсутствует.
Подвывих – впадина более уплощена и скошена, головка кости смещается вверх и наружу, при определенных движениях способна выйти из вертлужной впадины.
Вывих – наиболее тяжелая форма, при которой головка бедра сдвигается еще выше, выходя из впадины.
Дисплазия бывает односторонней или двусторонней. Двустороннюю диагностируют в 7 раз реже односторонней, а правостороннюю – в 1,5–2 раза реже левосторонней.
Симптомы недуга
1. Признаки дисплазии, когда ребенок еще не ходит
На начальном этапе недуг не причиняет новорожденному никакого дискомфорта или болей. Внешне ребенок практически ничем не отличается от здоровых малышей, но характерные признаки проблемы может обнаружить врач-ортопед или педиатр при осмотре в роддоме либо внимательная мама уже дома.
https://www.youtube.com/watch?v=zCBIif6LcNo
Дисплазия тазобедренных суставов у детей до года определяется по следующим симптомам (на которые можно обратить внимание во время купания, переодевания или пеленания грудничка):
- несимметричности кожных складочек на ягодицах и бедрах,
- разной длине ног,
- развороту стопы со стороны пораженного сустава наружу,
- ограничению подвижности в суставах бедер либо легкому и неестественному отведению ножки со щелчком.
2. Симптомы, когда ребенок начал ходить
Явные симптомы диспластического процесса появляются у ребенка, когда он начинает ходить:
- при двусторонней дисплазии малыш во время ходьбы раскачивается из стороны в сторону (утиная походка), ходит на цыпочках, не наступая на пятки;
- при односторонней – прихрамывает;
- при врожденном вывихе боли возникают уже с первых шагов,
- нелеченный подвывих проявляется болевым синдромом к 3–5 годам.
3. Симптомы у подростков и взрослых
Если по каким-то причинам патологию не выявили и не устранили в раннем детском возрасте, то с годами она переходит в более тяжелую форму – диспластический коксартроз. При этом симптомы становятся ярко выраженными:
- У подростков или взрослых вывих одной или обоих головок бедра существенно влияет на походку: трудность вызывает обычная ходьба, а прыжки, бег, приседания или другие действия порой вообще невозможны.
- Движения ногами болезненны, при одностороннем процессе возникает атрофия мышц ноги, искривление позвоночного столба в районе поясницы, возможно нарушение функций органов малого таза.
- Вправление вывиха со временем становится все затруднительнее из-за постепенного заполнения суставной впадины соединительной и жировой тканью.
- Нередко пациенту дают 3 либо 2 группу инвалидности.
Методы диагностики
Первый осмотр новорожденного проводит неонатолог и врач-ортопед еще в родильном доме. Детей в возрастах 1, 3, 6 и 12 месяцев в обязательном порядке амбулаторно обследуют у детского ортопеда на предмет обнаружения дисплазии.
Диагностика при осмотре у грудничков до года
(если таблица видна не полностью – листайте ее вправо)
Самый достоверный признак, свидетельствующий о врожденном вывихе бедра. Данный симптом определяют при одновременном постепенном отведении бедер малыша в стороны, когда он лежит на спине. Характерный щелчок говорит о вправлении головки бедра при его вывихе.
Ограничение при отведении бедра
У здоровых малышей согнутые в коленях и тазобедренных сочленениях ножки свободно разводятся на 80–90 градусов, укладываясь на горизонтальную поверхность кушетки. При врожденной патологии отведение составляет не больше 50 градусов.
Ребенок лежит на спине, на ровной поверхности, ноги согнуты в коленях и бедрах. Нахождение коленей на разном уровне говорит об укорочении одной ножки вследствие врожденного вывиха ТБС.
Данный симптом актуален для диагностики у детей после года жизни.
Асимметрия паховых, подколенных, ягодичных кожных складок
Совет
Эти признаки проверяют когда ребенок лежит на животе и спине с максимально разогнутыми и сведенными вместе ножками. Врач обращает внимание на число, уровень расположения, глубину, форму складок. Разница отчетливее заметна у малышей старше 2–3 мес.
Данные признаки неспецифичны, т. к. при двусторонней патологии складки могут быть симметричными, а у некоторых детей младше 2 мес. асимметрия может быть вариантом нормы.
Наружная ротация стопы
Характерна для одностороннего вывиха, редко подвывиха бедра. Наружную ротацию определяют при выпрямленных в коленных и тазобедренных суставах ножках.
Врач предполагает дисплазию при обнаружении одного достоверного или трех неспецифических признаков. Для подтверждения диагноза доктор назначает рентген и УЗИ тазобедренного сустава.
УЗИ и рентген тазобедренных суставов для диагностики
Рентгеновский снимок здоровых тазобедренных суставов
Рентгеновский снимок здоровых тазобедренных суставов при двусторонней дисплазии
УЗИ тазобедренных соединений – высокоинформативная и безопасная методика – отличная альтернатива рентгенограмме у новорожденных.
Рентгенограмму назначают малышам старше 3 мес. по причине того, что у детей младше этого возраста значительная часть суставной впадины и головки бедра состоит из хрящей, поэтому не видна на снимке. Для чтения детских рентгеновских снимков предусмотрены особые схемы с горизонтальными и перпендикулярными линиями.
Рентген- и УЗ-диагностика у взрослых – это основные классические методы обследования при подозрении на вывих или коксартроз тазобедренных сочленений.
Лечение дисплазии тазобедренных сочленений у детей
Лечат эту врожденную патологию детский ортопед совместно с мануальным терапевтом, врачом ЛФК, физиотерапевтом. Терапия дисплазии тазобедренных суставов у детей – длительный процесс, который начинают с первых месяцев жизни малыша (при ранней диагностике). Выбор способов лечения, их комбинация, длительность терапии зависят от степени дисплазии и возраста пациента.
Стандартное консервативное лечение
(если таблица видна не полностью – листайте ее вправо)
Этот метод позволяет закрепить ТБС в правильном положении, его применяют с первых дней жизни при легкой форме патологии.
Ножки новорожденного фиксируют в согнутом и разведенном состоянии, между ног кладут сложенную в несколько слоев пеленку либо подушку Фрейка.
Это специальное ортопедическое приспособление, в котором малыш находится постоянно до завершения формирования тазобедренных суставов. Устройство состоит из грудного бандажа и распорок, которые крепятся липучками к голеностопам.
Различные модификации абдукционных шин
Показаны при оставшихся дефектах на завершающем этапе лечения.
Специальные упражнения назначают в комплексе с другими методами с первых дней жизни. Они укрепляют мышцы и связки тазобедренного сустава, способствуя полноценному развитию ребенка.
УФО, аппликации с парафином, электрофорез с кокарбоксилазой, хлористым кальцием, аскорбиновой кислотой.
Назначают после первой недели жизни грудничка. Он улучшает кровоснабжение неполноценного сустава, предотвращая мышечную дистрофию.
Накладывают после вправления вывиха, которое возможно до 5–6 летнего возраста ребенка.
Операция
Хирургическое лечение необходимо в следующих пяти случаях:
неэффективность консервативного лечения;
позднее обнаружение патологии;
тяжелая форма дисплазии с истинным вывихом ТБС при невозможности его вправления;
повторный вывих после закрытого вправления;
диспластический коксартроз с разрушением сустава у взрослых.
Оперативное вмешательство проводят ребенку после достижения 1 года.
В тяжелых случаях делают открытое вправление вывиха либо проводят корригирующую операцию на кости бедра и вертлужной впадине. Взрослым в тяжелых случаях делают эндопротезирование пораженного сочленения.
Заключение
Дисплазию ТБС в младенческом возрасте лечат за несколько месяцев, после чего ребенок растет и развивается здоровым. Чем позднее ее обнаружат – тем больше времени и сил уйдет на лечение. Коррекция вывихов в подростковом или взрослом возрасте обычно не обходится без операции и длительной реабилитации.
Поэтому родителям следует посещать детского ортопеда и выполнять его рекомендации. Только своевременное обследование и лечение поможет избежать тяжелых последствий врожденного диспластического процесса.

Comments
(0 Comments)