Дисметаболическая нефропатия у детей: 4 вида, причины, симптомы, 3 направления лечения
Дисметаболическая нефропатия у детей
Дисметаболическая нефропатия у детей — структурные и функциональные изменения почек, развивающиеся на фоне нарушения обмена веществ, сопровождающегося кристаллурией. Дисметаболическая нефропатия у детей клинически может проявляться аллергией и зудом кожи, отеками, болями в пояснице, гипотонией, выделением мутной мочи.
У детей дисметаболическая нефропатия обычно впервые диагностируется при исследовании общего анализа мочи; расширенная диагностика включает УЗИ почек, биохимический анализ мочи.
Лечение дисметаболической нефропатии у детей проводится с учетом ее вида и включает диету, медикаментозную коррекцию метаболических нарушений и физико-химических свойств мочи, фитотерапию.
Защитные факторы заключаются в действии веществ, которые удерживают соли растворенными. Часто их называют защитными коллоидами.
Такие вещества находятся в плазме крови, фильтруются в первичную и окончательную мочу, секретируются канальциевым эпителием. Если ферменты защиты недостаточны и есть предрасполагающие факторы, описанные выше, соли образую кристаллы.
Обратите внимание
При обменной нефропатии у детей кристаллы откладываются в собирательных трубочках, канальцах и интерстиции почек.
Сначала развивается неспецифический воспалительный процесс, далее может развиться иммунокомплексный воспалительный процесс, который поражает разные отделы нефрона.
В зависимости от того, насколько поражен нефрон, заболевание протекает в таких вариантах (которые проявляются разными симптомами):
- тубуло-интерстициальный нефрит
- острая почечная недостаточность
- мочекислый диатез
- бессимптомное течение
- уролитиаз
Дисметаболические нарушения, которые длятся долго, вызывают фиброн интерстиция, снижение канальциевых функций, что, в свою очередь, вызывает нарушение концентрационной функции почек.
Первичная оксалурия — довольно редкий вариант заболевания. У детей чаще встречается вторичная оксалурия. Большинство оксалатов, выводимых с мочой, образуются в процессе обмена веществ из аминокислот.
Оксалаты могут локально формироваться в почках по причине разрушения фосфолипидов клеточных мембран. Как результат — образуются предшественники оксалатов, с которыми кальций формирует нерастворимые соли.
Мембраны распадаются по причине воздействия мембранотоксических соединений, бактериальных фосфолипаз при воспалительных процессах в почках. Морфологически выявляется выраженная деструкция щеточных каемок проксимальных и дистальных канальцев.
Симптомы дисметаболической нефропатии у детей
Признаки оксалатной дисметаболической нефропатии у ребенка могут манифестировать уже в период новорожденности, однако в большинстве случаев заболевание длительное время протекает латентно. В родословной детей с дисметаболической нефропатией отмечаются артропатии, подагра, спондилез, мочекаменная болезнь, желчнокаменная болезнь, сахарный диабет.
Чаще всего кристаллурия обнаруживается у детей 5-7 лет случайно, при исследовании общего анализа мочи. Внимательные родители могут заметить, что на вид моча ребенка мутная, с осадком, нередко образует на стенках горшка трудно смываемый налет.
При дисметаболической нефропатии у детей отмечается склонность к аллергическим кожным реакциям, вегето-сосудистой дистонии, гипотонии, головным болям, артралгиям, ожирению.
Важно
Дети могут испытывать повышенную утомляемость, колющие боли в пояснице, частые и болезненные мочеиспускания, энурез, покраснение и зуд в области наружных половых органов, мышечную гипотонию, субфебрилитет, диспепсии, вздутие живота.
Обострение и прогрессирование заболевания отмечается в пубертатном периоде в связи с гормональной перестройкой. Дисметаболическая нефропатия у детей выступает риск-фактором образования камней в почках и мочевом пузыре, развития хронического пиелонефрита и хронической почечной недостаточности.
Лечение дисметаболической нефропатии у детей
К основным принципам лечения дисметаболической нефропатии у детей относятся: соблюдение рациональной диеты, нормализация обменных процессов, устранение условий для кристаллообразования и усиление выведения солей.
Лечение любой дисметаболической нефропатии можно свести к четырем основным принципам:
- нормализация образа жизни;
- правильный питьевой режим;
- диета;
- специфические методы терапии.
Нормализация образа жизни, физическое и психическое здоровье являются важным условием для достижения положительного эффекта в терапии дисметаболической нефропатии.
Выраженные и длительные нарушения этих составляющих в конечном счете реализуются в микроциркуляторных отклонениях, ведущих к гипоксии, и/или в непосредственном повреждающем воздействии на клетки.
Все это активизирует и/или усугубляет нарушения клеточного обмена, интенсивность перекисного окисления липидов мембран, их нестабильность и т. д.
Прием большого количества жидкости является универсальным способом лечения любой дисметаболической нефропатии, так как способствует уменьшению концентрации растворимых веществ в моче. Также важно время приема жидкости, особенно в периоды максимальной суточной концентрации мочи, т. е.
во время сна. Поэтому одной из целей лечения является никтурия, что достигается приемом жидкости перед сном.
Предпочтение следует отдавать простой или минеральной воде, поскольку длительный прием жидкостей, например, подкисляющих мочу или содержащих углеводы, может вызвать увеличение экскреции кальция.
Диета позволяет в значительной степени снизить метаболическую нагрузку на тубулярный аппарат.
Совет
Специфическая терапия должна быть направлена на предупреждение кристаллообразования, выведение солей, нормализацию обменных и энергетических процессов. Поскольку в большинстве случаев мембранопатия у детей является одним из звеньев патогенеза дисметаболической нефропатии, следует помнить об антиоксидантной и мембраностабилизирующей терапии.
При лечении больных с оксалатной нефропатией назначается картофельно-капустная диета, при которой снижается поступление оксалатов с пищей и нагрузка на тубулярный аппарат. Необходимо исключить экстрактивные мясные блюда, богатые оксалатами щавель, шпинат, клюкву, свеклу, морковь, какао, шоколад и др. «Подщелачивающий» эффект оказывают курага, чернослив, груши.
Из минеральных вод используются такие, как славяновская и смирновская, по 3-5 мл/кг/сут в 3 приема курсом 1 мес 2-3 раза в год.
Медикаментозная терапия включает мембранотропные препараты и антиоксиданты. Лечение должно быть и длительным.
Пиридоксин (витамин В6) назначается в дозе 1-3 мг/кг/сут (до 400 мг/сут) в течение 1 мес ежеквартально. Витамин В6 оказывает мембраностабилизирующее действие за счет участия в обмене жиров в качестве антиоксиданта и обмене аминокислот. Целесообразно также назначение препарата магнеВ6 из расчета 5-10 мг/кг/сут курсом в течение 2 мес 3 раза в год.
Мембраностабилизирующее действие оказывает витамин А, который встраивается в билипидный слой и нормализует взаимодействие белков и липидов мембраны. Суточная доза витамина А 1000 МЕ на год жизни ребенка, курсом — 1 мес ежеквартально.
Токоферола ацетат (витамин Е) является мощным антиоксидантом, который поступает в организм извне и вырабатывается эндогенно. Необходимо помнить, что экзогенное введение витамина Е может тормозить его эндогенную продукцию по механизму отрицательной обратной связи.
Витамин Е укрепляет белково-липидные связи клеточных мембран, участвует в процессах акцепции электронов при свободнорадикальных реакциях на мембранах. Назначается с витамином А в дозе 1-1,5 мг/кг массы в сутки.
Обратите внимание
При оксалатной дисметаболической нефропатии у детей из рациона исключаются мясные бульоны, шпинат, щавель, клюква, морковь, свекла, какао, шоколад; предпочтение отдается картофельно-капустной диете.
Медикаментозная терапия проводится мембранотропными препаратами (витамин В6, А, димефосфон, ксидифон) и антиоксидантами (витамин Е).
Диета при уратной дисметаболической нефропатии у детей не должна содержать продукты, богатые пуриновыми основаниями (почки, печень, мясные бульоны, фасоль, горох, какао и др.). Основу рациона составляют молочные и растительные продукты. Для снижения синтеза мочевой кислоты назначается аллопуринол, никотинамид, цистон, фитолизин и др.
При фосфатной дисметаболической нефропатии у детей рекомендуется ограничение продуктов, богатых фосфором (сыров, печени, бобовых, курицы, шоколада). Необходимо подкисление мочи за счет употребления минеральных вод и лекарственных препаратов (аскорбиновой кислоты, цистенала).
Лечение цистиноза включает диету с исключением из питания ребенка продуктов, богатых серосодержащими аминокислотами и метионином (рыбы, творога, яиц и др.). Важно обязательное подщелачивание мочи с помощью цитратной смеси, раствора гидрокарбоната натрия, щелочных минеральных вод. С целью предупреждения кристаллизации цистина назначается прием пеницилламина, купренила.
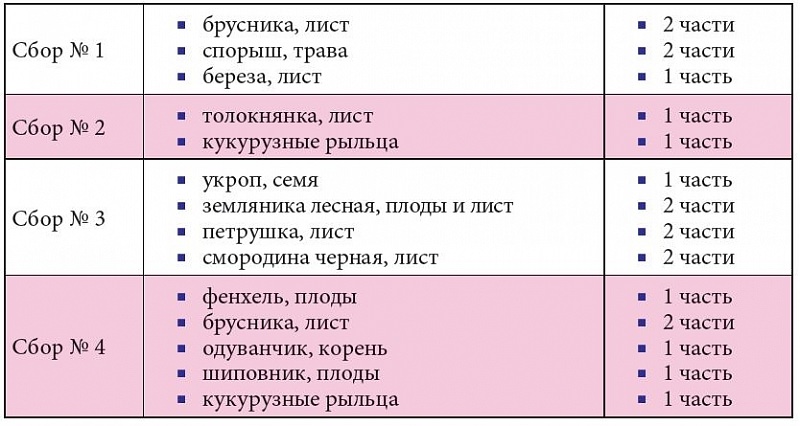
При любом виде дисметаболической нефропатии у детей важна достаточная водная нагрузка, способствующая уменьшению концентрации солей в моче, соблюдение ребенком режима принудительного мочеиспускания (через каждые 1,5-2 ч). В качестве альтернативной коррекции метаболических процессов может проводиться гомеопатическое лечение под контролем детского гомеопата.
Дисметаболическая (обменная) нефропатия
Дисметаболическая или обменная нефропатия — это поражение почек, возникающее вследствие нарушения обмена веществ. Дисметаболическая нефропатия занимает значительное место в структуре заболеваемости в педиатрической практике, обменные нарушения в моче выявляются у каждого третьего ребенка.
Причины обменной нефропатии
В зависимости от причины возникновения выделяют первичную и вторичную дисметаболическую нефропатию.
Первичная форма возникает вследствие наследственных нарушений обмена веществ, характеризуется ранней манифестацией, прогрессирующим течением, быстрым образованием камней в почках и развитием почечной недостаточности.
Вторичные дисметаболические нефропатии связаны либо с большим поступлением в организм определенных веществ, либо с нарушением их выделения.
Важно
В норме соли в моче находятся в растворенном состоянии. Под действием некоторых факторов происходит кристаллизация солей и выпадение их в осадок. Эти факторы делятся на факторы внешней среды и внутренние факторы, связанные с нарушением в работе тех или иных систем организма.
К предрасполагающим фактора внешней среды относятся сухой жаркий климат, жесткая вода, дефицит витаминов, злоупотребление пищевыми продуктами, содержащими большое количество белка, пуринов, щавелевой кислоты, алкоголизм, частое посещение сауны, прием диуретиков, цитостатиков, сульфаниламидных препаратов.
К внутренним факторам относятся врожденные аномалии почек и мочеточников, особенно связанные с нарушением пассажа мочи, инфекции мочевыводящих путей, гормональные изменения, например, гиперпаратиреоз, длительный постельный режим и иммобилизация, генетически обусловленные нарушения обмена веществ.
Таким образом, под действием вышеперечисленных факторов происходит кристаллизация солей, отложение кристаллов в ткани почек с развитием воспаления, а также, при местном скоплении солей формируются камни.
Симптомы дисметаболической нефропатии
Большинство вторичных дисметаболических нефропатий связаны с нарушением обмена кальция (70-90%), уратов-5%, и цистинурия встречается в 3% случаев.
1. Оксалатно-кальциевая нефропатия является наиболее распространенным заболеванием в детском возрасте. Причиной её развития является нарушение обмена кальция и оксалатов.
В норме оксалаты попадают в организм с пищей или образуются в процессе обмена веществ.
Оксалаты обладают большой способностью к кристаллизации, поэтому даже небольшое повышение их концентрации в моче приводит к выпадению осадка.
Причинами повышения концентрации оксалатов являются:
• Повышенное поступление с пищей при злоупотреблении такими продуктами, как какао, шоколад, свекла, сельдерей, шпинат, ревень, петрушка, бульоны, особенно овощные.
• Усиленное всасывание вследствие воспалительных заболеваний кишечника, таких как болезнь Крона, язвенный колит и другие.
• Повышенный синтез в организме в условиях избытка аскорбиновой кислоты, недостатка пиридоксина, либо при генетически обусловленном дефекте обмена оксалатов.
Кристаллы оксалатов выпадает в канальцах почек, вызывая их воспаление. При длительно текущем воспалении функциональная ткань почек замещается рубцовой тканью.
Заболевание выявляется чаще всего в возрасте 7-8 лет. Специфические симптомы отсутствуют.
Могут возникать умеренные боли в животе без четкой локализации, проходящие самостоятельно, жжение при мочеиспускании.
В анализе мочи обращает на себя внимание оксолатно-кальциевая кристаллурия, гематурия разной степени выраженности, возможна небольшая протеинурия и/или лейкоцитурия при отсутствии бактерий.
Совет
Дети с оксалатной нефропатией растут и развиваются нормально. В период полового созревания заболевание, как правило, обостряется. Это, вероятно, связано, с гормональным дисбалансом. При прогрессировании нефропатии возможно формирование мочекаменной болезни, тубулоинтерстициального нефрита, а при присоединении бактериальной инфекции-пиелонефрита.
2. Основная причина вторичной фосфатурии — инфекция мочевыводящей системы. Микроорганизмы расщепляют мочевую кислоту, моча ощелачивается, это способствует кристаллизации солей фосфора. Диагностика осуществляется на основании наличия фосфатно-кальциевых кристаллов в моче.
3. Мочевая кислота выявляется конечным продуктом обмена пуринов. Поэтому урикозурическая нефропатия возникает при избыточном потреблении продуктов, богатых пуринами (алкогольные напитки, мясные бульоны, субпродукты, грибы, спаржа, цветная капуста), а также усиленное образование мочевой кислоты в организме.
Кристаллизации уратов способствует кислая среда мочи, а также уменьшение её количества. Первичные уратные нефропатии обусловлены генетическим дефектом в обмене мочевой кислоты. Проявлениями уратной нефропатии осложняются такие заболевания, как миеломная болезнь, эритремия, гемолитическая анемия.
Причиной вторичных уратных нефропатий также является длительный прием диуретиков, цитостатиков, а также хронические инфекции мочевыводящих путей, например, пиелонефрит.
Для уратной нефропатии характерно длительное бессимптомное течение. Изменения в моче проявляются кристаллурией, небольшой протеинурией, гематурией. При выраженной кристаллурии моча приобретает кирпичный цвет. С течением времени образуются уратные или смешанные камни.
4. Цистин является самой нерастворимой из аминокислот. Образование кристаллов возникает вследствие накопления цистина в почечных клетках или нарушения обратного всасывания цистина в канальцах.
Обе причины обусловлены наследственными нарушениями структуры почек. При поражении канальцев почек в результате пиелонефрита или тубулоинтерстициального нефрита развивается вторичная цистинурия. Для цистинурии характерно развитие фиброза почек, формирование камней.
При присоединении инфекции развивается пиелонефрит.
Обследование при подозрении на дисметаболическую нефропатию
Для подтверждения диагноза недостаточно нахождения тех или иных кристаллов в моче. Следует учитывать тот факт, что появление в моче уратов или оксолатов может свидетельствовать о несоблюдении диеты и впоследствии исчезать бесследно.
Появление кристаллов цистина в моче всегда расценивается как патология. Кроме того, необходимо проведение биохимического анализа мочи с целью выявления солей, а также оценки функции почек на основании концентрации в моче некоторых стандартных веществ.
УЗИ почек позволяет определить уплотнение почечных структур, камни почек, а также признаки воспаления.
Лечение дисметаболической нефропатии
Лечение дисметаболических нефропатий является многокомпонентным процессом.
Больным показано употребление достаточного количества жидкости, так как выделение мочи в большом количестве снижает концентрацию солей и тем самым уменьшает риск их кристаллизации.
Особенно актуальным является прием жидкости перед сном с целью предотвращения застойных явлений. Рекомендуется применение простой или минеральной воды.
Целью диеты является полное или частичное прекращение поступления в организм предшественников солей с пищей.
При оксалатной нефропатии рекомендуется капустно-картофельная диета с ограничение продуктов, содержащих оксалаты.
Вид нефропатии
Запрещенные продукты
Оксалатная нефропатия
Мясные блюда, щавель, шпинат, клюква, свекла, морковь, какао, шоколад
Уратная нефропатия
Печень, почки, мясные бульоны, горох, фасоль, орехи, какао, алкогольные напитки
Фосфатная нефропатия
Сыр, печень, икра, курица, бобовые, шоколад
Цистиновая нефропатия
Творог, рыба, яйца, мясо
Также показано употребление продуктов, подщелачивающих мочу: курага, чернослив, груша, щелочных минеральных вод. Из медикаментозной терапии необходимо применение витаминов и антиоксидантов (токоферол, пиридоксин, витамин А).
Диета при уратной нефропатии предусматривает отказ от продуктов, содержащих пурины. Приоритетными считаются продукты молочного и растительного происхождения. Количество употребляемой жидкости должно быть увеличено до двух литров.
Применяются средства, ощелачивающие мочу: отвары трав (укроп, хвощ полевой, овес, лист березы), а также слабощелочные минеральные воды. С целью уменьшения концентрации мочевой кислоты применяется аллопуринол.
В качестве средств, укрепляющих оболочки почечных клеток применяются ксидифон и витамин В6.
При фосфатной кристаллурии исключаются фосфоросодержащие продукты. Особое внимание уделяется подкислению мочи (минеральная вода, аскорбиновая кислота). Для снижения всасывания фосфора в кишечнике применяется альмагель. Важным условием является лечение очагов хронической инфекции мочевыводящих путей.
Диета при цистинурии направлена на ограничение пищевых продуктов, содержащих метионин (предшественник цистина), употребление большого количества жидкости, а также применение средств, ощелачивающих мочу.
Обратите внимание
Курсами применяются мембранстабилизирующие препараты и нефропротекторы. Методом лечения при развитии почечной недостаточности является пересадка почки.
К сожалению, через 10-15 лет развивается нефропатия и в пересаженной почке.
При первичной нефропатии прогноз неблагоприятен вследствие быстрого развития почечной недостаточности. Вторичная нефропатия характеризуется более благоприятным течением. Соблюдение диеты, водно-питьевого режима, медикаментозная терапия, а также своевременное лечение инфекции мочевыводящих путей довольно часто позволяет добиться нормализации основных показателей в моче.
Врач терапевт, нефролог Сироткина Е.В.
Дисметаболическая нефропатия почек и обменная нефропатия у детей

О том, что дети часто болеют традиционными «детскими» болезнями, знают многие из нас, но нередко даже у маленьких детей случаются серьёзные сбои в деятельности важнейших органов и целых систем.
Тогда появляются не менее серьёзные и опасные заболевания, одним из которых является дисметаболическая нефропатия у детей. Такая патология регистрируется у маленьких детей и возникает из-за сбоев в работе мочевыделительной системы.
Другое название этой болезни – обменная нефропатия, поскольку оно возникает по причине нарушения метаболических процессов в детском организме.
Особенности болезни
Если у ребёнка подозревается дисметаболическая нефропатия, то это указывает на целый ряд нарушений обменных процессов в организме малыша
Метаболическая нефропатия в медицинской практике встречается довольно часто. Согласно статистическим данным это заболевание регистрируется почти у трети маленьких пациентов.
Сама по себе нефропатия не считается отдельной болезнью, поэтому не имеет кода в международной классификации. Если у ребёнка подозревается дисметаболическая нефропатия, то это указывает на целый ряд нарушений обменных процессов в организме малыша.
Но конченым результатом нарушений метаболизма могут стать серьёзные сбои в функционировании почек.
Родители ребёнка не должны пугаться этого сложного медицинского определения, поскольку нефропатия, которая вызывается сбоями обменных процессов, хорошо поддаётся лечению.
Если при этом откорректировать и изменить образ жизни малыша, то в дальнейшем ребенок может жить полноценной жизнью.
Но верно и обратное утверждение – если не предпринимать никаких действий, не лечить болезнь и не корректировать диету, то в дальнейшем нефропатия может дать опасные осложнения.
Важно: дисметаболическая нефропатия у детей в раннем возрасте выявляется совершенно случайно. Например, при плановом обследовании педиатр может заметить в анализах мочи повышенное содержание солей, что указывает на развитие нефропатии.
Важно
При этом бывает первичная и вторичная нефропатия. Первичная форма заболевания обычно выявляется у младенцев и чаще всего носит наследственный характер. Такая форма встречается очень редко, но она быстро приводит к осложнениям в виде мочекаменной болезни и почечной недостаточности.
Чаще всего диагностируется вторичная дисметаболическая нефропатия. Её развитие вызывают разные факторы экзогенного и эндогенного характера. Например, неправильное питание, приём некоторых медикаментозных средств, обменные нарушения в организме малыша.
Классификация болезни
Метаболическая нефропатия делится на несколько подвидов в зависимости от типа кристаллов солей, которые обнаруживаются в моче ребёнка
Метаболическая нефропатия делится на несколько подвидов в зависимости от типа кристаллов солей, которые обнаруживаются в моче ребёнка. У детей чаще всего диагностируются следующие формы заболевания:
Любая форма метаболической нефропатии не может самостоятельно проявляться у новорожденного малыша. Если родители очень наблюдательные, то они могут заметить небольшое помутнение мочи или осадок на стенках горшка. Но чаще всего родители не способны связать эти признаки с наличием у ребёнка какого-либо заболевания.
Каждый вид дисметаболической нефропатии имеет свои причины, симптомы и схему лечения. Рассмотрим подробнее эти моменты для каждого вида нефропатии.
Оксалатная нефропатия
Оксалатная метаболическая нефропатия встречается чаще всего и характеризуется повышенным содержанием оксалатов в моче. Данная патология в свою очередь делиться на оксалурию и оксалатно-кальциевую нефропатию. Последняя из них чаще всего вызывается нарушениями кальциевого и оксалатного обмена в организме малыша.
Причины
Если у одного из родителей есть заболевание, связанное с нарушениями обмена веществ, например, сахарный диабет, то у ребёнка может быть нефропатия
- Наследственная предрасположенность. Если у одного из родителей есть заболевание, связанное с нарушениями обмена веществ, например, сахарный диабет, то у ребёнка может быть нефропатия.
- Различные патологические процессы, протекающие в кишечнике. В итоге из-за нарушения всасываемости пищи изменяются метаболические процессы в организме, что приводит к заболеванию почек. В качестве дополнительного провоцирующего фактора может выступать болезнь Крона, а также язвенные заболевания кишечника.
- Употребление недостаточного количества жидкости.
- Авитаминоз, а именно нехватка витаминов группы В.
- Если с пищей поступает слишком много аскорбиновой кислоты.
Симптомы и диагностика
Когда ребёнок становится взрослее, то у него может наблюдаться общая слабость
Заметить эту форму нефропатии у ребёнка очень сложно, а порой и просто невозможно. Первые проявления болезни могут появляться у новорождённых. Когда ребёнок становится взрослее, то у него может наблюдаться:
- общая слабость;
- быстрая утомляемость;
- головные боли;
- повышенное выделение мочи;
- аллергические проявления.
Важно: оксалатная метаболическая нефропатия не имеет никаких специфических симптомов.
Диагностика заболевания:
Лечение и диета
Главный принцип лечения – соблюдение диеты, которая должна исключать все продукты, содержащие щавелевую кислоту
Главный принцип лечения – соблюдение диеты, которая должна исключать все продукты, содержащие щавелевую кислоту.
Это щавель, какао, шоколад, цитрусовые, консервы, мясные бульоны. Также нужно ограничить приём продуктов богатых аскорбиновой кислотой и калием, а именно творог, твёрдый сыр, сметана, все мясные продукты, яйца, соль и сахар, кислые ягоды и фрукты.
Есть их можно только пару раз в неделю и только утром.
Малыш должен питаться разными жидкими молочными продуктами, например, йогуртом, молоком, кефиром. Полезно есть крупы, бобовые, фрукты и овощи нейтральной кислотности, макаронные изделия, дыни и арбузы.
Обменная нефропатия у детей сначала лечится специальной диетой, которая позволяет наладить обменные процессы в организме.
Лечебное питание назначается на две недели, после которых делается двухнедельный перерыв.
Основные принципы лечения:
Уратная форма
На втором месте по частоте среди детей стоит уратная форма болезни
На втором месте по частоте среди детей стоит уратная форма болезни. Уратурия может быть вызвана генетической предрасположенностью или будет сопровождать такие болезни, как пиелонефрит и гемолитическая анемия.
Помимо наследственных причин эту формы болезни вызывают:
- Ошибки в питании ребёнка, а именно переизбыток в рационе малыша пуриновых продуктов (крепких мясных бульонов, шоколада, мяса и консервированных продуктов).
- Длительный приём мочегонных или цитостатических лекарств.
Внимание: нелеченая уратная форма может переходить в подагрический артрит.
Уратная форма болезни развивается на фоне длительно протекающей, но плохо выраженной гиперурикемии. Для этой формы характерно отложение мочевой кислоты как в дистальных канальцах, так и почечной паренхиме. При этом развивается сразу два процесса: асептическое воспаление, обструкция почечных канальцев кристаллами.
Симптомы
При повышении уровня уратов у ребёнка может наблюдаться капризность
Уратная метаболическая нефропатия имеет смазанную симптоматику. Если концентрация солей не очень высокая, то малыш не ощущает никакого дискомфорта. При повышении уровня уратов у ребёнка может наблюдаться:
- капризность;
- повышенная возбудимость;
- плаксивость;
- приступы удушья;
- зудящие кожные высыпания.
Заподозрить эту форму болезни у малыша можно по изменению цвета урины. Она будет красновато-коричневой из-за избытка мочевой кислоты. Однако основной диагностический метод при данной форме болезни – это ОАК. Также можно сдать дополнительные анализы крови на уровень кислотности и концентрацию мочевой кислоты.
Лечение
Для лечения этой разновидности нефропатии у детей применяется медикаментозная терапия
Для лечения этой разновидности нефропатии у детей придерживаются следующих принципов:
Фосфатная нефропатия
На долю этой формы приходится только 3-10 % случаев
На долю этой формы приходится только 3-10 % случаев. Фосфатная форма обычно связана с нарушениями фосфорно-калиевого обмена. Причины болезни следующие:
- чрезмерное употребление газированной воды;
- обилие растительной пищи и рыбы в рационе малыша или мамы во время лактации;
- патологии почек;
- рахит;
- сахарный диабет;
- различные воспалительные почечные болезни.
Важно: главная причина фосфатной нефропатии – хронические инфекционные процессы в мочевыделительной системе.
Симптомы и диагностика
Основными клинико-лабораторными проявлениями болезни является мутная моча с молочно-белым осадком
Основными клинико-лабораторными проявлениями болезни являются:
Диета и лечение
Фосфатная дисметаболическая нефропатия лечится с использованием Канефрона
Фосфатная дисметаболическая нефропатия, лечение которой проводится с использованием Канефрона и витамина А, успешно лечится и без медикаментозной терапии только с помощью диеты:
Цистиновая нефропатия
Эта форма болезни возникает по причине наследственной предрасположенности и на фоне поражения органа после перенесённых болезней инфекционного происхождения
Эта форма болезни возникает по причине наследственной предрасположенности и на фоне поражения органа после перенесённых болезней инфекционного происхождения. Для диагностики проводится ряд дополнительных исследований:
- УЗИ мочевого пузыря и почек.
- Биохимия мочи.
Лечебная диета: ограничение употребления белковых продуктов (рыба, яйца, творог и мясо). Через месяц можно расширить рацион и ввести мясные продукты. Пить нужно не менее двух литров воды в день. Большее количество воды следует выпивать в вечернее время. Медикаментозная терапия: Блемарен, Купренил, Пеницилламин, витаминные комплексы, цитратная смесь.
Дисметаболическая нефропатия у детей – определение и лечение

Дисметаболическая нефропатия у детей диагностируется довольно часто. Говоря о ней, специалисты подразумевают патологии почек, которые возникают на фоне нарушенного обмена веществ. Патология может проявить себя как у младенца, так и у ребенка в возрасте 4–5 лет. Обострения заболевания возможны у подростков – именно в этот период начинается гормональная перестройка.
Современная медицинская статистика утверждает, что на сегодняшний день нарушения обменных процессов в почках существенно возросли – при диагностировании у малышей патологий мочеполовой системы на дисметаболическую нефропатию приходится порядка 64%.
Совет
При этом обменная нефропатия не выделяется медиками в самостоятельное заболевание. Это синдром, объединяющий несколько групп разнообразных нефропатий. Основной же характеристикой является образование кристаллического солевого осадка в моче.
В результате происходит повреждение почечных структур и прочих элементов системы мочевыделения. Последствием патологии может стать высокий риск формирования камней.
Разделение патологии на виды
Дисметаболическая нефропатия у детей может быть первичной либо вторичной. В первом случае нефропатия связана с наличием хронических болезней, наиболее часто такие патологии носят наследственный характер. Также влияющим фактором может стать мочекаменное заболевание.
Признаки нефропатии в таком случае выражаются весьма явно, лечение же более сложное, нежели при вторичной нефропатии, которая развивается при внезапном нарушении обменных процессов.
Такие ситуации могут возникать при смене рациона либо ухудшившемся питании, при нарушенном обмене кальция либо при приеме определенных фармацевтических препаратов.
Классифицируют обменную нефропатию, опираясь на количество определенных металлов, входящих в состав соли мочи, кристаллизующихся впоследствии:
- содержание от 3% до 10% соли классифицируется как фосфатно-кальциевая нефропатия;
- при 3% говорят о цистиновой форме;
- при 5% речь идет об уратной форме;
- при 85–90% классифицируют как оксалатно-кальциевую;
- смешанная нефропатия объединяет три вида – фосфатную форму, уратную и оксалатно-кальциевую;
- цистиноз.
Причины развития и признаки патологии
Какие причины провоцируют развитие патологии у детей? Среди общих факторов называют:
- инфекционные болезни мочевыводящих путей;
- нарушенные обменные процессы – происходит неправильный обмен кальция, мочевой и щавелевой кислоты, цистина и фосфатов;
- заболевания эндокринной системы;
- онкологические новообразования;
- заболевания желудочно-кишечного тракта, включающие глистную инвазию и лямблии;
- застой мочи;
- проведение лучевой терапии;
- воздействие определенных фармацевтических препаратов;
- неправильное питание;
- нехватка витамина А, Е, В6;
- переизбыток витаминов.
Что касается симптоматики, то зачастую заболевание может никак себя не проявлять. Иногда дисметаболическая нефропатия обнаруживается при плановом обследовании при сдаче анализов – анализ мочи показывает высокое содержание солей. Если заболевание протекает в тяжелой форме, признаки выражены более явно, основными симптомами нефропатии считают:
- быструю утомляемость;
- боль в области живота;
- возросший объем мочи в процессе участившегося мочеиспускания.
Возможны и другие признаки, среди которых набор веса до ожирения, понизившееся артериальное давление, зуд кожных покровов, потеря кожей эластичности, суставные боли (наиболее часто они встречаются при первичной нефропатии).
Лечение патологии: общие принципы
Лечение у малышей дисметаболической нефропатии объединяет ряд принципов, среди которых:
Сразу следует отметить, что при диагностировании нефропатии необходимо снижение концентрации соли в моче, для чего и рекомендуют пить больше жидкости. Такой подход позволит повысить объем выделяемой при мочеиспускании жидкости. Рекомендуют вводить в употребление очищенную обычную либо минеральную воду без газа.
И, разумеется, нужна диета и медикаментозное лечение. При этом для каждой формы патологии предусмотрено свое лечение.
Определяют наличие болезни, проводя ряд обследований, которые включают:
- назначение УЗИ почек;
- анализ мочи, призванный выявить в содержимом кристаллы солей;
- тесты АКОСМ, тесты на кальцифилаксию.
Формы заболевания и лечение
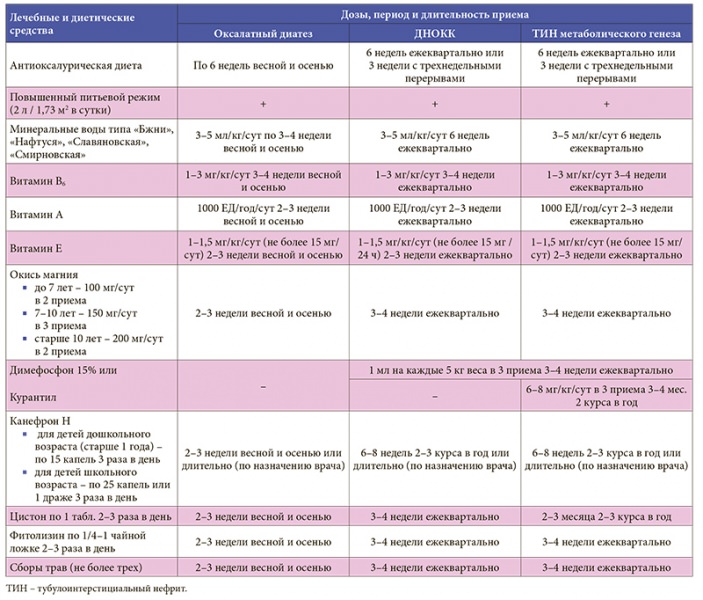
При диагностировании оксалатной нефропатии лечение диетой предполагает исключение из меню мясных бульонов, щавеля, шоколада, свеклы и клюквы, какао. Предпочтение следует отдать картофелю и капусте, грушам и черносливу, кураге. Медикаментозное лечение включает использование витаминов А, Е, В6, магния. Необходимо обеспечить прием минеральной воды – Славяновской, Смирновской.
Лечение уратной нефропатии предполагает включение в меню по большей части растительных и молочных продуктов, мясные блюда необходимо ограничить – так же как употребление фасоли, какао, орехов.
Суточное потребление жидкости не должно быть менее двух литров. Минералка подбирается со слабощелочным составом, также можно употреблять отвары березовых почек, укропа либо спорыша, овса.
Обратите внимание
Медикаментозное лечение предполагает прием под контролем врача фитолизина, аллопуринола и прочих.
Фосфатная нефропатия предполагает ограничения при употреблении сыра, икры, шоколада и печени. Из лекарственных препаратов назначают С-витамин, метионин, цистинал. Среди марок минеральной воды, необходимой при лечении, Нарзан, Дзау-суар.
При цистиновой нефропатии назначают диету, которая предполагает ограничение, а то и вовсе полный отказ от рыбы, творога, яиц и мяса. Употребляемые минеральные воды – щелочные, в суточном количестве не меньше двух литров.
Медикаментозное лечение включает применение пеницилламина либо его не столь токсичного аналога Купренила. Требуется прием витаминов Е и А. При необходимости возможна трансплантация почки. Проводиться она должна в молодом возрасте, по возможности до 18–19 лет.
Но существует реальная возможность поражения почки после трансплантации.
Прогноз патологии
В случае, когда наблюдается тщательное соблюдение режима питания, корректировка продуктов и медикаментозное лечение прогноз дисметаболической нефропатии вполне благоприятен.
При эффективном лечении биохимия мочи приходит к нормальным значениям, полученный результат сохраняется длительное время.
В случае, когда рекомендации специалиста игнорируются, заболевание начинает прогрессировать, в итоге может развиться пиелонефрит, в почках происходит отложение камней. В случае развития цистиноза единственным эффективным способом лечения является пересадка органа.
При этом нет никакой гарантии, что по истечении определенного времени кристаллики цистина не появятся в трансплантате. Подобное явление часто вызывает летальный исход у подростков 15–19 лет.
Чтобы избежать осложнений в диспансере проводят наблюдение за пациентами. Основные специалисты при этом педиатр и нефролог. Необходимо обследование малышей, которые попадают в группу риска.
Также следует исключить воздействие провоцирующих факторов. Требуется проведение своевременных медицинских процедур, направленных на лечение сопутствующих заболеваний.
Необходимо учитывать специальный питьевой режим.
При правильно назначенном лечении и соблюдении всех требований относительно диеты, медикаментозного лечения и профилактики, нефропатия у малышей излечивается в полной мере. Для поддержания здоровья на должном уровне необходимо санитарно-курортное лечение, оздоровительные процедуры.
Нефропатия почек: причины, симптомы, лечение у взрослых и детей

Серьезной опасностью, приводящей к нарушениям в организме, считается нефропатия почек у детей. Не являясь по своей сути заболеванием, данная патология на определенном этапе создает серьезную угрозу для здоровья человека и даже для жизни.
Нефропатия — это патологическое разрастание почечной ткани. Часто при этом страдает клубочковый аппарат и/или функционально активные клетки эпителия.
Важно
По мере развития патологии нагрузка на здоровые клетки почек возрастает в несколько раз. Функциональные способности резко снижаются. Начинается общая интоксикация человеческого организма.
Как правило, именно в этот период проявляются 1-е симптомы и характерные признаки патологии.
Виды нефропатии
Нефропатия — это вторичный недуг. Основные причины возникновения — различные заболевания органов эндокринной системы и/или отравление ядовитыми веществами нефротоксического ряда.
Причины и симптомы каждого вида нефропатии позволяют выделить такие разновидности болезни, как:
- диабетическая;
- дисметаболичекая;
- токсическая;
- мембранозная;
- возникающая в период вынашивания плода;
- наследственная.
Ниже приводится подробное описание указанных типов нефропатии.
Диабетическая нефропатия
Нефропатия, развивающаяся по мере прогрессирования сахарного диабета, проявляется на поздних стадиях развития исходного заболевания. В некоторых случаях подобная патология вызывает серьезные нарушения функциональности почек, вплоть до полного отказа.
В группу риска попадают чаще всего диабетики, у которых наблюдается:
Симптомы диабетической нефропатии проявляются в зависимости от стадии развития болезни:
Дисметаболическая нефропатия
Дисметаболическая нефропатия на фоне метаболических изменений в организме. Основным признаком данного недуга является появление соли в мочевых выделениях. По мере развития патологии концентрация значительно возрастает.
Происходят серьезные нарушения образования мочи. Фильтровальные процессы становятся менее интенсивными. Ухудшается состав крови. В итоге у пациента начинается отложение солей в суставных тканях. Это приводит к развитию подагрического артрита, который чаще всего локализуется на пальцах ног.
Дисметаболическая нефропатия у детей развивается очень часто. При дисфункции почек (1 или 2) может развиться артроз, артрит и/или другие поражения суставов. Поэтому поддерживающее лечение необходимо даже при минимальном количестве солей в составе мочи, особенно у ребенка.
Токсическая нефропатия
Токсическая нефропатия развивается под воздействием разного рода токсинов, ядов, отравляющих веществ. Специфический вариант данной патологии вызывают такие вещества, как:
- мышьяк;
- ртуть;
- свинец;
- хром.
Все указанные токсины поражают непосредственно почечные ткани. Вследствие этого развиваются патологии различной степени тяжести.
Неспецифическая токсическая нефропатия образуется при общем отравлении человеческого организма вышеуказанными и/или любыми другими токсичными веществами. Проникая в кровь, яды заносятся в порядке циркуляции в почечные ткани.
В группу риска развития токсической нефропатии входят:
- работники, имеющие непосредственный контакт с тяжелыми металлами;
- жители регионов, экологическая обстановка которых признана неблагополучной;
- сотрудники предприятий по добыче и промышленной обработке токсичных веществ.
Как только появляются первые симптомы нефропатии, следует немедленно пройти врачебное обследование. Это позволит выяснить конкретную причину возникших недомоганий и вовремя начать лечение.
Мембранозная нефропатия
Нефропатия мембранозного вида является опасным осложнением аутоиммунных заболеваний. Возникновение недуга провоцируется такими факторами, как:
- инфекционное заражение организма;
- доброкачественные и/или злокачественные новообразования;
- ревматизм и/или ревмокардит.
Эти и некоторые другие заболевания вызывают дисфункцию защитной системы организма. Иммунитет заметно снижается. Патологические изменения поражают не только почки, но и мочевыделительную систему в целом.
Заболевание имеет паранеопластический характер. Причина этого — накапливание белка амилоид. Его интенсивное формирование бывает вызвано различными онкологическими заболеваниями. В результате происходит расширение капилляров, расположенных в тканях почечных клубочков. Начинается интенсивное разрастание тканей.
Нефропатия беременных
В период вынашивания плода женский организм становится особо восприимчивым к различного рода патологиям и болезням. Выделительная сила работает в интенсивном режиме. Поэтому у будущих мам существует опасность возникновения нефропатии.
Очень часто нефропатия в период беременности наблюдается у женщин моложе 19 и/или старше 35 лет, особенно при наличии таких патологий, как:
- лишний вес и/или ожирение;
- повышенное кровяное давление (особенно капиллярное);
- гипертония;
- почечные болезни.
Риск возникновения нефропатии значительно повышается, если будущая мама курит и/или злоупотребляет алкогольными напитками.
Очень часто нефропатия наблюдается при вынашивании первенца и/или при многоплодной беременности. В этом случае от почечной патологии может пострадать не только женщина, но и будущий ребенок (дети).
Наследственная нефропатия
В последнее время участились случаи наследственной нефропатии. Среди причин, вызывающих генетическую предрасположенность к подобной почечной патологии, следует назвать:
- дисфункцию отдельных хромосом;
- мутагенез (мутацию) 1 и/или нескольких передаваемых генов;
- вирусные болезни;
- переохлаждение в течение долгого времени;
- бактериальное инфицирование.
Наследственная патология почек часто протекает без каких-либо беспокоящих признаков, то есть в скрытой форме. Симптомы появляются внезапно, имея резкую форму. Это может быть:
- резкая боль в области поясницы;
- приступы гипертонии;
- отечность;
- кровь и боли при мочеиспускании.
В этом случае необходимо в срочном порядке обратиться к узкопрофильному специалисту — нефрологу или урологу.
Редкие варианты нефропатии
В отдельных редких случаях наблюдается такая нефропатия, как:
- анальгетическая;
- балканская (эндемическая);
- ишемическая;
- семейная;
- оксалатная.
Здоровые ткани почек постепенно разрушаются. Уровень чистоты мочи и крови резко уменьшается. При отсутствии надлежащей медицинской помощи часто развивается общее отравление тканей, впоследствии возможно заражение крови.
Нефропатия у детей
У детей дисметаболическая нефропатия может развиться еще во время внутриутробного периода. Это бывает обусловлено наследственной предрасположенностью и различными патологиями развития. Риск заболевания повышается при наличии у родителей и/или их ближайших родственников болезней, провоцирующих данную патологию.
Другие опасные моменты — слишком молодая и /или чересчур поздняя беременность, особенно если будущая мама не соблюдает режим, не следит за питанием и не отказывается от вредных привычек.
Первичная детская нефропатия бывает вызвана такими факторами, как:
- генетическая предрасположенность;
- почечные камни;
- почечная недостаточность в хронической форме.
Вторичная нефропатия у ребенка развивается по таким причинам, как:
- нарушение обменных процессов в организме;
- неправильное питание и питье;
- длительный прием и/или передозировка некоторых лекарственных препаратов;
- чрезмерное употребление поваренной соли и/или раздражающей пищи.
По мере формирования патологии становятся заметными такие симптомы, как:
- мутная структура мочи и осадок;
- частые аллергические реакции;
- суставные боли;
- нездоровое увеличение веса;
- апатичность, отсутствие физической активности;
- устойчивая гипотония;
- запах изо рта;
- бледность кожных покровов;
- затрудненное дыхание, одышка;
- обморочные состояния;
- головные боли и/или головокружение;
- нарушение сна.
Если указанные симптомы были замечены, необходимо срочно показать ребенка педиатру.
Признаки нефропатии
Патология может протекать бессимптомно, постепенно приобретая хроническую форму. Основной признак нефропатии на стадии латентного периода — повышенное артериальное давление. Как правило, обычное противогипертоническое лечение в этом случае эффекта не имеет.
Прочие симптомы болезни могут проявляться постепенно и по нарастающей или наоборот внезапно и в резкой форме. К ним, в частности, относятся:
- снижение физической активности;
- общая слабость, утомляемость;
- постоянная сухость во рту даже при обильном питье;
- неприятный запах изо рта (аммиак);
- головные боли различной интенсивности и локализации;
- учащенное мочеиспускание;
- боль в области поясничного отдела (тянущая, резкая и/или ноющая);
- снижение физиологического голода вплоть до полного отсутствия аппетита;
- частые приступы гипертонии или постоянно повышенное давление;
- ухудшение психологического состояния — раздражительность, депрессия и т. п.;
- утренние отеки лица, дальнейшее распространение отечности по всему телу.
Все указанные симптомы — тревожный сигнал. Следует немедленно обратиться к специалисту, пройти обследование и начать необходимое лечение.
Диагностика и лечение нефропатии
Нефропатия определяется при помощи простых клинико-лабораторных исследований. В список диагностических процедур входят:
- общий осмотр пациента;
- анамнестическая беседа;
- пальпация в области почек;
- общий анализ крови;
- УЗИ.
Обязательно проводится анализ мочи. С его помощью определяется:
- наличие солей;
- уровень концентрации белка;
- удельный вес мочи.
При необходимости врач может назначить другие виды исследований для конкретизации клинической картины и определения общего состояния организма. На основе полученных данных составляется подробный анамнез и назначается необходимое лечение.
Первоначальное лечение нефропатии проводится только в условиях стационара. В комплексный курс входят следующие меры:
- стабилизация состояния почек;
- ликвидация отечности;
- нормализация артериального давления;
- налаживание ежесуточного мочеиспускания;
- регулирование кровообращения;
- общее оздоровление организма.
Обязательно проводится лечение сопутствующих болезней, особенно тех, которые стали причиной развития нефропатии.
Среди лекарственных препаратов применяются средства следующего действия:
- мочегонные;
- восстанавливающие уровень калия и/или магния в организме;
- витаминные комплексы;
- средства для фильтрования мочи;
- препараты для интенсификации циркуляции крови;
- снижающие давление;
- противовоспалительные и/или антибактериальные.
Для восстановления кислотно-щелочного баланса и снижения уровня солей в организме назначаются капельницы с глюкозой и физраствором.
Для предотвращения дисфункции почек проводится внепочечное очищение крови — гемодиализ и/или удаление продуктов распада токсинов — детоксикация экстракорпорального характера. Для этого используется специальная медицинская техника.
Соблюдение диеты и профилактика
Обязательно соблюдаемая диета при нефропатии почек — непременное условие успешного лечения. Для каждого пациента индивидуально устанавливается норма потребления жидкости (питьевой режим). Рацион составляется из продуктов и блюд с пониженным содержанием белка.
Больным с нефропатией почек разрешаются к употреблению:
- отварное нежирное мясо с пониженным содержанием белка;
- каша — овсяная и/или гречневая;
- морс из брусники, земляники, малины;
- небольшое количество кисломолочных продуктов (только обезжиренных);
- нежирное филе рыбы;
- натуральные фрукты или ягоды;
- зелень, свежие и/или отварные овощи.
Все блюда для больных с нефропатией готовятся в режиме отваривания и/или на пару. Количество соли сводится к минимуму.
Категорически запрещаются:
- раздражающая пища — копчености, маринады, соленья, жаркое, фастфуд;
- пряности и/или специи;
- кондитерские изделия;
- выпечка;
- консервированные продукты;
- алкоголь.
Рацион по составу блюд и по их калорийности разрабатывается диетологом по указаниям лечащего врача. Рекомендуется дробное питание — употребление дневного рациона за несколько раз небольшими порциями.
От нефропатии не застрахован практически никто. Однако соблюдение определенных профилактических правил и норм поможет сохранить здоровье почек, мочевыделительной системы и всего организма.
Для этого необходимо:
- проявлять физическую активность, регулируя уровень нагрузок;
- больше бывать на свежем воздухе;
- соблюдать режим правильного питания;
- ограничить потребление поваренной соли, белков, жиров, углеводов;
- употреблять требуемое количество жидкости в течение дня;
- избегать и/или минимизировать контакты с токсинами и пребывание в регионах с нездоровой экологией;
- отказаться от вредных привычек;
- контролировать состояние собственного здоровья, отслеживая появление тревожных симптомов;
- периодически измерять артериальное давление;
- проверять уровень сахара, белка и соли в крови и моче;
- регулярно посещать врача для профилактического осмотра.
Особое внимание своему здоровью должны уделять люди, входящие в группу риска. Профилактические меры, соблюдаемые постоянно и тщательно, помогут избежать многих проблем.
(3

Comments
(0 Comments)