Понос – выявление, особенности и лечение
Диарея (принципы диагностики и лечения)
… высокая распространенность диареи у большинства из нас ассоциируется с развивающимися странами, однако официальные статистические данные ВОЗ показывают, что в настоящее время даже в развитых странах мира диарея относится к наиболее частым причинам обращения пациентов к врачу.
Диарея (понос) – это учащенное (как правило, более 2 – 3 раз в сутки) опорожнение кишечника с выделением жидких или кашицеобразных испражнений с массой кала более 200 г/сут.
Патология, которая проявляется, помимо прочих симптомов, и диареей:
- кишечные инфекции (дизентерия, холера, сальмонеллез и др.);
- воспалительные заболевания кишечника (болезнь Крона, псевдомембранозный колит, язвенный колит и др.);
- болезни других органов пищеварения (хронический панкреатит, хронический гепатит, цирроз печени и др.);
- глистные инвазии;
- отравления солями тяжелых металлов;
- эндогенные интоксикации (хроническая почечная недостаточность и др.);
- эндокринные заболевания (тиреотоксикоз, сахарный диабет и др.);
- авитаминозы (например, пеллагра);
- пищевая аллергия;
- побочные действия лекарственных препаратов (слабительные; антациды, содержащие соли магния; антибиотики: клиндамицин, линкомицин, ампициллин, цефалоспорины; антиаритмические лекарства: хинидин, пропранолол; дигиталис; лекарства, содержащие соли калия; искусственный сахар: сорбитол, маннитол; хенодеоксихолевая кислота; холестирамин; сульфасалазин; антикоагулянты).
Различают диарею:
- острую – возникает внезапно и длится до 2-х недель; выявление острой диареи требует в первую очередь исключения ее инфекционного происхождения;
- хроническую – продолжается более двух недель или имеет рецидивирующее течение; синдром хронической диареи, отмечаемый у пациентов на протяжении нескольких месяцев или лет, чаще всего имеет неинфекционную природу;
- энтеральную – обусловлена поражением тонкой кишки; отличается редкой частотой (2 – 3 раза в сутки), значительным объемом каловых масс и служит ведущим проявлением так называемых синдромов мальдигестии и мальабсорбции (нарушение переваривания и всасывания), встречающихся при различных заболеваниях внутренних органов; нарушения процессов переваривания и всасывания могут вести к истощению больных, различным трофическим расстройствам (выпадение волос, ломкость ногтей), развитию железо- и В12-дефицитной анемии, витаминной недостаточности, электролитным расстройствам, нарушениям эндокринной системы и т.д.
- колитическую – обусловлена поражением толстой кишки; характеризуется большой частотой (до 8 раз и более в сутки), выделением небольшого количества каловых масс (нередко с примесью слизи и крови) и обычно сопровождается схваткообразными болями внизу живота и тенезмами; диарея, возникающая при поражении толстой кишки, чаще всего бывает связана с ее воспалительными заболеваниями (неспецифический язвенный колит, болезнь Крона, радиационный колит и др.); колитическая диарея в отличие от энтералной обычно не отражается столь отрицательно на общем состоянии больных.
Запомните! Важное значение имеет время появления диареи. Так, диарея обусловленная органическим заболеванием, может отмечаться в любое время суток, даже ночью. Диарея, появляющаяся только в утренние часы (как правило, после завтрака), является отличительным признаком функционального происхождения (синдром раздраженного кишечника).
Принципы диагностики (острой и хронической диареи). Каждый врач, приступающий к обследованию больного с диареей, должен помнить о необходимости решения нескольких задач (С.Г. Улейчик, С.Н. Шуленин, 2005):
- определить длительность диареи (острая или хроническая) – это важно, так как выявление острой диареи требует исключения ее инфекционного происхождения, а хроническая диарея чаще всего имеет неинфекционную природу;
- выявить наличие и степень выраженности интоксикации, обезвоживания и других нарушений, требующих мероприятий неотложной терапии;
- постоянно иметь хирургическую настороженность, чтобы не пропустить острые хирургические заболевания брюшной полости, требующие ургентной оперативной помощи.
Перечень заболеваний, которые могут проявляться диареей как основным клиническим синдромом, чрезвычайно обширен, поэтому дифференциальная диагностика представляет собой весьма сложную задачу. В первую очередь следует определить характер диареи: консистенцию кала и частоту дефекаций. Эта информация в ряде случаев позволяет уточнить уровень поражения, предположить патофизиологический механизм развития диареи и этиологию поражения кишечника. Сопутствующие симптомы позволяют оценить тяжесть заболевания. Должны насторожить такие симптомы как лихорадка, боли в животе, тенезмы, длительность более трех дней, примесь видимой крови и признаки дегидратации. При сборе анамнеза важно обратить внимание на такие моменты, как сопутствующие заболевания, прием лекарственных препаратов (включая антибиотики в течение последних 8 недель), особенности питания, наследственный и социальный анамнез, эпидемиологический анамнез, употребление алкоголя, сексуальные контакты, наличие непереносимости молока и молочных продуктов, перенесенные операции на желудочно-кишечном тракте и др. Результаты лабораторных исследований могут лишь незначительно дополнить информацию, полученную при сборе анамнеза и объективном осмотре. Лабораторная диагностика необходима лишь в том случае, если она коренным образом может изменить направление терапии (например, у пациентов с иммуносупрессией, при подозрении на воспалительную природу диареи, признаках дегидратации, выраженном болевом синдроме, при наличии крови в кале, частом стуле малого объема и продолжении симптоматики более 3 дней). Лабораторное обследование начинается с определения количества лейкоцитов и эритроцитов в кале для дифференциальной диагностики воспалительной и невоспалительной диареи. Если анализ отрицательный, от дальнейшего посева кала можно отказаться. В случае положительного результата необходимо микробиологическое исследование кала, хотя его эффективность невысока и колеблется от 2 до 15% в зависимости от распространенности в этом регионе инвазивных возбудителей. При уточнении диагноза учитываются результаты исследования кала (общая масса кала в сутки, наличие лейкоцитов, нейтрального жира, положительной реакции на скрытую кровь, изменение концентрации электролитов в кале и его осмолярности), данные рентгенологического, ультразвукового и эндоскопического исследования.
Основные принципы лечения синдрома диареи. Диарею нельзя воспринимать лишь как защитный механизм организма, направленный на выведение возбудителя.
И тем более ее нельзя рассматривать как безобидное состояние, которое прекратится самостоятельно.
Следует помнить, что диарея – это потеря жидкости и электролитов, нарушение всасывания питательных веществ и других ингредиентов, обеспечивающих гомеостаз организма, которая может привести к быстрому ухудшению состояния больного.
Алгоритм лечения любого вида диареи можно представить следующим образом:
- симптоматическое лечение, направленное на купирование основных проявлений диарейного синдрома (частый и обильный стул, болевой синдром, обезвоживание организма, интоксикация); ! симптоматическое лечение следует начинать как можно раньше, не дожидаясь результатов лабораторных анализов;
- выбор этиотропной терапии;
- реабилитирующая и профилактическая терапия.
Пробиотики в качестве дополнительного средства могут быть использованы в случаях присоединения к диарее синдрома избыточного бактериального роста. Это может происходить при диарее любого генеза и практически всегда усиливает диарейный синдром. Пробиотикам приписывают несколько фармакологических эффектов: повышение дисахаридазной деятельности, образование антибактериальных веществ, борьба за бактериальную адгезию, стимуляция различных иммунозащитных механизмов и, как в случае с Saccharomyces boulardii, антисекреторное/протеолитическое действие на токсины, а также трофическое – на слизистую. При выраженном болевом синдроме (и исключении острой хирургической патологии) назначают спазмолитики (дротаверин, препараты красавки, папаверина гидрохлорид). Мучительные тенезмы могут быть ослаблены путем применения микроклизм с 50-100 мл 0,5% раствора новокаина, введением ректальных свечей с красавкой или анестезином. Показаны также смешанные антациды с вяжущим действием – викалин или викаир.
Принципы лечения больных с острой диареей.
Если у пациента когда выявляются «симптомы тревоги» (симптомы, указывающие на наличие опасного для жизни заболевания – «тревожные симптомы»), а именно: включая в себя лихорадка (> 38,5 оС), стул с кровью, тяжелая рвота, признаки обезвоживания, то средством первого выбора признана регидратационная терапия, позволяющая, предотвратить тяжелые последствия, обусловленные дегидратацией. При гастро-энтеритическом варианте острой диареи, независимо от ее этиологии, оказание медицинской помощи больному следует начинать с промывания желудка водой или 0,5% раствором гидрокарбоната натрия, после чего переходят к пероральной регидратации. Состав используемого раствора должен включать необходимое количество солей (натрия хлорида – 3,5 г, калия хлорида – ±5 г на 1 л), буферных оснований (натрия гидрокарбоната – 2,5 г или натрия лактата – 2,9 г на 1 л), глюкозы (20 г/л) или удвоенного количества сахара (40 г/л). Нельзя забывать, что без добавления глюкозы (сахарозы) электролиты не всасываются, что только усиливает диарею. Также не рекомендуется использовать для пероральной регидратации жидкости, не содержащие электролитов (соки, чай, вода). Оптимальным вариантом является применение официнальных препаратов регидрон, оралит, гастролит. Глюкозо-электролитные растворы назначают в слегка охлажденном виде (10-15°С), небольшими порциями (по 100-150 мл), каждые 20-30 мин, общим объемом, в 1,5 раза превышающим дефицит жидкости. Их можно сочетать (но не разводить) со сладким чаем, черничным киселем, рисовым отваром. Продолжают пероральную регидратацию до прекращения диареи и восстановления диуреза. Пероральная регидратация показана при обезвоживании I – II и даже III степени выраженности (дефицит потери жидкости в пределах 3, от 4 до 5 и 6-9%) к должной массе тела больного при отсутствии или после прекращения повторной рвоты. В случае невозможности перорального приема жидкости больными из-за продолжающейся рвоты с целью восполнения теряемой жидкости и профилактики обезвоживания (дегидратационный синдром) производится внутривенное введение полиионных кристаллоидных растворов (трисоль, ацесоль, хлосоль и др). Основными показателями эффективности проводимой регидратационной терапии являются улучшение самочувствия больного, уменьшение частоты пульса (ниже 100 ударов в минуту), повышение систолического артериального давления выше 100 мм рт. ст., восстановление диуреза, нормализация тургора кожи. Показано назначение антидиарейных препаратов (см. далее). Антибактериальные препараты назначают дифференцированно с учетом вида возбудителя и тяжести течения заболевания:
- при лечении сальмонеллеза применяют ампициллин в дозе 4 – 6 г/сут или котримоксазол по 1 таблетке 2 раза в день;
- при лечении кампилбактериоза используют эритромицин в дозе 1 г/сут или доксициклин 200 мг в первый день, в последующие дни по 100 мг;
- при холере препаратом выбора остается тетрациклин в дозе 250 мг каждые 6 ч, а также фуразолидон;
- при диарее путешественников коротким курсом (2 – 3 дня) назначают хинолоны (ципрофлоксацин) или котримоксазол.
Принципы лечения больных с хронической диареей Лечение пациентов с хронической диареей означает лечение того заболевания, в рамках которого она возникла. Так, при внешнесекреторной панкреатической недостаточности назначают препараты панкреатина
(креон, панцитрат, пензитал и др.). При язвенном колите и болезни Крона основными средствами лечения являются кортикостероиды и месалазин (системно и местно). Выбор конкретного препарата, способа его введения определяется тяжестью течения заболевания и преимущественной локализацией поражений. В ряде случаев возникает необходимость проведения симптоматического лечения антидиарейными препаратами. Такая терапия бывает показана в следующих ситуациях:
- как временная мера на начальном этапе в период установления диагноза, когда при обследовании не удается поставить диагноз заболевания;
- когда проведение специфической терапии оказывается невозможным или она не дает эффекта.
Классификация симптоматических антидиарейных средств:
- обволакивающие, вяжущие и адсорбирующие средства – кальция карбонат, белая глина, аттапульгит, смекта, препараты висмута, энтеродез, полифепан, холестирамин и др.; механизм их действия основывается главным образом на способности вызывать сгущение стула, адсорбировать и связывать вещества, раздражающие слизистую оболочку (органические кислоты);
- агонисты М-опиоидных рецепторов; основное место в этой группе занимают синтетические опиаты (нпример, лоперамид); механизм действия лоперамида связан с замедлением моторики кишечника, уменьшением секреции слизи в толстой кишке, повышении абсорбции воды и электролитов;
- аналоги соматостатина (например, октреотид), механизм действия октреотида связан с угнетением секреции воды и электролитов в кишечнике вследствие ингибирования освобождения вазоинтестинального пептида и серотонина;
- агонист 2-адренорецепторов – клонидин (клофелин), его антидиарейный эффект обусловлен способностью повышать всасывание воды и электролитов в кишечнике и замедлять его моторику (! применение препарата сдерживается его центральным гипотензивным эффектом;
- антогонисты 5-НТ3-рецепторов (аласетрон, силансетрон, ондансетрон, гранисетрон и др.); механизм действия этих препаратов этой группы обусловлен их способностью уряжать частоту актов дефекации и уменьшают объем стула за счет подавления секреции воды и электролитов в кишечнике, торможения моторики толстой кишки и снижения висцеральной гиперчувствительности, что особенно важно при лечении пациентов с синдромом раздраженного кишечника.
Запомните! Применение антидиарейных средств, в первую очередь лоперамида, возможно при отсутствии высокой лихорадки, признаков интоксикации и обезвоживания. При неинфекционной диарее антидиарейные средства назначаются в случаях чрезмерной диареи. Выбор препарата осуществляется с учетом его механизма действия в соответствии с типом диареи у больного. При синдроме диареи рекомендуется ограничить употребление молочных продуктов, так как на фоне тонкокишечной вирусной и бактериальной инфекции может возникнуть преходящая лактазная недостаточность. Не желательны также продукты, усиливающие моторику и секрецию кишечника, увеличивая объем кала, в частности кофе и алкоголь. Голодание не показано.
Ферментные препараты являются базисными средствами для лечения осмотической диареи, вызнанной нарушением полостного и мембранного пищеварения.
Для улучшения процессов пищеварения при диарейном синдроме назначают ферментные препараты с энтросолюбильным покрытием в суточной дозе от 30 тыс. до 150 тыс. ЕД липазы, короткими курсами на 2 недели.
Однако при некоторых заболеваниях тонкой кишки, сопровождающихся диареей (глютеновая энтеропатия, синдром короткой тонкой кишки), проводят длительные повторные курсы ферментотерапии.
Диарея (понос): диагностика и лечение диареи, признаки и симптомы заболевания — Медицинский центр «ЕВРОМЕДПРЕСТИЖ»
Диарея (понос): диагностика и лечение диареи, признаки и симптомы заболевания — Медицинский центр «ЕВРОМЕДПРЕСТИЖ»
Диарея
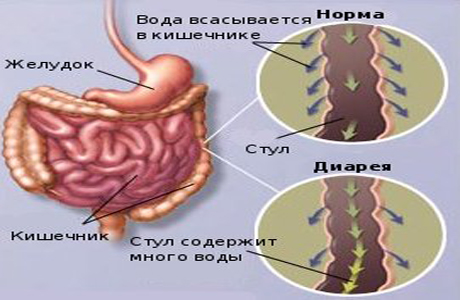
Диарея, также известная как «понос, представляет собой учащенную дефекацию (более двух раз в сутки), при которой стул обладает жидкой консистенцией. Важно понимать, что диарея — это не самостоятельное заболевание, а сбой в работе внутренних органов — обычно пищеварительной системы. Диарея может носить острый и хронический характер.
Острая диарея начинается внезапно и заканчивается максимум через одну-две недели. Хроническая диарея продолжается больше двух недель. При этом существует несколько механизмов развития поноса.
Иногда пища излишне быстро проходит по кишечнику в связи с волнообразным сокращением его стенок, а иногда случается разжижение содержимого кишечника: ввиду наличия в просвете кишечника воспалительной жидкости или проблем с всасыванием воды в толстом кишечнике.
Причины
Врачи медицинского центра «Евромедпрестиж выделяют несколько основных причин способных вызвать понос:
- Нервное состояние, страх, стресс. Дисбактериоз. Аллергия на те или иные продукты питания. Дизентерия, сальмонеллез и другие болезни, поражающие кишечник. Острые опасные отравления, к которым относят отравления мышьяком или ртутью. Нехватка в организме определенных витаминов: ниацина, витамина K, F, B2. Нарушение обмена веществ. Неправильный рацион, в котором преобладает грубая растительная пища. Заболевания органов пищеварения, которые носят хронический характер: гастрит, энтерит, колит.
Симптомы
Основные симптомы поноса: излишне частый и жидкий стул, однако, температура тела при этом не повышается, общее самочувствие остается хорошим. Иная клиническая картина складывается при тошноте и последующей рвоте, непроходящих больше двух часов болевых ощущениях в животе, наличие кровяных выделений в стуле, повышенной температуре тела.
Такие симптомы служат признаком того, что без медицинской помощи уже не обойтись. Следует помнить, что если диарея появилась после путешествия в Африку и Азию, посещение врача тоже является обязательным — только он поможет определить, насколько опасна съеденная экзотическая пища и вода из неизвестных водоемов.
В некоторых ситуациях понос сопровождается осложнениями: сухостью губ и языка, редким мочеиспусканием, учащенным дыханием, жаждой.
Диагностика
Главное в диагностике диареи — правильно выявить ее причину. С этой целью специалист проводит осмотр и расспрашивает о первых признаках недомогания. После этого пациент должен сдать кал на анализ. Если причина кроется в инфекции, назначать и контролировать лечение будет врач-инфекционист.
Хроническая диарея подразумевает сдачу анализа мочи, общего анализа крови, проведение ультразвукового исследования (УЗИ).
Лечение диареи
Пить таблетки от диареи — занятие почти бесполезное, так как избавляют они от следствия, но не от причины. Только врач может определить тип диареи и лечение, которое окажется по-настоящему эффективным.
Диарею, вызванную колитом, лечат противовоспалительными средствами. Диарею, спровоцированную нехваткой витаминов — специальными витаминными уколами.
Справиться с дисбактериальной диареей призваны бификод, лактобактерин и бифидумбактерин.
Кроме того, важно избежать обезвоживания. В связи с тем, что в состав простой питьевой воды не входят минеральные соли и сахар, которые вымываются из организма при диарее, необходимо найти возможность компенсировать эту потерю.
Для этого надо пить как можно больше чая с сахаром, минеральной воды, бульонов, морсов. Диета также окажет благотворное влияние: нужно исключить из рациона кофе, молоко, жирную пищу. Отличной заменой станут сухари, бананы, пюре из яблок, отварной рис.
Помочь при первых симптомах диареи может активированный уголь.
«Евромедпрестиж: мы знаем все о том, как быть здоровыми!
Напоминаем вам, что ни одна статья или сайт не смогут поставить правильный диагноз. Нужна консультация врача!
Что такое хронический понос и как от него избавиться?

Диарея – это жидкий стул, который выделяется более 3 раз на протяжении суток. Частый понос является симптоматическим признаком проблем, связанных с нарушением работы желудочно-кишечного тракта.
Постоянная диарея не позволяет вести полноценную жизнь из-за регулярных неприятных ощущений, позывов к дефекации.
Хронический понос является опасной для здоровья патологией, которая может привести к серьезным последствиям.
Причины возникновения
Проблемы со стулом, которые продолжаются долгое время, носят хронический характер. Существуют определенные причины частой диареи:
- инфекционные заболевания;
- длительный курс применения слабительных медикаментозных препаратов;
- заболевания толстой кишки, желудка, кишечника, печени, поджелудочной железы, желчного пузыря;
- дисбактериоз;
- разрушение естественной микрофлоры кишечника;
- воспалительные заболевания толстой кишки;
- язвенный колит;
- пищевое, химическое отравление;
- низкий уровень ферментов;
- избыток вырабатываемых гормонов;
- возникновение опухолей, кисты злокачественного или доброкачественного характера;
- панкреатит;
- болезнь Крона;
- синдром мальабсорбции;
- несоблюдение режима питания;
- чрезмерное употребление алкогольной продукции;
- стрессовое напряжение.
У взрослого жидкий стул может возникать постоянно из-за попадания в организм болезнетворных микроорганизмов, бактерий, инфекций. В результате человек заболевает кишечным гриппом, сальмонеллезом или ротавирусом. Жидкий стул – главный симптоматический признак данных патологий. Но понос при вирусных, инфекционных заболеваниях не имеет хронической формы.
Продолжительный курс употребления слабительных средств приводит к нарушению перистальтики кишечника, отчего наблюдается снижение чувствительности слизистой оболочки органа, а потом возникает хроническая форма диареи.
Появление дисбактериоза, разрушение микрофлоры кишечника связано с длительным приемом сильнодействующих препаратов в качестве главных медикаментозных средств для лечения заболеваний, небольшим количеством поступающих питательных веществ, витаминов, ослабленным иммунитетом, радиоактивным облучением.
Патологии жизненно важных органов, систем организма влияют на всасываемость тонкой кишкой поступающих витаминов, веществ, аминокислот в процессе переваривания продуктов питания.
Плохое усвоение питательных веществ возникает в результате низкого уровня белков, которые способствуют тщательному расщеплению витаминов, аминокислот, а также вследствие заболеваний желудочно-кишечного тракта: панкреатита, гастрита, язвенного колита. Из-за синдрома мальабсорбции происходят сбои обменных процессов.
Симптоматические признаки
Частый жидкий стул зачастую сопровождается другими неприятными симптомами в зависимости от заболеваний:
- сильная рвота;
- тошнота;
- боли в животе;
- вздутие;
- бурлит в животе;
- урчащий звук;
- повышенное газообразование;
- наличие в каловых массах крови, слизи;
- высокая температура тела;
- головная боль;
- слабость, недомогание.
Попадание инфекции сопровождается болями, выделением рвотных масс.
Интоксикация организма, вызванная пищевым отравлением, острой формой вируса, характеризуется появлением повышенной температуры тела, сильным газообразованием, калом серого цвета, слабостью, головной болью. При кишечной инфекции, сальмонеллезе, язвенном колите наблюдается жидкий стул с кровью, примесями слизи.
Кал кашицеобразной консистенции, вздутие, бурление, тошнота, снижение аппетита – признаки панкреатита – патологии поджелудочной железы, которая характеризуется низким уровнем ферментов. Черный понос является симптомом болезни Крона – серьезной патологии пищеварительного тракта, характеризующейся поражением внутренних и внешних слоев всей поверхности кишечника.
Типология хронического поноса
При хронической форме жидкий стул наблюдается на протяжении нескольких недель. Существует несколько видов диареи в зависимости от причин возникновения патологии:
- секреторная;
- осмотическая;
- жировая;
- воспалительная.
Секреторный вид постоянного поноса вызван употреблением лекарственных препаратов, продуктов, содержащих желчные, жирные кислоты. К таким медикаментам относятся слабительные средства. Токсины, содержащиеся в спиртных напитках, могут вызвать расстройства желудка.
Секреторный вид диареи в редких случаях связан с наличием раковых опухолей. Понос может быть вызван скоплением вредных микроорганизмов в результате воспалений в толстом кишечнике.
При секреторной форме после посещения туалета наблюдается обильный стул водянистой консистенцией.
Причинами осмотической диареи является употребление определенной категории медикаментозных средств, сладостей, воспалительные процессы в кишечнике врожденного или приобретенного характера, короткая тонкая кишка, дисбактериоз, панкреатит. Накопленные осмотические вещества могут стать причиной возникновения частого жидкого стула пенистой консистенции.
Воспалительная форма хронического поноса вызвана кишечными, вирусными инфекциями, болезнью Крона, язвенным колитом, наличием раковых опухолей злокачественного характера. На частую дефекацию влияют «медвежья болезнь», патологии щитовидной железы и прием прокинетиков, ускоряющих перистальтику. Воспалительные процессы проявляются в виде примесей крови, слизи в каловых массах.
Диагностирование
Если частая диарея беспокоит на протяжении нескольких недель, то следует немедленно обратиться за квалифицированной помощью к врачу для постановки диагноза. Медицинское обследование позволит выявить причину возникновения патологии и определить особенности лечения. Первый этап – консультация со специалистом с полным описанием симптоматических признаков, визуальным осмотром.
Сначала врач может назначить сдачу анализов крови и кала для определения уровня содержания витаминов, аминокислот, а также выявления возможных заболеваний печени, щитовидной железы.
Лабораторное исследование биологического материала позволяет выявить концентрацию кальция, железа, фолиевой кислоты, витаминов группы B. Биохимическая проверка крови направлена на обнаружение серьезных заболеваний: гепатита, панкреатита.
Анализ кала, включающий исследование цвета, формы, консистенции, проводится для выявления возможных возбудителей кишечных, вирусных инфекций.
В проктологии следующий этап диагностики – инструментальное обследование, которое предполагает проведение УЗИ, рентгенографию органов брюшной полости, колоноскопию для выявления повреждений, рубцовых деформаций стенок кишечника, а также забор биологического материала для анализа. В качестве дополнительных мероприятий могут назначить гастроскопию, ректоманоскопию. Терапия подбирается, исходя из результатов лабораторных, инструментальных обследований.
Способы лечебной терапии
Медикаментозные средства
Для лечения частого жидкого стула у мужчин и женщин необходимо принимать специальные лекарственные препараты:
- регидратационные средства;
- сорбенты;
- антибактериальные препараты;
- противодиарейные средства;
- антибиотики;
- пробиотики.
Постоянный понос у взрослого сопровождается потерей большого количества жидкости. Для восполнения недостающего объема воды, а также поддержания электролитного, солевого баланса организма рекомендуется принимать регидратирующий раствор Регидрон, таблетки Гастролит.
При кишечной, вирусной инфекции, попадании токсинов сорбенты способствуют выведению вредных микроорганизмов бактерий, обволакиванию поврежденной слизистой оболочки желудка, нормализации уровня кислотности. К таким препаратам относятся порошок Смекта, активированный уголь, суспензия Энтеросгель.
Антибактериальные препараты способствуют уничтожению болезнетворных бактерий благодаря искусственно созданной кислой среде в желудочно-кишечном тракте. К таким средствам относятся капсулы Бактисубтил, суспензия Энтерофурил.
Лечение хронического поноса может осуществляться при помощи антибиотиков. Сильнодействующие медикаменты способствуют быстрому выведению шлаков, токсинов, которые спровоцировали диарею. К эффективным препаратам относятся таблетки Амоксилав, суспензия Стопдиар, порошок Энтерол.
Прием антибиотиков невозможен без принятия про- и пребиотиков. Такие медикаменты способствуют восстановлению поврежденной естественной микрофлоры ЖКТ, усвоению поступающих в организм питательных веществ, витаминов, минералов, улучшению работы жизненно важных органов.
К эффективным пробиотикам относятся капли Хилак Форте, капсулы, таблетки Энтерол.
Правильное питание
Постоянно жидкий стул может спровоцировать обезвоживание организма. Поэтому очень важно в этот период пить больше очищенной, минеральной воды без газов. Суточная норма взрослого человека должна составлять не менее 2 литров жидкости.
Соблюдение режима питания – основа лечения хронической формы поноса. На протяжении выделений жидкого стула рекомендуется отказаться от употребления некоторых продуктов: жирных, острых ингредиентов, блюд, которые могут вызвать брожение, повышенное газообразование, свежих натуральных овощей и фруктов, алкогольных напитков, кофе, сладкой газировки.
Меню должно включать ингредиенты, приготовленные на пару, отваренные или запеченные, жидкие каши, кисломолочную продукцию, морсы, свежее сваренные компоты, кисель, чай. В этот период рекомендуется чаще кушать пищу, содержащую много белка, кальция, например, отварные яйца, постные сорта мяса, а также соленые продукты для задержания жидкости.
Народная медицина
Чаще всего люди привыкли пользоваться народными методами. Для нормализации стула, проблемы с которым не вызваны попаданием болезнетворных бактерий, подойдут проверенные способы:
- раствор воды с яблочным уксусом, соком лимона, картофельным крахмалом;
- отвар из гранатовых косточек, риса, коры дуба, семян укропа;
- компот из черемухи;
- настои из шалфея, зверобоя, ромашки, календулы, аира, подорожника;
- смесь из ежевичного, виноградного, кизилового сока.
Профилактические мероприятия
Соблюдение определенных правил позволит избежать серьезных осложнений:
- личная гигиена: частое мытье рук;
- употребление качественных, свежих продуктов питания, очищенной воды;
- снизить прием антибиотиков к минимуму;
- соблюдение правильного режима питания: отказ от вредных продуктов, алкоголя;
- избегать стрессового перенапряжения.
Несоблюдение профилактических мероприятий может привести к нарушению дефекации, а как следствие – к возможному обезвоживанию, электролитным нарушениям, авитаминозу.
Постоянная дефекация – проблема, которая требует серьезного подхода. При продолжительном поносе, который носит хронический характер, необходимо пройти полное медицинское обследование для установления причины хронической диареи, назначения эффективных методов лечения. Комплексная терапия, включающая прием медикаментов, соблюдение диеты, позволит избавиться от неприятного симптома.
Понос: виды, причины, диагностика и лечение, особенности диареи у детей и беременных
Диарея (её называют обычным слово «понос») является неприятным симптомом многих патологий, которые имеют абсолютно разный генез и причинный фактор. Диареей принято считать состояние, характеризующееся учащённой дефекацией с изменением параметров стула.
При диарее параллельно пациенты часто жалуются на сопутствующие неприятные симптомы: колики, боль в животе, рвота, повышение температуры тела.
Наибольшую опасность представляет понос для детей, так как при диарее у них быстро наступает обезвоживание, что несет в себе очень серьезные осложнения, вплоть до летального исхода.
Выделяют ряд факторов, которые могут вызвать понос, как у взрослых, так и детей. К ним относят:
- Проблемы с перистальтикой кишечника.
- Инфекционные заболевания ЖКТ, которые становятся источником токсинов в кишечнике. К таким болезням относят: энтеровирусы, холеру, пищевую токсикоинфекцию, сальмонеллез.
- Нарушения в микрофлоре кишечника на фоне приема антибиотиков, противораковых препаратов, при заболевании ВИЧ.
- Синдром раздражённого кишечника, который формируется при нарушениях нервно-психического характера.
- Ферментная недостаточность и ферментопатии.
- Патологии аутоиммунного характера: неспецифический язвенный колит, болезнь Крона.
- Наследственные патологии, в основе которых лежит непереносимость некоторых продуктов или веществ. К таким врожденным состояниям относят: целиакию, панкреатит (хронический и острый), лактозную недостаточность, цирроз печени.
Диарея с кровью может возникать в результате воздействия разнообразных факторов. Примесь крови в кале сама по себе уже вызывает у человека тревогу. Причины ее появления в испражнениях могут быть следующие:
- Дивертикулит – воспалительный процесс в нижнем отделе кишечника. Эта причина наиболее часто встречается у людей после 45-50 лет.
- Гиподинамия – инертный образ жизни, постоянно сидячая работа, когда человек мало двигается и возникает недостаток движения, сидячая работа.
- Язвенно-эрозивные процессы в ЖКТ в верхних отделах также могут спровоцировать появлении примеси крови в каловых массах (язвенная болезнь желудка и 12-перстной кишки в стадии обострения или хронизации).
- Геморрой, анальные трещины. В данном случае кровь в кале будет в виде сгустков или прожилок, и обязательно алого цвета, так как источник кровотечения находится близко (кровь просто не успевает свернуться). Параллельно с этим симптомом больной ощущает дискомфорт, боль в заднем проходе, зуд, жжение и т.д., но диарея при этом будет признаком сопутствующей патологии, а вот появление крови – свидетельство геморроидальных узлов.
- Рак прямой кишки. Он может спровоцировать и появление поноса у пациента, и наличие в стуле крови.
- Кровотечения. Понос с кровью у взрослого может свидетельствовать о внутреннем кровотечении в желудке, пищеводе, 12-перстной кишке. В таком случае стул будет темного цвета, «дегтевый». Причиной кровотечения могут стать: цирроз печени, язвенная болезнь, рак желудка, варикоз пищевода.
- Хронические патологии в виде болезни Крона и язвенного колита нередко провоцируют появление в испражнениях кровяных прожилок (ярких) и сгустков.
- Инфекционные заболевания. Если понос с кровью сопровождается повышением температуры тела, коликами, болями в животе, то следует обязательно обратиться за врачебной помощью. Данная клиника может наблюдаться при опасных заболеваниях, которые требуют немедленного лечения: сальмонеллез, дизентерия и т.д.
Относительно течения понос бывает:
- хронический, когда диарея сохраняется в течение трехнедельного периода;
- острая, при которой понос проходит до3 недель.
С учетом механизма развития диарея классифицируется следующим образом:
- гипокинетическая – при ней каловые массы кашицеобразные или жидкие, их немного, присутствует зловонный запах – все это результат пониженной скорость продвижения по кишечнику пищи;
- гиперсекреторная – диарея имеет водянистый и обильный характер, что является результатом повышенного выделения в кишечник солей и воды;
- гиперкинетическая – необильный стул жидкий или кашицеобразный, формируется при увеличении скорости продвижения по кишечнику перевариваемой пищи;
- гиперэкссудативная – она образуется при просачивании жидкости в просвет кишечника, который в большинстве случаев уже воспален, такая диарея характеризуется водянистым, но необильным стулом, в котором возможно наличие крови и слизи.
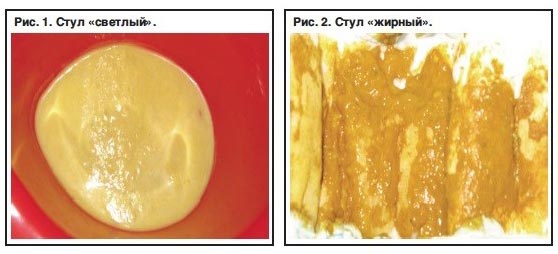
- осмолярная – это понос в результате понижения всасывания солей и воды стенками кишечника, при которой испражнений может быть очень много, они жирные и содержат остатки непереваренной пищи.
Понос может сопровождаться рядом других признаков, что в итоге позволяет врачу по текущей клинической картине дифференцировать болезнь пациента от ряда других. В частности, при диарее может быть:
- учащенный стул;
- недержание каловых масс;
- стул со зловонным запахом;
- изменение цвета;
- жидкая водянистая или кашицеобразная консистенция испражнений;
- наличие в стуле остатков полупереваренной пищи;
- примесь крови;
- наличие слизи.
Параллельно у пациента могут наблюдаться дополнительные симптомы диареи:
- тошнота;
- поднятие температуры тела (от 37 до 40С);
- боли в животе (могут иметь спазмирующий, тупой, тянущий, режущий характер).
При обильном поносе нередко наступает обезвоживание организма, симптомами чего будут:
- слабость в теле;
- жажда;
- сухость слизистых;
- понижение цифр артериального давления;
- головокружение;
- тахикардия;
- обморочное состояние;
- «мушки» перед глазами;
- кахексия – это крайняя степень обезвоживания.
В детском возрасте причины диареи немного иные, нежели у взрослых. Очень часто они связаны с неправильным питанием и кишечными инфекциями. Диарея у детей может появиться в результате таких причин:
- аллергия на определённые продукты;
- кишечные инфекции (дизентерия амебная, ротавирус, кампилобактериоз, эшерихиозы, сальмонеллез, дизентерия бактериального генеза) чаще всего провоцируют температуру и понос у ребенка;
- диарея путешественников.
Она начинается, когда ребенок путешествует с родителями, и заражается бактериями, которые во множественном числе обитают на дверных ручках поездов, туалетов, общественного транспорта.
Также негативно влияет непривычная еда, акклиматизация;
- функциональный понос у детей – это состояние, когда у пациента отсутствуют любые патологические изменения в ЖКТ, боли и другие симптомы кроме поноса, но при этом присутствуют нарушения моторики кишечника;
- прием медикаментов – диарея у детей как побочное явление при приеме некоторых лекарств (антибиотики);
- переедание (может вызвать рвоту и понос);
- непереносимость некоторых продуктов.
Важно: часто у детей понос – это результат непереваривания некоторых видов продуктов или их количества. Неспособность ЖКТ ребенка переварить и усвоить ту или иную еду, проявляется поносом после ее приема. В данном случае отказ от этой пищи и является лечением заболевания.
Понос у грудничка может иметь несколько другие причины в силу особенностей его питания (грудное или искусственное вскармливание). К ним относят:
- несвоевременное введение прикорма (очень раннее);
- искусственное вскармливание;
- введение в виде прикорма неправильных продуктов;
- несоблюдение необходимого интервала между введением нового продукта;
- заражение кишечными инфекциями;
- большие порции прикорма;
- непереносимость вводимых продуктов;
- употребление корящей матерью некоторой пищи;
- лактазная недостаточность, при которой понос у наворожённых наблюдается с первых дней жизни;
- муковисцидоз – характеризуется обильной диареей (жидкой) с неприятным запахом и жирным блеском;
- ОРЗ, кроме катаральных явлений в носоглотке, также часто у грудничков провоцирует понос.
Причинные факторы диареи при беременности такие же, как у взрослых. Единственное отличие – это выраженность клинической картины, так как в этот период жизни женщины любые болезни, инфекции, отравления протекают намного тяжелее.
Обратите внимание: понос при беременности может иметь негативные последствия, поэтому очень важно обратиться за врачебной помощью сразу после появления первых симптомов.
В данном случае первостепенное значение имеет срок беременности и причина диареи. Понос при беременности на ранних сроках может быть результатом токсикоза, что встречается довольно часто.
Он не несет в себе опасности для плода, потому что бактерии ее провоцирующие, пределы кишечника не покидают.
Сильное отравление может стать угрозой для плода, если наблюдается тяжелая интоксикация организма матери и токсины проникают через плаценту в организм плода.
Особенно опасно отравление ядами грибов, которые минуют плацентарный барьер и вызывают разного рода дефекты развития эмбриона.
Понос при беременности на ранних сроках опасен в том случае, если кратность дефекации становит больше чем 5 раз за 24 часа.
Если есть понос и рвота, то это еще больше усложняет ситуацию и требует немедленного обращения к врачу. Последствиями диареи тяжелой степени у беременной женщины могут быть:
- самопроизвольный выкидыш;
- понижение цифр АД у матери;
- присоединение почечной недостаточности у беременной;
- формирование врожденных аномалий у плода.
Обратите внимание: после 30-й недели понос чаще всего вызывает вирус или поздний токсикоз. Осложнениями такой ситуации могут стать преждевременные роды и тромбоз, поэтому при наличии симптомов диарее следует показаться врачу. Иногда диарея на сроке с 38 по 40 неделю беременности является признаком естественного очищения организма и скорых родов.
Заболевание может иметь очень разные причины и быть проявлением многих патологий. Чтобы поставить точный диагноз, необходимо пройти плановое обследование и обязательно рассказать врачу об сопутствующих симптомах. В диагностику диареи входит:
- Сбор анамнеза и осмотр. Больные часто жалуются на частый жидкий стул (10-15 раз), метеоризм, урчание в животе, колики.
Они могут связывать их появление с употреблением определённой пищи, препаратов, обострением хронического холецистита, панкреатита, гастрита и т.д.
Также учитывается семейный анамнез, то есть наличие наследственных патологий у родственников.
- Лабораторные исследования.
- Инструментальные данные
При необходимости или при наличии показаний врач может назначить следующие анализы:
- исследование кала на наличие в нем скрытой крови;
- анализ крови;
- кровь на биохимию;
- посев кала (позволяет выявить бактериальную инфекцию);
- копрограмма (это анализ кала на наличие в нем жира, непереваренной пищи, грубых пищевых волокон);
- анализ кала на паразитарные болезни (лямблии, аскариды, острицы, описторхоз);
- дыхательные тесты с глюкозой и ксилозой. Их задача определить синдром избыточного бактериального роста.
Наиболее информативными могут быть такие инструментальные исследования как:
- колоноскопия – оптический осмотр слизистой толстого кишечника;
- КТ органов брюшной полости;
- ЭГДС – эндоскопическое исследование пищевода, желудка и 12-перстной кишки;
- взятие из желудка материала на предмет наличия бактерииHelicobacter pylori;
- ирригоскопия – исследование толстой кишки рентгенологическим методом;
- УЗИ брюшной полости – позволяет оценить работу органов ЖКТ;
- Ректороманоскопия – эндоскопическое обследование прямой и сигмовидной кишки.
Понос водой у взрослого предполагает лечение, которое состоит из комплексного подхода. Важно не только устранить симптоматику, но и причину, которая вызвала диарею. Лечение поноса включает в себя:
- средства для устранения инфекции, которая вызвала понос;
- препараты, регулирующие моторику кишечника;
- обезболивающие, спазмолитические средства;
- сорбенты для очищения кишечника;
- пробиотики для восстановления нарушенной кишечной микрофлоры;
- соблюдение оптимального режима питья;
- парентеральное введение водно-электролитных растворов при тяжелой стадии обезвоживания;
- антибактериальные препараты – назначаются при поносе, вызванном бактериальной инфекцией;
- противовирусные средства – используются для диареи вирусного генеза;
- желчегонные медикаменты – показаны при поносе на фоне холецистита;
- ферменты – целесообразно применять в случае диареи в результате панкреатита.
Чтобы не возникло обезвоживание, важно выполнять следующие правила:
- Обильное питье – это основа лечения поноса, потому что без его соблюдения все другие препараты будут неэффективными.
- Пить больше жидкости необходимо сразу после начала диареи.
- Разрешается при поносе пить такие напитки: готовые солевые аптечные растворы (Регидрон), отвар шиповника, компот из изюма, отвар из ромашки.
- Запрещается при поносе пить сок, молоко, газировку, сладкий чай.
- Пить необходимо обязательно после каждого акта дефекации.
- Объем выпитой жидкости должен быть примерно от 150 до 300 мл за раз.
- Если присутствует рвота и понос, то следует пить небольшими глотками, иначе обильное питье залпом может спровоцировать рвотный приступ.
- Есть во время диареи не обязательно, важно много пить, но если больной хочет есть, то отказывать ему не стоит.
- БРЯС – оптимальная диета в первый день поноса – банан – рис – яблоко (печеное) – сухари.
Обратите внимание: когда наступит облегчение в состоянии больного, то со 2-го или 3-го дня уже можно вводить в рацион мясо и йогурт, но нежирные, а также каши и макароны.
При возникновении диареи следует придерживаться общих лечебных предписаний, которые позволят облегчить состояние больного, наладить работу ЖКТ. В них входит:
- Отказ от употребления некоторых продуктов (жирное мясо, яйца в любом виде, молоко, острые приправы, газировка, капуста, огурцы, редис).
- Умеренные физические нагрузки.
- Обязательное мытье рук с мылом после посещения туалета.
- Психоэмоциональный покой.
- Соблюдать диету стол №4. При ней разрешается употребление таких продуктов: вчерашний хлеб, нежирное вареное мясо и рыба, каши (не на молоке), макароны, бульоны, плов, яйцо всмятку.
- Тщательно мытье овощей и фруктов перед приготовлением.
- Проверенное средство от поноса в домашних условиях – это кисель из черники.
Больше информации о возможных причинах диареи у взрослых и детей, мерах профилактики и способах лечения поноса в домашних условиях – в видео-обзоре:
Викторова Юлия, врач акушер-гинеколог

Comments
(0 Comments)