Понос при вич
Боли в кишечнике при вич
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Вич и желудочно-кишечный тракт
Оппортунистические инфекции, злокачественные новообразования и токсические эффекты антиретровирусных препаратов могут манифестировать симптомами поражения ЖКТ.
Желудочно-кишечные проявления ВИЧ-инфекции: диагностика
Основные признаки и симптомы
Общие. Оценивают водно-электролитный баланс, массу тела и состояние питания пациента.
Диарея. Может быть вызвана различными инфекционными причинами: обычными и условно-патогенными, лекарственной терапией или прогрессирующей ВИЧ-инфекцией. Устанавливают наличие сопутствующих симптомов (лихорадка, боль в животе, кровь при ректальном исследовании). Содержание CD4 Т-лимфоцитов определяет выбор методов лечения.
Потеря массы тела. Может происходить на фоне прогрессирования ВИЧ-инфекции, быть следствием хронической диареи или синдрома мапьабсорбции, являться симптомом злокачественного новообразования или оппортунистической инфекции или проявлением токсического воздействия антиретровирусной терапии (особенно при утрате подкожно-жировой клетчатки).
Боль в животе — симптом кишечных инфекций,заболеваний желчевыделительной системы или панкреатита (который может быть вызван лекарственным воздействием, особенно при назначении аналогов нуклеозидов, особенно диданозина). Лактатацидоз и гепатостеатоз являются редкими осложнениями антиретровирусной терапии, для них характерна боль в животе неопределенной локализации.
Боль в области поясницы/нефролитиаз. Возникает как побочный эффект терапии индинавиром. Камни обычно не визуализируются на обзорной рентгенограмме органов брюшной полости.
Как правило, эффективна инфузионная терапия и нет необходимости в отмене препарата.
При тяжелых приступах (гематурия и обнаружение камней при исследовании мочевыделительных путей) требуется смена антиретровирусной терапии в связи с высоким риском повторения приступов и повреждения почечной ткани.
Желтуха. Возникает при вирусном гепатите (остром или хроническом), желчнокаменной болезни, лекарственном гепатите или нарушении функции печени при оппортунистических инфекциях или опухолях.
Дисфагия. Чаще всего возникает на фоне кандидозной инфекции (в ротовой полости обычно обнаруживают грибы рода Candida), изъязвления слизистой оболочки верхних отделов ЖКТ при герпесе, опоясывающем лишае, цитомегаповирусной инфекции или носит идиопатический характер.
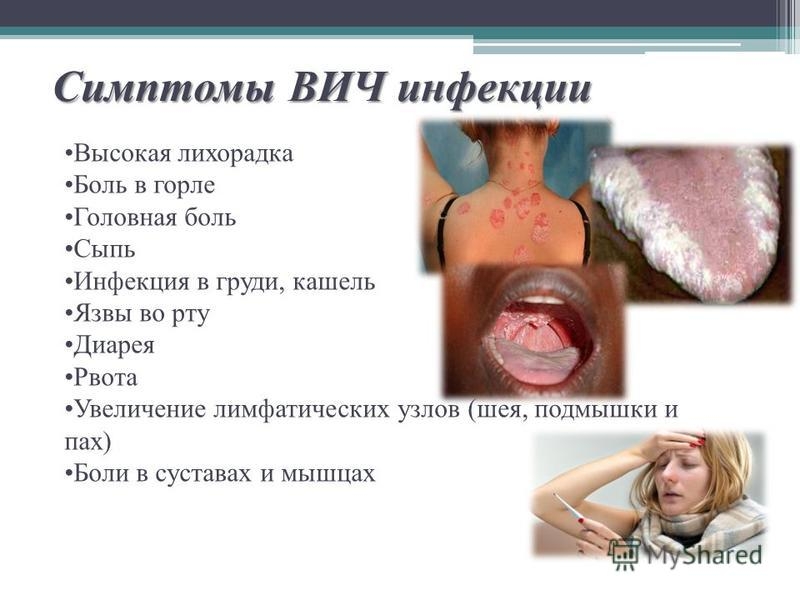
Повреждение слизистой ротовой полости. Кандидоз ротовой полости (обычно в виде псевдомембранозной формы — белые или
эритематозные бляшки на слизистой) и волосатая лейкоплакия (белые бляшки на языке) обычно выявляют у ВИЧ-инфицированных пациентов и могут указывать на прогрессирование заболевания. Саркома Капоши проявляется красными или розовыми пятнами на нёбе и деснах.
Практический совет
В настоящее время в Великобритании наблюдают эпидемию острого гепатита С и сифилиса в группе сексуально активных молодых людей. Необходимо всегда обследовать пациентов на эти инфекции при наличии подозрения или обнаружении симптомов данных заболеваний.
Желудочно-кишечные проявления ВИЧ-инфекции: методы исследования
Общие исследования
- OAK, мочевина и электролиты, функциональные пробы печени. Выявляют анемию, дегидратацию, наличие нарушения функций печени.
- Бактериологическое исследование крови. У пациентов с иммунодефицитом бактериальные кишечные инфекции часто сопровождает системная инфекция. Необходимо исследование крови на наличие микобактерий (особенно атипичных микобактерий у пациентов с содержанием CD4 Т-лимфоцитов меньше 100 клеток/мкп).
- Амилаза. При наличии у пациента боли в животе исключают панкреатит.
- Лактат крови. При наличии у пациента, получающего антиретровирусную терапию, неспецифических болей в животе рассматривают лактат-ацидоз как вероятную причину их возникновения. Для получения точного ответа проводят лабораторный анализ.
- Серологические маркёры гепатита. При наличии у пациента желтухи следует подозревать гепатит А или В, при хроническом заболевании печени — гепатит В или С. Появление нового эпизода ухудшения функциональных проб печени может свидетельствовать о вирусном гепатите С.
Специальные методы исследования
Анализ кала. Кал необходимо исследовать на содержание бактерий, а также яиц и цист паразитов. Необходимо выполнить по крайней мере три анализа кала. У пациентов, принимавших или принимающих антибиотики, необходимо исследовать кал на содержание токсина Clostridium difficile. У пациентов с тяжелым иммунодефицитом (CD4* Т-лимфоциты
ВИЧ-инфекция/СПИД
- Первые симптомы ВИЧ-инфекции могут появиться в конце инкубационного периода (через 2 недели — 6 месяцев после заражения) или чуть позже.
- У многих людей данный период протекает бессимптомно, или симптомы могу пройти самостоятельно, даже при отсутствии терапии; заболевание в дальнейшем может никак не проявлять себя в течение нескольких лет.
- Для острой фазы заболевания характерны:
- повышенная температура тела;
- увеличенные лимфатические узлы (различных групп: паховые, шейные, подмышечные и др.);
- эритрематозная сыпь (покраснение, вызванное расширением капилляров) и макулопаппулезная сыпь (сыпь в виде плотных выпуклых элементов размером до 10 мм — от телесного до фиолетового оттенков) на лице, туловище, конечностях;
- боли в мышцах и суставах;
- возможны диарея (понос), тошнота, рвота;
- возможно увеличение печени и селезенки.
- Далее развивается бессимптомная стадия.
- Бессимптомная стадия может протекать как при отсутствии клинических симптомов, так и с развитием персистирующей лимфаденопатии (множественного увеличения лимфатических узлов).
- В исключительных случаях болезнь минует бессимптомную фазу, прогрессирует вплоть до развития терминальной стадии, СПИДа.
- Бессимптомный период может длиться до нескольких лет.
- Для персистирующей лимфаденопатии характерно:
- увеличение, как минимум, двух групп лимфатических узлов (от 1 см ) в течение 3-х месяцев;
- наиболее часто увеличены шейные, затылочные, подмышечные лимфатические узлы;
- увеличение печени, селезенки.
- За бессимптомным периодом следует симптоматическая хроническая фаза ВИЧ-инфекции, характеризующаяся развитием различных вирусных, бактериальных, грибковых заболеваний.
- Данная фаза является переходной между бессимптомным периодом развития заболевания и СПИДом, в среднем ее длительность составляет 3-7 лет и более.
- Пациента беспокоят:
- повышенная температура тела;
- повышенное потоотделение в ночное время;
- диарея (понос);
- потеря веса.
Как правило, заболевание на данном этапе сопровождается частыми заболеваниями верхних дыхательных путей и ЛОР-инфекциями:
- отитами (воспаление среднего уха);
- синуситами (воспалением носовых пазух);
- трахеитами (воспалением трахеи);
- тонзиллитами (ангинами).
О переходе ВИЧ-инфекции в терминальную (завершающую) стадию, то есть СПИД (синдром приобретенного иммунодефицита), указывает появление заболеваний у больного человека, которые в норме у здоровых людей встречаются достаточно редко. К ним относятся следующие заболевания.
- Грибковые поражения легких:
- воспаление легких, вызванное вирусами герпеса или грибками, чаще рода Сandida;
- пневмоцистная пневмония (вызываемая возбудителем Pneumocystis jirovecii). Заболевание часто наблюдается у ВИЧ-инфицированных и остается одним из первых признаков, по которым ставится подозрение на СПИД (наличие ВИЧ-инфекции).
- Поверхностные поражения кожи и слизистых.
- Частые эпизоды опоясывающего лишая.
- Различные грибковые заболевания кожи (в основном вызванные грибами рода Candida – отсюда название кандидоз).
- Сопровождается образованием белого налета на видимых частях тела и слизистых оболочках и зудом.
- На фоне ВИЧ-инфекции грибок часто поражает внутренние органы (пищевод, легкие и даже головной мозг).
- Снаружи грибковое поражение имеет нетипичную локализацию (глаза, задний проход).
- Опухолевые процессы, редко встречающиеся у здоровых людей.
- Саркома Капоши (вирус герпеса 8-го типа) у лиц моложе 60 лет.
- Заболевание характеризуется множественными злокачественными новообразованиями кожи.
- Проявляется появлением пурпурных узелков (уплотнений) на коже либо в полости рта, реже на слизистой желудочно-кишечного тракта и в легких.
- Лимфомы (опухолевые изменения лимфоцитов в тканях, их образующих (костном мозге, селезенке), лимфоузлах), характеризующиеся нетипичной локализацией — в желудочно-кишечном тракте, структурах центральной нервной системы.
- Саркома Капоши (вирус герпеса 8-го типа) у лиц моложе 60 лет.
- Поражения нервной системы.
- Токсоплазменное поражение головного мозга (вызывается одноклеточным паразитом Toxoplasma gondii, который может инфицировать головной мозг, стать причиной развития энцефалита (воспалительного процесса в веществе головного мозга)).
- Криптококковый менингит — инфекционное заболевание, поражающее мозговые оболочки, вызываемое грибом Cryptococcus neoformans. Сопровождается высокой температурой тела, головной болью, усталостью, тошнотой, рвотой, припадками.
- Прогрессивная мультифокальная лейкоэнцефалопатия — заболевание, при котором постепенно разрушается миелиновый слой, покрывающий длинные отростки нервных клеток (аксоны), в результате нарушается проведение нервных импульсов, что может стать причиной развития параличей, нарушения функции слуха, зрения и других тяжелых неврологических нарушений.
- Причиной болезни является полиомавирус.
- Вирус присутствует в организме большинства абсолютно здоровых людей и никак не проявляет себя.
- Активация вируса происходит на фоне сниженного иммунитета.
- Человек умирает в течение нескольких месяцев после появления первых симптомов.
От 2-х недель до 6 месяцев и более.
- Источником ВИЧ-инфекции являются инфицированные люди (в любой стадии заболевания, независимо от наличия или отсутствия клинических проявлений).
- Вирус находится в различных биологических жидкостях: крови, секрете влагалища, семенной жидкости, моче и слюне (но в моче и слюне вирус содержится в концентрации, не достаточной для заражения).
- Таким образом, основными путями заражения являются следующие.
- Половой путь (в результате половых контактов с инфицированными партнерами, при искусственном оплодотворении зараженной спермой).
- Вертикальный (от ифицированной матери к ребенку во время беременности, при родах или в результате грудного вскармливания) путь.
- Гематогенный путь заражения (через кровь):
- при переливании компонентов крови;
- через зараженный медицинский инструмент (в результате использования недостаточно стерилизованных шприцев, хирургического, стоматологического и гинекологического инструментария в медицинских учреждениях);
- « инъекционное» заражение среди наркоманов (при использовании общей зараженной иглы);
- заражение возможно при несоблюдении правил асептики в пирсинг- и татусалонах;
- при пересадке органов от людей, зараженных ВИЧ-инфекцией.
LookMedBook напоминает: чем раньше Вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск развития осложнений:
-
Врач терапевт поможет при лечении заболевания
Записаться к врачу терапевту
Ранняя диагностика ВИЧ-инфекции осложняется тем, что первоначальные симптомы встречаются и при других различных заболеваниях и не являются характерными непосредственно для ВИЧ-инфекции.
Тем не менее подозрение на ВИЧ ставится при следующей симптоматике:
- немотивированная утомляемость;
- повышенное потоотделение в ночное время;
- головная боль;
- повышенная температура тела в течение 3-10 дней (38-38,5° С);
- длительная диарея (понос);
- потеря веса;
- наличие сыпи или фурункулеза (множественных болезненных воспалений с образованием полостей, заполненных гноем);
- увеличенные лимфатические узлы.
Подозрение на ВИЧ-инфекцию возникает при следующих состояниях:
- пневмоцистная пневмония (воспаление легких грибкового характера), грибковое поражение нервной системы и внутренних органов;
- подтвержденная саркома Капоши у лиц моложе 60 лет;
- токсоплазмоз мозга (инфекция мозга, вызванная токсоплазмой);
- опоясывающий герпес у лиц моложе 50 лет.
Лабораторная диагностика.
- На начальных этапах болезни антитела к ВИЧ, как правило, не обнаруживаются, потому основным диагностическим методом является ПЦР (полимеразно-цепная реакция) — метод обнаружения РНК вируса.
- ИФА (иммуноферментный анализ) на определение антител к ВИЧ. Антитела, как правило, определяются через 3 месяца с момента заражения.
- Иммуноблоттинг (метод применяется после положительного результата ИФА). Суть заключается в определении специфических антител к 3-м основным антигенам оболочки вируса.
Диагноз ” СПИД” ставится на основании признаков:
- энцефалопатии (поражение головного мозга не воспалительного характера);
- кахексии (крайняя степень истощения организма, сопровождающаяся психическими изменениями).
Данные состояния возникают в результате непосредственного воздействия вируса на ЦНС (центральную нервную систему) и органы пищеварительной системы. Учитываются также:
- снижение массы тела более, чем на 10%;
- хроническая диарея (понос);
- постоянно повышенная температура тела.
Возможна также консультация инфекциониста.
- ВИЧ-инфекция/СПИД является неизлечимым заболеванием.
- Благодаря современным разработкам существует множество противовирусных препаратов, комплексный прием которых помогает затормозить:
- размножение вируса;
- дальнейшее поражение иммунной системы;
- развитие оппортунистических заболеваний.
- Как правило, назначенные препараты принимаются в течение всей жизни.
- Симптоматическая терапия назначается в зависимости от характера осложнений и вторичных (оппортунистических) заболеваний на фоне ВИЧ-инфекции:
- при пневмоцистной пневмонии назначаются антибиотики;
- при грибковых поражениях кожи — противогрибковые препараты;
- цитостатики назначают для лечения опухолевых процессов.
По сути, осложнения и последствия ВИЧ-инфекции являются ничем иным, как признаками развития СПИДа. Для картины развернутого СПИДа характерны следующие заболевания.
- Туберкулез (у ВИЧ-инфицированных диагностируется впервые, у остальных отмечаются повторные эпизоды заболевания).
- Характеризуется тяжелым течением с поражением бронхов, поражением плевры и перикарда (внешней оболочки сердца).
- Туберкулез является одной из причин смерти на стадии СПИДа.
- Часто на фоне туберкулеза развивается септический шок (тяжелое состояние, вызванное циркуляцией возбудителя в кровеносном русле).
- Токсический гепатит (воспаление печени вследствие воздействия химических веществ различной природы: ядами, грибами, алкоголем, медикаментами).
- Пневмоцистная пневмония (воспаление легких, возбудителем которого является дрожжевой гриб) с развитием дыхательной и сердечно-сосудистой недостаточности (летальный исход отмечается в половине случаев).
- Помимо грибкового поражения легких свойственно грибковое поражение головного мозга и мозговых оболочек.
- Цитомегаловирусная инфекция (герпесвирусная инфекция 5 типа), протекающая на фоне высокой температуры тела с поражением органов дыхания, пищеварения, со снижением остроты зрения.
- Также характерно развитие генерализованной герпесвирусной инфекции (простой вирус герпеса): признаки герпетического поражения кожи (высыпания в виде пузырьков, заполненных прозрачным содержимым) сохраняются более месяца, затем в процесс вовлекаются бронхи, легкие, пищевод и др.
- Токсоплазмоз — паразитарное заболевание, вызываемое токсоплазмой гондии.
- Заболевание протекает с поражением центральной нервной системы.
- Токсоплазмоз головного мозга протекает в форме энцефалита (воспаления головного мозга).
- Развитие эпилептических припадков наблюдается в трети случаев.
- Характерен высокий риск развития отека головного мозга и комы.
- Возможно и поражение внутренних органов.
- При поражении кишечника развивается длительная (более месяца) диарея (понос).
- Саркома Капоши (сосудистая опухоль, поражающая кожу, слизистые и внутренние органы).
- На фоне ВИЧ-инфекции могут развиваться различные заболевания (бактериальной, вирусной, грибковой природы). Каждое может протекать со своим набором осложнений, поражением различных органов и целых систем органов.
- Риск летального исхода.
- Информирование молодежи в вопросах относительно распространения и опасности СПИДа/ВИЧ и других заболеваний, передающихся половым путем, а также роли барьерной контрацепции в профилактике заражения.
- Исключение случайных половых связей, использование барьерных методов контрацепции при половых контактах.
- Контроль переливаемых компонентов крови и ее препаратов.
- Строгое соблюдение правил асептики при обработке медицинского инструментария.
- Использование одноразовых систем, шприцев и инъекционных игл.
- Постановка на учет ВИЧ-инфицированных людей в специализированных центрах.
- Такие центры существуют практически во всех регионах Российской Федерации.
- На базе центров проводятся все виды диагностики на выявление ВИЧ-инфекции, оказывается специализированная медицинская помощь ВИЧ-инфицированным и больным СПИДом.
- Пациенты и члены их семей также могут получить консультативную и психологическую поддержку.
- В компетенции данных центров также информационная поддержка семей, где один из супругов ВИЧ-положительный.
- Перед госпитализацией в стационар или выполнением хирургических манипуляций обязательная сдача анализов на ВИЧ.
- Профилактика наркомании, просвещение потребителей инъекционных наркотиков в отношении риска заражения при использовании общих шприцев и игл.
- Отказ от грудного вскармливания в случае, если мать ВИЧ-положительна.
Нарушение работы иммунитета вирусом происходит несколькими путями. Некоторые из них:
- поражаются непосредственно иммунные клетки, лимфоциты Т-4-хелперы. Т-хелперы являются клетками-помощниками и активируют другие клетки- участницы иммунного ответа (Т-киллеры, моноциты, В-лимфоциты и др.). Вирус, размножаясь в указанных иммунных клетках, вызывает их гибель;
- вирус проникает в костный мозг, угнетая образование клеток-предшественников, Т- и В-лимфоцитов (клетки — основные участники иммунного ответа);
- при поражении вирусом вилочковой железы нарушается процесс созревания Т-лимфоцитов.
Поражение пищеварительного тракта у ВИЧ-инфицированных – Инфекций.НЕТ
Поражения ЖКТ при ВИЧ-инфекции включают инфекционные (сам ВИЧ, банальные инфекции, оппортунистические инфекции), опухолевые (висцеральная форма саркомы Капоши и метастазирующие лимфомы), токсические (АРВ-препараты и другие лекарства, алкоголь, примеси в наркотиках).
Инфекционные поражения включают:
| поражение | возбудители |
| стоматит, фарингит, эзофагит |
|
| диарея (энтерит, колит) |
– криптоспоридиоз, изоспороз, циклоспороз, микроспоридиоз;- ЦМВ и ВПГ;- генерализованный сальмонеллез;- микобактериум-авиум комплекс;
|
Поражения, вызванные самим ВИЧ:
- конституциональная диарея (стойкая потеря массы >10%);
- wasting-синдром, или ВИЧ-кахексия: стойкая потеря массы >10% наблюдается вследствие хронической диареи (стул не менее 2раз в сутки длительностью не менее 1мес у детей старше 5лет) и документированной лихорадки более 1мес постоянной или интермиттирующей) при отсутствии заболеваний, сходных с ВИЧ-инфекцией и объясняющих перечисленные симптомы.
Поражения, вызванные оппортунистическими инфекциями, в клинических классификациях ВИЧ-инфекции соответствуют стадиям пре-СПИДа и СПИДа.
Клиническая категория B по CDC (пре-СПИД) включает:
- кандидоз орофарингеальный у ребенка старше 6 месяцев длительностью более 2 месяцев;
- герпетический (ВПГ 1 и 2) стоматит рецидивирующий (более 2 эпизодов в год), эзофагит (у детей старше 1 месяца);
- диарея рецидивирующая или хроническая;
Клиническая категория С по CDC (СПИД) включает:
- кандидоз глубокий (в том числе пищевода);
- криптоспоридиоз или изоспороз с диареей более 1 месяца;
- ЦМВ- и герпетические (ВПГ 1 и 2) персистирующие более 1 месяца эзофагиты (у детей старше 1 месяца);
- атипичный микобактериоз диссеминированный;
- рецидивирующая сальмонеллезная бактериемия (исключая S. typhimurium);
- wasting-синдром.
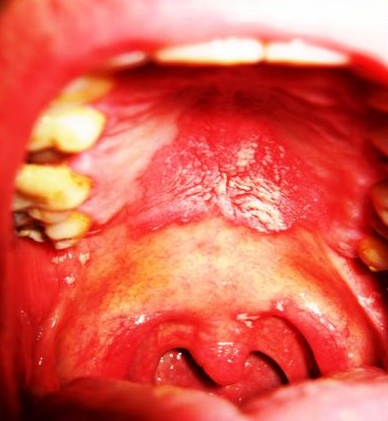
Поражения ротовой полости при ВИЧ/СПИДе
Кандидоз полости рта является одним из первых признаков иммунодефицита, вызывается Candida albicans, реже другими кандидами. Клинические формы кандидоза полости рта:
- псевдомембранозный, «молочница»: легко снимающиеся белые бляшки либо налет, локализующиеся в любом месте слизистой оболочки;
- эритематозный (атрофический): гиперемированные участки слизистой оболочки без налета, с гладкой, лакированной поверхностью с локализацией чаще на твердом небе, спинке языка и слизистой оболочке щек; болезненность, жжение, сухость во рту; возможен срединный ромбовидный глоссит (хроническая атрофия сосочков спинки языка);
- гиперпластический (белые кератозные бляшки на слизистой щек, языке, налет плотно соединен с подлежащей тканью);
- эрозивно-язвенный (редкое поражение);
- ангулярный хейлит (кандидоз углов рта, кандидозная заеда) гиперемия или трещины с эрозированием в области углов рта, легко снимающийся белесовытый налет (слой мацерированного эпителия).
Диагностика кандидоза полости рта клиническая. При распространении кандидоза на глотку следует провести исключение кандидоза пищевода.
ВПГ и ЦМВ афтозно-язвенный гингивостоматит протекает в виде множества пузырьков, расположенных на эритематозной слизистой неба, щек и десен, а также на миндалинах и глотке, которые быстро сливаются, изъязвляются, некротизируются. Возможно поражение губ и периоральной области. Миграция и диссеминация простого герпеса – признак прогрессирующего иммунодефицита. ЦМВ гингивостоматит – обычно одно из проявлений диссеминированной ЦМВ-инфекции.
«Волосатая» лейкоплакия вызывается предположительно ЭБВ или папиломавирусом. Белые, слегка возвышающиеся образования на боковых поверхностях языка, слизистой оболочке щек. Размеры – от нескольких мм до 3,5х2 см. Четко отграничены от здоровой слизистой, имеют складчатую или «волосатую» поверхность, обычно не вызывают жалоб, выявляются при осмотре.
Поражение пищевода и желудка при ВИЧ/СПИДе
Кандидозный эзофагит развивается при CD4
Понос у вич инфицированных – Лечение гастрита
Кандидозом называют грибковую инфекцию, которая поражает слизистую кишечника. Название происходит от грибка Candida. Встретить этот грибок можно буквально повсюду. Он обнаруживается на овощах, фруктах, поверхности ковров и мебели. Грибы годами живут и в организме человека: в кишечнике, пищеводе, во рту и половых органах.
Организм здорового человека не страдает от присутствия грибка. Но если в организме происходит сбой, Candida начинает активно размножаться и разрастаться. В кишечнике нарушается равновесие между полезными бактериями и грибами, в результате чего возникает кишечное расстройство. Иногда кандидоз относят к одной из форм дисбактериоза.
Причиной кандидоза всегда является грибок, а вот факторов, провоцирующих его размножение, может быть множество. Обычно это заболевания, подавляющие иммунитет, а также нарушения здорового образа жизни:
- Неправильное питание. Спровоцировать рост грибка может не только вредная еда и фастфуд, но и обилие сахара в продуктах. Если прибавить к неправильному питанию плохую экологию, шансы заболеть кандидозом увеличиваются.
- Плохо пережеванная пища. Не зря врачи говорят, что есть нужно медленно и тщательно пережевывать пищу. Большие куски, попадая в желудок, затем в кишечник, плохо перевариваются и не всасываются, вызывая запоры, различные расстройства и разрастание грибка.
- Заболевания желудка. При заболеваниях желудка часто назначаются противовоспалительные препараты, которые негативно влияют на микрофлору кишечника, позволяя грибку активно размножаться.
- ВИЧ и иммунодефицитные заболевания. При снижении иммунитета обостряются многие заболевания. Иммунитет не позволяет патогенное среде размножаться в организме, когда он ослабевает, различные инфекции и грибы получают возможность существовать и развиваться, вызывая различные осложнения.
- Онкология. При онкологических заболеваниях поражаются многие органы и ткани, нарушается работа кровеносной системы, подавляется иммунитет, что провоцирует кандидоз кишечника.
Симптомы грибка кишечника
У кандидоза кишечника есть две распространенные формы: неинвазивная и инвазивная. Неинвазивный кандидоз менее опасен и протекает легче. Инвазивный кандидоз проникает глубже в ткани, поражая многие органы. Однако такая тяжелая форма заболевания встречается редко. К признакам неинвазивной грибковой инфекции можно отнести следующие симптомы:
- Боль в животе. Грибок способен вызывать спазмы и боли в животе. Чаще всего болевые ощущения возникают после еды.
- Вздутие. Грибок вызывает процесс брожения в кишечнике, отсюда метеоризм, газы, вздутие живота. Помимо ощущения распирания возникает бульканье и урчание в животе не только на голодный желудок, но и после еды.
- Нарушение стула. Обычно кандидоз кишечника сопровождается диареей. Стул жидкий с белыми хлопьями.
- Постепенно с течением болезни стул становится все более жидким и водянистым. Понос может возникать после употребления каких-либо продуктов или же сам по себе.
- Ощущение незавершенной дефекации. После посещения туалета снова возникают позывы к дефекации, которые, как правило, ни к чему не приводят.
- Слабость, мигрень. При кандидозе организм ослабляется диареей, возможна потеря веса, слабость, отсутствие аппетита, головные боли, повышенная раздражительность.
Существуют и другие признаки кандидоза, которые не связаны с кишечными расстройствами. К ним можно отнести различные кожные высыпания: угревую сыпь на лице и теле, крапивницу. Инвазивный кандидоз характеризуется более тяжелой симптоматикой. Обычно он возникает у людей с серьезными нарушениями иммунной системы, например, у ВИЧ-инфицированных.
При такой форме грибковой инфекции наблюдается понос с примесью крови, страдают многие органы и системы организма, поскольку Candida может свободно циркулировать в крови. Кандидоз может развиваться и прогрессировать при отсутствии лечения. Не стоит недооценивать эту болезнь. Грибок не просто размножается, но и разрушает ткани.
При первых признаках грибковой инфекции необходимо пройти обследование. Прежде, чем назначить лечение, необходимо уточнить вид грибка. Обследование должно быть комплексным, поскольку результаты могут разниться.
Кандидоз может быть выявлен случайно при профилактической сдаче анализов или целенаправленно после тщательного изучения симптоматики и жалоб пациента.
Обязательно делается бакпосев кала и общий анализ на наличие грибка в толстой кишке. Говорить о кандидозе можно только в том случае, если Candida присутствует в больших количествах одновременно с пониженным содержанием лакто- и бифидобактерий.
Также берут анализ крови, определяют уровень иммуноглобулинов и наличие антител. Сдавать кровь, скорее всего, придется не один раз. Если уровень иммуноглобулинов растет, значит инфекция набирает обороты.
Помимо кала берут анализ мочи на дисбактериоз. Он позволяет определить степень разрастания грибковой инфекции. В моче можно обнаружить и продукты жизнедеятельности Candida.
Если они присутствуют, значит заболевание начало развиваться.
Если результаты слишком противоречивы, врач может назначить колоноскопию, во время которой можно визуально оценить состояние слизистой оболочки кишечника. Необходимо оценивать результаты всех проведенных обследований, поскольку частичное присутствие грибка в организме нормально.
При кандидозе проводят диагностику и других заболеваний, которые могут сопровождать грибковую инфекцию. Только в этом случае можно прописать эффективное лечение.
Существует и более простой домашний тест на кандидоз, однако доверять ему на 100% нельзя. Рекомендуется взять стакан очищенной питьевой воды (не водопроводной и не кипяченой) и сплюнуть в него.
Делать это нужно утром натощак до чистки зубов.
Слюна соберется на поверхности воды. Через некоторое время можно смотреть результат. Если слюна упала на дно, процент грибка в полости рта выше среднего. Если слюна осталась на поверхности, уровень грибка не превышен и причина кишечных расстройств кроется в чем-то другом.
Каждый отдельный случай кандидоза требует индивидуального подхода. Неинвазивная форма кандидоза требует приема противогрибковых препаратов, таких как Флуканазол. Некоторые из них могут вызвать серьезные побочные эффекты, поэтому подбирать тот или иной препарат должен врач.
Очень эффективен при кандидозе кишечника Пимафуцин. Он выпускается в виде таблеток, покрытых специальной оболочкой, защищающей препарат от желудочного сока.
Это позволяет лекарству добраться до кишечника и оказать непосредственное воздействие не грибок. Пимафуцин принимают и при кандидозе влагалища, который принято называть молочницей.
В первые дни приема Пимафуцина возможно появление тошноты, которая затем проходит сама.
Противогрибковые препараты выпускаются в виде таблеток и инъекций. Дозировку определяют, исходя из веса пациента. Врачи рекомендуют сделать курс инъекций, поскольку таблетки не всегда способны донести лекарства до кишечника. Большая часть препаратов впитывается в желудке.
Инвазивный кандидоз требует более серьезного лечения. Часто к противогрибковым препаратам добавляют и антибактериальные. Организм с ослабленным иммунитетом подвержен атаке различных вирусов и бактерий. Дальнейшее лечение не отличается от лечения дисбактериоза.
Необходимо не только сократить численность патогенного грибка, но и обеспечить прирост полезной микрофлоры. С этой целью больным назначаются пробиотики и пребиотики.
Они помогают заселить кишечник полезными бактериями и обеспечить для них комфортные условия существования.
Обычно пробиотики назначают уже после завершения курса противогрибковых препаратов.
Но современные пробиотические препараты устойчивы к воздействую других лекарств, поэтому их можно принимать одновременно. При грибковой инфекции рекомендуют снизить нагрузку на кишечник.
С этой целью прописывают особую диету и пищеварительные ферменты, которые способствуют более тщательному перевариванию пищи.
Диета при кандидозе не только помогает устранить такие симптомы, как вздутие, боль в животе, но и способствует снижению размножения грибка. На время лечения следует исключить из рациона дрожжевое тесто, поскольку оно усиливает процессы брожения в кишечнике.
Нужно осторожно относиться к свежим фруктами. Кислые фрукты, например, цитрусовые, ананасы, создают благоприятную среду для размножения грибка. Бананы и виноград содержат большое количество фруктозы, что также негативно сказывается на лечении.
В отличие от фруктов свежие овощи есть можно, в виде салатов с растительным маслом или просто так.
Нельзя есть мед, употреблять алкоголь, а также все, что может раздражать стенки кишечника: покупные соусы, уксус, майонез, кетчуп, маринады, соленья, острое и копченое.
Следует избегать употребления грибов в любом виде, колбасных изделий. Желательно, чтобы блюда быть приготовлены без жарки и масла.
Полезными продуктами при кандидозе кишечника считаются сырые овощи, салат, зелень, чеснок. Чеснок является не только полезным продуктом, но и своеобразным лекарством.
Народная медицина рекомендует такой курс лечения грибковой инфекции кишечника: нужно съедать по 2 зубчика чеснока в день, постепенно увеличивая дозировку до 10 зубчиков в день.
Если съесть чеснок в чистом виде сложно, его можно добавлять в морковный салат. Нельзя есть такое количество чеснока при язвенное болезни желудка.
Также избавиться от грибка поможет хрен. Натертый свежий корень хрена нужно добавлять в салаты. По утрам полезно выпивать отвар ромашки или зверобоя. Эти травы снимают воспаление в желудке и кишечнике, способствуют выведению грибка и бактерий. Траву лучше заварить перед сном и оставить на ночь настаиваться, а утром выпить натощак.
Чем опасно грибковое поражение кишечника, вы можете узнать из видеоматериала:
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Какой понос при ВИЧ-инфекции?
Понос при ВИЧ-инфекции: причины, диагностика и лечение
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Диарея у больных СПИДом
Диарея является одним из основных симптомов в клинической картине СПИДа и, по данным разных авторов, встречается у 50-90% таких пациентов. Факторы, способствующие ее развитию, многообразны.
Этиологические факторы диареи у больных СПИДом:
- Простейшие
- Криптоспоридии
- Микроспоридии
- Изоспоры
- Циклоспоры
- Лямблии
- Дизентерийная амеба
- Лейшмании
- Бластоцисты
- Пневмоцисты
- Вирусы
- Цитомегаловирус (ЦМВ)
- Вирус простого герпеса
- Ротавирусы
- Вирус Норфолк
- Панкреатическая недостаточность
- Инфекционный панкреатит
- Лекарственный панкреатит (пентамидин)
- Опухолевая инвазия (лимфома, саркома Капоши)
- Бактерии
- Клостридии
- Сальмонеллы
- Шигеллы
- Кампилобактер
- Микобактерии
- Синдром избыточного размножения бактерий
- Грибы
- Гистоплазмы
- Кокцидиойды
- Кандиды
- Криптококки
- Злокачественные опухоли
- ВИЧ — ассоциированная энтеропатия
Среди микроорганизмов, являющихся инфекционной причиной развития диареи у больных СПИДом, первое место занимают простейшие: криптоспоридии и изоспоры. Например, в Уганде крипто-споридии выявляются у 48% больных СПИДом, страдающих диареей, в США и Германии — у 3-4%.
Криптоспоридии широко распространены среди животных и могут вызвать у иммунокомпетентных лиц определенных профессий (ветеринары, работники скотобойных производств) кратковременную диарею, быстро прекращающуюся без всякого лечения.
Напротив, у иммунокомпрометированных больных СПИДом криптоспоридийная диарея принимает затяжное и иногда угрожающее жизни течение. Частота стула водянистой консистенции достигает 10-20 раз в сутки и более.
Больные жалуются на схваткообразные боли в животе, тошноту, лихорадку, отсутствие аппетита.
Диагноз основывается на обнаружении возбудителя в фекалиях (с помощью специальной окраски по Цилю-Нильсену или Гимзе), лучше всего в условиях предварительного накопления (флотации).
Возможно также выявление микроорганизмов при исследовании биоптата под электронным микроскопом. Кроме того, используются серологические тесты с моноклональными антителами.
Сходные методы исследования применяют и для выявления изоспор (Isospora belli).
Лечение криптоспоридийной диареи у больных СПИДом не дает обнадеживающих результатов. Ремиссию иногда удается получить при применении спиромицина (1 г 3 раза в день).
Для лечения диареи, вызванной изоспорами, назначают котримоксазол (960 мг 4 раза в день в течение 10-14 дней).
В лечении диареи, обусловленной микроспоридийной инфекцией, хороший эффект оказывает применение албендазола, назначаемого по 800 мг 2 раза в день.
Диарея у больных СПИДом может быть вызвана оппортунистическими вирусами, в частности цитомегаловирусом и вирусом простого герпеса (Herpes simplex).
Цитомегаловирусная диарея встречается у 5-10% больных СПИДом. Заболевание протекает с лихорадкой, болями в животе, анорексией, похуданием.
При эндоскопическом исследовании выявляют развернутую картину колита, характеризующуюся участками отека и гиперемии слизистой оболочки, появлением эрозий и язв.
Течение цитомегаловирусного колита может осложняться развитием кровотечений и перфорации стенки кишки. В ряде случаев при обследовании обнаруживают сочетанное поражение пищевода, желудка и тонкой кишки.
Диагноз подтверждают при гистологическом исследовании биоптатов (выявление в клетках включений в виде совиного глаза), а также с помощью метода иммунофлюоресценции.
Лечение цитомегаловирусного колита включает в себя внутривенное применение ганцикловира в дозе 2,5-5 мг/кг 3 раза в день в течение 3 нед с последующим поддерживающим введением препарата в дозе 5 мг/кг 1 раз в 5 дней. При проведении лечения ганцикловиром возможно развитие нейтропении, исчезающей после отмены препарата.
Вирус простого герпеса может вызвать у мужчин-гомосексуалистов страдающих СПИДом, явления язвенного проктита и анита.
Эти поражения протекают с сильными болями в аноректальной области, тенезмами, выделениями из прямой кишки секрета с примесью крови.
Диагноз ставят на основании типичной ректоскопической картины и подтверждают с помощью электронной микроскопии и полимеразной цепной реакции. Лечение проводят ацикловиром в дозе 10-30 мг/(кгсут), распределенной на 3 внутривенных введения, в течение 10-14 дней.
Причиной развития диареи у больных СПИДом может быть и бактериальная инфекция. При этом диарея, вызванная сальмонеллами, шигеллами, кампилобактером, протекает у пациентов со СПИДом тяжелее и хуже поддается лечению.
Однако наиболее частой причиной бактериальной диареи у таких пациентов выступают микобактерии (Mycobacterium avium intracellular).
Заболевание характеризуется развернутой клинической картиной, в которой наряду с лихорадкой, диареей и адинамией присутствуют признаки поражения печени, селезенки, лимфатических узлов и костного мозга.
Диагноз ставят при микроскопическом исследовании биоптатов тонкой кишки с окраской по Цилю-Нильсену. Для лечения применяют различные комбинации антибиотиков, в том числе и классические туберкулостатические препараты (рифампицин, изониазид и этамбутол).
Нередко диарея у больных СПИДом вызывается бактериями Clostridium difficile, что объясняется частым применением антибиотиков у данной категории пациентов. Диагноз устанавливается на основании обнаружения соответствующего токсина в кале. Лечение проводится метронидазолом и ванкомицином (см. «Диарея, связанная с приемом антибиотиков»).
Синдром избыточного размножения бактерий развивается у больных СПИДом в результате прогрессирующей у таких пациентов желудочной ахлоргидрии, а также нарушений двигательной функции тонкой кишки, возникающих вследствие ВИЧ-ассоциированной автономной нейропатии, и может сопровождаться выраженными расстройствами переваривания и всасывания (см. «Синдром избыточного размножения бактерий»).
Нередко у больных СПИДом, страдающих диареей, не удается установить ее инфекционную природу. В таких случаях возникновение диареи связывается с непосредственным воздействием вируса иммунодефицита человека на кишечник и развитием ВИЧ-ассоциированной энтеропатии.
Установлено, что вирус иммунодефицита человека проникает в мононуклеарные клетки слизистой оболочки кишки, вызывая изменения в местной иммунной системе и атрофию эпителиальных клеток. Вследствие этого могут развиться синдром мальабсорбции и прогрессирующая потеря массы тела.
Лечение пациентов в указанных ситуациях, помимо соответствующих диетических рекомендаций и назначения ферментных препаратов, предусматривает использование методов парентерального питания
У некоторых больных СПИДом может наблюдаться секреторная диарея. Это связано со способностью вируса иммунодефицита человека усиливать процессы секреции в кишечнике.
Объем водянистых каловых масс у таких пациентов составляет, как правило, не менее 1 л/сут, достигая в некоторых случаях 12- 14л/сут [43].
Единственным препаратом, дающим хороший эффект в подобной ситуации, оказывается октреотид, назначаемый в дозе 500 мкг подкожно каждые 8 ч в течение 2 нед с последующим постепенным снижением дозы.
Наконец, возникновение диареи у больных СПИДом может быть обусловлено и неопластическим поражением желудочно-кишечного тракта (саркома Капоши, злокачественная лимфома).
Клиническая картина заболевания в этих случаях, как правило, бывает очень выраженной и характеризуется лихорадкой, профузными ночными потами, прогрессирующим похуданием, болями в животе, возникновением асцита, кишечных кровотечений, перфорации стенки кишки.
Прогноз, даже несмотря на активную химиотерапию, оказывается очень плохим, и средняя продолжительность жизни обычно не превышает 6 мес.
Понос при ВИЧ
Люди, живущие с ВИЧ, довольно часто сталкиваются с диареями. Причины такого явления кроются в приеме определенных лекарственных препаратов, используемые для избавления от некоторых инфекционных заболеваний. Иногда при ВИЧ отмечается снижение количества СД4, что приводит к развитию оппортунистических заболеваний, одно из проявлений которых диарея.
Понос при ВИЧ может появляться в виде стула полужидкой или жидкой консистенции, количество дефекаций также увеличивается. Нередко при этом наблюдаются и другие симптомы: потеря аппетита, вздутие и боли в животе, рвота и тошнота.
Причины поноса при ВИЧ
В большинстве случаев понос при ВИЧ вызван приемом определенных лекарственных препаратов – ингибиторов протеазы, некоторых антибиотиков, Абакавира и Видекса, как средств, принадлежащих к классу ингибиторов обратной транскриптазы.
Такая диарея может сохраняться в течение нескольких недель или даже месяцев, то есть на весь период лечения. Понос при ВИЧ может не поддаваться лечению и с ним приходится мириться все то время, пока человек принимает препарат.
Понос от приема препаратов ВИЧ
Выраженность поноса при ВИЧ может быть различна. В некоторых случаях возникает сильная диарея, которая заставляет больного ходить много раз в день в туалет, при этом жидкий стул носит неконтролируемый и обильный характер.
Помимо этого, могут наблюдаться дрожь в теле и слабость, возникающие из-за большой потери жидкости и электролитов при поносе.
Такое состояние отмечается у 25% людей, лечащихся Нелфинавиром, и примерно у 20% людей, принимающих Саквинавир.
Подобные симптомы могут возникать и при приеме Лопинавира, Индинавира, Ампренавира и Ритонавира. У людей, принимающих ингибиторы обратной транскриптазы, отмечается меньшая выраженность диареи.
Понос при ВИЧ корректирование режима и рациона питания не облегчает. Однако для устранения проблемы у специалистов есть другие методы, например, такие как:
- прием лоперамида или имодиума , препараты, обладающие более выраженным действием должен назначать только врач;
- показан при поносе при ВИЧ и прием добавок с содержанием кальция, примерно по 500 мг утром и вечером, это помогает заметно уменьшить проявления диареи;
- неплохую эффективность показывает и применение овсяных отрубей в таблетка. Они способны поглощать жидкость в полости кишечника, замедляя перистальтику и движение каловых масс, таким образом, снимая проблему.
При возникновении поноса нельзя отказываться от регулярного питания и воды. Также нельзя прекращать прием прописанных специалистом препаратов, даже если это приводит к появлению диареи.
В таком случае стоит посетить врача и обсудить с ним эту проблему. Возможно он постарается подобрать другую схему лечения или другой препарат, или посоветует пути избавления от возникших неприятностей.
Меры противодействия поносу при ВИЧ
В большинстве случаев понос при ВИЧ проходит за несколько дней. Если же он сохраняется долгое время, то обязательно стоит посетить специалиста.
Существуют некоторые общие принципы борьбы с диареей:
- При поносе теряется большое количество жидкости и солей, из-за чего нарушается баланс в организме. Исправить это можно, выпивая в этот период много воды и употребляя специальные солевые растворы, которые можно приготовить самостоятельно или приобрести в аптечном пункте.
- Длительная диарея приводит к выведению кальция из организма, чтобы повысить его уровень следует есть больше рыбы, картофеля, мяса птицы и бананов.
- Некоторые продукты усиливают проявления поноса и могут спровоцировать тошноту и рвоту. К таким продуктам относятся кофе, острые блюда, сырые овощи, фрукты и прочее.
- Неплохо себя зарекомендовали при поносе естественные растворимые волокна, они содержатся в бананах, горохе, овсе, бобовых культурах, яблоках.
- Нередко выраженность симптомов значительно снижается при пересмотре рациона питания и отказа от жирных и жареных блюд, продуктов с большим содержанием лактозы.
- При расстройствах пищеварения стоит пересмотреть количество употребляемой волокнистой пищи.
- Если на анусе появляются трещины и раздражения, можно использовать препараты против геморроя.
Диарея при ВИЧ инфекции
Еще одной причиной поноса при ВИЧ является пониженный уровень СД4. Помимо специфических причин возникновения диареи, нарушение работы кишечника может быть связано и с обычными моментами. Если же не удается установить, что вызвало дисфункцию, то врачи обычно относят ее на счет ВИЧ.
Диарея, чередующаяся с периодами запоров, при которой также наблюдается вздутие живота, явления метеоризма и другие подобные симптомы, может быть связана с банальным расстройством пищеварения. Кроме этого, одной из наиболее распространенных причин поноса в обычной жизни является не инфекция, а обычный стресс и эмоциональная перегрузка.
При дальнейшем развитии ВИЧ тяжелая форма поноса может быть связана с такими инфекциями, как сальмонеллез, шигелла, цитомегаловирус и другими.
Диарея при ВИЧ: на прием к врачу
Понос при ВИЧ – явлении довольно распространенное, но таким же симптомом сопровождаются и многие другие заболевания.
Первое, на что следует обратить внимание – характер и консистенция стула, количество походов в туалет и присутствие в каловых массах примесей, таких как кровь или слизь. Кроме того, возможно появление и других сопутствующих симптомов, важных для диагностики: головокружение, рвота, боль в животе, вздутие, метеоризм, быстрая потеря веса, температура и прочие.
Если понос при ВИЧ сохраняется более 3 дней – это повод посетить специалиста. Также следует обратиться к врачу, если в каловых массах присутствует кровь или слизь. Для облегчения диагностики специалисту нужно рассказать о характере и частоте стула, наличии примесей в кале и присутствии других симптомов.
После сбора анамнеза врач обычно проводить осмотр больного и выписывает направление на мероприятия по его обследованию. При подозрении на туберкулез проводиться комплексное обследование больного в стационаре.
Если диагноз подтверждается, то прописывается курс лечения, включающий антидиарейные и противомикробные препараты. Такое лечение не сочетается с приемом алкогольных напитков.
Скорее всего, врач также даст рекомендации по корректировке рациона питания.
В диете больного с поносом при ВИЧ не должны присутствовать алкоголь, крепкий кофе, апельсиновый сок и острые приправы, стоит снизить и количество употребляемых жиров. При такой проблеме нельзя пить слишком горячую или чересчур холодную воду. Молоко и его производные также противопоказаны.
В тот период, когда сохраняется диарея, стоит пить побольше минеральной воды, лучше негазированной, это позволит восполнить потери жидкости и солей в организме.
При контакте с каловыми массами следует в обязательном порядке пользоваться перчатками, это должен делать сам больной и лица, ухаживающие за ним. Такие меры предосторожности помогут избежать заражения ВИЧ и другими микроорганизмами.
При появлении раздражений на коже вокруг ануса можно смазывать кожу нейтральным легким кремом. В таких случаях лучше отказаться от использования мыла при личной гигиене, а также от измерения температуры в прямой кишке.

Comments
(0 Comments)