Понос при холере
Холера – Симптомы


Холера имеет инкубационный период, который длится от нескольких часов до 5 сут, чаще 2-3 дня, после чего появляются типичные симптомы холеры.
Симптомы холеры дают основание разделить холеру на следующие формы: стёртую, лёгкую, средней тяжести, тяжёлую и очень тяжёлую, определяющиеся степенью обезвоживания.
В.И. Покровский выделяет следующие степени обезвоживания:
- I степень, когда больные теряют объём жидкости, равный 1-3% массы тела (стёртые и лёгкие формы);
- II степень – потери достигают 4-6% (форма средней тяжести);
- III степень – 7-9% (тяжёлая);
- IV степень обезвоживания с потерей свыше 9% соответствует очень тяжёлому течению холеры.
В настоящее время I степень обезвоживания встречается у 50-60% больных, II – у 20-25%, III – у 8-10%, IV – у 8-10%.
Оценка тяжести дегидратации у взрослых и детей
| стёртая и лёгкая | средней тяжести | тяжёлая | очень тяжёлая | |
| 1-3 | 4-6 | 7-9 | 10 и более | |
| Стул | До (0 раз | До 20 раз | Более 20 раз | Без счёта |
| Рвота | До 5 раз | До 10 раз | До 20 раз | Многократная (неукротимая) |
| Жажда | Слабо | Умеренно выраженная | Резко выраженная | Неутолимая (или не может пить) |
| Диурез | Норма | Снижен | Олигурия | Анурия |
Считается, что симптомы холеры принципиально не зависят от типа возбудителя (его серотипа и биовара), тем не менее, как показывают наблюдения, биовар El-Tor V cholerae чаще вызывает более легкие формы заболевания.
Особенности клинического течения холеры в зависимости от биовара возбудителя
| Клинические формы | V. cholerae | |
| Classica (asiatica) | El-Tor | |
| Тяжелые | 11% | 2% |
| Среднетяжелые | 15% | 5% |
| Легкие | 15% | 18% |
| Иннапарантные | 59% | 75% |
При холере наблюдают различные клинические формы развития заболевания – от бессимптомного вибриононосительства и субклинических форм до крайне тяжелых и даже молниеносных форм с быстро развивающимся обезвоживанием и возможной смертью больных в течение 4-6 часов с момента начала заболевания.
В некоторых случаях (10-15%) острому началу заболевания предшествует продромальные симптомы холеры, которые продолжаются от нескольких часов до суток. В этот период больные отмечают появление слабости, недомогания, головокружения, головной боли, вегетативных расстройств в виде потливости, сердцебиения, похолодания конечностей.
В типичных случаях холера начинается остро, без лихорадки и продромальных явлений. Первые симптомы холеры – внезапный позыв на дефекацию и отхождение кашицеобразных или с самого начала водянистых испражнений. В последующем эти императивные позывы повторяются.
Испражнения теряют каловый характер и часто имеют вид рисового отвара: полупрозрачные, мутновато-белой окраски, иногда с плавающими хлопьями серого цвета, без запаха или с запахом пресной воды. Больной отмечает урчание и неприятные ощущения в пупочной области.
У больных с лёгкой формой холеры дефекация повторяется не чаще 3-5 раз в сутки, общее самочувствие остаётся удовлетворительным, незначительны ощущения слабости, жажды, сухости во рту. Длительность болезни ограничивается 1-2 днями.
При средней тяжести (обезвоживание II степени) болезнь прогрессирует, к диарее присоединяется рвота, нарастающая по частоте. Рвотные массы имеют такой же вид рисового отвара, как и испражнения. Характерно, что рвота не сопровождается каким-либо напряжением и тошнотой. С присоединением рвоты эксикоз быстро прогрессирует.
Жажда становится мучительной, язык сухим, с «меловым налётом», кожа, слизистые оболочки глаз и ротоглотки бледнеют, тургор кожи снижается. Стул до 10 раз в сутки, обильный, в объёме не уменьшается, а увеличивается. Возникают единичные судороги икроножных мышц, кистей, стоп, жевательных мышц, нестойкий цианоз губ и пальцев рук, охриплость голоса.
Развиваются умеренная тахикардия, гипотензия, олигурия, гипокалиемия.
Холера в этой форме длится 4-5 дней. Тяжёлая форма холеры (III степень обезвоживания) характеризуется резко выраженными признаками эксикоза вследствие обильного (до 1-1,5 л за одну дефекацию) стула, который становится таким уже с первых часов болезни, и такой же обильной и многократной рвоты.
Больных беспокоят болезненные судороги мышц конечностей и живота, которые по мере развития болезни переходят от редких клонических в частые и даже сменяются тоническими судорогами. Голос слабый, тонкий, часто чуть слышный. Тургор кожи снижается, собранная в складку кожа долго не расправляется. Кожа кистей и стоп становится морщинистой («рука прачки»).
Лицо принимает характерный для холеры вид: заострившиеся черты, запавшие глаза, цианоз губ, ушных раковин, мочек ушей, носа.
При пальпации живота определяют переливание жидкости по кишечнику, шум плеска жидкости. Пальпация безболезненна. Появляется тахипноэ, нарастает тахикардия до 110-120 в минуту. Пульс слабого наполнения («нитевидный»), тоны сердца глухие. Артериальное давление прогрессивно падает ниже 90 мм рт.ст., сначала максимальное, затем минимальное и пульсовое.
Температура тела нормальная, мочеотделение уменьшается и вскоре прекращается. Сгущение крови выражено умеренно. Показатели относительной плотности плазмы, индекса гематокрита и вязкости крови на верхней границе нормы или умеренно увеличены.
Выражены гипокалиемия плазмы и эритроцитов, гипохлоремня, умеренная компенсаторная гипернатриемия плазмы и эритроцитов.
Очень тяжёлая форма холеры (ранее называвшаяся алгидной) отличается бурным внезапным развитием болезни, начинающейся с массивных беспрерывных дефекаций и обильной рвоты.
Через 3-12 ч у больного развивается тяжёлое состояние алгида, которое характеризуется снижением температуры тела до 34-35,5 °С, крайним обезвоживанием (больные теряют до 12% массы тела – дегидратация IV степени), одышкой, анурией и нарушениями гемодинамики по типу гиповолемического шока.
К моменту поступления больных в стационар у них развивается парез мышц желудка и кишечника, вследствие которого у больных прекращаются рвота (сменяется судорожной икотой) и понос (зияющий анус, свободное истечение «кишечной воды» из заднепроходного отверстия при лёгком надавливании на переднюю брюшную стенку).
Понос и рвота возникают вновь на фоне или после окончания регидратации. Больные находятся в состоянии прострации. Дыхание частое, поверхностное, в некоторых случаях наблюдается дыхание Куссмауля. Окраска кожи у таких больных приобретает пепельный оттенок (тотальный цианоз).
появляются «тёмные очки вокруг глаз», глаза запавшие, склеры тусклые. взгляд немигающий, голос отсутствует. Кожа холодная и липкая на ощупь, легко собирается в складку и длительное время (иногда в течение часа) не расправляется («холерная складка»).
Тяжёлые формы холеры чаще отмечаются в начале и в разгаре эпидемии. В конце вспышки и в межэпидемическое время преобладают лёгкие и стёртые формы, малоотличимые от форм диареи другой этиологии. У детей в возрасте до 3 лет симптомы холеры протекают наиболее тяжело: они хуже переносят обезвоживание.
Кроме того, у детей возникает вторичное поражение ЦНС: наблюдаются адинамия, клонические судороги, нарушение сознания, вплоть до развития комы. Трудно определить первоначальную степень дегидратации у детей.
В таких случаях нельзя ориентироваться на относительную плотность плазмы вследствие большого внеклеточного объёма жидкости. Целесообразно поэтому в момент поступления взвешивать пациентов, чтобы наиболее достоверно определить у них степень дегидратации.
Клиническая картина холеры у детей имеет некоторые особенности: часто повышается температура тела, более выражены апатия, адинамия, склонность к эпилептиформным припадкам вследствие быстрого развития гипокалиемии.
Длительность заболевания колеблется от 3 до 10 дней, последующие проявления его зависят от адекватности заместительного лечения электролитами.
Поскольку важнейшими первичными клиническими признаками холеры является жидкий водянистый стул и рвота, приводящие к обезвоживанию организма, тяжесть течения и прогноз заболевания определяют по степени его выраженности.
Одним из опорных признаков холеры является быстрота развития обезвоживания организма, не характерная для других острых диарейных инфекционных заболеваний.
Дегидратация IV степени может развиться у больных уже в течение первых суток заболевания.
В настоящее время в практике используют клиническую классификацию холеры, предложенную В.И. Покровским с соавт. (1978), в соответствии с которой выделяют четыре (I-IV) степени обезвоживания, в зависимости от величины водных потерь относительно массы тела и, соответственно, отражающих тяжесть течения заболевания.
Дегидратация I степени. Уровень потерь жидкости не превышает 3% массы тела. Больные отмечают внезапное появление позыва на дефекацию, сопровождающегося кашицеобразным или водянистым стулом. В последующем подобные позывы повторяются, однако болевые ощущения со стороны кишечника отсутствуют.
Чаще всего кратность дефекаций при I степени дегидратации не превышает 5-10 раз в сутки. Рвота регистрируется не более чем у половины больных и не превышает 1-2 раза в сутки.
Пациенты отмечают только сухость во рту, жажду и небольшую слабость, их общее состояние и самочувствие остаются удовлетворительными.
Дегидратация II степени. Потери жидкости находятся в диапазоне от 4 до 6% массы тела.
Наличие более интенсивных водно-электролитных потерь проявляется частым водянистым стулом (свыше 10 раз в сутки) и многократной рвотой (от 5 до 10 раз в сутки).
Характерный стул по типу рисового отвара регистрируется не более чем у 1/3 больных. В ряде случаев рвота может доминировать в клинической картине, тогда как стул у этих больных будет сохранять каловый характер.
Больные предъявляют жалобы следующие симптомы холеры: сухость слизистых оболочек ротоглотки, выраженную жажду, слабость.
При объективном осмотре выявляется бледность кожных покровов, а в четверти случаев цианоз носо-губного треугольника и акроцианоз. Язык сухой, обложен налетом. Отмечаются тахикардия, снижение артериального давления, олигурия.
Примерно в трети случаев у больных возникают кратковременные судорожные подергивания мышц конечностей.
Дегидратация III степени. Потери жидкости соответствует 7-9% массы тела. Поскольку водно-электролитные потери происходят уже за счет сосудистого русла, клинические признаки обезвоживания у таких больных резко выражены. Ввиду поддержания на минимальном уровне жизнеобеспечивающих функций сердечно-сосудистой системы эта стадия иногда обозначается как субкомпенсированная.
Уже с первых часов заболевания у больных отмечаются обильный многократный стул и неукротимая рвота, которые быстро приводят к обезвоживанию организма.
Рано появляются длительные, повторяющиеся болезненные судороги в конечностях с возможным переходом на другие мышечные группы (например, мышцы брюшной стенки).
Ввиду снижения ОЦК отмечается прогрессирующее снижение артериального давления, тахикардия, развитие олигоанурии.
Дегидратация IV степени. Выраженность водно-электролитных расстройств максимальная, потери жидкости соответствуют 10% и более массы тела.
Вариант течения холеры с дегидратацией IV степени характеризуется очень бурным развитием клинической картины заболевания, в результате чего нарастающие признаки обезвоживания у большинства больных выявляются уже через 6-12 часов от момента начала болезни. Раньше данная степень дегидратации классифицировалась как алгид ввиду выявления у больных гипотермии.
Состояние больных крайне тяжелое. Вследствие электролитных расстройств иногда развивается парез гладкой мускулатуры желудочно-кишечного тракта, сопровождающийся прекращением рвоты и появлением икоты. Снижение тонуса ануса проявляется свободным истечением кишечной жидкости, усиливающимся даже при легкой пальпации живота. Типичны генерализованные судороги.
В первые часы при IV степени дегидратации больные находятся в сознании, но они сонливы, апатичны, вербальный контакт с ними затруднен из-за резкой слабости и афонии. По мере прогрессирования вводно-электролитных и кислотно-щелочных нарушений у них может развиваться сопор, переходящий в кому.
Несмотря на то, что у больных отмечаются критические вводно-электролитные потери, проявляющиеся резким падением уровня артериального давления, отсутствием пульса на периферических артериях, анурией, все изменения носят обратимый характер, а успех лечения зависит от сроков начала регидратационной терапии и ее адекватности.
Помимо клинически манифестных форм, когда симптомы холеры ярко выражены, заболевание может протекать в субклинической форме и в виде вибриононосительства.
Вибриононосительство может быть реконвалесцентным (после перенесенных клинически манифестных или субклинических форм) и «бессимптомным», при котором развитие инфекционного процесса ограничивается только формированием носительства.
Клинико-лабораторное обследование «бессимптомных» носителей показывает, что в подавляющем большинстве случаев (95%) у больных имеет место субклиническая форма заболевания.
Клинико-эпидемиологические особенности холеры, вызванной биотипом El-Tor:
- увеличение количества стертых, субклинических форм и вибриононосительства;
- удлинение периода реконвалесцентного вибриононосительства;
- снижение эффективности этиотролной тералии в силу роста антибиотикорезистентности штаммов вибрионов.
Клиника холеры

Клиника холеры. Инкубационный период длится от 6 часов до 6 дней. Холера начинается с диареи. Позывы на дефекацию появляются внезапно, как правило безболезненно.
Испражнения вначале имеют каловый характер, а впоследствии приобретают жидкий характер, могут напоминать рисовый отвар; без запаха, но иногда возникает своеобразный запах сырости, рыбы.
Больной ощущает слабость, умеренную жажду, сухость во рту.
Возможно урчание у пупка или внизу живота. Физико-химические показатели крови остаются в норме. В течение 1-2 дней, часто спонтанно, наступает выздоровление.
Указанные выше клинические симптомы соответствуют больным с обезвоживанием 1 степени (холерный энтерит), оказываются у 40-60% больных холерой и регистрируется чаще во время разгара и спада эпидемической вспышки.
Потеря жидкости составляет от 1 до 3% массы тела.
2 стадия — это обезвоживание с потерей жидкости от 4 до 6% массы тела.
Через несколько часов или через сутки, к поносу присоединяется многократная рвота, иногда фонтаном, без тошноты (развивается холерный гастроэнтерит).
Рвотные массы быстро теряют характерный вид, становятся водянистыми и также напоминают рисовый отвар. Развивается профузный понос с частотой стула до 15-20 раз в сутки, которые теряют каловый характер.
Быстро нарастает обезвоживание. Больные жалуются на слабость, сухость во рту, жажду, головокружение. Кожа сухая, бледная, часто с неустойчивым цианозом, охриплость голоса, иногда судороги икроножных мышц.
Тургор кожи становится пониженным (складка расправляется медленно). Черты лица иногда заостренные, тени под глазами. АД понижено (100 мм рт. ст. и ниже), диастолическое не ниже 40 мм, умеренная тахикардия (до 100 в 1 мин.).
Возможна кратковременная олигурия
3 степень обезвоживания соответствует потерям жидкости от 7 до 9% массы тела. Начало заболевания острое, с бурным нарастанием симптомов, повторной рвотой, очень частыми испражнениями, иногда в виде «рисового отвара», значительная жажда, постоянное головокружение, обморок, резкая слабость, температура чаще нормальная. Возникают тонические судороги.
Эти симптомы дополняются акроцианозом, снижением тургора кожи (складка расправляется медленно). Черты лицо больного заостряются, глаза западают, появляются темные круги под глазами (симптом «темных очков»), взгляд страдальческий, голос сиплый, иногда только шепот. Нарастает гиповолемия, гипоксия, сгущение крови приводит к гемодинамическим расстройствам.
Поведение больного становится беспокойным (страх смерти), иногда возникает возбуждение. АД снижается. Систолическое давление составляет 80-60 мм рт. ст., диастолическое давление может не определяться, пульс слабый, нитевидный, 120-130 и более ударов в 1 минуту. Слизистые оболочки сухие, тахипноэ (до 30 и более в 1 мин.), олигурия, часто анурия.
Масса циркулирующей плазмы крови снижается до 33 мл/кг, нарастает экстраренальная азотемия. В крови наблюдается нейтрофильный лейкоцитоз, СОЭ ускорена.В этой стадии клинические симптомы соответствуют проявлениям гиповолемического шока.
Обезвоживание 4 степени, или холерный алгид — это декомпенсированное обезвоживание с потерей жидкости до 10% и более от массы тела. Такая форма наблюдается во время вспышек холеры у 8-15% больных. Состояние больного резко ухудшается.
Все симптомы обезвоживания значительно выражены. Прогрессирует гиповолемический шок.
Вследствие пареза кишечника понос и рвота могут временно уменьшиться или даже прекратиться, но иногда они возобновляются на фоне регидратации или после ее окончания.
Вследствие выраженных нарушений гемодинамики и спазма периферических сосудов у больных холерой наступает похолодание конечностей и кожи туловища. Кожа не только холодная, но и иногда покрыта липким потом. Температура тела снижается до 35 градусов или до 31 градуса («трупной температуры»).
Кожа бледная, серая; приобретает мраморный рисунок, теряет свою эластичность, сморщивается, при сборке в складку не расправляется; возникают морщины на ладонях («рука прачки»).
Черты лица заостряются, глаза западают (facies cholerica), губы, кончик носа, ушные раковины становятся цианотичными.
На отдельных участках (спина, ягодицы, если больной лежит на спине) появляются синюшные пятна (за счет метастазов крови).
Диарея при холере
Холера относится к острым кишечным инфекциям, возбудителем которой является холерный вибрион. Основными признаками этой патологии становятся обильная повторяющаяся рвота и сильная диарея.
В результате возникает выраженный дефицит жидкости в организме и его обезвоживание, проявляющееся малым количеством или полным отсутствием мочи, сухостью слизистых и кожи, нарушение эластичности ткани и другими симптомами.
Для подтверждения диагноза «холера» требуется бактериологический анализ посевов кала больного. Лечение заболевания комплексное, обязательно включающее восстановление водного баланса и прием антибиотиков.
Что такое холера
Что это за заболевание?
Холера считается особо опасным инфекционным заболеванием. Она становится причиной развития гастроэнтерита в тяжелой форме и сильного обезвоживания, доходящего до шокового состояния.
Холера характеризуется высоким летальным исходом и эпидемическим распространением. ВОЗ относит ее к карантинным инфекциям. В настоящее время вспышки этой патологии наблюдаются в Юго-Восточной Азии, Африке и Латинской Америке.
По данным ученых каждый год от холеры погибает более 100 тысяч человек.
Что вызывает холеру?
У людей с «сильным» иммунитетом заболевание может протекать в легкой форме, что усложняет обнаружение всех переносчиков патологии. При благоприятном течении, примерно к третьей неделе, начинается процесс выздоровления. В это время больной уже не заразен.
Однако установлен ряд случаев, когда носительство холерных вибрионов сохранялось на более продолжительное время.
Основными путями передачи инфекции являются: бытовой (грязные предметы, руки и прочее), водный и пищевой по фекально-оральному принципу. Кроме того, особое место в распространении патогенных бактерий занимают мухи.
Самым частым является водный путь передачи, подразумевающий загрязнение источника воды. Наиболее склоны к заражению холерой люди, часто употребляющие алкоголь в больших количествах, страдающие гельминтозами и анемией, а также гипоацидозом.
Что является возбудителями холеры?
В настоящее время установлено уже более 150 видов холерных вибрионов. Все их разделяют на две большие группы: А и В. Возбудители первой группы и становятся причиной заболевания. Они представляют собой подвижную бактерию, производящую энтеротоксины.
Возбудитель холеры устойчив к неблагоприятным условиям внешней среды. В проточных водоемах может сохраняться до полугода. Благоприятной средой для него являются такие продукты, как мясо и молоко. Погибает он при кипячении, воздействии солнечных лучей, сушке и дезинфекции с применением химических средств.
Холерный вибрион чувствителен к фторхинолонам и антибиотикам тетрациклинового ряда.
Чем она опасна?
При правильном и своевременно начатом лечении особых последствий и осложнений после холеры не отмечается. Однако в случаях сильной дегидратации может наступить летальный исход. Также к смерти может привести ДВС-синдром, сепсис или гиповолемический шок. Сам по себе возбудитель не оказывает на органы и системы человека негативного действия.
К возможным осложнениям, возникающим после холеры или во время нее, относятся следующие:
- почечная недостаточность;
- нарушение метаболизма;
- судороги мышц;
- инфаркт миокарда;
- воспаление легких;
- флебиты;
- резкое снижение давления;
- дыхательная недостаточность;
- ухудшение кровоснабжения тканей мозга.
После перенесенного заболевания в крови сохраняются антитела к определенному виду возбудителя, однако это не дает иммунитет от других типов холерных вибрионов.
Выраженный признак холеры – понос
После попадания в тонкий отдел кишечника возбудитель холеры начинает размножаться. В результате своей жизнедеятельности он вырабатывает токсины, которые вызывают симптомы болезни. Первые признаки болезни наблюдаются спустя 2-4 дня после заражения. В случаях, когда человек в недавнем прошлом
принимал антибиотики, инкубационный период может затянуться, и тогда первые симптомы появляются только через 7-10 дней.
В большинстве случаев начало заболевания острое, резкое. Наиболее выраженным, а нередко и первым, признаком холеры становится понос. Позывы к дефекации резкие, внезапные и практически неудержимые.
Их количество быстро увеличивается. Кал при этом в начале может быть кашицеобразный, а затем приобретает жидкую консистенцию.
В дальнейшем каловые массы становятся специфическими, схожими по внешнему виду с рисовым отваром.
Помимо поноса, отмечается повторяющаяся рвота, невысокая температура, слабость, признаки нехватки жидкости в организме, учащенное сердцебиение, сильная потливость, урчание и боли в животе.
Характер холерных испражнений
Как уже отмечалось, зачастую понос становится первым признаком патологии. Он возникает, чаще всего, ночью или утром. В начале болезни стул еще густой или кашицеобразный, в нем присутствуют остатки не полностью переваренной пищи.
Затем он становится более жидким. Характерные холерные испражнения имеют вид рисового отвара. Консистенция их водянистая, цвет мутновато-белый или белесый. В каловых массах могут присутствовать вкрапления, напоминающие хлопья.
Запах или отсутствует, или похож на запах рыбы.
Лечение последствий диареи при холере
Лечение холеры и ее последствий должно проводиться только в условиях стационара, в инфекционном изолированном блоке. Все время лечения больному прописан постельный режим. Важно оценивать степень обезвоживания организма и бороться с ее последствиями.
В первые дни от начала заболевания больного кормят вареными и приготовленными на пару блюдами, имеющими жидкую или полужидкую консистенцию. Это необходимо для облегчения работы органов пищеварения.
Кроме того, пациенту необходимо большое количество жидкости, которая может быть представлена чаями, отварами трав, киселями и компотами и прочим.
До момента полного восстановления всех функций организма остаются под запретом сладости, жирные блюда, копчености, пряности и приправы.
Основой лечения обезвоживания, как одного из последствий поноса при холере, является терапия, направленная на поддержание водно-солевого баланса. Важно, чтобы поступление жидкости в организм превышала ее потери.
Пациент должен пить специальный водно-солевой раствор, при невозможности делать это самостоятельно ему вливают раствор с помощью зонда в желудок. Для приготовления раствора используются специальные препараты, такие как Регидрон, Глюкосолан, Цитроглюкосолан и другие.
В некоторых случаях также требуется внутривенное введение с помощью капельниц, таких лекарственных средств, как Трисоль, Хлосоль, Дисоль, Квартосоль и прочие.
При лечении холеры обязательно назначается прием антибиотиков, обычно тетрациклинового ряда. После выздоровления человек находится под наблюдение еще на протяжении трех месяцев, регулярно сдавая анализы весь этот период.
Профилактика
Холера очень заразна, поэтому меры профилактики этого заболевания направлены на контроль возможных путей передачи инфекции:
- Нужно следить за гигиеной и санитарией: подвергать пищу термической обработке, пить только чистую воду, мыть руки и прочее.
- Следует отказаться от посещения местностей, в которых фиксируются эпидемии болезни.
- Необходимо защищать продукты питания от насекомых, особенно от мух, так как они часто становятся переносчиками холеры других инфекций.
- Стоит тщательно продезинфицировать все предметы, с которыми контактировал больной.
- Люди, которые вступали в контакт с зараженным человеком, должны быть госпитализированы. В рамках стационара они сдают анализы на наличие холерного вибриона.
- В местах, где купаются люди, следует регулярно проводить исследование воды.
Понос при холере. Понос при амебной дизентерии

Холера (vibrio cholerae). В общем холера развивается намного острее, чем дизентерия, заболевание достигает своего максимума уже в течение нескольких часов. Клиническая картина более бурная, хотя в остальном все же несущественно отличается от тяжелой дизентерии.
Испражнения не кровянистые, а напоминают рисовый отвар; они нормальной или щелочной реакции и почти без запаха, что отличает их от дизентерийных испражнений.
Большая потеря жидкости очень быстро вызывает резко выраженный эксикоз с повышением остаточного азота, азотемией, ацидозом и гипохлоремией.
Диагноз затруднителен лишь в редких спорадических случаях. Важно знать, что бактериологическое исследование кала не всегда дает положительный результат, и в случае необходимости исследование (микроскопическое и бактериологическое) следует повторить с совершенно свежим калом.
Амебная дизентерия (Entamoeba histolytica). Амебная дизентерия почти не сопровождается высокой лихорадкой и даже субфебрильная температура наблюдается редко.
В клинической картине, которая в большинстве случаев развивается очень постепенно, преобладают боли в животе и тенезмы. Особенно сильно может быть болезненна flexura sigmoidea.
Примерно в 2/3 случаев бывают поносы, в остальных — скорее склонность к запорам.
В этих последних случаях, таким образом, отсутствуют клинические симптомы дизентерии, вследствие чего правильнее говорить об амебной инфекции, или амебиазе.
Поносы, если они имеются, не достигают такой степени, как при тяжелой бациллярной дизентерии или холере. Испражнения кровянисто-слизистые, но без всякой примеси гноя. Если испражнения жидкие, они имеют вид мясных помоев. Отсутствие гноя или примеси лейкоцитов придает испражнениям вид малинового желе, что позволяет исключить бациллярную дизентерию.
Из осложнений заслуживают внимания: вторичная анемия, изредка кишечные кровотечения и спустя годы — абсцессы печени, которые могут быть одиночными и множественными и дифференциально-диагностически должны быть отграничены от всех других поражений печени, особенно от холецистита.
Распознавание глубоко лежащего абсцесса печени может представлять исключительные трудности (боль, иррадиирующая в правое плечо, болезненность при поколачивании правой подреберной области, диафрагмальный плеврит, иногда прорыв абсцесса в легкое с опорожнением через бронхи — амебный бронхит).
Диагноз хронической амебной дизентерии может быть затруднительным, даже если речь идет о заболевании у лиц, которые когда-то (часто много лет и даже десятилетий назад) находились в тропических странах и могли инфицироваться.
Об амебной дизентерии говорят: хроническая диарея с отсутствием примеси гноя в испражнениях и постоянство данных пальпации толстой кишки.
У молодых лиц с повышенной возбудимостью вегетативной нервной системы часто пальпируется спастически сокращенная нисходящая часть ободочной кишки в виде так называемого подвздошного шнура («cordon iliaque») без каких-либо патологических изменений.
Диагноз подтверждается обнаружением амеб в кале, что может быть затруднительно и требует специальной техники. Для того чтобы достичь наилучших результатов, пробу кала следует брать через ректоскоп и на предварительно подогретые предметные стекла.
Трихинеллез: профузные поносы, илогда кровянистые, могут быть обусловлены трихинеллезом. Резкая эозинофилия настолько характерна при этом, что указывает на правильный диагноз.
Стафилококковый энтероколит после применения антибиотиков широкого спектра действия (террамицин, биомицин и их производные) обычно возникает молниеносно. На передний план выступают водянистые поносы и явления периферического коллапса.
Это осложнение антибиотической терапии иногда возникает уже после приема нескольких таблеток, а также после парентерального введения антибиотиков, но обычно лишь после многодневного лечения. Чаще поражаются пожилые люди с тяжелыми заболеваниями при общем плохом состоянии.
В кале бактериологически обнаруживается золотистый стафилококк. Эритромицин часто оказывает благоприятный эффект.
Термином некротизирующий энтерит (гангрена кишок) обозначают крайне редкое инфекционное поражение кишечника, протекающее при картине острого живота с выраженными общими явлениями, кровянистыми поносами и коллапсом.
Возбудителя удается выделить не всегда, в большинстве случаев речь идет, по-видимому, о возбудителе газовой гангрены. Заболевание наблюдалось эндемически в Любеке в 1946—1948 гг.
и с тех пор спорадически по всей Европе (Hansen и сотрудники).
– Читать далее “Энтероколит. Понос при энтероколите.”
Оглавление темы “Поносы – механизмы и причины.”: 1. Поносы. Причины поносов. 2. Понос при холере. Понос при амебной дизентерии. 3. Энтероколит. Понос при энтероколите. 4. Понос при туберкулезе. Понос при раке кишки. 5. Понос при раке толстой кишки. Диагностика рака толстой кишки. 6.
Паховая лимфогранулёма. Дивертикулит сигмовидной кишки. 7. Регионарный илеит. Диспепсии. Бродильная диспепсия. 8. Гнилостная диспепсия. Жировая диарея. Гастрогенные поносы. 9. Спру. Признаки спру. Кишечная липодистрофия – болезнь Уипла.
10. Поносы при гормональных нарушениях.
Понос при карциноиде кишки.
Холера
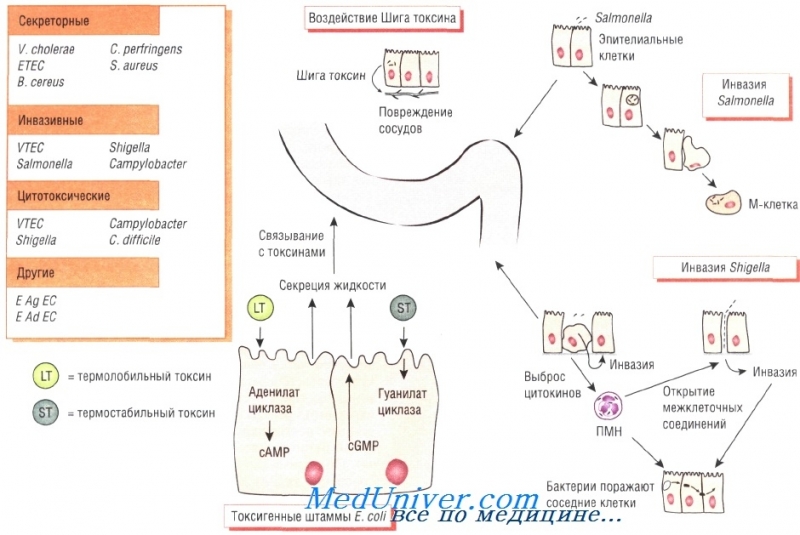
Холера относится к особо-опасным инфекциям, это острое бактериальное заболевание с алиментарным механизмом передачи, которое характеризуется диспепсическим синдромом с выраженным обезвоживанием организма.
Первые упоминания о холере появились в письменностях античных времен. Симптомы, характерные для холеры, в своих трудах упоминал Гиппократ. Впервые выделил чистую культуру и изучил холерный вибрион немецкий микробиолог Роберт Кох в 1906 году.
Холера за всю историю человечества унесла миллионы жизней и сопровождала всевозможные катастрофы и катаклизмы (землетрясения, наводнения, войны). На сегодняшний день единичные случаи холеры регистрируются в неблагополучных районах Индии.
Возбудитель холеры был обнаружен в воде Азовского моря.
Возбудитель холеры – холерный вибрион (Vibrio cholerae). Это бактерия, относится к роду кишечных бактерий, изогнутой формы (отсюда название – вибрион), подвижная, имеет жгутики, спор и капсул не образует. Существует 2 подвида холерного вибриона:
- классический – Vibrio cholerae classica;
- Ель-Тор – Vibrio cholerae eltor.
Возбудитель холеры выделяет эндотоксин при гибели и разрушении бактериальной клетки и термолабильный экзотоксин – холероген, который вызывает обезвоживание организма.
Холерный вибрион достаточно устойчив во внешней среде при наличии жидкости. В сточных водах, которые имеют щелочную среду, может активно размножаться. Подвид вибриона холеры Ель-Тор обладает большей устойчивостью, чем классический вибрион. Высушивание, действие прямых солнечных лучей, кипячение, дезинфицирующие средства, кислая среда действуют на микроорганизм губительно.
Холера – это антропонозная инфекция, то есть ее источником является только больной человек или бактерионоситель.
Возбудитель выделяется из организма больного человека с первых дней заболевания с калом и рвотными массами при рвоте.
Особую эпидемиологическую опасность представляют бактерионосители и больные со стертой формой заболевания, которые не обращаются за медицинской помощью и продолжают выделять холерный вибрион в окружающую среду.
Механизм передачи инфекции алиментарный с водным путем передачи. Вспышки холеры сопровождают низкую санитарию при катастрофах, войнах, природных катаклизмах.
Отмечается летне-осенняя сезонность заболевания, что связано с благоприятными условиями во внешней среде, при которых холерный вибрион может размножаться в сточных водах, канализации и водоемах.
Наблюдались вспышки холеры при авариях в трубопроводе, при которых канализационные воды попадали в систему водоснабжения.
Входными воротами инфекции является желудочно-кишечный тракт человека. При этом значительная часть бактерий погибает в желудке, благодаря воздействию соляной кислоты.
Однако при сниженной кислотности желудка бактерии выживают и попадают в тонкий кишечник, где щелочная среда является благоприятной для их размножения. Здесь холерный вибрион активно выделяет экзотоксин – холероген.
Он приводит к обратной секреции жидкости и солей из крови в просвет тонкой кишки, что приводит к таким нарушениям:
- снижение объема циркулирующей крови;
- сгущение крови, из-за чего нарушается работа почек и развивается острая почечная недостаточность;
- снижение содержания солей в организме, особенно калия и натрия, что приводит к нарушениям деятельности нервной системы и сердечного ритма;
- гиповолемический шок – крайне тяжелое состояние, связанное с критическим снижением свободной жидкости и солей в организме, без адекватного лечения может привести к летальному исходу.
После перенесенного заболевания развивается нестойкий и недлительный типоспецифический иммунитет к возбудителю холеры.
Инкубационный период длится от нескольких часов до 5 дней. Зависит от количества, попавших в организм бактериальных клеток холерного вибриона. Самыми характерными симптомами инфекции являются рвота, диарея и обезвоживание.
Особенности рвоты, позволяющие заподозрить холеру:
- возникает внезапно, без предшествующей тошноты;
- не облегчает состояние больного;
- рвота большим количеством жидкости без запаха и пищевых остатков (могут быть в самом начале заболевания) – «рвота фонтаном».
Также диарея при холере имеет отличительные особенности:
- диарея развивается без боли в животе (основное отличие от других кишечных инфекций);
- нет каловых испражнений (могут быть только в начале заболевания), стул представляет собой прозрачную жидкость без запаха;
- на 2-3-й день (иногда и на 1-й) заболевания стул приобретает характерный вид «рисового отвара» – прозрачная жидкость с комочками белой слизи (погибшие клетки эпителия слизистой оболочки тонкой кишки).
Проявления обезвоживания при холере такие:
- снижение тургора и эластичности кожи – при собирании кожи в складку, она расправляется в течение 0,5 – 1 минуты (в норме – сразу);
- «руки прачки» – морщинистость кожи ладоней рук (бывает у прачек при длительном нахождении рук в воде);
- нарушения работы центральной нервной системы (связано с потерей солей) – проявляется нарушением сознания, вплоть до комы;
- резкое снижение диуреза – редкое мочеиспускание со сниженным количеством мочи, моча при этом темная, концентрированная.
Выделяют несколько форм течения холеры:
- типичная форма – присутствуют основные симптомы – рвота и диарея;
- атипичная форма – могут отсутствовать рвота или диарея;
- стертая форма – характеризуется разовой рвотой и диареей, обезвоживание не развивается, инфицированный человек чувствует себя хорошо, за медицинской помощью не обращается (опасная в эпидемиологическом отношении форма);
- холерный алгид – тяжелый вариант течения холеры, уже через несколько часов развивается непрерывная рвота и диарея, обезвоживание, температура тела снижается до 34-35° С, через несколько дней наступает гиповолемическая кома и смерть;
- молниеносная форма – от появления первых симптомов до развития гиповолемического шока проходит несколько часов;
- сухая форма – отмечается быстрое развитие обезвоживания, при этом рвота и диарея не выражены.
Тяжесть течения холеры зависит от степени обезвоживания (дегидратации) организма:
- І степень – обезвоживание не выражено, потеря воды составляет 1-3% от массы тела, нет изменений со стороны нервной системы и сердца;
- ІІ степень – потеря воды составляет 4-6% от массы тела, могут быть небольшие изменения в нервной системе (повышенная возбудимость) и сердце (аритмия);
- ІІІ степень – 7-9% от массы тела потеряно воды, тяжелая степень обезвоживания, со стороны нервной системы появляется спутанность сознания, возможны судороги, выраженная аритмия, начинается развитие почечной недостаточности;
- IV степень – очень тяжелое обезвоживание, потеря воды более 10% от массы тела, сознание отсутствует, развивается гиповолемическая кома, выраженная почечная недостаточность.
У детей и пожилых людей течение холеры проходит более тяжело.
Осложнением холеры может быть холерный тифоид, который развивается вследствие проникновения других микроорганизмов из кишечника в кровь на фоне снижения иммунитета. Проявляется тем, что на фоне симптомов холеры, присоединяется общая интоксикация с повышением температуры тела до 39-40° С, это значительно утяжеляет течение холеры.
Основными являются бактериологический и микроскопический методы. При бактериологическом методе диагностики материал (рвотные массы, испражнения, остатки пищи, вода) собирается в стерильную посуду и засевается на щелочные питательные среды.
После роста культур проводят биохимическую и серологическую (с помощью антител) идентификацию бактерий. Результат получают через 24-48 часов. Микроскопия материала является экспресс методом диагностики холеры.
Положительным результат считается при выявлении изогнутых палочковидных бактерий, которые располагаются в мазке в виде стайки рыб.
Проводится только в условиях инфекционного стационара с соблюдением противоэпидемических правил (тщательное обеззараживание испражнений и рвотных масс, работа медицинского персонала в противочумных костюмах).
В отличие от других инфекций, при холере на первый план выступает патогенетическая терапия, направленная на регидратацию (восстановление потерянной жидкости и солей):
- оральная регидратация – больной выпивает должное количество солевых растворов (регидрон), эффективна оральная регидратация только при отсутствии рвоты;
- внутривенная регидратация – подразумевает внутривенное введение солевых растворов, содержащих соли калия, натрия, кальция и др.
Регидратацию прекращают только при отсутствии рвоты и преобладания мочеиспускания над диареей в течение 12 часов.
Чем раньше начаты мероприятия, направленные на восстановление объема жидкости и солей в организме, тем лучшим будет прогноз заболевания.
Этиотропная терапия проводится для уничтожения вибриона холеры в организме больного. Для этого используются антибиотики – доксициклин, реже ципрофлоксацин или фуразолидон (в случае устойчивости возбудителя к доксициклину).
Выписку из стационара проводят после исчезновения симптомов холеры и 3-х отрицательных бактериологических результатов исследования материала от пациента. Работники пищевой промышленности и системы водоснабжения обследуются 5-кратно с интервалом в 24 часа.
После выписки, перенесшие холеру люди, становятся на учет в санитарно-эпидемиологической станции и в кабинете инфекционных заболеваний по месту жительства, где ведется наблюдение 3 месяца.
В течение первого месяца проводится бактериологическое исследование кала на наличие холерного вибриона 1 раз в 10 дней.
Включает неспецифическую профилактику и противоэпидемические мероприятия, в случае выявления больного или бактерионосителя.
Неспецифическая профилактика холеры это:
- правила личной гигиены – мытье рук после посещения уборной, перед приемом пищи;
- нельзя пить воду из неизвестных источников, особенно из заброшенных колодцев, водоемов, если же нет возможности, то воду необходимо кипятить и добавлять в нее немного лимонной кислоты (холерный вибрион гибнет в кислой среде).
Противоэпидемические мероприятия направлены на недопущение распространения холеры в случае выявленного больного или бактерионосителя и включают:
- госпитализация больного в холерный госпиталь (развертывается в инфекционном стационаре);
- изоляция и лечение больного в отдельном боксе;
- помещение контактных (родственники, сожители больного) в отдельный изолятор с термином наблюдения 5 суток;
- развертывание провизорного госпиталя, где наблюдаются больные с диспепсическим синдромом до полного установления диагноза;
- контактным людям проводят экстренную профилактику холеры, для чего используются антибиотики (доксициклин);
- проводят вакцинопрофилактику в очаге заболевания – корпускулярной противохолерной вакциной и холероген-анатоксином, иммунитет после вакцинации сохраняется в течение 4-6 месяцев.
Для ограничения и ликвидации очага холеры проводятся такие мероприятия:
- ограничение въезда и выезда на неблагополучную территорию;
- подворовые обходы с целью выявления больных;
- выявление и изоляция людей, контактировавших с больными холерой, а также с зараженными объектами окружающей среды;
- текущая и заключительная дезинфекция.
Так как холера всемирной организацией здравоохранения отнесена к особо-опасным инфекциям соблюдение противоэпидемических правил регулируется в стране на законодательном уровне, поэтому больные при отказе от госпитализации и изоляции несут ответственность.
Важно помнить, что на современном этапе холера успешно лечится, но только при условии раннего обращения за медицинской помощью для адекватного патогенетического и этиотропного лечения.
Другие особо-опасные инфекции:

Comments
(0 Comments)